Рентгенограмма, КТ, МРТ, УЗИ при ворсинчатой аденоме
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Рак прямой кишки - одна из самых серьезных болезней нашей цивилизации, которая занимает 4 место среди всех онкологических патологий и 2-е место среди опухолей желудочно-кишечного тракта.
Рак прямой кишки - что это такое?
Это злокачественное онкологическое заболевание происходит из эпителия прямой кишки. Этой опухоли присущи характерные черты любого злокачественного образования - быстрый рост, прорастание в соседние ткани, метастазирование.
Подвержены болезни мужчины и женщины в равной степени. Рост числа заболевших отмечается с 45 лет, а пик заболеваемости приходится на 75-летних.
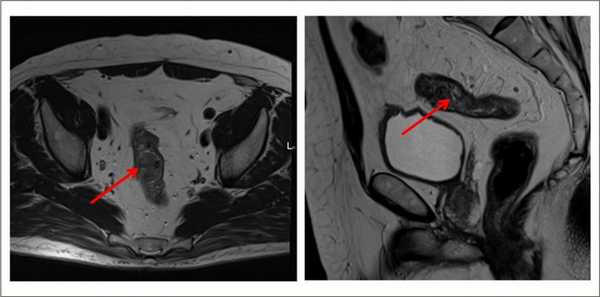
О заболевании
Слизистая оболочки конечного участка толстой кишки покрыта цилиндрическим эпителием с большим количеством желез. Их клетки продуцируют слизь. Под влиянием факторов риска появляются патологические клетки с бесконтрольным делением и утратой механизма апоптоза - запрограммированной гибели. Постепенно из них формируется опухоль прямой кишки.
Предположительно установлены причины рака прямой кишки:
- Неправильное питание.
Преобладание в рационе мясной пищи, животных жиров с одновременным дефицитом растительной клетчатки ухудшает прохождение кала, способствует запорам и развитию колоректальных опухолей. - Роль наследственности — замечена при возникновении некоторых форм новообразований.
- Предраковые патологии — полипы, болезнь Крона, неспецифический язвенный колит.
- Иммунодефицитные состояния, карцинома половых органов или молочной железы у женщин.
Виды рака прямой кишки
Тип опухоли определяется ее локализацией:
- Аноректальное расположение характерно для 5-8% случаев.
- Ампулярное встречается чаще других, до 80%. Это патология в самой широкой части кишки.
- Надампулярная локализация до 12% больных.
Характер роста опухоли может быть:
- экзофитный - растет в просвет кишечника;
- эндофитный - прорастает толщу стенки, инфильтрирует ее, может охватывать циркулярно;
- смешанный рост.
По гистологической картине новообразование бывает:
- железистый рак (аденокарцинома);
- солидный;
- перстневидно-клеточный;
- скирр;
- плоскоклеточный.
Симптомы рака прямой кишки, первые признаки
Развитие опухолевого процесса вызывает отдаленные признаки рака прямой кишки:
- слизь и кровь в кале;
- гнойные выделения;
- чувство переполненного кишечника;
- вздутие живота;
- боль в области прямой кишки;
- хроническая усталость, утомляемость;
- анемия;
- потеря веса.
На начальных стадиях проявления болезни может не быть. При выявлении анемии неизвестного происхождения стоит искать причину скрытого кровотечения. Возможно, это рак.
Поздние стадии характеризуются поражением других органов:
- прорастание в соседние органы, образование межорганных свищей;
- гнойно-воспалительные процессы - парапроктит, флегмона малого таза;
- перфорация опухоли надампулярной локализации с развитием перитонита;
- кровотечение.
Как выглядит рак прямой кишки - фото
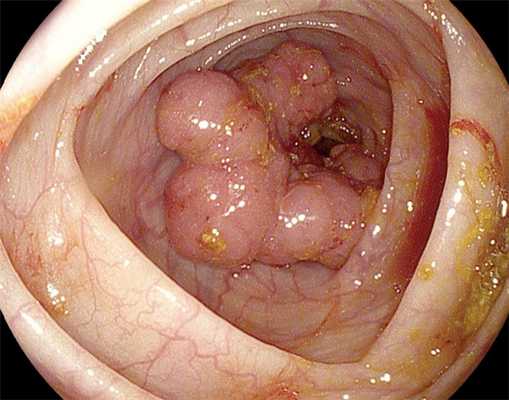
На фото рака прямой кишки можно заметить, что он значительно сужает просвет кишечника. Это является причиной запоров, переполненного живота, метеоризма.
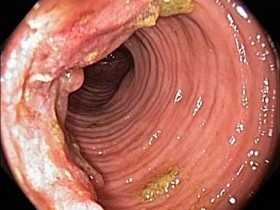
На этом фото карцинома растет инфильтративно, охватывая стенку.
Диагностика
После обращения к врачу, определяют симптомы, которые беспокоят пациента и позволяют предположить болезнь ректального отдела.
Общий анализ мочи и крови отражают состояние организма, наличие воспаления, анемию, работу почек и мочевого пузыря
Этот метод позволяет выявить опухоли аноректальной локализации. Определяют состояние сфинктера, слизистой оболочки.
Для обследования внутренней поверхности прямой кишки в более удаленных участках:
— ректороманоскопия - изучение кишечника с помощью жесткой трубки с оптическим прибором на конце;
— колоноскопия - исследование с помощью гибкого эндоскопа, позволяет обследовать весь кишечник.
Из подозрительных и измененных участков берут части тканей, которые изучаются на предмет раковых клеток или диспластических предраковых процессов.
Для дифференциальной диагностики рака, обнаружения на ранней стадии изменений, которые могут привести к онкологии.
Для определения распространенности злокачественного процесса. Можно выполнять абдоминально - через брюшную стенку, и трансректально - через анальное отверстие.
Часто возникает сочетание опухолей кишечника с гинекологическими карциномами - раком тела матки, яичников, а также молочной железы.
С применением контрастного вещества. На снимках заметны дефекты наполнения кишечника, патологические разрастания тканей, стенозы, вызванные новообразованием.
Выявляет даже небольшие по размеру патологические очаги, метастазы и инвазию опухоли в соседние органы, ее топографическое положение относительно других структур. Метод безопасен, не создает радиационную нагрузку, в отличие от КТ.
Стадии рака прямой кишки
Течение ракового процесса при отсутствии должного лечения прогрессирует. Стадия определяется по степени поражения самого кишечника, прорастанием ее через стенку, наличием метастазов в лимфоузлах, отдаленных поражениях других органов.
В связи с этим опухоли делят на 4 стадии. Такое распределение универсально для любых злокачественных опухолей.
1 стадия - опухоль небольших размеров, растет на слизистом слое, не поражает соседние органы и лимфоузлы.
2 стадия делится на А и Б. 2А - это поражение от трети до половины окружности кишечной трубки, но растет строго в стенке или просвете, метастазов нет. 2Б - размер очага такой же, но есть метастазы в околокишечных лимфоузлах.
3А - опухоль занимает более половины окружности кишки, прорастает через все слои и околокишечную клетчатку. Могут быть единичные метастазы в ближайших лимфоузлах.
3Б - любой размер опухоли, метастазы в отдаленных лимфоузлах, принимающих лимфу от ректальной области.
4 стадия - метастазы распространяются по внутренним органам и отдаленным лимфатическим узлам. Размер первичной опухоли может быть любой.
Методы лечения рака прямой кишки
Небольшой размер опухоли и ее прорастание только через слизистый и подслизистый слой прямой кишки, не затрагивая мышечный и серозный, позволяет выполнить хирургическое удаление самой опухоли. Иногда возможно проведение операции через кишку с помощью колоноскопа.
Если она проросла в мышечный слой, то показана резекция прямой кишки или экстирпация (полное удаление органа). Также удаляется параректальная клетчатка и лимфоузлы, в которых в 20% случаев уже обнаруживаются метастазы. Для проведения операции используют два доступа - лапаротомия (рассечение брюшной стенки) и лапароскопия (операция с помощью видеооборудования через несколько проколов на животе).
Тип операции выбирается исходя из локализации опухоли. Высокое расположение позволяет провести удаление новообразования и временно вывести конец кишки на брюшную стенку - сформировать колостому для дефекации. Такая манипуляция нужна, если пока сшить между собой концы кишки невозможно. Вторым этапом через некоторое время восстанавливают целостность кишечника.
При низком расположении опухолевого процесса, если ниже ее не осталось здоровых тканей, проводят удаление пораженного участка и анального отверстия, накладывают колостому на брюшную стенку.
Прогноз выживаемости
После проведения радикальной операции выживаемость в течение 5 лет колеблется в пределах 34-68%. На исход лечения влияет стадия, на которой была диагностировна опухоль, состояние самого пациента, его возраст, сопутствующие заболевания.
В зависимости от стадии опухолевого процесса, пятилетняя выживаемость определена следующими цифрами:
- 1 стадия - до 77%;
- 2 стадия - до 73%;
- 3 а стадия - 46%;
- 3 б стадия - 43%.
4 стадия не рассматривается в данной статистике. Радикальные операции зачастую провести невозможно, т.к. метастазы опухоли диссеминрованы по всему организму. Летальный исход зависит от общего состояния больного.
Противопоказания
Операция противопоказана при следующих условиях:
- тяжелые хронические заболевания пациента - артериальная гипертензия, ишемическая болезнь сердца, когда невозможно дать наркоз;
- преклонный возраст пациента;
- запущенные стадии рака.
При распространенном процессе с метастазированием во многие органы применяют паллиативные резекции, направленные на облегчение состояния больного. Симптоматические операции - наложение обходных анастомозов, чтобы разгрузить кишечник и избежать осложнений на последних стадиях рака.
Лечение до и после операции
Химиотерапия и лучевая терапия показаны для больных с опухолями 2 и выше стадиями.
Если до операции были выявлены метастазы в нескольких лимфоузлах, а опухоль проросла мышечный слой, то на этапе подготовки к операции проводят лучевую терапию коротким курсом в течение 5 дней. Это позволяет уничтожить ранние метастазы, уменьшить размер самого образования.
Лечение рака прямой кишки после хирургического вмешательства проводится после получения патоморфологических данных об удаленных тканях. Решается вопрос о проведении облучения или его сочетании с химиотерапией. Лучевая терапия после операции уничтожает оставшиеся клетки в зоне первичной опухоли и предупреждает ее рецидив. У неоперабельных больных она облегчает состояние.
Чувствительность к химиотерапии выявляется у 30% больных. Ее назначают с лечебной целью для уничтожения метастазов.
Также химиотерапию проводят адьювантно - для предупреждения распространения карциномы, если выявлялось поражение нескольких лимфоузлов. Этот способ терапии улучшает качество и продолжительность жизни пациентов с метастазами. Применяют препараты платины, 5-фторурацил, лейковарин, фолинат кальция. Лекарства вводятся внутривенно капельно, курсами по несколько дней. Также применяют химиотерапию в сочетании с лучевой до проведения операции при местнораспространенной форме рака. Такое комбинированное лечение проводят в течение 1-1,5 месяца, а после окончания облучения через 6 месяцев выполняют операцию.
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
КТ, МРТ, УЗИ, рентген - обзор методов исследования

В медицинских центрах СПб в арсенале у врачей есть несколько методов высокотехнологического обследования. Их принято разделять на инвазивные (с проникновением внутрь организма или подкожного покрова) и неинвазивные. КТ, МРТ, УЗИ, рентген относятся к основным неинвазивным видам диагностики. Однако принцип визуализации и физика процесса у каждого из этих способов сканирования разная, поэтому и зоны их приоритетного применения отличаются.
Что покажет рентген

Рентген - это самый широко доступный тип обследования. В Санкт-Петербурге его можно сделать быстро на платной или бесплатной основе как в частных, так и в государственных клиниках и больницах. Основная задача рентгенографии - дать общее представление об изменении структуры органов и костной ткани. С помощью рентген-аппарата врач может хорошо визуализировать:
- инородные тела;
- переломы;
- воспаление легких;
- рак молочной железы;
- туберкулез.
Основное преимущество рентгенографии заключается в том, что это быстрый и дешевый метод сканирования. Однако по точности и диагностической ценности он безусловно уступает как УЗИ, так и таким высокотехнологичным методам исследования, как МРТ и КТ.
В основе физики работы рентген-аппарата лежат просвечивающие способности рентгеновских лучей. Получение плоского двухмерного изображения основано на ослаблении рентгеновского излучения при его прохождении через различные ткани. При рентген-сканировании пучок излучения, проходя через ткани организма, которые обладают различной плотностью, рассеивается и тормозится. Таким образом, на пленке возникают изображения разной степени интенсивности. Лучевая нагрузка при рентгенографии небольшая, но она всегда есть и может составлять от 0,1 до 1 мЗв. Поэтому рентгенография запрещена для беременных женщин, а здоровому человеку рентген можно делать 1- 2 раза в год.
Кроме дозы облучения у рентгеновского сканирования есть один существенный диагностический недостаток - плоская картинка. Поскольку рентген изображения - это тень ткани на пленке, объемно оценить органы и структуры человеческого тела с помощью рентгена не получается.

ЗАПИСЬ НА ПРИЕМ
Что покажет компьютерная томография
КТ или компьютерная томография - это еще одно рентгенографическое обследование, но его диагностические способности существенно выше обычного рентгена. Достигается это за счет того, что датчик, излучающий рентген лучи, движется вокруг области обследования по 360-градусной траектории. Так получаются многочисленные снимки, которые компьютер томографа выстраивает в трехмерные изображения - томограммы обследуемой области. КТ хорошо показывает:
- опухоли;
- все костные ткани - кости, череп;
- лор-заболевания;
- причину почечной колики;
- инородные тела;
- повреждения органов из-за внешних травм;
- внутренние кровотечения;
- причины “острого живота”.
С помощью компьютерной томографии в медицинских центрах СПб проводят скрининг рака легких у курильщиков. Такая томография позволяет выявить в 2 раза больше опухолей на ранней стадии. Простая флюорография (на базе рентгена) рак легких не показывает, поскольку плоскостное изображение не видит маленькие очаги опухоли, а вот на КТ можно визуализировать новообразование до 1 мм величиной.
С появлением на рынке низкодозных компьютерных томографов стало возможным проводить пан-КТ- или КТ всего тела. Такое тотальное сканирование человека от макушки до пяток позволяет врачам сразу найти патологические области, особенно после автотравмы и множественных повреждений.
Основной недостаток КТ - это высокая лучевая нагрузка, которая при некоторых обследованиях может доходить до 15 мЗв. Поэтому, в отличие от МРТ и УЗИ, КТ следует делать только по показаниям и направлению врача. Здоровым пациентам компьютерную томографию не рекомендуется делать чаще, чем 1 раз в год. Его нельзя проводить беременным женщинам, а детям малого возраста по возможности КТ следует заменять безопасными УЗИ и МРТ.
Что показывает МРТ
Магнитно-резонансная томография или МРТ - это сфокусированный метод, который проводит очень детальное обследование. Диагностическая точность МРТ превышает УЗИ и во многих случаях КТ, за исключением сканирования полых органов (легких, желудка, кишечника) и костей. МРТ является золотым стандартом диагностики:
- заболеваний головного и спинного мозга;
- патологий суставов;
- межпозвоночных дисков;
- сердца и сосудов;
- болезней гинекологического, проктологического и урологического характера.
В отличие от быстрого КТ и УЗИ, магнитно-резонансное обследование требует времени - в среднем пациенту нужно лежать в томографе и соблюдать неподвижность 30-60 минут.
Принцип работы МРТ основан на эффекте ядерного магнитного резонанса. МР томограф в своей конструкции имеет мощный магнит, который создает магнитное поле, и датчик, который подает радиочастотные сигналы. В такой ситуации протоны атомов водорода начинают колебательные движения, выделяя при этом импульсы. Их улавливает компьютер томографа и преобразовывает в трехмерные изображения. Чем больше воды содержится в клетках ткани, тем детальней получается ее изображение. Поэтому на МРТ хорошо отображаются органы с большим содержанием воды: МРТ головного мозга, МРТ спинного мозга, МРТ глазных орбит, МРТ органов малого таза, МРТ позвоночника, МРТ суставов, и плохо визуализируются органы с большим содержанием воздуха МРТ органов грудной клетки или кости.
Основы преимуществом МРТ перед КТ и рентгеном является отсутствие в ходе сканирования какого-либо излучения. А вот недостатком этого метода диагностики будет ряд ограничений - наличие ферромагнитного металла в теле пациента и имплантированных в организм водителей ритма, несовместимых с МРТ.


Что покажет УЗИ
Ультразвуковое исследование или УЗИ - это широко распространенный вид обследования, активно применяемый в диагностических центрах СПб. В ходе данной процедуры диагностика проводится с помощью ультразвуковых волн. Проходя через границы тканей различной плотности, ультразвук по-разному отражается от них. Ультразвуковая установка имеет датчик, который посылает ультразвуковой сигнал, а затем фиксирует ответ и переводит его в графическое изображение. Таким способом врачи могут хорошо обследовать:
- органы малого таза;
- органы брюшной полости;
- лимфоузлы и молочные железы;
- мягкие ткани;
- сосудистую систему.
К сожалению, серьезным препятствием для ультразвука являются кости, через которые сигнал пробиться не может. Поэтому малоинформативным является
- УЗИ головного мозга
- УЗИ сердца
- УЗИ органов средостения
- УЗИ позвоночника.
Основным достоинством УЗИ является отсутствие каких-либо противопоказаний и ценовая доступность. По диагностической ценности и точности УЗИ безусловно уступает МРТ и КТ, однако является приоритетным профилактическим и скрининговым методом обследования для многих заболеваний, включая патологии мочеполовой системы у мужчин и женщин, рака молочных желез и органов брюшной полости, воспалений мягких тканей.
Можно ли делать МРТ и рентген в один день
МРТ и КТ, а также МРТ и рентген в один день делать можно. Магнитно-резонансная томография не несет в себе никакой лучевой нагрузки, поэтому ее можно совмещать с любым видом обследования, будь то рентгенография или ультразвуковое сканирование. Однако нельзя в один и тот же день делать несколько КТ или КТ и рентген. Каждый из этих видов обследования имеет лучевую нагрузку от 0,1 до 10 мЗв, которая суммируется как превышающая доза радиации при многократном исследовании.
МРТ или КТ брюшной полости: что выбрать?
В статье подробно разбираем при каких заболеваниях необходима магнитно-резонансная томография, а при каких компьютерная томография. Рассказываем о противопоказаниях процедур и необходимой подготовке.

Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Магнитно-резонансная томография и компьютерная томография крайне информативные методы исследования организма. У процедур есть немало и сходств, и различий. Если вам необходимо пройти исследование брюшной полости, что выбрать — МРТ или КТ?
Что такое МРТ и КТ?
Оба метода представляют собой послойное исследование организма. Именно это отражает термин «томография» (с др.греческого — «сечение») в названии.
Несмотря на общий принцип, физические способы получения изображений разные, поэтому одни органы и системы внутри организма лучше видны при проведении рентгеновской компьютерной томографии, другие — при магнитно-резонансной томографии.
Для оценки кровоснабжения органов или патологических очагов болезни в обеих процедурах может использоваться внутривенное контрастное усиление. Для этого в локтевую вену ставится катетер и во время «фотографирования» вводится специальное контрастное «красящее» вещество.
МРТ и КТ взаимно дополняют друг друга.
Компьютерная томография зарекомендовала себя как процедура, которая быстро дает результаты очень высокой точности, особенно при контрастном усилении исследования. Полученные изображения отражают костные структуры, лимфатические узлы, сосуды, образования различных органов исследуемой зоны. КТ не требует особенной подготовки и предварительных обследований.
При компьютерной томографии в основе метода лежат рентгеновские лучи. МРТ — это нелучевой метод исследования. При магнитно-резонансной томографии человек оказывается в действии сильного магнитного поля, а в основе изображения лежит эффект магнитного резонанса от атомов протонов водорода.
Так как оба метода создают послойные снимки, с их помощью которых можно составить 3D-модель исследуемой области. Полученные модели можно распечатать на пленке или перенести на носитель в нужных проекциях и масштабе.
Сходства и различия процедур
Три сходства МРТ и КТ
Сходств у двух видов томографии немного, и касаются они организации проведения исследований:
5 различий МРТ и КТ
Различий у процедур больше, чем сходств. Есть они как в проведении, так и в противопоказаниях:
1. Время исследования. Компьютерная томография выполняется в среднем за 3-5 минут (при контрастном усилении до 15-20). В то время как магнитно-резонансная томография брюшной полости может проводиться до 40 минут без контраста и до 60 минут с ним.
2. Из продолжительности исследования вытекает одно из ограничений МРТ: его трудно переносить людям с клаустрофобией, маленьким детям, людям с психическими заболеваниями или острой болью, когда человеку сложно находиться в малоподвижном состоянии. Ведь здесь все происходит как при обычном фотографировании: если объект шевелится, то снимки получаются нечеткими.
В такой ситуации лучше выполнить КТ, обсудить с лечащим врачом предварительное обезболивание или подбор альтернативного метода диагностики.
3. Звуки во время исследования. Процедура МРТ достаточно громкая, и лаборант во избежание дискомфорта наденет на вас шумоподавляющие наушники или выдаст защитные беруши. Компьютерная томография проходит бесшумно.
4. Притяжение металла магнитным полем. Так как во время МРТ на все тело пациента воздействует сильное магнитное поле, к процедуре стоит подходить с осторожностью людям с металлическими объектами:
- кардиостимуляторами,
- внутричерепными ферромагнитными гемостатическими клипсами сосудов головного мозга;
- аортальными клипсами;
- электродами;
- ферромагнитными металлическими имплантатами;
- металлоконструкциями в анатомической области, подлежащей исследованию (металлическими пластинами, дистракторами и т.п.);
- ферромагнитными или электронными имплантатами среднего уха;
- металлической стружка в глазах.
Все эти элементы обладают магнитными свойствами. Перед МРТ вам необходимо предоставить паспорт на имплантированное устройство, в котором должна быть указана его МРТ—совместимость. Абсолютное противопоказание к МРТ — наличие в теле пациента металлических предметов с магнитными свойствами (имплантаты, протезы, инородные тела) и приборами (например, кардиостимуляторами). Для проведения компьютерной томографии такого противопоказания нет.
Зубные металлоконструкции и внутриматочные контрацептивы не являются противопоказанием для МРТ.
5. Ограничения при беременности. КТ не рекомендуют делать детям и беременным женщинам. Лучевая нагрузка беременным противопоказана и возможна, только когда есть жизненные показания. Решение при этом принимает консилиум врачей. Крайне не рекомендуется проводить МРТ в первый триместр (первые 12 недель беременности). В этот период как раз происходит формирование внутренних органов у плода и, в связи с этим, нежелательно изменять условия окружающей среды. Проведение МРТ в последующие сроки допустимо при наличии направления от лечащего врача.
Также КТ с контрастом назначают с осторожностью при поражении почек и щитовидной железы, а также людям с повышенным аллергическим фоном и сахарным диабетом (зачастую необходима предварительная консультация эндокринолога для коррекции терапии).
Если у вас реакция на 4 и более аллергена, обострение бронхиальной астмы, тяжелые аллергические реакции в анамнезе (отек Квинке, бронхоспазм, анафилактический шок), сообщите эти сведения лечащему врачу и проведите исследование в условиях стационара.
Подготовка к исследованиям брюшной полости
Перед МРТ
При исследовании органов брюшной полости, забрюшинного пространства и малого таза за два-три дня перестаньте употреблять продукты, богатые клетчаткой и способствующие газообразованию:
- дрожжевое тесто,
- чёрный хлеб,
- бобовые овощи и консервы,
- газированные напитки и сладости,
- молоко,
- алкоголь.
Перед процедурой примите активированный уголь.
Исследование проводится натощак, последний прием пищи должен произойти за 6 часов до процедур. Можно пить воду в небольшом количестве и принимать лекарства. Также лечащий врач может порекомендовать вас за 30 мин до исследования принять две таблетки препаратов-спазмолитиков, например, «Но-шпа», чтобы устранить артефакты от перистальтики (движения) кишечника.
Перед КТ
За три-четыре дня полностью до компьютерной томографии исключите тяжёлую, жирную пищу, орехи, сладкое и любые мучные изделия. Откажитесь от крепких чая и кофе. Лучшей диетой станет отварная рыба, овощи, лёгкие супы и бульоны. Последний приём пищи можно провести за 6 часов до процедуры. Во время КТ также могут понадобиться препараты-спазмолитики, чтобы устранить артефакты от перистальтики (движения) кишечника.
Чем отличаются результаты МРТ и КТ брюшной полости?
Так как в исследованиях применяются разные технологий МРТ и КТ чувствительны к различным тканям.
Компьютерная томография даёт больше информации о плотных образованиях, костной ткани, состоянии сосудов. При оценке органов грудной клетки, камней в почках, КТ является методом выбора.
Магнитно-резонансная томография более чувствительна к мягким тканям и жидкостям. На изображениях врач сможет рассмотреть ранние стадии новообразований, нарушение кровообращения, метастазы и гематомы, абсцессы, хронические поражения органов.
Зависит ли выбор процедуры от заболевания?
Первое, что необходимо сделать — обратиться к врачу! Лишь врач, который имеет всю полноту информации о ваших проблемах сможет правильно сделать выбор диагностической методики.
Но жизнь иногда диктует свои коррективы и, если вы решили самостоятельно пройти обследование, то важно разобраться, при каких заболеваниях будет информативнее каждый вид томографии.
Компьютерную томографию стоит выбрать при таких заболеваниях, как:
- травмы, повреждения мочеточников, почек, разрывы почечной капсулы;
- рентгенпозитивные камни в почках и мочеточниках, в желчевыводящих путях;
- снижении массы тела, боль и прочие симптомы, указывающие на возможные заболевания органов данной зоны;
- признаки любых патологий, обнаруженные в результате рентгенографии, УЗИ и так далее, требующие уточнения;
- неоднозначные или вызывающие сомнения результаты других исследований;
- при наличии противопоказаний к МРТ;
- увеличение печени (неочевидного происхождения);
- симптомы механической желтухи;
- оценка эффективности лечения рака;
- тромбозы, аневризмы, разрывы и деформации сосудов.
Также проведение компьютерной томографии целесообразно в рамках подготовки к оперативному вмешательству, т.к. исследование с контрастированием выявляет особенности кровоснабжения органа и позволяет спланировать доступ и объем операции.
Магнитная томография даст более качественные результаты в следующих случаях:
- подозрения на онкологию;
- размер и строение органов брюшной полости: селезенки и печени, желчного пузыря и поджелудочной железы, надпочечников и почек, желчевыводящих путей, лимфоузлов;
- метастазы;
- воспалительные, дегенеративные, обструктивные и кистозные процессы;
- нарушения кровообращения, инфаркты органов;
- врожденные аномалии в строении органов брюшной полости;
- злокачественные или доброкачественные новообразования;
- тромбозы, аневризмы, разрывы и деформации крупных сосудов;
- камни и патологические изменения желчевыводящих путей и желчного пузыря
Что выбрать для осмотра брюшной полости — МРТ или КТ?
Ответить на этот вопрос может только ваш лечащий врач. Лишь имея на руках полную картину болезни, он может определить необходимость тех или иных процедур. И уже после консультации со специалистом вы можете записаться на МРТ или КТ брюшной полости в наши медицинские центры.
Рентгенография, КТ и МРТ: в чем отличие?
В настоящее время основными методами лучевой диагностики являются рентгенография, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), которые только на первый взгляд весьма похожи по принципу действия. У многих наших пациентов возникает вопрос: «Чем отличается КТ от МРТ, и каковы их отличия от рентгенографии?»
Все вышеперечисленные методы позволяют быстро и безболезненно визуализировать органы и ткани исследуемой области. Тем не менее, существует ряд значимых отличий, которые могут оказаться решающими в случае выбора того или иного метода исследования. Мы рассмотрим их подробно, чтобы наши пациенты обладали полной информацией и могли оценить преимущества каждого из них.
Рентгенография
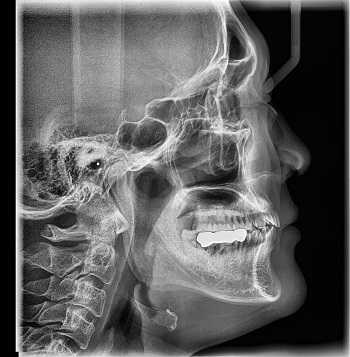
Принцип работы рентгеновского аппарата заключается в том, что рентгеновские лучи, проходя через разноплотную среду исследуемой области, по-разному ослабляются: более плотная костная ткань в значительной степени поглощает рентгеновское излучение, менее плотная подкожно-жировая клетчатка ослабляет его в небольшой степени, а воздух, содержащийся в околоносовых пазухах или легких, не задерживает совсем. Эти неравномерно ослабленные пучки рентгеновских лучей, попадая на светочувствительный слой пленки, формируют рентгенограмму — изображение, которое отображает все структуры исследуемой области, наслаивая их друг на друга. При этом получаемый снимок позволяет определить форму, размеры и строение исследуемой области, выявить или заподозрить структурные нарушения, а исследование в двух или нескольких проекциях позволяет определить локализацию выявленных изменений. Чаще всего рентгенография используется для исследования костей, легких, почек, кишечника.
C самого начала существования этот метод диагностики вызывал у пациентов множество вопросов по поводу воздействия рентгеновского излучения на организм. На сегодняшний день специалисты подтвердили вред рентгена и его способность влиять на развитие нежелательных процессов в организме. Тем не менее, этот метод лучевой диагностики продолжает пользоваться спросом, поскольку требует минимальных затрат.
Компьютерная томография
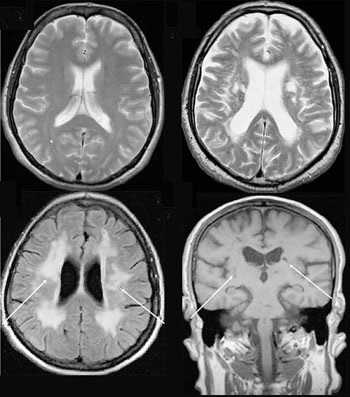
Это более современный вариант рентгенографии, сохранивший ее ключевые особенности: в основе получения изображения лежит рентгеновское излучение, которое, проходя через ткани пациента, по-разному (исходя из их плотности) поглощается и ослабляется ими. Однако важное отличие заключается в том, что компьютерная томография — это совокупность послойных рентгеновских снимков определенной толщины среза, из которых выстраивается объемная проекция, а не плоскость, как на рентгене. В этом (а также в высоком качестве изображения) заключается одно из основных преимуществ компьютерной томографии перед традиционным рентгеновским методом исследования.
Несмотря на более безопасную и эффективную работу современных аппаратов, часто проходить компьютерную томографию все же не рекомендуется из-за возможного воздействия на организм рентгеновского излучения. Тем не менее, компьютерная томография является ведущим методом диагностики заболеваний органов грудной клетки и легких, надпочечников и костно-суставной системы.
Магнитно-резонансная томография
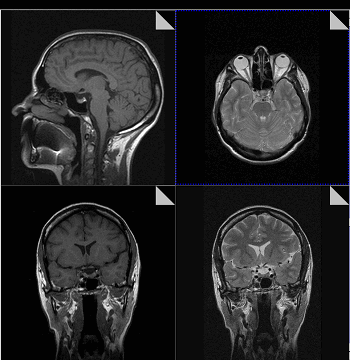
В основе МРТ лежит явление магнитного резонанса, основанного на переизлучении радиоволн, взаимодействующих с атомами водорода, в избытке содержащимися в организме человека. Эти переизлученные электромагнитные волны улавливаются датчиком МР-томографа, усиливаются и в виде цифровых изображений появляются на экране монитора. Это безвредный и абсолютно безопасный для здоровья человека метод лучевой диагностики, так как в основе получения изображения отсутствует рентгеновское излучение, поэтому МРТ можно проходить неограниченное количество раз, с любым интервалом.
Существенное преимущество МР-томографии перед КТ заключается в том, что она не противопоказана беременным во II и III триместре и совершенно безопасна для детей. В МРТ исследуемая область сканируется в трех проекциях, что позволяет врачу-рентгенологу в полной мере оценить состояние тканей и органов исследуемой области, а высокая контрастность изображения и пространственное разрешение позволяют визуализировать серое и белое вещество головного мозга, оценивать состояние костного мозга и мягких тканей различной локализации. Кроме того, метод МРТ позволяет получать изображения сосудов головного мозга и сосудов шеи без введения контрастного препарата.
Конечно, как и многие другие методы исследования, МР-томография имеет ряд противопоказаний. Однако, если внимательно ознакомиться с ними, можно заметить, что в основном они связаны с наличием металлсодержащих имплантов (не обладающие магнитными свойствами устройства противопоказанием не являются), а также с выраженной клаустрофобией. Таким образом, в большинстве случаев МРТ может стать наиболее оптимальной и совершенно безопасной альтернативой компьютерной томографии и рентгенографии.
Так что же лучше?
в разработке первого аппарата МРТ принимал участие правнук Альфреда Нобеля Микаэль, однако Нобелевскую премию он не получил.
Что лучше делать, КТ или МРТ почек при разных заболеваниях
МРТ (магнитно-резонансная томография) и КТ (компьютерная томография) - это неинвазивные методы исследования, т. е. такие, при которых кожу не подвергают воздействию хирургическими инструментами. Обычно это методы диагностики не первой линии: их назначают после УЗИ почек, внутривенной урографии и других процедур. Но как же врачи выбирают между двумя исследованиями? Специалисты Государственного центра урологии объясняют, что лучше, КТ или МРТ почек.

В чем разница между КТ и МРТ
При выборе МРТ или КТ почек учитывается информативность исследования. Она зависит от того, с помощью чего и как воздействуют на человека в процессе процедуры. Здесь МРТ и КТ есть принципиальная разница:
- Магнитно-резонансная томография. В основе процедуры лежат свойства магнитного поля и радиочастотных импульсов. Исследование показывает, есть ли патология и где она находится.
- Компьютерная томография. В исследовании комбинируют лучевую диагностику (рентгеновское излучение) и компьютерные технологии. В отличие от обычных рентгеновских снимков показывает более детальное изображение частей тела, в том числе кости, мышцы, жировую прослойку и органы. По результатам КТ можно получить снимок с поперечными срезами тела, выполненными с определенным шагом.
Таким образом, главное отличие КТ от МРТ почек заключается в принципе исследования. КТ использует рентгеновское излучение и дает четкое изображение, а МРТ основано на применении электромагнитного поля, что делает процедуру более безопасной.
Чем еще отличается КТ от МРТ почек:
- КТ выполняется за несколько минут, а для проведения МРТ пациенту необходимо некоторое время лежать неподвижно (в среднем 15-60 мин.).
- Если рассматривать, что информативнее, КТ или МРТ почек, то здесь нельзя однозначно ответить на вопрос. КТ дает детальное изображение органов и позволяет обнаружить даже самые небольшие измененные очаги размером от 1 мм. КТ лучше визуализирует плотные ткани (кости, камни в почках), а МРТ - мягкие (мышцы и органы, включая почки).
- КТ проводится с использованием рентгеновского излучения, что накладывает на процедуру ряд ограничений. Его нельзя проводить при беременности, декомпенсации сахарного диабета, заболеваниях крови (при использовании контрастного усиления). В детском возрасте только врач определяет целесообразность такого исследования.
- МРТ же безопасно, может назначаться даже при беременности со 2 триместра и детям. Но его нельзя проводить людям с вживленными металлическими или электронными конструкциями, а также при клаустрофобии.
Что лучше сделать - КТ или МРТ почек:
МРТ в основном назначают для обследования мягких тканей и кровеносных сосудов. Исследование показывает степень функционирования почек и помогает определить:
- наличие опухоли и ее стадии (позволяет определиться с тактикой лечения);
- изменения в структуре тканей;
- размеры почек и состояние их сосудов (нет ли застойных процессов);
- разграничение между мозговым и корковым слоем;
- состояние мочевыводящих путей;
- врожденные пороки развития;
- абсцесс почек;
- почечную недостаточность.
МРТ чаще назначают при подозрении на онкологическое заболевание почек. Исследование помогает четко рассмотреть размеры новообразования, его опасность, скорость прогрессирования и наличие метастаз. В диагностике опухоли на ранней стадии в основном прибегают к МРТ с контрастным усилением. Если выбирать МРТ или КТ при кисте почек, то врач предпочтет МРТ, поскольку оно более специфично и чувствительно к кистозным изменениям.

Компьютерная томография выявляет:
- (для подтверждения после МРТ);
- закупорку мочевыводящих каналов;
- опухоль внутри почечных сосудов;
- аномальное скопление жидкости; и инфекции почек.
Еще КТ лучше отслеживает расположение твердых камней. У МРТ пониженная визуализация твердых структур. По этой причине при выборе МРТ или КТ при камнях в почках выбирают именно КТ. Также к нему прибегают:
- при травмах живота или спины;
- для исследования почечного ложа;
- при воспалении забрюшинного или околопочечного пространства.
КТ хорошо показывает скелет и полые органы, которые заполненные жидкостью и воздухом. Это и делает процедуру информативной при экстренной диагностике травм с внутренним кровотечением.
Записаться на КТ или МРТ почек
Акопян Гагик Нерсесович - врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Читайте также:
