Рентгенограмма, КТ при раке тонкой кишки
Добавил пользователь Morpheus Обновлено: 21.01.2026
Опухоли тонкого кишечника и двенадцатиперстной кишки представлены довольно разнородной группой доброкачественных и злокачественных новообразований. Лимфома тонкой кишки относится к злокачественным новообразованиям. Рак тонкой кишки развивается медленно. Начало его проявляется неспецифическими и маловыраженными симптомами, которые присущи многим заболеваниям пищеварительного тракта.
В Юсуповской больнице в процессе лечения больных раком тонкого кишечника и двенадцатиперстной кишки принимают лечение хирурги-онкологи, химиотерапевты, радиологи, психологи. Мультидисциплинарный подход, использование современных химиотерапевтических препаратов и новейших методик лучевой терапии, виртуозное выполнение хирургами операций позволяет улучшить прогноз пятилетней выживаемости. Пациенты клиники онкологии обеспечены индивидуальными средствами личной гигиены, диетическим питанием. Медицинский персонал осуществляет профессиональный уход за пациентами до и после операции. Пациенты в терминальной стадии заболевания получают паллиативную медицинскую помощь.
Причины рака тонкого кишечника
Рак тонкого кишечника - злокачественное новообразование отделов тонкого кишечника: двенадцатиперстной, тощей или подвздошной кишки. В большинстве случаев рак тонкого кишечника развивается на фоне хронических ферментативных или воспалительных заболеваний органов пищеварения:
- Язвенной болезни;
- Целиакии;
- Дуоденита;
- Энтерита;
- Дивертикулита;
- Неспецифического язвенного колита;
- Болезни Крона.
В раковую опухоль могут трансформироваться эпителиальные доброкачественные новообразования кишечника. Преобладающее поражение двенадцатиперстной кишки врачи объясняют раздражающим действием желчи и сока поджелудочной железы на начальный отдел тонкого кишечника, его активным контактом с канцерогенами, которые поступают в пищеварительный тракт с пищей.
Факторами повышенного риска развития рака тонкого кишечника является спорадический или семейный аденоматозный полипоз. Вероятность возникновения рака тонкого кишечника выше лиц, подвергшихся радиационному облучению или страдающих алкогольной зависимостью, курильщиков, людей, в чьём рационе преобладают консервированные продукты, животные жиры, жареная пища. Существует взаимосвязь ь между раком толстой кишки и злокачественными новообразованиями тонкого кишечника.
Факторы риска
Случаи спорадического или семейного аденоматозного полипоза являются факторами повышенного риска развития рака тонкого кишечника. Вероятность возникновения рака тонкого кишечника выше у:
- Курильщиков;
- Лиц, подвергшихся радиационному облучению;
- Страдающих алкогольной зависимостью;
- Людей, в чьем рационе преобладают животные жиры, консервированные продукты, жареная пища.
По характеру роста опухолевой ткани различают экзофитный и эндофитный рак тонкого кишечника.
- Экзофитные опухоли растут в просвет кишки, вызывая ее сужение и развитие кишечной непроходимости; макроскопически могут напоминать полип или цветную капусту;
- Эндофитные формы рака инфильтрируют стенку тонкого кишечника в глубину, сопровождаясь кишечным кровотечением, перфорацией и перитонитом.
По гистологической структуре злокачественные опухоли тонкого кишечника чаще представлены аденокарциномой, реже в онкологической практике встречаются саркомы, карциноид, лимфома кишечника.
Виды рака тонкого кишечника
В зависимости от характера роста опухолевой ткани онкологи выделяют экзофитный и эндофитный рак тонкого кишечника. Экзофитные новообразования растут в просвет кишки, вызывают её сужение и развитие кишечной непроходимости.
Внешне они напоминают цветную капусту или полип. Эндофитные формы опухолей инфильтрируют стенку тонкого кишечника в глубину. Они сопровождаются кишечным кровотечением, прободением и перитонитом.
Симптомы и признаки рака тонкого кишечника
Рак тонкого кишечника характеризуется полиморфизмом проявлений. Это связано с вариабельностью локализации, гистологической структуры и размеров новообразования. В начальных стадиях болезни пациенты предъявляют следующие жалобы:
- Периодически повторяющиеся спастические боли в животе;
- Неустойчивость стула (поносы сменяются запорами);
- Тошнота и рвота;
- Метеоризм.
Если опухолевый процесс прогрессирует отмечается интоксикация, снижение массы тела. При деструкции злокачественной опухоли тонкого кишечника возникают симптомы кишечного кровотечения, перфорации кишечной стенки. Содержимое кишки попадает в брюшную полость и приводит к перитониту.
Экзофитный рост опухолей может сопровождаться симптомами обструктивной кишечной непроходимости. Если новообразование сдавливает соседние органы, развивается ишемия кишечника, панкреатит, желтуха, асцит.
Иногда происходит сращение опухоли с мочевым пузырём, соседними кишечными петлями, толстым кишечником, сальником с образованием единого малоподвижного конгломерата. При изъязвлении и распаде рака тонкого кишечника возникают кишечные свищи.
Кинические проявления рака подвздошной кишки развиваются постепенно. Первыми симптомами являются диспептические явления:
- Тошнота;
- Рвота;
- Нарушение;
- Моторики;
- Сильные спастические колики.
У пациентов быстро снижается аппетит, появляется отвращение к еде и уменьшается масса тела. При множественных опухолях возникает кишечная непроходимость. Она характеризуется болями в животе, рвотой сначала желудочным содержимым, а затем и кишечным, вздутием живота, сухой кожей и обезвоживанием. При саркомах тонкого кишечника часто наблюдаются кишечные кровотечения.
Симптомы рака двенадцатиперстной кишки
Наиболее характерным и первым симптомом рака 12 перстной кишки является боль. На ранних стадиях заболевания болевой синдром с вовлечением в патологический процесс нервных элементов кишечной стенки. В этот период боль постоянная, ноющая, не связана с приёмом пищи. При местно распространённом процессе и прорастании раковой опухоли в брыжейку толстой и тонкой кишки, поджелудочную железу, боли становятся жгучими. Возрастает их интенсивность и продолжительность, появляется постоянное чувство тяжести в подложечной области.
Развитие непроходимости проявляется нарастающими признаками сужения двенадцатиперстной кишки. Боль при раке 12-перстной кишки отдаёт в спину. Это обусловлено общностью иннервации двенадцатиперстной кишки с поджелудочной железой, привратником, печенью и желчным пузырём, желчными протоками. Тонкокишечная высокая непроходимость возможно развивается при распространении карциноида тонкой кишки на брыжейку. При экзофитном росте раковые опухоли часто подвергаются распаду. В этом случае первым признаком заболевания может быть внутрикишечное кровотечение.
Рак большого дуоденального сосочка (код по МКБ-10 С24) вызывает повышение давления в билиарной зоне и развитие механической желтухи. Для карциноида тонкой кишки характерно развитие паранеопластических синдромов, которые связаны с выработкой гормонов. Их симптомами являются приливы, аритмии и бронхоспазм.
Первым симптомом злокачественной опухоли большого дуоденального сосочка часто становится механическая желтуха, которая возникает на фоне соматического благополучия. Вначале желтуха перемежающаяся. Нормализация биохимических показателей крови обусловлена уменьшением отёка в области стенозированного желчного протока. При прогрессировании рака фатерова сосочка желтуха становится более стойкой. После интенсивных болей, сопровождающихся ознобами и проливными потами, у пациентов изменяется цвет кожи. Больные жалуются на выраженный зуд. Преходящий характер желтухи на поздних стадиях заболевания обусловлен распадом рака большого дуоденального сосочка, который сопровождается временным восстановлением проходимости желчного протока.

При пальпации живота врачи определяют увеличенную печень. У 60% пациентов под нижним краем печени прощупывают увеличенный желчный пузырь. При продолжительном нарушении проходимости желчевыводящих путей возникают цирроз печени и хронический панкреатит. Если рак большого дуоденального сосочка прорастает в стенку кишечника, при последующем распаде опухоли возможны кровотечения. При региональном метастазировании отмечается болевой синдром изменяется.
Характерной особенностью рака большого дуоденального сосочка является ранняя потеря веса. Причиной похудания становятся сужение или перекрытие просвета протоков поджелудочной железы, из-за которых в пищеварительный тракт перестают поступать ферменты, так необходимые для расщепления жиров и белков. Снижение веса и авитаминоз становятся причиной мышечной слабости.
У больных раком большого дуоденального сосочка часто наблюдаются поносы. Они сопровождаются вздутием и болями в животе. Каловые массы глинисто-серые, зловонные. В запущенных случаях может выявляться жировой кал. При появлении регионарных метастазов отмечается характера болевого синдрома изменяется. На поздних стадиях определяются истощение и расстройства функций органов, которые поражены отдалёнными метастазами.
Диагностика рака тонкого кишечника
При злокачественной опухоли двенадцатиперстной кишки врачи Юсуповской больницы выполняют фиброгастродуоденоскопию и контрастную рентгеноскопию. Для диагностики рака терминального отдела подвздошной кишки информативными являются колоноскопия и ирригоскопия.
Рентгенография пассажа бария позволяет выявить препятствия на пути продвижения контрастного препарата, участки сужений и супрастенотического расширения кишки. Во время эндоскопического исследования врач производит биопсию для последующей морфологической верификации диагноза. В сложных для диагностики случаях проводят селективную ангиографию брюшной полости.
Для того чтобы выявить метастазы и прорастание рака тонкого кишечника в органы брюшной полости, в Юсуповской больнице проводят комплексное обследование пациентов:
- Ультразвуковое исследование печени, поджелудочной железы, почек, надпочечников;
- Мультиспиральную компьютерную томографию органов брюшной полости;
- Рентгенографию грудной клетки;
- Сцинтиграфию костей.
Рак тонкого кишечника дифференцируют от доброкачественных опухолей, туберкулёза кишечника, окклюзии мезентериальных сосудов, болезни Крона. У женщин проводят дифференциальную диагностику с новообразованиями матки и придатков.
Пациентам с подозрением на рак тонкой кишки назначаются следующие исследования:
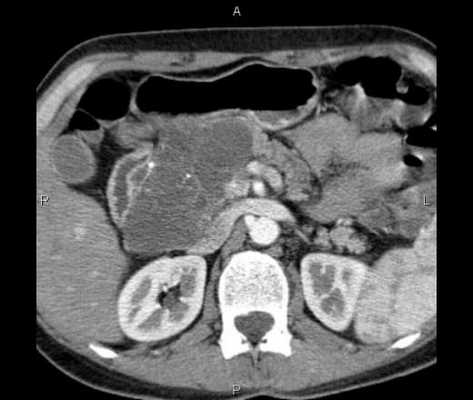
Что покажет КТ органов брюшной полости с контрастом
КТ брюшной полости является современным и точным рентгенологическим способом диагностики органов, расположенных в брюшной области. Во время обследования происходит томографическое, то есть, послойное сканирование исследуемой зоны. Современные мультспиральные томографы способны за один оборот сканера делать от 32 до 640 срезов
КТ брюшной полости является современным и точным рентгенологическим способом диагностики органов, расположенных в брюшной области. Во время обследования происходит томографическое, то есть, послойное сканирование исследуемой зоны. Современные мультспиральные томографы способны за один оборот сканера делать от 32 до 640 срезов, а мощный компьютер может создать трехмерные реконструкции всех анатомических структур области живота. Данные КТ снимков позволяют выявить воспалительные процессы и опухолевые изменения в костных и мягкотканных структурах.
Процедура компьютерной томографии органов брюшной полости проходит по двум базовым протоколам - нативная и контрастная. МСКТ с контрастным усилением предполагает использование контрастных препаратов на базе йода, которые улучшает тканевую контрастность на томограммах и позволяет определить новообразования на этапе развития. Кроме того, существует агиографическая форма обследования (КТ брюшной аорты и сосудов) области живота, когда врачи прицельно оценивают сосудистую систему брюшной полости.
Сведение об исследовании
- Продолжительность: 7-15 минут
- Требование к подготовке: Есть
- Назначение врача: Не требуется
- Применение контраста: По рекомендации врача
- Противопоказания и ограничения: Есть
- Рекомендуемая мощность аппарата: 12 срезов и выше
- Время выдачи результатов: 30-40 минут
- Что входит в стоимость: заключение + запись снимков
Что такое компьютерная томография брюшной полости
Компьютерная томография, в отличие от базовой УЗИ и рентгена, максимально развернуто оценивает структуру ОБП. Такая диагностическая точность достигается за счет возможности делать множественные снимки с различных ракурсов. Принцип работы компьютерного томографа основывается на способности рентгеновских лучей проходить с разной скоростью через ткани различной плотности. Во время сканирования датчик рентгеновского излучателя движется по периметру кольца Гентри вокруг тела пациента. Пучки рентгеновских лучей проходят под разными ракурсами через ткани брюшной области, их остаточная мощность фиксируется приемником на другой стороне кольца. На базе этих данных компьютер томографа строит трёхмерные реконструкции.
Данный метод визуализации не требует хирургического вмешательства и не доставляет дискомфорт пациенту. Но его нельзя считать абсолютно безопасным, поскольку мультиспиральная компьютерная томография сопряжена с лучевой нагрузкой на организм. В среднем при компьютерной томографии брюшной полости пациент получает дозу облучения в размере 5-7 мЗв. Поэтому проходить данное исследование нужно только при наличии серьезных медицинских показаний и направления от лечащего врача. Скрининговым методом диагностики патологий области брюшной полости остается безопасной и доступной ультразвуковое исследование. Если его данные носят тревожный характер, то врач назначит дообследование пациента на КТ или МРТ брюшной полости.
Что входит в КТ органов брюшной полости
КТ органов брюшной полости включает в себя сканирование:
- печени;
- желчного пузыря;
- желчных протоков;
- поджелудочной железы;
- селезенки.
Чаще всего это обследование делается как комплексная томография брюшной полости и забрюшинного пространства и дополнительно включает в себя диагностику:
- почек;
- надпочечников;
- верхней части мочеточников.
Что показывает МСКТ органов брюшной полости
КТ обследование брюшной полости и забрюшинного пространства помогает выявить ряд заболеваний:
- новообразования злокачественного и доброкачественного характера;
- врожденные аномалии;
- аденомы, фибромы и полипы;
- абсцессы и воспалительные процессы;
- лимфаденопатию;
- присутствие инородных тел;
- некроз тканей;
- гепатит острого и хронического типа;
- стенозы желчевыводящих и мочевыделительных путей;
- холанго-патологии.
Скорость проведения компьютерной томографии и выдача результатов в течение 30 минут позволяет получить информацию в экстренных ситуациях. К ним относится:
- закрытые, тупые травмы ОБП;
- аппендицит;
- защемление грыж живота.
Кроме того, данную диагностику активно используют для подготовительного этапа к операциям и для оценки процесса выздоровления в послеоперационный период.
Показания
- кровотечения в области желудочно-кишечного тракта;
- резкие боли в животе
- наличие пальпируемой опухоли;
- воспалительные процессы в области живота;
- повреждения внутренних органов при травме.
Наличие у пациента соответствующих показаний к прохождению процедуры определяет исключительно лечащий врач.
КТ брюшной полости с контрастом
КТ брюшной полости с контрастом способствует наиболее четкому отображению тканей и часто используется при онкопоиске. Контрастирование позволяет установить опухолевые очаги и степень их распространения на соседние участки. Контраст распространяется в крови и как бы “подкрашивает” ткани. Обязательного контрастного усиление потребует КТ ангиография сосудов брюшной полости. Без контрастирования сосудистая сеть на компьютерной томографии не видна.
Введение контрастного препарата происходит перед началом или в ходе процедуры, а полное вывод препарата из организма осуществляется естественным путем через мочевыделительную систему и занимает 48 часов. Продолжительность МСКТ с контрастом варьируется от 30 до 40 минут, в зависимости от способа применения контрастного вещества инъекционно уколом или болюсно, динамически.
Противопоказания
Томография брюшной полости не проводится при наличии у пациента следующих противопоказаний:
- беременность;
- детский возраст до 3 лет;
У контрастной процедуры есть дополнительные ограничения:
- аллергическая реакция на компоненты препарата;
- нарушение деятельности почек и печени;
Сложность с диагностикой могут испытывать люди, чей вес превышает 120 кг. Большинство томографов рассчитаны на грузоподъемность стола до 120 кг и объем тела до 120 см.
Подготовка
Качественная компьютерная томография брюшной полости требует подготовки желудочно-кишечного тракта пациента. Основная задача подготовительных мероприятий - снизить газообразование в кишечнике. Для этого пациента за два дня до сканирования просят перейти на диетическое питание. Из рациона следует исключить все продукты, вызывающие повышенное газообразование, например, бобровые, капуста, кисломолочные продукты, напитки первичного брожения -квас, пиво, шампанское, фрукты, за исключением цитрусовых. За сутки до обследования можно принять несколько таблеток эспумизана.
Диагностику обязательно нужно проводить натощак. Минимальный перерыв в еде должен составлять не менее 6 часов. За 30 минут до диагностики, чтобы разгладить мускулатуру кишечника, можно принять две таблетки но-шпы.
Проведение томографии
После предварительной подготовки к исследованию пациента приглашают в комнату с томографом. Затем обследуемый должен принять горизонтальное положение на выдвижной кушетке аппарата и не двигаться во время сканирования. При возникновении негативных ощущений следует сообщить о них врачу, который наблюдает за ходом диагностики из соседнего помещения.
Компьютерная томография это очень быстро форма диагностики. Продолжительность сканирования без введения контраста составляет всего 3-5 минут.
Расшифровка снимков
Результаты КТ представляют собой серию снимков, расшифровкой которых занимается врач-рентгенолог. Он проводит анализ состояния органов брюшной полости на наличие новообразований, делает сравнительный анализ и оценивает степени опухолевой инвазии. Выдача заключения происходит примерно через час лично в руки пациенту. В диагностический пакет входит письменное заключение врача рентгенолога и запись томограмм на электронном носителе. С результатами сканирования пациент должен записаться на прием к лучшему врачу. На основании история болезни и полученных данных томографии клинический специалист устанавливает диагноз и формирует список мероприятий для лечения.
КТ забрюшинного пространства (почки, надпочечники, мочевыводящие пути, лимфоузлы)
Стоимость
От чего зависит стоимость компьютерной томографии брюшной полости во многом определяется следующими факторами:
- Срезовая мощность томографа;
- Необходимость применения контраста;
- Время проведения сканирования;
- Квалификация врача рентгенолога.
На качество и цену обследование в первую очередь повлияет срезовые способности компьютерного томографа. Чем больше срезов может сделать аппарат за один оборот кольца Гентри, тем детальнее будут снимки и дороже стоимость сканирования. Ощутимо удорожает диагностику применение контрастного вещества. Стоимость КТ брюшной полости с контрастированием во многом определяется весом пациента. Чем больше масса тела человека, тем больше контрастного вещества потребуется ввести в ходе процедуры контрастирования. Сэкономить на диагностике без потери качества обследования можно, если воспользоваться услугой компьютерной томографии ночью, которую предлагают некоторые круглосуточные частные клиники. В ночное время обычно действуют хорошие скидки, и бережливый пациент может получить качественную диагностику за половину стоимости.
| Наименование услуги | Вес пациента | Минимальная цена в СПб |
|---|---|---|
| Стоимость введения контрастного вещества | от 50 до 60 кг | от 2000 руб. |
| Стоимость введения контрастного вещества | от 60 до 70 кг | от 3500 руб. |
| Стоимость введения контрастного вещества | выше от 75 кг | от 5500 руб. |
| Стоимость введения контрастного вещества болюсным динамическим способом | любой вес | от 5000 руб. |
Как сделать качественную КТ органов брюшной полости
В Санкт-Петербурге есть возможность сделать компьютерную томографию брюшной полости на спиральных компьютерных томографах со срезовой мощностью 16-340 срезов. Качественное обследование внутренних органов живот потребует применения современных аппаратов 32 среза и выше. При выборе диагностического центра следует обращать внимание не только на уровень его оборудования, но и на квалификацию персонала. Нет смысла платить за современный аппарат, если данные томографии будут некачественно расшифрованы малоопытным врачом. Поэтому при записи на КТ всегда следует уточнять, какая квалификация у диагноста, который будет вести прием. Именно его знания и опыт во многом повлияют на то, насколько точно и правильно будут интерпретированы томограмма.
МРТ при раке тонкого кишечника - что покажет
МРТ тонкого кишечника с гидроусилением (альтернативное название МР-энтерография) - это один из неинвазивных способов диагностики объемных образований желудочно-кишечного тракта, включая рак тонкого кишечника. Рак может поразить любой отдел тонкого кишечника: двенадцатиперстную, подвздошную или тощую кишки. Около 90 % опухолей тонкой кишки регистрируется у людей старше 40 лет.
Рак тонкого кишечника - это редкое заболевание, при котором клетки тонкой кишки становятся злокачественными, образуя опухоль, влияющую на процесс пищеварения. Новообразование может поразить любой отдел тонкого кишечника: двенадцатиперстную, подвздошную или тощую кишки. Тонкий кишечник является неотъемлемой частью пищеварительной системы, в которую также входят пищевод, желудок и толстый кишечник. Тонкий кишечник расщепляет пищу и всасывает необходимые витамины и жиры. Этот орган представляет собой длинную спиральную трубку, разделенную на 3 части:
- двенадцатиперстная кишка - первая часть тонкого кишечника, которая соединяется с желудком
- тощая кишка - средняя часть тонкого кишечника
- подвздошная кишка - последняя часть тонкой кишки, которая соединяется с толстой.
Около 90 % опухолей тонкой кишки регистрируется у людей старше 40 лет. 47% всех новообразований носит злокачественных характер. Средний возраст больного раком тонкой кишки составляет 55 лет, причем мужчины подвержены этому заболеванию чаще, чем женщины. МРТ тонкого кишечника с гидроусилением (альтернативное название МР-энтерография) - это один из неинвазивных способов диагностики объемных образований желудочно-кишечного тракта, включая рак тонкого кишечника.
Симптомы рака тонкого кишечника
На ранних стадиях рак тонкого кишечника сопровождается болью и дискомфортом в животе. Другие признаки включают:
- тошнота
- спазмы в животе
- вздутие живота
- потеря аппетита.
Если рак прогрессирует, более серьезные симптомы рака тонкого кишечника включают в себя:
- слабость
- потеря веса
- рвота
- дефицит витаминов
- анемия
- диарея
- черный стул
- стул с кровью
- тяжесть в животе
- желтуха.
Существует 5 основных типов рака тонкого кишечника:
- аденокарцинома. Эта форма начинается в секреторных клетках, которые находятся в ткани, выстилающей основные органы, и отвечают за секрецию слизи и пищеварительных соков
- саркома. Этот тип рака начинается в костях или мягких тканях, включая фиброзную и соединительную ткань, мышцы и хрящи
- карциноидные опухоли. Растут медленно и могут распространяться на печень или другие части тела
- лимфома. Начинается в клетках иммунной системы, может быть классифицирован как лимфома Ходжкина или неходжкинская лимфома
- гастроинтестинальные стромальные опухоли. Образуются в стенках желудочно-кишечного тракта. Могут быть доброкачественными или злокачественными.
Диагностика рака тонкого кишечника на МРТ
Для правильной диагностики рака тонкого кишечника требуется тщательная оценка истории болезни и симптомов. Прежде чем рекомендовать лечение, гастроэнтеролог также проведет ряд анализов и процедур для точной диагностики состояния. Общие процедуры включают:
- анализы крови
- рентген тонкого кишечника с глотанием бария
- МРТ
- компьютерная томография
- биопсия
- видеокапсульная эндоскопия
- функциональные тесты печени
- лапаротомия.
Тонкий кишечник долгое время являлся одним из самых сложных и малодоступных для исследования органов. Дело в том, что длина его очень большая, расположен он далеко от естественных отверстий, и добраться до него крайне трудно. С помощью эндоскопа можно исследовать толстый кишечник, а вот тонкий кишечник из-за своего петлеобразного строения не поддавался инвазивной форме диагностики.
В 1970 годах врачи начали активно использовать рентгенографию с контрастированием для неинвазивного обследования тонкой кишки и пищевода. Для этого пациента просили выпить специальный состав на базе бария, и врач начинал рентгенологическое сканирование верхних отделов желудочно-кишечного тракта (пищевода, желудка и 12-перстной кишки). Затем пациент принимал дополнительную порцию бария, и диагност осуществлял вторую серию снимков, чтобы оценить прохождение бария (пассаж) по тонкому кишечнику до зоны вхождения тонкой кишки в толстую. К сожалению, у этого метода есть существенные недостатки. Он достаточно трудоемкий, длительный, и информация о состоянии тонкого кишечника не всегда достаточная.
Другим способом обследования тонкого кишечника стала видеокапсульная энтероскопия. В ходе нее болюс типа таблетки выпивается пациентом. Внутри него находится видеокамера, которая включается после поступления в желудочно-кишечный тракт, и по ходу ее движения в ЖКТ осматриваются стенки тонкого кишечника. Для тонкой кишки этот метод является весьма информативным. Однако основной недостаток этого метода заключается в том, что он весьма дорогой.
С появлением высокопольных магнитно-резонансных томографов у врачей появилась еще одна возможность прицельно обследовать труднодоступный тонкий кишечник.
Признаки рака на МРТ снимках тонкого кишечника
МРТ тонкого кишечника активно используется врачами для выявления рака. На МРТ снимках диагносты будут искать признаки новообразования, степень его взаимодействия с соседними тканями, наличие вторичных симптомов:
- кровотечения, которые обычно характерны для для рака - карцином;
- перфорации, которые обычно сочетаются с лимфой;
- обструкцию и непроходимость, которая сопровождает все типы новообразований в просвете тонкой кишки;
- инвагинацию кишечника.
Лечение
Лечение в конечном итоге зависит от типа рака тонкого кишечника и степени его развития. При составлении рекомендаций по лечению врач учитывает следующие факторы:
- распространился ли рак за пределы стенки тонкой кишки в другие части тела, такие как лимфатические узлы или печень
- можно ли удалить рак
- является ли диагноз новым или рецидивирующим.
Наиболее распространенной рекомендацией по лечению является хирургическая операция, позволяющая врачам удалить часть кишечника, пораженную опухолью. Врач может также выбрать операцию обходного анастомоза - процедуру, при которой пища перенаправляется вокруг опухоли, если ее нельзя удалить.
Врач порекомендует химиотерапию и облучение наряду с хирургическим вмешательством.
Перспективы
Рак тонкого кишечника - это редкое заболевание, при котором клетки тканей кишечника становятся злокачественными. Если болезнь не лечить, она представляет угрозу для жизни и распространяется на другие части тела. Прогноз зависит от типа рака тонкого кишечника, и от того, можно ли его удалить.
МРТ или КТ кишечника при раке - что лучше?
МРТ и КТ кишечника в клиниках СПб активно применяется для диагностики рака кишки и метастазных поражений. Кишечник - это очень длинный орган. Его части имеют различную доступность. Поэтому при выявлении кишечной онкологии используют различные аппаратные методы. Единого всеобъемлющего способа хорошо визуализировать весь кишечник пока в медицине нет.
МРТ и КТ кишечника в клиниках СПб активно применяется для диагностики рака кишки и метастазных поражений. Кишечник - это очень длинный орган. Его части имеют различную доступность. Поэтому при выявлении кишечной онкологии используют различные аппаратные методы. Единого всеобъемлющего способа хорошо визуализировать весь кишечник пока в медицине нет. Рак тонкого кишечника требуется энтероскопии или же КТ или МРТ тонкого кишечника (МР-энтерографии), а также биопсии. Рак толстой и прямой кишки диагностирует с помощью МР-колонографии, КТ виртуальной колоноскопии и традиционной колоноскопии. Некоторые отделы кишечника могут быть видны на МРТ или КТ брюшной полости или МРТ органов малого таза.
Признаки рака кишечника
Злокачественные заболевания кишечника клинически протекает в виде :
- хронических болей в животе;
- лихорадки;
- снижения веса;
- нарушения стула;
- диарея с примесью крови или слизи.
Их ранняя диагностика сопряжена со сложностью, поскольку на начальном этапе, зачастую, развитие опухоли проходит бессимптомно. Поэтому врачи рекомендуют пациентам с предрасположенностью к онкологии ЖКТ осуществляй профилактическое МРТ обследование кишечника каждые 5 лет. Угроза развития рака прямой кишки требует проведения КТ виртуальной колоноскопии один раз в 3 года.
МРТ кишечника с контрастом при онкологии
При процедуре МРТ кишечника с подозрением на рак внутривенно вводится болюсное контрастное усиление. С помощью МРТ кишечника с контрастом врачи оценивают локализацию процесса опухоли, утолщение стенки, протяженность воспаления и уровень сужения просвета кишки. Особая ценность данных МРТ при раке кишки заключается в том, что онкологи могут оценить степень распространения опухоли и ее взаимодействие с соседними органами брюшной полости и малого таза (процесс метастазирования, прорастания в соседние ткани, создания новой паразитной сосудистой системы). Эти данные позволяют медикам принять окончательное решение о наиболее эффективном методе лечения.
МРТ или КТ кишечника, что лучше?
Здесь единого мнения по данному вопросу среди врачей нет. Считается, что толстый кишечник все же лучше визуализируется на КТ виртуальной колоноскопии с 3D реконструкцией, если нужно проводить прицельное обследование. Однако, если задачи исследования состоят в том, чтобы выяснить степень влияния новообразований на соседние ткани малого таза, магнитно-резонансное исследование станет предпочтительным. Тонкий кишечник лучше всего видно на гидро МРТ кишечника, проведенном на сверхвысокопольном томографе 3 Тесла или 1,5 Тесла, но существенным недостатком такого сканирования будет его высокая стоимость.
МРТ кишечника или колоноскопия
Делать колоноскопию раз в три года показано всем людям старше 50 лет и особенно тем, у кого есть наследственная предрасположенность или продолжительные воспалительные заболевания кишечника. Тревожным симптомом, который должен навести человека на мысль о необходимости срочной сделать колонографию, будет:
- кровь в кале;
- не снимаемая боль в желудке;
- низкий гемоглобин (анемия);
- частые запоры.
В медицинских центрах Санкт-Петербурга колоноскопию можно сделать тремя способами:
- инвазивно, эндоскопически - классическая колоноскопия;
- неинвазивно - так называемая виртуальная КТ или МР колоноскопия.
Классическая колоноскопия - это процедура, когда кишечник пациента раздувают, промывают и затем ректально вводят эндоскопическую камеру внутрь прямой кишки. В ходе эндоскопической колоноскопии врач осуществляет пошаговый осмотр стенок и может сразу удалить подозрительный полип или взять биопсию опухоли. Такую процедуру лучше всего проводить под наркозом, чтобы болезненные ощущения не мешали качеству исследования.
Виртуальную колоноскопию проводят с помощью компьютерного томографа или магнитно-резонансной установки. Её используют как способ ранней скрининговой диагностики. Она идеально подходит для пациентов, у которых нет жалоб, но они по возрасту или наследственности находятся в зоне риска развития рака толстой кишки. Также МРТ кишечника или КТ кишки станет альтернативой для людей с заболеваниями сосудистой системы, легочными проблемами, которые не позволяют им сделать эндоскопическую колонографию. Преимущество МРТ или КТ кишечника перед традиционной колоноскопией заключается в том, что врач виртуально может путешествовать в просвете кишки без проникновения внутрь, используя сканирующие способности рентген лучей или магнитного поля. Такая процедура дает минимум дискомфорта для пациента и максимум информации для доктора.
Колоноскопия при лечении рака прямой кишки
На сегодняшний день радикальной формой лечения рака прямой и толстой кишки является мезоректальная резекция с предварительным курсом радиотерапии или химиотерапии. Магнитно-резонансная томография играет важную роль в оценке эффективности проводимого лечения и проверке пациента на наличия рецидива. Как правило, МР-колоноскопия назначается в ходе терапии рака несколько раз. При диагностике и на этапе планирования операции и по результатам операции через 6 недель, когда отек спадет. Контрольные МРТ исследования также осуществляются после проведения каждого курса химии или радиотерапии.
При выборе медицинского центра для осуществления томография по ходу лечения важно помнить, что лучше всего проводить все контрольные обследования на одном и том же томографе. Тогда индивидуальные настройки МРТ аппарата не повлияют на интерпретацию при сравнении МРТ снимков до и после терапии.
| МРТ рака прямой кишки | КТ рака прямой кишки | Колоноскопия рака прямой кишки |
МРТ при раке прямой кишки
Здесь есть некая путаница в понятиях. МРТ кишечника - это общее название для обследования органов желудочно-кишечного тракта. Его визуализация разбивается на МРТ органов брюшной полости и МРТ органов малого таза. Существует также особый протокол гидро МРТ, он же МР-энтерография, который визуализирует тонкий кишечник. Толстую кишку и прямую кишку смотрят в рамках МРТ органов малого таза по особому протоколу или МР-колоноскопии. Начать исследование прямой кишки следует с МРТ органов малого таза.
Особенности процедуры рентгенографии ребенку
- до 18 лет в медицинских клиниках Санкт-Петербурга осуществляется только по назначению профильного врача
- В диагностический центр несовершеннолетнего ребенка в обязательном порядке должен сопровождать его законный представитель (родитель, лицо имеющие нотариальную доверенность)
- Во время рентгенографии в диагностическом кабинете имеет право присутствовать родители или законный представитель ребенка
- На прием в медицинский центр необходимо взять: свидетельство о рождении ребенка или его паспорт, паспорт или удостоверение личности законного представителя, направление от лечащего врача, результаты других обследований, относящиеся к целям диагностики
- Чтобы обследование ребенка прошло в комфортной обстановке, лучше заранее в игровой форме объяснить маленькому пациенту, как проходит процедура сканирования.
- Бальтер С.А., Кныш В.И., Ожиганов Е.Л. и др. Ультразвуковая и компьютерная томография в диагностике рецидива рака прямой кишки // Советская медицина. 1986. - №1. - С.83-87.
- Горшков А.Н. Возможности КТ и УЗИ в диагностике рака толстой кишки. // Вестник рентгенологии и радиологии, 2001, № 1, С. 30-36.
- Фролькис А.В. Функциональная диагностика заболеваний кишечника. М., Медицина, 1973,255с.
Дополнительная информация о томографии

Сделать МРТ в СПб качественно и дешево - возможно? Ответ - Да, если немножко разобраться в тонкостях магнитно-резонансной томографии. В медицинской среде МРТ аппараты принято разделять по следующим признакам: Томографы открытого типа. Свое название такой МРТ аппарат получил благодаря тому, что во время процедуры он закрывает пациента не полностью. Магниты у этого томографа располагаются сверху и снизу выступа, на котором лежит пациент.

Назначить сделать МРТ (или магнитно-резонансную томографию) может практически любой врач от невролога и хирурга до репродуктолога и флеболога. Современные томографические аппараты способны проводить сканирование практический любого органа или части тела. Томографическое обследование - это послойное сканирование. В рамках метода томографии исследование можно сделать на МРТ и КТ. Компьютерная томография получает снимки с помощью рентгеновских лучей. Магнитно-резонансная томография визуализирует мягкие и костные ткани с помощью регистрации эффекта колебания атомов водорода в магнитном поле при воздействии на них радиочастотными импульсами.

Онкология сигмовидной кишки
Рак сигмовидной кишки часто в течение продолжительного времени не проявляется клиническими симптомами. По этой причине зачастую диагноз устанавливают на поздней стадии опухолевого процесса. Врачи Юсуповской больницы рекомендуют даже при незначительных проявлениях кишечного дискомфорта незамедлительно обращаться за помощью.
В Юсуповской больнице онкологи применяют новейшие методы диагностики заболеваний сигмовидной кишки. Обследование пациентов проводят с помощью новейшей аппаратуры ведущих мировых производителей. Лаборанты выполняют исследование крови, кала и других биологических материалов, используя качественные реагенты, что позволяет получить точные результаты анализов.
Хирурги клиники онкологии виртуозно выполняют традиционные и инновационные оперативные вмешательства. Химиотерапевты назначают пациентам эффективнейшие противоопухолевые препараты, которые оказывают минимальное побочное действие. Радиологи проводят лучевую терапию современными аппаратами, позволяющими прицельно воздействовать на патологический очаг, не повреждая окружающие опухоль ткани.

Причины опухолей
Рак сигмовидной кишки происходит из клеток железистого эпителия. Составляет 34% от общего количества случаев колоректального рака. В 60% случаев злокачественную опухоль выявляют у пациентов в возрасте 40-60 лет. Мужчины страдают в 1,5 раза чаще женщин.
Высокая вероятность развития рака сигмовидной кишки обусловлена особенностями органа. Сигмовидная кишка располагается в левой части живота, над прямой кишкой. Она имеет S-образную форму. Если замедляется продвижение содержимого по кишечнику, оно продолжительное время остается в сигмовидной кишке. Это увеличивает время контакта токсических продуктов переработки пищи со слизистой органа.
Рак сигмовидной кишки может развиться под воздействием следующих неблагоприятных факторов:
Несбалансированного питания - употребление в пищу большого количества жирной и мясной пищи, недостаточного потребления фруктов и овощей, продуктов, богатых клетчаткой;
Отягощённой наследственности - риск развития злокачественного новообразования увеличивается, если близкие родственники болели раком сигмовидной кишки;
Хронических воспалительных процессов в кишечнике - неспецифического язвенного колита, дивертикулеза, болезни Крона;
Малоподвижного образа жизни, вследствие чего замедляется эвакуация содержимого кишечника;
Возрастной атонии кишечника.
К развитию рака сигмовидной кишки приводит курение, злоупотребление спиртными напитками, употребление продуктов, содержащих канцерогенные пищевые добавки.
Классификация
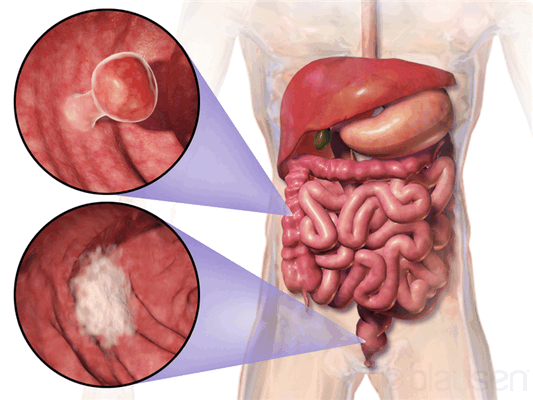
С учётом особенностей роста опухоли онкологи выделяют два типа рака сигмовидной кишки: экзофитный и эндофитный. Экзофитные опухоли растут в просвет кишечника. Они представляют собой выступающие узлы на толстой ножке. При прогрессировании патологического процесса рак сигмовидной кишки часто изъязвляется. Возникает кровотечение и инфицирование.
Эндофитный рак сигмовидной кишки растёт преимущественно вглубь кишечника. Опухоль распространяется по кишечной стенке и может циркулярно охватывать кишку. В её центре возникают участки изъязвления. Вследствие циркулярного роста рака сигмовидной кишки происходит сужение просвета кишечника, затрудняется движение каловых масс. Этот тип роста наиболее характерен для рака сигмовидной кишки.
Гистологи различают три вида рака сигмовидной кишки:
- Аденокарцинома происходит из клеток железистого эпителия. Бывает высокодифференцированной, умеренно дифференцированной и низкодифференцированной;
- Слизистая (мукозная) аденокарцинома является разновидностью низкодифференцированной аденокарциномы, представлена муцинозными клетками, которые выделяют большое количество слизи. Опухоль быстро растёт и рано даёт метастазы;
- Перстневидно-клеточный рак сигмовидной кишки представлен атипичными клетками перстневидной формы, которые образуются вследствие внутриклеточного скопления муцина, отодвигающего ядра клеток к периферии. Оухоль агрессивна, протекает неблагоприятно.
Рак ректо-сигмоидного отдела толстой кишки представлен двумя формами: скирром и аденокарциномой.
Стадии
Онкологи различают 4 стадии рака сигмовидной кишки:
При первой стадии опухоли размер новообразования не превышает двух сантиметров. Опухоль располагается в пределах подслизистого слоя или слизистой оболочки. Регионарные лимфатические узлы не поражены атипичными клетками.
Опухоль в случае второй А стадии рака занимает размер менее половины окружности кишки, не прорастает стенку. Метастазы в лимфатических узлах и внутренних органах отсутствуют. Раковая опухоль при 2В стадии располагается в стенке кишечника, но не выходит за его пределы. Онкологи выявляют метастазы в лимфатических узлах. Отдалённые метастазы отсутствуют.
При 3А стадии рака сигмовидной кишки размер опухоли превышает половину длины окружности кишки. Атипичные клетки в регионарных лимфатических узлах отсутствуют. При 3В стадии опухоли метастазами поражаются регионарные лимфатические узлы.
Опухоль при 4 стадии рака перекрывает просвет сигмовидной кишки. Выявляются гематогенные метастазы в других органах. При 4 стадии рака сигмовидной кишки поражаются близлежащие органы, образуются кишечно-пузырные свищи и конгломераты.
Симптомы
Вначале рак сигмовидной кишки нередко протекает бессимптомно либо малосимптомно, что усложняет своевременную диагностику. При прогрессировании опухоль распространяется на близлежащие органы, дает регионарные и гематогенные метастазы (в печень, легкие, позвоночник, реже - в другие органы).
В нижнем отделе кишечника - сигмовидной кишке - окончательно формируются каловые массы, всасывается вода и питательные вещества. При неправильном питании каловые массы задерживаются в этом сегменте толстого кишечника. Скопившийся кал давит на стенки кишки, в результате чего нарушается кровообращение, через стенки сигмовидной кишки в организм поступают токсические вещества. Постоянные запоры отрицательно воздействуют на весь организм. В результате застоя кишечного содержимого развиваются предраковые заболевания, злокачественные опухоли сигмовидной кишки.
Довольно долго опухоль сигмовидной кишки не проявляется клиническими симптомами, что усложняет своевременную диагностику. Первый симптом рака сигмовидной кишки - кишечный дискомфорт. Вначале он возникает периодически, а с ростом новообразования приобретает выраженный характер. Более поздние стадии рака сигмовидной кишки проявляются следующими симптомами:
Метеоризмом, отрыжкой, тошнотой, запором или поносом, болью;
Появлением прожилок слизи и крови в кале;
Интенсивными, тупыми или схваткообразными болями, не зависящими от приёма пищи;
Развитием кишечной непроходимости;
У пациентов поносы чередуются с запорами. Нередко в левой половине живота врачам удаётся прощупать опухолевидное образование. Иногда первым проявлением опухолевого процесса становится развитие кишечной непроходимости. При прогрессировании опухоль распространяется на близлежащие органы, дает регионарные и гематогенные метастазы (в печень, легкие, позвоночник, реже - в другие органы).
У больных раком сигмовидной кишки врачи выявляют следующие симптомы:
- Слабость;
- Утомляемость;
- Бледность или сероватый оттенок кожи;
- Гипертермию;
- Потерю веса и аппетита, обусловленные раковой интоксикацией.
При развитии кишечной непроходимости возникают приступообразные схваткообразные боли, которые повторяются через каждые 10-15 минут, отмечается вздутие живота, задержка газов и стула. Возможна рвота. В случае разрушения стенки кишки развивается перитонит. Рак сигмовидной кишки 4 степени с метастазами в печени проявляется кахексией (раковым истощением), анемией (малокровием), желтухой и увеличением печени. При появлении гематогенных метастазов присоединяются симптомы, которые свидетельствуют о нарушении функций поражённых органов.
Диагностика
Диагноз опухоли сигмовидной кишки онкологи Юсуповской больницы устанавливают с учетом анамнеза, жалоб, данных объективного осмотра и результатов дополнительных исследований. Наиболее информативными при раке сигмовидной кишки являются эндоскопические методы (ректороманоскопия и колоноскопия). Они позволяют визуально оценить объём и локализацию новообразования, взять материал для последующего гистологического исследования.
В процессе обследования пациентов с подозрением на рак сигмовидной кишки врачи Юсуповской больницы используют ирригоскопию (рентгеновское исследование с применением бариевой взвеси) и анализ кала на скрытую кровь. Чтобы детализировать стадию опухолевого процесса проводят магнитно-резонансную и компьютерную томографию. Все инструментальные методы исследования выполняются с помощью новейшей аппаратуры ведущих фирм-производителей США, Японии и европейских стран.
Для выявления метастазов применяют другие диагностические методики:
- Ультразвуковое исследование органов брюшной полости;
- Рентгенографию позвоночника;
- Рентгенографию грудной клетки.
Онкологи Юсуповской больницы выставляют окончательный диагноз на основании результатов гистологического исследования. Проводят дифференциальную диагностику злокачественных новообразований сигмовидной кишки с предраковыми и воспалительными болезнями кишечника, неподвижными опухолями забрюшинного пространства и подвижными новообразованиями брыжейки.
Комплексная терапия
Онкологи Юсуповской больницы проводят комбинированное лечение злокачественных опухолей сигмовидной кишки. Оно включает оперативное вмешательство, радиотерапию и химиотерапию. Ведущая роль отводится хирургическому лечению, которое направленно на радикальное удаление опухоли. Объём оперативного вмешательства зависит от распространённости рака сигмовидной кишки. На ранних стадиях заболевания в отдельных случаях применяют эндоскопические методики. Для этого применяется резекция сигмовидной кишки.
При распространённых опухолевых процессах хирурги выполняют резекцию сигмовидной кишки с участком брыжейки и близлежащими лимфатическими узлами. Поражённый участок сигмовидной кишки удаляют с пятью сантиметрами неизменённого отдела кишечника, расположенного выше и ниже опухоли. Хирургическое вмешательство при раке сигмовидной кишки бывает одноэтапным или двухэтапным. При проведении одноэтапных операций после удаления опухоли хирург восстанавливая непрерывность кишечника путём накладывания анастомоза. В запущенных случаях кишку резецируют и формируют колостому. Целостность кишечника восстанавливают через несколько месяцев с момента первой операции.
Оперативное вмешательство может быть типичным, комбинированным, расширенным или сочетанным. Типичная операция представляет собой резекцию участка кишечника с опухолью. Комбинированный метод лечения применяют в случае необходимости провести операцию на поражённом раком сегменте кишечника и других органах, в которые проросла опухоль. Расширенную операцию проводят при разрастании опухоли или наличии синхронных новообразований. Сочетанная операция подразумевает удаление пораженного сегмента кишечника вместе с другими органами из-за сопутствующих заболеваний.
При наличии метастазов рака врачи клиники онкологии проводят химиотерапию. Лечение противоопухолевыми препаратами при раке сигмовидной кишки после операции применяют с осторожностью - в некоторых случаях она может вызвать отрицательные результаты. Чаще всего применение химиотерапии целесообразно при неоперабельных опухолях - она помогает уменьшить размер новообразования. Рак сигмовидной кишки плохо поддаётся лучевому лечению. Радиоактивные лучи могут повредить нормальные ткани, поэтому этот метод не применяют в лечении рака сигмовидной кишки.
В запущенных случаях рака проводят паллиативную терапию для уменьшения болевого синдрома и обеспечения проходимости кишечника. Иногда при раке сигмовидной кишки выполняют экстренные оперативные вмешательства. Они направлены на санацию брюшной полости при перитоните, устранение кишечной непроходимости.

Питание после операции
После операции на сигмовидной кишке пациентов Юсуповской больницы обеспечивают диетическим питанием. Повара готовят блюда из качественных продуктов. В них достаточное количество витаминов и минералов. В меню вводят кефир, йогурт, бифидопродукты, свежие овощи и фрукты. Все блюда готовят с применением щадящих технологий: на пару, отваривают, запекают в духовке или на гриле. При наличии показаний пищу измельчают. Пациенты питаются регулярно, дробно, малыми порциями.
- употреблять в пищу только свежие продукты;
- продукты должны содержать достаточный комплекс витаминов и минералов;
- сократить до минимума потребление мяса;
- чаще употреблять кефир, йогурт, бифидопродукты;
- больше употреблять свежих овощей и фруктов;
- включать в меню злаковые каши, изделия из муки грубого помола с отрубями;
- периодически включать в меню отварную или приготовленную на пару морскую рыбу;
- пищу принимать в измельченном виде, тщательно пережевывать;
- не переедать, питаться дробно и регулярно.
Прогноз
Прогноз выживаемости больных раком сигмовидной кишки зависит от гистологического типа новообразования, уровня дифференцировки клеток, распространённости злокачественного процесса, наличия сопутствующих заболеваний и возраста пациента.
Средняя пятилетняя выживаемость - 65,2%. Боле оптимистичный прогноз после операции по поводу аденокарциномы сигмовидной кишки, поскольку опухоль растёт медленно и практически не метастазирует. При выявлении рака сигмовидной кишки первой стадии пятилетний рубеж преодолевает 93,2% пациентов, второй - 82,5%, третьей - 59,5%. До пяти лет доживает 8,1% больных раком сигмовидной кишки 4 стадии. Поэтому обращайтесь к врачу при появлении первых признаков дисфункции кишечника.
Чтобы установить точный диагноз на ранних стадиях рака сигмовидной кишки, при появлении первых признаков кишечных расстройств, звоните по телефону Юсуповской больницы. После комплексного обследования в случае подтверждения диагноза онкологи проведут адекватную терапию. После проведенного лечения врачи клиники онкологии проводят диспансерное наблюдение, цель которого - своевременное выявление и лечение ранних метастазов. Это позволяет улучшить качество и увеличить продолжительность жизни пациентов, у которых выявлен рак сигмовидной кишки.
Читайте также:
