Рентгенограмма, КТ при зубах и инородных телах в верхнечелюстной пазухе
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
КТ верхней челюсти представляет собой процедуру исследования данной кости и заключенных в ней гайморовых пазух при помощи рентгеновского излучения. Гайморовы пазухи - парные воздухоносные полости слева и справа от носа. Из-за близкого соседства с зубами верхней челюсти в них нередко оказываются корни последних. В таких ситуациях не исключено возникновение одонтогенного гайморита - воспаления верхнечелюстных синусов на фоне стоматологических заболеваний. Подобным осложнением грозит инфицирование лунки после удаления зуба.
КТ верхней челюсти и гайморовых пазух назначают при:
затрудненном носовом дыхании;
перфорации дна пазухи носа;
подозрении на нарушение целостности костей;
наличии в гайморовой пазухе инородного тела;
гранулемах и кистах у верхушек корней зубов верхней челюсти;
постоянных головных и зубных болях неясной этиологии;
тяжелых стоматологических патологиях (глубокий кариес, остеомиелит верхней челюсти и др.);
болях в носовой области;
рецидивирующем течении отита;
подозрении на новообразование синусов и верхней челюсти;
осложнениях инфекционных заболеваний ЛОР- органов;
подготовке к хирургическим операциям.
В результате обследования на компьютерном томографе врач получает снимки, позволяющие рассмотреть изучаемую область в виде тонких срезов или целостного объемного изображения.
Особенности строения верхнечелюстной пазухи на КТ
По форме гайморовы пазухи напоминают усеченную четырехгранную пирамиду. В среднем, объем каждой полости составляет 10-13 см³. Размеры не являются постоянными и меняются с развитием лицевого скелета. У здорового человека толщина слизистой оболочки верхнечелюстных синусов примерно 1,0-1,5 мм. При воспалительных процессах, аллергии, простудных заболеваниях ткани отекают и гипертрофируются, что способствует утолщению стенок и уменьшению объема полостей. Патология хорошо просматривается на изображениях КТ верхней челюсти и гайморовых пазух.
Левая и правая костные каверны , как правило, симметричны. Но у некоторых пациентов при обследовании выявляют аномалии, такие, как разделение полости перегородками на несколько камер. Такое строение синуса создает определенные трудности в лечении гайморитов.
КТ верхней челюсти ценно не только в отношении изучения строения гайморовых пазух. Диагностика на компьютерном томографе дает возможность детально исследовать структуру альвеолярного отростка (зоны верхнечелюстной кости, где расположены зубы) и анатомо-топографическое соотношение корней зубов с дном полостей пазух.
Что покажет КТ гайморовых пазух
По результатам КТ верхней челюсти и гайморовых пазух врач определяет:
расположение перегородки носа и костей, образующих верхнечелюстные полости;
пути дренирования пазух;
симметричность левой и правой сторон носа и синусов;
степень пневматизации пазух;
состояние слезных протоков.
При помощи КТ верхней челюсти выявляют:
воспалительные процессы, в том числе наличие в синусах экссудата;
опухоли слизистых оболочек;
гранулемы и кисты;
посторонние предметы в носовых пазухах (пломбировочные материалы, фрагменты корней после удаления зубов, дентальные импланты);
повреждения или деформацию костей носа;
дополнительные пустоты (соустья);
Благодаря высокой разрешающей способности аппарата компьютерной томографии удается обнаружить мельчайшие патологические образования, оценить их размеры, локализацию и взаимоотношение с окружающими тканями. На основе интерпретации данных КТ и сопоставления с результатами других видов обследования стоматолог или ЛОР ставят диагноз.
Как проводят КТ верхней челюсти
КТ верхней челюсти и гайморовых пазух выглядит следующим образом:
пациент ложится на выдвижную кушетку, шею фиксируют при помощи специальной подставки;
головной конец кушетки плавно заезжает в кольцеобразное устройство, где находятся датчики и рентгеновский излучатель;
двигаясь по спирали, сканирующий комплекс делает серию послойных снимков изучаемой зоны;
при необходимости в вену вводят контрастное средство и продолжают обследование;
по окончании диагностики аппарат отключается.
Любое движение пациента во время КТ верхней челюсти может ухудшить качество снимков, поэтому на протяжении всего времени сканирования необходимо сохранять статичное положение.
Острый верхнечелюстной синусит на КТ
Острый верхнечелюстной синусит, или гайморит, может развиться после простуды, гриппа, других инфекционных заболеваний, в результате запущенного кариеса, периодонтита, стоматита, воспаления миндалин, из-за искривленной носовой перегородки и по многим другим причинам. При данном заболевании трудно дышать с закрытым ртом, возникают боли в области переносицы и около крыльев носа, появляются слизисто-гнойные выделения, поднимается температура, веко и щека на пораженной стороне краснеют и припухают.
Врач может назначить КТ верхней челюсти, если:
симптомы простуды за неделю не исчезли;
обезболивающие препараты не помогли избавиться от головной боли;
выделения из носа стали гуще и приобрели желтоватую или зеленую окраску;
3-5 дней приема антибиотиков не принесли облегчения;
беспокоят болезненные ощущения в области верхней челюсти.
При наличии у пациента симптомов острого синусита КТ верхней челюсти и гайморовых пазух, в основном, проводят без контраста. На нативных изображениях отчетливо видны:
краевое пристеночное утолщение слизистой (за счет отека и инфильтрации);
утолщение внутренних структур носа;
наличие и уровень экссудата в полости каверны;
сужение выводных протоков.
При прогрессировании воспалительного процесса отечная слизистая оболочка или воспалительный секрет могут целиком закрыть просвет пазухи, что также покажут снимки.
КТ верхней челюсти отображает наличие жидкости в полости и позволяет оценить ее плотность. Повышенная плотность содержимого пазухи указывает на гнойные формы острого синусита.
КТ при остром гайморите у детей
КТ верхней челюсти делают не только во взрослом, но и в детском возрасте, поскольку это один из наиболее информативных методов диагностики.
Острый гайморит у детей в большинстве случаев является осложнением вирусной инфекции. Поражая слизистую оболочку носа, вирус практически всегда проникает в синусы и вызывает в них воспаление. Верхнечелюстной синусит у ребенка может развиться на фоне аллергического ринита: при контакте с аллергеном слизистая носа отекает, отток секрета из пазухи ухудшается, и развивается воспаление. К другим предрасполагающим факторам можно отнести:
врожденные аномалии (искривление носовой перегородки и др.);
болезни полости рта;
наличие в организме хронического очага инфекции;
сосудистые нарушения (при ухудшении кровоснабжения гайморовых пазух снижается местный иммунитет и повышается подверженность заболеваниям).
Чтобы избежать ненужного облучения при неосложненных синуситах КТ верхней челюсти и гайморовых пазух детям делают редко. Проведение компьютерной томографии является обязательным при подозрении на внутриглазничные или внутричерепные осложнения и при подготовке к оперативному вмешательству.
КТ верхней челюсти с контрастом
Нативное КТ-исследование верхней челюсти точно диагностирует патологии в пазухах, слезных протоках и соустьях с носовой полостью. При контрастном дополнении процедуры отчетливо визуализируются расположенные рядом мягкие ткани.
Чаще всего КТ с контрастом назначают при подозрении на злокачественные процессы. Внутривенное введение препаратов на основе йода обеспечивает улучшение видимости кровеносной системы: опухоли имеют собственную сеть сосудов, которая хорошо просматривается после контрастирования. Выявляя дополнительные очаги кровоснабжения, компьютерная томография способна обнаружить новообразования на ранней стадии.
Обследование синусов без усиления не требует особой подготовки. Достаточно принести с собой направление лечащего врача, выписку из амбулаторной карты и результаты предыдущих диагностических мероприятий. Перед КТ верхней челюсти и гайморовых пазух с контрастом необходимо сделать анализ крови на креатинин. При повышении показателей креатинина применение контраста запрещено, поскольку велик риск возникновения проблем с выведением медикамента из организма.
Индивидуальная непереносимость компонентов препарата.
У пациента могут развиться реакции на йод - дерматологические (покраснение кожи, сыпь, зуд) или системные (отек лица, затруднение дыхания, бронхоспазм, отек Квинке, анафилактический шок). Подобные явления во время КТ верхней челюсти с контрастированием не исключены у людей с любой серьезной аллергией.
Прием метформина больными сахарным диабетом.
Данный медикамент снижает скорость клубочковой фильтрации почек, из-за чего повреждающее действие контрастного вещества увеличивается. В сочетании с йодсодержащими препаратами метформин может спровоцировать накопление в организме молочной кислоты (лактоацидоз). Это состояние опасно для жизни. Для пациентов, принимающих метформин, важно, чтобы за двое суток до КТ верхней челюсти с контрастом эндокринолог либо отменил препарат, либо заменил его на другое лекарство.
Гиперфункция щитовидной железы.
Вещества на основе йода накапливаются в тканях щитовидной железы, что чревато значительным ухудшением состояния больного. В данной ситуации возможность обследования с контрастом появляется только после профилактического подготовительного лечения. В любом случае КТ верхней челюсти и гайморовых пазух с применением йодсодержащих препаратов нельзя делать без консультации с эндокринологом.
Возраст до 12 лет.
Детям младшего возраста трудно попасть в вену, к тому же малышам сложно объяснить необходимость и последовательность проводимых манипуляций.
Лактация не является противопоказаниям к КТ верхней челюсти с контрастированием. Но поскольку используемый краситель отчасти проникает в грудное молоко, женщине следует заранее позаботиться о питании для ребенка. После процедуры необходимо пропустить два кормления подряд, сцеживая и выливая молоко.
Как часто можно делать КТ гайморовых пазух
Главным недостатком КТ области верхней челюсти и гайморовых пазух является облучение. По этой причине сканирование на компьютерном томографе можно проходить не чаще одного сеанса в полгода. При крайней необходимости этот интервал сокращают минимум до двух месяцев.
Процедуру не назначают беременным женщинам. Под воздействием рентгеновского излучения происходят изменение структуры атомов и молекул, что может отрицательно повлиять на эмбрион, особенно на стадии закладки органов и систем.
КТ верхней челюсти и гайморовых пазух следует с осторожностью делать детям. Растущий организм крайне чувствителен к внешним воздействиям, и в раннем возрасте сканирование проводят только по серьезным показаниям.
Чтобы от процедуры не было вреда, специалисты должны руководствоваться несколькими принципами:
направлять на компьютерную рентгенологическую диагностику лишь в ситуациях, когда другие виды обследования малоинформативны ;
учитывать суммарную дозу облучения пациента за год при различных исследованиях;
не проводить КТ верхней челюсти и гайморовых пазух, если имеются противопоказания;
при необходимости повторного обследования лучше отдать предпочтение магнитно-резонансной томографии: ее можно проводить с необходимой при выбранной тактике лечения частотой.
Соблюдение мер предосторожности позволяет избежать осложнений, способных ухудшить состояние здоровья пациента.
Кисты околоносовых пазух
Кисты околоносовых пазух - доброкачественные образования, расположенные в полостях верхнечелюстных, лобных, решетчатых или клиновидных пазух и представляющие собой тонкостенный мешок, заполненный жидкостью. Ведущие клинические проявления включают в себя головную боль, чувство тяжести в участке поражения, слизистые или гнойные носовые выделения. В запущенных случаях возникает деформация носовой полости. Диагностика базируется на результатах физикального обследования, риноскопии, мезофарингоскопии, диагностической пункции, рентгенографии, КТ и МРТ. Основное лечение - хирургическое.

Общие сведения
Кисты околоносовых пазух - самое распространенное негнойное заболевание этих анатомических областей. Согласно статистическим данным, они наблюдаются примерно у 10% населения, из них у 5-8% протекают бессимптомно на протяжении всей жизни. Чаще всего как сами образования, так и их клинические проявления возникают у людей в возрасте от 12 до 21 года, реже - у представителей средней возрастной группы. Коэффициент заболеваемости у мужчин и женщин составляет 2:1. В 80% случаев кисты выявляются в верхнечелюстной пазухе, значительно реже - в лобных и клиновидных синусах.
Причины кист околоносовых пазух
Кисты придаточных синусов чаще всего являются результатом воспалительных изменений слизистых оболочек. Зачастую их формирование обусловлено хроническими заболеваниями, при которых не происходит регенерации нормальных тканей, не восстанавливается проходимость выводящих протоков слизистых желез. Это гаймориты, фронтиты, этмоидиты и сфеноидиты бактериального или аллергического происхождения. В роли способствующих факторов выступают аномалии носовой полости (искривление носовой перегородки, гипоплазии носовых раковин), хронические риниты. Одонтогенные кисты развиваются на фоне стоматологических патологий - пороков развития молочных зубов или запущенного кариозного процесса.
Патогенез
Ретенционные кисты образуются из желез, находящихся в слизистой оболочке синуса, при нарушении оттока их секрета. Это происходит на фоне воспалительных реакций в результате закупорки некротизированными массами просвета выводящего протока, растяжения его проксимальной части и тканей самой железы. Иногда формированию кист предшествует сдавливание вышеупомянутых структур соединительной тканью. Радикулярные одонтогенные кисты гайморовых пазух являются результатом некротических изменений и эпителиальных гранулем апикальной части зуба, пораженного кариесом, в сочетании с атрофией костной ткани верхней челюсти. Фолликулярные зубные кисты возникают из ретинированного зубного зачатка и при воспалительных поражениях молочных зубов. Врожденные кисты появляются на фоне аномалий развития потоков слизистых желез, непосредственно железистой ткани или прилегающих структур.
Классификация
Все кисты придаточных носовых пазух классифицируются по происхождению и вторичным патологическим изменениям в синусе. Такое разделение обусловлено особенностями лечебного подхода к каждой из выделенных форм, необходимостью решения вопроса о проведении хирургического вмешательства и объеме операции. На основании морфологических характеристик и механизма возникновения принято различать следующие формы кист:
- Ретенционные или истинные. Представляют собой образования из соединительной ткани и коллагеновых волокон, выстеленные цилиндрическим мерцательным эпителием изнутри и снаружи. Для них характерна плазмоцитарная инфильтрация стенок.
- Ложные или кистоподобные образования. В отличие от истинных кист не имеют внутренней эпителиальной выстилки, располагаются в толще слизистой оболочки пазухи. Зачастую провоцируются аллергическими заболеваниями.
- Одонтогенные. К ним относятся два подвида: радикулярные (околокорневые) и фолликулярные. Первые образуются на фоне поражения верхушки корня кариозного зуба, вторые растут из зубного фолликула.
- Врожденные. Этот вариант кист обусловлен пороками развития, деформациями верхней челюсти, лобной, клиновидной или решетчатой костей, аномалиями слизистых оболочек придаточных пазух, которые способствуют формированию кистозных полостей.
Симптомы кист околоносовых пазух
Длительное время образования могут никак не проявляться. Первыми симптомами обычно становятся дискомфорт, тупые непостоянные головные боли с эпицентром в лобной области или зоне проекции верхнечелюстного синуса. При локализации кист в клиновидной пазухе болевой синдром приобретает опоясывающий характер. Возникают рецидивирующие синуситы, продолжительные слизистые выделения из носа, количество которых может меняться при изменении угла наклона головы. Часто отмечается постоянное или перемежающееся чувство заложенности носа. На фоне ОРВИ, бактериальных заболеваний носа и носоглотки имеющиеся проявления усиливаются. Обострения симптоматики также провоцируются резкими колебаниями атмосферного давления - подъемом на большую высоту или погружением под воду.
Кисты больших размеров способны приводить к истончению и деструкции стенок придаточных пазух. Клинически это сопровождается усилением болевых ощущений в области пораженного синуса, симптомами раздражения тройничного нерва, обильным слезотечением, реже - видимой деформацией верхней челюсти или лобной кости. Массивные одонтогенные кисты проявляются ощущением тяжести и напряженности, «хрустом пергамента», общей припухлостью при пальпации щеки со стороны поражения, «герберовским валиком» - выпячиванием дна носовой полости. В запущенных ситуациях визуально определяется выпирание передней стенки гайморовой пазухи.
Осложнения
Осложнения заболевания связаны с ухудшением дренажа пазухи и разрушением ее костных стенок. Нарушение оттока приводит к хроническим синуситам, нагноению содержимого кист. В дальнейшем полость синуса растягивается вследствие заполнения слизистым, гнойным, серозным содержимым или воздухом - формируется мукоцеле, пиоцеле, гидроцеле или пневмоцеле. Разросшиеся кистозные структуры становятся причиной асимметрии лица, опускания твердого неба и образования свищей. Постоянные слизистые выделения способствуют формированию хронических ринитов, назофарингитов, ларингитов и воспалительных поражений других нижерасположенных анатомических структур дыхательной системы.
Диагностика
Постановка диагноза кисты параназальных синусов основывается на комплексном анализе жалоб больного, результатов физикального обследования и вспомогательных исследований. Довольно часто подобные образования становятся случайной находкой во время профилактических осмотров, в ходе диагностики других патологий или при подготовке к постановке зубных протезов. Информативны следующие диагностические методы:
- Передняя и задняя риноскопия. При визуальном осмотре носовых ходов отоларинголог может выявить умеренное количество патологических выделений, после эвакуации которых обнаруживается отечность и покраснение слизистых оболочек, белесовато-синюшный цвет носовых раковин.
- Мезофарингоскопия. При осмотре задней стенки глотки определяется стекание патологических масс слизистого или слизисто-гнойного характера. Возможна незначительная или умеренная гиперемия слизистой оболочки. При смене положения головы количество выделений меняется.
- Рентгенография околоносовых пазух. Позволяет визуализировать кистозные образования в виде округлой тени внутри пневматизированной полости синуса. Для максимальной информативности снимки выполняются в двух проекциях. При необходимости исследование проводится с контрастным усилением.
- КТ иМРТ придаточных пазух. При недостаточной информативности рентгенологической диагностики показана КТ лицевого скелета. Она дает возможность уточнить локализацию кисты, размеры ее полости. При наличии признаков сопутствующего поражения мягких тканей или развития осложнений используется магнитно-резонансная томография.
- Диагностическая пункция. При аспирации содержимого кистозной полости удается получить желтоватую или бурую жидкость, которая относительно быстро кристаллизируется. При ее цитологическом исследовании определяется альбумин, кристаллы холестерина, муцин, щелочной альбуминат, окись железа.
Лечение кист околоносовых пазух
Лечение заболевание исключительно хирургическое, проводится только при наличии клинической симптоматики, высоком риске развития осложнений, прогностически неблагоприятных результатах рентгенографии или компьютерной томографии. В современной отоларингологической практике используется два основных метода удаления кист придаточных синусов:
- Классический. Для получения доступа к пазухе разрез выполняется по слизистой оболочке под верхней губой. Вскрывается наружная стенка синуса, через сформированное отверстие удаляется кистозное образование. Недостаток этого варианта лечения - заращение костного дефекта рубцовой тканью, что ухудшает нормальные функции пазухи.
- Эндоскопический. При этом вмешательстве специальный эндоскопический инструментарий вводится через носовую полость и естественные отверстия синусов. Удаление патологического образования проводится без разрезов, время пребывания в стационаре ограничивается несколькими днями.
При необходимости оперативное лечение дополняется симптоматической фармакотерапией. В зависимости от клинических проявлений заболевания и жалоб пациента могут использоваться обезболивающие и антигистаминные препараты, сосудосуживающие носовые капли и др. При подозрении на присоединение бактериальной флоры показана антибиотикотерапия, подобранная в соответствии с результатами микробиологического исследования гнойных выделений.
Прогноз и профилактика
Прогноз для жизни и здоровья при кистах околоносовых пазух благоприятный. При современной диагностике и правильном лечении наступает полное выздоровление. Рецидивы нехарактерны. В тяжелых запущенных случаях возможно развитие склонности к рецидивирующим и хроническим синуситам. Специфической профилактики в отношении патологии не разработано. Общие превентивные меры включают раннюю диагностику и лечение воспалительных или аллергических болезней носовой полости и придаточных пазух, соответствующую терапию стоматологических заболеваний, коррекцию аномалий развития носоглотки и верхней челюсти.
Инородное тело верхнечелюстной пазухи
Инородное тело верхнечелюстной пазухи - это посторонний предмет, находящийся в верхнечелюстной (гайморовой) пазухе. Его присутствие может протекать как бессимптомно, так и с разнообразными клиническими проявлениями - ухудшением общего самочувствия, болями, повышением температуры, заложенностью носа, гнойными выделениями, носовыми кровотечениями. Диагноз ставится на основании жалоб, анамнестических данных, физикального осмотра и визуализирующих методов исследования - рентгенографии, КТ, прямой и эндоскопической риноскопии. Лечение заключается в извлечении инородного тела хирургическим способом, промывании пазух, а также в проведении антибактериальной, противовоспалительной терапии.
МКБ-10


Инородное тело верхнечелюстной пазухи - довольно частое явление в современной оториноларингологии. У маленьких детей (до 6-7 лет) обычно обнаруживаются мелкие бусинки, подсолнечные или арбузные семечки, ягодные косточки; у взрослых - заостренные фрагменты дерева, куски, резины, костные отломки и даже пули. Однако чаще всего из гайморовых пазух извлекаются зубные имплантаты (38,8%), пломбировочный материал (28,6%), металлические штифты (10,2%), фрагменты зубов (6,1%), стоматологические боры (4,1%), марлевые тампоны и дренажные трубки. Ввиду топографо-анатомических особенностей верхнечелюстной пазухи, инородные тела в нее попадают намного чаще (около 60%), чем в другие околоносовые пазухи.

Причины
У детей младшего возраста инородные предметы оказываются в гайморовой пазухе по причине банальной шалости или любопытства, у взрослых ‒ при бытовой или производственной травме, огнестрельном ранении. Также инородные тела могут попасть в пазуху при рвоте через задние отделы носовых ходов, однако данное явление скорее казуистика. Наиболее частая причина нахождения постороннего предмета в пазухе - ятрогения, т.е. последствия медицинских вмешательств. Львиная доля (более 80%) отводится стоматологическим процедурам на зубах верхней челюсти - имплантация, протезирование, пломбирование и т. д.
Попаданию инородных тел в пазуху во время стоматологических манипуляций способствуют различные факторы. К внутренним факторам относятся близкое расположение дна верхнечелюстной пазухи к корням зубов и истончение костной ткани вследствие имеющихся хронических заболеваний (сахарный диабет, кисты гайморовой пазухи, остеопороз, гиперпаратиреоз, злокачественные новообразования, множественная миелома). Внешними факторами являются несоблюдение техники работы с корневым каналом и недостаточная оснащенность стоматологических клиник необходимым оборудованием и инструментарием.
Реакция тканей гайморовой пазухи на посторонний предмет определяется его характеристиками (материал, рассасываемость, наличие острых краев, стерильность или инфицированность) и иммунной реактивностью макроорганизма. В редких ситуациях (при очень маленьких размерах, ровных краях и малой инфицированности) может произойти самоудаление инородного тела сначала в полость носа через соустье, затем из полости носа наружу. Это возможно благодаря функционированию ресничек мерцательного эпителия слизистой оболочки пазухи.
Однако в подавляющем большинстве случаев из-за постоянного раздражающего действия развивается воспалительный процесс той или иной степени выраженности. Отекает и утолщается слизистая оболочка, перекрывается просвет соустья с полостью носа, нарушается функция мерцательного эпителия. При занесении кокковой микрофлоры происходит массивная миграция лейкоцитов через сосудистую стенку, появляется гнойный экссудат. При наличии у предмета острых краев слизистая повреждается, развивается кровотечение.
Симптомы
Клиническая картина разнообразна. При отсутствии серьезного воспаления и повреждений слизистой инородное тело может годами никак себя не проявлять. Иногда могут беспокоить небольшое повышение температуры и незначительные прозрачные или желтоватые выделения из носа, постоянный кашель.
Инородное тело верхнечелюстной пазухи при несвоевременной диагностике и лечении может осложниться грибковой инфекцией (аспергиллез), полипозными и гипертрофическими изменениями слизистой оболочки, иногда вплоть до полного перекрытия просвета пазухи. Аспергиллез особенно часто встречается при попадании пломбировочного материала, содержащего оксид цинка и сульфата бария, которые угнетают функцию реснитчатого эпителия и являются питательной средой для грибков аспергилл. Также может развиться воспаление всех околоносовых пазух (пансинусит), флегмона глазницы (при инфицировании верхней стенки пазухи), остеомиелит верхней челюсти, риногенные интракраниальные патологии (менингит, тромбоз кавернозного синуса), сепсис и септический шок.
При постановке диагноза опираются на жалобы пациента, физикальное обследование (характерна болезненность при надавливании на область пазух). Особенно важны анамнестические данные ‒ упоминание о стоматологических процедурах или травмах. При наличии гнойных выделений производится их бактериальный посев с определением чувствительности к антибиотикам. Решающими в диагностике инородных тел являются инструментальные методы:
- Лучевые исследования. При рентгенографии и КТ околоносовых пазух выявляются нарушение пневматизации, затемнение синуса, утолщение слизистой, уровень жидкости и наличие инородного тела. Для лучшей его визуализации данные исследования проводят с контрастированием. При этом инородное тело выглядит как дефект заполнения пазухи. На эхосинусоскопии (УЗИ придаточных пазух) можно обнаружить рентгенонегативные инородные тела.
- Эндоскопия ЛОР-органов. При проведении прямой или эндоскопической риноскопии визуализируется гиперемированная и отечная слизистая оболочка, покрытая гнойным отделяемым и корками. Диагностическая эндоскопия пазухи позволяет выявить признаки воспаления и непосредственно увидеть инородный предмет.
Инородное тело в верхнечелюстной пазухе дифференцируют с острым или хроническим гайморитом, кистой, полипозом, доброкачественными и злокачественными новообразованиями. Не исключено сочетание наличия инородного тела в пазухе и одного из вышеперечисленных заболеваний. В дифференциальной диагностике принимают участие оториноларингологи, рентгенологи, эндоскописты и онкологи.

КТ придаточных пазух носа. В полости левой в/челюстной пазухи плотное инородное тело (пломбировочный материал, вышедший из корня зуба).
Лечение инородного тела ВЧП
Основное лечение - хирургическое удаление постороннего предмета из околоносового синуса. В зависимости от размеров объекта, оснащенности клиники и квалификации врача применяются разные методики операций. После извлечения инородного тела проводится промывание полости пазухи. При наличии бактериальной инфекции назначаются антибактериальные препараты. Эффективны антибиотики пенициллинового ряда - амоксициллин, амоксициллин/клавулановая кислота. Для уменьшения отека слизистой используются сосудосуживающие средства (деконгенсанты) - оксиметазолин, ксилометазолин. Способы оперативного удаления инородного тела делятся на две группы:
В большинстве случаев прогноз благоприятный. При своевременном обращении за медицинской помощью развитие серьезных осложнений происходит крайне редко. Перед выполнением эндодонтических вмешательств на верхней челюсти целесообразно проведение компьютерной томографии для определения толщины альвеолярного отростка между корнем зуба и гайморовой пазухой. Особенно это касается пациентов, страдающих заболеваниями, которые могут привести к истончению костной ткани. В отношении маленьких детей профилактика заключается в родительском контроле за ними, отучении от привычки помещать в нос мелкие предметы.
1. Инородные тела верхнечелюстных пазух по данным ЛОР-клиники Клинической Больницы СГМУ им. С.Р. Миротворцева/ Мареев Г.О., Ермаков И.Ю., Бебко К.В. - 2017.
2. Анализ хирургических методик лечения одонтогенных верхнечелюстных синуситов, вызванных попаданием в пазуху инородных тел/ Мареев О.В., Лепилин А.В ., Коваленко И.П., Мареев Г.О.//Современные проблемы науки и образования. - 2012 - № 5
3. Одонтогенные верхнечелюстные синуситы, вызванные введением в пазуху пломбировочного материала: Автореферат диссертации/ Коваленко И.П. - 2013.
4. Хирургическое лечение одонтогенных синуситов верхнечелюстных пазух/ Пархимович Н.П. Ленькова И.И. Ермаркевич А.А.// Современная стоматология. - 2016.


Ороантральное соустье - это ятрогенное состояние, которое может являться как осложнением хирургических стоматологических операций, так и эндодонтического лечения. Перфорация верхнечелюстной пазухи чаще всего возникает при проведении следующих процедур:
- Удаление зуба. Большая часть осложнений развивается после экстракции первых моляров верхней челюсти, реже - вторых и третьих моляров (зубов мудрости), премоляров, корни которых располагаются непосредственно в гайморовой пазухе. Ороантральная перфорация также может стать следствием неосторожного кюретажа лунки удаленного зуба.
- Дентальная имплантация. Повреждение дна пазухи возможно при установке зубного импланта в область верхней челюсти. Это происходит при неточных расчетах, когда длина искусственного корня оказывается больше высоты костной ткани альвеолярного отростка.
- Стоматологические операции. По данным литературы, явные и скрытые прободения случаются при выполнении 22-30% операций синус-лифтинга. Стоматологические вмешательства, которые также могут осложняться перфорацией, включают цистэктомию, резекцию верхушки корня зуба, секвестрэктомию.
- Пломбирование каналов. При лечении пульпита чрезмерное расширение корневых каналов или помещение в них избыточного количества пломбировочного материала может привести к перфорации корня. Еще одной возможной причиной является установка внутриканального штифта в канал зуба.
Факторы риска
Этиофакторами, предрасполагающими к вскрытию дна верхнечелюстной пазухи, выступают:
- анатомические особенности зубов и челюстей: расположение корней премоляров и моляров в полости пазухи, длинные расходящиеся корни, атрофия костной ткани;
- специфика строения и состояние гайморовых пазух: пневматический тип синусов, острый гнойный или хронический гайморит;
- местные заболевания, способствующие истончению костной ткани: пародонтит, апикальный периодонтит, гранулемы корня зуба, одонтогенные кисты;
- общие заболевания, снижающие плотность костей: остеопороз, сахарный диабет;
- травматичные действия врача-стоматолога, несоблюдение техники манипуляций, неправильная тактика ведения больных.
При пневматическом типе строения слизистая оболочка гайморовой пазухи отделена от корней зубов тонкой кортикальной пластинкой или непосредственно соприкасается с ними. Поэтому любая травматичная стоматологическая манипуляция (эндодонтическая, хирургическая) способна привести к прободению дна пазухи. Перфорацией принято считать дефект давностью не более 3-х недель. В дальнейшем происходит эпителизация хода с формированием свища.
В зависимости от диаметра дефекта различают 3 вида дефектов:
- малые - до 5 мм;
- средние - 5-7 мм;
- большие - свыше 7 мм.
По срокам течения процессы могут быть острыми (обнаруживаются непосредственно в процессе стоматологической манипуляции или после ее завершения) и хроническими (выявляются спустя несколько суток). По форме соустья делятся на точечные, круглые, щелевидные, овальные, неправильной формы.
По расположению различают следующие виды перфораций:
- альвеолярно-синусные - локализуются на альвеолярном отростке;
- вестибуло-синусные - открываются в преддверие полости рта;
- палато-синусные - расположены с небной стороны.
Острая перфорация, как правило, обнаруживается по ходу выполнения манипуляции или сразу после ее окончания. На вскрытие дна верхнечелюстной пазухи указывает выделение пенистой крови (пузырьков воздуха) из лунки извлеченного зуба. При проведении носоротовой пробы струя воздуха поступает из пазухи в ротовую полость с характерным свистом. Сам врач может заподозрить перфорацию по ощущению «провала» эндодонтического инструмента в пустоту после преодоления препятствия.
Если перфорация не выявлена и не устранена в кабинете стоматолога сразу же, уже в ближайшие дни возникает отек щеки на стороне соустья, ограничение при открывании рта, появляются кровянистые выделения из носа. Тембр голоса пациента становится назальным, гнусавым. Больные жалуются на ощущение тяжести, распирания или давления в области соответствующего верхнечелюстного синуса.
Нераспознанные перфорации неизбежно влекут за собой развитие инфекционно-воспалительных осложнений ‒ перфоративного гайморита. Нарушается общее состояние: появляется заложенность носа, гнойные выделения с примесью крови, головные боли, повышенная температура. Наличие свища обусловливает попадание из ротовой полости в пазуху жидкой пищи. Возможно формирование поднадкостничных абсцессов, периостита, остеомиелита челюсти. Генерализация гнойной инфекции ЧЛО приводит к развитию одонтогенных внутричерепных осложнений.
Пациентов с ороантральным соустьем курируют хирурги-стоматологи и врачи-отоларингологи. Предположить перфорацию верхнечелюстной пазухи можно на основании анамнеза: недавнее лечение пульпита либо периодонтита, удаление зуба, имплантация, стоматологическая операция. Для подтверждения диагноза и исключения осложнений проводится:
Лечение перфорации верхнечелюстной пазухи
Консервативное ведение
Безоперационное лечение ороантрального соустья возможно только в случае его немедленного обнаружения. Если прободение дна пазухи произошло во время экстракции зуба, необходимо приложить все усилия для сохранения в лунке кровяного сгустка. С этой целью устанавливается йодоформная турунда или накладывается альвеолярная повязка (альвожил, альвостаз), которая фиксируется швами. Возможно закрытие раны фибриновым или тканевым клеем, фибриновой пленкой, защитными пластинками.
Назначается медикаментозная терапия, направленная на предупреждения инфицирования: антибиотики, антигистаминные, закапывание сосудосуживающих капель в нос. В течение недели пациенту следует избегать чихания, кашля, сморкания. При соблюдении рекомендаций за это время перфорация до 2-5 мм закрывается самостоятельно.
Хирургическое лечение
Сформировавшиеся ороантральне фистулы диаметром более 5 мм, протекающие свыше 3-х недель, требуют хирургического вмешательства. Если во время перфорации в полость пазухи проникли инородные тела, выполняется гайморотомия, удаление посторонних предметов и измененных тканей с последующей пластикой перфоративного отверстия. Все операции делятся на 3 группы:
- пластика местными тканями: мобилизация, перемещение и подшивание к краям раны альвеолярного, вестибулярного, щечного или комбинированного лоскута;
- пластика аутотрансплантатами: забор костных фрагментов из подбородочной области, нижней челюсти, скулового отростка, ребра с их последующей фиксацией металлическими винтами;
- пластика синтетическими материалами: для закрытия перфорации синуса применяются различные аллогенные (коллагеновые пластинки, консервированная твердая мозговая оболочка, деминерализованный костный матрикс, консервированный амнион), ксеногенные (био-осс, остеопласт) и синтетические материалы (коллапан и др.).
При своевременном обнаружении перфорации верхнечелюстного синуса и оперативном принятии надлежащих мер по ее закрытию заживление происходит в течение одной недели. Нераспознанные соустья, особенно осложненные ПОВС, требуют длительного лечения хирургическими методами. В последующем не исключены рецидивы свища. Профилактика заключается в проведении полноценного обследования пациента перед стоматологическим лечением, точном соблюдении протокола процедуры, атравматичном выполнении манипуляций.
1. Перфорация дна верхнечелюстной пазухи (клинический случай)/ Филимонова Л.Б., Кулаева Е.С.// Наука молодых - Eruditio Juvenium. - 2015.
2. Современная тактика лечения больных одонтогенным верхнечелюстным синуситом с ороантральным свищом/ Магомедов М.М., Хелминская Н.М., Гончарова А.В., Старостина А.Е.// Вестник оториноларингологии. - 2015. - 80(2).
3. Обзор методов пластики одонтогенных перфораций верхнечелюстного синуса (обзор литературы)/ Лазутиков Д.О., Морозов А.Н., Чиркова Н.В., Гаршина М.А., Романова Л.М.// Вестник новых медицинских технологий. - 2018.
4. Перфорация верхнечелюстного синуса при удалении зуба: хирургические аспекты использования биоматериалов/ Кошель В.И., Сирак С.В., Щетинин Е.В., Кошель И.В., Дыгов Э.А.// Международный журнал прикладных и фундаментальных исследований. - 2015. - №3.
КТ челюсти
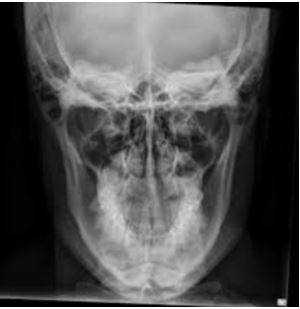
Компьютерная томография (КТ) челюсти - современный метод неинвазивной диагностики. Данная процедура проходит с помощью специального аппарата, который называется томограф, а также компьютерного оборудования, подключенного к устройству. Диагностика часто используется стоматологами, отоларингологами и челюстно-лицевыми хирургами.
Что такое КТ челюсти и что оно показывает
Компьютерный томограф представляет собой кольцо, через которое проезжает стол с лежащим на нем пациентом, когда делается серия последовательных снимков.
Компьютерная томография показывает все необходимые структуры:
тело и все четыре отростка верхней челюсти;
тело и ветви нижней челюсти;
прилегающие костные и полостные структуры - гайморовы пазухи, кости носа.
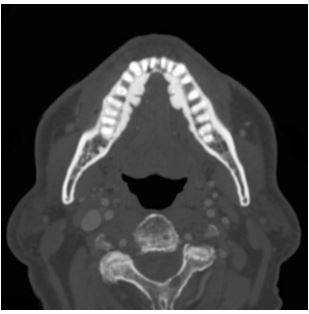
Вариант нормы на КТ челюсти
Мягкие ткани способны пропускать рентгеновские лучи, и на снимке они отображаются серыми оттенками. Плотные ткани, напротив, поглощают лучи, и на томограмме имеют белый цвет.
Интенсивность затемнения отдельных областей является основным диагностическим показателем, анализируя который, доктор сможет определить наличие или отсутствие патологий в вашем организме.
Показания к КТ челюсти
Компьютерная томография челюсти показывает состояние данного участка, и дает возможность определить патологические нарушения.
Диагностика этой области проводится:
при подготовке к трудным стоматологическим операциям (протезирование, установка имплантов), точный анализ строения челюстной кости дает возможность хирургу получить полное представление об анатомических особенностях пациента и выбрать подходящую тактику лечения, а также в процессе хирургического вмешательства предотвратить нежелательные осложнения;
при подозрении на новообразования (доброкачественные или злокачественные опухоли, а также кисты);
при аномалии развития костной системы области челюсти;
при воспалениях и гнойных заболеваниях;
при переломах и травмах лицевой части черепа.
КТ челюсти и гайморовых пазух
Иногда пациент обращается к стоматологу из-за проблем с зубами, а врач назначает КТ челюсти и гайморовых пазух. Не переживайте, это не попытка навязать дополнительные обследования - часто без сканирования смежных зон просто не обойтись.
Заболевания челюсти и гайморовых (верхнечелюстных) пазух связаны с особенностями их морфологического строения. Корни зубов моляров, а иногда и премоляров (4,5,6,7 и зубы мудрости) проникают в дно пазухи. Поэтому, при возникновении проблем с зубами, это сказывается на состоянии околоносовых пазух.
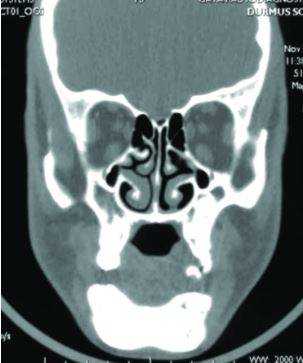
КТ челюсти и придаточных пазух
То есть ЛОР-заболевания могут быть тесно связаны со стоматологическими проблемами. И иногда требуется консультация двух специалистов: и стоматолога, и оториноларинголога.
Вследствие осложнений стоматологического лечения в пазухе носа могут быть инородные тела, остатки зубов, пломбировочный материал. Если такая неприятность возникла, то не обойтись без КТ, как челюсти, так и гайморовых пазух. Потребуется комплексная терапия - одновременное лечение и зубов, и синусов. В этой ситуации КТ дает панорамную картину, позволяет оценить масштабы проблемы и позволяет специалисту составить правильное лечение.
Отличие КТ челюсти от рентгена
Разница между этими методами инструментальной диагностики довольна большая. Бывают моменты, когда их отличия играют решающую роль в постановке корректного диагноза.
Полученный результат рентген-снимка оценивают исключительно в одной плоскости, что не дает развернутой картины происходящего. Костные образования могут заходить друг за друга, и рентгенолог не всегда может четко отличить накладывающиеся изображения.
КТ, напротив, дает объемную трехмерную модель органа, верхнюю и нижнюю челюсть можно оценить сразу в нескольких проекциях и посмотреть даже внутреннюю структуру костей.

Рентгеновский снимок челюсти
низкая стоимость процедуры - исследование часто можно сделать бесплатно в рамках программы ОМС;
широкая доступность - рентген выполняется практически в любой поликлинике;
легкость в исполнении - не требуется переквалификация специалистов, достаточно базового образования в области лучевой диагностики;
С компьютерной томографией челюсти все немного сложнее. Цены на эту услугу традиционно выше, что связано с большей сложностью оборудования и высокой квалификацией медицинского персонала. Относительно большая стоимость компенсируется информативностью диагностики - строение челюстей можно оценить со всех сторон, нет наложения и смазанности контуров, характерных для рентгенографии.
В медицинском центре “Магнит” в Санкт-Петербурге цены на КТ челюсти одни из самых лояльных в Санкт-Петербурге благодаря периодическому проведению акций на диагностику.
Противопоказания к КТ челюсти
Существует ряд противопоказаний, при которых не рекомендуется проводить процедуру.
К ним относятся:
вес более 150 кг или обхват более 150 см (аппарат рассчитан на нагрузку до 150 кг);
беременность (повышается риск развития пороков у плода);
период лактации (во время процедуры лучи непосредственно могут влиять на состав молока кормящей женщины);
тяжелые психические заболевания (во время процедуры человек должен находиться в состоянии покоя);
присутствие в зоне интереса металлических предметов, поскольку они могут понизить информативность результатов;
Проведение КТ челюсти в СПб
Компьютерная томография может проводиться двумя способами:
с использованием контрастного вещества;
без использования контрастного вещества.
В случае применения первого способа, перечень противопоказаний увеличивается:
заболевания мочевыделительной системы (почечная недостаточность) с повышением уровня креатинина - так как контраст выделяется почками, существует возможность возникновения тяжелых осложнений во время его выведения из организма;
сахарный диабет при приеме пероральных сахароснижающих препаратов (необходима консультация у лечащего врача-эндокринолога с коррекцией терапии перед проведением процедуры);
аллергия на йод, индивидуальная непереносимость;
Кормящим женщинам нужно помнить, что после контраста не следует сразу кормить грудью, надо сцеживать молоко не менее чем два кормления подряд, и подождать пока препарат полностью выделится из организма, чтоб не причинить вред ребенку.
Компьютерный томограф Сименс
С какой целью используют контрастное вещество
Контрастное вещество используют с целью улучшения расшифровки результатов. Препарат является непроницаемым для рентгеновского излучения: он помогает четче визуализировать структуру внутренних органов, тканей и патологических образований. Специальной подготовки перед проведением исследования нет.
При исследовании верхней и нижней челюсти, пациент должен находиться в неподвижном, расслабленном состоянии, в горизонтальном положении все время, сколько идет сканирование. Для того, чтобы предотвратить облучения других частей тела, его укрывают свинцовым халатом. Процедура безболезненная, длится совсем недолго (вместе с подготовкой около 10-15 минут). Пациент не чувствует никакого дискомфорта.
Томограф подключен к компьютеру, который считывает с него информацию. Последняя автоматически сохраняется в базу данных, и если произошла потеря бумажного экземпляра, ее с легкостью можно восстановить.
Результаты КТ
Результаты исследования расшифрует врач-рентгенолог, проводивший компьютерную томографию, а назначает лечение ваш лечащий доктор, который дал направление на процедуру.
После обследования пациент получает заключение врача-рентгенолога, а также CD-диск с записью всей процедуры и программой для его чтения.
Читайте также:
- Травмы бадминтона. Травмы водного пола
- КТ, МРТ при плоскоклеточном раке твердого неба
- Головной мозг при серповидноклеточной анемии на КТ, МРТ, ангиограмме
- Бронхоскопия при абсцессе легкого. Бронхоскопия при астме и туберкулезе
- Дифференциальная диагностика туберкулом. Периферический рак и туберкулома.
