Резекции желудка по Billroth II с помощью сшивающего аппарата. Сшивающий аппарат и резекция желудка.
Добавил пользователь Евгений Кузнецов Обновлено: 02.02.2026
Резекция желудка по Бильрот 2 в лечении онкологии и язвы: показания к операции. Преимущества и недостатки операционных пособий Бильрот 1 и 2. Осложнения после резекции по Бильрот 2. Оказываем качественную помощь в лечении самых сложных заболеваний.
Резекция желудка по Бильрот 2 — операция абдоминальной хирургии, которая проводится для лечения онкологических заболеваний и осложненной язвенной болезни. Суть операции заключается в удалении значительной части органа и создании соустья между культей и тощей кишкой. Методика обладает рядом недостатков и используется при невозможности применения другого хирургического пособия.
Резекция Бильрот-1, 2: история
Первую резекцию желудка с созданием гастроэнтероанастомоза провел в 1881 году выдающийся австрийский врач Теодор Бильрот. Показанием для оперативного вмешательства было онкологическое заболевание (рак желудка). В ходе процедуры использовалась уникальное на тот момент хирургическое пособие с созданием гастродуоденоанастомоза по типу конец в конец. В дальнейшем данную технику стали называть Бильрот 1.
В 1885 году Теодор Бильрот предложил второй способ создания соустья между культей и ниже расположенными отделами пищеварительного тракта — гастроеюнальный анастомоз по типу бок в бок. Соустье соединяло культю желудка и петлю тощей кишки . Часть тонкого кишечника, расположенная выше анастомоза и включающая двенадцатиперстную кишку, ушивалась. Данный вариант хирургического пособия получил название Бильрот 2.
Резекция по Бильрот 2 обладает объективными недостатками, о которыми рассказывается в соответствующем разделе статьи. Недостатки метода заставили хирургов искать другие варианты создания соустья. Сегодня существует множество модификаций техники Бильрот 2, среди которых наибольшее распространение получил метод Гофмейстера-Финстерера и резекция по Ру.
Показания к операции
Бильрот 1, 2 — операции абдоминальной хирургии, в рамках которых проводится удаление дистальной части желудка с последующим созданием соустья между культей и расположенными ниже отделами тонкой кишки.
Показанием к удалению части желудка является:
- Онкологическое заболевание.
- Доброкачественная опухоль.
- Язвенная болезнь с осложнениями.
Технику резекции желудка по Бильрот также используют при лечении тяжелых травм брюшной полости . В бариатрии (хирургия ожирения) хирургические пособия по Бильрот не применяются. Для лечения ожирения и сопутствующих ему заболеваний эндокринной и сердечно-сосудистой системы используется особая техника — продольная резекция, она же рукавная гастропластика.
Продольная резекция не нарушает естественный пассаж пищи по желудочно-кишечному тракту и лишена всех недостатков, свойственных рассматриваемым в этой статье методикам.
Виды резекции желудка
В зависимости от локализации патологического очага, а также целей и задача операции, хирургом производится дистальная , антральная, проксимальная, субтотальная, тотальная или продольная резекция желудка .
Дистальная резекция — классическая операция абдоминальной хирургии, во время которой врач удаляет от 60 % до 75 % дистальной части желудка . Проксимальный кардиальный отдел остается и используется для создания соустья. Дистальная гастрэктомия применяется при доброкачественных опухолевых процессах и в лечении онкологических заболеваний.
Антральная резекция — вариант операции, при которой хирургом удаляется только антральный отдел органа, то есть примерно одна треть желудка. Применяется антральная гастрэктомия , главным образом, при лечении язвенной болезни и доброкачественных заболеваний.
Проксимальная резекция — удаление верхней части органа, граничащей с пищеводом. Используется проксимальная гастрэктомия при опухолевых процессах в кардиальной части желудка.
Субтотальная резекция — масштабная операция, во время которой удаляется более 80 % органа. Применяется субтотальная гастрэктомия при лечении онкологических заболеваний. По статистике, не менее 60 % пациентов со злокачественным новообразованием нуждаются в субтотальной резекции, поскольку только она позволяет минимизировать риск распространения опухоли в лимфатические узлы и соседние органы.
Тотальная резекция — удаление всего органа. Применяется тотальная гастрэктомия при онкологических заболеваниях.
Продольная резекция — удаление части органа по большой кривизне с полным сохранением малой кривизны , кардиальной части и привратника. Этот вариант оперативного вмешательства применяется при лечении ожирения и ассоциированных с ожирением хронических заболеваний. Целью хирургического лечения является уменьшение объема органа для сокращения потребления пищи .
Бильрот 1, 2: техника операции
Резекция части органа — первый этап оперативного вмешательства . На втором этапе гастрэктомии хирург восстанавливает целостность пищеварительного тракта за счет создания соединения (анастомоза) между культей и тонкой кишкой. Бильрот 1 и 2 — различные оперативные пособия (техники), применяемые при формировании анастомоза.
Резекция желудка по Бильрот 1 — операция, при которой анастомоз соединяет желудок с двенадцатиперстной кишкой и создается по типу конец в конец. Что это означает?
Хирург ушивает культю со стороны малой кривизны , оставляя открытым небольшой участок в области большой кривизны. Открытый терминальный участок (конец) культи желудка соединяется мышечным швом с концом двенадцатиперстной кишки . Так формируется гастродуоденоанастомоз по Бильрот 1.
Резекция желудка по Бильрот 2 — операция, при которой анастомоз соединяет культю желудка с тощей кишкой. Двенадцатиперстная кишка ушивается и выключается из пассажа пищи , что является главным недостатком методики и служит причиной для развития послеоперационных осложнений.
Петлю тощей кишки выводят в верхний этаж брюшной полости через отверстие в брыжейке ободочной кишки . В боковой части кишки создается отверстие, которое подшивается к боковой части культи желудка по большой кривизне. По малой кривизне желудочная стенка ушивается наглухо. Формируется гастроеюноанастомоз, желудок и кишечник соединяются по принципу бок в бок.
Техника Гофмейстера-Финстерера. Данное хирургическое пособие является модификацией операции Бильрот 2. Принципиальное отличие резекции желудка по Гофмейстеру-Финстереру в том, что концевой отдел культи желудка подшивается к боковому отверстию в стенке тощей кишки , то есть формируется соустье по принципу конец в бок. Расположенная над анастомозом часть кишечника подшивается к культе со стороны малой кривизны . Двенадцатиперстная кишка ушивается и выключается из пассажа пищевого комка.
Метод Гофмейстера-Финстерера позволяет значительно снизить риск развития послеоперационных осложнений, свойственных резекции желудка по Бильрот-2 . Но часть тощей и двенадцатиперстной кишки по-прежнему выключена из процесса пищеварения, что может приводить к развитию осложнений. Для устранения этого недостатка предложена операция по Ру.
Резекция по Ру. Особенность хирургического пособия по Ру в том, что анастомоз между тощей кишкой и культей формируется по принципу конец в конец. Для этого тонкий кишечник в верхнем отделе рассекается на две части.
Дистальный конец тощей кишки с помощью мышечных швов соединяется с культей. Формируется гастроеюнальный анастомоз, соединяющий культю с кишечником. Проксимальный конец тощей кишки , который анатомически соединен с дистальным отделом двенадцатиперстной кишки , подшивается к кишечнику ниже анастомоза. Проксимальный отдел культи двенадцатиперстной кишки ушивается.
Такой принцип реконструкции верхних отделов желудочно-кишечного тракта позволяет избежать заброса желудочного содержимого через соустье в двенадцатиперстную кишку. Нет риска застоя и гниения фрагментов пищевого комка в 12-перстной кишке, нет риска несостоятельности швов 12- перстной кишки , дуоденогастрального рефлюкса и других послеоперационных осложнений операции по Бильрот 2.
Сравнение операций: преимущества и недостатки
Резекция по Бильрот 1 — абдоминальная операция с минимальным, насколько это возможно в данной ситуации, изменением физиологии и анатомии верхних отделов желудочно-кишечного тракта. Если говорить простыми словами, это лучшая из рассмотренных методик. Ее преимущества:
- Сохраняется естественный пассаж пищевого комка через 12-перстную кишку.
- Анастомоз конец в конец позволяет в максимальном объеме сохранить резервуарную функцию культи желудка .
- Нет прямого контакта желудочного сока с эпителием тощей кишки , что минимизирует риск развития пептической язвы анастомоза.
- Значительно ниже риск развития демпинг-синдрома. Риск развития тяжелой формы демпинг-синдрома, фактически, отсутствует.
- Нет риска развития синдрома приводящей петли .
В случае с резекцией желудка по Бильрот 2 по всем рассмотренным выше пяти пунктам видим обратную картину. Недостатки данного хирургического пособия:
- Пищевой комок поступает сразу в тощую кишку, что не физиологично.
- Резервуарная функция культи желудка снижена, пища быстрее попадает в кишечник.
- Желудочное содержимое контактирует со слизистой тощей кишки , что повышает риск развития пептической язвы соустья.
- Высок риск демпинг-синдрома (развивается у 20-50 % пациентов), в том числе в тяжелой форме.
- Высок риск синдрома приводящей петли .
Техника Бильрот-2 несовершенна. Она используется, когда создать гастродуоденоанастомоз по Бильрот 1 невозможно из-за риска чрезмерного натяжения 12- перстной кишки (чревато несостоятельностью мышечных швов ). Если есть возможность использовать модифицированную технику Гофмейстера-Финстерера или операцию по Ру, выбирается одно из этих хирургических пособий. Если это невозможно, выполняется операция по Бильрот 2.
Осложнения после Бильрот 2
Демпинг-синдром. Одним из наиболее распространенных осложнений резекции желудка по Бильрот 2 является демпинг-синдрома. По статистике встречается у 20-50 % пациентов, перенесших операцию.
Развивается демпинг-синдром из-за слишком быстрого поступления пищевого комка в тощую кишку. Не переваренная пища обладает неблагоприятными для кишечника механическими, осмотическими и химическими свойствами. Раздражение слизистой оболочки тощей кишки сопровождается резким усилением кровообращения в сосудах кишечника, что в свою очередь приводит к гиповолемии (снижение объема циркулирующей крови) и ухудшению кровообращения в ЦНС.
Проявляется демпинг-синдром приступами с ухудшением самочувствия, головокружением, одышкой, тахикардией и другими симптомами. Начинается приступ через 10-20 минут после еды. Провоцируют его, как правило, молочные продукты и простые углеводы. При тяжелой форме синдрома в роли провоцирующего фактора выступает любая пища.
Легкая и средняя форма демпинг-синдрома лечится консервативно, с помощью диеты и медикаментозной терапии, направленной на замедление эвакуации пищевого комка и ускорение переваривания пищевого комка в желудке.
При тяжелой форме проводится реконструктивная операция с созданием гастродуоденоанастомоза по Бильрот 1 или гастроеюноанастомоза по Ру. Операция также показана больным с демпинг-синдромом средней тяжести при неэффективности консервативного лечения.
Синдром приводящей петли . Причиной осложнения становится дуоденогастральный рефлюкс, то есть заброс содержимого культи двенадцатиперстной кишки через соустье в культю желудка. Во время приступа самочувствие пациента резко ухудшается, появляется отрыжка, изжога, сильная тошнота. На пике приступа возникает рвота, которая приносит мгновенное облегчение. Рвотные массы содержат большие количества желчи.
Синдром приводящей петли часто сопровождается дуоденостазом (застой содержимого в просвете культи двенадцатиперстной кишки ), нарушением функции печени, желтухой, воспалением поджелудочной железы. Пациенту следует незамедлительно обратиться к лечащему врачу при появлении первых признаков этого осложнения.
Лечение легкой и средней формы данного осложнения строится на консервативных методах. Хирургическое лечение с реконструкцией гастроеюнального анастомоза в энтероэнтероанастомоз по Брауну. Реконструктивная операция также показана при средней степени выраженности синдрома приводящей петли , если консервативное лечение неэффективно.
Пептическая язва анастомоза. Слизистая оболочка тощей кишки неустойчива к агрессивному желудочному соку. Непосредственный контакт содержимого желудка с кишечным эпителием, который имеет место после операции по Бильрот 2, приводит к развитию воспаления с появлением эрозий и язв в области анастомоза.
Данное осложнение лечится консервативно. Проводится медикаментозная терапия в сочетании с диетой, направленные на уменьшение кислотности желудочного сока. При неэффективности консервативной терапии ставится вопрос о хирургическом лечении с применением ваготомии или реконструктивной операции.
Атрофический гастрит. В развитии воспаления слизистой оболочки желудка присутствует несколько патогенетических факторов. Дистальная гастрэктомия проводится с удалением антрального отдела, в котором синтезируется гастрин, гормон, влияющий на желудочную секрецию.
У многих пациентов после резекции по Бильрот 2 в той или иной степени присутствует дуоденогастральный, билиарный и кишечный рефлюкс. Содержимое кишечника, которое в норме не попадает в желудок, провоцирует атрофические и воспалительные изменения в слизистой.
Проявляется атрофический гастрит тяжестью в эпигастрии, умеренно выраженной тошнотой, ухудшением аппетита, изжогой, отрыжкой. Пациенты постепенно теряют вес. Ухудшается общее самочувствие, из-за нарушения синтеза внутреннего фактора Кастла развивается анемия.
Лечение атрофического гастрита консервативное. Важно соблюдать лечебную диету с частым дробным питанием. Пациентам назначаются анаболические препараты, для профилактики анемии и астении — инъекции витаминов группы B. При сниженной кислотности показан прием желудочного сока, пищеварительных ферментов, при повышенной — блокаторы H2-рецепторов.
Больше информации об операциях абдоминальной и бариатрической хирургии вы можете получить на консультации врача клиники «Центр снижения веса». Филиалы медицинского центра расположены в Санкт-Петербурге и Сестрорецке.
Операция по уменьшению желудка: показания, плюсы и минусы
Операция по уменьшению желудка: гастропликация или гастропластика? Цена, отзывы, преимущества и недостатки. Альтернативные методики для лечения ожирения.
Операция по уменьшению желудка — это рестриктивный метод бариатрической хирургии, который используется в лечении злокачественного ожирения и заболеваний, связанных с проблемой лишнего веса. Для уменьшения желудка применяется продольная резекция или гастропликация. Проводятся процедуры лапароскопическим способом. Травмирование тканей минимально, восстановление идет быстро, шрамов на коже не остается.
После хирургического вмешательства человек быстро насыщается небольшими порциями пищи и долго не испытывает чувство голода. За счет этого удается значительно уменьшить энергетическую ценность суточного рациона, нормализовать обмен веществ и добиться ремиссии хронических заболеваний. Результат сохраняется на всю жизнь.
Кому показана операция по уменьшению желудка
При оценке показаний используется индекс массы тела . Если ИМТ 35-40, пациенту могут помочь наиболее щадящие методы — баллонирование, бандажирование желудка . Если индекс массы тела 40-50, методом выбора становится гастрэктомия или гастропликация. Пациентам с ИМТ > 50 рекомендовано шунтирование желудка или билиопанкреатическое шунтирование.
Но индекс массы тела — не единственный критерий. При оценке необходимости хирургического лечения ожирения и выборе вида операции также учитываются следующие факторы:
- Наличие сопутствующей патологии эндокринных органов, сердца и сосудов.
- Наличие нарушений обмена веществ, предшествующих развитию хронических заболеваний.
- Наследственная предрасположенность к ассоциированным с ожирением болезням.
Если индекс массы тела выше 50, гастропластика рассматривается в качестве первого этапа хирургического лечения ожирения, после которого на втором этапе выполняется шунтирование желудка или билиопанкреатическое шунтирование. Следует заметить, что нередко первый этап дает прекрасные результаты и позволяет избежать радикальной операции.
Что дает хирургическое лечение ожирения
При первом знакомстве с рестриктивными методами создается ощущение, что принцип действия до банального прост. Чтобы уменьшить калорийность рациона, надо сокращать размер порции при каждом приеме пищи, а чтобы сократить размер порции, нужно уменьшить объем желудка . Поскольку маленький желудок физически не в состоянии принять большое количество еды, пациент ест меньше, калорий получает меньше и, соответственно, быстро худеет.
На самом деле, операция по уменьшению желудка — это не только физическое уменьшение объема за счет удаления части органа. Процедура приводит к многочисленным изменениям в организме, которые влияют на контроль чувства голода и насыщения. После лечения человек быстрее насыщается и дольше остается сытым, и вот почему.
Во время операции по уменьшению желудка врач удаляет часть органа, которая отвечает за секрецию грелина. Грелин — это «гормон голода», который сигнализирует головному мозгу (центрам голода, если говорить точнее), что желудок пустой, и пора подкрепиться. Снижение секреции грелина после лечения приводит к тому, что пациент подолгу не испытывает чувство голода.
Следующий момент связан с насыщением. По отзывам пациентов, после операций по уменьшению объема желудка чувство насыщения приходит намного быстрее. Казалось бы, все дело в уменьшенном объеме, но не только в этом.
В желудочной стенке есть специфические барорецепторы, которые реагируют на давление и «оценивают» степень наполнения органа. У тучных пациентов желудок растянут, и барорецепторы, фактически, не работают. Отсюда отсутствие удовлетворения даже от огромных порций.
Операция по уменьшению желудка восстанавливает физиологический механизм контроля аппетита. В уменьшенном органе барорецепторы раздражаются даже небольшой порцией и быстро посылают в центры насыщения сигнал о том, что завтрак, обед или ужин пора заканчивать.
Итак, у высокой эффективности рассматриваемой методики есть, по меньшей мере, три составляющих:
- Человек дольше не испытывает чувство голода, поскольку уменьшается секреция грелина.
- Насыщение во время еды приходит быстро, поскольку даже небольшая порция раздражает барорецепторы желудочной стенки.
- Объем желудка уменьшается, что делает невозможным обильный прием пищи.
От стратегии переходим к тактике. После обстоятельного разговора о принципах действия пришло время поговорить о том, какими методами достигается результат. Как можно уменьшить размер желудка, какой вид резекции желудка используется в бариатрической хирургии, какие методы используются в качестве альтернативы.
Продольная гастрэктомия, или СЛИВ-1
В бариатрической хирургии используют рукавную, или продольную, резекцию — операцию по уменьшению желудка , которая кардинальным образом отличается от техник, применяемых при лечении рака желудка или осложненной язвенной болезни.
Основное отличие в том, что рукавная резекция желудка сохраняет форму органа, а также кардиальный и дистальный сфинктеры. За счет этой особенности хирургическое вмешательство не меняет путь пищи по ЖКТ и не влияет на перистальтику. Другими словами, физиология пищеварения полностью сохраняется.
В общей хирургии используются другие методики, например, дистальная резекция желудка , при которой удаляется его нижняя часть, включая привратник, что приводит к нарушению естественного движения пищи и, нередко, к хроническим проблемам с пищеварением.
Продольная гастрэктомия — это равномерное удаление части желудка по всей большой кривизне. Такое расположение разреза гарантирует, что сфинктеры кардиального и антрального отдела затронуты не будут. Орган после операции приобретает форму рукава или трубки, отсюда синонимичные названия метода — тубулярная резекция желудка , или СЛИВ-1 (от английского sleeve — рукав).
Гастропликация, или СЛИВ-2
Гастропликация — это альтернативная операция по уменьшению объема желудка , которая позволяет добиться всех перечисленных выше эффектов без необратимых изменений в анатомии пищеварительной системы.
Данный метод бариатрической хирургии отличается тем, что вместо резекции части желудка производится его ушивание. Манипуляции выполняются по большой кривизне, как и во время гастрэктомии, но вместо разрезов хирург проводит сшивание передней и задней стенки специальными скобами.
При гастропликации желудок разделяется на две части. Функциональный отдел приобретает форму трубки, как и после резекции, что позволяет реализовать все полезные эффекты методики. Большой «мешковидный» отдел выключается из пищеварения, но не удаляется, что делает результат обратимым. Правда, с одним примечанием — результат обратим только в течение первого года после процедуры.
Уменьшение желудка: недостатки, преимущества и эффективность
Недостаток метода в том, что не у всех пациентов адаптация к новым правилам питания проходит легко. Прием пищи после процедуры может сопровождаться тошнотой или рвотой. Некоторые жалуются на изжогу после еды. Но неприятные симптомы поддаются медикаментозной коррекции. Врач назначает лекарства, которые уменьшают дискомфорт и упрощают адаптационный период.
Преимуществ метода намного больше:
- Не нарушается физиология пищеварения.
- Пища продвигается по пищеварительной системе естественным образом. Нет шунта (анастомоза), кардинально меняющего путь пищевого комка.
- Лекарственные препараты, аминокислоты, незаменимые жиры омега-3, витамины, минеральные элементы и другие нутриенты усваиваются в полном объеме. Синдрома мальабсорбции после уменьшения желудка нет.
- В брюшной полости нет инородных тел. О каких инородных телах идет речь, станет ясно из следующего раздела статьи.
Отдельных слов заслуживает высокая эффективность метода. После хирургического лечения пациенты с ожирением избавляются от 65-70 % лишней массы тела , а формирование правильного пищевого поведения приводит к нормализации метаболизма.
После операции улучшаются показатели жирового и углеводного обмена. В крови снижается концентрация «вредного» холестерина и триглицеридов. Уменьшается уровень ЛПНП, способствующих формированию атеросклеротических бляшек в сосудах, растет концентрация полезных ЛПВП. Нормализуется сахар крови, повышается чувствительность клеток к инсулину.
Улучшение обменных процессов позволяет достичь ремиссии пациентам с хронической патологией сердечно-сосудистой и/или эндокринной систем. При отсутствии таких заболеваний значительно уменьшается риск их развития. Снижается риск инфаркта, инсульта и преждевременной смерти от этих болезней. Увеличивается продолжительность жизни, повышается ее качество.
Альтернативные методики
Желаемый результат можно получить с помощью других методов бариатрической хирургии. Подробно они рассматриваются в специальных публикациях, в этой статье освещаются только главные моменты альтернативных методик.
Бандажирование желудка
Суть метода. На желудок накладывается бандаж (кольцо из силикона, заполненное физиологическим раствором). Бандаж разделяет орган на 2 части и формирует «малый» верхний желудок, который быстро наполняется даже небольшими порциями.
Минус метода в том, что в брюшной полости появляется инородное тело. Медицинский силикон безопасен, но чужеродный предмет может вызывать дискомфорт. Отсутствие неприятных симптомов в виде тошноты, изжоги или рвоты бандажирование желудка не гарантирует, но преимущество метода в другом — результат манипуляции полностью обратим.
Баллонирование желудка
Суть метода. В полость органа помещается силиконовый баллон, заполненный физиологическим раствором. Баллон уменьшает эффективный объем желудка , что позволяет человеку сокращать объем порций и быстро достигать насыщения.
Как и бандажирование желудка , баллонирование сопряжено с появлением в брюшной полости инородного предмета. Нюанс в том, что баллон необходимо удалить через 6 месяцев, так как силикон разрушается под действием соляной кислоты и других компонентов желудочного сока.
Гастро шунтирование
Суть процедуры. Шунтирование желудка — это операция бариатрической хирургии, в ходе которой уменьшается объем желудка и формируется анастомоз (шунт) между желудком и тонким кишечником. Пища поступает в кишечник, минуя двенадцатиперстную кишку, из-за чего уменьшается всасывание высококалорийных веществ, главным образом, сложных жиров.
Шунтирование — комбинированная методика с рестриктивным (сокращение объема органа) и мальабсорбтивным (затруднение всасывания источников энергии и калорий) компонентом. Нюанс в том, что анастомоз нарушает естественный пассаж пищи по пищеварительной системе и затрудняет всасывание не только жиров. Ухудшается усвоение витаминов. Витаминно-минеральные комплексы пациентам нужно принимать постоянно.
Билиопанкреатическое шунтирование
Суть процедуры. Билиопанкреатическое шунтирование , или БПШ, — это радикальная операция, при которой из пищеварения выключается большая часть тонкого кишечника. Метод похож на гастрошунтирование, но отличие в том, что анастомоз соединяет желудок с конечным отделом подвздошной кишки.
БПШ — это мальабсорбтивный метод, при котором ухудшается всасывание многих питательных веществ. Для компенсации дефицита незаменимых элементов питания человеку приходится принимать поливитаминные препараты. Достоинство методики в том, что она дает высокий результат. Пациентам с крайне тяжелым ожирением удается избавиться от 80-90 % лишнего веса.
Уменьшение желудка: цена операции
В российских клиниках цена продольной резекции находится в диапазоне от 150 до 300 тыс. рублей. Следует заметить, что условно «низкая» стоимость далеко не всегда является таковой. К примеру, в клинике с низкой ценой диагностические процедуры, пребывание в стационаре, медикаментозное сопровождение часто оплачиваются отдельно.
В «Центре снижения веса» (филиалы клиники расположены в Санкт-Петербурге и городе Сестрорецке) цена данной процедуры составляет 200 000 рублей. Все расходы уже включены в стоимость.
Если сравним цену данной операции со стоимостью других методик, получим следующую картину. Бандажирование желудка стоит от 170 тысяч, баллонирование — от 100 тыс. рублей. Билиопанкреатическое шунтирование желудка — от 250 тысяч рублей.
Точную стоимость хирургического лечения ожирения вы можете узнать у врача «Центра снижения веса» на первичной консультации. Если вы пока не готовы принять решение, познакомьтесь с историями успеха наших пациентов; их можно найти на официальном сайте медицинского центра в разделе «Пациенты».
Восстановительный период
В течение первых двух дней после операции пациент находится в стационаре. В дальнейшем необходимо посещать клинику для планового осмотра и коррекции медикаментозного сопровождения реабилитационного периода. Самочувствие нормализуется уже к концу первой недели, на работу человек может вернуться через 2-4 недели.
Осложнения рукавной резекции развиваются редко — не чаще, чем после других операций общей хирургии. Определенные трудности связаны с такими симптомами послеоперационного периода, как тошнота или рвота, но они возникают у небольшого процента пациентов и легко поддаются медикаментозной коррекции.
Базовые требования восстановительного периода стандартны. Хирургическое вмешательство — стресс для организма, поэтому необходимо ограничить физическую активность. Нельзя тренироваться в течение 1-2 месяцев, нельзя поднимать тяжести, бегать, заниматься активными видами досуга. С началом новой активной жизни придется повременить. Противопоказаны горячие ванны, солярий, баня или сауна.
Основные правила восстановления после продольной гастрэктомии и гастропликации касаются питания. В первый день после оперативного вмешательства пациент получает только воду, со второго дня в рационе допускается некрепкий чай, нежирный бульон, несладкий компот.
Через неделю меню расширяется за счет жидкой пищи. Разрешены натуральные кисломолочные продукты без добавленного сахара, жидкие овощные и фруктовые пюре (например, детское питание). Густая пища включается в меню в начале второго месяца. К обычным продуктам можно вернуться через 2-3 месяца после операции.
В дальнейшем человек должен соблюдать правила правильного питания. Питаться нужно небольшими порциями 5 или 6 раз в день. Запивать пищу нельзя. Из рациона исключаются переработанные продукты, которые являются концентрированными источниками калорий. Примеры: майонез, чипсы, колбасы. Запрещены соки и сладкие газированные напитки, поскольку они быстро усваиваются и высококалорийны. Из рациона также следует убрать сладости, свежий хлеб, булочки, печенья и другие кондитерские изделия.
Исчерпывающие рекомендации касательно питания пациенты «Центра снижения веса» получают от лечащего врача. Более подробную информацию о принципах питания вы также можете получить из специальных материалов, опубликованных на официальном сайте клиники.
Противопоказания
Любое хирургическое вмешательство противопоказано пациентам с тяжелыми заболеваниями, при которых проведение процедуры невозможно либо из-за высоких операционных и анестезиологических рисков, либо из-за риска развития послеоперационных осложнений. К таким заболеваниям относятся:
- Онкологические болезни вне зависимости от локализации опухоли.
- Наследственные и приобретенные заболевания, сопровождающиеся коагулопатией, или замедлением свертываемости крови (нарушение гемостаза).
- Сердечно-сосудистая патология в стадии декомпенсации.
- Психиатрические расстройства и пограничные состояния.
- Алкоголизм, наркомания.
Операции бариатрической хирургии не проводятся во время кормления младенца грудью и в период беременности.
Существуют и специфические противопоказания. Связаны, они, главным образом, с патологией пищеварительного тракта и гепатобилиарной системы. Хирургическое лечение ожирения не проводится при наличии у пациента следующих заболеваний и состояний:
- Цирроза печени и/или портальной гипертензии (повышенное давление в системе воротной вены печени).
- Хронический панкреатит.
- Врожденные аномалии развития пищеварительного тракта.
- Воспалительные заболевания ЖКТ: гастрит, язвенный колит, дуоденит, болезнь Крона и другие.
- Грыжи пищеводного отверстия диафрагмы.
Наличие в анамнезе оперативного вмешательства на органах брюшной полости или малого таза может стать противопоказанием к процедуре. Решение о возможности хирургического лечения ожирения принимается индивидуально после клинического обследования.
Противопоказанием является прием некоторых лекарственных препаратов. Пациентам, которые для лечения системных аутоиммунных заболеваний регулярно принимают кортикостероиды, хирургическое лечение ожирения может быть противопоказано.
Противопоказанием к хирургической коррекции ожирения и ассоциированных с этим состоянием метаболических нарушений могут быть и сравнительно редкие состояния и заболевания, например, наличие кардиостимулятора или эпилепсия. Чтобы узнать, нет ли у вас противопоказаний к рассмотренным в статье процедурам, запишитесь на консультацию врача «Центра снижения веса».
Методика лапароскопической резекции желудка при осложненной язвенной болезни и раке в модификации Бильрот II
Рис. 1. Точки введения троакаров при лапароскопической резекции желудка.
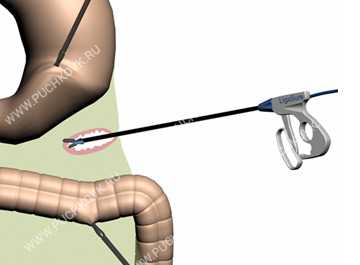
Рис. 2. Мобилизация большой кривизны желудка при лапароскопической резекции
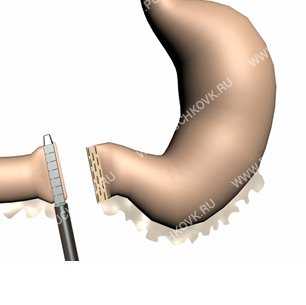
Рис. 3. Прошивание и пересечение ДПК эндоскопическим сшивающим аппаратом
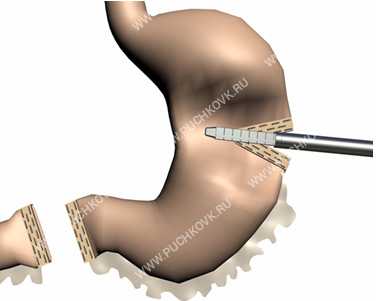
Рис. 4. Прошивание и отсечение препарата желудка от культи эндоскопическим сшивающим аппаратом Endo GIA - 30/
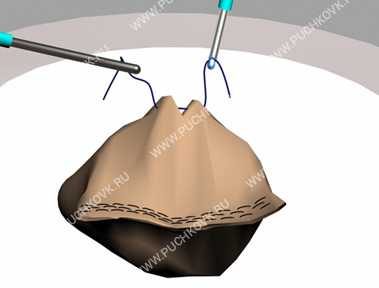
Рис. 5. Временная фиксация культи желудка иглой «Эндоклоуз»
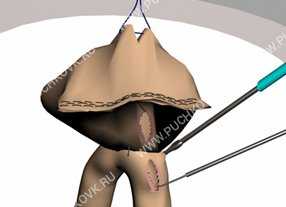
Рис. 6. Временная фиксация культи желудка к передней брюшной стенке и выполнение гастро- и энтеротомии.
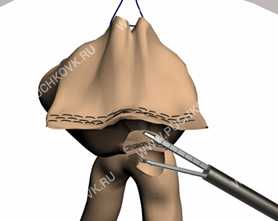
Рис. 7. Формирование продольного гастроэнтероанастомоза эндоскопическим сшивающим аппаратом Endo GIA - 30.
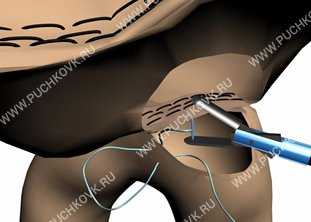
Рис. 8. Ушивание гастротомического отверстия инструментом «Эндостич»
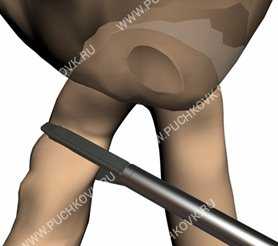
Рис. 9. Прошивание приводящей петли аппаратом Эндо ТА-30.

Рис. 10. Извлечение препарата желудка из брюшной полости.
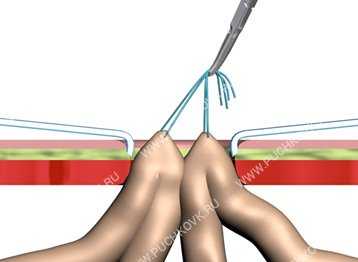
Рис. 11. Выведение через умбиликальный доступ отводящей и приводящей петель тонкой кишки для экстракорпорального формирования межкишечного анастомоза.
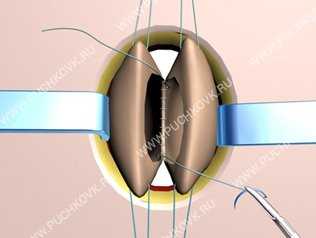
Рис. 12. Экстракорпоральное формирование межкишечного анастомоза.
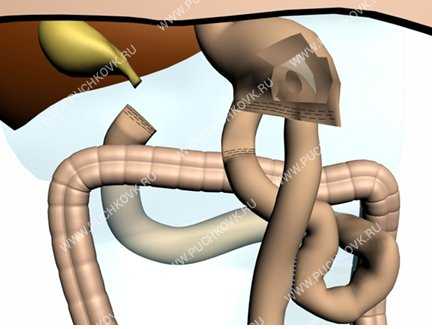
Рис. 13. Окончательный вид операции: расположение анастомозов и уровень прошивания приводящей кишки после лапароскопической резекции желудка в оригинальной методике
Операция выполняется в положении больного на спине с разведенными ногами и приподнятым головным концом стола на 15-20°. Методика карбоксиперитонеума стандартная. Для лапароскопической резекции желудка используется 5 доступов (2 троакара по 12 мм, 2 - по 10 мм и 1 - 5 мм) (Рис. 1).
На первом этапе, с помощью электрохирургических монополярных ножниц и аппарата LigaSure, мобилизовывается большая кривизна желудка с электролигированием левой желудочно-сальниковой артерии (рис. 2).
Затем выделяется и лигируется правая желудочная артерия и окончательно мобилизовывается пилородуоденальная зона. В случае стеноза привратника этот этап операции считается самым трудным этапом из-за наличия большого количества спаек и рубцов, однако диссекция данной области с использованием 5 или 10 мм инструмента LigaSure значительно упрощает манипуляции. Далее из доступа в правом подреберье вводится сшивающий аппарат Эндо GIA-30 компании «Covidien» и отсекается желудок от двенадцатиперстной кишки (Рис. 3).
При этом обращается внимание на гемостаз и герметичность линии шва в этой области. После пересечения малого сальника и определения уровня резекции через доступ в левом подреберье аппаратом Endo GIA - 30 выполняется отсечение препарата желудка от культи (Рис. 4). В обычной ситуации для этого требуется 3 синих кишечных кассеты, в случае стеноза выходного отдела желудка число используемых кассет доходит до 6.
Далее, если в области малого сальника нет избыточных жировых отложений и нисходящая ветвь левой желудочной артерии может быть легко выделена, на нее накладывается аппарат LigaSure, и препарат окончательно освобождается. Препарат желудка временно помещается в правое поддиафрагмальное пространство. Затем для облегчения формирования гастроэнтероанастомоза, уменьшения травматизации культи желудка и лучшей визуализации операционного поля культя желудка временно фиксируется к передней брюшной стенке, используя иглу «Endo close» компании «Covidien» (рис. 5).
Следующим этапом формируется впередиободочный гастроэнтероанастомоз на длиной петле с межкишечным соустьем. Нами используется оригинальная методика реконструктивного этапа операции, которая позволяет добиться полной арефлюксности в послеоперационном периоде. Для этого находится участок тощей кишки на расстоянии 30-40 см от связки Трейца и электрохирургическим способом выполняется гастротомия (1 см) на задней стенке желудка и энтеротомия (1 см) на противобрыжеечном крае тощей кишки (Рис 6).
В образованные отверстия вводятся бранши сшивающего аппарата Endo GIA - 30 с кишечной синей кассетой и формируется продольный гастроэнтероанастомоз длиной 3 см (Рис. 7).
Отверстия ушиваются однорядным непрерывным швом инструментом нитью «ПОЛИСОРБ» 2/0 ручным эндоскопическим однорядным швом. (Рис.8). Для предотвращения рефлюкса желчи в культю желудка в 5-10 см от анастомоза приводящая петля кишки прошивается аппаратом Эндо TA - 30 (Рис.9).
Далее извлекается препарата желудка из брюшной полости, путем небольшого (до 4 см) расширения умбиликального доступа (Рис. 10).
Затем мягкими атравматичными зажимами захватывается приводящая и отводящая петли кишки в 30 см от анастомоза и, после расширения умбиликального доступа до 4 см и выводятся две петли на брюшную стенку (Рис. 11), где формируется межкишечный анастомоз «бок в бок» однорядным непрерывным швом нитью «ПОЛИСОРБ» 3/0 на атравматичной игле (Рис. 12). В правом подреберье на сутки оставляется страховой дренаж, а в желудке - назогастральный зонд. Раны передней брюшной стенки ушиваются послойно наглухо.
Окончательный вид операции представлен на рис. 13. При выполнении резекции желудка по поводу рака или малигнизации язвы обязательно дополнительно выполняется лимфодиссекция в необходимом объеме. Использование аппарата LigaSure на этапах мобилизации желудка и электролигирования желудочных сосудов значительно упрощает и ускоряет выполнение оперативного вмешательства (включая лимфаденэктомию) и повышает надежность гемостаза.
Список работ опубликованных профессором Пучковым К.В. по теме хирургия желудка и двенадцатиперстной кишки

Когда вы пишете письмо, знайте:
оно попадает мне на мою личную электронную почту .
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Резекции желудка по Бильрот 1 и Бильрот 2. Операция гастрэктомия
Пациенты с раком имеют подавленную иммунную систему и более восприимчивы к инфекциям.
12 марта 2020 г. 8:26
Исследователи представили структуру и механизм белков, которые экспрессируются при различных формах рака и связаны с плохим прогнозом пациента.
9 марта 2020 г. 12:07
В низких дозах тетродотоксин заменяет опиоиды для облегчения боли, связанной с раком.
5 марта 2020 г. 14:24
Новый метод картирования сил, которые кластеры клеток оказывают на микроокружение, может помочь в изучении развития тканей и метастазирования рака.
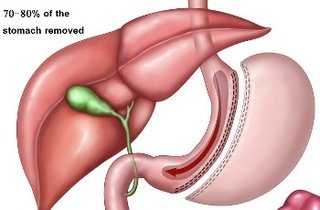
Резекция желудка - это хирургический метод лечения заболеваний желудка и двенадцатиперстной кишки. Принцип резекции состоит в удалении части желудка с последующим восстановлением целостности пищеварительного тракта благодаря желудочно-кишечному анастомозу (соединению).
Способ резекции зависит от расположения патологического процесса, вида заболевания (рак желудка, язва), размеров иссекаемого участка органа.
Операцию выполняют двумя основными способами: Бильрот І и Бильрот ІІ.
Резекция желудка в клинике Ассута - это верный способ выбора варианта лечения.
Преимущества обращения в госпиталь очевидны:
- Высокий профессионализм медицинского состава - операцию проводят лучшие эксперты по заявленному профилю.
- Возможность выбрать лечащего врача - существенный бонус, практикуемый частным медицинским комплексом Assuta.
- Передовое оборудование, которое клиника закупает одной из первых в мире.
Позвоните нам, чтобы узнать подробности. Мы гарантируем официальное заключение договора, доступные цены на лечение.
Резекция желудка по Бильрот 1
Резекции желудка по Бильрот 1 - это циркулярное иссечение антрального и пилорического отделов желудка, наложение анастомоза между культей желудка и двенадцатиперстной кишкой по типу «конец в конец». В настоящее время хирурги Израиля применяют этот способ с модификацией Габерера II.
Преимущества резекции желудка по Бильрот 1:
- Не изменяется нормальная анатомия и функции пищеварительной системы, поскольку производится анастомоз культи желудка с двенадцатиперстной кишкой. Это благоприятствует перевариванию пищи, попадающей из желудка в кишку, смешиваясь с панкреатическим, дуоденальным и желчным секретами. При резекции по Бильрот 2 процесс смешивания происходит в тощей кишке. Но в связи с отсутствием привратника при резекции по Бильрот 1 переход пищи из желудка в двенадцатиперстную кишку, а затем в тощую осуществляется быстро. Поэтому смешивание фактически выполняется в тощей кишке. В таком случае различия носят скорее теоретический характер.
- Технически резекцию желудка по Бильрот 1 выполнять легче. Помимо этого, всё хирургическое вмешательство проводится в верхней части брюшной полости.
- Значительно реже развивается демпинг-синдром после этой операции.
- Данный вид хирургического вмешательства не увеличивает вероятность развития внутренних грыж или синдрома приводящей петли.
Недостатки резекции желудка по Бильрот 1:
- Этот вид операций чаще провоцирует появление язв анастомоза, язвы двенадцатиперстной кишки.
- Не во всех случаях удается в достаточной мере мобилизовать 12-перстную кишку для формирования анастомоза с желудком, чтобы не было натяжения линии шва. Это вызывает дуоденальные язвы, выраженную рубцовую деформацию и сужение просвета кишки, язвы проксимального отдела желудка. В некоторых ситуациях требуется также мобилизация селезенки и культи желудка, что ведет к усложнению хирургического вмешательства и неоправданному повышению ее риска.
- Резекция желудка по Бильрот 1 не проводится при диагнозе рак желудка.
Резекции желудка по Бильрот
Резекции желудка по Бильрот 2 отличается тем, что культю органа зашивают с наложением заднего или переднего гастроэнтероанастомоза. Бильрот 2 также имеет много модификаций по методикам подшивания тощей кишки к культе желудка, закрытия культи желудка и т.д.
Существует больше показаний для резекции по Бильрот 2: язвы желудка проксимальной, дистальной и средней трети, пептические язвы.
Преимущества резекции желудка по Бильрот 2:
- Осуществляется обширная резекция органа без натяжения гастроеюнальных швов.
- При язве двенадцатиперстной кишки реже возникают после операции пептические язвы анастомоза.
- При дуоденальной язве с грубыми патологическими изменениями двенадцатиперстной кишки легче производится ушивание культи, чем анастомоз с желудком.
- При нерезектабельной дуоденальной язве после выполнения резекции «на выключение» по Finsterer-Bancroft-Plenk только с помощью резекции по Бильрот 2 удается восстановить проходимость пищеварительной системы.
Недостатки резекции желудка по Бильрот 2:
- Повышается риск развития демпинг-синдрома.
- Возможными, хотя и редкими осложнениями являются синдром приводящей петли и внутренняя грыжа.
Операция резекция желудка: показания, виды обследований, техники![резекция по бильрот 2]()
К резекции желудка существуют абсолютные показания:
- ;
- подозрение на малигнизацию язвы;
- стеноз привратника;
- повторные желудочно-кишечные кровотечения.
Относительные показания к резекции желудка — перфорация язвы, длительно незаживающий язвенный дефект.
Перед оперативным лечением в клинике Ассута проводится ряд обследований: эзофагогастродуоденоскопия с биопсией, рентгеноконтрастное исследование, УЗИ, компьютерная томография, анализы крови на онкомаркеры, МРТ, сцинтиграфия.
Для профилактики метастазирования и стабилизации опухолевого роста применяется предоперационная химиотерапия и лучевая терапия.
Техника резекции желудка при раке желудка и язвенной болезни имеет свои отличия. Если диагноз - язвенная болезнь, то удаляются 2/3 — 3/4 тела желудка с пилорическим отделом. При раке желудка проводится более обширная операция, с удалением большого и малого сальника, регионарных лимфатических узлов.
Во время оперативного вмешательства производится срочная биопсия, по результатам гистологического исследования хирурги могут принять решение о расширенной операции.
При расположении опухоли в кардиальном отделе желудка с распространением злокачественного процесса на пищевод, хирурги клиники Ассута выполняют проксимальную резекцию желудка. Резецируется кардиальный отдел органа с частью пищевода. Целостность пищеварительной трубки восстанавливается путём сшивания культи пищевода с культей желудка.
Операция длится 120-240 минут. Обезболивание - общая анестезия. Госпитализация - 10 - 14 суток.
Следующими этапами комплексного лечения в Израиле будут лучевая терапия и химиотерапия.
При запущенных стадиях рака желудка резекция не проводится. Назначается паллиативное лечение - химиотерапия, радиотерапия, иммунотерапия.
Операция гастрэктомия в клинике Ассута
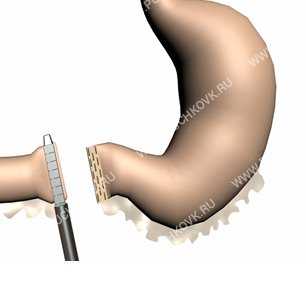
Данное хирургическое вмешательство является самым распространенным и эффективным методом лечения злокачественных опухолей желудка.
Тотальное удаление органа выполняется при опухоли желудка больших размеров, при локализации злокачественного процесса в средней трети органа, при распространённом процессе, при рецидиве рака. К более редким показаниям относят желудочные кровотечения, язвенную болезнь, опухоли доброкачественного характера и ряд других заболеваний.
Операция гастрэктомия: почему медицина Израиля
Гастрэктомия является тяжелой и серьезной операцией с рядом рисков. По статистике, в раннем послеоперационном периоде смертность среди пациентов составляет десять процентов. Применение современных технологий и проведение операций опытными высококвалифированными хирургами улучшают прогноз. Клиника Ассута может предложить:
- услуги специалистов высочайшего уровня со знанием современных методик выполнения гастрэктомии;
- новейшее диагностическое и лечебное оборудование;
- технологии, минимально травмирующие организм, что сокращает период выздоровления.
Операция гастрэктомия подразделяется на 3 типа:
- Дистальная субтотальная гастрэктомия, при которой удаляют часть желудка прилежащего к кишечнику, и, возможно, сегмент двенадцатиперстной кишки.
- Проксимальная субтотальная гастрэктомия предполагает удаление малой кривизны желудка, малого и большого сальника, желудочно-поджелудочной связки с группой регионарных лимфоузлов.
- Тотальная гастрэктомия представляет собой операцию, в ходе которой полностью удаляется желудок. Пищевод сшивают с тонким кишечником.
Подготовка к операции гастрэктомии
Диагностический спектр может включать следующие процедуры:
- Лабораторные исследования (анализы крови, кала на скрытую кровь).
- Эндоскопическая диагностика посредством гибкого зонда.
- Компьютерная томография или ПЭТ-КТ.
- Рентгенологическое обследование желудочно-кишечного тракта с применением бариевой взвеси.
В процесс подготовки входят рекомендации по специальной диете, по приему лекарственных препаратов.
Противопоказания к гастрэктомии: отдалённые метастазы рака, тяжёлое состояние пациента, связанное с сердечной, почечной или дыхательной недостаточностью, нарушение свёртывания крови.
Гастрэктомия: ход операции![гастрэктомия ход операции]()
Во время данного хирургического вмешательства пациент находится под действием общей анестезии. Операция проводится абдоминальным или комбинированным доступом.
При распространении рака желудка на пищевод хирурги клиники Ассута применяют комбинированный доступ: левосторонняя боковая торакотомия в сочетании с лапаротомией.
При инфильтративном росте опухоли, недифференцированных опухолях, тотальном поражении желудка, раке с регионарным метастазированием используется лапаротомия - абдоминальный доступ.
Гастрэктомия выполняется с соблюдением правил абластики. На начальном этапе производится ревизия органов брюшной полости. При расположении злокачественной опухоли в верхнем и среднем отделах желудка с инвазией на пищевод, вскрывается левая плевральная полость и пересекается диафрагма. Удаление желудка выполняется единым блоком малым и большим сальниками, жировой клетчаткой, связочным аппаратом, регионарными лимфоузлами, частью пищевода. После отсечения двенадцатиперстной кишки проводится анастомоз между культей пищевода и тощей кишкой.
Также применяется лапароскопический подход при проведении гастрэктомии. Он значительно меньше травмирует организм пациента. К недостаткам можно отнести сложность при удалении лимфатических узлов около сосудов и жизненно важных органов.
Эндоскопическая гастрэктомия с помощью системы робота да Винчи обеспечивает высокую точность, позволяя оперировать в труднодоступных участках.
Послеоперационный период
Среди возможных осложнений отмечают:
- тромбоз;
- кровотечения;
- инфекции;
- сохранение очагов злокачественного образования;
- повреждения соседних сосудов;
- дефицит питательных веществ;
- неспособность принимать нормальное количество пищи;
- малокровие;
- демпинг - синдром (состояние, при котором прием пищи может вызывать рвоту, тошноту, диарею и потливость).
После операции гастрэктомия пациент может нуждаться в следующем уходе и медицинской поддержке:
- При неспособности принимать адекватное количество жидкости введение производится внутривенно.
- Назогастральную трубку вводят через нос в желудок (сохраненную его часть) с целью отвести выделяющиеся пищеварительные соки, пока не начнет нормально функционировать кишечник.
- Катетер для кормления вводят в тонкий кишечник до перехода на обычное питание.
- Возможна необходимость во внутривенном введении антибиотиков, в катетеризации мочевого пузыря, в применении кислородной маски.
Питание после операции гастрэктомии
В рацион питания необходимо будет внести следующие изменения:
- Сократить размер порций.
- Увеличить частоту приема пищи до 5-6 раз в день, тщательно пережевывая и принимая со слабыми растворами лимонной кислоты. Трех- и четырехразовое питание приводит к малокровию и нарушению функций кишечника.
- Воздерживаться от приема большого количества жирной пищи.
- Для обеспечения здорового питания понадобиться прием биологически активных добавок.
Пациентам, которые перенесли эктирпацию желудка (спустя 1-1,5 после операции) рекомендуют гипонатриевую (с малым количеством соли) диету, которая будет содержать большое количество белков, ограниченное - жиров и очень малое количество легко усваиваемых углеводов. Следует лимитировать механические и химические раздражители слизистой оболочки желудочно-кишечного тракта: пряности, маринады, шоколад, соления, алкоголь, консервы, газированные, горячие и холодные напитки. В основном рацион должен состоять из вареной пищи или приготовленной на пару.
Рекомендуем к прочтению
Клиника Ассута в Израиле
Преимущества, особенности и ведущие направления крупнейшего частного медицинского центра в Израиле - Ассуты.
Лапароскопическое шунтирование желудка в клинике Ассута - суть оперативного вмешательства и показания, подходы к операции и ее преимущества.
Отделение общей хирургии
Одно из лучших в мире хирургических отделений находится в клинике Ассута. Новейшее оборудование, квалифицированность врачей дает возможность вылечить множество заболеваний.
Онкологическая хирургия в Ассуте. Сколько стоит онкологическая операция?
Онкохирургия в Израиле - характеристика основных видов оперативных вмешательств, подходов, техник, стоимость. Подготовка, ход и восстановление после онкологической операции в Ассуте.
Лечение рака пищевода в Израиле
Лечение рака пищевода в Израиле - характеристика основных способов терапии. Оперативные вмешательства, химиотерапия, внешняя лучевая терапия и брахитерапия, таргентная терапия (герцептин).
Читайте также:
- Анатомия : Мышцы вентральной стороны туловища. Мышцы груди.
- Синдром широкого водопровода улитки. Диагностика широкого водопровода улитки.
- Методы выделения микроорганизмов из воздуха. Исследование воздуха.
- Антидепрессанты при лечении боли. Психотропные препараты при острой и хронической боли.
- Физические проблемы у подростков