Результаты эндоваскулярного лечения аневризм головного мозга. Исходы
Добавил пользователь Владимир З. Обновлено: 21.01.2026
1 «Российский научно-исследовательский нейрохирургический институт им. проф. А.Л. Поленова» - филиал ФГБУ «СЗФМИЦ им. В.А. Алмазова» Минздрава РФ
Лечение церебральных аневризм является важной и до конца не решенной медико-социальной проблемой, так как они становятся одной из основных причин нетравматического субарахноидального кровоизлияния, что ведет к инвалидизации или гибели лиц преимущественно трудоспособного возраста. Чаще других носителем церебральных аневризм оказывается средняя мозговая артерия. На сегодняшний день существует два основных метода лечения аневризм: микрохирургическое клипирование и внутрисосудистая эмболизация с применением микроспиралей. Правильный выбор метода вмешательства позволяет повысить эффективность лечения пациентов с данной патологией. Целью настоящего исследования явилось повышение эффективности лечения пациентов с аневризмами средней мозговой артерии. Применение наиболее подходящего метода оперативного вмешательства в каждом конкретном случае повышает эффективность лечения больных с аневризмами средней мозговой артерии.

1. Забродская Ю.М. Патологоанатомическая характеристика изменений в сочленениях артерий основания головного мозга (к проблеме происхождения аневризм) : автореф. дис. … канд. мед. наук. 14.00.15. - СПб., 1996.
2. Медведев Ю.А., Забродская Ю.М. Новая концепция происхождения бифуркационных аневризм артерий основания головного мозга. - СПб. : Изд. РНХИ им. проф. А.Л. Поленова, 2000.
4. Chyatte D., Porterfield R. Nuances of middle cerebral artery aneurysm microsurgery // Neurosurgery. - 2001. - Feb; 48 (2):339-46.
5. van Dijk J.M. Surgical clipping as the preferred treatment for aneurysms of the middle cerebral artery / van Dijk J.M., Groen R.J., Ter Laan M., Jeltema J.R., Mooij J.J., Metzemaekers J.D. // Acta Neurochir (Wien). - 2011. - Nov; 153 (11):2111-7.
6. Heros R.C., Fritsch M.J. Surgical management of middle cerebral artery aneurysms // Neurosurgery. - 2001. - Apr; 48 (4):780-5.
7. Jayaraman M.V. Morphologic assessment of middle cerebral artery aneurysms for endovascular treatment / Jayaraman M.V., Do H.M., Versnick E.J., Steinberg G.K., Marks M.P. // J Stroke Cerebrovasc Dis. - 2007. - Mar-Apr; 16 (2):52-6.
8. Johnson A.K. Stent-assisted embolization of 100 middle cerebral artery aneurysms / Johnson A.K., Heiferman D.M., Lopes D.K. // J Neurosurg. - 2013. - May; 118 (5):950-5.
9. Kim B.M. Coil embolization of unruptured middle cerebral artery aneurysms / Kim B.M., Kim D.I., Park S.I., Kim D.J., Suh S.H., Won Y.S. // Neurosurgery. - 2011. - Feb; 68 (2):346-53.
10. Kim B.M. Endovascular coil embolization of aneurysms with a branch incorporated into the sac / Kim B.M., Park S.I., Kim D.J., Kim D.I., Suh S.H., Kwon T.H., Choi H.S., Won Y.S. // AJNR Am J Neuroradiol. - 2010. - Jan; 31 (1):145-51.
11. Lad S.P. Long-term economic impact of coiling vs clipping for unruptured intracranial aneurysms / Lad S.P., Babu R., Rhee M.S., Franklin R.L., Ugiliweneza B., Hodes J., Nimjee S.M., Zomorodi A.R., Smith T.P., Friedman A.H., Patil C.G., Boakye M. // Neurosurgery. - 2013. - Jun; 72 (6):1000-11.
12. Morgan M.K. Outcome for middle cerebral artery aneurysm surgery / Morgan M.K., Mahattanakul W., Davidson A., Reid J. // Neurosurgery. - 2010. - Sep; 67 (3):755-61.
13. Rinne J. Analysis of 561 patients with 690 middle cerebral artery aneurysms: anatomic and clinical features as correlated to management outcome / Rinne J., Hernesniemi J., Niskanem M. & Vapalaliti M. // Neurosurgery. - 1996. - 38: 2-11
14. Rodríguez-Hernández A. Current management of middle cerebral artery aneurysms: surgical results with a "clip first" policy. / Rodríguez-Hernández A., Sughrue M.E., Akhavan S., Habdank-Kolaczkowski J., Lawton M.T. // Neurosurgery. - 2013. - Mar; 72 (3):415-27.
15. Suzuki S. Endovascular treatment of middle cerebral artery aneurysms with detachable coils: angiographic and clinical outcomes in 115 consecutive patients / Suzuki S., Tateshima S., Jahan R., Duckwiler G.R., Murayama Y., Gonzalez N.R., Viñuela F. // Neurosurgery. - 2009. - May; 64 (5):876-88.
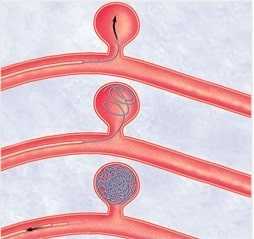
Важную роль в формировании аневризм играет гемодинамический удар, возникающий при повышении артериального давления [2]. Согласно данным Забродской Ю.М. (1996), большую значимость в патогенезе аневризматической болезни приобретают микроскопические изменения сосудистой стенки - происходит гибель гладкомышечных элементов в области развилки сосуда, а затем фиброз средней оболочки сосуда, при этом изменения располагаются не только в области самой развилки, но также распространяются на устья исходящих из бифуркации сосудов [1], что позволяет объяснить преимущественное расположение аневризм (80-90%) в области развилки основного ствола СМА, а также нередко встречающиеся т.н. фузиформноподобные аневризмы данной локализации, т.е. аневризмы с вовлечением артериальных ветвей в шейку и пришеечную область [6].
У больных с аневризмами СМА более отчётлива зависимость от наследственного фактора, поэтому у их родственников следует ожидать более высокий риск кровоизлияния.
В настоящий момент в лечении больных с аневризмами церебральных сосудов применяют два основных метода: микрохирургический, то есть выделение и наложение металлического клипса на шейку аневризмы, и эндоваскулярный - пункция бедренной артерии, катетеризация аневризмы и внутрисосудистое выключение аневризмы из кровотока. Давно ведется спор между приверженцами обоих методов. Сторонники клипирования указывают на большую радикальность выключения аневризмы из кровотока и возможность выполнения реконструктивного клипирования при сложной геометрии аневризматического мешка; приверженцы эндоваскулярного метода указывают на малую инвазивность процедуры, возможность окклюзии аневризмы у больных, находящихся в тяжелом состоянии (H&H IV -V) и другие факторы.
Аневризмы СМА традиционно считаются более подходящими для открытой операции вследствие анатомических особенностей (сравнительно поверхностная топография СМА, благоприятная для внутричерепного доступа, отсутствие выраженных коллатералей, повышающее эффективность временного клипирования), а также частой неблагоприятной геометрии аневризм данной локализации: широкая шейка, вовлечение в состав мешка аневризмы одного или более М2 сегментов. Эти обстоятельства препятствуют тотальной эмболизации и обусловливают высокий риск ишемических осложнений [7]. По мнению Rodriguez-Hernandez A. (2013), J.M.C. Van Dijk (2011) и многих др. исследователей, микрохирургическое вмешательство продолжает оставаться операцией выбора и на современном этапе [5; 14].
Следует отметить, что некоторая неудовлетворённость в достижении радикальной внутрисосудистой окклюзии аневризм СМА имела место на этапе развития и отработки методики эмболизации спиралями. C 2003 года стали доступны интракраниальные саморасширяющиеся стенты, которые открывали новые возможности для более эффективного и безопасного лечения «сложных» церебральных аневризм, однако предпочтение отдавалось другим локализациям. Напротив, в последних публикациях возрастает интерес к использованию стент-ассистенции в лечении аневризм СМА. Согласно данным разных авторов применение стентов позволяет добиться радикальности, сопоставимой с микрохирургическим клипированием, при этом укорачивается послеоперационный период и уменьшаются сроки пребывания пациента в стационаре [11]. Стент-ассистенция все чаще применяется в геморрагическом периоде (JohnsonA.K. et al., 2013), однако данная методика имеет ряд ограничений в связи с необходимостью применения двойной дезагрегантной терапии, которая повышает риск развития осложнений [8].
Таким образом, представленные литературные данные указывают, что в повышении эффективности лечения АСМА стоят задачи, общие для всех аневризм, однако на их решение существенно влияет и данная локализация. Относительно поверхностное расположение СМА, слабый коллатеральный кровоток, всё же не устраняют недостатки открытого оперативного вмешательства. «Фузиформноподобный» характер и другие морфологические особенности затрудняют радикальную эмболизацию АСМА, однако использование наиболее современного внутрисосудистого инструментария, ассистирующих методик могло бы повысить радикальность малоинвазивной внутрисосудистой операции и способствовать лучшему функциональному результату.
Материал и методы. В настоящее исследование были включены 163 больных с 210 аневризмами, из них 174 аневризмы средней мозговой артерии, оперированных в ФГБУ «Российский научно-исследовательский нейрохирургический институт им. проф. А.Л. Поленова» с января 2010 по март 2014 г. включительно. Средний возраст больных составил 48,8±0,9 года, соотношение мужчин и женщин - 1:2. Заболевание проявило себя кровоизлиянием у 90 (55,2%) пациентов, другими неврологическими симптомами - у 24 (14,8%). С множественными аневризмами было 38 (23,3%) пациентов. Из них у 31 выявлено 2 аневризмы, у 5 - 3; 4 аневризмы встретились в 2 случаях. У 8 пациентов аневризмы располагались на СМА с одной стороны, зеркальные аневризмы СМА были у 3 пациентов, сочетание аневризмы СМА с аневризмой другой локализации у 27 пациентов.
На основании дооперационной ангиографической картины, анализа геометрии аневризм мы разделили их на мешотчатые, фузиформные (веретенообразные) и «фузиформноподобные» аневризмы (рис. 1).
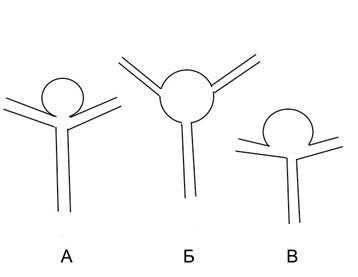
Рис. 1. Виды аневризм: А — мешотчатая, Б — фузиформная, В — фузиформноподобная
К фузиформноподобным мы отнесли те случаи, когда ветви СМА были вовлечены в структуру шейки или отходили непосредственно от мешка аневризмы, что снижало радикальность операции и повышало риски развития как интра-, так и послеоперационных осложнений (рис. 2).
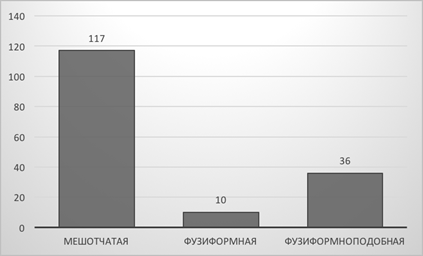
Рис. 2. Распределение аневризм по типу строения
В геморрагическом периоде оперировано 11 (6,7%) больных, в постгеморрагическом - 152 (93,3%). Поздние операции были обусловлены, вероятно, несвоевременным направлением больных в клинику института.
Для проведения сравнительного анализа все пациенты были разделены на две группы: в первую группу вошли пациенты, перенесшие микрохирургическое вмешательство - 71 пациент, во вторую - эндоваскулярное - 92 пациента. Эмболизация аневризм осуществлялась при помощи отделяемых микроспиралей, а в ряде случаев с помощью ассистирующих и потокперенаправляющих стентов. По степени радикальности выделяли тотально-субтотальную эмболизацию - 95-100%, частичную -
Семидесяти одному больному была выполнена 71 микрохирургическая операция: клипирование аневризмы проведено 58 больным; укрепление стенки аневризмы (окутывание фрагментом мышцы) - 4; клипирование, дополненное окутыванием аневризмы мышцей, выполнено 9 пациентам. Хороший результат (OGS 5-4) был достигнут у 81,7% больных. Неудовлетворительный и плохой результат (OGS 1-2) отмечен у 2,8% (рис. 3).
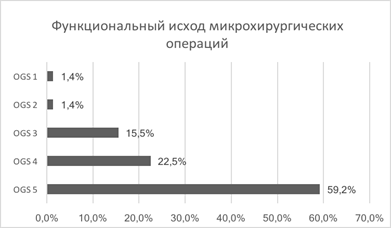
Рис. 3. Функциональный исход микрохирургических операций
При сравнении результатов хирургического лечения в зависимости от типа строения аневризмы было выявлено ухудшение результатов лечения после операций на фузиформных аневризмах. Частота благоприятных исходов (OGS IV-V) при фузиформном строении аневризмы была ниже (66,7%), чем при аневризмах других типов (80-84%). Различие достоверно (p<0,001).
Как и при анализе общих результатов лечения, в оценке эффективности только открытых оперативных вмешательств существенное значение придавали не только клинико-неврологическому исходу, но и определению степени радикальности выключения аневризмы из кровообращения.
Тотального выключения из кровообращения (> 90%) микро-, небольших и больших аневризм достигали чаще, чем гигантских (р=0,02), тогда как попытка клипирования или окутывание аневризмы мышцей (радикальность=0) встречалась чаще при гигантском размере аневризмы. Достоверной зависимости степени радикальности от возраста больного, типа строения аневризмы выявлено не было.
Интраоперационные геморрагические осложнения имели место у 2 (2,8%) больных. Осложнения протекали бессимптомно, неврологическая симптоматика в послеоперационном периоде не наросла, оба больных выписаны с хорошим (OGS V) результатом. Ишемических осложнений отмечено не было. Ретракционная травма была заподозрена, по данным КТ, у 10 (14%) больных. Убедительных неврологических проявлений ретракционной травмы в наших наблюдениях отмечено не было. Послеоперационные эпи- и субдуральные гематомы были выявлены у 2 (2,8%) больных в результате контрольного КТ-исследования. Оба больных были реоперированы, в одном случае пациент умер (OGS I), во втором в последующем произошел частичный регресс неврологической симптоматики (OGS III). Послеоперационные менингиты выявлены у 2 (3%) больных. Послеоперационная летальность в группе составила 1,4%.
Внутрисосудистым методом были оперированы 92 пациента, которым было выполнено 96 внутрисосудистых операций. Хороший исход лечения (OGS 5-4) к моменту выписки имели 79,3% больных. Удовлетворительный (OGS 3) результат лечения был достигнут у 11% больных. Неудовлетворительный результат (OGS1-2) отмечен у 9,7% больных с летальностью 5,4% (рис. 4).
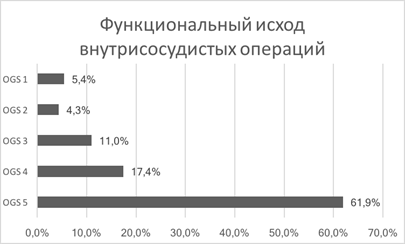
Рис. 4. Функциональный исход внутрисосудистых операций
Нами была выявлена определённая зависимость между функциональным исходом лечения и типом строения мешка аневризм. Неудовлетворительный функциональный исход встречался достоверно чаще после операций на аневризмах с фузиформноподобным типом строения - частота неблагоприятных исходов (OGS I-II) (21%) была выше, чем при операциях на мешотчатых и фузиформных аневризмах (p<0,01). Частота благоприятных исходов (OGS IV-V) была выше у больных с мешотчатыми и фузиформными аневризмами (86,3% и 100% соответственно), чем у больных с фузиформноподобными аневризмами (63,5%). Различие статистически достоверно (p<0,05).
При анализе параметра радикальности достоверной зависимости от типа строения аневризмы выявлено не было.
С использованием стент-ассистенции было прооперировано 16 человек. Радикальность лечения таких аневризм составила 100%, что превысило радикальность лечения без применения стент-ассистенции (84,2%), причем данное различие было достоверным (р<0,05).
Частота хороших и отличных функциональных исходов (OGS 4-5) в группе фузиформных и фузиформноподобных аневризм составила 100% и 63,6% соответственно.
Интраоперационные осложнения имели место у 10 (11%) больных. Ишемические осложнения отмечены у 6 больных (54,5%), геморрагические интраоперационные осложнения - у 4 пациентов (45,5%). К летальному исходу осложнения привели у 3 (21%) больных, к инвалидизации - у 2 (14%).
Среди ишемических интраоперационных осложнений наиболее часто наблюдали миграцию микроспирали из аневризмы в просвет сосуда (50%) и тромбоз несущего сосуда (33,3%). Среди геморрагических осложнений наиболее часто отмечен интраоперационный разрыв аневризмы, у 1 пациента наблюдалось повреждение сосудистой стенки микроинструментом с последующим развитием массивного базального САК. Послеоперационные осложнения отмечены у 14% больных. Повторные кровоизлияния в послеоперационном периоде возникли у 2 больных, при этом исходы были неудовлетворительны (OGS I). Нецеребральные осложнения наблюдали у 7,6% больных. Общая летальность составила 5,4%.
При сравнительном анализе исходов после хирургического вмешательства нами было установлено, что неудовлетворительные результаты лечения (OGS1-2) достоверно чаще встречались у больных, перенесших эндоваскулярную операцию, чем у больных после микрохирургического вмешательства (24% и 0% соответственно), при этом наиболее часто неудовлетворительные исходы (OGS 1-2) были отмечены у группы больных с наиболее сложными, фузиформноподобными аневризмами, а частота хороших и отличных результатов (OGS 4-5) для фузиформноподобных аневризм была выше после микрохирургического вмешательства (80%), чем после эндоваскулярной операции (63,2%).
При сравнении параметра радикальности окклюзии аневризмы в зависимости от типа строения было выявлено, что в отношении фузиформноподобных аневризм показатель радикальности >90% оказался сопоставим для групп микрохирургического и эндоваскулярного вмешательства (86,7% и 84,2% соответственно)
Отдаленные результаты отслеживались у больных в сроки 6-12 месяцев при помощи селективной церебральной ангиографии. Катамнез был отслежен у 69 пациентов (42,3%), из которых 27 пациентов перенесли микрохирургическое вмешательство, 42 - эндоваскулярное. Особое внимание уделялось реканализации и/или росту аневризмы. Так, из 27 пациентов, перенесших микрохирургическую операцию, у 25 (92,6%) реканализации и роста отмечено не было, в двух случаях (7,4%) был отмечен рост аневризмы. Среди пациентов, перенесших внутрисосудистую операцию, реканализация аневризмы была отмечена у 2 пациентов (4,8%), тогда как дальнейший рост аневризмы был выявлен у 5 пациентов (11,9%). Нами была выявлена зависимость частоты роста или реканализации аневризмы от типа строения аневризматического мешка. Так, наиболее часто реканализация и/или рост аневризмы отмечались у пациентов с т.н. фузиформноподобным типом строения аневризмы (55,5%).
Повторные операции по поводу роста и/или реканализации были выполнены 4 (5,9%) пациентам, из них повторная эмболизация микроспиралями была выполнена в 1 случае (25%), в трех случаях (75%) использована реконструкция области развилки СМА с помощью ассистирующих стентов с последующей тотальной эмболизацией заполняющейся части микроспиралями с хорошим функциональным исходом.
Применение стентов позволило нам значительно повысить радикальность лечения наиболее сложных аневризм (100%), при этом хороший функциональный исход в эндоваскулярной группе удалось получить у 79,3% пациентов, что было сопоставимо с исходами в микрохирургической группе и данными литературы [3].
1. Селективное применение внутрисосудистой и внутричерепной операции повышает эффективность лечения больных с аневризмами средней мозговой артерии; применение эндоваскулярных операций после ранее проведенного внутрисосудистого или микрохирургического вмешательства повышает радикальность, не ухудшая функциональный результат.
2. Микрохирургическая операция может выполняться на большинстве аневризм СМА, не ухудшая функциональный исход и имея высокую радикальность в отдаленном периоде.
3. Селективный отбор больных на эмболизацию или микрохирургическое клипирование полностью не предупреждает развитие интра- и послеоперационных осложнений, при этом повышая радикальность. При внутрисосудистых вмешательствах преобладают тромбозы и тромбоэмболические осложнения, при внутричерепных операциях - геморрагические и инфекционные осложнения.
4. Фузиформноподобное строение аневризмы, т.е. вовлечение артериальных ветвей в шейку аневризмы, препятствует радикальности, а также повышает риск интра- и постоперационных осложнений.
5. Применение стент-ассистенции позволяет повысить эффективность лечения у больных с фузиформноподобными аневризмами средней мозговой артерии.
Эмболизация аневризмы

Эмболизация аневризм - современный метод высокотехнологичного лечения патологического выпячивания сосудов. Аневризмы - это мешковидное или веретенообразное расширение сосуда с истончением его стенки. Тонкая сосудистая стенка может разорваться и вызвать большое кровотечение, которое без помощи хирургов, вероятно убьёт пациента. Аневризму можно вырезать, отключить или закрыть. Преднамеренная окклюзия (закрытие) просвета кровеносного сосуда с помощью специально введённого в лечебных целях вещества (эмбола) , называется эмболизацией.
Эмболизация — это малоинвазивная процедура, являющаяся альтернативой хирургии. Она показана в случаях, когда выполнение открытого оперативного вмешательства очень травматично или чревато осложнениями. В нейрохирургии эндоваскулярная эмболизация аневризмы головного мозга всё больше вытесняет операции с трепанацией черепа.
Цель эмболизации аневризмы заключается в предотвращении кровотока в аневризматическом мешке путём заполнения его полости специальными спиралями. Это должно предотвратить разрыв и кровотечение. Эндоваскулярная эмболизация аневризмы головного мозга не восстанавливает области уже повреждённого мозга.
Материалами для окклюзии служат спирали, специальные губки или гистоакрил. Для лечения аневризмы обычно используются спирали, либо эмболизирующее вещество.
Спирали бывают разной конфигурации, длины и диаметра. Структурные спирали изготавливают из платины, которая при введении в сосуд сворачивается в трёхмерную фигуру для заполнения полости аневризмы.
Могут потребоваться дополнительные устройства, такие как стент, чтобы помочь удержать спирали внутри аневризмы. Вмешательство с помощью стента подразумевает постоянное размещение его в сосуде, прилегающем к аневризме, для обеспечения поддержки, которая удерживает спирали внутри мешка. Самыми сложными технологиями пользуются для эмболизации аневризм сосудов головного мозга, потому что риски заболевания очень высоки, а доступ к ним, открытым методом очень затруднён.
Подготовка к лечению
- Не ешьте твёрдой пищи после полуночи в день операции. Питьё воды допускается утром в день процедуры, если не указано иное.
- Вы должны прекратить приём антикоагулянтов за 5 дней до процедуры. Эти препараты включают аспирин, плавикс и Варфарин.
- Если вы находитесь на инсулине, спросите своего врача о любых корректировках, которые могут потребоваться.
![Схема эмболизации аневризмы]()
Как проходит лечение
После местной анестезии врач вставляет полую пластиковую трубку (катетер) в в бедренную артерию и продвигает его, используя ангиографию, до места аневризмы.
Используя направляющий катетер,спирали платиновой проволоки или маленькие латексные шарики проводят через катетер и вводят их в аневризму. Они заполняют аневризматический мешок, выключая его из кровообращения, вызывая образование сгустка крови (тромба), который полностью пломбирует полость аневризмы. Мягкость платины позволяет спирали соответствовать причудливой форме мешка. Для полного его заполнения требуется в среднем 5-6 спиралей.
Средняя продолжительность процедуры составляет 1-2 часа.
Когда шейка аневризмы слишком широка иногда требуется установить стент в основной сосуд, чтобы удерживать спирали внутри мешка. Поскольку стент действует как барьер между аневризмой и материнским сосудом, очень маловероятно, что из неё будут выступать катушки.
Возможные осложнения
Эмболизация как метод лечения имеет небольшой риск. Возможные осложнения включают в себя такие симптомы, как слабость в одной руке или ноге, онемение, покалывание, нарушения речи и проблемы со зрением. При эмболизации аневризм церебральных артерий может быть непродолжительная головная боль.
Серьёзные осложнения, такие как инсульт или смерть, встречаются редко. Курение, ожирение и высокое артериальное давление увеличивают шанс получения осложнений после процедуры.
Прогноз
Эффективны как открытая хирургия, так и эндоваскулярные методы. Выбор лечения зависит от ряда факторов: есть ли риск разрыва аневризмы, её размер, форма и местоположение. Как и все медицинские решения, наилучший вариант лечения следует обсудить с вашим врачом.
Процедуру иногда требуется выполнить несколько раз в течение жизни пациента.
Аневризма сонной артерии

Аневризма сонной артерии представляет собой локальное расширение диаметра сонной артерии с истончением стенки сосуда. Особую опасность такая аневризма несёт вследствие того, что по сонным артериям осуществляется кровоснабжение мозга и любое осложнение аневризмы может вызвать инсульт. Эта патология представляет большие сложности в лечении, поэтому во многих сосудистых отделениях стараются отказать таким пациентам. Немногие клиники уверенно проводят хирургические и эндоваскулярные вмешательства по поводу каротидной аневризмы. Инновационный сосудистый центр в их числе.
Аневризма может развиваться в шейном отделе сонной артерии, либо её внутримозговой части. Для жизни опасны любые локализации. Разрыв аневризмы в шейном отделе бывает достаточно редко, однако может образоваться тромб, который блокирует кровоток по артерии, либо его кусочки могут вызывать ишемические инсульты. Внутримозговые аневризмы чаще осложняются разрывами с развитием геморрагического инсульта.
Многочисленные статьи в медицинской литературе описывают возможные осложнения и доказывают, что своевременное лечение позволяет избежать неблагоприятных исходов, связанных с заболеванием.
Причины
Основной причиной развития аневризмы бывает врождённая слабость соединительной ткани, заболевания соединительной ткани. Иногда аневризма может развиваться на фоне атеросклеротических изменениях в артерии, при высоком артериальном давлении или после травмы шеи.
Пусковым моментом для развития расширения сонной артерии может послужить лучевая терапия опухолей шеи. Расширение внутренней сонной артерии иногда наблюдается после стентирования или удаления атеросклеротической бляшки.
Виды аневризм
- Аневризма сонной артерии в области бифуркации
- Аневризма внутренней сонной артерии
- Аневризма наружной сонной артерии
- Аневризма внутричерепного отдела внутренней сонной артерии
По форме аневризма сонной артерии бывает:
- Мешотчатая
- Веретенообразная (фузиформная)
Симптомы
Основные симптомы аневризмы сонных артерий на шее связаны с её осложнениями. Аневризма может не вызывать никаких ощущений и выявляется случайно при врачебном осмотре или УЗИ шеи.
Из-за повторяющихся отрывов мелких тромбов могут развиваться глазные симптомы аневризмы сонной артерии: нечёткость зрения, двоение в глаза, расширение зрачков, выпадение полей зрения.
Внезапная и сильная боль головная боль может быть признаком разрыва аневризмы сонной артерии, а также других артерий в головном мозге. Эта боль настолько сильная, что большинство пациентов описывают его как "невыносимая и самая мучительная боль". Головная боль обычно сопровождается тошнотой и рвотой, напряжением затылочных мышц, нередко наступает потеря сознания и кома. Внутричерепной разрыв аневризмы сопровождается очень высокой летальностью. Поэтому при выявлении таких аневризм их необходимо оперировать как можно раньше.
Осложнения
Одним из важных симптомов заболевания является микроинсульт или транзиторная ишемическая атака (ТИА). Клинически это проявляется признаками нарушений мозгового кровообращения, которые проходят в течение суток. Это, может быть, слабость в руке или ноге, нарушение мимики, нарушение речи, равновесия, способности к ходьбе, чувствительности в половине тела. Причиной этого осложнения является отрыв мелких тромбов из полости аневризмы и перенос их в мозг.
Тромбоз аневризмы или отрыв большого тромба приводит к прекращению кровообращения в большом участке головного мозга и гибель этого участка. В связи с инсультом, развиваются стойкие параличи или мозговая кома. Летальность при таком осложнении составляет не менее 40%.
Аневризмы крупных размеров могут оказывать давление на близлежащие анатомические структуры, такие как яремная вена, гортань, блуждающий нерв и возвратный нерв. Это приводит к появлению таких симптомов, как отёк лица, осиплость голоса, затруднение глотания и речи, снижение чувствительности кожи шеи и лица. Разрыв аневризмы может вызвать резкое сдавливание трахеи и гибель пациента от удушения.
Вероятность развития смертельных осложнений при каротидной аневризме очень высока. Ишемический инсульт происходит у половины пациентов, разрыв внутримозговой аневризмы развивается у 25% больных в год. Эти осложнения диктуют необходимость своевременной операции. После хирургического лечения пациенты в большинстве случаев избавляются от рисков, связанных с аневризмой сонной артерии, и живут обычной жизнью.
Операция при сложной аневризмеПозвоните врачу
Преимущества лечения в клинике
Диагностика
Крупные аневризмы можно выявить при общем осмотре сосудистого хирурга и пальпации области шеи. Пациенты предъявляют жалобы на асимметрию шеи и наличие выраженной пульсации и шума в ухе. Основным клиническим признаком аневризмы становится безболезненное пульсирующее образование. Над этим образованием можно выслушать выраженный шум. Полную информацию по аневризме дают различные методы медицинской визуализации. Для уточнения диагноза необходимо проводить специальные сосудистые обследования.
УЗИ сонных артерий
Ультразвуковое сканирование в руках опытного врача позволяет точно установить диагноз аневризмы, её размеры и наличие тромбов в просвете. УЗИ не требует никакой подготовки и абсолютно безопасно для больного. Может применяться неограниченное число раз. Информативность диагностики составляет более 90%.
Мультиспиральная компьютерная томография сосудов шеи и головы
Позволяет в трёхмерном пространстве оценить размеры и протяжённость аневризмы. Важным преимуществом этого метода является возможность детально изучить строение сосудов мозга, места расширения сонной артерии для того, чтобы правильно планировать и прогнозировать исход хирургической операции.
Подробнее о методах диагностики:
Лечение
Хирургическое лечение должно проводится в ближайшее время после постановки диагноза. Риски осложнений аневризмы составляют более 50% в год после выявления. То есть через два года эта аневризма обязательно осложнится у каждого её носителя. Патология является сложной для лечения, однако современные технологии позволили значительно снизить риск хирургического вмешательства. Учитывая высокий риск смертельно опасных осложнений при аневризме сонной артерии её лечение должно быть начато в ближайшее время после выявления.
Основной способ лечения болезни — выключение аневризматического мешка из кровообращения с сохранением нормального кровотока в бассейне внутренней сонной артерии. Добиться этой задачи можно тремя методами и каждый из них подходит для своих клинических ситуаций. В нашей клинике преимущество имеют эндоваскулярные технологии лечения, однако при необходимости мы выполняем и открытую операцию резекции аневризмы.
Основной метод лечения каротидных аневризм на шее - это открытая операция резекции аневризмы с протезированием. Смысл вмешательства заключается в аккуратном выделении аневризматического мешка без повреждения окружающих нервов и сосудов. После тщательного выделения на держалки берётся внутренняя, общая и наружная сонные артерии, расширенный участок сосуда удаляется и протезируется искусственным сосудом или собственной веной пациента. Если кровоток из наружной сонной артерии хороший, то она может быть перевязана.
Эндоваскулярное лечение подразумевает имплантацию специального протеза стент-графта через прокол на шее. Этот протез размещается внутри сонной артерии и изолирует аневризматический мешок от кровотока, благодаря чему полость аневризмы закрывается. При эндоваскулярном лечении значительно снижается риск потери крови и повреждения соседних с сонной артерией нервов и органов шеи.
В нашей клинике имеется опыт открытого и эндоваскулярного лечения аневризм каротидной бифуркации. Преимуществом нашей клиники является обязательный интраоперационный контроль мозгового кровотока при операциях на сонных артерий. При эндоваскулярных вмешательствах применяются методы защиты от мозговой эмболии для предотвращения ишемического инсульта.
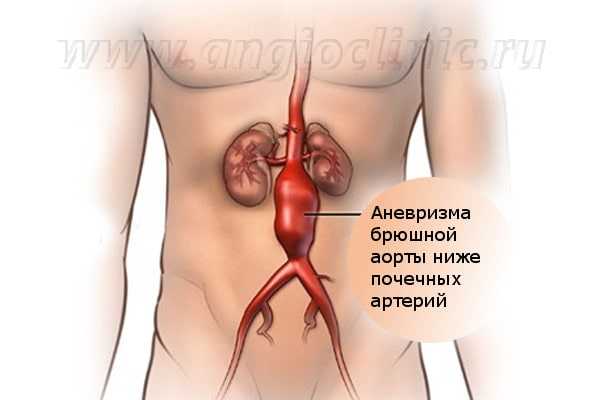
Аневризма аорты
Аневризма аорты - патологическое расширение самого крупного сосуда в организме человека, которое сопровождается истончением его стенки с вероятностью разрыва и смертельного кровотечения. В аневризматическом мешке образуются тромботические массы, которые могут смываться током крови и вызывать закупорки артерий нижних конечностей или внутренних органов, что чревато развитием острой артериальной недостаточности и гангрены. Осложнения аневризмы аорты являются причиной 6% всех смертей в развитых странах мира. Однако существует эффективное и безопасное лечение, которое снижает риск таких осложнений в десятки раз.
Причины развития аневризмы аорты
Точные причины патологического расширения аорты до сих пор не установлены. Общепринятой является точка зрения, считающая врожденную слабость соединительной ткани основным фактором развития заболевания. В пользу этой теории говорит множественность аневризм в различных отделах артериальной системы. К другим факторам риска относятся:
- Атеросклероз - поражение стенки аорты липидными бляшками ослабляет стенку сосуда.
- Высокое артериальное давление, многократно увеличивающее нагрузку на стенку аорты. В результате артериальной гипертензии развивается аневризма восходящей аорты, корня, грудной и других отделов.
- Сахарный диабет повреждает кровеносные сосуды, приводя к ускоренному развитию атеросклероза, отека стенки сосуда и риска развития аневризмы.
- Аневризма аорты иногда развивается при кистозном медионекрозе - врожденной дегенерации соединительной ткани стенки артерий. Это происходит при редком наследственном заболевании - синдроме Марфана. Иногда подобный патологический процесс возникает при беременности.
- Микотическая аневризма аорты - инфекционный процесс в стенке сосудов. Данная патология может развиться при попадании бактерий на фоне специфических заболеваний (сифилис) или неспецифического сепсиса.
- Воспалительные аневризмы - заболевания соединительной ткани (васкулиты, ревматизм, псориаз) могут вызвать ослабление сосудистой стенки и развитие патологического расширения.
- Травматические аневризмы аорты развиваются вследствие ушиба грудной клетки или живота, чаще при автоавариях или падениях с высоты. Может произойти повреждение участка аорты с неполным разрывом стенки, ослабленная стенка может растянуться и привести к образованию аневризмы.
Строение аорты и особенности локализации аневризмы
Аорту принято делить на несколько отделов, в каждом из которых может развиться аневризма:
- Восходящая аорта - корень от левого желудочка сердца до первой крупной ветви (брахиоцефального ствола). От восходящей аорты отходят венечные артерии сердца (коронарные). Аневризма восходящего отдела аорты приводит к растяжению аортального кольца и развитию тяжелой аортальной недостаточности, поэтому лечение аневризм восходящего отдела аорты от сердца полностью лежит в компетенции кардиохирургов. Аневризма грудной аорты дает осложнения на сердце, что делает это заболевание таким опасным для жизни. Аневризма грудной аорты вызывает симптомы и является причиной клапанной недостаточности сердца, а при диаметре около 50 мм имеет большую склонность к разрыву и смертельному кровотечению. Операции при аневризме восходящего отдела аорты проводятся кардиохирургами в условиях гипотермии и искусственного кровообращения.
- Дуга аорты - это отдел, от которого отходят артерии, кровоснабжающие голову и руки (сонные и подключичные артерии). Симптомы аневризмы дуги аорты помимо разрыва могут проявляться признаками нарушений мозгового кровообращения, связанных с тромбозом полости аневризмы и эмболами, попавшими в сонные артерии. Коррекцию аневризмы дуги аорты оптимально проводить гибридным методом - установкой эндопротеза (стент-графта в полость аневризмы) с предварительным включением сонных и подключичных артерий в кровоток в обход патологического участка.
- Нисходящая грудная аорта - от левой подключичной артерии до диафрагмы (мышцы, разделяющей грудную и брюшную полость). Аневризмы нисходящего отдела аорты также несут риск разрыва и для лечения предпочтительно использовать эндоваскулярный метод (эндопротезирование).
- Супраренальная (надпочечная) брюшная аорта является продолжением нисходящей - от диафрагмы до почечных артерий. В этой части аорты отходят важные артерии к желудку, печени, тонкой кишке и селезенке. Опасность представляет разрыв и тромбоз артерий внутренних органов. Открытое вмешательство на такой аневризме с включением всех ветвей представляет известные трудности. Сложные эндоваскулярные операции с использованием стент-графта с дополнительными ветвями менее опасны, хотя и имеют довольно высокую стоимость расходного материала.
- Инфраренальная (подпочечная) брюшная аорта - от почечных артерий до разделения аорты на артерии ног (подвздошные). От этого отдела отходит артерия к толстой кишке (нижняя брыжеечная). Это наиболее частый вид аортальной аневризмы, дающий много осложнений, однако операцию в этом отделе выполнить технически проще, чем при других локализациях. Возможно проведение как эндоваскулярной операции (эндопротезирование), так и открытой (резекция аневризмы с протезированием).
Течение аневризмы аорты
Неосложненная аневризма аорты медленно, но неуклонно растет в размерах и начинает сдавливать окружающие ткани, вызывая болевые ощущения. При развитии тромбоза аневризматического мешка и переносе фрагментов тромбов по кровотоку могут появиться признаки недостаточности кровообращения конечностей (трофические язвы, некрозы пальцев) или внутренних органов (почечная недостаточность, нарушение спинального кровообращения). Чем больше диаметр аневризмы, тем выше риск ее разрыва. При наличии симптомов аневризмы брюшного отдела аорты и размера свыше 5 см в диаметре риск разрыва повышается до 20% в год, то есть через 5 лет погибают все пациенты. Аневризма аорты через выпячивание стенки может давить на окружающие ткани подобно опухоли, вызывая разрушение поясничных позвонков и даже грудины.
Осложнения аневризмы аорты
Диаметр аорты в области аневризмы значительно увеличен, поэтому кровоток в зоне этого мешка замедлен. В патологической емкости могут образоваться тромбы, которые уменьшают функционирующий просвет аорты и тем самым нормализируют скорость кровотока. Однако тромботические массы являются рыхлой и нестабильной структурой. При некоторых условиях отдельные кусочки этих тромбов могут отрываться и переноситься с током крови в ниже- или вышележащие отделы сосудистого русла, приводя к закупорке артерии и развитию острой недостаточности кровообращения (гангрене, инсульту).
В ряде случаев просвет аневризмы может тромбироваться полностью, в этом случае развивается картина острой недостаточности кровообращения в частях тела, расположенных ниже по течению аорты. Если этот процесс происходит в брюшной аорте, то это может быть инфаркт кишечника (гибель кишки) или гибель обеих ног.
Расширение просвета аорты развивается за счет уменьшения толщины стенки. Стенка аневризмы представляет собой растянутую тонкую соединительно-тканную мембрану. Повышение артериального давления, незначительные травмы и другие неустановленные факторы могут привести к внезапному разрыву аневризматического мешка и профузному кровотечению. Любая аневризма имеет риск смертельного разрыва, но риск зависит от размеров мешка - при диаметре более 5 см риск разрыва составляет около 10% в год. Клиническая картина носит характер шока: резкая слабость, снижение артериального давления, бледность кожи, тяжелое состояние, часто требуется сердечно - легочная реанимация. При разрывах послеоперационная летальность составляет не менее 50%. Без экстренной операции умирают все больные.
Прогноз заболевания
Без хирургического вмешательства расширение постоянно прогрессирует, чем и опасно течение аневризмы аорты. При аневризмах диаметром меньше 4 сантиметров риск разрыва невысокий. Если она выявляется у больных пожилого возраста (старше 70 лет), то вмешательство сосудистого хирурга не требуется, достаточно динамического наблюдения. При диаметре более 5 см риск разрыва очень серьезный, поэтому показания к хирургическому лечению должны быть более активными. Тромбоэмболии в большинстве случаев не зависят от размера аневризматического мешка, поэтому при их появлении необходимо всегда ставить вопрос о хирургическом лечении.
Современное лечение аневризмы
Осложнения аневризмы требуют неотложной операции. Своевременное хирургическое вмешательство может сохранить жизнь. Такое вмешательство должно проводиться в стационаре, имеющем все необходимое как для эндоваскулярного, так и открытого хирургического лечения аневризмы. Хотя разрыв аневризмы может быть прооперирован, в этих случаях удается спасти только около 50% пациентов. Даже если пациент переживет операцию, у него нередко начнут развиваться осложнения со стороны почек, некроз кишечника или ишемия ног. Любые другие осложнения, связанные с аневризмами, такие как эмболия, боль в животе, кишечная непроходимость требуют срочной операции по ее устранению.Плановое лечение имеет определенные показания, которые зависят от локализации аневризмы, возраста пациента, сопутствующих заболеваний сердца и легких. Если диаметр аневризмы превышает 50 мм риск разрыва становится неприемлемым. Боль в животе, эмболия в конечности, нарушения функции кишечника при аневризме являются показанием к хирургической операции. Если аневризма увеличивается в размерах более, чем на 10% в год, это тоже является фактором риска разрыва и заставляет принять решение о хирургическом лечении. Риск разрыва аневризмы брюшной аорты диаметром 7 см и более составляет почти 20% в год. Для устранения аневризмы аорты не существует легкого метода. Эта патология представляет серьезные сложности для хирургов.
АНЕВРИЗМЫ СОСУДОВ ГОЛОВНОГО МОЗГА
Частая причина геморрагического инсульта. Аневризмы представляют собой выпячивания сосудистой стенки и располагаются обычно в местах деления сосудов. Под действием различных факторов (гипертоническая болезнь, курение, наследственная предрасположенность) происходит рост аневризмы и истончение ее стенки. Указанные процессы в итоге приводят к разрыву аневризмы и кровоизлиянию в мозг и окружающие его пространства. Более половины больных не переносят кровоизлияние и погибают не смотря на интенсивную терапию даже в самых лучших клиниках. Именно поэтому практически во всех случаях рекомендуется профилактическая операция, имеющая целью выключение аневризмы из кровотока.
Общая информация. Диагностика
Хирургическое лечение артериальных аневризм церебральных сосудов на протяжении нескольких десятилетий является одним из основных и наиболее важных направлений работы сосудистого отделения института. Это связано с тем, что методов консервативного лечения данной патологии не существует, а оперативные вмешательства на аневризмах остаются в ряду наиболее сложных нейрохирургических операций. Несмотря на многочисленные исследования, направленные на разработку методов профилактики разрыва аневризм и лечение осложнений аневризматических кровоизлияний, артериальные аневризмы церебральных сосудов по-прежнему являются заболеванием с высокой вероятностью летального исхода или стойкой инвалидизации: при отсутствии хирургической помощи до 70% больных погибают в первый год от начала болезни, 25% выживших остаются инвалидами. Распространенность артериальных аневризм в популяции довольно высока — не менее 0,6% (около 600 человек на 100 000 населения). Частота САК вследствие разрыва аневризм составляет 10-15 случаев на 100 000 населения в год. Таким образом, в России ежегодно в госпитализации нуждается около 18 000 больных с аневризматическим САК. Появление новых диагностических возможностей привело к учащению выявления бессимптомных аневризм, что еще более увеличило количество больных, обращающихся за медицинской помощью.
КТ в режиме ангиографии
За более чем 40-летний период в институте выполнено около 5000 прямых хирургических вмешательств и более 700 эндоваскулярных операций по поводу артериальных аневризм. Число больных, ежегодно поступающих для оперативного вмешательства, возросло со 100 больных в 70-е-80-е годы до 300 и более к настоящему времени. Постоянный анализ этого клинического материала в диссертационных работах, детализация принципов лечения в зависимости от сроков после кровоизлияния, размеров, расположения, анатомических особенностей аневризм, их количества у одного человека, возраста больных, привели к созданию отдельных направлений в хирургии церебральных аневризм. Важнейшую роль в хирургическом лечении аневризм играют методы диагностики заболевания. В настоящее время диагностика аневризм может быть выполнена методами прямой ангиографии, МРТ- и СКТ-ангиографии. Результаты этих трех методов могут быть представлены в объемном изображении (3D-реконструкция). СКТ-АГ в настоящее время может считаться методом выбора в выявлении причины САК.
Особую роль в обследовании больного в остром периоде САК играют методы диагностики ангиоспазма. Транскраниальная ультразвуковая допплерография (ТК УЗДГ), уступая нейровизуализационным методам в чувствительности и специфичности, позволяет оценить динамику ангиоспазма, так как неинвазивность метода дает возможность проводить многократные исследования. КТ и МРТ в различных режимах у больных с аневризмами незаменимы в диагностике и динамическом контроле таких осложнений САК и операции, как внутримозговые гематомы, внутрижелудочковые кровоизлияния, отек и ишемия головного мозга, острая и отсроченная гидроцефалия.
Оставаясь неизменной в основополагающих принципах, хирургия церебральных аневризм постоянно совершенствуется. Современный этап лечения артериальных аневризм в институте можно характеризовать как этап строго дифференцированного и индивидуализированного лечения, выполняемого с учетом всех особенностей течения болезни, морфо-функциональной характеристики аневризм, состояния больного и других факторов. Основой идеологии хирургии аневризм является интеграция и взаимодополнение микрохирургических и эндоваскулярных методов. При микрохирургическом лечении аневризм основной операцией является клипирование шейки аневризмы самозажимающимся клипсом. В зависимости от анатомо-топографических особенностей аневризмы, используются клипсы различного размера и конфигурации. За последние годы в институте разработан и внедрен ряд хирургических и диагностических методов, позволивших улучшить качество выключения более сложных аневризм: внутрисосудистая аспирация крови, интраоперационная ультразвуковая допплерография, флоуметрия, флюоресцентная ангиография.
Основными преимуществами эндоваскулярного метода лечения аневризм являются возможность полного выключения аневризмы из кровотока при отсутствии хирургической травмы мозга и возможность выключения аневризм, труднодоступных или недоступных для прямого хирургического вмешательства. Эти преимущества в первую очередь важны у больных в остром периоде кровоизлияния, при аневризмах параклиноидного отдела ВСА и вертебро-базилярного бассейна. Предпочтительным методом эндоваскулярного выключения аневризм следует считать реконструктивные операции — окклюзию полости аневризмы с сохранением просвета несущего сосуда. Для выключения аневризм в настоящее время используется методика окклюзии аневризмы отделяемыми микроспиралями.
Выбор метода выключения аневризмы
Окклюзия аневризмы
со стент-ассистенцией
Преимущества эндовазального лечения в первую очередь важны у больных в остром периоде кровоизлияния, при аневризмах параклиноидного отдела ВСА и вертебро-базилярного бассейна. Основным фактором, определяющим возможность окклюзии аневризмы эндоваскулярным методом до недавнего времени считалось соотношение размера тела аневризмы и ее шейки. Установлено, что чем больше размер аневризмы и шире ее шейка, тем больше вероятность отдаленной реканализации после первоначально тотально выполненной окклюзии. Для решения этой проблемы разработаны стент-ассистирующие методики. Суть стент-ассистирующей методики при лечении аневризм заключается в предотвращении смещения витков спиралей в просвет несущего сосуда. Это достигается следующим образом: первым этапом сосуд на уровне шейки аневризмы устанавливается стент, а затем через ячейку стента проводится микрокатетер, через который доставляются микроспирали. В последние годы появилась новая категория внутричерепных стентов, так называемые потоконаправляющие стенты (flow divert), которые позволяют уменьшать кровоток в аневризме, направляя основной поток крови по несущему сосуду. Тромбирование аневризмы после установки такого стента в среднем наступает в период от 4 до 6 месяцев после операции. Эта методика наиболее эффективна для лечения аневризм крупных и гигантских размеров. В настоящее время в НИИ нейрохирургии ежегодно выполняется около 250 микро-хирургических и 150 эндоваскулярных операций на аневризмах в «холодном» периоде после САК (21 день и более). Выбор метода операции зависит, прежде всего, от анатомических особенностей аневризмы. Эндоваскулярный метод предпочтителен при аневризмах ВСА параклиноидного и инфраклиноидного расположения. При аневризмах развилки СМА и аневризмах ПМА-ПСА чаще проводятся прямые вмешательства, так как особенности строения этих аневризм (преимущественно широкая шейка, близость устьев артерий второго порядка, варианты строения ПСА и др.) и невозможность применения стентов ограничивают использование эндоваскулярного метода. На решение вопроса о методе операции влияет возраст больного — у молодых больных предпочтительны прямые операции, имеющие более высокую радикальность. Ограничением для эндоваскулярного метода являются патологические изгибы и выраженный атеросклероз брахиоцефальных артерий. При необходимости операции со стент-ассистенцией следует учитывать наличие кровотечений различной этиологии в анамнезе, так как установка стента требует в длительного приема антикоагулянтов в послеоперационном периоде. В некоторых случаях микрохирургические операции выполняют вторым этапом в случаях, когда в ходе эндоваскулярного вмешательства достигнута лишь частичная окклюзия аневризмы. Возможны и обратные ситуации — эндоваскулярное вмешательство после паллиативной прямой операции (укрепление аневризмы марлей, неполное клипирование). Результаты микрохирургического лечения аневризм в холодном периоде после САК на протяжении многих лет остаются достаточно хорошими. Риск возникновения нового неврологического дефицита несколько выше при микрохирургическом выключении аневризмы, риск летального исхода выше при эндовазальном лечении.
Лечение больных в остром периоде заболевания
Сравнение внешнего вида мозга
в остром и холодном периоде после САК
Лечение больных в остром периоде после САК - сложная задача, требующая привлечения различных специалистов. Обоснованием операций в остром периоде является, прежде всего, возможность повторных кровоизлияний, которые сопровождаются крайне высокой летальностью. После выключения аневризмы также возможно начало проведения интенсивной сосудистой терапии, направленной на устранение последствий кровоизлияния. На основании анализа результатов хирургического лечения более чем 600 больных в остром периоде САК в институте было показано, что прогностически значимыми критериями оценки исхода операции являются массивность кровоизлияния, состояние больного по шкале Нunt-Нess или WFNS, срок операции после САК. C учетом этих факторов разработаны основные принципы лечения больных. Показания к операции в острой стадии САК должны быть строго индивидуализированы. Для решения вопроса о тактике ведения больного необходимым минимумом является оценка состояния больного по шкале Нunt-Нess или WFNS, КТ, ангиография, ТК УЗДГ с определением выраженности ангиоспазма. Особое внимание следует обращать на срок после кровоизлияния. Операция показана больным в I-II стадии по Нunt-Нess, независимо от срока после САК; в III-IV стадии по Нunt-Нess в сроки от 14 суток после САК. У больных III-IV стадии при операции на 0-3 сутки после САК необходима установка датчиков для послеоперационного контроля ВЧД, так как для этих больных характерно развитие ангиоспазма и отека мозга в раннем послеоперационном периоде . У больных III-IV стадии на 4-7 сутки после САК при наличии умеренного или выраженного ангиоспазма от операции следует воздержаться. Длительность отсрочки операции при ангиоспазме зависит от показателей ТК УЗДГ: операция может быть выполнена при снижении скорости кровотока до соответствующей легкому спазму, либо при стабилизации на уровне умеренного спазма в течение нескольких дней, но не ранее 7-х суток после САК. В V стадии операция показана только при наличии больших внутримозговых гематом. В этих случаях операция наиболее эффективна при максимально ранних вмешательствах. В остром периоде САК методом выбора, особенно у тяжелых больных, следует считать эндоваскулярное выключение аневризмы. В ряде случаев при невозможности полной окклюзии аневризмы можно ограничиться частичным выключением, с последующей повторной операцией после улучшения состояния. Помимо анатомических особенностей, ограничением для проведения эндоваскулярной операции в остром периоде служит выраженный ангиоспазм, препятствующий проведению катетера. При выполнении прямого вмешательства необходимо учитывать, что мозг больного в остром периоде САК значительно более чувствителен к хирургической травме, в связи с этим необходимо использовать максимально щадящие способы доступа к аневризме с ограничением тракции мозга, использованием методов релаксации (осмодиурез, выведение ликвора) и защиты мозга от ишемии.
На протяжении всего периода лечения больных в острой стадии САК ведущей задачей является предотвращение и лечение типичных для кровоизлияния из аневризмы осложнений, в первую очередь, ангиоспазма, отека мозга и острой или отсроченной гидроцефалии. В настоящее время для борьбы с этими осложнениями используется методика внутрисосудистого введения спазмолитиков под контролем ТК УЗДГ, 3Н-терапия в условиях мультимодального мониторинга, декомпрессивная трепанация черепа. За последние 10 лет послеоперационная летальность при прямых операциях в остром периоде составила в среднем 7,3%, а общая смертность — 12,4%. Среди выживших больных 80% полностью независимы в повседневной жизни, около 40% вернулись к работе и учебе. Полученные данные использованы при создании рекомендательного протокола по ведению больных в остром периоде САК совместно с ведущими нейрохирургами России. Опыт института позволил принять участие в нескольких в международных исследованиях, посвященных лечению больных в острой стадии САК.
Лечение крупных и гигантских аневризм
Выключение гигантской аневризмы ВСА
с использованием методики ВАК
Хирургическое лечение крупных и гигантских аневризм — один из самых сложных вопросов сосудистой нейрохирургии. В 70-е годы оперативное пособие у таких больных ограничивалось перевязкой внутренней сонной артерии на шее, при этом послеоперационная летальность составляла 15,2%. С появлением эндовазальной техники стало возможным проведение баллон-окклюзионного теста под контролем ЭЭГ с последующей стационарной окклюзией ВСА. В отдельных случаях данный способ лечения комбинировали с наложением ЭИКМА, однако, послеоперационная летальность в группе гигантских аневризм оставалась высокой. С 1995 года в институте разработана и используется методика внутрисосудистой аспирации крови из аневризмы. Методика ВАК показала себя весьма эффективной в хирургии крупных и гигантских аневризм ВСА, позволила в 4 раза уменьшить послеоперационную летальность и значительно сократить группу больных, которым отказано в хирургическом лечении. В настоящее время отделение располагает самым большим опытом в мире по применению методики ВАК.
Выключение крупной аневризмы с помощью
установки потоко-направляющего стента
Наряду с прямыми вмешательствами, на протяжении многих лет для лечения крупных и гигантских аневризм в институте использовались и эндоваскулярные методы. До появления стент-ассистенции и потоконаправляющих стентов, добиться полного выключения таких аневризм спиралями удавалось редко. Появление стентов существенно изменило возможности эндоваскулярного лечения крупных и гигантских аневризм. С момента использования потоконаправляющих стентов произошло существенное снижение доли деконструктивных операций. Несомненно, что эта технология имеет большие перспективы и в ближайшем будущем существенно изменит структуру эндоваскулярных вмешательств при лечении аневризм в целом.
Микрохирургическое лечение бессимптомных аневризм
До недавнего времени бессимптомные аневризмы выявляли крайне редко. В последние годы широкое распространение и доступность неинвазивных методов нейровизуализации привели к значительному увеличению числа пациентов со случайно выявленными аневризмами. За последние 10 лет в институте оперировано около 400 пациентов с бессимптомными аневризмами. Результаты хирургического лечения в этой категории больных следует признать удовлетворительными. С учетом этих данных, а также крайне высокой вероятностью неблагоприятного исхода при разрыве аневризмы, можно утверждать, что неразорвавшиеся бессимптомные аневризмы в большинстве случаев необходимо оперировать. Следует отметить, что больной должен быть полностью информирован о характере болезни, предстоящей операции и возможных осложнениях.
Множественные аневризмы
К настоящему времени доля больных с множественными аневризмами составляет 20-25% от всех оперируемых в институте больных с аневризмами. В подавляющем большинстве случаев у больного с множественными аневризмами обнаруживают не более двух аневризм, однако встречаются больные с тремя и более аневризмами. Сочетания аневризм по локализации, размерам, количеству, клиническим проявлениям достаточно разнообразны. Первоочередной задачей на этапе диагностики является определение аневризмы, послужившей источником кровоизлияния. Основным принципом лечения МА является первоначальное выключение из кровотока разорвавшейся аневризмы с применением микрохирургической или эндоваскулярной техники в зависимости от анатомических особенностей аневризмы. Операции могут быть выполнены в один и несколько этапов. При лечении множественных аневризм различных сосудистых бассейнов, особенно в остром периоде САК, а также при сложных аневризмах, предпочтительны двухэтапные или многоэтапные вмешательства.
Лечение аневризм у больных детского возраста
Аневризмы головного мозга у детей встречаются редко и могут сочетаться с различной патологией соединительной ткани (с-м Марфана, с-м Элерса-Данлоса) и различными аномалиями развития вилизиева круга. У детей в три раза чаще, чем у взрослых, выявляются аневризмы со сложными анатомическими характеристиками. Псевдотуморозный и ишемический типы течения при «детских» аневризмах встречаются в несколько раз чаще, чем у взрослых. Случайно обнаруженные аневризмы у детей редки. Принципы хирургического лечения аневризм у детей в целом те же, что и у взрослых. Следует отметить, что компенсаторные возможности ребенка при развитии каких-либо осложнений больше, чем у взрослых, поэтому дети легче переносят выключение несущих аневризму артерий. В этой связи деконструктивные операции можно рассматривать как метод выбора в случаях сложных аневризм при невозможности выключения аневризмы с сохранением проходимости артерии.
Читайте также:
- Методика проведения ЭКГ с физической нагрузкой
- Тень на рентгеновском снимке и ее формирование. Скиалогия
- Сосудисто-вегетативные нарушения глухих детей. Неправильное воспитание глухих
- Случай вирусного гепатита А под видом ОРВИ
- Клинические проявления орнитоза. Клиника орнитоза. Диагностика орнитоза. Микробиологическая диагностика орнитоза. Лечение и профилактика орнитоза.