Риск хирургической операции при болезнях печени (шкала Чайлд-Пью)
Добавил пользователь Дмитрий К. Обновлено: 28.01.2026
Печень - непарный орган массой 1300-1800 г. Она расположена под диафрагмой в правом верхнем квадранте живота. На нижней, висцеральной ее поверхности определяется короткая поперечная глубокая бороздка - ворота печени. В области ворот находятся печеночная артерия, воротная вена, желчный и лимфатический протоки.
Наиболее распространено деление органа на правую и левую доли, которые в свою очередь состоят из сегментов. Всего насчитывается 8 сегментов. К каждому из них подходят ветви воротной вены, печеночной артерии, а выходят желчный проток и печеночная вена.
На нижней поверхности печени, примыкающей к воротам, расположена небольшая хвостатая доля (спигелиева). Она соответствует первому сегменту.
Более 60% печени составляют гепатоциты. Около 15-20% клеточного состава - эндотелиальные клетки. Остальное падает на протоковые, соединительнотканные и иные клетки.
В эксперименте удаление части печени ведет к быстрой регенерации этого участка. Так, например, удаление 2/3 печени крысы ведет к восстановлению ее прежних размеров всего за несколько дней. Однако полное восстановление печени ad integrum, по-видимому, возможно при удалении не более 10% массы органа (Bucher N. et al„ 1979).
В последние годы резко увеличилось число резекций печени. Установлено, что если хвостатая доля остается неповрежденной, то регенерация печени протекает быстрее
В последние годы накопились материалы, существенно углубляющие представление о структуре печени
Основу структуры печени составляет долька, которая формируется из клеток, в первую очередь гепатоцитов. Центр печеночной дольки - печеночная вена; радиально от нее располагаются гепатоциты, образуя балки. На периферии дольки, примыкая к ней, находится портальное поле с разветвлениями воротной вены, печеночной артерии и мельчайшим желчным протоком.
Распределение ферментов в различных отделах печени неодинаково. Так, по данным Е. Schmidt и F. Schmidt (1982), при преимущественном поражении центральных отделов дольки (острый алкогольный гепатит и особенно острый венозный застой) в сыворотке крови нарастает активность глутаматдегидрогеназы, при преимущественном поражении портальных трактов и прилегающих отделов печеночной дольки (острый вирусный гепатит и хронический активный гепатит) в первую очередь повышается активность аминотрансфераз
Руководство по оценке хирургического риска и периоперативному лечению пациентов с циррозом печени (Clinical Gastroenterology and Hepatology, сентябрь 2018)

В журнале Clinical Gastroenterology and Hepatology 28 сентября 2018 г. опубликованы рекомендации American Gastroenterological Association по оценке хирургического риска и периоперативному лечению пациентов с циррозом печени.
1) Ввиду выраженного эффекта печеночной метаболической дисфункции и портальной гипертензии, пациенты с циррозом печени имеют повышенный риск смерти после всех инвазивных хирургических процедур, по сравнению со здоровыми людьми. Полностью не ясно насколько связанный с циррозом риск добавляет к традиционным сердечно-легочным факторам риска, изученным в общей популяции. Пациенты с циррозом печени, которые идут на все операции (кроме неотложных), должны пройти стратификацию риска и должны быть консультированы по значимости этого риска.
2) Когда пациенты рассматриваются на операцию, необходимо применять шкалу СТР (класс по Чайлд — Пью, Child-Pugh), шкалу MELD, шкалу послеоперационного риска Mayo Postoperative Mortality Risk Score, или другую валидированную риск-стратификационную систему. Не имеется какой-то одной определенной риск-стратификационной системы для определения операционного риска у всех пациентов с циррозом печени, поэтому рекомендуется применение нескольких методов.
3) Вид и анатомическая область предлагаемой хирургической процедуры является важной при стратификации риска. Врачи должны включать непосредственно саму хирургическую процедуру при обсуждении риска с пациентами. Процедуры, связанные с более высоким риском, включают гепатобилиарные операции, такие как первичная резекция печени, другие интраабдоминальные операции, торакальные операции, и кардиоваскулярные процедуры. Необходимо избегать плановую холецистэктомию если возможно, и если потребуется, то данная операция должна выполняться в центрах с экспертизой операций у данной категории пациентов.
4) Хирургический риск является непрерывным явлением и нет абсолютного порогового значения для исключения пациентов с циррозом из хирургических процедур. Пациент и врачи должны совместно взвешивать все риски и потенциальную пользу. Необходимо направлять пациента к хирургическим специалистам с опытом в лечении пациентов с циррозом и портальной гипертензией по возможности. Пациенты с классом С по Чайлд — Пью (по шкале СТР > 10), либо по шкале MELD > 20 представляют риск послеоперационной декомпенсации и смерти. У данной категории пациентов избегайте, либо отложите все процедуры, кроме неотложных и жизнеспасающих, до момента после трансплантации печени.
5) Трансяремный внутрипеченочный портосистемный шунт рутинно не рекомендуется до хирургических процедур у пациентов с циррозом и портальной гипертензией с абдоминальными коллатералями. Небольшая неконтролируемая серия случаев продемонстрировала способность к декомпрессии коллатеральных вен при помощи трансяремного внутрипеченочного портосистемного шунта у пациентов, которым требовалась глубокая тазовая или ободочная резекция. Однако, абсолютное преимущество трансяремного внутрипеченочного портосистемного шунта над консервативным лечением не установлено.
6) Отдельные случаи первичной резекции печени у пациентов с циррозом, обычно по поводу рака, были изучены более тщательно, чем другие общие хирургические процедуры. Данные поддерживают профиль безопасности сегментальных резекций печени у пациентов без клинически значимой портальной гипертензии, а именно с градиентом печеночного венозного давления < 10 мм рт ст. Валидированным суррогатным признаком отсутствия клинически значимой портальной гипертензии является отсутствие венозных абдоминальных коллатералей на методах визуализации, либо отсутствие пищеводного варикоза при эндоскопии, количество тромбоцитов в периферической крови >100 000/мкЛ, либо эластография печени < 23 кПа.
7) Не имеется утвержденных дооперационных безопасных пороговых уровней обычных лабораторных анализов по свертываемости крови. МНО не является прогностическим по процедуральному риску кровотечений у пациентов с циррозом. Не рекомендуются протокольные трансфузии до целевого МНО у пациентов с циррозом. Исследования in vitro предполагают, что уровень тромбоцитов > 50 000/мкЛ является адекватным для генерации тромбина и обеспечения стабильного образования сгустка, и ретроспективные исследования показали повышенную тенденцию к кровотечениям у пациентов с уровнем тромбоцитов ниже данного порогового уровня. В литературе нет данных в поддержку протокольных трансфузий, но критически больные пациенты с уровнем фибриногена плазмы < 100 мг/дЛ имеют больше событий с кровотечениями. Ведите коагуляцию в каждом индивидуальном случае предпочтительно с применением лечения на основании вискоэластического тестирования, и избегайте ненужных трансфузий или перегрузку объемом.
8) Вовлекайте врачей с опытом лечения пациентов с циррозом в послеоперационное лечение таких пациентов, и проводите раннюю консультацию чтобы избежать прогрессирующие осложнения. Необходимо достигнуть оптимального контроля асцита, риска варикозного кровотечения и печеночной энцефалопатии до операции по возможности. Проводите мониторинг почечных и печеночных функций как минимум ежедневно в послеоперационном периоде.
9) Агрессивно избегайте портальной гипертензии и связанных осложнений в послеоперационном периоде. Надлежащие меры включают тщательный мониторинг почечных функций и избегание чрезмерной объемной нагрузки или истощение объема. Чрезмерный объем может повысить риск варикозного кровотечения и другого связанного с портальной гипертензией кровотечения.
10) Ввиду нарушенного метаболизма и выведения, пациенты с циррозом имеют особенно высокий риск связанных с лекарственными препаратами осложнений. В общем, применяйте опиаты в меньших дозах и более длинными интервалами, чем у обычных людей. Применяйте только бензодиазепины короткого действия. Избегание запоров должно быть приоритетом в лечении данных пациентов для снижения эпизодов печеночной энцефалопатии в послеоперационном периоде. У пациентов, которые могут принимать лекарства через рот, рифаксимин обычно вызывает меньшее вздутие кишки, чем невсасываемые дисахариды (лактулоза).
11) Избегайте препараты, которые могут быть токсичны у пациентов с портальной гипертензией и циррозом. Не применяйте нестероидные противовоспалительные средства, потому что они могут вызвать снижение почечного кровотока. Пациенты с циррозом, особенно значительно злоупотребляющие алкоголем, могут быть чувствительны к токсичности парацетамолом (ацетаминофен) в дозах меньше чем дозы, способные вызвать токсичность у обычных людей. Не назначайте комбинации обезболивающих опиоид/парацетамол при выписке пациента домой после операции, потому что пациент может не знать о наличии парацетамола в других различных безрецептурных средствах и может неосознанно вызвать передозировку парацетамолом и гепатотоксичность.
12) Стенка желчного пузыря может выглядеть утолщенной на методах визуализации, что может привести к ошибочному диагнозу острого холецистита. Диагноз острого холецистита должен устанавливаться только при соответствующей клинике, обычно при наличии билиарной боли. Имеется значительный риск осложнений после холецистэктомии у пациентов с циррозом. Избегайте плановой холецистэктомии у пациентов с подтвержденным циррозом. Направляйте пациентов, которым требуется холецистэктомия к хирургам с опытом инвазивных процедур у пациентов с циррозом.
13) Необходимо избегать операций абдоминальных грыжесечений у пациентов с циррозом и асцитом, если только асцит полностью лекарственно не контролирован, за исключением ущемленных грыж которые не возможно разрешить мануально или при подозрении на странгуляцию кишечника с ишемией или гангреной. Расхождение ран, перитонит и плохие исходы очень часто возникают когда асцит рецидивирует после операции грыжесечения.
14) Пациенты с печеночной декомпенсацией после операции могут стать кандидатами на пересадку печени. Пороговый уровень по шкале MELD для отбора пациентов для оценки на трансплантацию печени до плановых операций не ясен. Рекомендуется проведение дооперационной оценки на возможную послеоперационную трансплантацию печени когда прогнозируемый уровень послеоперационной 3х месячной смертности > 15% по стратификационной модели хирургического риска, либо когда по шкале MELD ≥ 15.
15) Стационары с опытом операций у пациентов с циррозом могут выполнять бариатрические операции у данной популяции пациентов, но клинически значимая портальная гипертензия является противопоказанием к операции. У тщательно отобранных пациентов с ожирением и декомпенсированным циррозом, которые проходят пересадку печени, рукавная гастрэктомия одновременно с пересадкой печени может быть вариантом.
Подробнее смотрите в прикрепленном файле.
Посмотреть другие обзоры
Автор обзора
Автор обзоров мировой медицинской периодики на портале MedElement - врач общей практики, хирург Талант Иманалиевич Кадыров.
Закончил Киргизский Государственный медицинский институт (красный диплом), в совершенстве владеет английским языком. Имеет опыт работы хирургом в Чуйской областной больнице; в настоящий момент ведет частную практику.
Регулярное повышение квалификации: курсы Advanced Cardiac Life Support, International Trauma Life Support, Family Practice Review and Update Course (Англия, США, Канада).
Рак печени и желчных путей: Шкала Чайлда-Пью
Класс А: благоприятный операционный риск.
Класс В: умеренный операционный риск.
Класс С: неблагоприятный операционный риск.
1 Trey C, Burns DG, Saunders SJ. Treatment of hepatic coma by exchange blood transfusion. N Engl J Med 1966;274(9):473-481. Source: Pugh R, Murray-Lyon I, Dawson J, et al: Transection of the oesophagus for bleeding oesophageal varices. Br J of Surg 1973;60(8):646-649. ©British Journal of Surgery Society Ltd. Adapted with permission. Permission is granted by John Wiley & Sons Ltd on behalf of the BJSS Ltd.
2 Соответствующие показатели международного нормализованного отношения (МНО): 1 балл - менее 1,7; 2 балла - 1,8-2,3; 3 балла - более 2,3 (van Rijn JL, Schmidt NA, Rutten WP Correction of instrument- and reagent-based differences in determination of the International Normalized Ratio (INR) for monitoring anticoagulant therapy. Clin Chem 1989;35(5):840-843).
Примечание: все рекомендации основаны на категории доказательности 2А, за исключением особо оговоренных.
Клинические исследования: NCCN считает, что любой онкологический больной получит наилучшее лечение в ходе клинического исследования.
Участие больных в клинических исследованиях следует всячески поощрять.
Цирроз печени - симптомы и лечение
Что такое цирроз печени? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 15 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Цирроз печени (ЦП) — это хроническое дегенеративное заболевание печени, связанное с диффузным патологическим процессом, при котором нормальные клетки печени повреждаются, а затем замещаются рубцовой тканью, образуя избыточный фиброз и структурно-анатомические регенераторные узлы.
Этиология
По этиологическим характеристикам можно выделить:
- распространённые формы ЦП;
- редкие формы ЦП.
К распространённым относят вирусные (В, С, D), алкогольные и метаболические формы цирроза печени.
Редкими формами ЦП являются:
- аутоиммунные, лекарственные, токсические, первичные и вторичные билиарные циррозы;
- генетически обусловленные патологии — гемохроматоз (нарушение обмена железа), болезнь Вильсона — Коновалова, дефицит белка альфа-1-антитрипсина, гликогеноз IV типа (недостаток ферментов), галактоземия, наследственная тирозинемия и непереносимость фруктозы;
- нарушение венозного оттока из печени — венокклюзионные формы ЦП (болезнь Бадда — Киари);
- тяжёлая правожелудочковая сердечная недостаточность;
- флебопортальные циррозы (типа Банти).
Пути заражения
Заразиться циррозом печени нельзя. Однако, если он вызван вирусным гепатитом, то возбудитель может передаться через кровь, при половых контактах и от матери к ребёнку.
Основную роль в возникновении и развитии вирусного ЦП играют симптомные, малосимптомные и бессимптомные формы острого вирусного гепатита В, С, а также одновременное заболевание гепатитами В и D с последующим переходом в активный хронический вирусный гепатит. У большинства больных интервал между острым гепатитом С и клинически выраженными проявлениями ЦП превышает 30 лет. Только у мужчин, употребляющих более 50 г спирта в день, выраженные формы ЦП возникают через 13-15 лет.
Наиболее частыми причинами смерти больных ЦП является:
- большая печёночная недостаточность;
- кровотечение из варикозно расширенных вен пищевода;
- первичный рак печени;
- иммунопротективная недостаточность, влекущая за собой активизацию инфекционных (микробных) процессов, в первую очередь спонтанного бактериального перитонита и пневмонии, а также возникновение оксидативного стресса.
У больных в терминальной (заключительной) фазе заболеваний печени в основном наблюдаются декомпенсированные формы цирроза печени: асцит, варикозное расширение вен пищевода и желудка, энцефалопатия и желтуха.
Особенности цирроза печени у детей
Заболевание у детей встречается крайне редко и обычно связано:
- с аутоиммунным поражением печени;
- кардиогенными заболеваниями — лёгочной гипертензией и хронической сердечной недостаточностью;
- болезнью Бадда — Киари;
- врождёнными болезнями накопления — наследственным гемохроматозом, лизосомальными болезнями накопления, болезнью Вильсона — Коновалова;
- флебопортальным циррозом (типа Банти).
Прогноз у таких детей неблагоприятный, чаще всего они погибают, так как не успевают попасть к гепатологу и выяснить диагноз. Также они обычно страдают от множества сопутствующих болезней, в том числе от основного заболевания, ставшего причиной цирроза.
Проявления заболевания у детей и взрослых схожи. Единственный эффективный метод лечения цирроза у детей — это пересадка печени. Поэтому крайне важно вовремя диагностировать заболевание и встать в очередь на пересадку печени.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы цирроза печени
Цирроз печени в течение длительного времени может протекать латентно, т. е. бессимптомно.
Клиническая картина ЦП зависит от его формы и течения, активности основного заболевания, а также наличия или отсутствия печёночно-клеточной недостаточности, синдрома портальной гипертензии, холестаза и внепечёночных проявлений.
Основные общие симптомы, которые чаще всего встречаются при ЦП:
- повышенная утомляемость;
- похудение;
- нарушения сознания и поведения;
- ухудшение аппетита и чувство дискомфорта в животе;
- пожелтение кожи, белковых оболочек глаз и слизистой;
- осветление или обесцвечивание кала;
- потемнение мочи;
- болевые ощущения в животе;
- отёки;
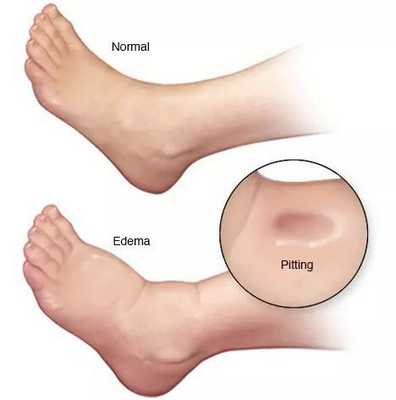
- асцит (скопление жидкости в брюшной полости);
- кровотечения из носа, желудочно-кишечного тракта, дёсен или геморроидальных узлов, а также подкожные кровоизлияния;
- часто возникающие бактериальные инфекции (например, органов дыхания);
- снижение полового влечения;
- кожный зуд.
Симптомы распространённых форм ЦП
При высокоактивном ЦП, кроме общей утомляемости, осветления стула и потемнения мочи, может возникать тупая боль в правом подреберье и вздутие живота.
Во время осмотра часто выявляют:
- субиктеричность (желтушность) склер;
- расширение вен брюшной стенки, напоминающее голову медузы;
- венозный шум при выслушивании в эпигастральной области живота (шум Крювелье — Баумгартена);
- серо-коричневатый цвет шеи;
- гинекомастию (увеличение грудных желёз);
- гипогонадизм (у мужчин);
- контрактуру Дюпюитрена (укорочение сухожилий ладоней).
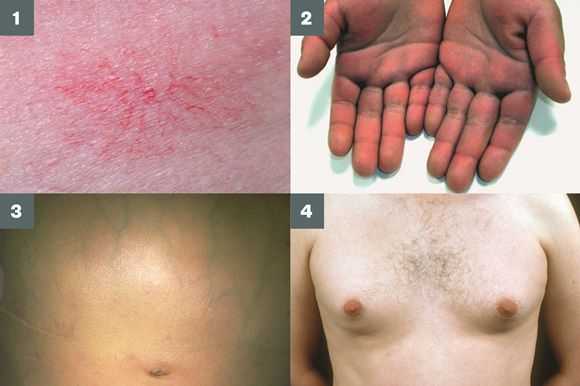
Три последних признака цирроза печени зачастую наблюдаются при алкогольных ЦП.
В области грудной клетки в 50-80% случаев наблюдаются телеангиэктазии кожи (расширения мелких сосудов), чаще при алкогольных ЦП. Пальпаторно печень отчётлива уплотнена, имеет неровный нижний край. Размеры печени различны — от значительного увеличения до уменьшения.
Часто при пальпации выявляется умеренно увеличенная селезёнка, причём её край может выступать из-под рёберной дуги на 1-3 см.
При развитии ЦП появляются симптомы белково-энергетической недостаточности, асцит, отёки, а также печёночный запах при тяжёлой печёночной недостаточности.
Симптомы при малоактивных и начальных стадиях ЦП
Данные формы ЦП зачастую протекают бессимптомно и выявляются в ходе периодических медицинских осмотров, диспансеризации, а также как случайная находка при обследовании пациента со смежной патологией или внепечёночными проявлениями.
При малоактивном ЦП, как правило, не возникают жалобы, связанные с печенью. Во время активного расспроса можно выявить весеннее снижение работоспособности, частые болезни, после которых возможны кровоточивость дёсен и потемнение мочи. Такие пациенты хуже, чем раньше, переносят длительные физические и нервно-психические нагрузки.
Желтухи и выраженного увеличения билирубина, за исключением периода интеркурентного острого гепатита, нет. Неяркая телеангиоэктазия кожи (сосудистые звёздочки) в области грудной клетки наблюдаются у 40-60% людей с ЦП.
Телеангиоэктазии кожи, плотная печень с фестончатым краем и умеренно увеличенная селезёнка — ценная клинико-диагностическая триада, которая с вероятностью 80-90% свидетельствует о ЦП или далеко зашедшем активном хроническом гепатите.
Патогенез цирроза печени
В основе патофизиологии цирроза лежит повреждение и некроз паренхимы (основной ткани) печени с деструкцией и гибелью гепатоцитов (клеток печени), а также системное поражение интерстициальной ткани.
При всех формах ЦП нарушается иммунологическое равновесие организма, преобладающими становятся аутоиммунные процессы: иммунная система человека принимает собственные клетки печени за чужеродные и повреждает их. В конечном итоге, это приводит к разрушению гепатоцитов и структуры печени в целом. Однако при этом каждая форма ЦП имеет свои патогенетические особенности:
- при вирусных гепатитах повреждающим агентом является сама вирусная частица, которая, размножаясь в клетке, разрушает её, вызывая цитолиз;
- при алкогольном ЦП прямое токсическое воздействие на мембраны гепатоцитов оказывает ацетальдегид с развитием алкогольной жировой болезни печени и алкогольного стеатогепатита;
- при метаболическом ЦП ведущую роль в патогенезе играет ожирение и сахарный диабет через стадию неалкогольного стеатогепатита с инсулинорезистентностью и последующей запрограммированной гибелью клеток печени.
В основе патогенеза более редких причин цирроза печени лежат ещё более частные механизмы развития повреждения и разрушения гепатоцитов и структуры печени:
- нарушение обмена и накопления железа при гемохроматозе;
- накопление меди при болезни Вильсона — Коновалова;
- окклюзия в системе воротной вены при гепатопортальном склерозе.
Цирроз формируется на протяжении многих лет. С течением времени происходят изменения генетического аппарата клеток печени, в результате чего появляются новые патологические клетки. Этот процесс в печени является иммуновоспалительным, он поддерживается чужеродными агентами, в роли которых могут выступать разные субстраты:
- вирус гепатита В;
- алкогольный гиалин;
- денатурированные белки;
- некоторые лекарственные средства;
- медьбелковые и железобелковые комплексы (ферритин).
В итоге повреждения паренхимы печени развивается гепатоцеллюлярная (печёночно-клеточная) недостаточность за счёт диффузного фиброза и трансформации ткани печени в анормальные узлы-регенераты. [3] [4] [5]
Классификация и стадии развития цирроза печени
В 1974 году на съезде гепатологов в Акапулько (Мексика) была принята единая морфологическая классификация, которую позже уточнили и несколько доработали эксперты ВОЗ. В настоящее время она является общепринятой.
Шкала Child-Turcotte-Pugh для оценки тяжести цирроза печени
Вашему вниманию предоставляется шкала Child-Turcotte-Pugh (CTP) для оценки тяжести конечных стадий поражения печени (цирроза печени).
Изначально шкала Child-Turcotte-Pugh (CTP) была предложена для оценки риска развития кровотечений из варикозно расширенных вен желудка с целью определения показаний к проведению хирургического шунтирования, но не для прогноза выживаемости пациентов с ЦП; шкала СТР включает 2 очень субъективных показателя — выраженность энцефалопатии и асцита. Шкала СТР не была валидирована для использования у детей.
Шкала Child-Turcotte-Pugh для оценки тяжести цирроза печени.
Оценка:
| Общая сумма баллов | Класс тяжести цирроза печени по Child-Turcotte-Pugh | |
| 5-6 | A | |
| 7-9 | B | |
| 10-15 | C | |
Примечания.
* Степень выраженности в соответствии со шкалой Trey-Burns-Saunders (1996).
*** МНО, Международное Нормализованное Отношение = (ПВ тест/ ПВ контроль)^ISI, то есть (1/ПТИ)^ISI, где ISI (International Sensitivity Index) — указвает производитель теста в инструкции. Изначально предлагалось использовать время удлинения ПВ (или значение ПТИ): 1 балл — 0,7), 2 балла — 4-6 сек (0,4-0,7), 3 балла — >6 сек (<0,4); но затем из-за несопоставимости результатов ПВ/ПТИ, полученных на разных тестах в разных лабораториях, перешли на стандартизованный показатель — МНО.
Читайте также:
- Профилактика инфецирования хирургических ран.
- Метод Симона. Ценность и техника метода Симона в хирургии.
- КТ при радиационном нефрите
- Обследование для диагностики глаукомы у ребенка
- Пищеварение в тонком кишечнике. Секреторная функция тонкой кишки. Бруннеровы железы. Либеркюновы железы. Полостное и мембранное пищеварение.
