Шваннома заднего шейного пространства - лучевая диагностика
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Под мягкими тканями шеи понимают пространство от подъязычной кости сверху до входа в грудную полость снизу. В традиционной топографической анатомии оно делится на хирургические треугольники, однако они неудобны для целей лучевой диагностики. В поперечном сечении принято выделять:
- висцеральное пространство - центральная часть, содержащая гортань и трахею, щитовидную железу, пишевод
- каротидное пространство - парное, расположено сбоку от висцерального и содержит внутреннюю сонную артерию, внутреннюю яремную вену и структуры нервной системы
- ретрофарингеальное пространство - маленькое продольное пространство позади висцерального, содержит жир
- заднее шейное пространство - парное, кзади и еще латеральнее каротидного пространства, содержит жир, лимфатические узлы и элементы нервной системы
- перивертебральное пространство - большое пространство вокруг позвоночника, в основном, состоящее из мышечной массы

Схема пространств в поперечном сечении.
Для каждой из перечисленных зон характерна своя патология.
В висцеральном пространстве из гортани могут расти ларингоцеле или опухоли (плоскоклеточный рак, хондросаркома); из пищевода - дивертикулы или плоскоклеточный рак; трахея может стенозироваться по разным причинам; щитовидная железа - зоб, коллоидные кисты, опухоли, тиреоидит (например, Хашимото); из паращитовидной железы может расти аденома и она подвергаться гиперплазии; из остатков эмбриональной ткани образовываться кисты и протоки; в лифатические узлы могут быть метастазы, а возвратный нерв подвергаться парезу.

Выделяют первичное и вторичное ларингоцеле. Первичное ларингоцеле не имеет провоцирующего фактора и расположено вдоль гортани как кистозная отшнуровка слизистой. В то же время, вторичное ларингоцеле может быть связано с обструкцией (перекрыванием) желудочка между ложной и истинной голосовыми связками опухолью и, таким образом, переполнения пространства сбоку от гортани.
В висцеральном пространстве в грушевидном синусе типично локализуются плоскоклеточные раки.
КТ. Плоскоклеточный рак
Плоскоклеточные раки происходят из слизистой и легко могут быть пропущены при КТ и МРТ. Обычно они выявляются при эндоскопическом исследовании. Подслизистые скорее могут быть обнаружены лучевыми методами - хондросаркома, параганглиома и шваннома. Все перечисленные опухоли очень редкие. Хондросаркрома может содержать кальцинаты. Парагинглиома хорошо васкуляризована (содержит много сосудов) и поэтому хорошо контрастируется. Шваннома (невринома) чаще солидная, но изредка бывает кистозная.
Зоб щитовидной железы имеет типичное расположение, обычно многоузловой. Отличается медленным ростом и отодвигает прилегающие мышцы.
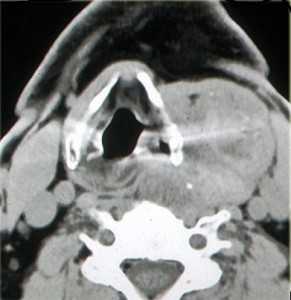
КТ. Зоб щитовидной железы слева.
В висцеральном пространстве по средней линии или парамедиально в мышечной массе может быть выявлено кистозное образование - щитовидно-язычный проток. В норме он присутствует у зародыша и соединяет зачаток щитовидной железы с ротовой полостью. В конце внутриутробного периода исчезает, однако, в редких случаях остается в виде кисты. Располагается ниже или на уровне подъязычной кости.
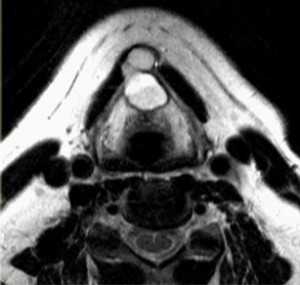
МРТ. Щитовидно-подъязычный проток срединной локализации.
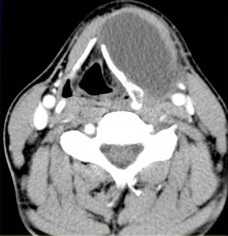
КТ. Щитовидно-подъязычный проток парамедиальной локализации.
Каротидное пространство простирается от основания черепа до дуги аорты. В пространстве проходят сонная артерия, яремная вена, блуждающий нерв (Х), симпатическое сплетение и лимфатические узлы. Соответственно содержимому, типичные патологии связаны с сосудами (аневризма, расслоение, тромбоз), нервами (невринома, из симпатического сплетения - параганглиома) и патологически измененными лимфатическими узлами.
Параганглиомы могут иметь несколько типичных локализаций (тимпаническая, вагусная, феохромоцитома и т.д.) в теле. На шее располагается каротидная параганглиома. Она представляет собой скопление хромафинных клеток в бифуркации общей сонной артерии, между наружной и внутренней. Некоторые из них активны, вырабатывают гормоны, повышающие артериальное давление. Часть опухолей имеет наследственное происхождение. Встречаются двухсторонние параганглиомы. Отличать от других опухолей помогает типичное место расположения, хорошее контрастирование при КТ и МРТ.
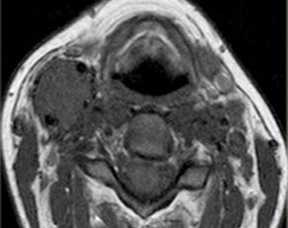
МРТ мягких тканей шеи. Т1-зависимая МРТ в аксиальной плоскости. Каротидная параганглиома справа.
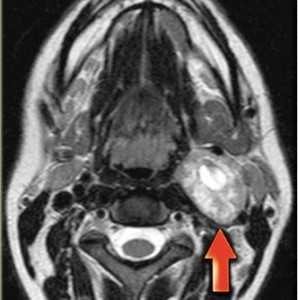
МРТ мягких тканей шеи. Т2-зависимая МРТ в аксиальной плоскости. Невринома.
Невриномы также располагаются между крупными сосудами, отодвигая их. Опухоль округлая, с четким контуром, хорошо контрастируется и в отличие от параганглиомы не содержит сосудистых включений.
Тромбоз яремной вены является редким осложнением бактериальных инфекций. Последняя попадает из носоглотки, при заносе во время ЛОР операций или у наркоманов. Может сочетаться с септическими эмболами в легкие (синдром Лемьера).
Частой находкой на шее являются бранхиогенные кисты. Они типично расположены в подчелюстной области, латерально. Содержат жидкость.
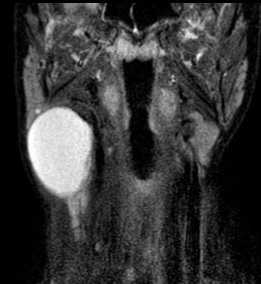
МРТ мягких тканей шеи. Т2-зависимая МРТ с подавлением сигнала от жира. Бранхиальная киста справа.
Ретрофарингеальное пространство заполнено тонкой прослойкой жировой ткани. В этом пространстве могут быть заглоточные абсцессы с характерной клиникой: температурой ознобом и нарушением глотания. Инфекция попадает при фарингитах, из соседних лимфатических узлов и, как исключение, при травме инородными телами ( рыбья кость и т.д.). Заглоточные абсцессы опасны отеком и обструкцией дыхательных путей. Поэтому они часто требуют неотложного хирургического вмешательства.
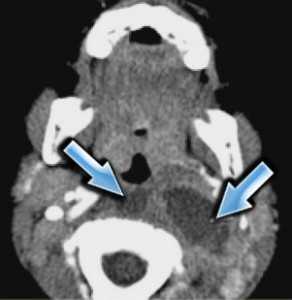
КТ. Ретрофарингеальные абсцессы.
В заднем шейном пространстве встречаются нейрогенные опухоли, лифомы, липомы, лимфангиомы ( кистозные гигромы). Такие образование наилучшим обоазом видны на корональных МРТ, особенно с подавлением жира. Раличить липому и лимфангиому позволяет подавление сигнала от жира.
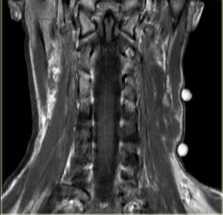
МРТ мягких тканей шеи. Т2-зависимый корональный срез. Лимфангиома.
В перивертебральном пространстве шеи чаще наблюдаются доброкачественные фиброзные опухоли и, реже, мягкотканные саркомы.
При МРТ в СПб в наших клиниках мы рекомендуем делать исследование мягких тканей шеи с МРТ шейного отдела позвоночника. Немногие центры МРТ СПб имеют достаточный опыт диагностики патологий мягких тканей.
Невринома ( Неврилеммома , Нейринома , Шванноглиома , Шваннома )
Невринома — это доброкачественное новообразование, возникающее из миелиновой оболочки нервного ствола. Становится причиной раздражения и дисфункции поражённого нерва, компрессии прилегающих тканей. Клинические проявления соответствуют расположению опухоли. Наиболее часто встречаются невриномы слухового нерва. Диагностика осуществляется комплексно по результатам неврологического осмотра, УЗИ, МРТ, КТ поражённой области, электронейромиографии, гистологического исследования. Лечение хирургическое, по показаниям проводится открытое или радиохирургическое удаление новообразования.
МКБ-10

Общие сведения
Причины невриномы
Шваннома образуется вследствие чрезмерного размножения шванновских клеток в неврилемме. Причины процесса усиленного деления остаются неизвестными. Значимыми факторами считаются:
- ионизирующая радиация
- плохая экологическая обстановка
- воздействие канцерогенов, поступающих в организм с пищевыми продуктами, вдыхаемым воздухом.
Предполагают наследственную детерминированность развития неврином. Склонность к их образованию отмечается у пациентов с нейрофиброматозом. Возникновение неврином глотки обусловлено хроническим вредоносным воздействием различных химических агентов, пыли, частых и длительных воспалительных процессов при хроническом тонзиллите, фарингите, назофарингите.
Патогенез
Макроскопически невринома является заключённым в капсулу, отграниченным округлым образованием с бугристой поверхностью. На разрезе опухоль имеет светло-серый или буро-коричневый цвет, определяются многочисленные фиброзированные участки, заполненные бурой жидкостью кисты. По мере роста неоплазия начинает сдавливать нервные волокна и окружающие нерв ткани, что вызывает возникновение основных клинических проявлений - нарушения функции нерва и прилегающих к нему структур. Выраженность симптоматики определяется локализацией шванномы. При расположении в узких рамках мосто-мозжечкового угла, костно-мышечного канала симптомы появляются рано, даже при небольших размерах образования.
Микроскопически невринома представляет собой параллельные ряды клеток с палочкообразными ядрами, перемежающиеся с волокнистыми структурами. Периферические участки опухоли окружены сосудистой сетью, центральные бедны сосудами. Вследствие недостаточного кровоснабжения в центральных отделах происходят дистрофические изменения. В результате последних невринома претерпевает различные морфологические трансформации, соответственно которым выделяют три основных гистологических типа неоплазии: эпителиоидный, ангиоматозный, ксантоматозный. Клинического значения указанная классификация не имеет.
Симптомы невриномы
Шваннома отличается медленным развитием симптоматики, может долго оставаться незамеченной. Признаки неоплазии зависят от ее месторасположения, включают две основные составляющие - симптомы расстройства функции поражённого нерва и проявления, обусловленные компрессией близлежащих тканей. При невриноме слухового нерва отмечается прогрессирующее снижение слуха. Поскольку опухоль односторонняя, пациент не сразу замечает развитие тугоухости. При вовлечении вестибулярной порции появляются головокружения с тошнотой и рвотой, вестибулярная атаксия.
Невринома тройничного нерва манифестирует прозопалгией, гипестезией половины лица, иногда - вкусовыми галлюцинациями. Поражение лицевого нерва характеризуется слабостью мимической мускулатуры. В ряде случаев тригеминальная и фациальная симптоматика провоцируются компрессией корешков соответствующих черепных нервов увеличивающейся вестибуло-кохлеарной шванномой.
Невринома спинального корешка протекает с классическим корешковым синдромом: болью, расстройством чувствительности, мышечной гипотонией, слабостью, атрофией в зоне иннервации поражённого корешка. Невринома периферического нерва проявляется аналогичными нарушениями в иннервируемой области. Со временем в денервированных тканях развиваются трофические расстройства. Невринома глотки вызывает чувство дискомфорта, обуславливает дисфагию, затруднение носового дыхания.
Осложнения
Неуклонно увеличивающаяся невринома мосто-мозжечкового угла может приводить к полной потере слуха, стойкому гемипарезу лица, внутричерепной гипертензии, сдавлению стволовых структур с развитием бульбарного синдрома, включающего нарушения глотания, речи, появление двоения в глазах. Компрессия мозжечка обуславливает возникновение мозжечковой атаксии: шаткость ходьбы, дискоординацию, крупноразмашистые движения, скандированную речь, нистагм. Спинальная невринома осложняется сдавлением спинного мозга с развитием компрессионной миелопатии, проявляющейся сенсомоторными нарушениями ниже очага поражения, расстройствами тазовых функций. Осложнением шванномы ветвей блуждающего нерва является нейропатический парез гортани.
Диагностика
Клиническая картина невриномы во многом сходна с поражением нервного ствола воспалительной, компрессионной, дисметаболической этиологии. Клиническая симптоматика, осмотр невролога позволяют определить уровень поражения. Последующая инструментальная диагностика направлена на уточнение морфологического субстрата, явившегося причиной поражения нервного ствола. Перечень необходимых обследований определяется расположением неоплазии, включает:
- Церебральную нейровизуализацию. Применяется при новообразованиях черепных нервов. Контрастная КТ головного мозга способна выявить невриномы размером более 1 см. Церебральная МРТ обладает большей информативностью, лучше визуализирует состояние окружающих опухоль тканей.
- МРТ. Проводится изолированная МРТ поражённого отдела позвоночника. Исследование позволяет обнаружить невриномы спинномозговых корешков, определить степень спинальной компрессии.
- Аудиометрия. Наряду с консультацией оториноларинголога и сурдолога, аудиометрия показана пациентам с понижением слуха. Обследование проводится для оценки степени тугоухости, исключения прочих возможных причин ухудшения слуха.
- КТ или МРТ гортани и глотки. Назначается при подозрении на невриному глотки. Выполняется после фарингоскопии для уточнения диагноза, локализации и размеров неоплазии.
- Сонография. УЗИ периферических нервов целесообразно при поражении нервных стволов конечностей. Дает возможность определить наличие локального утолщения неврилеммы. Более точно визуализировать образование помогает местная МРТ мягких тканей конечности.
- Электронейромиография. ЭНМГ необходима для анализа функционального состояния поражённого шванномой нервного ствола. В послеоперационном периоде применяется для контроля восстановления.
- Гистологическое исследование. Указанные выше обследования позволяют определить наличие опухолевого образования, предположить его доброкачественный характер. Точная верификация неоплазии возможна лишь по результатам исследования строения её тканей. Как правило, биопсия не назначается, проводится гистология операционного материала.
Дифференциальная диагностика шванном производится с другими опухолевыми образованиями. Невринома мосто-мозжечковой локализации требует дифференцировки от менингиомы, астроцитомы, опухоли мозжечка, спинальная шваннома — от иных экстрамедуллярных опухолей. Невриномы периферических нервов дифференцируют от компрессионно-ишемической, воспалительной невропатии.

Лечение невриномы
Единственным эффективным способом лечения шванном является их удаление. Выбор лечебной тактики осуществляется нейрохирургом, зависит от локализации неоплазии, возраста и состояния здоровья пациента. Применяются две основные методики:
- Хирургическое иссечение. Требует высвобождения нервных волокон от опухолевых тканей, что сопряжено с высоким риском травмирования, вероятностью сохранения отдельных опухолевых частиц, которые в последующем могут стать причиной рецидива. Для снижения риска указанных осложнений используется микрохирургическая техника. При интракраниальной локализации операция проводится путём трепанации черепа, при спинальной — с ламинэктомией.
- Радиохирургическое удаление. Выполняется при внутричерепной и спинальной локализации шванномы. Направленное лучевое воздействие вызывает гибель части опухолевых клеток, оставшиеся клетки утрачивают способность к размножению. Радикальная радиохирургическая операция возможна при размере неоплазии менее 30 мм, в остальных случаях радиохирургический метод применяется в качестве паллиативного лечения с целью уменьшения размеров новообразования у больных, имеющих противопоказания к открытой операции.
Прогноз и профилактика
Исход заболевания зависит от расположения опухоли, своевременности диагностики и лечения. В большинстве случаев радикальное удаление обеспечивает благоприятный результат. В отдельных случаях наблюдается рецидив новообразования. Отсутствие лечения приводит к необратимой потере функции поражённого нервного ствола, возникновению осложнений. Специфическая профилактика не разработана, общие профилактические меры сводятся к предупреждению воздействия онкогенных факторов, повышению противоопухолевого иммунитета.
1. Магнитно-резонансная томография в нейрохирургии/ Коновалов А.Н., Корниенко В.Н., Пронин И.Н. - 1997.
3. Невриномы нервных стволов конечностей: клиника, диагностика и лечение/ Цымбалюк В.И., Третяк И.Б., Тончев М.Д.// Украинский нейрохирургический журнал. - 2008.
Опухоли шваннома
Шваннома является новообразованием доброкачественной природы, развивающимся из шванновских клеток. Последние формируют миелиновую оболочку нервных волокон и по неустановленным причинам способны начать слишком активное размножение, которое и приводит к появлению опухоли. Шваннома поражает разные нервы, однако чаще всего её диагностируют на слуховом. На её долю приходится 10% случаев церебральных, 20% спинномозговых и 50% опухолей периферических нервов.
Пройти хирургическое лечение шванномы в Москве приглашает отделение нейрохирургии ЦЭЛТ. Уже более 30-ти лет мы работаем на отечественном рынке платных медицинских услуг и располагаем всем необходимым для проведения лечения в соответствии с международными стандартами. Наши нейрохирурги имеют за плечами десятилетия опыта практической и научной работы и применяют эффективные щадящие методики.
Этиология шванномы
Несмотря на то, что учёным удалось установить связь между развитием шванномы и чрезмерно активным размножением шванновских клеток, причина последнего до сих пор не известна. Существует ряд теорий, согласно которым инициирующие факторы развития опухоли — следующие:
- Плохая экология, загрязнённость воздуха;
- Воздействие химических агентов, токсинов, ядов;
- Воспаление тканей нервов;
- Воздействие ионизирующей радиации;
- Регулярное потребление пищи с канцерогенами.
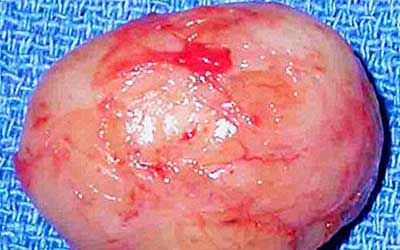
Новообразование растёт медленно и имеет вид круглого или овального узла с неровной поверхностью, покрытой капсулой. Внутри шванномы нередко обнаруживаются кисты разного размера, заполненные патологической жидкостью.
Клиника шванномы
Из-за медленного роста шванномы и практически полного отсутствия клинических проявлений, её обнаруживают достаточно поздно. Это происходит на том этапе, когда она начинает сдавливать соседние ткани, а поражённый нерв теряет способность нормально выполнять свои функции. Клиническая картина напрямую зависит от того, какой именно нерв повреждён:
- Слуховой — снижается слух со стороны шванномы, может проявляться тошнота и рвота;
- Тройничный — болевая симптоматика в области лица, ослабление мимических мышц;
- Спинальный корешок — болевые ощущения, слабость, атрофия и нарушения чувствительности в области опухоли;
- Периферический — боли, атрофия, слабость, трофические расстройства поражённой области.
Осложнения шванномы
Как уже упоминалось, часто шванному обнаруживают когда она уже выросла до внушительных размеров. Раннее диагностирование происходит, как правило, случайно: если пациент обращается к врачу по поводу другой проблемы. Своевременность лечения играет важную роль, поскольку позволяет исключить следующие осложнения:
Шваннома заднего шейного пространства - лучевая диагностика
Заболевания
Шваннома
Доброкачественная опухоль. Так как оболочка из шванновских клеток покрывает все нервы, она может возникать в любом черепном или спинномозговом нерве. Шваннома может поражать любые нервы, но чаще всего для нее характерна подкожная локализация в виде мягкотканых образований. При больших размерах шваннома может сдавливать нерв или вести к его повреждению. Обычно шванномы - это одиночные опухоли, но иногда у пациента может быть несколько таких опухолей. Так как шванномы могут иметь различную локализацию, их проявления могут быть разными по степени интенсивности и длительности течения. Чаще всего этот вид доброкачественных опухолей встречается у людей в старше 50 - 60 лет. В зависимости от локализации и размеров шванномы могут вообще не проявляться никакой симптоматикой, а может иметь яркую симптоматику в виде нарушения функции тех или иных органов и даже парезов и параличей. Для шванном, как и для других доброкачественных опухолей ЦНС, характерен медленный рост.
Эпидемиология
Так как шванномы могут иметь различную локализацию, их проявления могут быть разными по степени интенсивности и длительности течения. Чаще всего этот вид доброкачественных опухолей встречается у людей в старше 50 - 60 лет. В зависимости от локализации и размеров шванномы могут вообще не проявляться никакой симптоматикой, а может иметь яркую симптоматику в виде нарушения функции тех или иных органов и даже парезов и параличей. Для шванном, как и для других доброкачественных опухолей ЦНС, характерен медленный рост. Когда они встречаются у пациентов с нейрофиброматозом 2го типа, шванномы обычно присутствуют к 3-му десятилетию. Большинство шванномов являются одиночными (90%) и спорадическими, однако для нейрофиброматоза 2го типа (НФ2) характерны множественные шванномы. Приблизительно 18% одиночных шванномов встречаются у пациентов с НФ2.
Клиническая картина:
Она зависит от местоположения опухоли, но, как правило, симптомы вызваны локальным массовым эффектом или дисфункцией нерва, из которого они возникают.
Гистология:
Шванномы являются доброкачественными инкапсулированными новообразованиями клеток Шванна (класс I степени). Они эксцентрично возникают из их родительского нерва, при этом нервные волокна расходятся вдоль их поверхности (в отличие от нейрофибромов, возникающих внутри нерва).Обычные состоят из веретенообразных клеток, которые демонстрируют два типа роста: тип Antoni типа A и тип Antoni типа.
Antoni тип A: удлиненные клетки плотно упакованы и расположены в пучках. Иногда появляются Палисады; когда видны формы Верокайских тел.
Antoni тип B: менее компактны и подвержены кистозной дегенерации.
Места локализации:
- внутричерепные шванномы
◦ черепные нервы: хотя почти любой черепно-мозговой нерв может быть поражен, за исключением обонятельных нервов и зрительных нервов, у которых нет оболочек, состоящих из клеток Шванна, на сегодняшний день наиболее часто встречающимся нервом является вестибулокохлеарный нерв (CN VIII) - внутримозговые (очень редкий)
- спинальная шваннома - возникающие из спинальных нервных корешков
- туловище
◦ межреберные нервы
◦ средостение
◦ забрюшинное пространство
◦ желудочно-кишечная шваннома
• конечности
◦ часто встречаются локтевые и малоберцовые нервы
Радиографические особенности
Общие особенности изображения шванномов включают:
• хорошо ограниченные зоны, которые вытесняют смежные структуры без инвазии;
• кистозная и жирная дегенерация;
• чем больше шваннома, тем больше вероятность проявить гетерогенность из-за кистозной дегенерации или кровоизлияния;
• кровоизлияние происходит в 5% случаев;
• кальцификация редка;
МСКТ не так чувствительна и специфична для диагностики шванном как МРТ, но часто является первым исследованием. Это особенно полезно при оценке костных изменений, смежных с опухолью.
МРТ
Шванномы имеет достаточно предсказуемые характеристики сигнала:
• T1: изометрический или гипотензивный;
• T1 + контрастирование: интенсивное усиление;
• T2: гетерогенно гиперинтенсия (Антони А: относительно низкий, Антони Б: высокий)
Кистозные изменения могут присутствовать, особенно в больших опухолях
• T2 *: у крупных опухолей часто есть участки кровоизлияний;
A,B поражение седалищного нерва Т1 и STIR; C поражение языкоглоточного нерва; D Шванома цервикально канала;
Лечение и прогноз
Хирургия - это метод выбора. Поскольку шванномы не проникают в родительский нерв, их обычно можно отделить от него. Повторение необычно, даже после полной резекции. Они почти никогда не озлокачествляются.
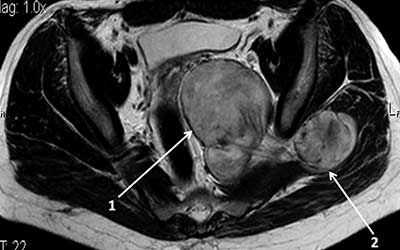
НЕОРГАННАЯ ЗАБРЮШИННАЯ ШВАННОМА (Клиническое наблюдение)

Шваннома - опухоль, растущая из шванновских клеток оболочки периферических нервов. Ретроперитонеальные шванномы - редкие опухоли, которые составляют приблизительно от 1 до 5% всех ретроперитонеальных образований. Забрюшинная локализация шванном встречается всего в 0,75-2,6% случаев, чаще они локализуются в конечностях, голове и шее. Несмотря на существенные успехи, достигнутые в настоящее время в области инструментальных исследований неорганных забрюшинных опухолей, диагностика и дифференциальная диагностика остаются сложной проблемой, требующей дальнейшего изучения. Представленное клиническое наблюдение иллюстрирует сложности в диагностике шванномы забрюшинного пространства. Четкое дооперационное определение взаимоотношений опухоли со всеми близлежащими органами и сосудами по данным различных методов лучевой диагностики даёт возможность определить тактику лечения пациента.
Ключевые слова
Полный текст
Читайте также:
