Симптомы нарушения функции гортани и их причины
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Парез гортани является болезненным состоянием, при котором снижается двигательная активность гортанных мышц, и, как следствие, нарушается голос и дыхательная функция. Возникновение пареза гортани может быть обусловлено патологией мышц гортани. Кроме того, данное состояние развивается, если у больного поражаются иннервирующие нервы либо возникают нарушения в коре головного мозга.
Больные с парезом гортани жалуются на слабость, осиплость и охриплость голоса, в некоторых случаях - на афонию. Наиболее тяжелым симптомом заболевания является затрудненность дыхания и даже полная асфиксия. В диагностике пареза гортани в Юсуповской больнице Москвы используется мультидисциплинарный подход с привлечением различных узких специалистов: отоларингологов, неврологов, нейрохирургов, эндокринологов, пульмонологов, кардиологов, торакальных хирургов, психологов и психиатров.
Классификация парезов гортани
В соответствии с этиологией выделяют несколько видов парезов гортани:
- миопатический парез гортани - его развитие связано с патологическими изменениями непосредственно в гортанных мышцах;
- нейропатический парез гортани - развитие патологии обусловлено поражением любого из участков нервного аппарата, который обеспечивает иннервацию гортанных мышц. При возникновении патологии блуждающего нерва и его ветвей, которые иннервируют гортань, могут развиваться периферические парезы и параличи гортани. Если повреждается ядро блуждающего нерва в стволе головного мозга - возникает бульбарный парез. Нарушения в проводящих путях и участках коры головного мозга приводят к развитию коркового пареза гортани;
- функциональный парез гортани - возникает вследствие нарушений деятельности коры головного мозга при которых появляется дисбаланс процессов возбуждения и торможения.
Симптомы парезов гортани
Чаще всего пациенты с парезами гортани жалуются на нарушение голоса (дисфония) и нарушение дыхания.
Парез гортани может сопровождаться и следующими симптомами:
снижением звучности голоса (вплоть до полного его отсутствия - афонии)
потерей тембра (индивидуальной окраски) голоса
дребезжанием либо осиплостью голоса
утомляемостью при голосовых нагрузках
При миопатических парезах гортани, которые чаще всего бывают двусторонними, у больных нарушается фонация либо возникают дыхательные нарушения - асфиксия.
При нейропатическом парезе гортани, чаще имеющем односторонний характер, у пациентов постепенно развивается слабость сначала в мышце, отвечающей за расширение голосовой щели, а затем в аддукторах гортани. При двустороннем нейропатическом парезе уже на второй-третий день заболеваний может развиться асфиксия.
Функциональный парез гортани чаще встречается у людей, имеющих лабильную нервную систему, перенесших психоэмоциональную нагрузку либо респираторное заболевание. Нарушения фонации при функциональном парезе гортани имеют приходящий характер. У больных возникают выраженные субъективные ощущения (скрежет, щекотание, боли, першение и др.) в гортани или глотке, головные боли, утомляемость, раздражительность, нарушение сна, чувство тревоги, неуравновешенность.
Диагностика парезов гортани
Диагностика пареза гортани требует консультаций нескольких специалистов: отоларингологов, психоневрологов, неврологов, нейрохирургов, торакальных хирургов, пульмонологов, эндокринологов, психиатров и фониаторов.
В первую очередь лечащий врач собирает анамнез пациента для выявления основного заболевания, которое спровоцировало развитие пареза гортани, а также его склонности к психогенным реакциям.
Для уточнения диагноза специалисты Юсуповской больницы назначают проведение дополнительных исследований, таких как:
- ларингоскопия - для оценки положения голосовых связок, расстояния между ними, наличия воспалительных процессов или кровоизлияний
- МСКТ и рентгенография гортани;
- электромиография и электронейрография - для того, чтобы определить сократительную способность гортани и нейромышечную передачу.
Голосовая функция исследуется с помощью определения времени максимальной фонации, стробоскопии, фонетографии, электроглоттографии.
Периферические парезы и параличи гортани выявляются посредством проведения КТ и обзорной рентгенографии грудной клетки, ультразвукового исследования щитовидной железы, КТ щитовидной железы, ультразвукового исследования сердца, рентгенографии пищевода.
Исключить центральный (бульбарный или корковый) парез гортани позволяет КТ и МРТ головного мозга, спиральная КТ.
Если в результате всестороннего обследования у пациента не выявлены те или иные морфологические изменения, диагностируется функциональный парез гортани. Подтвердить данный диагноз можно с помощью психологического тестирования больного и осмотра психиатром.
Лечение парезов гортани
Терапия пареза гортани непосредственно зависит от его этиологии. Прежде всего необходимо устранить основное заболевание, которое привело к развитию пареза.
Лечение пареза гортани в Юсуповской больнице может проводится как медикаментозным, так и хирургическим способом.
Консервативная терапия проводится с применением следующих лекарственных препаратов:
- при парезах гортани инфекционно-воспалительного происхождения назначается антибактериальная или противовирусная терапия;
- при миопатическом парезе гортани эффективно применение биогенных стимуляторов и стимуляторов мышечной активности;
- при функциональных парезах гортани назначается прием психотропных средств (нейролептиков, антидепрессантов, седативных препаратов, транквилизаторов);
- при парезах, связанных с черепно-мозговыми травмами или инсультами, рекомендуется применение сосудистых препаратов и ноотропов.
Хирургическое лечение при парезе гортани представляет собой оперативные вмешательства, направленные на натяжение голосовых связок, удаление опухолей и дивертикулов пищевода, удаление опухолей средостения, а также тиреоидэктомию либо резекцию щитовидной железы. При возникновении асфиксии проводится экстренная трахеостомия или трахеотомия.
При любых видах парезов гортани в Юсуповской больнице успешно применяются физиотерапевтические методы лечения.
Отличные результаты при лечении нейропатического и миопатического парезов показывает применение электростимуляции, лекарственного электрофореза, магнитотерапии, микроволновой терапии, ДДТ, при терапии функционального пареза гортани - массажа, водолечения, рефлексотерапии, электросна. Кроме того, пациентам с функциональными парезами гортани назначается проведение рациональной психотерапии.
Благодаря комплексному лечению, применению в Юсуповской больнице передовых методик и эффективных терапевтических схем, восстановление голоса при парезах и параличах гортани у наших пациентов происходит в кратчайшие сроки.
Для того, чтобы восстановить голосовую функцию, врачи Центра реабилитации Юсуповской больницы назначают проведение фонопедических занятий, во время которых вырабатываются навыки правильной фонации и фонационного дыхания, повышается работоспособность голосового аппарата.
Записаться на прием к специалисту клиники реабилитации, получить подробную информацию о методах лечения пареза гортани и узнать стоимость предоставляемых услуг можно по телефону Юсуповской больницы или на сайте клиники через форму обратной связи.
Парез голосовых связок
Речь является важным элементом жизни человека. Так как она помогает выражать мысли, эмоции и выстраивать отношения с другими людьми. В образовании голоса и выполнении дыхательной функции принимает участие гортань, которая занимает промежуточное положение между глоткой и трахеей. В гортани расположены голосовые связки, функционирование которых зависит от нервных импульсов. Однако при повреждении или воспалении нервных волокон развивается парез голосовых связок.
В Юсуповской больнице осуществляется лечение пареза голосовых связок и восстановление голоса после болезни. В многопрофильном медицинском учреждении специалисты практикуют индивидуальный подход к каждому пациенту, позволяющий повысить качество терапии.
Парез голосовых связок, лечение которого следует начинать при появлении первых симптомов, характеризуется полным отсутствием колебаний в гортани, что связано с нарушением нервных волокон. Развитие данного патологического состояния происходит при опухолях, сдавливающих органы пищевода, а также при травмах шеи, выпячивании стенок аорты.
В медицине выделяется три вида парезов в зависимости от причин нарушения:
- органические парезы развиваются при повреждении блуждающего нерва. В случае, когда нарушено соотношение между возбуждением и торможением в коре головного мозга, диагностируются функциональные парезы;
- миопатические парезы зачастую возникают у подростков в период полового созревания, после чрезмерного напряжения голосовых связок, а также при кровоизлиянии;
- нейропатические парезы диагностируются у пациентов со слабыми гортанными мышцами в результате повреждения нервных волокон.
Парез связок отражается не только на речи больного, но затрудняет дыхание, что может представлять опасность для жизни. Специалисты Юсуповской больницы оказывают экстренную помощь пациентам с тяжелыми симптомами.
Парез голосовых связок имеет характерные проявления:
- отсутствие голоса;
- охриплость, осиплость голоса;
- одышка;
- сложности при произношении отдельных звуков;
- озвученный вдох;
- нарушение движений языка и губ.
Если у пациента диагностирован парез голосовых связок, лечение будет зависеть от первопричины и степени нарушения. Для выявления причин пациенту назначается консультация специалистов: врача-терапевта, отоларинголога, невролога, эндокринолога, хирурга и психиатра.
Между специалистами различной направленности реализуется междисциплинарное сотрудничество, позволяющее составить провести наиболее полное обследование и составить комплексную программу терапии. На этапе диагностики специалистами используется европейское оборудование для проведения томографии головного мозга, УЗИ щитовой железы и сердца, рентгеновского исследования.
Если у пациента диагностирован парез голосовых связок, причины которого заключаются в нарушении иннервации, проводится медикаментозное или хирургическое лечение. Хирургическое вмешательство используется в исключительных случаях, когда существует опасность для здоровья пациента, например, при опухоли или кровоизлиянии. Для устранения функционального пареза пациенту назначаются успокоительные средства или антидепрессанты.
В центре реабилитации Юсуповской больницы специалисты помогают пациентам восстановить голос и речь. Методы, применяемые на этапе реабилитации, позволяют закрепить результат, полученный при использовании медикаментов.
БОЛЕЗНИ ГОРЛА И ГОРТАНИ
Патология ЛОР-органов встречается у многих взрослых и детей. Это связано с близостью уха, глотки, гортани к внешней среде. Нередко больные не обращаются к врачу, что приводит к быстрой хронизации патологического процесса и неэффективности дальнейшего лечения.
Причины
Болезни горла и гортани могут иметь разнообразные причины. Самые частые из них:
- вирусная инфекция, вызванная адено-, рино-, возбудителями гриппа, паротита, паротита, вирусом Эпштейна-Барра и Коксаки;
- бактериальная инфекция, которую вызывают стрептококки, стафилококки, реже возбудители дифтерии, гонококки, хламидии и другие микроорганизмы;
- действие ядовитых или раздражающих веществ - сигаретного дыма, выхлопных газов, продуктов химического производства, сажи;
- заболевания верхних дыхательных путей, заболевания бронхолегочной системы, заболевания пищевода и желудка, гастроэзофагеальный рефлюкс, аллергическая реакция;
- травма или попадание инородного тела, а также чрезмерная голосовая нагрузка.
Лечение болезней горла и гортани нужно доверить специалисту - ЛОР-врачу. Правильное определение причины заболевания - одно из главных условий выздоровления.
Основные симптомы
Болезни горла и других ЛОР-органов сопровождаются такими признаками:
- боль, дискомфорт при глотании
- ощущение кома в горле
- изменение голоса
- затруднение дыхания
- нарушение глотания
- кашель
Симптомы и лечение заболеваний ЛОР-органов требуют консультации квалифицированного оториноларинголога, владеющего современными диагностическими методами. Промедление с обращением к врачу приводит к развитию тяжелых форм болезней горла и гортани.
Наиболее частые заболевания
Среди болезней горла (глотки) чаще всего встречаются следующие:
- Острый и хронический фарингит, хронический тонзиллит, ангина
Воспалительный процесс в глотке, небных миндалинах, сопровождающийся болью в горле, першением, затрудненным глотанием. Он вызван вирусной или, реже, бактериальной инфекцией. В лечении используются антибиотики и локальная терапия - орошения, полоскания, пастилки и леденцы с антисептическим, противовоспалительным и обезболивающим действием.
Заболевание сопровождается изменением голоса, болью в горле. Основная причина - вирусная инфекция. Лечение преимущественно симптоматическое, направлено на купирование воспаления и ускорение регенерации поврежденных тканей. При хроническом ларингите, особенно профессиональном, требуется лечение у фониатра. Острый ларингит у детей может привести к обструкции просвета гортани и развитию ложного крупа, это состояние опасно для жизни ребенка.
- Повреждения инородными телами и ожоги кислотами, щелочами, средствами бытовой химии
Эти состояния требуют неотложной медицинской помощи. Инородные тела удаляются во время ларингоскопии. При химических ожогах назначаются орошения глотки, обезболивающие средства, регидратационная терапия.
- Доброкачественные опухоли глотки и гортани - папиллома, фиброма, узелки и другие
Основной признак при прогрессировании этих заболеваний - затрудненное глотание, нарушение голоса. При крупных образованиях возможно сдавление дыхательных путей. Для дифференциальной диагностики со злокачественными новообразованиями необходима биопсия. Лечение преимущественно хирургическое.
При прогрессировании заболевания отмечается значительное затруднение глотания, дыхания, голосообразования, может возникать кровохарканье, увеличение лимфоузлов, общая интоксикация организма. Для точной диагностики необходимо углубленное обследование - биопсия, КТ или МРТ тканей шеи. Лечение комплексное, его объем зависит от стадии опухоли. Основной метод лечения - хирургический в сочетании с облучением.
Обычно встречаются у маленьких детей и могут привести к остановке дыхания, требует немедленной медицинской помощи, в ряде случаев с применением эндоскопической техники
Диагностика
Для диагностики болезней горла и гортани врачи используют такие методы инструментальной диагностики:
- фарингоскопия, включающая осмотр всех отделов глотки с помощью шпателя, носоглоточного или гортанного зеркала, а также специального прибора - эпифарингоскопа;
- непрямая ларингоскопия - осмотр гортани с помощью гортанного зеркала
- микроларингоскопия - осмотр гортани с помощью микроскопа;
- эндовидеоларингоскопия - обследование гортани с помощью ригидного эндоскопа либо фиброларингоскопа (во время процедуры можно извлечь мелкое инородное тело или взять биопсию);
- рентгенография и компьютерная томография, в том числе с контрастированием, полезные для выявления опухолей, стенозов, пороков развития;
- магнитно-резонансная томография - безопасное исследование, особенно информативное при патологии мягких тканей, в том числе при опухолях.
Принципы лечения
В зависимости от причин болезней горла и других ЛОР-органов используются средства этиотропной терапии. Это могут быть антибиотики, противогрибковые или противовирусные средства. При подтверждении бактериальной природы заболевания назначаются антибиотики пенициллинового ряда, макролиды, цефалоспорины, реже препараты других групп. Для действия на механизм развития патологии применяются противовоспалительные препараты, иммуномодуляторы, витамины.
Медикаментозное лечение болезней горла и гортани включает локальную терапию - разнообразные полоскания, ингаляции растворами антисептиков, гормональных препаратов, лекарств для улучшения регенерации тканей.
При болезнях горла и гортани эффективны физиотерапевтические методы - УВЧ-терапия, лазерное облучение, кварц, лекарственный электрофорез.
При опухолях необходимо хирургическое вмешательство. Оно может быть проведено традиционно или с применением современных малоинвазивных технологий. В последнем случае снижается риск кровотечения, повреждения окружающих тканей, аллергической реакции на средства для наркоза и других осложнений.
Злокачественные опухоли ЛОР-органов требуют лечения у онколога. Назначается химиотерапия, облучение, хирургические операции в различных комбинациях.
ГБУЗ НИКИО приглашает пациентов с заболеваниями гортани, глотки и других ЛОР-органов на обследование и лечение. Здесь проводятся такие диагностические манипуляции, как эндоскопическое исследование глотки, микроларингоскопия, эндоскопическая ларингоскопия, компьютерная томография гортани и другие. Консультации проводят врачи высшей категории, кандидаты и доктора медицинских наук. Ведется специализированный фониатрический прием.
Для лечения используются разнообразные физиотерапевтические методы. Выполняемые хирургические операции проводятся по современным технологиям.
ФИЛИАЛ №1 (СУРДОЛОГИЧЕСКИЙ ЦЕНТР)
КЛИНИЧЕСКИЙ КОРПУС
ДЕТСКИЙ СУРДОЛОГИЧЕСКИЙ ЦЕНТР
Острый ларингит - симптомы и лечение
Что такое острый ларингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 16 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Острый ларингит — острое воспалительное заболевание слизистой оболочки гортани длительностью до трёх недель. Проявляется болями в горле при глотании и попытке говорить, изменением голоса (осиплостью, хрипотой), лающим кашлем, затруднённым дыханием (стридором), а также возможным повышением температуры тела и ухудшением самочувствия [1] .
Причины острого ларингита могут быть инфекционными (связанными с патогенными микроорганизмами) и неинфекционными (асептическими).
Инфекционные причины:
- Вирусы (70 % случаев ларингита) — чаще всего риновирусы, респираторно-синцитиальный вирус (RSV), аденовирус, грипп A или B, вирус парагриппа типа 1 и 2. Гораздо реже ларингит вызывают вирусы герпеса, Эпштейна — Барр, Коксаки, ВИЧ — эти возбудители, как правило, поражают людей с ослабленным иммунитетом [8] .
- Бактерии — чаще всего гемофильная палочка типа В (22-35 %). Этот же возбудитель вызывает опасное для жизни заболевание — эпиглоттит ( воспаление области надгортанника и окружающей его клетчатки) . Также причиной ларингита могут быть бета-гемолитический стрептококк, мораксела катаралис (2-10 %) и золотистый стафилококк (MRSA) — до 33 %. Другие бактериальные инфекции гораздо реже вызывают острый ларингит: респираторные хламидии и микоплазмы, коклюш, сифилис, туберкулёз, дифтерия[10] .
Неинфекционные причины:
- Травма (физическая или фонотравма). Фонотравма может быть вызвана криком или пением, а также интубацией трахеи. К физической относится тупая или проникающая травма гортани и аспирация (вдыхание) инородного тела. Очень важно исключать аспирацию инородного тела, особенно у детей. Инородные предметы часто не замечают, пропускают и ошибочно диагностируют рецидивирующий хронический ларингит [9] .
- Аллергия. Острый аллергический ларингит (в виде анафилаксии и ангионевротического отёка) возникает после повторного воздействия причинно-значимого аллергена и может быстро стать опасным для жизни. Чаще всего причинами аллергического отёка гортани являются:
- пища (молоко, орехи, морепродукты, рыба, соя, пшеница);
- пыльца различных растений;
- лекарства;
- косметика, парфюмерия, бытовая химия;
- укусы насекомых;
- животные.
Если острый ларингит вызван вирусной инфекцией, то больной заразен для окружающих примерно 3-7 дней.
Факторы риска острого ларингита:
В Великобритании частота встречаемости острого ларингита в 2011 году составляла 5,9 случаев на 100 тыс. человек в неделю, независимо от возраста [30] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого ларингита
- дисфония — хрипота, осиплость, которая может иметь форму напряжённого либо слабого голоса или афонию (полное отсутствие голоса);
- сухой лающий кашель (американцы говорят "как у тюленя");
- одышка из-за нарушения проходимости дыхательных путей (встречается в тяжёлых случаях заболевания);
- дисфагия (нарушение глотания);
- одинофагия (ощущение боли во время прохождения пищи по пищеводу);
- сухость, боль и ощущение комка в горле;
- зуд горла.
При инфекционном процессе возможно сочетание с лихорадкой, насморком и нарушением общего самочувствия [3] .
Патогенез острого ларингита
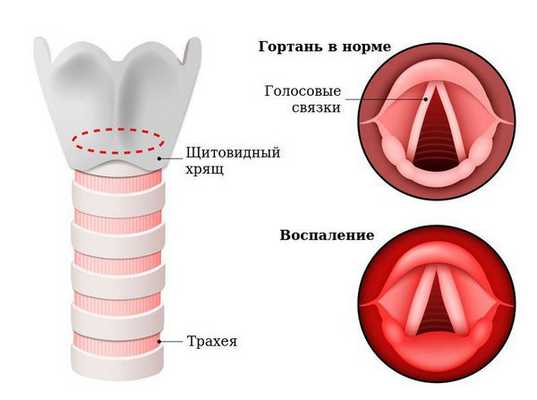
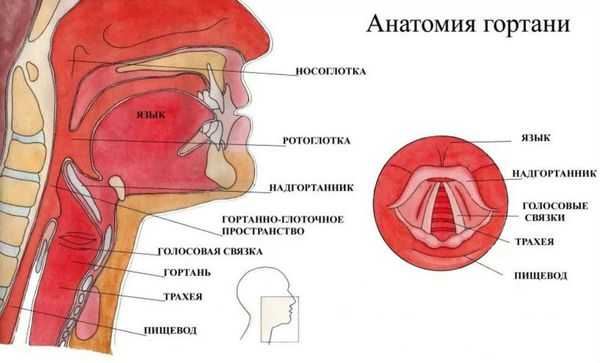
Гортань (Larynx) — это условная граница, разделяющая верхние и нижние дыхательные пути. Это своеобразный музыкальный инструмент в человеческом организме, дарующий голос. Он построен по принципу аппарата движения — в нём есть скелет (хрящи гортани) и его соединения (связки и суставы). На этом каркасе есть две полосы мышц (голосовые связки), которые тянутся вдоль верхней части дыхательной трубки (трахеи). Движения и вибрации этих мышц позволяют говорить, петь и шептать.
Кроме голосообразующей функции гортань выполняет ещё и защитную функцию. Когда мы глотаем, гортань закрывает свой вход, чтобы пища и жидкости попадали в пищевод, а не в дыхательные пути [4] .
Вне зависимости от причины, воспаление вызывает отёк голосовых связок и сужение просвета между ними. Возникает распад белков, что приводит к повышению осмотического и онкотического давления в повреждённых тканях. Из-за разницы в давлении в область повреждения устремляется жидкость, что приводит к появлению отёков. В слизистой оболочке гортани появляются изменения:
- Катаральные (связанные с воспалением слизистых оболочек): гиперсекреция слизистых желёз, отёк, покраснение. Наблюдаются п ри вирусных инфекциях.
- Выраженные отёчные — при аллергии.
- Инфильтративные (скопление в тканях организма клеток с примесью крови и лимфы) — характерны для новообразований и химических поражений (при воздействии кислот, щёлочей и других едких жидкостей);
- Гнойные — при бактериальных инфекциях [5] .
В ответ на раздражители слизистая оболочка гортани начинает продуцировать слизь, которая также может закупоривать дыхательный просвет, как пробка. Слизь образуется специальными клетками, которые называются бокаловидными. Они располагаются в слизистой оболочке и подслизистых железах. Слизь служит для защиты эпителиальных клеток от инфекционных агентов, аллергенов и раздражающих веществ. Именно поэтому курильщики страдают постоянным кашлем с отхождением мокроты. Увеличение секреции слизи в дыхательных путях — это маркер многих распространённых заболеваний, таких как ОРВИ или аллергия.
Голосовые связки из-за отёка слизистой утолщаются и не могут колебаться, голос меняется, становится осипшим или вовсе исчезает. В тяжёлых случаях связки могут практически смыкаться, вызывая одышку, шумное сиплое дыхание из-за невозможности сделать вдох. Такое состояние называется стенозом гортани, другое название — ложный круп (от шотландского "croup" — каркать). Это жизнеугрожающее состояние, которое характеризуется лающим кашлем, часто сопровождается инспираторной одышкой (затруднённым вдохом) и охриплостью голоса. Обычно наблюдается у детей в возрасте 6-36 месяцев, чаще всего на фоне переносимой вирусной инфекции: парагриппа — 50 %, гриппа — 23 %, аденовирусной инфекции — 21 %, риновирусной инфекции — 5 % [6] .
Классификация и стадии развития острого ларингита
По характеру возбудителя:
- бактериальный;
- вирусный;
- грибковый;
- специфический.
Виды острого ларингита:
- Флегмонозный ларингит — острый ларингит с образованием абсцесса (скоплением гноя) . Проявляется резкими болями при глотании и попытке говорить, лихорадкой, а также образованием инфильтрата в тканях гортани.
- Острый хондроперихондрит гортани — острое воспаление хрящей гортани.
Формы острого ларингита:
- Катаральный. Проявляется дисфонией, охриплостью голоса, першением, саднением и сухостью в горле при нормальной или субфебрильной температуре (37,1-38,0 °C). Иногда больные жалуются на сухой кашель, который в дальнейшем сопровождается отхаркиванием мокроты.
- Отёчный. Процесс не ограничивается слизистой оболочкой, а распространяется на глубжележащие ткани (мышечный аппарат, связки, надхрящницу). Пациенты жалуются на боль, усиливающуюся при глотании, выраженную хрипоту и осиплость голоса, высокую температуру, плохое самочувствие. Характерно появление кашля с отхаркиванием густой слизисто-гнойной мокроты. Возможно нарушение дыхания. Регионарные лимфатические узлы уплотнены, болезненны при пальпации (прощупывании).
- Флегмонозный. Боль становится сильнее, нарастает температура, ухудшается общее состояние, затрудняется дыхание, вплоть до асфиксии.
- Инфильтративный. Определяют значительную инфильтрацию, покраснение, увеличение в объёме и нарушение подвижности поражённого отдела гортани. Часто обнаруживается фибринозный налёт.
- Абсцедирующий — острый ларингит с образованием абсцесса. Проявляется резкими болями при глотании и фонации, которые распространяются на ухо. Также характерно повышение температуры тела и наличие плотного инфильтрата в тканях гортани [7] .
Осложнения острого ларингита
- Жизнеугрожающая обструкция верхних дыхательных путей, требующая неотложного врачебного вмешательства в дыхательные пути, такого как трахеотомия или интубация.
- Распространение воспалительных изменений на здоровые дыхательные пути — трахею, бронхи и лёгкие.
- Хронический ларингит. Развивается из-за повторяющегося острого ларингита или длительных воспалительных процессов в носу, его придаточных пазухах или глотке. Хронический ларингит может негативно повлиять на физическое здоровье, качество жизни, психологическое благополучие и профессиональную деятельность, если не будет должным образом лечиться. Такие пациенты обязательно должны наблюдаться у отоларинголога и фониатра, т. к. практически все хронические ларингиты являются предраковыми состояниями [22][30] .
- Стойкое нарушение голоса, особенно при хроническом ларингите.
- Гнойные осложнения в виде флегмоны шеи и абсцессов [21] .
Диагностика острого ларингита
Диагностика основывается на жалобах пациента на осиплость голоса, лающий кашель и хрипоту. Врач обязательно должен подробно опросить больного и выяснить, есть ли у него одышка, была ли травма незадолго до обращения и др.
Далее следует провести физикальный осмотр и определить, нет ли воспаления соседних участков — миндалин, глотки или носа. Воспаление часто говорит о наличии инфекционного заболевания.
Возможно проведение вокальной оценки с использованием специальных шкал, например шкалы GRBAS:
- Grade — общая тяжесть имеющихся нарушений.
- Roughness — грубость/изломанность голоса.
- Вreathiness — одышка.
- Asthenia — астеничность, слабость голоса.
- Strain — напряжение.
Каждый симптом оценивается отдельно:
- 0 класс — нормально;
- 1 класс — лёгкая степень;
- 2 класс — средняя степень;
- 3 класс — высокая степень.
Есть более простая шкала:
- 1 класс — субъективно нормальный голос;
- 2 класс — лёгкая дисфония;
- 3 класс — умеренная дисфония;
- 4 класс — тяжёлая дисфония;
- 5 класс - афония (полное отсутствие голоса).
Проведение ларингоскопии — внешнего осмотра гортани и дыхательных путей зеркалом.
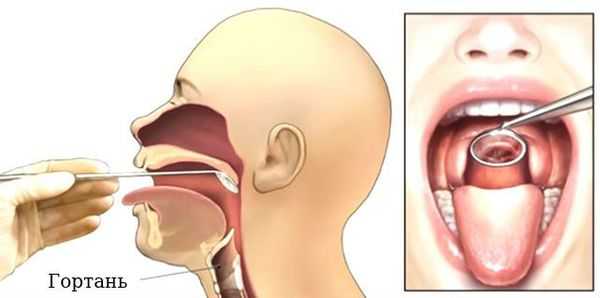
При необходимости используется ларингоскоп — эндоскопический прибор, позволяющий оценить отёк голосовых связок, скопление слизи, покраснение слизистой оболочки гортани и различные образования [17] [18] .
Ларингоскопия обязательна к выполнению, если:
- симптомы сохраняются более трёх недель;
- есть настораживающие признаки, такие как стридор (свистящее, шумное дыхание), курение, потеря веса, нарушение акта глотания [19] ;
- недавняя операция на шее, эндотрахеальная интубация, проведение лучевой терапии.
Жёсткая ларингоскопия (под общим наркозом) проводится в случае подозрения на атипичное поражение (узелки, полипы, предраковые или злокачественные новообразования), а также когда необходима биопсия.
Возможно обнаружение при биопсии гортани эозинофилов (клеток, часто участвующих в реализации аллергического воспаления). В этом случае необходимо проведение комплексного обследования — эндоскопии дыхательных путей в сочетании с аллергологическими тестами и обследованием желудочно-кишечного тракта [20] . У 33 % больных с выявленными эозинофилами в гортани обнаруживали эозинофильный эзофагит — воспаление пищевода с преобладанием эозинофилов.
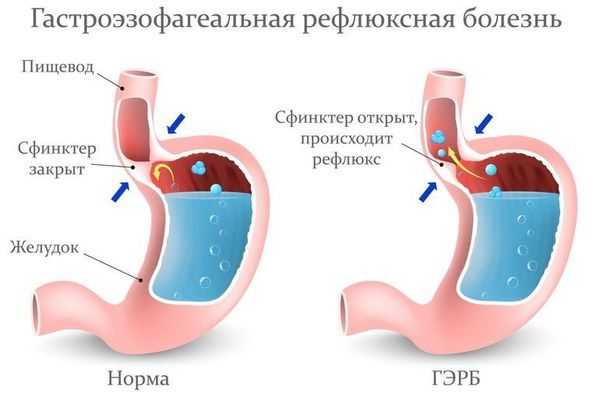
Пациентам с подозрением на ГЭР (гастроэзофагиальный рефлюкс) и ГЭРБ (гастроэзофагеальную рефлюксную болезнь) необходимо проконсультироваться у гастроэнтеролога и провести дообследование (ФГДС и пр.).
Лабораторное обследование назначается по показаниям, чаще всего это клинический анализ крови и анализ на С-реактивный белок для уточнения причины заболевания, возможно проведение аллерготестирования. КТ и МРТ являются вспомогательными методами, используются в случае неясного диагноза.
Лечение острого ларингита
Лечение зависит от причины, выявленной в ходе сбора анамнеза, а также от результата ларингоскопии. Как будет проходить лечение, амбулаторно или стационарно, в каждом случае решается индивидуально. Это напрямую зависит от степени тяжести, длительности заболевания и выраженности дыхательной недостаточности.
Лечение любого ларингита обычно включает в себя гигиену голоса:
- Голосовой отдых (молчание от нескольких часов до нескольких дней, исключая шепот).
- Системное увлажнение — использование в помещениях увлажнителей воздуха. Локальное увлажнение слизистых оболочек — проведение ингаляций физиологическим 0,9 % раствором через небулайзер [24] .

Вирусный ларингит обычно не требует специфического лечения, так как часто проходит самостоятельно через несколько дней. Рутинное назначение антибиотиков для лечения ларингита не рекомендуется [25] .
При появлении острого стенозирующего ларинготрахеита на фоне ОРВИ показано проведение ингаляций суспензией будесонида из расчёта 0,5-2 мг через компрессорный небулайзер [28] .
Чтобы предотвратить пересушивание гортани, рекомендовано обильное питьё, жевательная резинка без сахара. Парацетамол или ибупрофен помогут облегчить боль и сбить высокую температуру. Полоскания горла, таблетки и спреи для местного применения не облегчают болезненность в гортани и будут полезны лишь при сопутствующем фаринготонзиллите. Необходимо избегать всего, что раздражает гортань: сигаретного дыма, кофеина, алкоголя, сухого жаркого воздуха и др.
Лечение бактериального ларингита требует назначения антибиотикотерапии (как местной — ингаляционной, так и системной). Желательно подбирать лекарства после уточнения возбудителя и определения его чувствительности к препаратам.
Лечение грибкового ларингита. Выбор лекарственного средства зависит от возбудителя и его чувствительности, возможно использование нистатина, кетоконазола, флуконазола, итраконазола, амфотерицина B.
Лечение острого аллергического ларингита с анафилаксией должно оказываться немедленно. Доврачебная помощь больному:
- Необходимо убрать причину (аллерген).
- Уложить больного на спину, приподняв ноги, беременных женщин стоит укладывать на левый бок.
- Вызвать неотложную скорую помощь.
- Оценить функцию дыхательных путей, кровообращения и уровень сознания.
- Ввести адреналин внутримышечно, если это необходимо для контроля симптомов и стабилизации артериального давления.
- По возможности наладить венозный доступ и начать инфузионную терапию с помощью физиологического раствора.
- Антигистаминные препараты являются дополнительной терапией.
Лечение рефлюкс-ларингита включает комплекс мероприятий:
- изменение в питании (исключение кислых и других раздражающих продуктов) и образе жизни (отказ от курения и употребления алкоголя);
- налаживание режима дня и отдыха;
- применение антацидных препаратов (снижают кислотность в верхних отделах пищеварительного тракта);
- применение ИПП (ингибитора протонной помпы) один или два раза в день [26] .
Хирургическое лечение не рекомендовано при неосложнённом течении ларингита. Проведение экстренных хирургических вмешательств необходимо при осложнённых формах и жизнеугрожающих состояниях, например при крайне выраженном стенозе гортани, эпиглоттите и абцессе. Проводят трахеостомию или инструментальную коникотомию [27] .
Прогноз. Профилактика
Острый ларингит без осложнений имеет благоприятный прогноз и проходит в течение 1-2 недель. При осложнённых формах (стенозах, гнойных процессах) необходимо оказание экстренной помощи и проведение хирургического лечения для спасения жизни. В некоторых случаях острый ларингит может перейти в хронический из-за индивидуальных особенностей патофизиологии пациента, сопутствующих заболеваний (например, сахарного диабета) или не проведённого своевременно лечения.
Симптомы и лечение болезней гортани
Заболевания гортани в большинстве случаев развиваются вследствие поражения слизистой инфекционными возбудителями или неинфекционными факторами. Помимо гортани происходит поражение голосовых связок, что делает клинические симптомы более выраженными.
Содержание статьи
Вначале разберем, как проявляется ларингит острого или хронического течения. В основе развития воспалительного процесса в слизистой гортани лежит ее поражение вирусными, бактериальными или грибковыми патогенными микроорганизмами. Повышается риск болезней при общем переохлаждении, употреблении большого количества холодных продуктов, напитков, при длительном курении и перенапряжении связок.
Учитывая глубину поражения, различают катаральный, при котором поражается мышечный слой, в также флегмонозный тип (с поражением хрящей, надкостницы). Симптоматически болезнь проявляется:
- недомоганием;
- сухостью, щекотанием и царапающими ощущениями в гортани;
- приступообразным сухим кашлем;
- комком в горле;
- грубым, осиплым голосом;
- болезненностью при глотании.
Болезни гортани при прогрессии приводят к появлению афонии, вследствие чего человек может разговаривать только шепотом. Лихорадка для патологии не характерна. Постепенно сухой кашель приобретает влажный характер.
Заболевание может осложниться стенозом гортани и хронизацией воспалительного процесса.
Особенно опасен ларингит у детей, при котором отечность слизистой в сочетании с узким просветом респираторных путей приводит к удушью и кислородному голоданию.
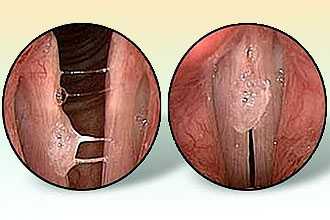
Для диагностики осматривается гортань. Болезни при ларингоскопии проявляются в виде гиперемии, отека слизистой и утолщения связок. На поверхности отмечаются кусочки мокроты, а в случае гриппозного происхождения ларингита визуализируются кровоизлияния. При лабораторном обследовании регистрируется лейкоцитоз с нейтрофилезом (при бактериальном поражении) или лимфоцитозом - при вирусном инфицировании. Для выявления патогенного возбудителя назначается бактериологическое исследование, материал для которого собирается с поверхности ротоглотки.
Повреждение слизистой инфекционными агентами требует назначения антибактериальных, противовирусных или антимикотических средств. Обязательно показан:
Их медикаментов требуется прием отхаркивающих препаратов (Мукалтин) и лекарственных средств, уменьшающих вязкость мокроты (АЦЦ, Амбробене). Для ингаляций разрешается использовать негазированную щелочную воду, Амброксол или Проспан.
Если заболевание подвергается хронизации, симптомы беспокоят человека постоянно, однако с небольшой интенсивностью. Ухудшение состояния наблюдается при обострении патологии.
Специфические ларингиты
Ларингит может быть не только самостоятельным заболеванием, но и проявлением других болезней:
- дифтерии;
- гриппа;
- брюшного типа;
- кори;
- ветрянки;
- коклюша;
- скарлатины;
- рожи;
- сапа;
- афтозного поражения слизистой ротовой полости.
Дифтерийный ларингит
Паралич гортанных нервов происходит вследствие активации палочки Леффлера, которая выделяет дифтерийный токсин. Симптомы на начальной стадии включают проявления катарального фарингита:
- субфебрильная гипертермия;
- бледность кожи;
- недомогание;
- заложенность носа;
- покраснение горла.
В дальнейшем появляются налеты, после чего состояние человека резко ухудшается, развивается фебрильная гипертермия, отмечается изменение голоса. Он становится грубым, шипящим, постепенно появляется кашель, а одышка и шумное дыхание указывают на развитие крупа.
Дифтерия гортани проходит несколько этапов:
- дисфония характеризуется голосовой осиплостью с развитием афонии, а также лающим кашлем;
- диспнотическая стадия развивается на 4 сутки. Из клинических признаков стоит выделить шумное стридорозное дыхание, приступы удушья (при гортанном спазме), бледность и посинение носа, губ, ушей и пальцев;
- терминальная стадия характеризуется тяжелым токсическим шоком с поражением сердечно-сосудистой системы и дыхательного центра. Данная стадия заканчивается летальным исходом.
В диагностике используется ларингоскопия, при которой отмечается гиперемия, отек слизистой, а также белесоватые, серые или зеленые пленки.
Попытки самостоятельного удаления пленок с поверхности слизистой приводят к появлению открытой раны и кровоточивости.
Пленки могут покрывать трахею, что осложняет течение патологии. Диагноз устанавливается на основании результатов бактериологического исследования, при котором выявляются дифтерийные палочки.
Лечение проводится, как только поставлен диагноз.
| Группа лекарств | Название препарата | Действие лекарства |
|---|---|---|
| Сыворотки | Противодифтерийная антитоксическая | Нейтрализация дифтерийного токсина |
| Антибактериальные средства (цефалоспорины, макролиды) | Цефтриаксон, Эритромицин | Блокировка синтеза составляющих бактериальной стенки, а также генетических компонентов, что препятствует размножение патогенных микроорганизмов. |
| Антигистаминные препараты | Супрастин, Эриус | Уменьшают отечность тканей, выработку воспалительной жидкости. |
| Гормональные медикаменты | Гидрокортизон | Стабилизируют клеточные мембраны, предотвращая развитие отека, а также оказываю мощное противовоспалительное действие |
| Дезинтоксикация (внутривенные инфузии, пероральные сорбенты) | Гемодез, Реосорбилакт, Полисорб, Атоксил | Уменьшают концентрацию токсинов в кровеносном русле, ускоряя их выведение, что предупреждает поражение внутренних органов. |
| Барбитураты | Тиопентал | Профилактика гортанного спазма. |
Для ингаляций используются ферменты, гидрокортизон, антибиотики, адреналин и щелочно-маслянные растворы. Помимо асфиксии при прогрессии болезни повышается риск развития абсцесса, пневмонии, полиневрита с нарушением глотания, зрительной функции или движений конечностей.
Гриппозный ларингит
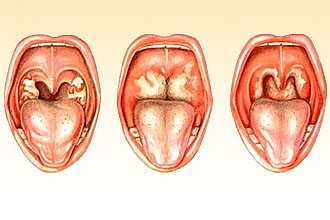
В большинстве случаев гриппозная инфекция локализуется и поражает верхние респираторные пути, особенно гортань. Воспаление проявляется катаральной формой, но при тяжелом течении возможен геморрагический ларингит с подслизистыми кровоизлияниями. Кроме того, при фиброзно-экссудативном типе визуализируются изъязвления слизистой с волокнами фибрина на ее поверхности.
При гриппозном типе ларингита наблюдаются осложнения (абсцесс, флегмона в зоне надгортанника). Причиной развития осложнений являются бактериальные возбудители стрептококкового ряда.
Клинические симптомы представлены:
- выраженным недомоганием;
- суставной ломотой;
- артралгией;
- головной болью;
- фебрильной гипертермией;
- загрудинной болью;
- сухим кашлем, который постепенно приобретает влажный характер.
Начало язвенно-некротической формы проявляется массивным отеком, покраснением слизистой и геморрагическими высыпаниями. Дисфония обусловлена поражением связок и обструктивными процессами в респираторных путях вследствие отечности тканей.
В лечении назначаются противовирусные, жаропонижающие, антигистаминные средства, витамины, муколитики и отхаркивающие лекарства.
Коревой ларингит
Токсическое действие вируса кори отмечается на респираторный тракт. Симптомы представлены появлением зернистости слизистой гортани, экзантемы на кожных покровах, пятнышек на щеках, которые, сливаясь, становятся невидными. Выраженность интоксикации усиливается по мере появления кожной сыпи.
При коревой форме на слизистой щек визуализируются гиперемированные пятна неправильного очертания. При этом гипертермия достигает 38,6 градусов, беспокоит кашель, ринорея и признаки конъюнктивита.
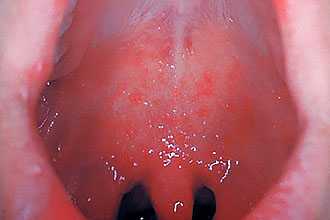
При геморрагическом течении кори выделяется сильный отек, язвенные дефекты, которые местами сливаются, а также островки с пленками.
На этапе высыпаний и прогрессии болезни наблюдается голосовая охриплость, кашель «лающего» характера, провоцирующий загрудинный болевой синдром, а также выделение мокроты.
Из осложнений стоит выделить отек, круп и распространенное гнойное воспаление.
В лечении болезни используются противовирусные средства, противокоревые вакцины и витаминотерапия. Для местного лечебного действия назначаются растворы для полоскания горла.
Ларингит, обусловленный ветряной оспой
Зачастую ларингит при ветрянке имеет катаральный тип, иногда проявляясь язвенной формой. В последнем случае сыпные элементы на слизистой регистрируются одновременно с кожной сыпью в виде пузырьков, предрасполагая возникновению язвенных округлых дефектов.
Осложнения представлены стенозом гортани, распространением воспалительной реакции и гнойного процесса на соседние ткани.
Ларингит при скарлатине
Воспаление гортани при скарлатине иногда остается незамеченным. На фоне язвенно-некротического вида болезни развивается флегмона и перихондрит. При обширном поражении отмечается воспаление трахеи, гортаноглотки и пищевода. Общие симптомы представлены высыпаниями, фебрильной лихорадкой и выраженной интоксикацией. Этому способствует иммунодефицит (ВИЧ), авитаминоз или онкопатология.
Для борьбы с бактериальным возбудителем назначается антибактериальный препарат, например, Амоксициллин, Сумамед или Цефаксим. Местно применяются растворы для полоскания.
Коклюшный ларингит
К наиболее опасным инфекциям относится коклюш, для которого характерен приступообразный кашель. Заболевание развивается вследствие бактериального инфицирования человека воздушно-капельным способом.
Чаще всего коклюш поражает детей в 5-7лет с последующим развитием устойчивой иммунной защиты.
Частые приступы кашля усиливают нарушение мозгового, легочного кровотока, из-за чего органы не получают достаточно кислорода и развивается их дисфункция. После выздоровления еще длительное время сохраняется кашель, обусловленный гиперреактивностью дыхательного центра.
Из клинических признаков следует выделить:
- приступообразный кашель;
- период, предшествующий приступу кашля, для которого характерно беспокойство, першение в горле, загрудинная тяжесть;
- свистящие звуки при дыхании, обусловленные сужением голосовой щели.
Частые приступы приводят к нарастанию респираторной недостаточности, лицо становится одутловатое и отмечается парез голосовых связок. Человека беспокоит охриплость и дисфония. Из осложнений акцентируем внимание на воспалении, отеке легочной ткани, ателектазе, гипертензии и гипоксическом поражении мозга.
Диагностика основана на выявлении инфекционного возбудителя в слизи, выделяемой при кашле. В лечении показано правильное питание, прогулки на свежем воздухе, антибактериальные, муколитические средства для перорального приема или ингаляций.
Нейролептики и седативные препараты назначаются для уменьшения возбудимости кашлевого центра.
Сибиреязвенный ларингит
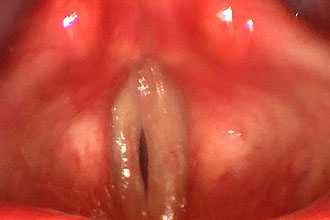
Помимо кожной, легочной, а также кишечной форм патологии выделяют поражение верхних респираторных путей. Инфекционное происхождение болезни делает ее заразной и относит к тяжелым патологиям. В основном поражается лимфатический аппарат и кожные покровы.
Для данной формы ларингита характерен выраженный отек гортанной слизистой и признаки флегмонозного воспаления. Диагноз подтверждается на основании результатов бакисследования.
Лечение основано на введении специфического гамма-глобулина, назначении антибактериальных и гормональных средств. При выраженном поражении гортани может появиться необходимость трахеостомии.
Ларингит при сапе
Заболевание характеризуется развитием сепсиса с формированием гнойных очагов в кожных покровах, слизистых, костно-суставном аппарате и внутренних органах. Патология встречается достаточно редко. В месте проникновения патогенного возбудителя возникает окаймленный багровый бугор, затем пустула, наполненная кровянистым отделяемым.
Язвенные дефекты, которые остаются после вскрытия, покрыты зеленым налетом. Спустя неделю появляются вторичные пустулы и изъязвления с преимущественным расположением на лице. В мышцах возникают абсцессы, а также свищи, через которые выводится наружу гной. Кроме того, пациента беспокоит:
- гектическая лихорадка;
- миалгия;
- цефалгия;
- обильное потоотделение;
- диспепсические расстройства.
В диагностике используется рентгенография, где обнаруживаются признаки мелкоочаговой пневмонии. При пальпации живота выявляется спленомегалия. Картина ларингоскопии представлена глубокими болезненными язвенными дефектами, которые нарушают глотание. Подтверждение диагноза проводится на основании серологического, микроскопического и бактериологического исследований.
В лечении применяются антибактериальные средства, витаминотерапия, антигистаминные и дезинтоксикационные препараты.
Травматическое повреждение
В зависимости от действия травматического фактора различают наружные, а также внутренние травмы гортани. Опасность патологического состояния заключается в получении сочетанной травмы (трахея, глотка), что приводит к нарушению дыхания, кровотечению и летальному исходу.
Какие бывают, согласно классификации, травмы гортани? Итак, различают проникающие, непроникающие, колотые, резанные, термические, пулевые, тупые и химические виды.
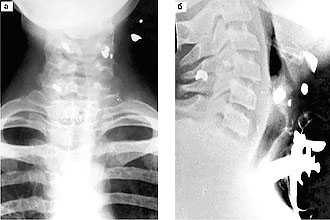
Травмы гортани проявляются нарушением респираторной функции, которая развивается сразу после воздействия травматического фактора или из-за инфильтрации, отека и формирования гематомы в тканях.
- нарушение голоса;
- расстройство глотания;
- болевой синдром;
- кашель;
- кровотечение, кровохарканье.
Травмы гортани диагностируются на основании результатов рентгенологического, ларингоскопического исследования, УЗИ и компьютерной томографии.
Лечебная тактика определяется после установления тяжести травмы гортани. Пациенту необходима кислородотерапия, обеспечение проходимости респираторных путей для адекватного поступления кислорода, постановка назогастрального зонда для питания, а также проведение инфузионной терапии.
Медикаментозное лечение включает использование антибактериальных, обезболивающих, противовоспалительных и противоотечных средств. Ингаляторно вводятся гормональные и антибактериальные лекарства. При необходимости проводится хирургическое вмешательство.
Аллергический ларингит
Неинфекционное поражение слизистой обусловлено развитием аллергической реакции местного или системного характера. Заболевание развивается вследствие контакта слизистой с пылью, шерстью, пухом или пыльцой.
Острая форма наблюдается при кратковременном воздействии провоцирующего фактора, после чего симптомы удается купировать в ближайшие часы. Что касается хронического течения, оно сопровождается длительным сохранением клинических признаков аллергии, несмотря на проводимую терапию.
Из клинических симптомов выделяют:
- трудности при глотании;
- затрудненное дыхание;
- голосовую осиплость;
- присутствие комка в горле;
- сухость, першение;
- приступ кашля;
- боль при глотании;
- ринорея, насморк.
При тяжелой степени аллергии повышается риск удушья из-за уменьшения просвета респираторных путей на фоне массивного отека тканей.
В диагностике используется ларингоскопия, аллергопробы и иммунологические исследования. В лечении применяются гормональные, антигистаминные препараты, щелочные ингаляции и спазмолитики. Вне обострения проводятся аллергопробы для установления причины болезни и предупреждения ее повторного развития. Обязательным условием в лечении является устранение провоцирующего фактора, иначе симптомы будут сохраняться, только меньшей интенсивности.
При вторичном инфицировании показана антибиотикотерапия, прием жаропонижающих, муколитических средств, а также полоскания антисептическими растворами.
Независимо от причины развития ларингита лечение должно проводиться своевременно. Это позволит предупредить осложнения и уберечь окружающих людей от инфицирования.
Функциональный парез гортани
Функциональный парез гортани — снижение голосообразующей функции гортани, обусловленное нарушениями в работе центральной нервной системы. Функциональный парез гортани проявляется шепотной речью или полной афонией, которая пропадает при плаче, смехе или кашле. Наблюдаются общие симптомы: расстройство сна, головная боль, раздражительность и психическая неуравновешенность, тревожность. Кроме полного обследования нервно-мышечного аппарата гортани (ларингоскопия, рентгенография и КТ гортани, электромиография гортанных мышц, исследование голосовой функции), для диагностики функционального пареза гортани необходима консультация невролога и психотерапевта с проведением психологического тестирования пациента. Лечение функционального пареза гортани проводится с применением антидепрессантов, транквилизаторов, седативных средств, нейролептиков, психотерапевтических методик и физиотерапии.
Общие сведения
Особенностью функционального пареза гортани, отличающей его от других парезов гортани, является отсутствие какого-либо морфологического субстрата заболевания. Нарушения, лежащие в основе функционального пареза гортани, носят исключительно функциональный характер, что обуславливает зачастую приходящий характер симптомов и внезапное выздоровление пациентов. Наиболее часто в отоларингологии функциональный парез гортани наблюдается у молодых женщин с нестабильной (лабильной) нервной системой. Он может возникать внезапно на фоне стрессовой ситуации или являться следствием предшествующего воспалительного заболевания гортани.
Причины функционального пареза гортани
Функциональный парез гортани связан с нарушением происходящих в коре головного мозга процессов торможения и возбуждения. Его причиной могут стать сильные психо-эмоциональные переживания, острые и хронические стрессы, черепно-мозговая травма, невротические изменения личности после перенесенного геморрагического или ишемического инсульта, операции на головном мозге. Часто функциональный парез гортани возникает на фоне истерии, неврастении, психопатии, вегето-сосудистой дистонии. У лиц с невротическими расстройствами функциональный парез гортани может развиваться при протекающих в носоглотке и гортани инфекционно-воспалительных процессах: фарингите, ларингите, ларинготрахеите, ложном крупе.
Симптомы функционального пареза гортани
Основным симптомом функционального пареза гортани является шепотная речь. Может отмечаться полное отсутствие голоса, так называемая «мнимая афония». При этом во время смеха, плача или кашля голос пациента становится звучным. В некоторых случаях функционального пареза гортани наблюдается усиление звучности голоса в период, когда пациент сильно увлечен каким-то делом или отвлечен наблюдением происходящего рядом с ним необычного события.
У мнительных пациентов и невротиков функциональный парез гортани проявляется длительным сохранением нарушений голоса на фоне полного выздоровления после перенесенной ангины, ОРВИ, гриппа или другой инфекции верхних дыхательных путей. Такие пациенты склонны считать, что их недостаточно и неправильно лечили, что у них какое-то тяжелое заболевание, которое не могут диагностировать.
Как правило, пациенты с функциональным парезом гортани предъявляют жалобы на неприятные ощущения в горле и гортани: боль, скрежет, першение, щекотание, скопление слизи, чувство комка в горле, охриплость. Нередко при функциональном парезе гортани имеются и общие жалобы невротического характера: головная боль, нарушения сна, раздражительность, эмоциональная неустойчивость, тревожность, повышенная психическая утомляемость. Могут наблюдаться головокружения, диспепсические явления, запоры и поносы, тахикардия, артериальная гипертензия, вегето-сосудистые кризы. Типична яркая эмоциональная окраска жалоб. Возможна канцерофобия (боязнь рака гортани), неверие в свое выздоровление.
Функциональный парез гортани может принимать длительное и упорное течение, особенно при продолжающемся воздействии спровоцировавшего его психогенного фактора. Зачастую наблюдается внезапное исчезновение функционального пареза гортани. Как правило, это происходи после неожиданного испуга или сильного эмоционального переживания по поводу какого-то радостного события. Известны случаи, когда выздоровление наступало после продолжительного и крепкого сна.
Диагностика функционального пареза гортани
В первую очередь отоларингологу необходимо дифференцировать функциональный парез гортани от нейропатического пареза гортани, связанного с поражением иннервирующих гортань нервов, и от миопатического пареза гортани, причиной которого являются патологические изменения во внутренних мышцах гортани. Заподозрить функциональный парез гортани помогает анамнез заболевания, в котором, как правило, имеются указания на недавно перенесенную стрессовую ситуацию; анамнез жизни пациента, указывающий на его склонность к психогенным реакциям; правильно составленный психологический портрет пациента (эмоциональная лабильность, невротическая окраска жалоб и т. п.).
Диагноз функционального пареза гортани устанавливается только после исключения его миопатической или нейропатической природы, что требует полного обследования пациента. В перечень необходимых исследований при подозрении на функциональный парез гортани входят: консультация врача-фониатора, психотерапевта, невролога, эндокринолога; эндоскопия гортани и фарингоскопия; исследование фонации (стробоскопия, фонетография, электроглоттография, время максимальной фонации); электромиография мышц гортани; рентгенологическое исследование или компьютерная томография гортани. Обязательно проводится психологическое тестирование, в ходе которого оценивают самочувствие, психическую активность, настроение, комфортность, напряженность пациента и другие параметры.
Лечение функционального пареза гортани
Большую роль в терапии функционального пареза гортани играет лечение основного заболевания (истерии, неврастении, психопатии и пр.), которое проводится психоневрологами, психотерапевтами или психиатрами. По показаниям применяются седативные средства, антидепрессанты, транквилизаторы и нейролептики. Проводятся сеансы психотерапии, аутогенные тренировки, физиотерапевтические процедуры: электросон, общие лечебные ванны (фитованна, ароматическая и магнитная ванна), рефлексотерапия (акупрессура, магнитопунктура, лазеропунктура, лазерная краниопунктура), массаж (нейроседативный, ароматерапевтический, фитомассаж).
Важным моментом в лечении функционального пареза гортани является соблюдение правильного режима дня, исключение физических и психических нагрузок, витаминизированное питание. Зачастую благоприятный эффект на психическое состояние пациента оказывает перемена обстановки: поездка в отпуск, санаторно-курортное лечение.
Читайте также:
