Синдром Ашермана: причины, симптомы и лечение
Добавил пользователь Алексей Ф. Обновлено: 08.01.2026
Синдром Ашермана, или внутриматочные синехии — это патологическое состояние, характеризующееся образованием спаек и выростов эндометрия с его склерозом и фиброзом. Заболевание известно также как синдром Фритча, травматическая атрофия эндометрия или склероз эндометрия. Заболевание названо в честь гинеколога, подробно описавшего и исследовавшего данную патологию, Джозефа Ашермана. Впервые синдром был описан в 1894 году немецким врачом-гинекологом — Генрихом Фритчем.
Классификация синдрома Ашермана
В зависимости от степени повреждения базального слоя эндометрия спайки могут быть разного характера и протяжённости. В основном выделяют 3 степени тяжести заболевания:
- лёгкая степень: сращения состоят из тонкой ткани базального слоя, легко разрушаются при контакте с рабочей частью эндоскопа, занимают менее 25% полости матки;
- средняя степень: сращения фиброзно-мышечные, прочно спаяны со слизистой оболочкой матки, занимают большую часть полости матки;
- тяжёлая степень: сращения плотные, состоят из склерозированной соединительной ткани, заполняют более 75% полости матки, блокируют устья маточных труб, дно матки.
Заболеваемость
Синдром Ашермана возникает у женщин всех рас с одинаковой частотой. После выскабливания полости матки у родивших женщин риск возникновения заболевания составляет 25%. Неразвивающаяся, или замершая беременность, чаще приводит к возникновению данной патологии и составляет до 30% случаев. При обычном выкидыше с задержкой частей плодных оболочек и последующего выскабливания риск заболевания не превышает 7%.
Чем больше период задержки плодных оболочек после родов или выкидыша, тем выше вероятность возникновения заболевания. Также имеет значение число процедур: после однократного выскабливания риск составляет 16%, а 3 и более процедуры увеличивают вероятность возникновения синдрома Ашермана до 32%.
Внутриматочные синехии и беременность
При синдроме Ашермана серьёзно страдает репродуктивная функция. Из-за синехий облитерируется полость матки и нарушается проходимость маточных труб. В тяжёлых случаях вся полость матки перекрыта сращениями, стенки слипаются, что приводит к невозможности зачатия и имплантации эмбриона. Более того, эндометрий теряет способность отвечать на циклические колебания уровня эстрогенов, в результате чего возникает вторичное бесплодие и возможна аменорея, то есть отсутствие менструаций.
Синехии в области шейки матки приводят к скоплению и задержке менструальных выделений в полости матки. Об этом свидетельствуют боли и скудные выделения во время менструации (олигоменорея). Возможные нарушения менструального цикла обычно свидетельствуют о тяжёлой форме заболевания.
В зависимости от тяжести заболевания эффект на репродуктивную функцию может варьировать от осложнённого течения беременности до повторяющихся спонтанных абортов, выкидышей и вторичного бесплодия. Возможны преждевременные роды, разрыв матки на поздних сроках, истинное приращение плаценты и другие патологии беременности.
Причины образования внутриматочных синехий
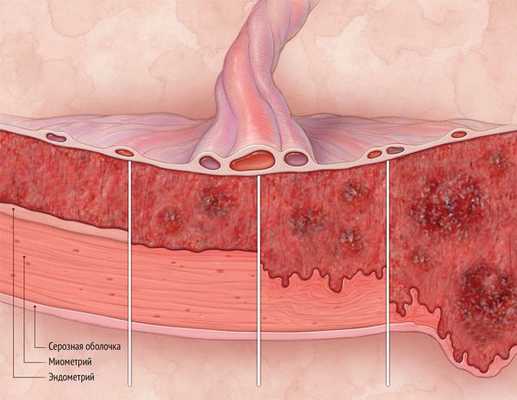
Матка — полый мышечный орган, состоящий из 3 слоёв. Снаружи она покрыта брюшиной. Стенка матки образована гладкомышечной тканью. Полость матки выстилает эндометрий, который состоит из поверхностного функционального и глубокого базального слоёв. Эндометрий под действием женских половых гормонов претерпевает циклические изменения, зависящие от фазы менструального цикла. Ближе к фазе овуляции, когда вероятность зачатия наиболее высока, слизистая оболочка матки утолщается. В клетках эндометрия идёт активный синтез питательных и биологически активных веществ. При попадании оплодотворённой яйцеклетки происходит имплантация — погружение эмбриона в толщу слизистой оболочки матки. Контакт оболочек эмбриона с нормальным эндометрием — вот важное условие для успешного начала беременности. Если беременность не наступила, функциональный слой полностью отторгается во время менструации. С началом нового цикла он начинает нарастать заново, регенерируя с помощью стволовых клеток базального слоя.
Внутриматочные синехии — это выросты, или спайки, склерозированного эндометрия, нарушающие нормальную анатомию и физиологию слизистой оболочки матки.
Основной причиной синдрома Ашермана является повреждение и травма базального слоя в ходе выполнения гинекологических процедур (дилатация полости матки, лечебно-диагностическое выскабливание полости матки, кесарево сечение, операции на матке). Реже внутриматочные синехии образуются после эндометрита — воспаления слизистой оболочки матки.
Симптомы синдрома Ашермана
Клиника синдрома Ашермана обычно не влияет на общее состояние и самочувствие больных. Основные симптомы связаны со спаечным процессом и его влиянием на функцию репродуктивной системы. Среди них можно выделить:
- Альгодисменорея, то есть расстройства менструальной функции: болезненные длительные обильные или скудные месячные.
- Олигоменорея, гипоменорея, в тяжёлых случаях аменорея: уменьшение количества и длительности менструаций.
- Гематометра, или гематосальпингс — скопление менструальных выделений в полости матки или маточных труб из-за сращений в области шейки матки, блокирующих цервикальный канал. В результате возможен выраженный болевой синдром, возникающий во время менструации. Попадание крови через маточные трубы в брюшную полость вызывает сильные боли, напоминающие картину острого живота.
- Привычное невынашивание беременности, повторные выкидыши без причин, вторичное бесплодие.
Синдрому Ашермана может сопутствовать эндометриоз (аденомиоз) различной степени тяжести. Эндометриоз — эктопический рост функционального слоя эндометрия вне полости матки. Такая комбинация ухудшает прогноз и перспективы лечения и сильнее влияет на репродуктивную функцию.
Диагностика синдрома Ашермана
В основном для диагностики используются инструментальные методы исследования, позволяющие визуализировать полость матки изнутри. Для поиска в нужном направлении необходимо учитывать данные акушерского анамнеза — число беременностей, родов, абортов и других медицинских процедур.
УЗИ традиционно считается самым доступным и неинвазивным методом исследования органов малого таза. Более информативным вариантом сонографии является трансвагинальное ультразвуковое исследование. Для точной диагностики необходимо проводить исследование в разных фазах менструального цикла.
Золотым стандартом диагностики внутриматочных синехий является эндоскопическое исследование полости матки или гистероскопия. В полость матки через цервикальный канал вводится эндоскоп, что позволяет видеть состояние эндометрия в режиме реального времени на мониторе. Кроме того, диагностическая гистероскопия может предшествовать непосредственному эндоскопическому вмешательству с целью удаления сращений. Это лучший способ оценить степень распространённости процесса и определить характер спаек и возможность их удаления.
В некоторых случаях проводится гистеросальпингография. Этот метод в основном применяется для оценки проходимости маточных труб.
Результаты исследования необходимо сочетать с клиникой, предыдущими попытками лечения и акушерским анамнезом, что позволяет прогнозировать результаты и эффективность лечения.
Лечение синдрома Ашермана (внутриматочных синехий)
Легкая и средняя степень тяжести заболевания обычно хорошо поддаётся лечению. В тяжёлых случаях синдром Ашермана и возникающее бесплодие можно преодолеть только с помощью суррогатного материнства. В некоторых случаях (при расположении синехий на ограниченном участке матки) эффективно экстракорпоральное оплодотворение.
Удаление (диссекция) синехий проводится методом оперативной гистероскопии. Метод не требует общего наркоза и не имеет осложнений, характерных для обычных операций. Через каналы в эндоскопической установке можно провести микроинструменты. Удаление и рассечение синехий микроножницами проводится с осторожностью из-за вероятности нанесения дополнительных травм. Особую опасность представляет перфорация стенки матки во время проведения операции. Технически это нелёгкая операция. В тяжёлых случаях синехии заполняют всю полость матки и плотно сращены со стенками, а при рассечении кровоточат.
Высок процент рецидивов. У части больных после оперативного лечения вновь возникают внутриматочные сращения. Для профилактики рецидива в полость матки после операции вводят гелеобразные наполнители, препятствующие контакту стенок и образованию спаек. Средняя частота возникновения рецидива после оперативного лечения — 28%.
В послеоперационный период назначают антибиотики для профилактики инфекционных осложнений. Медикаментозное лечение в послеоперационный период обязательно дополняют гормональной терапией. Циклическое назначение эстрогенов и прогестинов проводят для стимуляции роста эндометрия.
Через некоторое время после операции проводят повторную гистероскопию для оценки результатов лечения и своевременной диагностики рецидива.
Прогноз при лечении синдрома Ашермана
Средние показатели эффективности лечения коррелируют с частотой наступления беременности. При лёгкой степени заболевания беременность наблюдается у 93% пациенток, при средней — у 78%. Лечение тяжёлой степени синдрома Ашермана даёт возможность забеременеть 57% женщин. Однако рождение здорового ребёнка наблюдается в 81, 66 и 32%% случаев соответственно тяжести заболевания.
Возраст пациенток также имеет прогностическое значение. 66% женщин моложе 35 лет, имеющие тяжёлую степень синдрома Ашермана, способны зачать ребёнка после лечения. Однако у женщин старше 35 этот показатель не превышает 24%.
Профилактика синдрома Ашермана
Выскабливание полости матки острой гинекологической кюреткой или вакуумная аспирация — это процедуры, проводящиеся практически вслепую, врач во время манипуляций полагается только на свои ощущения. Ткани эндометрия под действием эстрогенов при беременности мягкие и легко травмируются. В результате лечебное или диагностическое выскабливание практически всегда сопровождается повреждением базального слоя эндометрия в той или иной степени.
Альтернативой выскабливанию при абортах или выкидышах является применение лекарственных препаратов для стимуляции родовой деятельности (терапевтический аборт). Однако эффективность данного метода 80-85%. В 10-15% случаях после терапевтического аборта происходит задержка частей плодных оболочек, что вновь требует проведение выскабливания.
Возможно, безопасность и эффективность лечебно-диагностического выскабливания полости матки можно увеличить, если проводить процедуру под контролем УЗИ.
Болезнь Шейермана-Мау ( Юношеский кифоз )
Болезнь Шейермана-Мау - это заболевание, при котором наблюдается прогрессирующее кифотическое искривление позвоночного столба. Возникает в пубертатном возрасте, одинаково часто встречается у мальчиков и девочек. На ранних стадиях симптоматика стертая. В последующем появляются боли и видимая деформация позвоночника - сутулая круглая спина, в тяжелых случаях возможен горб. В отдельных случаях развиваются неврологические осложнения. Для подтверждения диагноза выполняют рентгенографию, КТ и МРТ. Лечение обычно консервативное, при тяжелых деформациях проводятся хирургические вмешательства.
МКБ-10
Общие сведения
Причины
Точные причины болезни Шейермана-Мау неизвестны. Большинство специалистов считают, что существует генетическая предрасположенность к развитию этого заболевания. Наряду с этим, в качестве пусковых моментов рассматриваются травмы в период интенсивного роста, остеопороз позвонков, избыточное развитие костной ткани в заднем отделе позвонков, некроз замыкательных пластинок позвонков и нарушение развития мышц спины. Предрасполагающим фактором являются неравномерные сдвиги гормонального баланса и обмена веществ в пубертатном периоде.
Патанатомия
Человеческий позвоночник имеет четыре естественных изгиба: поясничный и шейный отделы изогнуты вперед (лордозы), крестцовый и грудной - назад (кифозы). Эти изгибы появились в результате приспособления к вертикальному положению тела. Они превращают позвоночник в своеобразную пружину и позволяют ему без вреда переносить разнообразные динамические и статические нагрузки. Углы изгибов в норме составляют 20-40 градусов. Позвоночник состоит из множества отдельных костей (позвонков), между которыми расположены эластичные межпозвонковые диски. Позвонки состоят из тела, дужки и отростков. Массивное тело берет на себя нагрузку, дужка участвует в образовании позвоночного канала, а отростки соединяют позвонки между собой.
В норме тела позвонков имеют почти прямоугольную форму, их задние и передние отделы примерно равны по высоте. При болезни Шейермана-Мау несколько грудных позвонков уменьшаются по высоте в передних отделах, приобретают клиновидную форму. Угол грудного изгиба увеличивается до 45-75 градусов. Спина становится круглой. Нагрузка на позвоночник перераспределяется. Ткань межпозвонкового диска «продавливает» замыкательную пластинку и выпячивается в тело ниже- или вышележащего позвонка, образуются грыжи Шморля. Связки, удерживающие позвонки, компенсаторно утолщаются, что еще больше затрудняет восстановление и дальнейший нормальный рост позвонков. Форма грудной клетки меняется, что может приводить к сдавливанию внутренних органов.
Классификация
В травматологии и ортопедии различают следующие стадии болезни Шейермана-Мау:
С учетом уровня поражения различают:
- Грудную форму. Выявляется поражение нижних и средних грудных позвонков.
- Пояснично-грудную форму. Поражаются верхние поясничные и нижние грудные позвонки.
Симптомы
Первые проявления болезни Шейермана-Мау появляются в период полового созревания. Как правило, пациент в этот период жалоб не предъявляет. Патология обнаруживается случайно, когда родители замечают, что ребенок начал сутулиться и у него ухудшилась осанка. Примерно в это время больной начинает отмечать неприятные ощущения в спине, возникающие после продолжительного пребывания в положении сидя. Иногда возникают неинтенсивные боли между лопатками. Подвижность позвоночника постепенно ограничивается.
Со временем деформация позвоночника становится все более заметной. Возникает выраженная сутулость, в тяжелых случаях образуется горб. Интенсивность болевого синдрома возрастает, ребенок отмечает постоянную тяжесть и быструю утомляемость спины при нагрузках. Боли усиливаются под вечер и при поднятии тяжестей. При значительном искривлении позвоночника возможно нарушение функций легких и сердца. В отдельных случаях возникает подострое или острое сдавление спинного мозга, сопровождающееся парестезиями, нарушениями чувствительности и движений конечностей.
Диагностика
Врач опрашивает пациента с подозрением на болезнь Шейермана-Мау, выясняя жалобы, историю развития патологии и семейный анамнез (были ли случаи заболевания в семье). Ведущим методом инструментальной диагностики является рентгенография позвоночника. На рентгенограммах определяется характерная картина: увеличение угла грудного кифоза более 45 градусов, клиновидная деформация трех и более грудных позвонков и грыжи Шморля. Для выявления неврологических нарушений назначают консультацию невролога. При наличии таких нарушений пациента направляют на МРТ позвоночника и КТ позвоночника для более точной оценки состояния костных и мягкотканных структур. Также может быть назначена электромиография. Межпозвонковая грыжа является показанием к консультации нейрохирурга. При подозрении на нарушения функции органов грудной клетки необходима консультация пульмонолога и кардиолога.
Лечение болезни Шейермана-Мау
Лечением занимаются врачи-ортопеды и вертебрологи. Терапия длительная, комплексная, включает в себя ЛФК, массаж и физиотерапевтические мероприятия. При этом решающее значение в восстановлении нормальной осанки имеет специальная лечебная гимнастика. В течение первых 2-3 месяцев упражнения нужно делать ежедневно, в последующем - через день. Выполнение комплекса упражнений занимает от 40 мин. до 1,5 часов. Необходимо помнить, что при нерегулярных занятиях лечебный эффект резко снижается.
ЛФК для устранения кифоза и восстановления осанки включает в себя 5 блоков: укрепление мышц грудного отдела позвоночника, укрепление мышц ягодиц, расслабление мышц поясницы и шеи (при кифозе эти мышцы постоянно находятся в состоянии повышенного тонуса), растяжение грудных мышц, дыхательные упражнения. Занятия обычной физкультурой также полезны, однако физическая активность должна быть целенаправленной, продуманной с учетом противопоказаний и возможных последствий.
Так, при болезни Шейермана-Мау противопоказаны занятия с отягощениями более 3 кг для женщин и более 5 кг для мужчин. Не рекомендуется накачивать грудные мышцы, поскольку они начинают «стягивать» плечи вперед. Нельзя заниматься «прыжковыми» видами спорта (баскетбол, волейбол, прыжки в длину и т. д.), поскольку интенсивная одномоментная нагрузка на позвоночник может спровоцировать образование грыж Шморля. Плавание полезно при правильной технике (когда задействуются мышцы не только груди, но и спины), поэтому лучше взять несколько уроков у инструктора.
Кроме того, пациентам с болезнью Шейермана-Мау рекомендуют подобрать правильную мебель для работы, сна и отдыха. Иногда необходимо носить корсет. Медикаментозное лечение обычно не требуется. Прием препаратов для укрепления скелета (кальцитонин) показан в крайних случаях - при выраженной деформации позвонков и крупных грыжах Шморля. Нужно учитывать, что подобные препараты имеют достаточно большой список противопоказаний (в том числе по возрасту), могут провоцировать кальцификацию связок и образование камней в почках, поэтому их следует принимать только по назначению врача.
Показаниями к хирургическим вмешательствам при болезни Шейермана-Мау являются угол кифоза более 75 градусов, стойкие боли, нарушение работы органов дыхания и кровообращения. В ходе операции в позвонки имплантируются металлические конструкции (винты, крючки), позволяющие выравнивать позвоночник при помощи специальных стержней.
1. Болезнь Шейермана. Клинические рекомендации/ Общероссийская общественная организация Ассоциация травматологов-ортопедов России - 2015
Внутриматочные синехии ( Синдром Ашермана )
Внутриматочные синехии (синдром Ашермана) - внутриматочные спайки, ведущие к полной или частичной облитерации полости матки. При внутриматочных синехиях наблюдается гипоменструальный синдром или аменорея, альгодисменорея, нарушение детородной функции (невынашивание беременности, бесплодие), иногда развивается гематометра. Синдром Ашермана диагностируется с помощью УЗИ, гистероскопии, УЗ-гистеросальпингоскопии, гормональных проб. Лечение заключается в гистероскопическом рассечении синехий, проведении циклической гормонотерапии. Прогноз в отношении последующего деторождения обусловлен выраженностью и распространенность внутриматочных синехий.
Внутриматочные синехии представляют соединительнотканные сращения, спаивающие между собой стенки матки и вызывающие ее деформацию. При наличии синехий нормальный эндометрий подвергается атрофической трансформации. Внутриматочные синехии приводят к расстройству менструальной функции, создают механические препятствия для продвижения сперматозоидов, ухудшают условия для имплантации плодного яйца. Отсюда следуют основные проявления синдрома Ашермана - гипоменорея, вторичная аменорея, самопроизвольные аборты, бесплодие.
В гинекологии развитие внутриматочных синехий связывают с воздействием инфекционных, травматических агентов и нейровисцеральных факторов. Наиболее частой причиной синдрома Ашермана служат предшествующие механические травмы базального эндометрия. Травмирование эндометрия может происходить вследствие хирургического прерывания беременности, использования внутриматочных контрацептивов, диагностических выскабливаний полости матки при маточных кровотечениях или полипах эндометрия, операций на полости матки (миомэктомии, метропластики, конизации шейки матки). Повреждение эндометрия может усугубляться присоединением инфекции во время раневой фазы с развитием эндометрита.
Развитию внутриматочных сращений может способствовать генитальный туберкулез, диагноз которого подтверждается при биопсии эндометрия или бактериологическом исследовании менструальных выделений. Также негативное влияние на эндометрий оказывают внутриматочные инстилляции, лучевая терапия по поводу опухолей матки и яичников. Нередко образование внутриматочных синехий происходит на фоне предшествовавшей замершей беременности, т. к. остатки тканей плаценты стимулируют активность фибробластов и раннее формирование коллагена до регенерации эндометрия.
Классификация внутриматочных синехий
По типу гистологического строения выделяют 3 группы внутриматочных синехий. Пленочные сращения обычно состоят из клеток базального эндометрия, легко поддаются рассечению наконечником гистероскопа и соответствуют легкой форме синдрома Ашермана. При средней степени внутриматочные синехии фиброзно-мышечные, крепко спаяны с эндометрием, при рассечении кровоточат. Тяжелая форма синдрома Ашермана характеризуется плотными, соединительнотканными внутриматочными синехиями, которые с трудом подаются рассечению.
По степени вовлеченности полости матки и распространенности внутриматочных синехий выделяют 3 степени синдрома Ашермана. При I степени в патологический процесс вовлекается менее 25% полости матки, синехии тонкие, не распространяются на дно матки и устья труб. При II степени заболевания синехии занимают от 25% до 75% полости матки, слипание стенок отсутствует, отмечается частичная облитерация дна и устья маточных труб. III степени синдрома Ашермана соответствует вовлечение практически всей полости матки (>75%).
Оперативная гинекология использует международную европейскую классификацию Ассоциации гинекологов-эндоскопистов, согласно которой выделяется пять степеней внутриматочной патологии. В основу классификации положены данные гистероскопии и гистерографии, учитывающие состояние внутриматочных синехий, их протяженность, наличие окклюзии в устьях труб, степень повреждения эндометрия.
Первая степень синдрома Ашермана характеризуется наличием тонких и нежных внутриматочных синехий, которые легко разрушаются при контакте, свободными устьями фаллопиевых труб. При второй степени синдрома Ашермана выявляется плотная одиночная спайка, соединяющая изолированные части полости матки; синехия не разрушается при контакте с концом гистероскопа; устья маточных труб просматриваются. Возможен вариант локализации синехий в зоне внутреннего маточного зева при неизмененных верхних отделах полости матки.
Третьей степени синдрома Ашермана соответствует наличие плотных множественных синехий, соединяющих отдельные части полости матки, и односторонней облитерации устья маточной трубы. При четвертой степени синдрома Ашермана выявляются плотные обширные внутриматочные синехии, частичная окклюзия полости матки и устьев обеих труб. Пятая степень сочетает в себе обширные процессы фиброзирования и рубцевания эндометрия с явлениями I или II, III или IV степени синдрома Ашермана, а также гипоменореей или аменореей.
Симптомы внутриматочных синехий
В зависимости от степени выраженности внутриматочных синехий может развиваться гипоменструальный синдром или вторичная аменорея. При облитерации нижних отделов матки при функциональной сохранности эндометрия в ее верхних отделах, может отмечаться формирование гематометры.
Значительно выраженные внутриматочные спайки при недостатке функционирующего эндометрия препятствуют имплантации плодного яйца; облитерация труб делает невозможным процесс оплодотворения. Поэтому внутриматочные синехии часто сопровождаются невынашиванием беременности или бесплодием. Кроме того, даже наличие слабо выраженных внутриматочных синехий нередко становится причиной неэффективности экстракорпорального оплодотворения.
Диагностика внутриматочных синехий
У большинства женщин с синдромом Ашермана нарушению менструальной и репродуктивной функций предшествуют аборты, выскабливания эндометрия, другие внутриматочные манипуляции, перенесенный эндометрит. Данные гинекологического исследования при внутриматочных синехиях неспецифичны.
УЗИ малого таза при синдроме Ашермана малоинформативно; эхоскопическая картина может быть представлена нерегулярными конурами эндометрия, в случае гематометры - анэхогенным образованием в полости матки. Проведении гистеросальпингоскопии позволяет более четко определять наличие внутриматочных сращений.
Наиболее полная картина представляется при выполнении гистеросальпингографии и гистероскопии. Гистеросальпингография выявляет одиночные либо множественные дефекты наполнения, имеющие лакунообразную форму и различные размеры. При плотных множественных внутриматочных синехиях полость матки на рентгенограмме выглядит многокамерной, с мелкими, соединяющими отдельные камеры протоками. Однако нередко гистеросальпингография сопровождается ложноположительными результатами из-за наличия в матке слизи, искривлений, обрывков эндометрия. При эндоскопической гистероскопии внутриматочные синехии определяются как белесоватые бессосудистые тяжи разной плотности и длины, соединяющие стенки матки, обнаруживается облитерация или деформация полости матки.
Для синдрома Ашермана характерны отрицательные гормональные пробы - отсутствие менструальноподобного кровотечения в ответ на назначение эстрогенов и прогестерона. В ряде случаев в диагностике внутриматочных синехий помогает проведении Пайпель-биопсии с исследованием образцов тканей, что исключает риски дополнительной травматизации эндометрия. Уровень гонадотропных и половых гормонов не изменен, поэтому аменорея при синдроме Ашермана характеризуется как нормогонадотропная.
Лечение внутриматочных синехий
Целью лечебных мероприятий при синдроме Ашермана служит малотравматичное устранение внутриматочных сращений, восстановление нормальной менструальной функции и фертильности. При внутриматочных синехиях первым этапом показано проведение операционной гистероскопии с целью рассечения спаек под визуальным контролем. Разделение синехий в зависимости от их плотности производится корпусом гистероскопа, эндоскопическими ножницами, щипцами, гистерорезектоскопом, лазером. Для исключения перфорации матки используется контроль с помощью УЗИ или лапароскопии.
После операционного этапа пациентке с синдромом Ашермана назначается циклическая гормонотерапия эстрогенами и гестагенами, направленная на стимуляцию восстановления эндометрия и его циклической трансформации. Назначение комбинированной оральной контрацепции при внутриматочных синехиях исключается, поскольку данная группа препаратов способствует атрофическим изменениям эндометрия. При инфекционной этиологии синдрома Ашермана производится бактериологическое исследование мазков и материалов вакуумной биопсии, проводится антибактериальная терапия.
Прогноз и профилактика внутриматочных синехий
Дальнейшие перспективы после трансцервикального рассечения внутриматочных синехий зависят от протяженности и распространенности сращений, степени облитерации полости матки. Наихудший прогноз в отношении восстановления менструаций и фертильности имеют женщины с внутриматочными синехиями туберкулезного генеза.
После рассечения синехий в будущем не исключается их повторное образование. После наступления беременности у пациенток сохраняется высокая вероятность самопроизвольного прерывания беременности, замершей беременности, предлежания плаценты, преждевременных родов, послеродовых осложнений. При невозможности естественного зачатия рекомендуется ЭКО - метод ВРТ, при котором производится искусственное оплодотворение яйцеклетки. Вынашивание плода возможно при помощи суррогатного материнства.
Ведение беременности у женщин с синдромом Ашермана требует от акушера-гинеколога учета всех возможных рисков. Условиями предотвращения образования внутриматочных синехий служат профилактика абортов, бережное и обоснованное проведение внутриматочных манипуляций и операций, своевременное лечение генитальных инфекций, регулярное посещение гинеколога.
Синдром Ашермана - симптомы и лечение
Что такое синдром Ашермана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дурасова Владимира Владимировича, гинеколога со стажем в 34 года.
Над статьей доктора Дурасова Владимира Владимировича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Синдром Ашермана — это заболевание, при котором происходит сращение стенок матки между собой и возникают внутриматочные спайки (синехии).
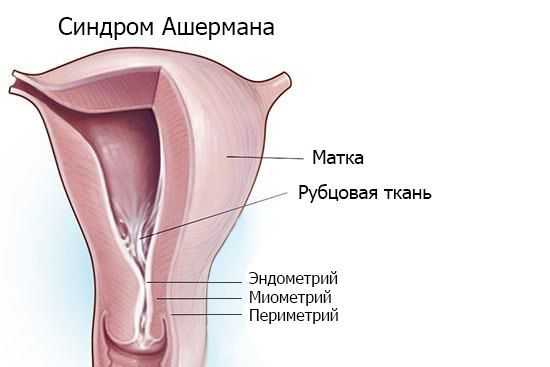
Основная причина патологии — травма эндометрия , особенно на фоне инфекции, которая ведёт к воспалению в полости матки и формированию спаек. Наиболее опасны выскабливания между второй и четвёртой неделей после родов.
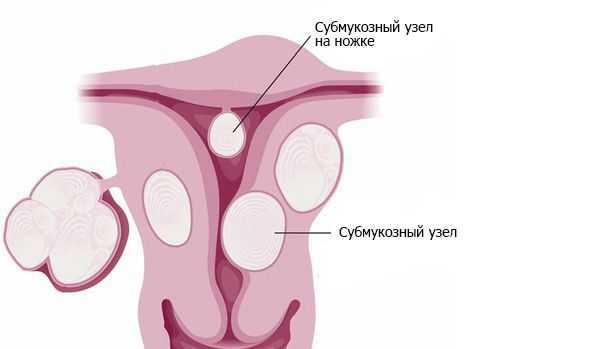
Примерно в 90 % случаев синдром Ашермана возникает в результате постабортных или послеродовых вмешательств [4] . В 40 % случаев спайки образуются п осле повторных выскабливаний при неполном аборте и удалении остатков плацентарной ткани [5] . Нередко сращения возникают после гистероскопических вмешательств по удалению субмукозных узлов — доброкачественных образований в подслизистом слое матки. Удаление сразу нескольких узлов повышает вероятность образования спаек [6] .
Синдром Ашермана иногда встречается после наложения шва Линча (процедура для остановки послеродового кровотечения) и после эмболизации маточных артерий (операции по искусственной закупорке сосудов). К редким причинам относят воспаление половых органов при использовании внутриматочной спирали, генитальном туберкулёзе и шистоматозе (токсико-аллергическом заболевании, вызванном гельминтами).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Как правило, женщины самостоятельно замечают заболевание, когда после медицинского аборта или другой внутриматочной процедуры менструации стали скудными ( гипоменоррея ) или исчезли совсем ( аменорея ) [8] . Вместо них внизу живота возникают схваткообразные интенсивные боли, вызванные затруднением оттока менструальной крови. Эти боли появляются каждый месяц, соответствуя фазе менструального цикла, однако выделений при этом нет. К другим симптомам синдрома относят:
- бесплодие;
- выкидыши;
- нарушение плацентации (врастание плаценты и её предлежание ) [9] ;
При патологии кровь скапливается главным образом не в матке (поскольку там нет свободного пространства из-за сращения), а в маточных трубах. Всасывание менструальной крови может приводить к повышению температуры до субфебрильных величин (чуть больше 37 ° ).
Патогенез синдрома Ашермана
Внутриматочные сращения возникают в ответ на травму или удаление эндометрия противоположных стенок полости матки. После травмы в считаные минуты начинается острое воспаление . Воспалительный процесс активирует комплекс биохимических реакций, похожих на те, которые возникают при кровотечении:
- Тромбоциты прилипают к повреждённой поверхности.
- Местный кровоток усиливается, расширяются мелкие сосуды, по которым течёт артериальная кровь (артериолы).
- Клетки, которые помогают организму бороться с воспалением (нейтрофилы и макрофаги), перемещаются к месту травмы.
- Формируется фибриновая плёнка. Поначалу она тонкая, как паутинка, и располагается в зонах, поверхность которых наиболее повреждена, чаще в месте перехода шейки в тело матки (область внутреннего зева), хотя может покрывать и всю полость матки.
- На третий день после травмы начинают расти клетки, формирующие соединительнотканный рубец, а на пятый в фибриновой плёнке развивается сосудистая сеть, что неотвратимо ведёт к образованию сращений в полости матки [7] .
Таким образом, сращения можно обнаружить на пятый день после вмешательства. Следует отметить, что фибриновая плёнка появляется после травмы у всех пациентов — это защитная реакция организма для ограничения повреждённого участка. У многих женщин к пятому дню плёнка рассасывается, и они выздоравливают, но у части запускается процесс образования спаек.
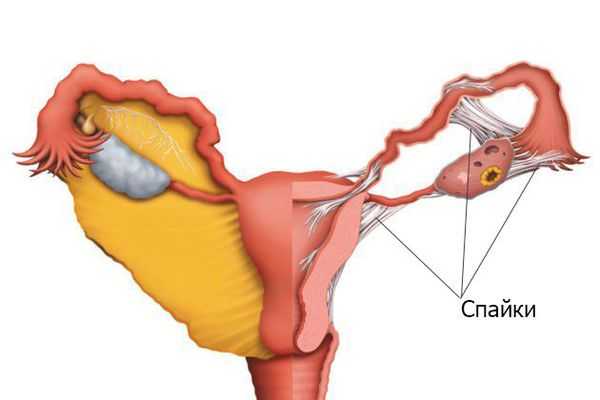
Формирование спаек зависит от степени травмы, состояния иммунной системы, врождённых особенностей и других факторов, многие из которых непонятны до сих пор. Развитию патологии способствуют:
- наличие сгустков крови или остатков плодного яйца в полости матки, что является хорошей питательной средой для микробов;
- заболевания, передающиеся преимущественно половым путём;
- ослабленный иммунитет;
- перенесённое в прошлом вмешательство на шейке матки, ухудшившее её барьерную функцию и другие факторы.
Классификация и стадии развития синдрома Ашермана
Существует несколько классификаций синдрома Ашермана. Одна из самых простых и удобных — классификация по March (2011), который разделял внутриматочные сращения на 3 группы:
- Умеренные — нежные и тонкие спайки, которые занимают менее 25 % полости матки. Устья маточных труб и дно матки свободны или минимально вовлечены.
- Средние — спайками покрыто от 25 до 75 % полости матки, устья маточных труб и дно частично заращены;
- Выраженные — дно и устья маточных труб полностью заращены, спайками покрыто более 75 % полости матки [10] .
Степени развития заболевания более подробно рассмотрены в классификации European Society of Gynecological Endoscopy (1995) [11] .
| Степень | Распространённость внутриматочных спаек |
|---|---|
| 1 | - тонкие и/или плоскостные спайки в устьях маточных труб, которые легко разрушаются тубусом гистероскопа; |
| 2а | - единичные плотные сращения соединяют противоположные зоны полости матки; - устья маточных труб визуализируются; - спайки не могут быть разделены тубусом гистероскопа. |
| 2б | - полное заращение внутреннего зева, при этом верхняя часть полости матки выглядит нормально; |
| 3 | - множественные плотные сращения соединяют противоположные зоны полости матки; - устье одной маточной трубы полностью заращено; |
| 4 | - выраженные плотные сращения с частичным заращением полости матки и устьев обеих маточных труб; |
| 5а | -выраженное рубцевание и разрастание или замещение плотной соединительной тканью внутреннего слоя матки в сочетании со спайками 1 или 2 степени; - аменорея или выраженная гипоменорея; |
| 5б | - выраженное рубцевание и фиброз эндометрия в комбинации со спайками 3 или 4 степени; - аменорея. |
По классификации Американского Общества Репродуктивной Медицины оцениваются данные рентгенодиагностики маточных труб (гистеросальпингографии), гистероскопии, тип спаек, степень нарушений менструальной функции и формируется долгосрочный прогноз по возможности зачать и выносить ребёнка [12] .
| Степень вовлечения полости матки | Менее 1/3 - 1 балл | 1/3-2/3 - 2 балла | 2/3 - 4 балла |
|---|---|---|---|
| Тип спаек | Нежные - 1 балл | Нежные и плотные - 2 балла | Плотные - 4 балла |
| Нарушение менструаций | Норма - 0 баллов | Гипоменоррея - 2 балла | Аменорея - 4 балла |
Суммируя баллы, выделяют 3 стадии:
- слабая — 1-4 балла;
- средняя — 5-8 баллов;
- тяжёлая — 9-12 баллов.
Осложнения синдрома Ашермана
Заболевание может вызывать следующие осложнения:
1. Бесплодие . Беременность возможна только после удачно проведённой операции, при которой удаётся восстановить полноценный объём полости матки и освободить устья маточных труб.
2. Циклические ежемесячные боли. Возникают при заращивании внутреннего зева и нижней трети полости матки.
3. Эндометриоз. Выражается в том, что клетки эндометрия (внутреннего слоя стенки матки) разрастаются за пределами этого слоя . Согласно имплантационной теории, заболевание вызвано тем, что большое количество менструальной крови через маточные трубы попадает в брюшную полость. Отток во влагалище при этом затруднён. Обилие крови в брюшной полости приводит к тому, что защитные силы организма не успевают подавлять активность и разрушать клетки эндометрия.
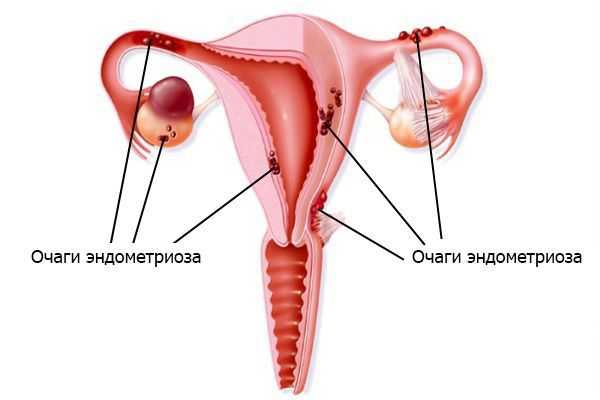
4. Невынашивание беременности, выкидыши . Основная причина состоит в том, что сращения ограничивают функциональный объём полости матки и не дают ей растягиваться.
5. Гипоменструальный синдром (скудные менструации — 1-2 дня, меньше 25 мл, а порой несколько дней в виде "мазни"). Возникает при частичном заращении полости матки.
6. Неправильное прикрепление (врастание в стенку матки) плаценты . Осложнение проявляется, когда плацента не отделяется после родов. Это может вызвать кровотечение и в ряде случаев приводит к удалению матки.
Основные методы диагностики:
- Диагностическая гистероскопия . Метод позволяет визуально оценить степень поражения эндометрия и является золотым стандартом выявления синдрома Ашермана [13] .
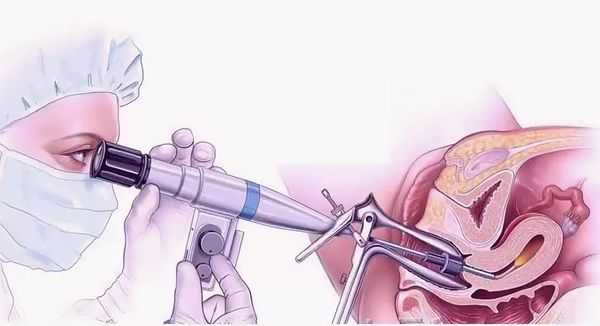
- Гистеросальпингография — исследование, при котором в полость матки вводят рентгеноконтрастный раствор и выполняют рентгеновские снимки для получения изображения полости матки и просвета маточных труб. Имеет лишь историческое значение, потому что точность метода невелика, а лучевая нагрузка на гениталии существенна. Облучение может спровоцировать злокачественные заболевания половых органов или ухудшить работу яичников.
- Зондирование полости матки — метод гинекологического исследования, который проводят с помощью специального маточного зонда.
- Ультразвуковое исследование. Если есть спайки, то на снимках видны эхогенные, нерегулярные эксцентричные линейные сигналы — беловатые плотные участки рубцовой ткани или локальное истончение эндометрия. Исследование проводят в лютеиновую фазу (период с момента овуляции и до начала менструаций).
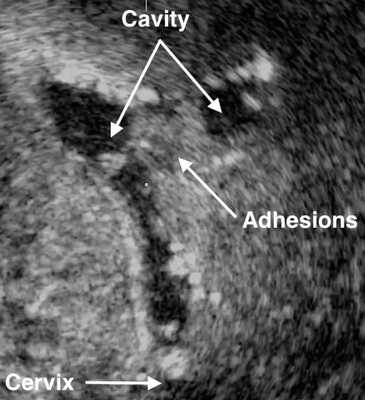
- Соногистерография — ультразвуковое исследование, во время которого в полость матки вводят физиологический раствор.
- Допплеровское исследование— ультразвуковая оценка органических изменений, нарушающих кровоток. Метод позволяет оценить функциональное состояние эндометрия.
- Магнитно-резонансная томография — применяется в случаях тотального поражения полости матки при невозможности провести гистероскопию.
Гистероскопия является самым точным и надёжным методом диагностики синдрома Ашермана . Другие техники выполняют вспомогательное значение и часто дают противоречивые результаты при субмукозных миомах (узлах, растущих в полость матки) и при гиперпластических процессах эндометрия.
Лечение синдрома Ашермана
Операция показана при бесплодии, невынашивании беременности и циклические болях, возникающих из-за затруднения оттока менструальной крови. В последнем случае цель операции состоит в удалении жидкого содержимого из полости матки.
Первые попытки лечить синдром Ашермана заключались в проведении лапаротомии (операции, которая производится путем рассечения передней брюшной стенки скальпелем), утеротомии ( рассечении стенки матки) и пальцевом разрушении спаек. Данные методики имеют лишь историческое значение, поскольку появление гистероскопии значительно улучшило результаты терапии.
Перед операцией, как правило, проводят профилактическое лечение антибиотиками широкого спектра действия. Цель операции — полностью восстановить полость матки. К сожалению, при обширном поражении часто невозможно обнаружить устья маточных труб и найти правильное направление для рассечения сращений. Тогда задача состоит в создании объёма полости матки, достаточного для применения методов вспомогательной репродукции.

Важные аспекты хирургического вмешательства:
- За несколько минут до операции проводят трансвлагалищное УЗИ, чтобы чётко представлять изгиб полости матки. Для навигации в сложных случаях используют ультразвук и лапароскопию, хотя эти методы не могут гарантированно предотвратить разрыв стенок матки, если хирург потеряет правильное направление при рассечении сращений.
- Рассечение сращений производят от центра полости матки латерально (в боковую сторону) и в сторону устьев маточных труб. Рубцовая ткань, в отличие от миометрия, не кровоточит — это является критерием правильности выбранного курса.
- Часто достаточно рассечь плотные сращения в области внутреннего зева и нижней трети полости матки. Это поможет получить доступ ко дну матки, где сращения обычно не очень плотные, и без затруднений освободить устья маточных труб.
Если операция прошла удачно и пациентка чувствует себя хорошо, то уже вечером она может быть выписана. Если процедура была сложной или потребовалось проведение лапароскопии, придётся провести ночь в стационаре.
Прогноз. Профилактика
Прогноз не всегда благоприятен, поэтому особое внимание следует обратить на профилактические меры. Их можно разделить на две группы:
1. Методы первичной профилактики развития спаек в полости матки:
- Бережное отношение к матке при выскабливании, снижение числа повторных вмешательств. Этого можно добиться применением гемостатиков (препаратов, останавливающих кровотечение) после абортов, что уменьшит риск повторного выскабливания. При наличии остатков плодного яйца в полости матки не следует торопиться с выскабливанием, так как 95 % плацентарных полипов (остатков беременности) спонтанно разрушаются в течение трёх месяцев на фоне приёма оральных контрацептивов. Если же повторное опорожнение полости матки необходимо, то выполнить это можно деликатно: методом вакуум-аспирации при ультразвуковой навигации.
- Чтобы предотвратить развитие спаек после внутриматочной хирургии следует ограничить использование электрохирургии в пользу методики Cold Loop ("Холодная петля") . Технология заключается в том, что при удалении субмукозных узлов 1 и 2 типов (когда часть узла находится в полости матки, а часть в стенке) часть узла в матке постепенно удаляется по кусочкам с помощью высокотемпературной петли. Далее узел извлекается из стенки матки с помощью специальных механических устройств, при этом миометрий сокращается и выталкивает остатки узла в просвет полости матки. Очень важно при этом находиться в правильном слое — между псевдокапсулой (растянутыми тканями матки, покрывающими миоматозный узел) и самой миомой. Это позволяет бескровно выделить узел из ложа и обойтись без прижигания тканей, либо использовать её в минимальном объёме на последнем этапе [15] . Это очень важно, поскольку на обожжённой поверхности полости матки легко образуются спайки, а эндометрий восстанавливается очень медленно, да и высокая температура может повредить нижележащий слой миометрия и возникает риск разрыва матки при последующей беременности.
2. Вторичная профилактика — комплекс мер, направленных на снижение риска повторного появления спаек в полости матки после их рассечения:
- После рассечения спаек для стимуляции роста эндометрия следует принимать эстрогены и ввести в полость матки гелевый противоспаечный агент [16][17] . Гель позволяет временно, на пять суток, разобщить противоположные стенки матки и не дать им срастись.
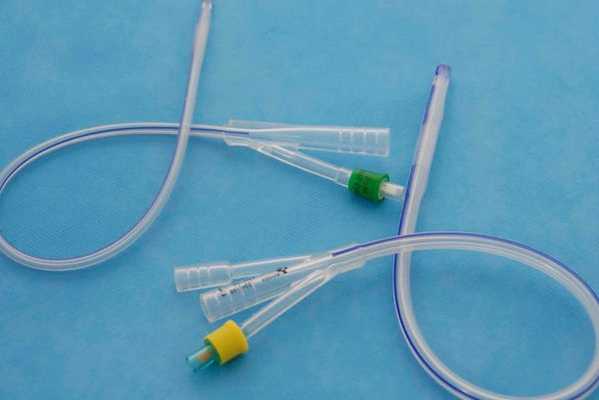
- Применение катетера Фолея (трубки для выведения мочи из мочевого пузыря) — заполненный катетер разобщает стенки матки, он может находиться в полости матки до двух недель. С этой же целью применяют различные пластиковые устройства и внутриматочные спирали. Вероятность повторного образования спаек снижается, но остаётся риск инфицирования [18] .
- Согласно последним исследованиям, для регенерации эндометрия перспективно применение стволовых клеток[20] .
Несмотря на профилактику спаек, они повторно образуются у 25 % женщин с умеренной степенью синдрома Ашермана и у 75 % с тяжёлой. Беременность наступает у 25-75 % оперированных женщин, доношенные дети рождаются в 26-79 % случаях . Разница в данных связана с тем, что не существует общепризнанной классификации синдрома и единого подхода ко вторичной профилактике заболевания.
В дополнение к вышеперечисленным методикам в послеоперационном периоде используют программируемую газовую дистензию . Метод заключается в том, что для разобщения стенок полость матки заполняют углекислым газом. Под давлением газа полость матки растягивается, что приводит к разрушению нежных спаек. Процедуру проводят последовательно на 3, 7 и 10 день после операции. Дополнительным преимуществом является то, что газ, в отличие от жидкости, не переносит в полость матки микроорганизмы, находящиеся на шейке, это делает процедуру более безопасной.
Синдром Швахмана-Даймонда
Синдром Швахмана-Даймонда - это генетическая патология, проявляющаяся секреторной недостаточностью поджелудочной железы, костномозговыми нарушениями и серьезными гематологическими изменениями. Первые симптомы (диарея, метеоризм, снижение аппетита, дистрофия, деформация скелета, анемия и т. п.) регистрируются на 5-6 месяце во время введения прикорма. Основные диагностические мероприятия: биохимический и общий анализ крови и кала, гормональные исследования, УЗИ, КТ и МРТ органов брюшной полости, рентгенография скелета. Лечение направлено на устранение клинических признаков и поддержание жизнедеятельности.
Синдром Швахмана-Даймонда - редкое генетическое заболевание, для которого характерны нарушение работы поджелудочной железы и дисфункция костного мозга. Болезнь проявляется всесторонней задержкой развития (умственного, психического и физического), отмечена повышенная восприимчивость к инфекциям. Распространенность заболевания составляет 1:50 000 рожденных детей. Синдром несколько чаще встречается у мальчиков. Прогноз крайне неблагоприятный, так как большинство пациентов не доживают до 7 лет.
Впервые патология была описана Bodian и Sheldon в 1964 году у пациентов с врожденной гипоплазией поджелудочной железы, задержкой роста и панцитопенией. В том же году Швахмоном и Даймондом была детально изучена экзокринная панкреатическая недостаточность и дисфункция костного мозга при данном заболевании. Многообразие проявлений синдрома требует согласованного междисциплинарного подхода к лечению патологии с участием специалистов в области гастроэнтерологии, генетики, педиатрии.
Причиной развития синдрома Швахмана-Даймонда является генетическая аномалия. Патология вызвана мутацией одного из участков 7 хромосомы (ген SBDS), она наследуется по аутосомно-рецессивному типу, то есть оба родителя должны передать дефектный ген своему ребенку. Регистрируются и спорадические случаи синдрома Швахмана-Даймонда - в их этиологии важную роль отводят воздействию вирусов паротита и Коксаки на ткани эмбриона. Клинические признаки начинают появляться на 5-6 месяц после рождения.
Хотя точная функция гена SBDS не определена, его мутация вызывает задержку развития; жировое перерождение ткани поджелудочной железы; гипоплазию костного мозга, которая приводит к серьезным гематологическим изменениям.
Клинические признаки синдрома Швахмана-Даймонда появляются после начала введения прикорма (5-6 месяцев). Первый симптом патологии - диарея, а точнее, стеаторея, для которой характерно значительное увеличение доли жира в каловых массах. На фоне нарушения стула снижается аппетит, появляется метеоризм. Эти признаки обусловлены недостаточностью секреторной функции поджелудочной железы. Помимо этого, выявляются и другие эндокринные нарушения, результатом которых является развитие субнанизма - низкорослости. Постепенно развивается дистрофия костной ткани, задерживается физическое и психическое развитие ребенка. У большинства пациентов регистрируется деформация костей, сопровождающаяся беспричинными переломами.
С первого дня жизни ребенка определяется измененная картина крови: снижается количество нейтрофилов (нейтропения), резко сокращается число эритроцитов (анемия) и тромбоцитов (тромбоцитопения), все это сочетается с геморрагическим синдромом (повышенная кровоточивость на фоне нарушения свертываемости). Пациенты подвержены развитию инфекционных заболеваний различных систем организма (органов дыхания, мочевыделительной системы, кожи и пр.).
При легкой форме симптомы, характерные для заболевания, не ярко выражены, при адекватной терапии такие пациенты доживают до 20 лет. При тяжелой форме клинические признаки рано появляются и быстро прогрессируют, любые терапевтические мероприятия не дают положительного эффекта, эти больные погибают очень рано.
Диагностика синдрома Швахмана-Даймонда не представляет трудностей, заподозрить наличие патологии может педиатр при проведении профилактического осмотра и появлении характерных симптомов. Врач тщательно собирает анамнез, выявляет хронические заболевания, а также случаи возникновения синдрома у ближайших родственников. Так как первые признаки связаны с диспепсическими нарушениями, то патологию может заподозрить и гастроэнтеролог.
Чтобы поставить окончательный диагноз, необходимо провести инструментальные и лабораторные методы обследования: анализ кала и крови, гормональные исследования, КТ, МРТ, УЗИ органов брюшной полости, рентгенографию скелета.
Анализ каловых масс выявляет стеаторею, общий анализ крови - нейтропению, тромбоцитопению, анемию, иногда панцитопению - снижение количества всех клеток крови. Биохимический анализ крови показывает состояние обменных процессов, а также концентрацию и свойства ферментов.
КТ, МРТ, УЗИ органов брюшной полости выявляют изменение ткани поджелудочной железы, эти исследования проводят также для исключения других болезней пищеварительной системы. Рентгенография костей определяет степень деформации скелета. Всем пациентам назначается консультация невролога, генетика с проведением молекулярно-генетического анализа.
Лечение синдрома Швахмана-Даймонда
Лечение синдрома Швахмана-Даймонда направлено на устранение неблагоприятных симптомов и поддержание жизненно важных функций. Всем пациентам прописывают строгую диету: ограничивают жиры, повышают содержание белков. Обязательна заместительная терапия, восполняющая недостающие ферменты поджелудочной железы. При появлении инфекционных заболеваний выписывают антибактериальные препараты. Также необходимо восстановить показатели картины крови; анемия успешно поддается терапии, другие изменения трудно корректируются. Если развивается тяжелая форма патологии и серьезные гематологические нарушения, проводят химио- и лучевую терапию, трансплантацию костного мозга.
Прогноз
Прогноз синдрома Швахмана-Даймонда крайне неблагоприятный. Согласно статистике, пациенты умирают в 7-10 лет, очень редко они доживают до 20 лет. Это связано с сильным снижением иммунитета и развитием серьезных инфекционных заболеваний. В редких случаях характер течения патологии меняется в сторону улучшения, как правило, постепенно уменьшается секреторная недостаточность, но при этом гематологические нарушения не восстанавливаются.
Читайте также:
- Облучение желудочно-кишечного тракта стронцием. Нервная система под влиянием стронция
- Интерфероны в онкологии. Применение IFN при раке
- Диагностика супратенториальной примитивной нейроэктодермальной опухоли по КТ, МРТ
- Техника диссекции мастоидэктомии с сохранением стенки слухового прохода
- Секреция кишечного пищеварительного сока. Состав кишечного пищеварительного сока
