Синдром Барре-Массона (Barre-Masson) - синонимы, авторы, клиника
Добавил пользователь Евгений Кузнецов Обновлено: 04.01.2026
О человеке, ставшем учеником ученика великого Шарко, собравшем опыт всей военной неврологии и увековечившем свое имя в названиях двух заболеваний, рассказывает наш сегодняшний выпуск рубрики «История науки».
Очень многие люди стремятся обессмертить свое имя. Ученому это сделать относительно просто: физик может открыть закон, который назовут его именем, химик — новую реакцию. У медиков вариантов больше: можно придумать новый медицинский инструмент, операцию, открыть новое анатомическое образование. А можно описать новую болезнь, которую назовут его именем. Наш герой отличился дважды. Итак, встречайте — Жан Александр Барре и болезни его имени.
Жан Барре родился 25 мая 1880 года в Нанте. Свои первые шаги в медицине он сделал в родном городе, окончив медицинский факультет местного университета. Но вот интернатуру он проходил уже в Париже, где учился неврологии у выдающегося невролога Жозефа Бабицкого, яркой звезды в созвездии учеников Жана Мартена Шарко (Бабицкий тоже оставил свой след в неврологической эпонимике: в его честь названы пять синдромов, рефлекс, тест и неврологическое правило).
Учиться медицине как сейчас, так и тогда нужно было долго. Свою докторскую диссертацию Барре защитил только в 1912 году. Она продолжала одну из незавершенных работ Шарко и была посвящена сравнительно частому в те годы заболеванию — спинной сухотке (tabes dorsalis), поздней форме нейросифилиса, при которой поражается спинной мозг.
Поражение спинного мозга нейросифилисом
Но, конечно же, для большинства людей, хоть немного знакомых с медициной или просто смотревших сериал «Доктор Хаус», Жан Александр Барре ассоциируется в первую очередь с заболеванием, столетие которого отмечалось неврологами в прошлом году. Речь идет о синдроме Гийена — Барре, в описании которого сравнительно молодой доктор медицины принял самое деятельное участие.
Синдромом Гийена — Барре называют острую аутоиммунную воспалительную полирадикулоневропатию (полинейропатию). Что это означает? Это означает, что «сошедшая с ума» иммунная система человека атакует периферические нейроны, вызывая воспаление. Если быть более точным, атаке подвергаются не сами аксоны нейронов, а их «изоляция» — так называемые шванновские клетки, составляющие миелиновую оболочку нейронов.
Как результат — парезы (ослабление мышечной силы), нарушения чувствительности, проблемы с дыханием. Достаточно часто плачевным итогом оказывается смерть в результате остановки дыхания или сердца.
Несмотря на то, что мы сейчас отмечаем «столетие» заболевания, второе его название, «восходящий паралич Ландри», говорит, что все не так уж просто.
Травмы и болезни периферических нервов
Данный сайт предназначен для лиц старше 18 лет, содержит ряд фото и видеоматериалов, которые не предназначены к просмотру лицами с неподготовленной психикой.
Материалы сайта имеют ознакомительный характер. Для постановки правильного диагноза и выбора дальнейшей тактики лечения требуется консультация специалиста.
Опухоль Барре-Массона
Симптомы Диагностика Лечение
В литературе данное заболевание может фигурировать как синдром Барре-Массона, гломангиома или ангионеврома.
Одна из самых загадочных проблем периферической нервной системы. Маленькое (как правило, не больше 0,6 - 0,8 см в диаметре) образование, прикосновение к которому вызывает жгучую боль, чаще всего располагается в области ногтевых фаланг пальцев . Раньше опухоль Барре - Массона считалась болезнью машинисток, но несмотря на то, что печатные машинки переселились на безграничные просторы свалок, меньше больных с синдромом Барре - Массона не стало.
Опухоль Барре - Массона описана неврологом J.Barre и патомарфологом P.Masson (1924).
Опухоль развивается из миоартериального гломуса. Макроскопически выделяют:
солитарную гломусангиому и множественную диссеменированную гломусангиому .
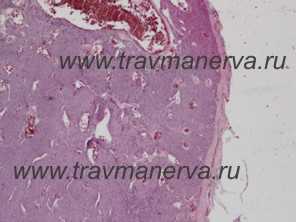
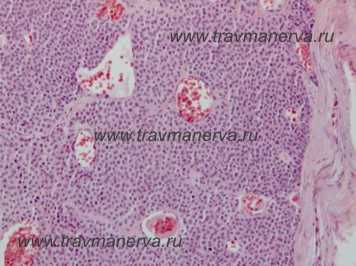
Микропрепарат опухоли Барре - Массона с увеличением в 5 раз и в 20 раз
Солитарный узел состоит из микроскопических сосудов щелевидной формы синусоидального типа, выстланных эндотелием. К периферии от последних располагаются в несколько слоёв гломусные клетки. Строма опухоли скудная, представлена аргирофильными волокнами и коллагеновыми пучками. При окрашивании серебром выявляется большое число нервных волокон, чаще безиелиновых.
Симптомы опухоли Барре-Массона:
- Локальная жгучая боль, возникающая при прикосновении. Интенсивность болевого синдрома может быть очень сильной (вплоть до потери сознания).
- В далеко зашедших стадиях может развиваться гипотрофия мышц, находящихся поблизости опухоли. Также могут развиваться контрактуры близлежащих суставов.
- Мне приходилось наблюдать выраженную степень истощения у 3-х пациентов, длительное время страдающих опухолью Барре - Массона.
Диагностика основывается на характерных жалобах, результатах пальпаторного обследования.
УЗИ и МРТ выявляют наличие опухолевидного образования и его точную локализацию. Особенно это актуально в случае множественной диссеменированной гломусангиомы. В ряде случаев может наблюдаться сочетание одиночного подкожного узла с множественными узлами, располагающимися глубоко в тканях.
Лечение синдрома Барре-Массона только хирургическое.
Заболевание редкое и в ряде случаев ставит врачей в тупик. В силу обстоятельств на отделении хирургии периферической нервной системы было прооперировано несколько сотен пациентов с опухолью Барре-Массона, поэтому методика лечения отработана хорошо.
Оперативное лечение в большинстве случаев проводится под местной анестезией. В литературе описано удаление опухоли под регионарно - проводниковой анестезией. Только в случае расположения гигантских узлов в глубоких отделах конечностей проводится интубационный наркоз.
Образование удаляется в блоке с окружающей жировой клетчаткой с тщательной коагуляцией окружающих тканей.
Рецидивы редки и чаще связаны с малым размером опухоли, которая при первой операции не попала в блок удаляемых тканей.
Удаленная опухоль Барре-Массона
Также смотрите мою страницу:
9.3. Болезнь Барре—Массона
Болезнь Барре—Массона — гломус-ные опухоли артериовенозных анастомозов. Опухоли внутрикожных артериовенозных анастомозов длительное время описывались в литературе под названием "болезненный подног-тевой туберкул" [Wood, 1812], или ан-гиосаркома [Kolaczek, 1878], и только работы французского гистолога Masson дали правильное представление об этом заболевании. В 1920 г. впервые на Страстбургском конгрессе психиатров Ваrrе доложил о больном с жалобами на сильные боли в пальце кисти, связанные с опухолью. Боли имели эмоциональную окраску и иррадиировали во всю руку. В 1922 г. тот же автор опубликовал еще 3 подобных наблюдения. При гистологическом исследовании удаленных тканей было установлено, что основу заболевания составляет доброкачественный опухолевый процесс, а опухоль построена из артериовенозных анастомозов. Во-dechtel (1958) доказал гистологическое сходство гистоструктуры опухолей Барре—Массона, каротидного и югулярного гломусов.
В отечественной литературе опухоль Барре—Массона была впервые описана в 1936 г. А.С.Лившиным.
Этиология и патогенез. Причина развития опухолей артериовенозных анастомозов кожи не выявлена, однако многие авторы обращают внимание на травму, которая предшествует появлению опухоли.
Опухоль Барре—Массона чаще встречается у женщин в период наивысшей функциональной деятельности половых желез, а у мужчин, наоборот, в пожилом возрасте. Это указывает на активное участие эндокринной системы в развитии заболевания. Очевидно, мужские половые гормоны предохраняют от появления опухолей Барре—Массона, а женские, наоборот, способствуют ее появлению.
Патологическая анатомия. В зависимости от преобладания отдельных элементов гистологически различают 3 формы гломусных опухолей: ангио-матозную, эпителиоидную и нейро-генную. Первая схожа с кавернозной ангиомой, последняя аналогична не-вриноме, пронизанной сосудами. Наиболее часто встречается эпителиоид-ная (округлая или овальная) форма размерами 1—1,5 см (чаще 3—5 мм) в диаметре. Опухоль белесоватого цвета, имеет плотную соединительнотканную капсулу и сосудистую ножку, в которой проходят сосуды и нервы. На срезе видны сосудистые лакуны, заполненные клетками с округлым и хорошо определяемым ядром. Эти клетки располагаются в несколько слоев и создают характерную гистологическую картину. Некоторые авторы считают, что эпителио-идные клетки опутаны сетью симпатических нервных волокон, которые являются продолжением околоартериальных симпатических сплетений.
Клиническая картина опухолей сосудистых гломусов кожи довольно характерна. Излюбленной локализацией опухоли являются концевые фаланги пальцев кистей (чаще) и стоп (реже). Довольно часто (50—60 % случаев) опухоль располагается под ногтем. Опухоль может располагаться в коже других частей тела: на бедре, на плече, на лице, у заднего прохода.
Если опухоль располагается под ногтем, ее можно наблюдать в виде синюшного пятна. При надавливании на ноготь появляется белесоватое ядро просовидной формы; если же опухоль в коже, то она выступает над ней в виде горошины розового цвета, иногда с фиолетовым оттенком. Опухоли, как правило, одиночные.
Основным симптомом опухоли Барре—Массона является характерная боль. Больные постоянно насторожены, оберегают больной палец от случайных прикосновений, надева-
ют на него специально сшитый чехол, не носят перчаток на больной руке, так как их надевание вызывает сильную боль. Иногда у больных появляются навязчивые страхи, депрессия. Боль может провоцироваться и усиливаться при волнении, Холодовых воздействиях, иррадиировать в руку, голову, сердце. От применения тепла или ограничения притока крови к пальцу боль стихает. Отмечается симптом повышенной потливости пальца. От постоянного бездействия может наступить атрофия пальца: кожа истончается, мышцы атрофируются. В результате давления опухоли на кость наступает ее атрофия в виде седловидного дефекта в концевой фаланге.
По характеру опухоли Барре— Массона относятся к доброкачественным, но если их не удаляют, то заболевание продолжается многие годы. Злокачественный вариант опухоли не установлен.
В типичных случаях диагностика опухоли проста. Диагноз становится трудным, когда болевой синдром появляется еще до образования характерной опухоли. Опухоль Барре— Массона необходимо отличать от ан-гиолейомиом, которые имеют сходную клинику, но чаще располагаются на нижних конечностях.
Лечение. Методом выбора является хирургическое удаление опухоли. Однако и после операции боль сохраняется в течение 2—3 мес, а затем постепенно исчезает. Как правило, боль после операции обусловлена лигатурой, наложенной с целью гемостаза на сосудистую ножку опухоли.
Прогноз благоприятный.
Бородушин Ю.В., Долгушин Б.И., Колесникова Е.К., Подвязников СО. Современные методы диагностики в распознавании и оценке распространенности каротидных хемо-дектом // Сов. мед. — 1991. — № 8. — С. 74-77.
Матякин Е.Г., Дудицкая Т.К. Исходная локализация опухоли как фактор прогноза
при хемодектомах шеи // Стоматология. — 1995. -№ 5. - С. 49-51.
Подвязников CO., Кропотов М.А. Особенности клинического течения злокачественных опухолей головы и шеи // Сов. мед. — 1991. - № 8. - С. 71-74.
Синюкова Г. Т. Клиническое руководство по улвтразвуковой диагностике. — М.: Видар, 1998.
Фалилеев Г.В. Опухоли шеи. — М.: Медицина, 1978.
Deruyver D., Mathurin P., Dooms G., Hamoir M. Les paragangliomes latero-cervicaux: imagerie diagnostique et embolisation preoperatoire // J. Beige Radiol. - 1993. - Feb. - 76 (1). -P. 15-19.
DietzRR-, Davis W.L., HarnsbergerH.R. et al. MR imaging and MR angiography in evaluation of pulsatile tinnitus [see commenrs] // Amer. J. Neuroradiol. — 1994. — May. — 15 (5). - P. 879-889.
Dinges S., Budach V., Stuschke M. et al. Ma-ligne Paragangliome-Ergebnisse der Strahlen-therapie beisechs Patienten // Strahlenther-Onkol. - 1993. - Feb. - 169 (92). - P. 114-120.
Fachinetti P., Ciccaglioni В., Velona G. Tumore del glomo carotideo: accorgimenti di tecnica chirurgica // Acta Otorhinolaryngol. Ital. — 1991. - Jul-Aug. - Vol. 11 (4). - P. 437-441.
Ghilardi G., Bortolani E.M., Pizzocari P. et al. Paragangliomi del collo. Analisi di 32 casi ope-rati // Minerva-Chir. - 1991. - Oct. 31; 46 (20). - P. 1109-1117.
Kogel H., Volimar J.F., Mohr W., Bianchi D. Paragangliome des Glomus caroticum — Kli-nische Problematik und Therapie // Vasa. Suppl. - 1991. - Vol. 33. - P. 279-280.
Kraus D.H., Sterman B.M., Hakaim A.G. et al. Carotid body tumors // Arch. Otolaryngol. Head. Neck. Surg. - 1990. - Dec. - Vol. 116 (12). - P. 1384-1387.
Lajtman Z., Nosso D., Krpan D., CarZ. Bilateralni tumori karotickoga glomusa // Lijec-Vjesn. — 1994. - Jul-Aug. - Vol. 116 (7-8). -P. 192-195.
Leelamanit V., Kuapanich R., Zungsontiporn S. Management of cervical paragangliomas // J. Med. Assoc. Thai. - 1993. - Sep. 76 (9). -P. 526-530.
Liapis C, Gougoulakis A., Karydakis V., Veriko-kos С et al. Changing trends in management of
carotid body tumors//Amer. Surg. — 1995. — Nov. - Vol. 61 (11). - P. 989-993.
Netterville J.L., Reilly K.M., Robertson D. et al. Carotid body tumors: a review of 30 patients with 46 tumors // Laryngoscope. — 1995. — Feb. - Vol. 105 (2). - P. 115-126.
Ridge B.A., Brewster B.C., Darling R.C. et al. Familian carotid body tumors: incidence and implications // Ann. Vase. Surg. — 1993. — Mar. - Vol. 7 (2). - P. 190-194.
Rossi P., Russo F., Paganelli С et al. II chemo-dectoma: presentazione di un caso clinico e re-visione della letteratura // G-Chir. — 1994. — Jan-Feb. - Vol. 15 (1-2). - P. 21-28.
Sauter E.R., Hollier L.H., Bolton J.S. et al. Prognostic value of DNA flow cytometry in paragangliomas of the carotid body // J. Surg. Oncol. - 1991. - Mar. - Vol. 46 (3). -P. 151-153.
Sobol S.M., Dailey J. С Familial multiple cervical paraganliomas: report of a kindred and review
of the literature // Otolaryngol. Head.Neck Surg. - 1990. - Apr. 102 (4). - P. 382-390.
Stanley R.E. Parapharyngeal space tumours // Ann. Acad. Med. Singapore. — 1991. — Sep. — Vol. 20 (5). - P. 589-596.
Sur R.K., Krawitz H.E., Donde В., Levin C.V. Carotid body tumour — a case for radiotherapy? // S. Afr. J. Surg. - 1995. - Sep. - Vol. 33 (3). - P. 106-109.
Valdagni R., Amichetti M. Radiation therapy of carotid body tumors // Amer. J. Clin. Oncol. — 1990. - Feb. - Vol. 13 (1). - P. 45-48.
Van-der-Mey A.G., Frijns J.H., Cornelisse C.J. et al. Does intervention improve the natural course of glomus tumors? A series of 108 patients a 32-period // Ann.Otol.Rhinol.Laryn-gol. - 1992. - Aug. - Vol. 101 (8). -P. 635-642.
Williams M.D., Phillips M.J., Nelson W.R., Rai-ner W. G. Carotid body tumor // Arch. Surg. — 1992. - Aug. - Vol. 127 (8). - P. 963-968.
Синдром Барре-Льеу
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Болезнь, которая возникает на почве сдавливания нервных окончаний, расположенных вокруг позвоночной артерии, называется синдром Барре-Льеу. Впервые патология была описана в прошлом веке: в то время ей дали название «шейная мигрень», так как одним из основных признаков заболевания является односторонняя боль по типу мигрени.
Код по МКБ-10
Причины синдрома Барре-Льеу
Причинами заболевания принято считать поражение 1-3 позвонков шейного отдела, что приводит к передавливанию расположенных ядом окончаний спинномозговых нервов. Как следствие, в данной зоне нарушается кровообращение и лимфоток.
В результате вышеизложенных патологических процессов формируется отек тканей, что ещё более усиливает сдавливание нервов. Одновременно сдавливается и позвоночная артерия, что приводит к ухудшению шейного и мозгового кровообращения.
Общими причинами синдрома Барре-Льеу считаются воспалительные процессы в субарахноидальной оболочке, воспаление лимфоузлов шейной зоны, артериальный атеросклероз или компрессия позвоночной артерии.
Патогенез
Патогенез синдрома состоит, кроме сдавления спинномозговых нервных окончаний, в привлечении к патологическому процессу вегетативной нервной системы, связанной со вторым и третьим шейными нервами. В результате этого устанавливается стойкий дефицит регионарного кровообращения, как в пораженной области, так и в черепных нервах в зоне моста и мозжечка.
Симптомы синдрома Барре-Льеу
Первые признаки синдрома достаточно специфичны и представляют собой постоянную боль в голове, часто - пульсирующего характера. Боль локализуется в области шеи и затылка, иногда захватывая заднюю часть головы. Во многих случаях такое состояние связывают с обычной мигренью, чем и объясняется давнее название синдрома Барре-Льеу - «шейная мигрень».
Клинические варианты течения синдрома позволяют разделить его на стадии:
- Функциональная стадия сопровождается головной болью с вегетативными симптомами, в том числе с кохлеовестибулярной и зрительной дисфункцией. Это проявляется пароксизмальным головокружением (неустойчивостью), понижением слуха, появлением «мушек» перед глазами, ощущением инородного тела в глазах.
- Органическая стадия характеризуется появлением признаков транзиторного и гемодинамического расстройства:
- головокружение, диспепсия, приступы тошноты;
- ишемические атаки при движениях головой, которые продолжаются до 10 минут.
Формы
Согласно клинической симптоматике, также можно выделить определенные типы синдрома Барре-Льеу.
- Заднешейный симпатический синдром Барре-Льеу протекает с болями в затылке и шее, которые могут отдавать в лобную область. Боль усиливается утром после пробуждения (ощущение «неудобной подушки»), после длительной ходьбы, поездок на транспорте, физических нагрузок. Характер боли - пульсирующий, покалывающий. Часто состояние усугубляется зрительными и вестибулярными расстройствами.
- Базиллярная мигрень - это следствие не сдавления, а спазма позвоночной артерии, что проявляется приступообразной внезапной головной болью с рвотой, головокружением и последующим обмороком.
- Проявлениями вестибулокохлеарного синдрома считаются:
- шум в ушах;
- изменение интенсивности боли при движениях головой;
- ухудшение восприятия тихой речи;
- головокружения.
Осложнения и последствия
Если такую болезнь, как синдром Барре-Льеу, не поддавать лечению, либо лечить неграмотно, то могут возникнуть следующие негативные последствия:
- Расстройство кровообращения в определенных областях головного мозга. Такое осложнение вначале проявляет себя временной ишемической атакой, которая далее переходит в инсульт со всеми вытекающими ухудшениями состояния.
- Обмороки, расстройства координации, потеря работоспособности и невозможность обслужить себя самостоятельно. Как итог - инвалидность.
Диагностика синдрома Барре-Льеу
Диагностика обычно базируется на информации, которую врач получает, исходя из жалоб пациента и наружного неврологического осмотра. Часто доктор обнаруживает напряженность мышц затылка, проблемы с движениями головы, болезненность при надавливании на первый и второй шейные позвонки.
Кроме вышеперечисленного, возможно проведение других диагностических мероприятий.
- Инструментальная диагностика:
- рентгенограмма в различных проекциях дает возможность обнаружить нарушения в атланто-окципитальном суставе, а также другие факторы, которые провоцируют компрессию позвоночной артерии;
- метод допплерографии - позволяет оценить степень ухудшения кровоснабжения сосудов;
- МРТ головного мозга - помогает определить причину ишемии и точно локализовать место сосудистой компрессии.
Анализы крови или мочи (лабораторные исследования) при синдроме Барре-Льеу малоинформативны.
Что нужно обследовать?
Как обследовать?
Дифференциальная диагностика
Дифференциальная диагностика проводится с обычной мигренью, синдромом Меньера и шейным остеохондрозом.
К кому обратиться?
Лечение синдрома Барре-Льеу
Лечение синдрома Барре-Льеу не может быть односторонним. Комплексная терапевтическая схема назначается с учетом возраста пациента, степени заболевания и индивидуальных особенностей больного.
Чтобы не допустить развития ишемии, лечебные мероприятия первым делом направляют на устранение компрессии и расстройства кровообращения.
На основании результатов диагностики доктор может составить схему лечения, используя несколько различных методов.
Лекарства назначают с целью устранения причины синдрома Барре-Льеу и облегчения состояния пациента. Обычно назначают обезболивающие средства, нестероидные противовоспалительные препараты, а также медикаменты, улучшающие кровоснабжение мозга.
Принимают по 10 мг до 4-х раз в сутки. Продолжительность приема - не более 5 дней.
Диарея, гастрит и язва желудка, боль в области почек, понижение слуха, шум в ушах, повышение кровяного давления, анемия.
Нельзя применять для лечения детей до 16 лет.
Принимают по 1-2 таблетки до 3-х раз в сутки, но не более 5 дней подряд.
Аллергические проявления, нарушение почечной функции, окрашивание мочи в розовый цвет, понижение кровяного давления.
Не применяют при болезнях почек, при пониженном давлении, а также для лечения больных хроническим алкоголизмом.
Назначают в дозировке до 15 мг в сутки.
Анемия, боль в животе, диспепсия, дискомфорт в месте введения препарата.
Не следует использовать одновременно с другими нестероидными антивовоспалительными препаратами.
Принимают после еды, по 2 таблетки трижды в день.
Усталость, дрожь в руках и ногах, жажда, диспепсия, повышение потоотделения, высыпания на коже.
На время лечения следует отказаться от употребления спиртных напитков.
Немаловажно применение медикаментов, улучшающих энергетические процессы в головном мозге, а также облегчающих симптоматику. Для этой цели принято назначать холинергические средства (например, глиатилин), миорелаксанты (мидокалм), антимигренозные средства.
Витамины при синдроме Барре-Льеу играют особую роль. Не секрет, что многие витаминные препараты стабилизируют работу нервной системы и препятствуют воздействию стрессов. Более того, витаминная группа B может нормализовать уровень серотонина в организме.
- Тиамин - в определенной мере обезболивает, улучшает кровоток, устраняет головную боль и повышенную раздражительность.
- Рибофлавин - снижает частоту и силу приступов мигренозной боли. Опытным путем доказано, что только этот витамин способен снизить количество приступов примерно на 35%.
- Никотиновая кислота - облегчает работу нервной системы, способствует расширению сосудов, облегчая проявления синдрома.
- Пиридоксин - участвует в регуляции мозговой деятельности, отчасти выступает антидепрессантом.
- Цианокобаламин - поддерживает работу всей нервной системы.
Кроме витаминов, для нормальной работы нервной системы и нормализации сосудистого тонуса необходим магний. Основные действия магния - это улучшение обменных процессов в головном мозге, расширение сосудов, защита от стрессов и пр.
Лучше выбирать комплексные витаминные препараты, которые содержат все необходимые витамины и минералы, так как они выгодно дополняют друг друга, что обеспечивает стойкий накопительный эффект.
Физиотерапевтическое лечение синдрома Барре-Льеу включает в себя:
- применение специального воротника Шанца, который снижает нагрузку с позвоночника, а точнее, с его шейного отдела. Воротник имеет индивидуально подобранные размеры;
- иглоукалывание и рефлексотерапия помогает снизить болевые ощущения, устранить головокружение, успокоить пациента;
- дополнительно назначается магнитотерапия, электрофорез, диадинамотерапия (токи Бернара), ЛФК.
Гомеопатия назначается только после определения точных причин синдрома Барре-Льеу. Только в этом случае можно ожидать значительную пользу от препаратов.
При постоянных болях рекомендовано применять разведение C6-C12. Лекарства принимают в количестве от 6 до 8 гранул до 3-х раз в сутки. Продолжительность приема - до улучшения состояния.
- Арника - помогает при давящей боли, травмах головного мозга, а также болях, зависящих от положения головы или эмоционального состояния.
- Бриония - подойдет пациентам с пульсирующими и подергивающими болями, которые сопровождаются приступами рвоты и диспепсией.
- Хамомилла - применяется для облегчения состояния у пациентов, которые особенно чувствительны к любой боли.
- Коккулюс - может быть назначен при болях в затылочной области, которые сочетаются с головокружением и нарушениями сна.
- Вератрум - будет эффективен при болях, которые сопровождаются потерей сознания, потовыделением, особенно при наклоне головы или туловища кпереди.
Врач-гомеопат может назначить и другие средства, которых нет в предложенном нами списке. Дело в том, что гомеопатические препараты всегда применяются по индивидуальным показаниям, и, к тому же, могут обладать как лечебными, так и профилактическими свойствами.
Оперативное лечение при синдроме Барре-Льеу применяют только в том случае, если имеется диагностически доказанное значительное сдавливание сосудов, а консервативная терапия не приносит ожидаемого эффекта. Сдавливание сосудов может произойти вследствие компрессии остеофитами, либо патологическим новообразованием. В зависимости от причины такого состояния либо удаляют остеофит, либо проводят резекцию опухоли.
Также возможно проведение симпатэктомии - оперативного вмешательства по удалению определенного участка симпатического отдела вегетативной нервной системы.
Народное лечение
Народные методы, которые можно применять для облегчения состояния при синдроме Барре-Льеу, достаточно разнообразны. К примеру, можно рекомендовать следующие рецепты народной медицины, проверенные временем:
- Прикладывать горячие компрессы на затылочную часть головы и шею.
- Каждое утро практиковать контрастный душ.
- Во время приступа пить горячий чай с лимоном.
- Проводить самомассаж головы двумя руками, по направлению от затылка к вискам.
- Во время приступа вдыхать спиртовую смесь из раствора аммиака и камфорного спирта.
- Прикладывать компрессы из сырого тертого лука на область затылка.
Лечение травами обычно дополняет традиционную терапию. Улучшить состояние больного можно, используя такие варианты рецептов:
Синдром Гийена — Барре - симптомы и лечение
Что такое синдром Гийена — Барре? Причины возникновения, диагностику и методы лечения разберем в статье доктора Жуйкова Александра Вячеславовича, невролога со стажем в 21 год.
Над статьей доктора Жуйкова Александра Вячеславовича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Синдром Гийена — Барре (ГБС) — острое аутоиммунное заболевание, которое охватывает группу острых нарушений периферической нервной системы. Характеризуется мышечной слабостью, а также болью и ползанием мурашек в начале болезни из-за поражения чувствительных волокон. Каждый вариант нарушений характеризуется особенностями патофизиологии и клинического распределения слабости в конечностях и черепных нервах.
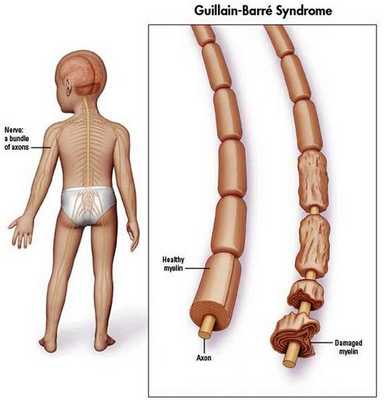
![Аксон нейрона в норме и при синдроме Гийена - Барре]()
Распространённость синдрома Гийена — Барре
Синдром Гийена — Барре встречается в 1-2 случаях на 100 000 населения в год. [10]
Причины синдрома Гийена — Барре
Точная причина синдрома Гийена — Барре неизвестна. Но у 70% пациентов с ГБС наблюдались предшествующие инфекционные заболевания: респираторные, желудочно-кишечные инфекции, вирус Зика. Также синдром Гийена — Барре может развиться после заражения коронавирусом. [9]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома Гийена — Барре
Симптомы ОРВИ или расстройства желудочно-кишечного тракта отмечаются у 2/3 пациентов. Первыми симптомами ГБС являются парестезии пальцев конечностей, за которыми следует прогрессирующая слабость мышц нижних конечностей и нарушения походки. Болезнь прогрессирует в течение нескольких часов или дней, возникает слабость верхних конечностей и развиваются паралич черепных нервов. Параличи обычно симметричны и носят, конечно, периферический характер. У половины пациентов боль может быть первоначальной жалобой, что затрудняет диагноз. Атаксия и боль чаще встречаются у детей, чем у взрослых. Задержка мочи наблюдается у 10%-15% больных. Поражение вегетативных нервов проявляются головокружениями, гипертонией, чрезмерным потоотделением и тахикардией.
При объективном обследовании выявляется восходящая мышечная слабость, а также арефлексия. Сухожильные рефлексы нижних конечностей отсутствуют, но рефлексы верхней конечности могут вызываться. Мышечная слабость может задействовать и респираторные мышцы. Поражение черепных нервов отмечается в 35-50%, вегетативная нестабильность в 26%-50%, атаксия — в 23%, дизестезия — в 20% случаев. [1]
Наиболее распространенными признаками вегетативной дисфункции являются синусовая тахикардия или брадикардия и артериальная гипертония. У пациентов с тяжелой вегетативной дисфункцией наблюдаются изменения периферического вазомоторного тонуса с гипотензией и лабильностью артериального давления.
Нечастые варианты клинического течения болезни включают лихорадку в начале неврологических симптомов, тяжелую сенсорную недостаточность с болью (миалгии и артралгии, менингизм, корешковая боль), дисфункции сфинктеров.
Возможность ГБС должна рассматриваться у любого пациента с быстрым развитием острой нервно-мышечной слабости. На ранней стадии ГБС следует отличать от других заболеваний с прогрессирующей симметричной мышечной слабостью, включая поперечный миелит и миелопатию, острую токсическую или дифтеритическую полиневропатию, порфирию, миастению и нарушения электролитного обмена (например, гипокалиемия).
Патогенез синдрома Гийена — Барре
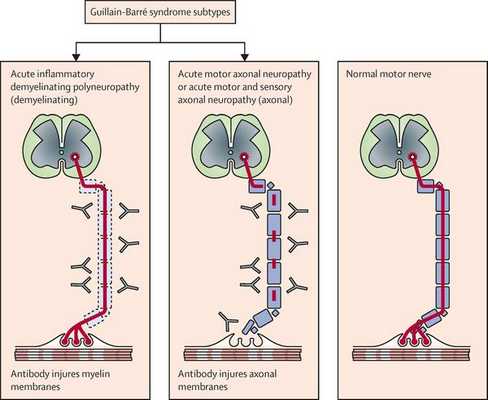
Нейрофизиологические процессы, лежащие в основе ГБС, подразделяются на несколько подтипов. Наиболее распространенные подтипы включают:
- острую воспалительную демиелинизирующую полирадикулопатию;
- острую двигательную аксональную невропатию;
- острую моторную и сенсорную аксональную нейропатию;
- синдром Миллера-Фишера, как вариант ГБС, характеризуется триадой признаков: офтальмоплегия, атаксия и арефлексия.
![Нейрон]()
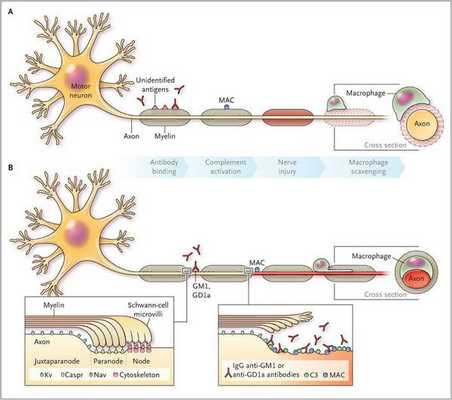
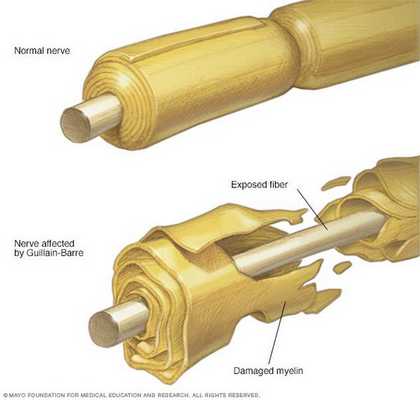
Считается, что ГБС развивается вследствие выработки антител против белка инфекционного агента, которые перекрестно реагируют с ганглиозидами нервных волокон человека. Аутоантитела связываются с миелиновыми антигенами и активируют комплемент, с формированием мембранно-атакующего комплекса на внешней поверхности клеток Шванна. Повреждение оболочек нервных стволов приводит к нарушениям проводимости и мышечной слабости (на поздней стадии может происходить и аксональная дегенерация). Демиелинизирующее поражение наблюдается по всей длине периферического нерва, включая нервные корешки.
![Подтипы синдрома Гийена — Барре]()
Поражаются все типы нервов, в том числе вегетативные, моторные и сенсорные волокна. Вовлечение двигательных нервов происходит значительно чаще, чем сенсорных.
![Здоровый и повреждённый нерв]()
Классификация и стадии развития синдрома Гийена — Барре
В Международной классификации болезней (МКБ-10) синдром Гийена — Барре кодируется как G61.0.
Основные виды синдрома Гийена — Барре:
- Острая воспалительная демиелинизирующая полирадикулоневропатия (ОВДП) — самая распространённая форма в Северной Америке и Европе. Основным признаком ОВДП является мышечная слабость, которая сперва возникает в нижней части тела, а затем распространяется вверх.
- Синдром Миллера Фишера — проявляется параличом глаз и неустойчивостью походки. Эта форма более распространена в Азии.
- Острая моторная аксональная невропатия (ОМАН) и острая моторно-сенсорная аксональная невропатия (ОМСАН) — чаще встречаются в Китае, Японии и Мексике. [8]
Осложнения синдрома Гийена — Барре
Пациенты с ГБС подвержены риску опасных для жизни респираторных осложнений и вегетативных нарушений.
Показания для перевода в отделение интенсивной терапии включают:
- быстрое прогрессирование моторной слабости с поражением респираторных мышц;
- вентиляционную дыхательную недостаточность;
- пневмонию;
- бульбарные расстройства;
- тяжелую вегетативную недостаточность.
Осложнения проводимого лечения, требующие интенсивной терапии, включают перегрузку жидкостью, анафилаксию на введение внутривенного иммуноглобулина или гемодинамические нарушения при проведении плазмафереза.
У 15%-25% детей с ГБС развивается декомпенсированная дыхательная недостаточность, которая требует механической вентиляции легких. [2] Респираторные нарушения чаще встречается у детей с быстрым прогрессированием заболевания, слабостью верхних конечностей, вегетативной дисфункцией и поражениями черепных нервов. Интубация трахеи может потребоваться у больных для защиты дыхательных путей, проведения механической вентиляции легких. При ГБС быстрое прогрессирование, двусторонний паралич лицевого нерва и вегетативная дисфункция предопределяют повышенную вероятность интубации. Необходимо планирование ранней интубации для минимизации риска осложнений и необходимости проведения экстренной интубации.
Вегетативная дисфункция повышает риск эндотрахеальной интубации. С другой стороны, дисавтономия может увеличить риск гемодинамических реакций на препараты, используемые для индукции анестезии во время интубации.
Признаки, указывающие на необходимость механической вентиляции легких: [4]
- вентиляционная дыхательная недостаточность;
- увеличение потребности в кислороде для поддержания SpO2 выше 92%;
- признаки альвеолярной гиповентиляции (PCO2 выше 50 мм. рт. ст.);
- быстрое снижение жизненной емкости на 50% по сравнению с исходным уровнем;
- невозможность кашля
Вегетативная дисфункция является основным фактором смертности при ГБС. Фатальный сердечно-сосудистый коллапс из-за вегетативной дисфункции наблюдается у 2%-10% тяжелобольных пациентов. [3] Мониторинг частоты сердечных сокращений, артериального давления и электрокардиограммы следует продолжать до тех пор, пока пациенты нуждаются в респираторной поддержке. Чрескожная кардиостимуляция может потребоваться при выраженной брадикардии. Гипотония корректируется восполнением объема циркулирующей крови (ОЦК), и, если пациент невосприимчив к восполнению ОЦК, применяются α-агонисты, такие как норадреналин, мезатон, адреналин.
При нестабильной гемодинамике непрерывная регистрация артериального и центрального венозного давления должна проводиться для контроля объема инфузионной терапии.
Артериальная гипертензия может возникать, но это осложнение не требует специального лечения, если оно не осложняется отеком легких, энцефалопатией или субарахноидальным кровоизлиянием.
Диагностика синдрома Гийена — Барре
Сбор жалоб и анамнеза
На приёме врач в первую очередь обратит внимание на скорость распространения паралича и нарушение дыхания. Если эти признаки выражены, больному может потребоваться экстренная помощь.
Как правило, пациенты с синдромом Гийена — Барре жалуются на нарушение походки, онемение и зябкость ног, а затем и рук. Нередко пациенты рассказывают, что недавно перенесли ОРВИ.
Осмотр
Объективный неврологический осмотр — это основа диагностики при синдроме Гийена — Барре. Врач оценивает рефлексы, координацию движений, походку, чувствительность и мышечную силу.
Лабораторная диагностика
Основным видом лабораторной диагностики при синдроме Гийена — Барре является исследование спинномозговой жидкости, которую получают с помощью люмбальной пункции.
Инструментальная диагностика
ЭНМГ (Электронейромиография) — единственный инструментальный метод диагностики, позволяющий подтвердить диагноз ГБС и уточнить характер патологических изменений (демиелинизирующий или аксональный) и их распространенность. [3]
Игольчатая электромиография характеризуется наличием признаков текущего денервационно-реиннервационного процесса при полинейропатии. Исследуют дистальные мышцы верхних и нижних конечностей (например, переднюю большеберцовую мышцу, общий разгибатель пальцев), а при необходимости и проксимальные мышцы (например, четырёхглавую мышцу бедра).
ЭНМГ-исследование у больных с ГБС зависит от клинических проявлений:
- при дистальных парезах исследуются длинные нервы на руках и ногах: не менее четырех двигательных и четырех чувствительных (двигательные и чувствительные порции срединного и локтевого нервов; малоберцовый, большеберцовый, поверхностный малоберцовый и икроножный нервы с одной стороны).
Оценка основных ЭНМГ- параметров:
Первые признаки денервационного процесса появляются через две-три недели после начала заболевания, признаки реиннервационного процесса — через месяц.
Дифференциальная диагностика
Синдром Гийена — Барре следует отличать от следующих заболеваний:
- и клещевого энцефалита (чувствительность не нарушена, поражены преимущественно черепные нервы); (отягощённый эпидемиологический анамнез, например посещение эндемичных стран); (чувствительность не нарушена, рефлексы снижены незначительно);
- обменно-метаболических полиневропатий (течение хроническое).
Лечение синдрома Гийена — Барре
Показания для госпитализации
Практически во всех случаях требуется госпитализация. Экстренная госпитализация необходима пациентам с нарушениями дыхания — в таких случаях лечение проводят в условиях реанимации.
Общие принципы лечения синдрома Гийена — Барре
Лечение острой демиелинизирующей полирадикулоневропатии комплексное. Основа — плазмаферез, иммуноглобулины и кортикостероиды. В ряде случаев требуется искусственная вентиляция лёгких, коррекция нарушений кровообращения, профилактика инфекционных и тромбоэмболических осложнений. Обязательным условием успешного лечения является уход.
Общее поддерживающее лечение и уход
Пациенты, требующие интенсивной терапии, требуют тщательного общего ухода. Запор наблюдается более чем в 50% случаев пациентов с ГБС в результате динамической непроходимости кишечника. Может потребоваться искусственное питание.
Медикаментозное лечение и плазмаферез
В лечении ГБС предпринимаются различные виды иммуномодулирующей терапии. [1] [2]
Внутривенный иммуноглобулин назначают в виде ежедневной инфузии (в дозе 0,4 гр/кг/день) в течение 5 дней в первые 2 недели болезни. Второй курс иммуноглобулина может потребоваться 5%-10% пациентов, при отрицательной динамике после первоначального улучшения. Механизм действия внутривенного иммуноглобулина, вероятно, многофакторный и, как полагают, включает модуляцию активации комплемента, нейтрализацию идиотипических антител, подавление воспалительных медиаторов (цитокины, хемокины).
Побочные эффекты иммуноглобулина включают головную боль, миалгию и артралгию, гриппоподобные симптомы, лихорадку. У пациентов с дефицитом IgA может развиться анафилаксия после первого курса внутривенного иммуноглобулина.
Плазмаферез способствует удалению антител, вовлеченных в патогенез ГБС. В течение каждого сеанса 40-50 мл/кг плазмы заменяют смесью 0,9% раствора хлорида натрия и альбумина. Проведение плазмафереза приводит к сокращению времени выздоровления и снижению потребности в искусственной вентиляции. Эти преимущества очевидны, если плазмаферез проводится в течение первых двух недель после начала болезни. Осложнения, связанные с плазмаферезом, включают гематому в области венопункции, пневмоторакс после катетеризации подключичной вены и сепсис. Плазмаферез противопоказан пациентам с тяжелой гемодинамической нестабильностью, кровотечением и сепсисом. Комбинация плазмафереза и иммуноглобулина не показала клинических преимуществ.
Симптоматическое лечение синдрома Гийена — Барре:
- при боли применяют парацетамол;
- катадолон и трамадол применяют при выраженном болевом синдроме;
- при нейропатической боли эффективны карбамазепин и габапентин.
Оперативное лечение
При тяжёлом течении может потребоваться длительная респираторная поддержка и наложение трахеостомы. Если пациент находится на искусственном питании, то накладывают гастростому.
Прогноз. Профилактика
ГБС остается серьезным заболеванием, несмотря на улучшение результатов лечения. По сравнению со взрослыми, у детей чаще отмечается более благоприятное течение заболевания, с полным, а не частичным выздоровлением. Причинами неблагоприятного исхода при ГБС являются дыхательная недостаточность, осложнения искусственной вентиляции легких (пневмония, сепсис, острый респираторный дистресс-синдром и тромбоэмболические осложнения), остановка сердца, вторичная по отношению к дисавтономии.
Восстановление обычно начинается через две-четыре недели после прекращения прогрессирования симптомов. Среднее время от начала заболевания до полного выздоровления составляет 60 дней. Данные относительно долгосрочного исхода ГБС ограничены. 75% - 80% пациентов полностью выздоравливают. Около 20% пациентов не могут ходить через полгода.
Младшая возрастная группа (менее 9 лет), быстрое прогрессирование и максимальная мышечная слабость, потребность в искусственной вентиляции легких являются важными предикторами длительного двигательного дефицита. [4]
Читайте также: