Синдром Бенье (Besnier) - синонимы, авторы, клиника
Добавил пользователь Евгений Кузнецов Обновлено: 09.01.2026
БЕНЬЕ, Эрнест (Ernest Besnier, 1831—■ 1909), выдающийся франц. клиницист-дерматолог и гигиенист. В течение 30 слишком лет был главой Парижской дерматологической школы. В 1857 г. защитил диссертацию на тему «О распознавании и лечении ущемленных брюшных органов», премированную Мед. академией. С 1864 г. по 1872 г. стоял последовательно во главе трех крупных парижских терап. больниц. В 1873 г. заместил Базэна (Bazin) в б-це С.-Луи. Б. первый во Франции создал в своем дерматологическом отделении гист. и бакт. лаборатории, популяризировал метод биопсий, создав и самый термин «биопсия»; был первым председателем Дерматологического об-
щества в Париже; состоял членом редакционного комитета «Annales de D. et de S.», дважды (1889 г. и 1900 г.) избирался председателем международных дерматологических конгрессов, а за свой замечательный труд по гигиене «О законах, управляющих эпидемиями» был избран в 1881 г. членом Мед. академии. Им введены в дерматологию хризаробин и пирогаллол, гальванокаустика и скарификации. Б. явился инициатором создания французской дерматологической энциклопедии (La Pratique dermatol.), где поместил классический труд об экземе. Он выделил и разработал, как особый тип дерматоза, pityriasis rubra pilaris (1889 г.), установил клинически туберкулезную природу простой волчанки (1879—82 годы), первый из дерматологов испытал туберкулиновое лечение волчанки (1891 г.); выделил как особые типы—«prurigo diathesica» (1892— 1896 гг.), язвенный сап лица (1891 г.), ар-тропатический псориаз (1886 г.); на лепроз-ных конгрессах 1887 г. и 1897 г. представил классические доклады о заразительности проказы, опровергнув учение антикон-тагионистов и пр. Одним из капитальнейших его трудов является перевод с примечаниями дерматологического учебника Ка-пози, в к-ром имеется мастерская критика взглядов венской школы и мастерское же сопоставление воззрений венской и парижской школ. Б. был почетным членом всех европейских дерматологических об-в.
Большая медицинская энциклопедия . 1970 .
Полезное
Смотреть что такое "БЕНЬЕ" в других словарях:
бенье — нескл. beignet m. Специально обработанные фрукты (яблоки, абрикосы), запеченные в тесте. Уварова. Бенье из абрикосов, груш, вишен, ананасов. Зеленко 1902 497 498 … Исторический словарь галлицизмов русского языка
Бенье (Besnier) Эрнест — (18311909), французский дерматолог. Установил туберкулёзную природу волчанки, выделил как самостоятельные клинические формы язвенный сап лица, артропатический псориаз, ввёл в лечебную практику препараты хризаробин и пирогаллол; предложил… … Большой Энциклопедический словарь
Бенье Э. — БЕНЬÉ (Besnier) Эрнест (18311909), франц. дерматолог. Установил туберкулёзную природу волчанки, выделил как самостоят. клинич. формы язвенный сап лица, артропатич. псориаз, ввёл в леч. практику препараты хризаробин и пирогаллол; предложил… … Биографический словарь
Бенье конусы — (Е. Besnier, 1831 1909, франц. дерматолог) черные точечные папулы на тыльной поверхности проксимальных фаланг пальцев рук, появляющиеся при отрубевидном волосяном красном лишае … Большой медицинский словарь
Бенье симметричная эритематозная кератодермия — (Е. Besnier) см. Кератодермия пятнистая диссеминированная симметричная … Большой медицинский словарь
Бенье-Бальзера коллоидная дегенерация кожи — (Е. Besnier, 1831 1909, франц. дерматолог; F. Balzer, 1849 1929, франц. дерматолог) см. Дистрофия кожи коллоидная … Большой медицинский словарь
Бенье-Бека-Шауманна болезнь — (Е. Besnier, 1831 1909, франц. дерматолог; С. Р. М. Boeck, 1845 1917, норвежский дерматолог; J. N. Schaumann, 1879 1953, шведский врач) см. Саркоидоз … Большой медицинский словарь
Бенье-Брока синдром — (Е. Besnier, 1831 1909, франц. дерматолог; L. A. J. Brocq, 1856 1928, франц. дерматолог) см. Нейродермит диффузный … Большой медицинский словарь
Бенье-Мещерского признак — (Е. Besnier, 1831 1909, франц. дерматолог; Г. И. Мещерский, 1874 1936, сов. дерматовенеролог) болезненность при удалении чешуек с люпом; симптом дискоидной красной волчанки … Большой медицинский словарь
Бенье-Теннессона ознобленная волчанка — (Е. Besnier, 1831 1909, франц. дерматолог; Н. Tennesson, 1836 1913, франц. дерматолог) см. Волчанка ознобленная … Большой медицинский словарь
Диффузный нейродермит - почесуха Бенье
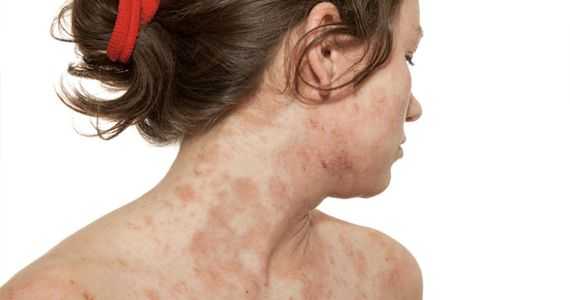
(Neurodermitis diffusa infantum s. prurigo Besnier)
Синонимы: prurigo diffusa chronica cum lichenificatione; atopic dermatitis; eczema constitutionale; eczema pruriginosum; prurigo diathetica; spatexsudatives Ekzematoid (Rost).
Определение
О природе и клинической индивидуальности или идентичности диффузного нейродермита, почесухи Бенье и атопического дерматита и их сходстве с экземой и с другими «пруригинозными» процессами существует еще немало невыясненных вопросов и споров. В настоящее время преобладающим является мнение, что диффузный нейродермит, почесуха Бенье и атопический дерматит американских авторов — идентичные заболевания. Невыясненность существует в особенности в отношении связи между ними и истинной детской экземой. Последнюю многие авторы называют еще конституциональной или атопической экземой; при этом отмечают, что детская экзема в более старшем возрасте «переходит» в почесуху Бенье, диффузный нейродермит или атопический дерматит.
Мы не разделяем этого мнения о детской экземе. По нашему мнению, существует истинная детская экзема, уже описанная выше, которая обычно проходит бесследно к концу второго года. Кроме того, существует вид экземы у более старших грудных и у маленьких детей, являющаяся первым выражением диффузного нейродермита или диатезной почесухи Бенье или атопического дерматита. Она не проходит к концу второго года жизни, а продолжается и после этого, иногда всю жизнь: для нее характерен ряд морфологических, эволютивных и общих симптомов, которые и индивидуализируют ее.
Бенье описывает как prurigo diathesique хроническое, отличающееся сильным зудом заболевание, с полиморфными изменениями кожи. Оно начинается обычно в первые месяцы жизни. Морфологические изменения кожи напоминают на данном этапе развития сухие подострые экземные процессы, в связи с чем немецкие дерматологи это заболевание причислили к группе хронических экзем, где оно и фигурировало в течение немалого времени. Обычно этим экземным воспалениям предшествовал сильный зуд, легко приводящий к лихенификации кожи, что делало невозможным на данном этапе отдифференцировать это заболевание от диффузного нейродермита. Особая эволюция заболевания, которое начинается в грудном и раннем детском возрасте, особая локализация изменений, сочетание или чередование с рядом других аллергических проявлений (астма, астматический бронхит, сенная лихорадка, строфулюс, припухание лимфатических узлов и вообще наличие более выраженных симптомов общего расстройства всего организма), составляют отличительные черты диатезной почесухи Бенье.
Под названием нейродермита была описана (Брок) группа патологических процессов кожи, в первую очередь — одна ограниченная и одна диффузная формы отличающиеся сильным зудом, лихеноидными папулами и типичной лихенификацией. Как при ограниченных, так, в особенности, при диффузных формах, высыпание напоминает подострые и хронические экземные процессы; поэтому некоторые авторы отнесли нейродермит к хроническим экземам. По своему развитию, общим симптомам и патогенезу нейродермит у грудных и маленьких детей, в особенности его диффузные формы, не отличается от почесухи Бенье. Поэтому независимо от спора о том, следует ли у взрослых диффузный нейродермит идентифицировать с почесухой Бенье, мы считаем, что в грудном и детском возрасте это идентичные заболевания.
Введенное американскими авторами название «атопический дерматит» не дает ничего нового для морфологии, эволюции и нозологии описываемых дерматозов, а. является лишь новым названием нейродермита, почесухи Бенье и подобных им процессов. При создании этого названия исходили из предположения, что в патогенезе этих процессов участвует атопический диатез Коки (A. Coca). Распространение этого понятия и на клинику, как говорит Л. П. Машкиллейсон, не необходимо. Оно лишь обременяет и без того сложную дерматологическую терминологию. Мы не согласны в особенности с полным идентифицированием детской экземы с атопическим дерматитом.
Сущность диффузного нейродермита (почесухи Бенье) в грудном и детском возрасте. Уже давно авторы замечали, да и теперь замечают, различные особенности в части случаев детской экземы. Совокупность этих особенностей является характерной для третьего вида (после себороидного дерматита и истинной детской экземы) экземной реакции в грудном и детском возрасте — нейродермита или почесухи Бенье.
Начало заболевания
Нейродермит возникает также в первые месяцы жизни, но в общем позже, чем истинная детская экзема. В некоторых случаях могут заболеть и дети 4—5 лет. Одним словом, каждая начавшаяся после 4—5-го месяца жизни экзема в грудном и детском возрасте может возбудить подозрение на нейродермит.
Морфология и локализация. Гистопатологическая картина нейродермита соответствует картине подострых и хронических экзем с более выраженным акантозом и почти полным отсутствием интраэпидермальных пузырьков. В начале своего развития в грудном возрасте, при рецидивах и обострениях нейродермита поражение у детей может быть эритемо-отечным и мокнуть, полностью напоминая истинную детскую экзему. Однако при внимательном наблюдении можно обнаружить, что при нейродермите пораженная кожа более сухая, склонна к лихенификации, меньше мокнет и мокнутие менее продолжительно.
В более поздних и более типичных случаях высыпным элементом является лихеноидный узелок, а одновременно с экземоподобными бляшками появляются и отдельные папуло-уртикарные или папуло-везикулезные элементы, напоминающие высыпь при строфулюсе. Также в более поздних стадиях кожа на пораженных участках начинает инфильтрироваться, утолщаться, покрываться ссадинами, корочками, лихенифицируется и темнеет.
Изменения, в особенности вначале, локализуются главным образом на лице, причем наряду со щеками чаще поражается и лоб. Вместе с тем постепенно появляются изменения и на затылке, в локтевых и подколенных сгибах, вокруг рта, на кистях, в области половых органов, на внутренних поверхностях бедер, наружных поверхностях конечностей и на других участках кожи. Вообще диссеминированная и лихенифицированная экзема в грудном и детском возрасте чаще бывает не истинной детской экземой, а нейродермитом.
Эволюция и симптомы
В то время как истинная детская зкзема обычно проходит бесследно приблизительно к концу второго года жизни, почесуха Бенье большей частью с ремиссиями различной продолжительности может продлиться и до полового созревания, а иногда не проходит и до конца жизни. Заболевание развивается приступами, возникающими часто сезонно (главным образом зимой и весной).
До и во время каждого приступа отмечается очень сильный зуд. Зуд делает грудных и маленьких детей, которые болеют диффузным нейродермитом, чрезвычайно неспокойными; они плохо спят, бледны, плаксивы, капризны, худы. При малейшем раздражении у них возникает приступ зуда и дети неудержимо начинают чесаться. С течением времени наступает «холодное» опухание паховых, бедренных и других лимфатических узлов.
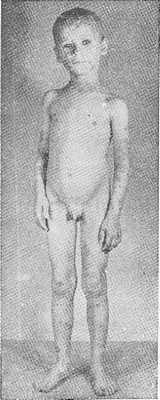
Рис. 2.
Prurigo Besnier у 6-летнего мальчика
Одновременно с кожными явлениями у большинства детей, больных почесухой Бенье, наблюдается аллергический ринит, астматический бронхит, а позже и бронхиальная астма. Эти явления сопутствуют кожным приступам или же чередуются с ними.
Этиология и патогенез. В настоящее время преобладает мнение, что диффузный нейродермит обусловлен особым, врожденным или приобретенным состоянием повышенной чувствительности по отношению к различным экзо- и эндогенным раздражителям антигенного и неантигенного характера. Кожные пробы с различными аллергиями весьма часто бывают положительными; в особенности это касается вдыхаемых аллергенов (пыль, волосы, животного происхождения, растительные продукты и пыльца). Часто обнаруживаются антитела (методом пассивного перенесения). Наблюдаются также положительные комплементсвязывающие реакции, явления коллоидоклазии (положительный индекс Зогана). Однако все попытки установить специфическую аллергическую сверхчувствительность оказались безрезультатными. Удаление аллергенов, по отношению к которым получились положительные кожные пробы не приводило к излечению. Введение их не всегда связано с последующим ухудшением. Неожиданными и неадекватными являются реакции на различные лечебные средства: сильно раздражающие средства могут переноситься кожей хорошо, а с виду индифферентные средства могут вызвать раздражение кожи. Хилл (Hill) допускает, что при нейродермите существует особый местный Х-фактор, обусловливающий склонность к белому дермографизму, сужению сосудов и сверхчувствительности кожи по отношению к различным раздражителям. Тенденция к спазму мелких кровеносных сосудов кожи при нейродермите считается в известной мере аналогичной спазму бронхов при бронхиальной астме, сопровождающей это заболевание.
Заболевание это часто может быть семейным, причем у родителей южно обнаружить астму или сенную лихорадку, а у детей - почесуху Бенье. У детей, болеющих почесухой Бенье, в более позднем возрасте кожные явления могут исчезнуть, а могут остаться или развиться явления астмы, сенной лихорадки. Все это дает основание для принятия особого, врожденного, семейного диатеза (атопия Коки).
Обсуждалась роль status thymicolymphaticus, плюригландулярной эндокринной дисфункции, гельминтиаза и торпидной туберкулезной интенции, однако особых доказательств представлено не было.
На основании семейных анкет удалось установить, что нейродертмит развивается главным образом при небрежном, грубом, недостаточно заботливом уходе за детьми.
В отношении диффузного нейродермита было установлено особенно нужное обстоятельство, что он поддается влиянию перемены обстановки, причем улучшается, в частности, при пребывании на море или на высоте более 1200 м над уровнем моря. Считается, что в этих условиях, наряду с устранением раздражающих аллергенов, влияние оказывают и климатические факторы (атмосферное давление, влажность, температура, ветры и пр.).
Из сказанного видно, что этиология и патогенез нейродермита до сих пор все еще остаются невыясненными. Наряду с ролью некоторых трофаллергенов и пылевидных аллергенов, при обсуждении патогенеза всё больше пробивает себе путь предположение, что нейродермит представляет собой своеобразный трофический невроз, развивающийся у людей с функциональной недостаточностью центральной нервной системы (С. Т. Павлов). В подкрепление этого предположения, наряду с данными изложенными выше в разделе о патогенезе экземы, можно привести ещё следующие. Еще Брок, давая наименование этому заболеванию, на основании клинического наблюдения связал его возникновение и развитие с состоянием нервной системы. В настоящее время также известно, наилучшие результаты лечения нейродермита получаются при применении средств, воздействующих на центральную и вегетативную нервы, систему. Клиническое улучшение нейродермита при высокогорном летний, согласно нашим наблюдениям, сопровождается прежде всего нормализацией тонуса вегетативной нервной системы и процессов возбуждения и торможения центральной нервной системы. На роль вегетативной нервной системы в патогенезе нейродермита указывают также исследования А. В. Логинова и О. К. Шапошникова, которые обнаружили в коже больных нейродермитом наличие подобного адреналину вещества и снижение проницаемости кожных сосудов. В качестве непосредственных причин возникновения нейродермита указывают на различные экзогенные и Эндогенные интоксикации.
Диагноз
Если принять во внимание перечисленные особенности морфологии, эволюцию, локализацию и общие симптомы, то поставит диагноз почесухи Бенье сравнительно не трудно. В грудном и раннем детском возрасте ее нужно дифференцировать главным образом от истиной детской экземы и себороидного дерматита; об этом дифференцированном диагнозе говорилось выше. Особое диагностическое значение приписывают сопровождающим детский нейродермит папуло-уртикарным высыпям и уртикарному характеру кожных реакций по отношению к различным аллергенам. У более старших детей почесуху Бенье нужно дифференцировать от prurigo Hebrae, других пруригинозных процессов, некоторых контактно-аллергических дерматитов, от красного плоского лишая, псориаза, золотушного лишая, которые рассматриваются в соответствующих разделах.
Прогноз почесухи Бенье quo ad sanationem всегда серьезный. Как было сказано, заболевание с более или менее продолжительными ремиссиями может продлиться до периода полового созревания и позже. В связи с прогнозом нужно учитывать следующие осложнения и особенности развития некоторых случаев диффузного нейродермита.
При диффузном нейродермите у детей наблюдаются вторичные инфекции, но они значительно слабее и реже, несмотря на очень сильный зуд и расчесы.
В части случаев диффузного нейродермита развивается так называемая атопическая эритродермия. Она может предшествовать или сопутствовать основному заболеванию и остаться после выздоровления последнего. При этом состоянии кожа всего тела светло-красного цвета, напоминает гусиную; она утолщена и не имеет особой склонности к везикуляции и мокнутию. Существует выраженное шелушение, общее увеличение лимфатических узлов, очень сильный зуд. При этой форме очень заметна повышенная чувствительность к различным антигенным раздражителям и более выражена склонность ко вторичной инфекции. В крови обнаруживается выраженная эозинофилия; значительно увеличено число белых кровяных клеток без признаков заболевания крови.
В небольшом числе случаев при почесухе Бенье в возрасте между 16 и 35 годами наблюдается развитие катаракты [ Роксбург (Rox- rurgh), Брунстинг)]
Многолетнее прослеживание участи детей, болевших почесухой Бенье, "оказало следующее: из 84 еще в грудном возрасте от вторичной инфекции умерло 6 (летальность выше, чем в контрольной группе); у 55% больных экземные явления продолжались до 13-летнего возраста, а у многих лиц до 20 лет; в течение первых трех лет жизни выздоровело 27% детей; астма, хронический бронхит и сезонный ринит были обнаружены у 73% больных (в контрольной группе — 5—7%); наиболее часто наблюдалась астма; 22% детей по одному или нескольку раз переболели пневмонией у контрольных — 2%); у 23% больных были головная боль и частая рвота, а у 17% — крапивница (в контрольной группе значительно более низкое число подобных нарушений — до 0%). У детей, родители которых болели экземой, продолжительность заболевания была больше. Вообще диффузный нейродермит у грудных и маленьких детей считается серьезным заболеванием, значительно нарушающим и подвергающим опасности здоровье и дальнейшее развитие детей.
Лечение
Из трех описанных типов экземных реакций у детей труднее всего поддается лечению нейродермит. Все терапевтические соображения, методы и средства, подробно рассмотренные при лечении истинной детской экземы, полностью применимы и при нейродермите. Поскольку это заболевание связано с функциональными расстройствами центральной нервной системы и обладает особой чувствительностью по отношению к различным экзогенным и эндогенным раздражителям, лечение имеет целью уменьшить подобные расстройства и устранить все возможные раздражения. Основной задачей лечения является успокоение зуда и удаление поддерживающих его причин. Применяются все общие местные противозудные средства (бром, кальций, антигистаминные препараты, гликокортикоидные гормоны, нейроплегические медикаменты пр.), психотерапия.
Приоритет в описании катаракты при нейродермите принадлежит Н. И. Андогскому (1913 г.) - Ред.
Наряду с устранением всех раздражителей пищевого происхождения (см. раздел об экземе), при нейродермите весьма важно удалить различные раздражители животного и растительного происхождения (шерсть волосы, пыль, пыльцу, мех, пух), которые находятся часто в обстановке непосредственно окружающей ребенка (одеяла, матрац, белье, одежда, игрушки, мебель и пр.). Иногда для этой цели требуется перемена мест пребывания, а у более старших детей — направление в высокогорную местность.
Наружное лечение проводят как при истинной детской экземе. Дети больные почесухой Бенье, хорошо переносят дегти. Часто применяется хорошо промытый сосновый деготь, чистый или в комбинациях.
В особенно тяжелых и не поддающихся другому лечению случаях при более значительной инфильтрации кожи можно иметь в виду и внимательно применять рентгенотерапию или пограничные лучи, а во всех случаях — общее облучение ртутно-кварцевой лампой и противозудные ванны. 2 апреля 2019
Синдром Туретта - симптомы и лечение
Что такое синдром Туретта? Причины возникновения, диагностику и методы лечения разберем в статье доктора Диордиева Максима Борисовича, психиатра со стажем в 8 лет.
Над статьей доктора Диордиева Максима Борисовича работали литературный редактор Вера Васина , научный редактор Владимир Вожжов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Синдром Туретта (Tourette's syndrome) — это заболевание нервной системы, при котором возникают множественные двигательные и вокальные тики. Для постановки диагноза они должны присутствовать дольше года.

Впервые заболевание, похожее на синдром Туретта, было описано в 1486 году в книге «Молот ведьм». Там упоминался священник с моторными и вокальными тиками, считавшийся одержимым. В конце XIX века симптомы заболевания на примере нескольких пациентов описал вместе с коллегами французский невролог Жорж Жиль де ла Туретт, в честь которого и назван синдром [1] .
Обычно синдром Туретта проявляется уже в детстве, но часто заболевание выявляют поздно или не диагностируют вовсе, так как родители не обращают на тики должного внимания. Из-за этого маленькие пациенты не получают своевременной помощи и могут страдать не только от самих тиков, но и от психологических проблем, связанных с заболеванием. В Европе от возникновения первых симптомов синдрома Туретта до постановки диагноза проходит в среднем более 5 лет [2] .
Распространённость синдрома Туретта
Синдром Туретта очень распространён — он встречается примерно у 10 из 1000 детей. В России его диагностируют у 8 человек на 10 000 населения, им могут страдать до 5 % школьников [3] . Мужчины болеют чаще, чем женщины: соотношение между ними составляет примерно 3 к 1.
Причины синдрома Туретта
Синдром Туретта — это генетическое расстройство, которое передаётся от родителей. Однако точный механизм наследования и ген, ответственный за болезнь, не известны. Риск передачи заболевания ребёнку составляет около 50 %. В прошлом, в начале XX века, тики считались следствием психотравм, но современная медицина это отвергает, так как такое предположение не удалось доказать [4] . Психосоциальные факторы и аутоиммунные заболевания не являются причиной синдрома Туретта, но могут влиять на тяжесть течения болезни.
Существует теория, что недостаток магния в организме и связанные с ним нарушения обмена веществ могут влиять на развитие синдрома Туретта. Косвенным доказательством этого служит то, что препараты с некоторыми соединениями магния могут улучшать состояние больных. Однако большие исследования на эту тему не проводились [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома Туретта
Синдром Туретта проявляется тиками — быстрыми, внезапными, повторяющимися навязчивыми движениями или произнесением звуков. Чаще всего они возникают у мальчиков в возрасте от 4 до 11 лет. Тяжесть тиков доходит до пика примерно в 10-12 лет и ослабляется в подростковом возрасте. Большинство тиков исчезают спонтанно, но примерно у 1 % детей они сохраняются во взрослой жизни [7] .
Выделяют две основные группы тиков:
- Моторные тики — это непроизвольные движения частей тела. Самый распространённый из них — усиленное моргание. Также могут возникать подпрыгивания, постукивания по себе, развороты и повороты тела, гримасы, плевки, нецензурная жестикуляция и повторения чужих движений (копропраксия и эхопраксия).
- Вокальные, или звуковые, тики — это навязчивое произношение звуков, реже слов. Может проявляться кашлем, покашливанием, кряхтением. Иногда таких детей ошибочно лечат от бронхитов, трахеитов и бронхиальной астмы. Синдром Туретта часто ассоциируется с копролалией — внезапным высказыванием нецензурных фраз или слов, которое зачастую сопровождается копропраксией. Однако копролалия возникает только у 10 % пациентов [6] . Помимо копролалии, они могут повторять чужие слова, собственное слово или фразу (эхолалия и палилалия).
При синдроме Туретта моторные тики обязательно сочетаются с вокальными. Если присутствуют моторные тики, но нет вокальных, то стоит заподозрить другие заболевания: органическое поражение головного мозга, эпилепсию, синдром дефицита внимания (СДВГ), обсессивно-компульсивное расстройство (ОКР).
У многих детей и подростков с синдромом Туретта также отмечается СДВГ, ОКР, повышенная агрессивность, тревожность и склонность к депрессиям.
При синдроме Туретта интеллектуальные способности не нарушаются. Дети с этим заболеванием могут сильно расстраиваться от подшучиваний своих сверстников. При эмоциональном напряжении, вызванном пристальным вниманием или насмешками окружающих, тики могут усиливаться.
Форма тиков при синдроме Туретта может меняться в течение суток или недели, например от лёгких единичных моторных тиков утром или в начале недели до сложных и множественных по вечерам или под конец учебной недели. Видимо, их выраженность зависит в том числе от психоэмоциональных нагрузок.
Иногда дети пытаются сдерживать тики, но такой контроль возможен лишь в некоторой степени. Когда ребёнок старается подавить тики, симптомы могут усилиться. Попытка сдержать тик вызывает выраженный дискомфорт, из-за чего возрастает тревога — тикозные движения, наоборот, немного успокаивают. Из-за стресса, тревожных состояний и усталости тики могут учащаться и усиливаться.
Патогенез синдрома Туретта
Патогенез синдрома Туретта до конца не изучен. Известно лишь, что расстройство вызвано генетическими причинами. Скорее всего, при определённых генетических факторах нарушается работа нейромедиаторных систем в подкорковых образованиях и лобной коре.
Помимо генетических факторов, в патогенезе может участвовать и органическое повреждение головного мозга, например при патологии беременности и родов, черепно-мозговых травмах или нейроинфекциях.
Основная роль в патогенезе заболевания, вероятно, принадлежит дисфункции лобных долей. Считается, что большую роль в развитии синдрома Туретта играет правая лобно-височная область, сенсомоторные отделы орбитофронтальной коры, моторная область, базальные ганглии и поясная извилина. Также важное значение имеют нарушения в кортико-стрио-таламо-кортикальном контуре — нейронных цепях, связывающих кору, базальные ганглии и таламус.

Нарушения в работе этих структур также характерны для детей с ОКР и СДВГ — эти заболевания часто сопутствуют синдрому Туретта. Даже известны генетически связанные с синдромом Туретта формы ОКР (преимущественно ОКР с навязчивыми действиями — F42.1).
Предположительно, при синдроме Туретта нарушается работа дофаминергической системы. Изменения, вероятно, затрагивают серотонин-, норадреналин-, глутамат-, холин-, ГАМКергическую и опиоидную системы. Косвенно на связь синдрома Туретта с дофамином указывает то, что тики уменьшаются при лечении препаратами, которые воздействуют на передачу нервного импульса, вызванную дофамином ( например, путём блокады постсинаптических D2-рецепторов) [2] .
Классификация и стадии развития синдрома Туретта
Синдром Туретта — это разновидность хронических тиковых (или тикозных) нарушений. В Международной классификации болезней (МКБ-10) заболевание кодируется как F95.2 Комбинированные голосовые и множественные двигательные тики.
В следующей Международной классификации болезней (МКБ-11) тики и синдром Туретта из психических расстройств перенесены в неврологические [1] .
Согласно классификации Американской психиатрической ассоциации (DSM-IV), тики подразделяются на следующие группы:
- по виду — двигательные или голосовые;
- по продолжительности — преходящие или хронические.
Преходящее тиковое расстройство — это множественные двигательные, голосовые или тики обоих видов, которые длятся от 1 до 12 месяцев. Хронические тиковые расстройства присутствуют больше года. Они могут быть одиночными или множественными, двигательными или голосовыми, но не оба вида сразу. Синдром Туретта относится к хроническому тиковому расстройству. Для постановки диагноза необходимо, чтобы множественные двигательные тики и хотя бы один голосовой тик наблюдались более года.
Стадии синдрома Туретта не выделяют. Но обычно расстройство начинается с преходящих двигательных тиков, как правило подёргивания лица, которые длятся до года. Часто это гримасничание, затем покашливание и шипение. Постепенно тики распространяются на руки, ноги и мышцы шеи. Затем, обычно через год, присоединяются вокальные тики, которые осложняют картину болезни.
Осложнения синдрома Туретта
Синдром Туретта может сопровождаться депрессией, тревожным расстройством, ОКР и СДВГ, что осложняет прогноз. Депрессия возникает из-за того, что детей с этим синдромом часто обижают и унижают. В результате у них формируется чувство одиночества и может развиться аутоагрессия, вплоть до попытки суицида. Поэтому важно не оставлять ребёнка один на один с этим расстройством: ему особенно необходима поддержка родителей и друзей.
При симптоме копролалии дети выкрикивают нецензурную брань, из-за чего могут подвергаться агрессии со стороны окружающих. Поэтому для таких пациентов очень важно организовать правильную социальную среду [7] .
Диагностика синдрома Туретта
Синдром Туретта диагностирует врач-психиатр или невролог, основываясь на наблюдении и сборе сведений об истории болезни, условиях жизни и перенесённых заболеваниях. Сейчас разрабатываются генетические карты, которые позволят с самого рождения определять совокупность генов, характерных для синдрома Туретта, но пока этот метод недоступен.
Чтобы установить диагноз «синдром Туретта», состояние должно соответствовать следующим критериям:
- присутствуют множественные двигательные тики и как минимум один голосовой тик;
- тики возникают много раз в день, почти ежедневно;
- расстройство длится более года, но необязательно непрерывно, ремиссии продолжаются меньше двух месяцев;
- симптомы появились в возрасте до 18 лет [8] .
Очень важно отличать тики при синдроме Туретта от вторичных тиков, которые появились на фоне инфекций или черепно-мозговых травм при беременности, родах или в раннем детстве. Их различают только на основе анамнеза и физикального обследования. Другие методы, например магнитно-резонансная томография и анализы крови, для диагностики синдрома Туретта не используются.
Лечение синдрома Туретта
Перед врачом всегда стоит выбор — назначать ли препараты при синдроме Туретта. При этом важно ориентироваться на состояние пациента, так как более чем в половине случаев симптомы исчезают без приёма медикаментов.
Психологическая помощь
Если тики не мешают человеку общаться, учиться и работать, то, скорее всего, принимать препараты не нужно. В такой ситуации будет полезно психологическое консультирование ребёнка и родителей. Важно рассказать родителям, что от ребёнка ни в коем случае нельзя требовать, чтобы он перестал кашлять и гримасничать, — это только усилит эмоциональное напряжение и, соответственно, тики.
В зарубежных странах, особенно в США, хорошо зарекомендовал себя метод под названием «Habit reversal training», т. е. тренировка отмены привычки [10] . Пациента учат отслеживать ощущение, предшествующее тикам, и пытаться заменить их на более приемлемые действия. Метод не избавляет от тиков, но заметно уменьшает их проявления.
Также для коррекции поведения используется когнитивно-поведенческая психотерапия [12] .
Медикаментозное лечение
Для лечения синдрома Туретта могут применяться антипсихотики (нейролептики) в невысоких дозировках, которые воздействуют на дофаминэргическую активность. Наиболее эффективны Арипипразол, Рисперидон и Галоперидол. Из них лучше всего переносится Арипипразол. Однако в российских инструкциях по лечению синдрома Туретта это лекарство не упоминается, хотя в США оно одобрено Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) и активно используется в терапии. В России назначают Галоперидол и Рисперидон, а также ряд ноотропов (чаще всего гопантеновую и аминофенилмасляную кислоту) без достаточной доказательной базы.
Есть данные об эффективности Клонидина, но этот препарат опасен при передозировке. Среди возможных побочных эффектов — коллаптоидные состояния, т. е. резкое падение артериального давления, которое может привести к развитию обморока.
Существуют не подтверждённые данные об эффективности инъекции ботулотоксина в мышцы лица.
При возникновении сопутствующих заболеваний, таких как тревожно-депрессивное расстройство и ОКР, применяются селективные ингибиторы обратного захвата серотонина: Сертралин, Пароксетин, Эсциталопрам. При выраженной агрессии, направленной на себя или окружающих, назначаются нормотимики (препараты лития и другие) [12] .
Транскраниальная магнитная стимуляция
В настоящее время изучается влияние транскраниальной магнитной стимуляции на синдром Туретта как у детей, так и у взрослых, но пока недостаточно данных об эффективности этого метода [11] .
Нейрохирургическое лечение
При тяжёлом течении заболевания и выраженной устойчивости к медикаментам может применяться нейрохирургический подход — глубокая стимуляция подкорковых структур головного мозга (бледного шара и таламуса). Её используют для взрослых пациентов.
Прогноз. Профилактика
Прогноз благоприятнее и заболевание чаще заканчивается ремиссией или выздоровлением, если тики появились в возрасте до 7 лет.
Синдром Туретта часто вызывает у людей страх и ассоциации, что эта особенность мешает нормально общаться с другими. Но если грамотно подойти к терапии и исключить провоцирующие факторы, расстройство может протекать вполне благоприятно. Примером служит певица Билли Айлиш. Из-за тяжести заболевания она не ходила в школу и обучалась дома. Это не помешало певице в 2019 году записать сингл, завоевавший первые места в мировых хит-парадах, а в 2021 году войти в список 100 наиболее влиятельных людей года по версии журнала Time. Также синдромом Туретта, предположительно, страдал Вольфганг Моцарт [13] .
Синдром Туретта — это генетическое заболевание, поэтому предупредить его развитие нельзя. Однако если своевременно обратиться к врачу, можно снизить тяжесть болезни и предотвратить развитие депрессии, аутоагрессии и обсессивно-компульсивного расстройства.
При сильных тиках, не поддающихся лечению и мешающих общаться, учиться или работать, пациент может пройти медико-социальную экспертизу: специалисты оценят тяжесть состояния и, при необходимости, определят группу инвалидности.
Саркоидоз — что это? Причины и механизм развития болезни Бенье-Бека-Шаумана

Врач ультразвуковой диагностики. Стаж 20+ лет. Принимает в Университетской клинике в Санкт-Петербурге. Стоимость приема 1300 руб.
- Запись опубликована: 15.06.2022
- Reading time: 4 минут чтения
Саркоидоз — это иммунное заболевание, возникающее в результате воспаления тканей. Патология может развиваться в любом органе, но обычно начинается в легких или лимфатических узлах. Процесс может затрагивать печень, кожу, сердце, нервную систему и почки. Характерная особенность саркоидоза — образование гранулем. В большинстве случаев эти изменения проходят спонтанно. Если этого не происходит, за счет воспаления образуется фиброз.
Вероятная причина саркоидоза — действие специфического фактора окружающей среды (фактора саркоидоза) на иммунную систему генетически предрасположенных людей, но этот фактор еще не обнаружен. Можно было только приблизительно оценить его свойства.
Что такое саркоидоз?
Саркоидоз - это воспалительное заболевание, характеризующееся образованием гранулем - скоплений воспалительных клеток - в одном или нескольких органах тела. Когда иммунитет слишком активен и образуется много гранулем, они нарушают структуру и мешают функциям органа. Неконтролируемое хроническое воспаление приводит к фиброзу, представляющему собой постоянное рубцевание ткани органа.
Специфика и тяжесть заболевания варьируются. Заболевание может развиваться внезапно и так же быстро исчезать. Иногда оно развивается постепенно, и симптомы рецидивируют на протяжении всей жизни. Трети больных требуется длительное лечение. Саркоидоз считается хроническим, если заболевание остается активным более 2-х лет.
Саркоидоз был впервые описан в 1877 году английским дерматологом Джонатаном Хатчинсоном, обнаружившим у больного многочисленные странные поражения кожи конечностей. Термин «саркоид» ввел чуть позже ученый Бек. Название болезни происходит от греческих слов сарк и оид., или «похожий на мясо». Этот термин относится к кожному саркоидозу, часто сопровождающемуся некрасивыми высыпаниями. Д. Хатчинсон также описал изменения в легких, лимфатических узлах, слюнных железах, костях, селезенке и слизистых оболочках.
Многоорганная природа этого заболевания, с особым упором на поражение легких и лимфатической системы, была хорошо раскрыта уч. Шауманом (1917), связавшего поражения кожи и органов в единое системное заболевание. Как и многие другие ученые, Шауман считал саркоидоз одной из форм туберкулеза. Термин «саркоидоз» был официально принят только в 1960-х годах, и болезнь стала называться болезнью Бенье-Бека-Шаумана (BBS).
Ещё одно важное открытие в этой области было сделано ученым С. Лефгреном в 1946 г. Он обнаружил, что на ранних стадиях саркоидоза может наблюдаться двустороннее увеличение лимфоузлов, узловатая эритема, повышение температуры тела и изменения в крупных суставах. Комплекс этих симптомов получил название синдрома Лефгрена.
Распространенность патологии
Саркоидоз — наиболее распространенное интерстициальное заболевание легких с ежегодной заболеваемостью в мире от 1 до 64 случаев на 100000 жителей. Максимальная заболеваемость наблюдается в странах Северной Европы и среди афроамериканцев в США, а самая низкая — в Сингапуре и Японии.
Статистика показывает, что патология затрагивает разные органы в зависимости от национальности или скорее места жительства: у людей с темной кожей часто наблюдается кожный саркаидоз, у японцев страдает сердце и нервная система.
В России саркоидоз также встречается даже в тяжелой форме. По статистике, от него умирает почти пол процента всех больных. Причины гибели — сердечно-лёгочная недостаточность, нейро- и кардиосаркоидоз.
Патология чаще всего возникает в возрасте от 20 до 40 лет. Более подвержены этому заболеванию женщины. Увеличивает риск возникновения патологии семейный анамнез.
Причины развития саркоидоза — теория и факты
Некоторые исследования показывают, что могут вызывать заболевание бактерии, вирусы или химические вещества. Такие триггеры, хотя обычно безвредны для большинства людей, могут раздражать иммунную систему людей с генетическим риском развития саркоидоза.
Существуют теории, что иммунный ответ на раздражитель может быть слишком активным или даже неуместным, что приводит к воспалению, образованию гранулемы, а в некоторых случаях рубцеванию или фиброзу. Появляется все больше доказательств того, что этот иммунный ответ на саркоидоз может также включать аутоиммунный ответ на «собственные» белки. Однако пока саркоидоз не считается преимущественно аутоиммунным заболеванием, как например, ревматоидный артрит или системная красная волчанка, хотя исследования и показывают, что некоторые иммунные реакции и генетические факторы у этих патологий схожи.
На самом деле, что именно вызывает саркоидоз, доподлинно неизвестно. Поэтому правильно говорить, что саркоидоз связан с действием саркоидного фактора окружающей среды на иммунную систему генетически предрасположенного человека. Сам фактор, запускающий иммунный ответ, пока не выявлен, поэтому его свойства можно оценить только приблизительно.
Саркоидозный фактор характеризуется плохими растворимостью и разлагаемостью внутриклеточными ферментами, кислотами, под воздействием высокой температуры, органических растворителей, нейтральных детергентов. Этот факт указывает, что речь идет о белке, способном выживать внутри макрофагов, вызывая хроническую стимуляцию.
Саркоидозный фактор характеризуется иммуногенностью, то есть способностью индуцировать олигоклональную пролиферацию CD + Т-клеток. Именно этот фактор является промотором (по крайней мере, в начальной фазе заболевания) воспаления с преобладанием Th1-лимфоцитов. Это приводит к увеличению активности цитокинов: IFN-γ, IL-2, TNF-α. Этот же фактор с участием Т-лимфоцитов, в основном CD+ стимулирует образование грануляционной ткани, состоящей из эпителиальных и гигантских клеток.
Предрасположенность к саркоидозу увеличивает наличие аллелей: HLA-DR3, HLAS-DR5, HLA-DR8, HLA-DR9, HLA-DR12, HLA-DR14, HLA-DR15, HLA-DR17, HLA-DPB1, HLA-DQB1. Известны также аллели, отвечающие за защиту: HLA-DR1, HLA-DR4.
Исследования связи молекул HLA с возникновением и течением саркоидоза показали, что в скандинавской популяции гаплотип HLA-DR17 связан с острой формой саркоидоза, а HLA-DR14 и HLA-DR15 — с хронической. Внелегочная форма у итальянского населения связана с гаплотипом HLA-B22.
Интересные факты дало и американское исследование ACCES с участием более 1400 человек. Ученые не нашли прямой связи между саркоидозом и инфекционными агентами: HHV-8, HCV, CMV, ретровирусом, вирусом Коксаки B и EBV. При этом они выяснили, что саркоидоз часто развивается у людей, подвергающихся воздействию пыли, газов и органических частиц.
В 1940-х годах было обнаружено, что сходные с саркоидозом симптомы дает хроническая гранулематозная болезнь (ХГБ), вызываемая воздействием металла бериллия. Для дифференциации этих заболеваний проводится тест на бласт-трансформацию лимфоцитов в присутствии соли бериллия.
К группам профессионального риска по ХГБ относятся: зубные техники, ювелиры, рабочие, занятые в процессах восстановления металлов и в оружейной промышленности. Саркоидоз чаще встречается у пожарных. Этиологический фактор — токсины, выделяющиеся при высоких температурах.
Группы риска
Наиболее высокие риски заболеть саркоидозом у следующих групп пациентов:
- Подвергшиеся инфекциям. Бактериальным, вызванным микобактериями, Propionibacterium acnes, возбудителем болезни Лайма. Вирусным — гепатиту С, герпесвирусу, вирусу Д. Каннингема.
- Находящиеся в загрязненной среде. Опасно воздействие микрочастиц металлов. Особенно часто саркоидоз связывают с бериллием, медью, алюминием, барием, лантаноидами, кобальтом, золотом, цирконием, титаном. Также опасна любая пыль, плесень, дым.
- Имеющие родственников с саркаидозом.
- Курящие. Саркоидоз у таких больных часто протекает в тяжелой форме.
Механизм образования гранулем при саркоидозе
Ранний саркоидоз характеризуется накоплением большого количества активированных макрофагов и CD4+ Т-клеток в легких. Так же образуются и внелегочные очаги с воспалительным и иммунным процессами. Лимфоциты Th1 продуцируют гамма-интерферон (IFN-γ), интерлейкин 2 (IL-2) и другие цитокины, запускающие воспаление.
Важную роль в воспалении при саркоидозе играют макрофаги — источник провоспалительных цитокинов TNF-α, IL-12, IL-17 и факторов роста. Это постоянная часть саркоидных гранулем, состоящих из эпителиальных клеток, окруженных неравномерным слоем Т- и В-лимфоцитов. CD4+-лимфоциты доминируют во всех участках, где образуются гранулемы. Соотношение лимфоцитов CD4+ к CD8+ может быть более 10.
По мере развития фибробласты они размножаются и производят коллаген, заменяющий всю опухоль. Иногда в узелке можно найти две микроскопические структуры: микроскопические астероидные тела внутри гигантских клеток и тела Шаумана - слоистые плотности, состоящие из кальция и белков. Эти структуры бесполезны в диагностике саркоидоза, так как они также присутствуют в гранулемах другого происхождения.
При саркоидозе иногда можно обнаружить центральный некроз, указывающий на воспалительный процесс. Серозный некроз, типичный для туберкулеза, при саркоидозе отсутствует. Воспаление происходит из-за перераспределения клеток из периферической крови в легкие и локальной пролиферации этих клеток.
Цитокины, ответственные за привлечение клеток к тканям: IL-8, IL-15, IL-16 и RANTES (хемотаксис лимфоцитов), синтезируемый Т-лимфоцитами. С другой стороны, IL-2 отвечает за пролиферацию клеток, действуя как местный фактор роста для Т-лимфоцитов, инфильтрирующих паренхиму легких и другие ткани, в которых происходит саркоидозная реакция.
В воспалительную саркоидную реакцию вовлечены четыре типа цитокинов:
- цитокины из лимфоцитов Th1: IFN-γ, IL-2, IL-12, IL-15, IL-18, IL-27;
- провоспалительные цитокины: TNF-α, IL-1, GM-CSF, IL-62;
- противовоспалительные цитокины: ИЛ-10, трансформирующий фактор роста β (TGF-β);
- профибротические цитокины: TGF-β, фактор роста тромбоцитов (PDGF), инсулиноподобный фактор роста 1 (IGF-1).
Наиболее важные клетки, определяющие развитие саркоидозного воспаления, — лимфоциты Th1. Процесс поражает многие органы и ткани, но в 90% случаев это легкие. Т-лимфоциты находятся в интерстициальной ткани и в воздушных пространствах.
Саркоидозные гранулемы образуются в ответ на постоянный антигенный раздражитель. Фазы формирования гранулем:
- Вовлечение Th1-лимфоцитов с фенотипом CD4+ в результате действия антигенпрезентирующих клеток;
- Секреция провоспалительных и профибротических цитокинов;
- Скопление иммунокомпетентных клеток в очагах воспаления, то есть в легких, лимфатических узлах, коже, печени, селезенке, слюнных железах, сердце, нервной системе, мышцах.
В первой фазе саркоидозного воспаления процесс обратим, потому что процессы фибриногенеза подавлены. Т-клетки устойчивы к апоптозу (запрограммированная гибель клеток) и накапливаются в тканях. Эта устойчивость — результат нарушения активности каспазы-3 и цистеинил протеазы, регулирующих внутриклеточный биохимический путь, ответственный за апоптоз.
У некоторых пациентов вырабатываются белки внеклеточного матрикса и вещества, активирующие фибробласты, что приводит к фиброзу. В воспаленном органе саркоидозные гранулемы остаются на разных стадиях развития, регрессии и фиброза. Вопрос, почему у некоторых больных воспаление развивается, а у других регрессирует, пока остается без ответа.
Механизмы фиброза — следствие нарушения баланса между металлопротеиназами MMP-8 и MMP-9 и тканевыми ингибиторами металлопротеиназ — TIMP-1, а также повышенной активности альвеолярных макрофагов, продуцирующих повышенное количество фибронектина и лиганда хемокина CC18 - CCL18, стимулирующего выработку фибробластов легочными фибробластами. В свою очередь, коллаген в результате положительной обратной связи стимулирует макрофаги к выработке CCL18.
Риск интерстициального фиброза подтверждается повышенным процентом эозинофилов и нейтрофилов, которые в результате окислительного стресса, протеолиза и высвобождения токсичных белков способствуют неблагоприятным изменениям в легких. Признаки фиброза встречаются примерно у четверти пациентов.
Синопсис лобных синдромов

В лобной доле можно выделить несколько частей: прецентральный, премоторный, префронтальный и орбитофронтальный кортекс. Вследствие вышесказанного, можно выделить и четыре синдрома поражения лобной доли: моторный , когнитивный, абулический и бихевиоральный синдромы
Моторный синдром
Первичный моторный кортекс локализован в задней части прецентральной извилины и включает в себя почти 50% волокон кортико - спинального тракта. Повреждение первичного моторного кортекса и его сваязей приводит к манифестации симптомов контрлатерального моторного дефицита в конечностях и лиц ( гемипарез или полная гемиплегия) . У пациентов с поражением левой гемисферы поражение переднего сегмента аркуатных связей может вызвать нарушение способности выполнять или нарушить процесс обучения целенаправленным движениям ( апраксия) в левой руке и левой половине лица в дополнении к гепипарезу правой руки . Передний первичный моторный кортекс соединяет прецентральную извилину и верхнюю фронтальную борозду - "фронтальные глазные поля", которые соединяются с нижней частью париетальной доли посредством вторичной ветви верхней лонгитудинальной фасцикули ( SLF) ( Anderson et.al., 2011) . Повреждение фронтальной глазничной коры и ее связей приводит к патологии направленного взгляда. хаотичные движения рукой - редкое состояние ассоциированное с повреждением медиальной части фронтальной доли и ее связей с мозолистым телом или интралобарной связи . Патология нейрональной активности в прецентральной области может манифестировать моторным судорожным синдромом . "Джексоновский марш" или парциальный судорожный синдром характеризуется рядом непроизвольных движений пальцев и руки , возникающей по мере распространения эпилептиформной активности вдоль моторного гомункулуса.
Когнитивный синдром
Дорсолатеральный префронтальный кортекс соединяется с париетальным кортексом, височной долей и базальными ганглиями с помощью поясной извилины, верхними лонгитудинальными связями , аркуатными волокнами и внутренней капсулой. Пациенты с с повреждением дорсолатеральной области демонстрируют когнитивные нарушения , характеризующиеся нарушениями памяти , неспособностью совершать последовательные серии движений , трудностью торможения импульсивных реакций , нарушением когнитивной оценки и нарушением абстрактного мышления. Нарушение исполнительных функций , целенаправленного поведения ( планирование , правильное обучение , фокусирование , иерархическое построение , переключение , мониторирование ) также нарушаются сравнительно часто ( Stuss , Knight, 2002). У пациентов с когнитивным синдромом отмечается быстрая возбудимость , нарушение гибкости ментальных процессов с моторными персеверациями. Некоторые варианты когнитивного синдрома также латерализованы. Например, нарушение способности передать смысл услышанного или эмоции через модуляцию интонацию речи , реакций стресса, ритм и экспрессию позы ( передне - аффективная просодия) или унилатеральное нарушения часто имеют в своей основе повреждение правой нижней фронтальной извилины , в то время как апраксия и афазия Брока более типичны для поражения левой нижней фронтальной области.
Абулический синдром
Медиальный префронтальный кортекс связан с медиальной париетальной , окципитальной и височной долями посредством поясной извилины и первой ветви SLF - I ( верхней лонгитудинальной связки) Повреждение медиальной части фронтальной доли манифестирует апатией, , уплощенным аффектом , снижением мотивации и редукцией целенаправленного поведения ( Mesulam , 2000). апатия имеет аффективный, эмоциональный , когнитивный и моторный компоненты. Аффективный и эмоциональный аспекты апатии манифестируют уплощенным аффектом и отсутствием интереса к чему - либо. Когнитивный аспект апатии включает в сеяб снижение способности осознания обычной активности , снижение интереса к обучению и любознательности , способности к импровизации процесса мышления , генерации идей и способности поддерживать необходимые для достижения поставленной цели усилия. Аффективные и когнитивные симптомы связаны с поражением передней медиальной частью фронтальной доли , распространением патологического процесса на передний цингулярный ( поясной ) кортекс ( Rankin et.al., 2006). Наконец, моторные симптомы апатии манифестируют значительной редукцией спонтанных движений ( лимбическая акинезия или мутизм) и обычно ассоциированы с больши повреждением задней части медиальной области и верхней частью фронтальной доли ( пре - супплементарные моторные зоны).
Бихевиоральный синдром
Орбито фронтальный кортекс связан с передней височной и вентральной височно - затылочной корой посредством унцинатных и передних фронто - окципитальных волокон ( связок) соотвественно. Большая медиальная часть орбитофронтального кортекса также связана с с медиальной дорсолатеральной префронтальной областью с помощью поясной извилины. Пациенты с орбитофронтальным повреждением демонстрируют изменения личности , характеризующиеся рассторможенностью, социальной неадекватностью и сексуальной озабоченностью. Другие симптомы поражения лобной доли, которые часто ассоциируются с нарушениями поведения связаны с моторными автоматизмами. Такие пациенты автоматически иммитируют ( поддражают ) движения экспериментатора без просьбы эти действия сделать ( иммитационное поведение) , хватают предметы или используют , когда они их видят ( утилизационное поведение) ( Salloway et.al., 2001). Нейропсихиатрические симптомы также заметны при наблюдении и обследовании таких пациентов. Они проявляются редукцией эмпатии , импульсивностью, рассторможенностью, эмоциоанльной лабильностью, депрессией и реже гипоманией или маниакальным состоянием. Когнитивный дефицит встречается сравнительно редко у пациентов фронтальным бихевиоральным синдромом ( Mega et.al., 1997). Когнитивный , абулический и бихевиоральный синдромы часто вовлекаются в прогредиентные психоневрологические расстройства , например, при неблагоприятном течении шизофрении. Также эти синдромы встречаются при нарушениях развития нервной системы, сопровождающегося дефицитом внимания, гиперактивностью, аутизмом , фронто - темпоральной деменцией , аффективными и тревожными и обсессивно - компульсивными расстройствам и.
Читайте также:
- Эффективность пробиотиков в профилактике язвенного некротизирующего энтероколита (ЯНЭК) у недоношенных детей
- Влияние внешних факторов на бронхо-легочную систему.
- Эндокардит: причины, диагностика, лечение, профилактика
- Возбуждение нейрона. Концентрация ионов по сторонам нейрона
- Глазные инфекции. Причины, диагностика, лечение офтальмологических инфекций
