Синдром деменции - синонимы, авторы, клиника
Добавил пользователь Алексей Ф. Обновлено: 31.01.2026
Сенильная деменция (старческое слабоумие) развивается на фоне некоторых заболеваний или под действием наследственного фактора. Современная медицина не располагает методами для полной остановки процесса умственных способностей.
Сенильная деменция - синдром, который развивается после 65 лет и постепенно прогрессирует. У человека ослабевают умственные способности, развивается расстройство памяти, уменьшается запас знаний, утрачиваются навыки и активность, нарушаются суждения, происходит эмоциональное обеднение. На конечном этапе болезни происходит деградация личности.
Причины сенильной деменции
Учёные до сих пор не установили точной причины развития сенильной деменции. Процессы в головном мозге, которые вызывают слабоумие, не являются результатом естественного старения организма. Неврологи выделяют следующие причины старческой деменции:
- Отягощённую наследственность - заболевание чаще развивается у людей, чьи родственники в пожилом возрасте страдали слабоумием;
- Аутоиммунные реакции - возрастные изменения в организме активируют аутоиммунные процессы в организме человека, которые негативно воздействуют на нервные клетки и разрушают структуру нейронов головного мозга;
- Сопутствующую соматическую патологию - сенильная деменция быстрее развивается на фоне церебрального атеросклероза, перенесенного острого нарушения мозгового кровообращения или частых транзиторных ишемических атак, сахарного диабета, артериальной гипертензии;
- Онкологическую патологию - объёмные образования сдавливают структуры головного мозга, вызывая развитие симптомов слабоумия:
- Интоксикации - курение и злоупотребление спиртными напитками;
- Перенесенные черепно-мозговые травмы;
- Хронический стресс.
К заболеваниям, которые могут вызвать деменцию, относят болезнь Альцгеймера, болезнь Паркинсона, синдром приобретенного иммунодефицита, болезнь Крейтцфельдта-Якоба (дистрофическое заболевание базальных ганглиев и коры головного мозга, спинного мозга), синдром Гайе-Вернике-Корсакова (поражение гипоталамуса и среднего мозга вследствие дефицита витамина В1).
Средний возраст жизни увеличивается, и, соответственно, все больше людей страдают от деменции различной природы. Болезнь диагностирована почти у 50 миллионов человек во всем мире. По данным ВОЗ, через 40 лет число людей с деменцией вырастет втрое!
Деменция — это полиэтиологичное заболевание. Наиболее частая причина — болезнь Альцгеймера. Официально регистрируется менее 1% случаев болезни Альцгеймера, а лечение получают из них всего 5%, причем это лечение не за счет государства (финансируется только 10-15% расходов).
Стадии сенильной деменции
Прогрессирование мыслительных нарушений происходит постепенно. Существует несколько периодов (стадий), которыми сопровождается деменция. Выделяют следующие стадии сенильной деменции:
- на первой стадии заметны легкие проявления признаков дегенеративных процессов. Происходит умеренное нарушение памяти. При этом больной может самостоятельно себя обслуживать, ему доступны основные виды бытовой деятельности (приготовление пищи, личная гигиена, уборка). У больного сохраняется критическое мышление, он осознает наличие заболевания и готов к лечению;
- при развитии деменции до второй стадии у пациента проявляются более грубые нарушения памяти и интеллекта, критическое мышление снижается, человек перестает осознавать, что болен. Возникают затруднения при использовании телефона, бытовой техники, человек забывает выключить воду или газ. На этой стадии за больным требуется постоянный присмотр, поскольку он может причинить вред себе или жилью;
- третья стадия отличается сильным прогрессированием деменции, при котором происходит полный распад личности. На последней стадии деменции пропадает способность к логическому мышлению. Больной погружается в полную апатию. За такими больными необходимо круглосуточное наблюдение и уход.

Последняя стадия сенильной деменции
На последней стадии деменции повседневная деятельность значительно ухудшается. Пациенту требуется постоянный присмотр. Постепенное нарушение психического состояния достигает такого уровня, что пациенты перестают понимать даже самые элементарные явления окружающей жизни:
- речь практически утрачена,
- не могут принимать пищу самостоятельно,
- не отличают съедобное от несъедобного,
- перестают соблюдать правила личной гигиены,
- не контролируют испражнения,
- большую часть времени проводят в постели.
Характерным для последней стадии деменции является нахождение в позе эмбриона: ноги максимально согнуты в коленных и тазобедренных суставах, руки скрещены на груди. Больные могут занимать такое положение сутками. При попытке изменения позы оказывают сопротивление (насколько это возможно), издают возгласы, похожие на стоны или вопли. Все испражнения, совершаются «под себя». В таком состоянии больные деменцией не узнают близких и не реагируют на внешние раздражители.
Лечение сенильной деменции на последней стадии
Больные деменцией на последней стадии требуют постоянного присмотра. Современные методы медикаментозной терапии позволяют облегчить состояние больного. Для правильного ухода за пациентом можно воспользоваться помощью профессионалов или делать это самостоятельно. В этом случае близкие получают подробный инструктаж о способах ухода.
При необходимости пациента помещают в комфортный стационар Юсуповской больницы, где он будет находиться под постоянным присмотром квалифицированного персонала. В случае пребывания больного деменцией дома его близкие регулярно получают консультацию от лечащего врача. Также они могут воспользоваться поддержкой психолога, который поможет пережить этот нелегкий этап жизни.
Сенильная деменция: прогноз
При развитии сенильной деменции прогноз будет неутешительным. Процесс постоянно прогрессирует и сказать точно когда пациент достигнет последней стадии нельзя. Все очень индивидуально и может занимать годы или месяцы. К полному угасанию пациент может прийти через 5-10 лет от начала болезни.
Погибают больные сенильной деменцией обычно от заболеваний, протекающих параллельно, на фоне полного физического и психического истощения. Поэтому для продления жизни пациентов и облегчения их состояния врачи Юсуповской больницы также выполняют лечение сопутствующих заболеваний.
Инвалидность при сенильной деменции
Нередко к врачу обращаются пациенты трудоспособной группы и спрашивают: «Дают ли инвалидность при деменции? Как получить группу? Зависит ли группа от вида деменции? Инвалидность какой группы будет?». Для оформления инвалидности следует знать определенные правила:
- для получения направления на экспертизу пациент или его родственники должны обратиться в медицинское учреждение по месту прописки или временного проживания. Главный врач больницы, после получения официального письменного запроса от больного или родственников пациента, дает направление на МСЭ;
- направление на МСЭ дается больному после получения заключения от различных специалистов, после проведения исследований: флюорографии, электрокардиограммы, сдачи анализов (перечень нужных исследований будет определен лечащим врачом);
- если инвалидность оформляют родственники больного, они должны предоставить нотариальную доверенность.
Оформление группы инвалидности
В большинстве случаев очень быстро при сосудистой деменции наступает инвалидность. Сосудистая деменция часто развивается после инсульта или инфаркта, становится последствием заболеваний сердечно-сосудистой системы, пороков сердца.
Для получения инвалидности существует критерий - нуждаемость больного в государственной защите. Не является обязательным критерием недееспособность больного. Пациент или родственники обращаются к администрации лечебного учреждения для получения направления в МСЭ, если будет отказано, проходят экспертизу самостоятельно, предъявив справку, которую обязаны выдать при отказе в медицинском учреждении по месту жительства или временного проживания. Для оформления опеки над недееспособным больным требуется обращение в суд. С правовой помощью в суде помогут органы опеки.
Мнение эксперта

Автор: Полина Юрьевна Вахромеева
Врач-невролог
Деменцию часто называют «старческим слабоумием», но это не всегда справедливо. Хотя как раз в случае с сенильной деменцией главный фактор — возраст. Развивается заболевание очень медленно, поэтому на первых этапах только сам больной может заметить изменения. Стоит обращать внимание на такие нарушения, как снижение памяти, тремор, изменение походки, атрофия мышц, изменение характера.
Средний возраст жизни увеличивается, и, соответственно, все больше людей страдают от деменции различной природы. Болезнь диагностирована почти у 50 миллионов человек во всем мире. По данным ВОЗ, через 40 лет число людей с деменцией вырастет втрое!
Деменция — это полиэтиологичное заболевание. Наиболее частая причина — болезнь Альцгеймера. Официально регистрируется менее 1% случаев болезни Альцгеймера, а лечение получают из них всего 5%, причем это лечение не за счет государства (финансируется только 10-15% расходов).
В нашей стране система помощи таким больным только начинает развиваться. В настоящее время есть множество препаратов, которые могут значительно улучшить состояние больных и качество их жизни. Важно помнить: чем раньше вы обратитесь к специалистам, тем выше вероятность замедления течения болезни.
Группа инвалидности
В приложении к правилам о признании лица инвалидом включен пункт №5, где деменция (выраженная, умственная отсталость глубокая и тяжелая) - это заболевание, при котором дается пожизненная инвалидность не позднее двух лет после первичного определения инвалидности. Первая группа инвалидности оформляется при определенных условиях:
- нарушения здоровья пациента с выраженной степенью (IV) нарушений функций организма;
- третья степень выраженности ограничений категорий жизнедеятельности больного:
- способности ухода за собой;
- способности передвижения;
- способности общения;
- способности к трудовой деятельности;
- способности к ориентации и контролю поведения;
- способности к обучению.
Деменция, рассеянный склероз, болезнь Альцгеймера и другие патологические состояния становятся причиной инвалидности. МСЭ может проводиться не только в присутствии пациента, но и заочно по решению бюро. Экспертиза может проводиться в стационарном отделении больницы или на дому, если не позволяет состояние здоровья пациента и имеется справка медицинского учреждения. В некоторых случаях назначается дополнительное обследование. Когда экспертами получены все данные, комиссия принимает решение о признании инвалидности или отказывает в признании инвалидности. Когда человек признан инвалидом, ему выдаются следующие документы:
- справка о группе инвалидности;
- лист временной нетрудоспособности (если человек работает и находится на больничном листе делается отметка о решении МСЭ);
- индивидуальная программа реабилитации.
Для оформления льгот требуется выписка, которая оформляется из акта освидетельствования больного. На основании выписки проводят начисление пенсии для инвалида.
Сосудистая деменция
Сосудистая деменция - психическое расстройство, характеризующееся стойким снижением интеллекта и нарушениями социальной адаптации. Возникает из-за поражения головного мозга при сосудистой патологии: гипертонической болезни, атеросклерозе, инсультах и т. д. Сопровождается нарушением познавательной деятельности, расстройствами памяти, ухудшением мышления, снижением способности к планированию и контролю над своими действиями. Диагноз устанавливают на основании анамнеза, клинической картины и данных дополнительных исследований. Лечение - этиопатогенетическая и симптоматическая фармакотерапия, профилактика прогрессирования сосудистых расстройств.
МКБ-10
Общие сведения
Сосудистая деменция - деменция, обусловленная органическим поражением головного мозга при заболеваниях сосудов (атеросклерозе, гипертонии и др.). Сосудистая деменция развивается преимущественно в пожилом и старческом возрасте. По данным зарубежных исследователей, занимает второе место по распространенности после деменции при болезни Альцгеймера. При этом частота сосудистой деменции в разных регионах отличается. В некоторых странах, в том числе - в России, Японии, Китае и Финляндии сосудистая деменция встречается чаще болезни Альцгеймера. Нередко наблюдается сочетание двух заболеваний - смешанная деменция.
Сосудистая деменция является серьезной медицинской и социальной проблемой. Средняя продолжительность жизни увеличивается, к врачам обращается все больше пожилых пациентов, страдающих сосудистыми заболеваниями головного мозга, распространенность сосудистой деменции растет. Больные с такой деменцией нуждаются не только в лечении, но и в специальном уходе - и это тоже проблема, которую пока обычно приходится решать родственникам. Сосудистая деменция снижает продолжительность жизни пациентов и ухудшает ее качество. Лечение данной патологии осуществляют специалисты в области неврологии и психиатрии.
Причины сосудистой деменции
Непосредственной причиной развития сосудистой деменции является гибель клеток головного мозга из-за недостаточного кровообращения или полного прекращения кровотока на каком-то участке мозговой ткани. Нарушение кровоснабжения может возникнуть в результате острой катастрофы или хронической дисфункции. Острая катастрофа - ишемический или геморрагический инсульт. Ишемический инсульт, ставший причиной сосудистой деменции, может развиться на фоне атеросклероза, некоторых болезней сердца и аномалий сосудов мозга. Причиной возникновения ишемического инсульта является закупорка церебральных артерий тромбом или эмболом.
При геморрагическом инсульте препятствие току крови отсутствует. Причиной кровоизлияния, вызвавшего сосудистую деменцию, становится повышение давления, изменения сосудистой стенки вследствие атеросклероза, интоксикаций, воспалительных поражений и пр. Кровь изливается в ткань мозга вследствие разрыва сосуда или пропитывания плазмы и эритроцитов через стенку пораженной артерии. Инсульт, предшествующий развитию сосудистой деменции, протекает остро и обычно сопровождается ярко выраженной клинической симптоматикой. Одномоментная гибель множества клеток влечет за собой быстрое возникновение клинически значимой сосудистой деменции. Степень интеллектуального дефекта определяется локализацией и размером пораженного участка.
При хронической дисфункции острые проявления отсутствуют. Клетки гибнут постепенно вследствие закупорки сосудов мелкого калибра при атеросклерозе или недостаточности кровоснабжения, обусловленной сердечно-сосудистой недостаточностью. Благодаря компенсационным механизмам, изменения деятельности мозга на начальных стадиях сосудистой деменции долгое время остаются незамеченными как для самого больного, так и для окружающих. Больной сознательно или невольно начинает высказываться короткими фразами, избегает тем, связанных с потерянными воспоминаниями и т. д. Иногда интеллектуальный дефект обнаруживается, только когда пациент с сосудистой деменцией забывает свое место жительства или теряет способность пользоваться бытовыми приборами.
Симптомы сосудистой деменции
Отличительной особенностью сосудистой деменции является сочетание когнитивных и неврологических расстройств. При инсульте когнитивные нарушения обычно возникают в течение месяца (реже - трех месяцев) с момента сосудистой катастрофы. При множественных небольших инсультах этот период может увеличиваться до полугода. Характер и выраженность патологических изменений определяются зоной и размером поражения. Типичными особенностями сосудистой деменции являются замедление психических процессов, снижение гибкости психики и сужение круга интересов.
Нарушения памяти возникают уже на начальных стадиях заболевания и протекают более мягко, чем при болезни Альцгеймера. Пациент забывает какие-то эпизоды из прошлого. Снижается способность к усвоению нового материала. Больной с сосудистой деменцией хуже запоминает слова и движения, при этом пассивное узнавание обычно сохраняется, основные трудности возникают при попытке самостоятельно воспроизвести новое слово или освоить новые двигательные навыки.
Могут наблюдаться расстройства речи, чтения, счета и письма различной степени выраженности. На начальных этапах сосудистой деменции больной забывает отдельные слова. Позже забывание слов становится более частым, пациент не всегда понимает смысл обращенной к нему речи, особенно при выслушивании монологов и развернутых предложений. При отсутствии моторной афазии больные с сосудистой деменцией могут быть болтливыми, но, поскольку они сами не понимают смысл собственной речи, в речи появляются замены и перестановки букв, слогов и целых слов.
Постепенно прогрессируют когнитивные расстройства, снижается способность к самообслуживанию и нормальному функционированию в социуме. Мышление замедляется, становится более ригидным. Пациенты, страдающие сосудистой деменцией, испытывают трудности при удержании и целенаправленном переключении внимания. Они хуже ориентируются в пространстве (особенно - в незнакомой обстановке), теряются при попытке совершить покупку или оформить документы. При прогрессировании сосудистой деменции больные не могут самостоятельно одеться, приготовить пищу и т. п.
У многих пациентов отмечается эмоциональное недержание, которое может проявляться насильственным плачем или слабодушием. Некоторые больные становятся злобными, раздражительными, недоверчивыми. Возможно развитие депрессий и психозов. Характерной особенностью сосудистой деменции является волнообразное течение заболевания. Все вышеперечисленные симптомы то прогрессируют, то стабилизируются и иногда даже подвергаются некоторому обратному развитию. Состояние психики и интеллекта часто зависит от степени нарушения мозгового кровообращения в данный момент времени.
В числе возможных неврологических расстройств при сосудистой деменции - мозжечковый, псевдобульбарный, подкорковый и пирамидный синдромы, нарушения походки и парезы (обычно - нерезко выраженные). Нередко наблюдается нарушение контроля над деятельностью тазовых органов. У некоторых больных сосудистой деменцией возникают пароксизмальные состояния: эпилептоидные припадки, падения. Клиническая картина отличается большим многообразием, у одних пациентов неврологическая симптоматика может быть ярко выраженной, у других - неявной, почти незаметной.
Диагностика сосудистой деменции
Диагноз выставляют на основании анамнеза, характерных клинических проявлений и результатов дополнительных исследований. В качестве основных диагностических критериев сосудистой деменции рассматривают очаговые неврологические симптомы и распространенный когнитивный дефект, влекущий за собой существенное ухудшение функционирования в одной или нескольких сферах жизни и не исчезающий в период отсутствия нарушений сознания. Когнитивный дефект при сосудистой деменции одновременно проявляется нарушением памяти и одним или несколькими из перечисленных расстройств: нарушением исполнительных функций (абстрагирования, планирования, организации, воплощения планов в жизнь), агнозией, апраксией и афазией.
Для выявления и оценки тяжести заболеваний, спровоцировавших развитие сосудистой деменции, больных направляют на консультацию к неврологу, кардиологу, психиатру и другим специалистам. Осуществляют мониторинг артериального давления. Пациентам с сосудистой деменцией назначают МРТ головного мозга, КТ головного мозга, УЗДГ сосудов головного мозга, РЭГ, ЭЭГ и другие исследования. Дифференциальную диагностику проводят с деменцией при болезни Альцгеймера. В пользу сосудистой деменции свидетельствует наличие неврологических нарушений и нерезко выраженные нарушения памяти. При постановке диагноза учитывают возможность развития смешанной деменции, обусловленной как сосудистой патологией, так и болезнью Альцгеймера.
Лечение сосудистой деменции
План лечения составляют индивидуально с учетом характера и особенностей течения основной патологии. Целью терапии является максимально возможное восстановление и постоянное поддержание адекватного кровотока в головном мозге, а также компенсация нарушений, возникших вследствие сосудистой деменции. Назначают соответствующую диету, проводят мероприятия по стабилизации АД. Для коррекции когнитивных нарушений используют ноотропы, антиоксиданты, вазоактивные препараты, нейропептиды, ингибиторы МАО, нейротрофические средства, мембраностабилизирующие препараты и др.
При сосудистой деменции, осложненной депрессивным расстройством, используют ингибиторы обратного захвата серотонина, при тревоге и бессоннице назначают седативные средства, при психотических нарушениях применяют нейролептики. У больных сосудистой деменцией могут возникать парадоксальные реакции на лекарственные средства, поэтому в процессе лечения осуществляют постоянный мониторинг соматического и психического состояния больного и оперативно заменяют препарат при отсутствии эффекта или ухудшении состояния пациента. Медикаменты, негативно влияющие на когнитивные функции, назначают только по необходимости, в малых дозах и короткими курсами.
Лекарственную терапию сосудистой деменции дополняют немедикаментозными методами лечения и квалифицированным уходом. При возможности больного направляют на групповую терапию и/или трудотерапию для поддержания социальных и двигательных навыков. Пациенту с сосудистой деменцией создают комфортные и безопасные бытовые условия: выделяют отдельную комнату с удобной мебелью, хорошим освещением и достаточным количеством раздражителей (телевизором, радио), при необходимости забирают ключи, исключают возможность самостоятельного включения газовой печи. Прогноз при сосудистой деменции определяется выраженностью изменений в головном мозге и особенностями течения основного заболевания.
Деменция
Деменция - приобретенное слабоумие, обусловленное органическим поражением головного мозга. Может быть следствием одного заболевания или носить полиэтиологический характер (старческая или сенильная деменция). Развивается при сосудистых заболеваниях, болезни Альцгеймера, травмах, новообразованиях головного мозга, алкоголизме, наркомании, инфекциях ЦНС и некоторых других заболеваниях. Наблюдаются устойчивые расстройства интеллекта, аффективные нарушения и снижение волевых качеств. Диагноз устанавливается на основании клинических критериев и инструментальных исследований (КТ, МРТ головного мозга). Лечение проводится с учетом этиологической формы деменции.
Деменция - стойкое нарушение высшей нервной деятельности, сопровождающееся утратой приобретенных знаний и навыков и снижением способности к обучению. В настоящее время в мире насчитывается более 35 миллионов пациентов, страдающих деменцией. Распространенность болезни повышается с возрастом. Согласно статистике, тяжелая деменция выявляется у 5%, легкая - у 16% людей старше 65 лет. Врачи предполагают, что в будущем количество больных будет расти. Это обусловлено увеличением продолжительности жизни и улучшением качества медицинской помощи, позволяющей предотвращать летальный исход даже при тяжелых травмах и заболеваниях головного мозга.
В большинстве случаев приобретенное слабоумие необратимо, поэтому важнейшей задачей медиков является своевременная диагностика и лечение заболеваний, способных вызвать деменцию, а также стабилизация патологического процесса у больных с уже возникшим приобретенным слабоумием. Лечение деменции осуществляют специалисты в области психиатрии в сотрудничестве с неврологами, кардиологами и врачами других специальностей.
Причины развития деменции
Деменция возникает при органическом поражении головного мозга в результате травмы или заболевания. В настоящее время выделяют более 200 патологических состояний, способных спровоцировать развитие деменции. Самой распространенной причиной приобретенного слабоумия является болезнь Альцгеймера, на ее долю приходится 60-70% от общего числа случаев деменции. На втором месте (около 20%) находятся сосудистые деменции, обусловленные гипертонической болезнью, атеросклерозом и другими подобными заболеваниями. У пациентов, страдающих старческой (сенильной) деменцией, нередко выявляется сразу несколько заболеваний, провоцирующих приобретенное слабоумие.
В молодом и среднем возрасте деменция может наблюдаться при алкоголизме, наркомании, черепно-мозговых травмах, доброкачественных или злокачественных новообразованиях. У некоторых больных приобретенное слабоумие выявляется при инфекционных заболеваниях: СПИДе, нейросифилисе, хроническом менингите или вирусном энцефалите. Иногда деменция развивается при тяжелых болезнях внутренних органов, эндокринной патологии и аутоиммунных заболеваниях.
Классификация деменции
С учетом преимущественного поражения тех или иных участков мозга различают четыре вида деменции:
- Корковая деменция. Страдает преимущественно кора больших полушарий. Наблюдается при алкоголизме, болезни Альцгеймера и болезни Пика (лобно-височной деменции).
- Подкорковая деменция. Страдают подкорковые структуры. Сопровождается неврологическими нарушениями (дрожанием конечностей, скованностью мышц, расстройствами походки и пр.). Возникает при болезни Паркинсона, болезни Хантингтона и кровоизлияниях в белое вещество.
- Корково-подкорковая деменция. Поражается как кора, так и подкорковые структуры. Наблюдается при сосудистой патологии.
- Мультифокальная деменция. В различных отделах ЦНС образуются множественные участки некроза и дегенерации. Неврологические нарушения весьма разнообразны и зависят от локализации очагов поражения.
В зависимости от объема поражения различают две формы деменции: тотальную и лакунарную. При лакунарной деменции страдают структуры, ответственные за определенные виды интеллектуальной деятельности. Ведущую роль в клинической картине обычно играют расстройства кратковременной памяти. Пациенты забывают, где они находятся, что планировали сделать, о чем договаривались всего несколько минут назад. Критика к своему состоянию сохранена, эмоционально-волевые нарушения слабо выражены. Могут выявляться признаки астении: слезливость, эмоциональная неустойчивость. Лакунарная деменция наблюдается при многих заболеваниях, в том числе - на начальной стадии болезни Альцгеймера.
При тотальной деменции наблюдается постепенный распад личности. Снижается интеллект, теряются способности к обучению, страдает эмоционально-волевая сфера. Сужается круг интересов, исчезает стыд, становятся незначимыми прежние моральные и нравственные нормы. Тотальная деменция развивается при объемных образованиях и нарушениях кровообращения в лобных долях.
Высокая распространенность деменции у пожилых обусловила создание классификации сенильных деменций:
- Атрофический (альцгеймеровский) тип - провоцируется первичной дегенерацией нейронов головного мозга.
- Сосудистый тип - поражение нервных клеток возникает вторично, вследствие нарушений кровоснабжения головного мозга при сосудистой патологии.
- Смешанный тип - смешанная деменция - представляет собой сочетание атрофической и сосудистой деменции.
Симптомы деменции
Клинические проявления деменции определяются причиной приобретенного слабоумия, размером и локализацией пораженного участка. С учетом выраженности симптоматики и способностей пациента к социальной адаптации выделяют три стадии деменции. При деменции легкой степени больной остается критичным к происходящему и к собственному состоянию. Он сохраняет способности к самообслуживанию (может стирать, готовить, делать уборку, мыть посуду).
При деменции умеренной степени критика к своему состоянию частично нарушена. При общении с больным заметно явное снижение интеллекта. Пациент с трудом обслуживает себя, испытывает затруднения при использовании бытовых приборов и механизмов: не может ответить на телефонный звонок, открыть или закрыть дверь. Необходим уход и присмотр. Тяжелая деменция сопровождается полным распадом личности. Пациент не может одеться, умыться, принять пищу или сходить в туалет. Требуется постоянное наблюдение.
Клинические варианты деменции
Деменция альцгеймеровского типа
Болезнь Альцгеймера была описана в 1906 году немецким психиатром Алоисом Альцгеймером. До 1977 года этот диагноз выставляли только в случаях раннего слабоумия (в возрасте 45-65 лет), а при появлении симптомов в возрасте старше 65 лет диагностировали сенильную деменцию. Затем было установлено, что патогенез и клинические проявления болезни одинаковы независимо от возраста. В настоящее время диагноз болезнь Альцгеймера выставляется вне зависимости от времени появления первых клинических признаков приобретенного слабоумия. К числу факторов риска относят возраст, наличие родственников, страдающих этим заболеванием, атеросклероз, гипертоническую болезнь, лишний вес, сахарный диабет, низкую двигательную активность, хроническую гипоксию, черепно-мозговые травмы и недостаток умственной активности на протяжении жизни. Женщины болеют чаще мужчин.
Первым симптомом становится выраженное нарушение кратковременной памяти при сохранении критики к собственному состоянию. Впоследствии расстройства памяти усугубляются, при этом наблюдается «движение назад во времени» - пациент сначала забывает недавние события, потом - то, что произошло в прошлом. Больной перестает узнавать своих детей, принимает их за давно умерших родственников, не знает, что делал сегодня утром, но может подробно рассказать о событиях своего детства, как будто они произошли совсем недавно. На месте утраченных воспоминаний могут возникать конфабуляции. Критика к своему состоянию снижается.
В развернутой стадии болезни Альцгеймера клиническая картина дополняется эмоционально-волевыми нарушениями. Больные становятся ворчливыми и неуживчивыми, часто демонстрируют недовольство словами и поступками окружающих, раздражаются от любой мелочи. В последующем возможно возникновение бреда ущерба. Пациенты утверждают, что близкие нарочно оставляют их в опасных ситуациях, подсыпают яд в пищу, чтобы отравить и завладеть квартирой, говорят о них гадости, чтобы испортить репутацию и оставить без защиты общественности и т. д. В бредовую систему вовлекаются не только члены семьи, но и соседи, социальные работники и другие люди, взаимодействующие с больными. Могут выявляться и другие расстройства поведения: бродяжничество, невоздержанность и неразборчивость в пище и в сексе, бессмысленные беспорядочные действия (например, перекладывание предметов с места на место). Речь упрощается и обедняется, возникают парафазии (использование других слов вместо забытых).
На заключительной стадии болезни Альцгеймера бред и нарушения поведения нивелируются из-за выраженного снижения интеллекта. Пациенты становятся пассивными, малоподвижными. Исчезает потребность в приеме жидкости и пищи. Речь практически полностью утрачивается. По мере усугубления заболевания постепенно теряется способность к пережевыванию пищи и самостоятельной ходьбе. Из-за полной беспомощности больные нуждаются в постоянном профессиональном уходе. Летальный исход наступает в результате типичных осложнений (пневмонии, пролежней и др.) или прогрессирования сопутствующей соматической патологии.
Диагноз болезнь Альцгеймера выставляют на основании клинических симптомов. Лечение симптоматическое. В настоящее не существует лекарственных препаратов и нелекарственных методов, способных излечить пациентов с болезнью Альцгеймера. Деменция неуклонно прогрессирует и завершается полным распадом психических функций. Средняя продолжительность жизни после постановки диагноза составляет менее 7 лет. Чем раньше появились первые симптомы, тем быстрее усугубляется деменция.
Сосудистая деменция
Различают два вида сосудистой деменции - возникшая после инсульта и развившаяся в результате хронической недостаточности кровоснабжения головного мозга. При постинсультном приобретенном слабоумии в клинической картине обычно превалируют очаговые расстройства (нарушения речи, парезы и параличи). Характер неврологических нарушений зависит от локализации и размера кровоизлияния или участка с нарушенным кровоснабжением, качества лечения в первые часы после инсульта и некоторых других факторов. При хронических нарушениях кровоснабжения преобладают симптомы слабоумия, а неврологическая симптоматика достаточно однообразна и выражена менее ярко.
Чаще всего сосудистая деменция возникает при атеросклерозе и гипертонической болезни, реже - при тяжелом сахарном диабете и некоторых ревматических заболеваниях, еще реже - при эмболиях и тромбозах вследствие скелетных травм, повышения свертываемости крови и болезней периферических вен. Вероятность развития приобретенного слабоумия увеличивается при болезнях сердечно-сосудистой системы, курении и излишнем весе.
Первым признаком заболевания становятся затруднения при попытке сосредоточиться, рассеянное внимание, быстрая утомляемость, некоторая ригидность умственной деятельности, трудности планирования и снижение способности к анализу. Расстройства памяти выражены менее резко, чем при болезни Альцгеймера. Отмечается некоторая забывчивость, но при «толчке» в виде наводящего вопроса или предложении нескольких вариантов ответа больной без труда вспоминает необходимую информацию. У многих пациентов выявляется эмоциональная неустойчивость, настроение снижено, возможны депрессии и субдепрессии.
Неврологические нарушения включают в себя дизартрию, дисфонию, изменения походки (шарканье, уменьшение длины шага, «прилипание» подошв к поверхности), замедление движений, оскудение жестикуляции и мимики. Диагноз выставляется на основании клинической картины, УЗДГ и МРА сосудов головного мозга и других исследований. Для оценки тяжести основной патологии и составления схемы патогенетической терапии пациентов направляют на консультации к соответствующим специалистам: терапевту, эндокринологу, кардиологу, флебологу. Лечение - симптоматическая терапия, терапия основного заболевания. Скорость развития деменции определяется особенностями течения ведущей патологии.
Алкогольная деменция
Причиной алкогольной деменции становится длительное (в течение 15 и более лет) злоупотребление спиртными напитками. Наряду с непосредственным разрушающим влиянием алкоголя на клетки головного мозга развитие деменции обусловлено нарушением деятельности различных органов и систем, грубыми расстройствами обмена и сосудистой патологией. Для алкогольной деменции характерны типичные изменения личности (огрубление, утрата моральных ценностей, социальная деградация) в сочетании с тотальным снижением умственных способностей (рассеянность внимания, снижение способностей к анализу, планированию и абстрактному мышлению, расстройства памяти).
После полного отказа от спиртного и лечения алкоголизма возможно частичное восстановление, однако, такие случаи очень редки. Из-за выраженной патологической тяги к спиртным напиткам, снижения волевых качеств и отсутствия мотивации большинству больных не удается прекратить прием этанолсодержащих жидкостей. Прогноз неблагоприятен, причиной смерти обычно становятся соматические заболевания, обусловленные употреблением алкоголя. Нередко такие больные погибают в результате криминальных инцидентов или несчастных случаев.
Диагностика деменции
Диагноз «деменция» выставляется при наличии пяти обязательных признаков. Первый - нарушения памяти, которые выявляются на основании беседы с пациентом, специального исследования и опроса родственников. Второй - хотя бы один симптом, свидетельствующий об органическом поражении головного мозга. В числе этих симптомов - синдром «три А»: афазия (нарушения речи), апраксия (потеря способности к целенаправленным действиям при сохранении способности к совершению элементарных двигательных актов), агнозия (расстройства восприятия, потеря способности узнавать слова, людей и предметы при сохранном осязании, слухе и зрении); снижение критики к собственному состоянию и окружающей действительности; личностные нарушения (беспричинная агрессивность, грубость, отсутствие стыда).
Третий диагностический признак деменции - нарушение семейной и социальной адаптации. Четвертый - отсутствие симптомов, характерных для делирия (потери ориентировки в месте и времени, зрительных галлюцинаций и бреда). Пятый - наличие органического дефекта, подтвержденного данными инструментальных исследований (КТ и МРТ головного мозга). Диагноз «деменция» выставляется только при наличии всех перечисленных признаков в течение полугода и более.
Деменцию чаще всего приходится дифференцировать с депрессивной псевдодеменцией и функциональными псевдодеменциями, возникающими в результате авитаминоза. При подозрении на депрессивное расстройство психиатр учитывает выраженность и характер аффективных нарушений, наличие или отсутствие суточных колебаний настроения и ощущения «болезненного бесчувствия». При подозрении на авитаминоз врач изучает анамнез (неполноценное питание, тяжелые поражения кишечника с длительной диареей) и исключает симптомы, характерные для дефицита тех или иных витаминов (анемию при недостатке фолиевой кислоты, полиневриты при нехватке тиамина и т. п.).
Прогноз при деменции
Прогноз при деменциях определяется основным заболеванием. При приобретенном слабоумии, возникшем вследствие черепно-мозговых травм или объемных процессов (опухолей, гематом), процесс не прогрессирует. Нередко наблюдается частичная, реже - полная редукция симптомов, обусловленная компенсаторными возможностями головного мозга. В остром периоде прогнозировать степень восстановления очень трудно, исходом обширного повреждения может стать хорошая компенсация с сохранением трудоспособности, а исходом небольшого повреждения - тяжелая деменция с выходом на инвалидность и наоборот.
При деменциях, обусловленных прогрессирующими заболеваниями, наблюдается неуклонное усугубление симптоматики. Врачи могут лишь замедлить процесс, осуществляя адекватное лечение основной патологии. Основными задачами терапии в подобных случаях становится сохранение навыков самообслуживания и способностей к адаптации, продление жизни, обеспечение надлежащего ухода и устранение неприятных проявлений болезни. Смерть наступает в результате серьезного нарушения жизненных функций, связанного с неподвижностью пациента, его неспособностью к элементарному самообслуживанию и развитием осложнений, характерных для лежачих больных.
Синдром деменции - синонимы, авторы, клиника
Слабоумие занимает несколько обособленное положение среди других видов расстройств мышления. В большинстве отечественных руководств по психиатрии слабоумие описывается в разделе расстройств интеллекта. Исключение составляет руководство В. А. Гиляровского (1954), рассматривавшего слабоумие в разделе расстройств мышления и в тесной связи с ними. Нами (В. М. Блейхер, 1976) была показана неправомерность выделения слабоумия из группы расстройств мышления. В первую очередь речь идет о методологически неправильном, альтернативном разграничении не только расстройств мышления и интеллекта, но и собственно мышления и интеллекта. Интеллектуальная деятельность в значительной мере представлена мышлением, сам интеллект рассматривается как способность мышления, рационального познания.
Интеллект — это совокупность ряда способностей и психических функций. Он включает способность к логическому мышлению, абстрагированию, комбинаторике, остроумие, оригинальность мышления и т. д. Интеллект, по О. В. Кербикову (1955),— это совокупность, цельность познавательных процессов.
Клиническая практика также показывает, что слабоумие невозможно рассматривать вне расстройств мышления, в язкое мышление больных эпилепсией входит в структуру специфического для этого заболевания слабоумия, своеобразная персевераторность и стереотипии мышления характерны для картин слабоумия при очагово-органических поражениях головного мозга, некритичность мышления — для паралитического слабоумия. То обстоятельство, что иногда наблюдаются расстройства мышления, протекающие без формального снижения интеллектуального уровня, не является достаточным основанием для разграничения патологии мышления и интеллекта. Снижение интеллектуального уровня, лежащее в основе слабоумия, также является одним из частных видов патологии мышления, нередко сочетающимся и с другими проявлениями мыслительных расстройств.
Б. В. Зейгарник (1962, 1969,1973) рассматривает снижение уровня обобщения и отвлечения, являющееся ведущим патопсихологическим компонентом структуры слабоумия, как вариант нарушений операционной стороны мышления.
Под слабоумием понимают стойкое, мало обратимое снижение уровня психической, в первую очередь интеллектуальной деятельности. Различают два основных вида слабоумия— врожденное и приобретенное (деменцию). Врожденное слабоумие достаточно полно изучено и освещено в литературе. Поэтому мы ограничимся характеристикой приобретенного слабоумия.
Деменция не является понятием статическим. Синдромы деменции по своей сути процессуальны и обнаруживают известное изменение симптоматики. Среди множества классификационных схем синдромов деменции наиболее широко в наше время используются систематика, разработанная G. Stertz (1928). Ав тор различал лакунарное, глобар ное и парциальное слабоумие.
Лакунарная деменция является результа том грубооча гового органического поражения головного мозга, например, она типична для церебрального атеросклероза, сифилиса головного мозга, наблюдается при черепно-мозговой травме. В первую очередь поражаются предпосылки интеллекта — память, внимание, темп функционирования, устойчивость модуса деятельности. Характерна неравномерность поражения различных психических функций и некоторых проявлений одной и той же функции, тенденция к «мерцанию» симптоматики, проявляющемуся в различной степени ее выраженности, иногда в течение короткого отрезка времени. В связи с этим лакунарное атеросклеротическое слабоумие определяют как дисмнестическое, изменения памяти при нем отличаются мозаичностью, колебаниями в степени выраженности. Основной признак лакунарной деменции — сохранность ядра личности, т. е. основных морально-этических свойств, самосознания, критического отношения к болезни.
Нарушения собственно интеллектуальной деятельности при лакунарном слабоумии динамические и в значительной мере сводятся к расстройствам последовательности суждений, однако при длительном течении заболевания они сменяются стойким и прогрессирующим снижением уровня обобщения и отвлечения.
Глобарная деменция присуща заболеваниям, протекающим с диффузным поражением головного мозга (старческое слабоумие, прогрессивный паралич). В первую очередь нарушается собственно интеллект, его наиболее сложные и дифференцированные функции.
Типичны глубокое поражение ядра личности, грубые расстройства самосознания. При глобарном слабоумии говорят о распаде личности.
Парциальное слабоумие отличается наличием интеллектуального дефекта, вначале функционального, а затем органического характера. Поражаются отдельные мозговые системы, имеющие отношение к интеллектуальной деятельности. В происхождении парциальной деменции могут играть большую роль и так называемые экстраинтеллектуальные факторы, например, личностная активность. Так, аспонтанность психической деятельности приводит к интеллектуальной недостаточности при контузиях головного мозга, опухолях лобной локализации, адинамических формах эпидемического энцефалита. В то же время чрезмерное усиление психической активности при гипердинамических формах энцефалита, в свою очередь, приводит к дезорганизации интеллектуальной деятельности.
Следует отметить, что понятие парциальной деменции используется многими психиатрами совершенно неправомерно, применительно то к шизофрении, то к эпилепсии или к очагово-атрофическим поражениям головного мозга. Иногда термин «парциальная деменция» рассматривается как синоним понят ия «лакунарная деменция» (В. М. Банщиков, Ц. П. Короленко, И. В. Давыдов, 1971). Из систематики G. Stertz современная психиатрия заимствовала главным образом лакунарный и глобарный типы деменции.
Синдромы лакунарной и глобарной деменции описываются не только при различных заболеваниях, но и при разных формах одного и того же психоза. Нередко они характерны не столько для заболевания, сколько для определенных его этапов. Так, при церебральном атеросклерозе лакунарность и глобарность слабоумия могут быть признаком той или иной стадии процесса. Иногда трудности возникают даже при квалификации картины деменции соответственно классификации Штерца. Так, при болезни Альцгеймера длительное время у лиц с глобарной по основным показателям деменцией наблюдается известная сохранность представлений о своей интеллектуально-мнестической несостоятельности.
Систематика синдромов слабоумия по принципу лакунарности или глобарности не является исчерпывающей. Эти синдромы часто отражают стадию становления деменции и поэтому могут быть использованы для характеристики течения заболевания.
Представляется практически значимой систематика синдромов деменции при органических психозах по клинико-психопатологическому принципу на основании конкретных клинических симптомокомплексов. Разработанная нами (В. М. Блейхер, 1976) систематика включает следующие синдромы слабоумия.
1. Простое слабоумие характеризуется негативными, непродуктивными симптомами и наблюдается при различных заболеваниях — церебральном атеросклерозе, старческом слабоумии, эпилепсии. Простое слабоумие может быть как лакунарным, так и глобарным. В ряде случаев, особенно при церебральном атеросклерозе, можно наблюдать перерастание простого лакунарного слабоумия в простое глобарное — происходит распад ядра личности, а картина слабоумия по-прежнему характеризуется отсутствием продуктивной психопатологической симптоматики.
2. Психопатоподобное слабоумие, в котором отражаются либо усиленные преморбидные черты личности, либо новые аномальные особенности ее, развившиеся в связи с патологическим процессом. Иногда психопатоподобное слабоумие бывает лишь этапом в развитии деменции, например при церебральном атеросклерозе, при старческом слабоумии. Психопатоподобная деменция относительно стабильна и длительно сохраняется при хорее Гентингтона, после энцефалита и чер епно-мозговой травмы (характеро патический вариант органического психосиндрома).
3. Галлюцинаторно-параноидное слабоумие наблюдается при церебральном атеросклерозе, эпилепсии, сифилисе головного мозга, при алкогольной деменции. От степени выраженности основного патологического процесса и его распространенности зависит характер факультативного бредового симптомокомплекса и галлюцинаций. Галлюцинации и бред не могут при этом рассматриваться лишь как функциональные симптомы, они тесно связаны с особенностями течения деструктивного процесса и характером синдрома слабоумия. Примером этого являются галлюцинации при болезни Альцгеймера и атеросклеротическом галлюцинозе, бред при старческом слабоумии и эпилепсии.
4. Амнестически-пара мнестическое слабоумие (с корса ковским синдромом) наблюдается при церебральном атеросклерозе, в рамках пресбиофренной формы сенильной деменции, как этап болезни Альцгеймера и при различных интоксикационных и инфекционных психозах, где оно может обнаруживаться после острых явлений, на стадии переходного синдрома и органического психосиндрома.
5. Паралитическое и псевдопаралитическое слабоумие отмечается при прогрессивном параличе (паралитическое) и при других органических заболеваниях головного мозга (псевдопаралитическое). Псевдопаралитические синдромы отличаются также большим разнообразием. Они наблюдаются при эндогенно-органических заболеваниях (при болезни Пика) и в клинике экзогенно-органических психозов. Если псевдопаралич, наступивший вследствие острой сосудистой катастрофы, почти всегда является признаком малообратимого грубого органического поражения головного мозга, то псевдопаралитические синдромы при инфекционных и интоксикационных психозах отличаются иным, нередко более благоприятным в прогностическом отношении течением.
6. Асемическое слабоумие наблюдается при церебральном атеросклерозе и других сосудистых поражениях головного мозга, опухолях его, болезнях Пика и Альцгеймера, на поздних этапах старческого слабоумия при прогрессивном параличе. Оно характеризуется очаговым поражением высших корковых функций — речи, гнозиса и праксиса.
7. Терминальное марантическое слабоумие — заключительная стадия некоторых ослабоумливающих заболеваний, и в первую очередь достаточно быстро прогрессирующих первично-атрофических процессов, нелеченного прогрессивного паралича. Оно может наблюдаться и при неблагоприятном течении церебрального атеросклероза как проявление грубых деструктивных изменений в головном мозге. Терминальное слабоумие характеризуется полным распадом психической деятельности, психическим маразмом. Полностью нивелируются и черты специфичности существовавших ранее синдромов слабоумия.
Перечисленные синдромы деменции, как правило, не присущи какой-нибудь одной нозологической форме, каждый из них наблюдается при ряде заболеваний. Тем не м енее при определенном психическом заболевании синдром слабоумия может носить черты нозологической специфичности, выявляющиеся в динамике патологического процесса и в соотношении с другими психопатологическими проявлениями.
Деменция, или приобретенное слабоумие
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.Деменция: причины появления, симптомы, диагностика и способы лечения.
Определение
Деменция - это нейропсихиатрический синдром, в основе которого лежит приобретенное, длительное (более 6 мес.), прогрессирующее нарушение когнитивных функций головного мозга - мышления, внимания, памяти, речи, восприятия окружающей действительности, целенаправленной двигательной активности, ориентации в пространстве, узнавания времени и места.
Значимое снижение когнитивных функций приводит к ухудшению социально-бытовой и профессиональной адаптации человека.
По статистике в мире насчитывается около 47 миллионов человек с деменцией, и к 2050 году прогнозируется значимое увеличение этого количества. Наибольшее распространение деменция получила в странах с низким и средним уровнем дохода населения, где проживает около двух третей людей с данным расстройством.
Причины возникновения деменции
Чаще всего деменцию диагностируют у людей старше 65 лет. Этот синдром может сопровождать множество заболеваний и состояний: например, деменция развивается при болезни Альцгеймера (БА) - 50-75% случаев, при сосудистых поражениях головного мозга - 20%, по 5% приходится на деменцию с тельцами Леви и на лобно-височную деменцию. В 10-15% всех случаев деменция у пациента обусловлена сочетанием болезни Альцгеймера и сосудистого поражения мозга. К развитию синдрома могут приводить метаболические нарушения, черепно-мозговые травмы, опухоли головного мозга и его оболочек, метастазы в головной мозг, аутоиммунные заболевания (рассеянный склероз) и нейроинфекции (нейросифилис, нейроборрелиоз и т.д.).Выявление причин деменции имеет важное значение для выбора терапии, которая может затормозить прогрессирование болезни, а в некоторых случаях даже способствовать обратному развитию нарушений.
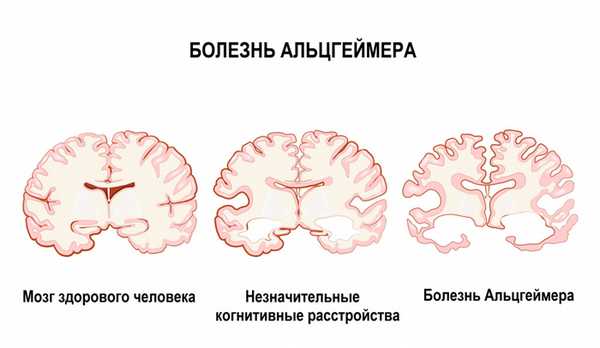
Деменция при болезни Альцгеймера. Болезнь Альцгеймера - это хроническое нейродегенеративное заболевание, механизм развития которого изучен не до конца. Врачи полагают, что болезнь возникает в результате сочетания нескольких факторов, где ведущую роль играют генетические дефекты. До 10% всех случаев БА приходится на семейные формы, когда патологические гены передаются по наследству. В настоящее время известны три патологических гена, способных вызвать БА. Одним из ключевых звеньев является нарушение метаболизма белка-предшественника амилоида. В норме данный белок расщепляется на фрагменты, не являющиеся опасными для организма. При БА происходит «поломка» этого процесса, и фрагменты соединяются в патологический белок β-амилоид, который откладывается в веществе головного мозга и стенках сосудов, что приводит к повреждению и гибели клеток мозга.
![Альцгеймер.jpg]()
Факторы риска развития БА делят на корригируемые и некорригируемые (те, на которые повлиять невозможно). Кроме генетических, к некорригируемым факторам относят возраст, женский пол, перенесенные черепно-мозговые травмы, депрессию, отсутствие высшего образования, низкую интеллектуальную активность в течение жизни.
Корригируемые факторы - это артериальная гипертензия, атеросклероз крупных сосудов головы и шеи, ожирение, высокий уровень холестерина, высокий уровень гомоцистеина, сахарный диабет, малоподвижный образ жизни.
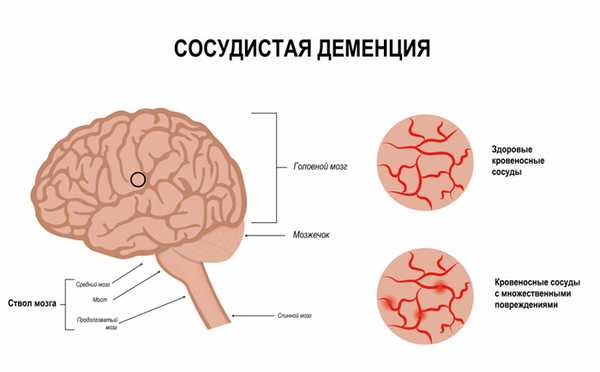
Деменция при цереброваскулярных заболеваниях (сосудистая деменция). Причиной сосудистой деменции может стать инсульт или хроническая ишемия головного мозга. Основные факторы риска - артериальная гипертензия, атеросклероз, ишемическая болезнь сердца, нарушения сердечного ритма, сахарный диабет, курение, ожирение, высокий уровень холестерина, высокий уровень гомоцистеина, реже - ревматические поражения сосудов, патологии свертывающей или противосвертывающей системы крови, врожденные сосудистые аномалии.
![сосудистая деменция.jpg]()
Классификация заболевания
Существует три основные степени тяжести деменции - легкая, умеренная и тяжелая. Иногда выделяют доклиническую стадию, когда отмечаются начальные признаки интеллектуально-мнестического расстройства - постоянная легкая забывчивость, затруднения в определении временных отношений, при этом социальная и профессиональная активность сохранены или незначительно затруднены, а повседневная активность не нарушена.На стадии легкой деменции нарушения памяти (особенно на текущие события) усиливаются и становятся очевидными для окружающих, возникают трудности в хронологическом и географическом ориентировании. Страдает абстрактное мышление, способность к обобщению и сравнению. Устная речь становиться бедной, а письменная содержит большое количество ошибок. Профессиональная деятельность и социальная активность ограничены, но еще возможны, больные не могут самостоятельно путешествовать, решать финансовые вопросы, однако сохраняют самостоятельность в быту, могут себя обслуживать и жить отдельно.
Стадия умеренной деменции характеризуется выраженными расстройствами памяти, мешающими приобретать знания и запоминать текущие события, а также воспроизводить прошлый опыт и знания. Сильно нарушено ориентирование во времени и окружающей обстановке. Утрачивается способность к чтению и письму, устная речь малопонятна. Больным сложно пользоваться бытовыми приборами, осуществлять гигиенические процедуры, одеваться, готовить пищу. Обычно на этой стадии деменции люди уже не могут проживать самостоятельно, но их еще можно оставлять на какое-то время одних.
Для тяжелой стадии характерна полная утрата возможности самостоятельного существования и формирование абсолютной зависимости от окружающих.
Больные теряют представление о времени и обстановке, способность к суждениям, умозаключениям и вербальной коммуникации.
Диагностика деменции
В первую очередь, необходимо исключить ряд состояний, которые могут быть как самостоятельной причиной когнитивных расстройств, так и способствовать их усугублению. Среди них анемия различного генеза, гемобластозы, инфекционные заболевания, почечная и печеночная недостаточность, электролитные нарушения, в том числе связанные с приемом лекарственных препаратов, в частности гипонатриемия, нарушения функции щитовидной железы и др.По этой причине дифференциальная диагностика включает следующие исследования:
- общий анализ крови;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Comp.
Читайте также:
- Систематика грибов. Принципы классификации грибов. Зигомицеты. Аскомицеты. Базидиомицеты. Дейтеромицеты. Кодекс названий грибов.
- Клиника и диагностика восточного энцефаломиелита. Лечение восточного энцефаломиелита
- Шок, подкожная эмфизема после операции. Послеоперационная пневмония
- КТ, МРТ при метастатической нейробластоме головы и шеи
- Вторичная аменорея: причины, симптомы и лечение