Синдром Клода-Бернара-Горнера при медиастинальном раке. Кровь при раке легкого
Добавил пользователь Alex Обновлено: 22.01.2026
В статье представлены возможные особенности клинического течения паранеопластического синдрома, а также его сходства с другими заболеваниями, что при современной диагностической доступности позволит выявить опухоль задолго до ее клинического проявления.
The article presents the possible features of the clinical course of paraneoplastic syndrome and its similarity to other diseases, which, considering modern diagnostic accessibility, will reveal the tumor long before its clinical manifestation.
Повышенный интерес к сфере онкологии обусловлен быстрым ростом уровня заболеваемости и поздней диагностикой, которая, к сожалению, приводит к высоким показателям летальности.
В 2017 г. в России впервые диагностировано 617 177 злокачественных новообразований. В сравнении с 2016 г. прирост составил 3,0%. В общей структуре смертности от злокачественных новообразований летальность в 2017 г. составила 15,9% (290,7 тысячи больных) [4].
В структуре онкологической заболеваемости в России основной локализацией злокачественных новообразований как у мужского, так и у женского пола является: мочевой пузырь — 2,8%; поджелудочная железа — 3,0%; почки — 4,0%; лимфатическая и кроветворная ткань — 4,7%; прямая кишка, анус, ректосигмоидное соединение — 4,9%; желудок — 6,0%; ободочная кишка — 6,8%; трахея, бронхи, легкие — 10,1%; кожа — 12,6% [4]. Паранеопластический синдром в современной медицине представляет одну из наиболее актуальных проблем в связи со своей прогностической значимостью. Особенностью этого патологического процесса является тот факт, что данный синдром входит в обширный круг различных групп заболеваний, может проявляться многообразной клинической неспецифической картиной и имеет разного рода патогенетические механизмы. Проявления данного синдрома длительное время могут уводить от постановки правильного диагноза.
Под паранеопластическим синдромом следует понимать клинические проявления отдаленного эффекта опухолевого процесса, что в свою очередь является результатом химических, биологических, иммунологических и гормональных повреждений опухолью [5].
Паранеопластический синдром входит в группу определенных синдромов, детерминированных особенностью воздействия опухолевых клеток на различные органы и системы организма, включая иммунитет и метаболические процессы. Развивающиеся патологические процессы проявляются разнообразными симптомами, не связанными с самой злокачественной опухолью, в месте ее локализации и очагах метастазирования [2]. По этим причинам на протяжении длительного времени больные со злокачественными опухолями проходят обследование и лечение у врачей различных специальностей, не подозревая о коварности и драматичности течения паранеопластического синдрома [3].
По современным опубликованным литературным данным, паранеопластический синдром чаще развивается в среднем и пожилом возрасте. Паранеопластические синдромы, по разным данным авторов, диагностируются у 60% больных злокачественными опухолями [1].
Данный синдром регистрируется в 10-18,5% случаев при раке толстой кишки, мелкоклеточном раке легкого, раке молочной железы и яичников, злокачественных лимфомах [5].
Важным в диагностическом поиске является тот факт, что паранеопластический синдром может формироваться вместе с развитием опухоли и, что более значимо, задолго до ее клинического дебюта. После проведения необходимого объема лечения злокачественной опухоли паранеопластический синдром может купироваться и вновь появиться при возможных рецидивах опухоли [1].
Исходя из патогенеза, паранеопластический синдром может быть представлен разнообразными механизмами:
- противоопухолевый ответ формируется с возникновением иммунных и аутоиммунных комплексов;
- при физиологической работе систем организма происходит истощение запасов энергии и веществ;
- фактор роста, фактор некроза опухоли, цитокины и др. синтезируются самой опухолью [2].
Возникновение паранеопластического синдрома зачастую является перерождением стероидов опухолевыми клетками в биологически активные формы [2].
Распространение опухоли или исход метастатического поражения могут быть диагностированы как паранеопластический синдром. Например, если рассматривать лихорадку или анорексию, паранеопластический синдром, по мнению большого круга специалистов, возникает приблизительно у 50% всех онкологических больных [2].
Довольно часто возникновение и симптоматика паранеопластического синдрома при различных видах опухолевых заболеваний указывают на их нозологическую специфичность [2]. Например, редко встречающаяся разновидность паранеопластического синдрома — неспецифический аортоартериит, развивается при раке ободочной кишки [5].
По мнению многих авторов, основная роль в патогенезе паранеопластического синдрома отводится процессам в иммунной системе. Основу иммунного механизма представляет ответная реакция на выработку опухолью биологически активных веществ с развитием иммунных и аутоиммунных комплексов. Особую роль занимает формирование патологических активных эктопических рецепторов в ткани опухоли, при этом действие физиологических гормонов блокируется [5].
В большинстве случаев при B-клеточных лимфопролиферативных заболеваниях (болезни Кастлемена, макроглобулинемии Вальденстрема, тимоме, веретеноклеточном раке) развивается тяжелый патологический процесс — паранеопластическая пузырчатка. У пациентов наблюдается лихенизация кожных покровов, стоматит. При этом выявляются антитела к лектину, антигену буллезной пузырчатки I, десмосомальным элементам [2].
Синдром Шегрена также может быть отнесен к паранеопластическому синдрому, в случае выявления моноклональных антител 17-109. Наличие синдрома Шегрена может провоцировать развитие лимфом различной локализации. Синдром Шегрена может развиться на фоне овсяноклеточного рака легких, рака шейки матки, бронхолегочной карциномы [5].
Лимфогранулематоз (лимфома Ходжкина) — злокачественная опухоль лимфоидной ткани, отличительной чертой которой является наличие в ее субстрате гигантских многоядерных клеток Рида-Штернберга. По данным исследований S. Shams’ili et al., лимфома Ходжкина была диагностирована у 16% больных с паранеопластической мозжечковой дегенерацией [9, 10].
Одним из классических проявлений паранеопластического синдрома является гипертрофическая остеоартропатия, характерная при опухолях легочной ткани [5].
В 1995 г. Д. Познер первым описал паранеопластический неврологический синдром, возникающий у больных со злокачественными опухолями и являющийся составной частью поражения центральной и периферической нервной системы, поражения скелетных мышц [6, 10]. В большинстве случаев у пациентов до развития клинических проявлений опухолевого процесса при обращении к неврологу могут быть выявлены неврологические расстройства [8]. Паранеопластический неврологический синдром наиболее часто проявляется: лимбическим энцефалитом, паранеопластическим энцефаломиелитом, подострой мозжечковой дегенерацией, миастеническим синдромом Ламберта-Итона, синдромом опсоклонус-миоклонус, паранеопластической ретинопатией [8].
Колоссальным достижением нейрорадиологии является открытие и применение в клинической практике антионконевральных антител. Хорошо стала известна тесная связь паранеопластического лимбического энцефалита с аутоантителами против антигенов нейронов [8].
При лимбическом энцефалите, энцефаломиелите, мозжечковой дегенерации, синдроме опсоклонус-миоклонус идет поражение на уровне мозга, черепно-мозговых нервов, сетчатки. Уровнем поражения при миастеническом синдроме Ламберта-Итона будут нервно-мышечные синапсы [7].
Паранеопластический лимбический энцефалит ассоциирован с анти-Ма2-антителами (или анти-Та-антителами) при тестикулярном раке и с анти-Нu-антителами при мелкоклеточном раке легкого [8].
При выявлении в сыворотке крови или ликворе у больных со злокачественными опухолями анти-Hu-антител клиническая симптоматика может сопровождаться эпилептическими припадками, нарушением краткосрочной памяти, расстройством психики по типу синдрома Вернике-Корсакова. Обнаружение анти-Ма2-антител в сыворотке крови или ликворе представляет клинику панических атак, обсессивно-компульсивных расстройств, нарушения краткосрочной памяти, стволовой симптоматики, диэнцефального синдрома, повышения дневной сонливости [8].
При первичном выявлении в сыворотке крови или ликворе у больных со злокачественными опухолями анти-Ма2- (или анти-Та-) и анти-Hu-антител следует провести магнитно-резонансную томографию (МРТ) головного мозга с тонкими Т2-взвешенными изображениями, так как на МРТ головного мозга в более чем 57% случаев определяется паранеопластический лимбический энцефалит, даже при отсутствии клинических проявлений, таких как полифагия, повышенная сонливость в дневное время, катаплексия, нарколепсия, гипокинезия, надъядерный паралич взора (в большинстве случаев вовлечены вертикальные движения глаз) [8].
Тимома является одним из часто встречающихся опухолевых образований средостения. Факторы, которые влияют на развитие тимом, изучены недостаточно. Существует теория воздействия вируса Эпштейна-Барр на развитие данного заболевания. У больных с тимомой, по данным исследований, которые проводились в США и Швеции, возрастал риск развития саркомы мягких тканей, неходжкинской лимфомы, рака простаты [10].
Синдром эктопической продукции адренокортикотропного гормона был впервые описан Д. Брауном в 1928 г. Следствием синдрома является организация адренокортикотропного гормона опухолевой тканью, что в свою очередь способствует развитию гиперкортицизма. В клиническую симптоматику гиперкортицизма входят лунообразное лицо, ожирение туловища, стрии на груди и животе, внутренней поверхности бедер, гиперсутизм, аменорея, депрессия, слабость. Дифференциальную диагностику гиперкортицизма (с обязательным включением в диагностический ряд злокачественной опухоли) следует проводить между болезнью Кушинга, повышенной секрецией кортиколиберина и заболеванием надпочечников [2].
Синдром Пархона (синдром неадекватной продукции антидиуретического гормона) у большого круга пациентов сопровождает мелкоклеточный рак легкого и в наименьшем количестве опухоли головы, шеи. Значительное понижение осмолярности плазмы при синдроме Пархона является результатом гипонатриемии при продолжающейся секреции антидиуретического гормона. Клиническими проявлениями при синдроме Пархона являются гипонатриемия и водная интоксикация. По мере развития клинической симптоматики у больных развивается поражение центральной нервной системы токсического характера, возникает спутанное сознание, развивается бред, появляются судороги, кома; возможен летальный исход. Приведенные клинические проявления необходимо учитывать у всех онкологических больных [2].
Опухоли неостровковых клеток являются частой причиной паранеопластического синдрома с гипогликемией. Причиной могут быть мезенхимные опухоли (мезотелиомы, саркомы) любой локализации. Патогенезом паранеопластического синдрома с гипогликемией может быть повышенная пролиферация рецепторов к инсулину, образование ингибиторов синтеза глюкозы печенью, повышенный метаболизм глюкозы [2].
Паранеопластический синдром при поражении клубочковой системы почек в большинстве случаев проявляется нефритическим синдромом (протеинурия, отеки, макрогематурия, артериальная гипертензия) или нефротическим синдромом (гипопротеинемия, отеки). Возможно бессимптомное течение, изменения возникают только в анализах мочи (латентный гломерулонефрит). К сожалению, паранеопластический синдром при поражении почек довольно часто диагностируется вместе с опухолевой патологией. При своевременном и правильно подобранном лечении опухоли нефротический синдром может быть полностью купирован. При критическом уровне потери белка обязательным является контроль за возможным развитием тромбоэмболии легочной артерии (ТЭЛА), тромбозов почечных вен [2].
При опухолевом процессе почки довольно часто поражаются метастатически или инфильтрируются. Инфильтративный характер поражения почек возникает зачастую при гемобластозах, особенно острых. Для лимфогранулематоза характерной особенностью является билатеральное поражение ткани почек [2].
Паранеопластический синдром, который сочетает в себе анорексию и кахексию, на сегодняшний день часто сопровождает большую часть опухолевых заболеваний любой локализации. Патогенетически кахексия развивается вследствие повышенной секреции фактора некроза опухоли α, интерферона-γ, ИЛ-6, ИЛ-1, трансформирующего фактора роста β. Клинические проявления паранеопластического синдрома обусловлены преобладанием вышеописанных факторов над противокахектическими факторами — ИЛ-4, ИЛ-10, ИЛ-13. Секреция в ткани опухоли веществ, которые приводят к изменению восприятия вкуса пищи и запаха, является причиной понижения чувства насыщения и удовольствия от принятой пищи. На сегодняшний день нет эффективных методов лечения, чтобы полностью купировать данные проявления [2].
Паранеопластические дерматозы составляют комплекс симптомов и заболеваний поражения кожи, развивающихся под воздействием злокачественных образований внутренних органов. Наибольшее клиническое значение среди паранеопластического кожного синдрома имеют акрокератоз Базекса, черный акантоз, паранеопластический пемфигус [1].
Акрокератоз Базекса чаще на несколько лет предшествует опухолевому процессу или возникает совместно с клинической симптоматикой злокачественного процесса [1].
Паранеопластический черный акантоз возникает уже в периоде метастазирования, что является неблагоприятными прогностическими данными. По данным различных исследований, после появления первых кожных изменений около 50% больных погибают в течение 9 месяцев, 75% больных — в течение 1,5 лет, 90% больных — в период до 2 лет [1]. Дифференциальную диагностику паранеопластического черного акантоза проводят с псевдоакантозом, который появляется при избыточной массе тела, и с доброкачественным черным акантозом, возникающим после рождения, в детстве или в период полового созревания [1].
Паранеопластический пемфигус появляется в любом периоде возникновения опухоли. После удаления опухоли дерматоз регрессирует и заново возникает при метастазировании [1].
Довольно часто паранеопластический синдром проявляется тромботическими осложнениями, такими как мигрирующий тромбофлебит, тромботической микроангиопатией, тромбоэмболией легочной артерии, небактериальным тромбоэндокардитом, парадоксальными кровотечениями [3]. Возможно паранеопластическое поражение сосудов по типу васкулита. Патогенез паранеопластического васкулита изучен недостаточно. Многие авторы являются сторонниками аутоиммунного механизма с образованием иммунных комплексов в сосудистой стенке разного калибра и дальнейшим формированием воспаления, некроза. Неиммунный механизм, по мнению других авторов, трактуется воспалением в сосудистой стенке и воздействием на эндотелий субстанций и медиаторов, продуцируемых опухолью [9, 10]. Время возникновения первой клинической симптоматики коагулопатии и верификации опухоли составляет в среднем от 2 до 5 лет [3].
Диагностика определенных видов паранеопластического синдрома дает возможность онкологу сориентироваться в наиболее правильном диагностическом поиске опухолевого процесса. На современном этапе с привлечением высоких технологий диагностики основательно доказано, что опухоль будет выявлена в 80% случаев [9].
В большинстве случаев паранеопластический синдром и клинически сходные заболевания имеют множество особенностей. Все это может способствовать определению и характеристике группы пациентов для тщательного и прицельного поиска онкологической патологии [4].
Сегодня злокачественные опухоли поражают различные органы. Многообразие онкологических патологий и обусловленная ими высокая летальность представляют серьезную задачу для проведения ранней диагностики. Современная диагностика паранеопластического синдрома позволит выявить опухоль на стадии доклинических проявлений.
Литература
- Болотная Л. А., Сербина И. М. Паранеопластические дерматозы // Международный медицинский журнал,. 2008. № 3. С. 86-90.
- Геворков А. Р., Дарьялова С. Л. Паранеопластические синдромы // Клиническая геронтология. 2009. № 2. С. 34-49.
- Евтушенко С. К., Марусиченко Е. А., Кузнецова Е. А. Рецидивирующие тромбозы магистральных и периферических сосудов как проявление паранеопластического синдрома в практике невролога // ДонНМУ. 2017. № 2. С. 13.
- Каприна А. Д., Старинский В. В., Петровой Г. В. Злокачественные новообразования в России в 2017 году (заболеваемость и смертность). МНИОИ им. П.А. Герцена - филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2018. 250 с.
- Фурсова Л. А., Лихачева Е. М. Паранеопластические спинальные синдромы (научный обзор и личное наблюдение) // Международный неврологический журнал. 2017. № 4 (90). С. 69-76.
- Шнайдер Н. А., Дыхно Ю. А., Ежикова В. В. Структура и частота встречаемости паранеопластического неврологического синдрома при онкопатологии органов грудной клетки // Сибирский онкологический журнал. 2012. № 1 (49). С. 63-70.
- Шнайдер Н. А., Дыхно Ю. А., Ежикова В. В. Клиническая гетерогенность паранеопластического неврологического синдрома // Сибирский онкологический журнал, 2011. № 3 (45). С. 83-90.
- Шнайдер Н. А., Дмитренко Д. В., Дыхно Ю. А., Ежикова В. В. Паранеопластический лимбический энцефалит в практике невролога и онколога // Российский онкологический журнал, 2013. № 1. С. 49-56.
- Dalmau J., Rosenfeld M. R. Paraneoplastic syndromes of the CNS // Lancet Neurol. 2008. Vol. 7 (4). P. 327-340.
- Engels E. A. Epidemiology ofthymoma and associated malignancies // J. Thorac. Oncol. 2010. Vol. 5 (10). P. 260-265.
В. Ю. Павлова 1 , кандидат медицинских наук
С. В. Соколов
А. В. Гайдай
Случай успешного радикального хирургического лечения ложно местно-распространённого рака лёгкого
Несмотря на достижения современных медицинских технологий в торакальной онкологии, рак лёгкого остаётся одной из основных причин смертности населения. Алгоритм и тактика лечения пациентов со злокачественными опухолями лёгких определяются на основании клинической стадии заболевания. Стадия устанавливается по результатами диагностических исследований: компьютерной (КТ) и позитронно-эмиссионной томографии (ПЭТ-КТ), радиоизотопных исследований и бронхоскопии.
Достаточно часто (13-30 %) течение рака лёгкого осложняется вторичным параканкрозным (расположенным вокруг опухоли ) воспалением, которое затрудняет своевременную диагностику и адекватное стадирование рака лёгкого. Нередко это приводит к гипердиагностике, то есть ошибочному медицинскому заключению о наличии у пациента осложнений, которые на самом деле отсутствуют. Применимо к раку лёгких, гипердиагностика возможна по характеристикам первичной опухоли и поражению лимфатических узлов (категории "T" и "N" в классификации TNM), что отодвигает хирургические методы лечения на второй план или вовсе исключает их из возможных опций лечения рака лёгкого.
Приводим клиническое наблюдение пациента с ложно местно-распространённой злокачественной опухолью лёгкого. Учёт характера новообразования в этом случае позволил провести пациенту успешное хирургическое лечение первым этапом.
31.07.2020 мужчина 57 лет обратился в Клиническую больницу № 2 АО ГК МЕДСИ с данными компьютерной томографии, где выявлено центральное новообразование в корне нижней доли левого лёгкого.
Жалобы
Пациент предъявлял жалобы на боль в груди (в проекции грудины и нижне-грудного отдела позвоночника), эпизоды повышения температуры тела до субфебрильных значений (до 38 °C) и постоянный кашель с выделением небольшого количества светлой мокроты.
Сначала болезненные ощущения трактовались как проявления гастроэзофагеальной рефлюксной болезни (ГЭРБ). Пациент получал лекарственную терапию, но без существенного эффекта.
Анамнез
У пациента длительный анамнез курения — 40 пачколет (т. е., 1 пачка в день в течение 40 лет или 2 пачки в день в течение 20 лет и т .д.). Считает себя больным с апреля 2020 года, когда появилась боль в груди и кашель. С этими симптомами больной обратился к терапевту в поликлинику по месту жительства. Жалобы были расценены как проявления гастро-эзофагеальной рефлюксной болезни (ГЭРБ). По результатам гастроскопии диагностированы признаки хронического гастрита и косвенные признаки ГЭРБ. Назначенное лечение не дало эффекта.
При дальнейшем дообследовании, по данным рентгенографии и компьютерной томографии органов грудной клетки выявлено новообразование в нижней доле левого лёгкого. После этого пациент был направлен на консультацию к торакальному онкологу.
- (терапия метформином и гликлазидом);
- мультифокальный атеросклероз с преимущественным поражением сосудов головного мозга. 27.12.2019 зафиксирована транзиторная ишемическая атака (острое кратковременное нарушение кровообращения головного мозга).
Обследование
При осмотре и физикальном обследовании обращало на себя внимание наличие экспираторных (при выдохе) свистящих хрипов по всем лёгочным полям (больше слева) и ослабление дыхания в нижних отделах слева.
Периферические лимфатические узлы шеи, подмышечных, над- и подключичных областей не увеличены в размерах или не пальпируются (не прощупываются).
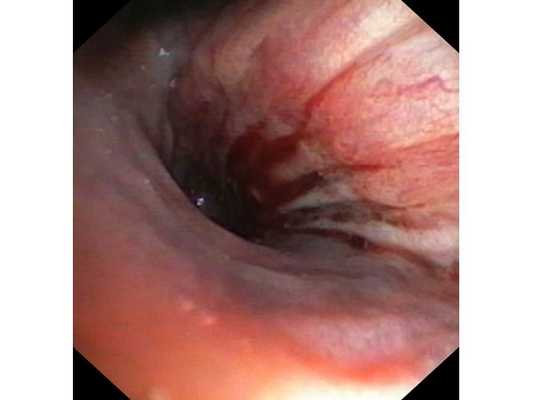
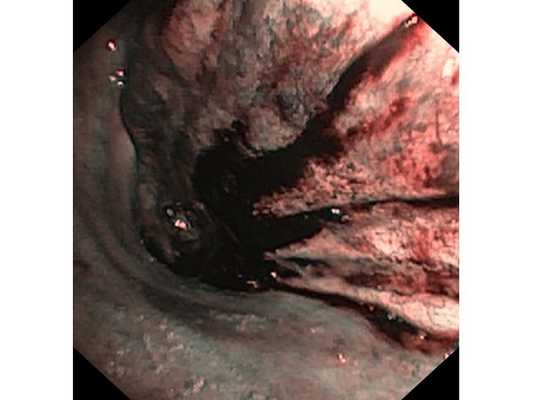
Первым этапом пациенту была проведена фибробронхоскопия, по данным которой выявлено, что устье нижнедолевого бронха слева сужено за счёт подслизистого и перибронхиального распространения опухоли.
Выполнена многократная биопсия из устья нижнедолевого бронха слева. По данным гистологического исследования материала эндоскопической биопсии верифицирован диагноз немелкоклеточного рака лёгкого.
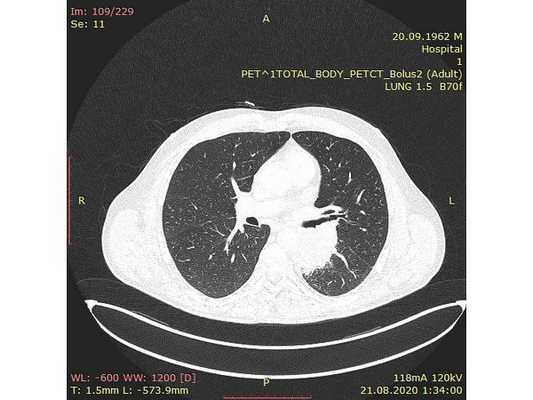
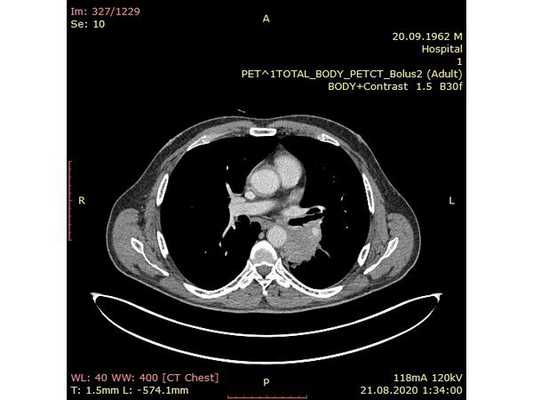
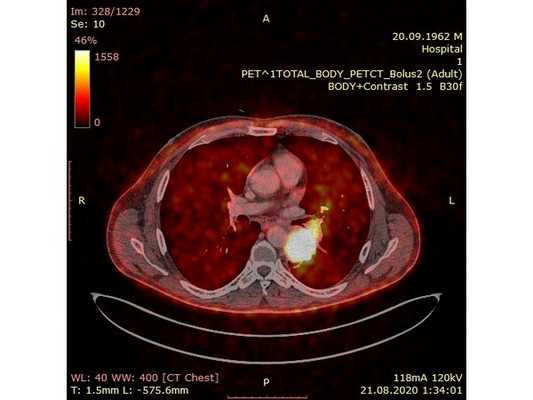
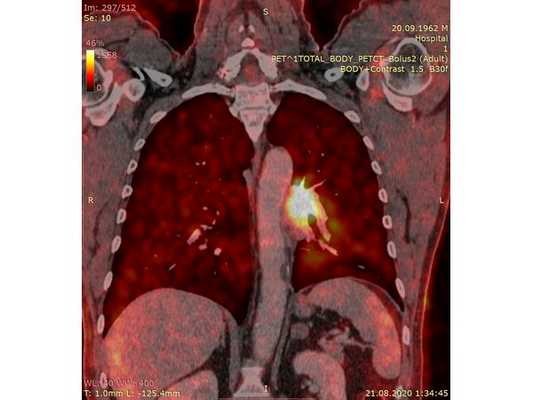
Чтобы провести первичное стадирование опухоли, пациенту проведена позитронно-эмиссионная томография в сочетании с компьютерной томографией (ПЭТ-КТ). По данным исследования, выявлена метаболически активная опухоль в корне левого лёгкого с бугристыми контурами размерами 41 х 43 мм. В толще опухоли проходят нижнедолевой бронх и бронх 6-го сегмента левого лёгкого, просветы бронхов значительно сужены. Нижняя доля левого лёгкого уменьшена в размерах за счёт того, что сегменты 6, 9 и 10 субтотально (частично) инфильтрированы и безвоздушны. Лимфатические узлы корня лёгкого и средостения не увеличены в размерах и не накапливают радиофармпрепарат (РФП), который был введён пациенту перед обследованием внутривенно. Других очаговых образований и очагов гиперметаболизма в организме не обнаружено.
При этом отмечено, что опухоль распространяется в средостение по нижней стенке левого главного бронха и широко прилежит к нижнегрудному отделу аорты (по заключению специалиста ПЭТ-КТ — имеется инвазия опухоли в ткани средостения и возможное врастание в стенку аорты). При самостоятельном пересмотре изображений отмечено, что "опухолевая" ткань, которая распространяется по нижней стенке левого главного бронха в средостение, не накапливает РФП (т. е. не является злокачественной), а стенка аорты в области "инвазии" опухоли имеет ровный чёткий контур и адвентициальную границу, что также свидетельствует об отсутствии онкологического процесса в этой области.
- эхокардиография;
- ультразвуковая допплерография (УЗДГ) артерий и вен нижних конечностей и брахиоцефальных артерий;
- спирометрия (измерение объёмных и скоростных показателей дыхания с целью диагностики и оценки функционального состояния лёгких).
По результатам исследований не выявлено существенных патологий, которые могли бы ограничить возможности хирургического вмешательства на лёгких.
На период обследования пациенту была рекомендована противовоспалительная (НПВС) и ингаляционная терапия, на фоне чего пациент отметил уменьшение болевого синдрома и выраженности кашля.
Диагноз
Основное заболевание: Центральный немелкоклеточный рак нижней доли левого лёгкого, сT2bN0M0, IIА стадия. (T2b — опухоль более 5 см, но менее 7 см в наибольшем измерении; N0 — нет метастазов в региональных лимфатических узлах; M0 — нет отдалённых метастазов).
- Сахарный диабет 2 типа, субкомпенсированный (среднетяжёлое течение болезни).
- Мультифокальный атеросклероз с преимущественным поражением сосудов головного мозга (транзиторная ишемическая атака от 27.12.2019). Код МКБ-10 — E11.9.
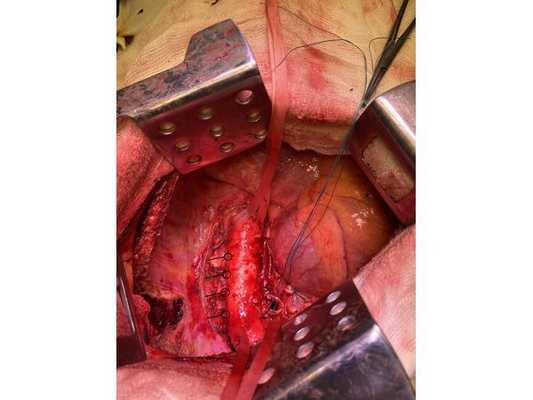
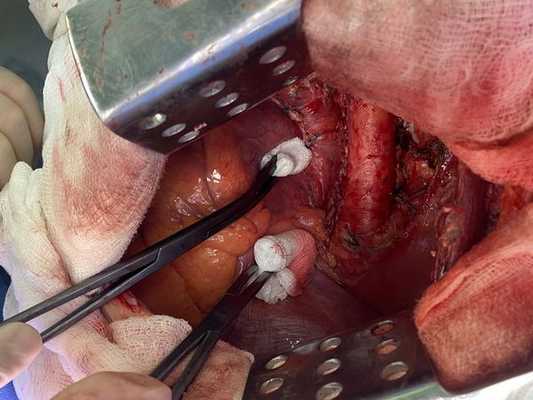
Интраоперационное фото: клипированные межрёберные артерии; аорта на тесёмочных держалках по краям зоны резекции адвентиции; культя главного бронха с провизорными швами при ушивании по Оверхольту
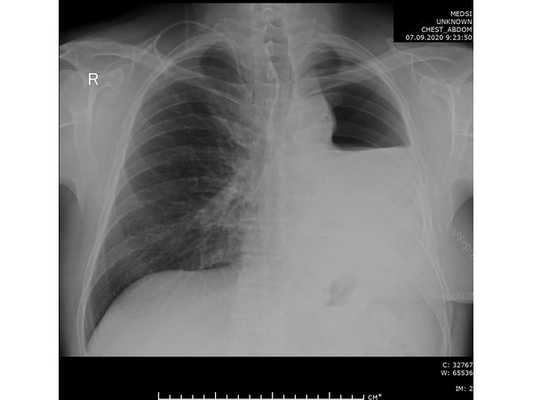
Лечение
Проведён онкологический консилиум (Клиническая больница № 2 АО ГК МЕДСИ). Решением консилиума рекомендовано первым этапом провести хирургическое лечение в объёме нижней лобэктомии (удаления доли органа) с циркулярной резекцией левого главного бронха (удалением сегмента бронха с восстановлением целостности бронхиального дерева) или пневмонэктомии слева (полного удаления лёгкого) после интраоперационной ревизии с систематической медиастинальной лимфодиссекцией (иссечением лимфатических узлов).
- боковая торакотомия (вскрытие грудной клетки) слева;
- пневмонэктомия с резекцией адвентиции (наружной оболочки) аорты, париетальной и медиастинальной плевры и мышечной стенки пищевода;
- медиастинальная лимфаденэктомия.
1. В положении на правом боку с раздельной вентиляцией лёгких выполнена боковая торакотомия слева. При ревизии:
- в плевральной полости выпота (скопления жидкости) нет;
- имеются единичные сращения в области верхней доли и 6 сегмента — разделены при помощи электрокоагуляции;
- очагового поражения париетальной и висцеральной плевры нет.
- в нижней доле имеется плотная большая опухоль, подрастающая к грудной аорте и врастающая в медиастинальную плевру и средостение;
- сосуды корня лёгкого в опухолевый процесс не вовлечены;
- определяются множественные неувеличенные в размерах лимфатические узлы.
Учитывая данные интраоперационной ревизии, диагноз скорректирован: центральный местно-распространённый немелкоклеточный рак нижней доли левого лёгкого с врастанием в адвентицию аорты и ткани средостения — cT4NxM0. Принято решение о выполнении пневмонэктомии (полного удаления лёгкого).
2. Выделены и взяты на держалки верхняя и нижняя лёгочные вены, выделен ствол лёгочной артерии, который также взят на держалку. Выполнено пробное пережатие лёгочной артерии — нарушений гемодинамики (движения крови по сосудам) и гемоксигенации (насыщения крови кислородом) нет.
3. Последовательно прошиты сшивающими аппаратами и пересечены нижняя и верхняя лёгочные вены и ствол лёгочной артерии. Выявлено, что опухоль подрастает к мышечной стенке пищевода, выполнена краевая резекция мышечной стенки пищевода на протяжении 2 см.
4. Острым путём отсечён левый главный бронх, при этом обнаружено, что опухоль распространяется перибронхиально. Культя левого главного бронха реампутирована (ампутирована повторно) в пределах визуально здоровой ткани стенки бронха, до 1,5-2 см от карины трахеи (гребня хряща между разделением двух главных бронхов). Центральная часть культи левого главного бронха ушита по Оверхольту.
5. Отступив по грудной стенке от края врастания опухоли в аорты на 2 см, рассечена и отсепарована (отделена хирургически) париетальная плевра и адвентиция аорты. Аорта мобилизована по типу "ручки чемодана" и взята на тесёмочные держалки выше и ниже места врастания опухоли.
6. Скелетизируя грудную стенку и аорту, с перевязкой левых межрёберных артерий, на участке рёбер 4, 5, 6 и 7 выполнена полуциркулярная резекция адвентиции аорты, мягких тканей грудной стенки с париетальной плеврой и тканей средостения.
7. Пневмонэктомия. Проверка аэростаза (герметичности) под уровнем жидкости — просачивания воздуха в области культи бронха нет.
8. Выполнена лимфодиссекция из области лёгочной связки, области бифуркации трахеи (места её разделения на главные бронхи), аортального окна, левого трахеобронхаильного угла и нижних паратрахеальных лимфатических узлов слева. Проверка гемостаза — сухо.
10. В плевральную полость заведён толстый силиконовый дренаж. Послойное ушивание раны, рёбра сведены тремя перикостальными швами. Наложена асептическая повязка.
- дренаж из плевральной полости удалён на первый послеоперационный день;
- из отделения реанимации и интенсивной терапии (ОРИТ) пациент переведён в госпитальное отделение с целью активизации.
Проведена профилактическая стандартная антибактериальная терапия в течение пяти суток. По данным контрольной рентгенографии, отмечено смещение средостения в оперированную сторону.
- умеренно-дифференцированная аденокарцинома лёгкого (G2) с очаговой периневральной и лимфо-васкулярной инвазией (Pn1, LV1), выраженной фибропластической реакцией стромы, умеренной воспалительной инфильтрацией, фокусами некрозов.
- Размер опухоли — 6,0 х 4,5 х 3,5 см — pT2b.
- В 40 исследованных лимфатических узлах (4 группа — 5 шт., 5 группа — 4 шт., 7 группа — 10 шт., 9 группа — 1 шт., 10 группа — 2 шт., 11 группа и внутрилегочные — 18 шт.) метастазов опухоли не обнаружено — pN0.
- Края резекции без опухоли — R0.
- Область "подрастания" опухоли к адвентиции аорты и врастания опухоли в средостения была представлена фиброзной тканью с воспалительной инфильтрацией стромы.
Еженедельный амбулаторный контроль состояния пациента в течение трёх недель констатировал неосложнённый поздний послеоперационный период.
Проведён повторный онкологический консилиум Клинической больницы № 2 АО ГК МЕДСИ по результату первого этапа лечения: учитывая размеры опухоли, периневральную и лимфо-васкулярную инфильтрацию, степень дифференцировки опухоли и возраст пациента, рекомендовано проведение химиотерапии в адъювантном режиме по схеме Пеметрексед + Карбоплатин (4 курса). Первый курс химиотерапии проведён в штатном режиме на 28 послеоперационный день.
Заключение
Таким образом, принимая во внимание данные предоперационного обследования и заключение специалистов лучевой диагностики, можно было ложно определить "нехирургическую" стадию рака лёгкого и констатировать полную невозможность радикального хирургического лечения (инвазия в стенку аорты). Однако прицельный пересмотр данных ПЭТ-КТ и учёт клинической картины воспалительного синдрома ( температура тела до 38 °С ; кашель, купированный на фоне ингаляционной терапии; болевой синдром, купированный приёмом НПВС) позволили принять решение о возможности хирургического лечения. Интраоперационная ревизия на мгновение пошатнула уверенность в правильности стадирования онкологического процесса, однако патологоанатомическое исследование полностью подтвердило предоперационную трактовку клинической ситуации.
Данное клиническое наблюдение свидетельствует о важности учёта параканкрозного воспаления при раке лёгких, которое может вносить существенный вклад в ложную трактовку стадии заболевания. Каждый пациент с злокачественной опухолью лёгкого требует индивидуального подхода и оценки рисков и возможностей радикального хирургического лечения.
3 уровня нейронных нарушений при синдроме Горнера
Синдром Горнера — клинический симптомокомплекс, связанный с проблемами в работе симпатической нервной системы. Другое название симптомокомплекса — окулосимпатический синдром, в нем акцентированы нарушения, связанные с глазами. Oculus - по латыни - глаз, συμπαθής(симпатис) - по-гречески чувствительный. Сочетание слов из двух языков создало медицинский термин. Это обуславливает включение заболевания в разряд офтальмологических болезней. Oφθαλμός (офтальмос) - глаз на древнегреческом.

Заболевание анализируется и лечится в рамках двух медицинских специальностей - офтальмологии и невропатологии. Название заболевания существует с середины 19 века, когда швейцарский офтальмолог Йоганн Ф. Горнер (J.F. Horner) описал его. Во Франции и Италии в название включают имя известного физиолога того же времени Клода Бернара (Claude Bernard), основателя эндокринологии, — синдром Бернара-Горнера.
Симптоматика
Основные признаки заболевания проявляются в моторных дисфункциях, специфическими признаками и изменениями внешности пациента. Поэтому выявление патологии не представляет собой сложной задачи. Достаточно внешнего наблюдения, чтобы возникло подозрение о наличии именно этого заболевания.
- Сужение глазной щели — псевдоптоз.
Возникает в результате недостаточной иннервации со стороны симпатической нервной системы верхней тарзальной мышцы Мюллера. В отдельных случаях говорят о параличе верхней и нижней мышц хрящей век. Истинный птоз бывает врожденным и приобретенным, он связан с недоразвитием мышцы Мюллера или возникает вследствие неврологических заболеваний, в отличие от псевдоптоза. Последний объясняется проблемами симпатической иннервации.
Одним из вариантов симптома является перевернутый птоз, когда немного приподнимается нижнее веко и остается в таком положении. - Сужение зрачка - миоз.
Появляется в результате пареза (частичного паралича) внутренней мышцы глаза, которая ответственна за расширение зрачка. На медицинском языке — дилататор зрачка. Причиной может также быть излишняя парасимпатическая иннервация мышцы, обеспечивающей сужение зрачка. Ее медицинское название - сфинктер зрачка. Результат этого: зрачок начинает медленно реагировать на световые сигналы. - Западание глазного яблока — энофтальм.
Возникает как следствие ослабленной иннервации или паралича мышц глаза. Клинически трудно определяется. - Нарушение потовыделения в той зоне лица, в которой нарушается симпатическая иннервация - дисгидроз.
В этой области кожа краснеет, расширяются сосуды конъюнктивы — оболочки, которая покрывает заднюю часть века изнутри и сам глаз. Происходит нарушение цилиоспинального рефлекса. Это специфический неврологический рефлекс, который заключается в том, что при сдавливании трапециевидной мышцы в задней части шеи зрачок глаза расширяется в ответ на болевой импульс.
Другие симптомы
- затрудненная видимость, пациент плохо различает предметы и реагирует на изменение освещенности;
- замедленная реакция зрачка при меняющейся интенсивности света;
- расхождение в диаметре зрачков - анизокория;
- зрачок не реагирует адекватным образом на различные препараты;
- неравномерный окрас радужной оболочки глаза;
- синдром сухого глаза, уменьшение производства слезной жидкости;
- предметы двоятся в глазах - диплопия;
- измененный вид лица со стороны, где наблюдается поражения, выглядит бледным и осунувшимся.
Сочетание миоза, сужения глазной щели, и энофтальма, происходящие в одном глазу, может соседствовать с сосудодвигательными проблемами на той же стороне лица, где и пораженный заболеванием глаз.
Возможно появление синдрома Пурфюр дю Пти: ряд симптомов наряду с ростом внутриглазного давления и расширением сосудов оболочки глаза и сетчатки.
Синдром Horner у детей может проявляться через гетерохромию - различную окраску радужки глаз. Объяснение этого факта: снижение импульсов со стороны симпатической нервной системы не дает возможность клеткам кожи, ответственным за пигментацию — меланоцитам, вырабатывать нужный пигмент в достаточном количестве с одной стороны лица.
Причины заболевания
Синдром Бернара-Горнера встречается редко и в большинстве вариантов рассматривается как вторично приобретенное заболевание. Причем этиопатогенетический фактор болезни, то есть точная причина, не всегда может быть установлен и описан. Но в случае определенного первичного заболевания именно оно является мишенью для устранения и лечения со стороны врачей.
- Идиопатический - первичный тип. Отдельное заболевание, возникшее в результате собственных причин, не зависит от других патологий. Набор симптомов может проявиться самостоятельно и внезапно на фоне вполне хорошего состояния здоровья человека. Самое интересное, что исчезнуть синдром может также неожиданно, как появился.
- Вторичный тип. Проявляется в результате и на фоне ранее возникшего заболевания, которое было диагностировано, установлено и подвергается лечению. Эти болезни чаще всего относятся к категории сосудистых, неврологических, аутоиммунных, вирусных, онкологических.
Среди нозологий, которые связывают с окулосимпатическим синдромом: длительная головная боль, различные травмы, аневризма аорты, воспалительные процессы в области среднего уха, гиперплазия щитовидной железы (зоб), рассеянный склероз, и целый ряд других.
Появление синдрома могут повлечь за собой поражение центрального симпатического пути и путей, ведущих от него к глазу. Среди них особое значение имеет шейный симпатический узел и постганглионарные волокна. Это эфферентные симпатические волокна, которые идут от ганглиев (узлов) к тканям глазных мышц.
Инфаркт головного мозга, он же инсульт, также находится среди причин симптомокомплекса.
Нарушение стволовых структур мозга может вызывать синдром Бернара-Горнера, а поскольку в этих структурах находятся центры терморегуляции тела человека, то он сопровождается потерей или нарушением тепловой и болевой чувствительности. Причем, это явление наблюдается на противоположной стороне тела по отношению к путям в стволе мозга. Объяснение этому — билатеральная симметрия анатомического строения человека.
Один из путей возникновения симптомокомплекса — ятрогенный, возникающий в результате медицинского воздействия на пациента. К ятрогенным вариантам относятся хирургическая или акушерская травма.
Этиология заболевания у детей
У детей при рождении или немного позднее может обнаружиться синдром Горнера.
Все виды симптомокомплекса на ранних стадиях развития ребенка делятся на три типа: врожденный, ятрогенный, вторичный.
- Некоторые варианты врожденной формы связаны с аномальным эмбриональным развитием шейного отдела позвоночника (дополнительное шейное ребро).
- Синдром на ранних стадиях возникает у детей с нейробластомой.
- Ряд диагнозов сопровождает врожденный синдром Horner: врожденные опухоли, врожденная ветряная оспа и другие.
- Этот вариант объясняется в большинстве случаев травмами, неврологическими проблемами.
Среди перечисленных форм врожденная встречается реже всего, а наиболее частый вариант - постнатальный.
Описание заболевания
Синдром Бернара-Горнера различается по видам в зависимости от того, на каком уровне симпатической НС возникают проблемы.
Симпатическая нервная система, наряду с парасимпатической - это части автономной вегетативной нервной системы. Основная функция — постоянный гомеостаз среды организма. Она воздействует регулирующим образом на работу желёз внутренней секреции, сосудов лимфатической и кровеносной систем. Центральные пункты симпатической НС находятся в симпатических ядрах в спинном мозгу на разных уровнях.
По типам нарушений симпатического нервного пути синдромы различают по видам
- Центральный вид. Возникает на фоне инсульта ишемического типа, либо на фоне опухолей головного мозга или заболеваний мозговых оболочек.
- Периферический вид. Развитие происходит на фоне травм головы и шейного отдела, аневризмы грудной части аорты, шейных лимфаденопатий - увеличения лимфатических узлов шейной локализации вследствие развития патологии.
Разновидность
(Перед ганглием - нервным узлом)
Диагностические процедуры
Определение диагноза начинается с осмотра пациента. Синдром Horner виден в моторных дисфункциях, нарушениях мышечной регуляции подъема век, проявляется специфическими изменениями внешности. Поэтому выявить патологию для специалиста несложно. Если при внешнем осмотре проявились хотя бы два симптома, это означает подозрение на заболевание.
- Установление причины миоза с применением оксиамфетамина. Если нет проблем с третьим нейроном, то есть, нет нарушений постганглионарного пути, амфетамин вызывает стойкую реакцию расширения зрачка — мидриаз. Если же реакция отсутствует - предварительно диагностируется окулосимпатический синдром.
Для тех же целей применяют другие мидриатики: Мидримакс, Ирифрин, Цикломед.
Если расширения не происходит — это признак патологии. Причем, специалист по степени расширения может определить, на каком участке повреждается нервный путь. - Тест на задержку расширения зрачка. Определение адаптивных возможностей глаза на изменение интенсивности освещения. Замедленная адаптивная реакция свидетельствует о наличии заболевания.
- Выяснение вида и характера птоза - опущения века, для дифференциальной диагностики от воспалительного процесса, наличествующего в глазодвигательном нерве. При синдроме Horner опущение века небольшое, так же, как и сужение зрачка. При воспалении нервных волокон эти симптомы более выраженные.
- Аппаратурные методы исследований.
— Биомикроскопические исследования глаза. Наблюдение внешнего вида конъюнктивы- соединительной ткани, представляющей собой оболочку глаза, ее сосудов, оптических сред, дает врачу картину заболевания.
— КТ орбит. Компьютерно-томографическое исследование дает картину глазницы и глазного яблока, малейшие травматические повреждения видны на объемных снимках.
— КТ и МРТ разных частей тела позволяет выявить болезни, которые лежат в основе синдрома и составляют фоновую картину болезни.
— Рентгенологические исследования выявляют новообразования и различные структурные изменения.
— УЗИ сосудов головы и шейного отдела позволяют выявить проблемы в близких к глазам областях. - Общий анализ крови позволяет понять, какие возможны проблемы со здоровьем. Дальнейший анализ покажет их возможное влияние на возникновение окулосимпатического синдрома.

Лечение болезни
Идиопатическая (первичная) форма заболевания проходит без медицинского вмешательства. Проявившись самостоятельно, она также самостоятельно может пройти.
Приобретенная форма во многом зависит от исходного фонового заболевания, вызвавшего синдром. Лечение первоначальной болезни ослабляет его проявления, а в ряде случаев — устраняет.
Сам же синдром Бернара-Горнера с трудом поддается лечебным воздействиям.
Однако существует набор методов, которые выручают в случае появления заболевания.
- Нейростимуляция мышц, поддерживающих веки и регулирующих диаметр зрачка, его расширение или сужение.
Она работает на основе аппаратных методов воздействия: прикрепляются электроды в зонах, где проходят мышцы. Стимулирование электрическими импульсами создает эффекты, которые могут улучшить кровоснабжение, до некоторой степени восстановить иннервацию мышечных структур, тренирует их. Улучшаются обменные процессы, тонизируются и становятся более эластичными глазные мышцы. - Медикаментозное лечение предполагает подбор специальных лекарственных форм, которые способствуют стимулированию тканей лица в зоне глаз, укрепляют тонус и улучшают состояние глазных мышц.
- Пластическая хирургия позволяет устранять дефекты кожи и проводить коррекцию в зоне глаз, восстанавливать форму века до нормальной. Пациенту возвращается вид здорового человека.
- Кинезотерапевтическое воздействие. Метод комплексного лечения, который приводит в активное состояние нервы и мышцы, окружающие орган зрения. Комплекс упражнений включает различные виды физической активности: лечебную физкультуру, гимнастику обычную и дыхательную, игровые методы, различные виды массажа. Эти общеукрепляющие способы за счет общей стимуляции организма, влияют и на здоровье глаз и окружающую их зону.
- Массаж век. Отдельный специализированный вид массажа проводится с помощью ватного тампона, смоченного в антисептических лекарствах. Легкие поглаживающие движения стимулируют веки, делают кожу более эластичной и мягкой, улучшая тем самым вид глаз.
- Упражнения, направленные на повышение тонуса глазных мышц. Их проводит пациент самостоятельно или под руководством инструктора. Суть упражнений - движение глаз без поворотов и наклонов головы. Резкий перевод направления взгляда справа-влево, вверх-вниз, смена фокуса, резкое закрытие и открытие глаз - эти упражнения тренируют глаза, повышают эластичность глазных мышц, их тонус, приучают к возрастающим нагрузкам.
Известно несколько нетрадиционных способов лечения синдрома с помощью аромомасел и лифтинг-масок. К их применению стоит относиться с осторожностью. Лучше всего, обратиться к врачу за советом и консультацией.
Осложнения заболевания
Помимо неприятных ощущений, которые несет в себе синдром Бернара-Горнера, он еще чреват возможными осложнениями.
- Кератит - воспалительный процесс, который развивается в роговице глаза.
- Конъюнктивит - воспаление слизистой оболочки органа зрения - конъюнктивы. Причиной может быть инфекционное поражение или аллергическая реакция организма.
- Блефарит - воспаление края век. Возникает после поражение микроорганизмами, клещами, грибковыми организмами.
На фоне синдрома может возникать ксерофтальмия — синдром сухого глаза, снижение увлажнения поверхности роговицы и конъюнктивы из-за нарушения функционирования слезной железы.
Энофтальм — западение глазного яблока приводит к проникновению инфекции в глазную орбиту. В опасности оказывается глазница, в которой может возникнуть абсцесс - процесс гнойного воспаления.
Частое явление - нарушение адаптации глаза к пониженной освещенности, в народе «куриная слепота». По медицинской терминологии — гемералопия.
Профилактика и прогноз
Синдром Горнера это специфическое заболевание, которое встречается редко. Симптомокомплекс часто выступает как часть более сложного заболевания, которое возникло раньше, и является фоном проявления симптомокомплекса. Поэтому профилактические меры для него не разрабатываются. Проводится лечение основной — системной болезни, для которой известны способы профилактирования, и существует широкий спектр методов лечения.
Синдром не угрожает жизненным функциям организма пациента, хотя и создает проблемы. Поэтому борьба с ним - это устранение физического и морального дискомфорта и своевременное применение тех мер, которые позволят избежать осложнений.
Опухоль легких
Опухоль легких — злокачественное или доброкачественное образование в легких, также может быть метастатическим. Метастазы представляют собой очаги процесса, которые исходят от основного, проникая в другие органы и ткани.
Доброкачественные опухоли не разрушают, не инфильтрируют ткани и не дают метастазов. Злокачественные опухоли имеют свойство прорастать в близлежащие ткани, от них исходят метастазы. Примером таких опухолей является рак легких. В 20 случаях из 100 выявляют локальные формы злокачественных опухолей, в 25% имеются регионарные, а в 55% — отдаленные метастазы.
Эпидемиология
90% всех легочных новообразований приходится на рак легкого. Он является самой злокачественной опухолью у мужчин (35% всех опухолей) и женщин (30%) в возрасте 45-70 лет. За последнее время статистика говорит об увеличении частоты случаев первичного рака легких у лиц женского пола. Болезнь у мужчин возникает в более позднем возрасте, чем у женщин.
По статистике, в США на 100000 населения опухоли фиксируют с частотой 70. И среди больных больше афроамериканцев, чем европеоидов. Что касается стран мира, легочные новообразования чаще всего фиксируют в Польше и Англии. Там на 100 тысяч населения встречается 100 заболеваний. Наиболее минимальная статистика — в Сенегале и Нигерии. Там на 100 тысяч жителей менее одного случая опухолей легких.
Классификация (виды)
По гистологическим типам опухоли легких делят на:
- мелкоклеточный рак
- плоскоклеточный рак
- крупноклеточный рак
По локализации выделяют такие виды:
- периферический
- милиарный
- центральный
- медиастинальный
- верхушечный
По направлению роста опухоли выделяют ниже приведенные виды опухолей легких:
- эндобронхиальный
- экзобронхиальный
- перибронхиальный
Также существует классификация по стадиям:
- без метастазов
- с регионарными метастазами
- с отдаленными метастазами
I стадия: небольшая ограниченная опухоль крупного бронха с эндо- или перибронхиальным направлением роста
II стадия: небольшая ограниченная опухоль, без прорастания плевры, с единичными метастазами в регионарные лимфатические узлы, находящиеся рядом с ней
III стадия: опухоль, которая вышла за пределы легкого, прорасла в перикард, диафрагму или грудную клетку, с множественными метастазами
IV стадия: опухоль, которая распространилась на близлежащие органы и диссеминировала по плевре, с обширными метастазами
Этиология (причины)
Подавляющая часть случаев рака легких у мужчин и большая часть случаев у женщин возникают вследствие канцерогенного воздействия сигаретного дыма при курении. У активных курильщиков риск заболеть раком легких в 13 раз выше, а при пассивном вдыхании дыма — в полтора раза, чем у тех, кто не курит. Профессиональные факторы также играют роль в развитии опухолей легких, но менее чем в 15% случаев рака у мужчин, и менее чем в 5% случаев у лиц женского пола. Предполагается, что промышленные яды представляют собой канцерогены. Также исследуется роль наследственных факторов при развитии некоторых форма рака легких.
Патогенез
В медицине разработано несколько теорий развития рака легких. Действие токсинов приводит к тому, что в клетках накапливаются генетические аномалии. Это, в свою очередь, вызывает хаотичный рост и поражениями, которые отдалены от первичной опухоли или находятся рядом с ней. Основные факторы патогенеза:
- повреждение ДНК;
- активация клеточных онкогенов;
- стимуляция факторами роста.
Первичный рак легкого, как правило, развивается из железистого эпителия бронхов. Постепенно нарушается проходимость бронхов, возникает его обтурация, фиксируются ателектазы нижерасположенных отделов легкого. Опухоль постепенно прогрессирует, прорастая в другие ткани и органы. Она может прорасти в перикард, грудную стенку и т.д. Опухоль метастазирует в головной мозг, печень, кости и проч.
Патоморфология опухоли легких
Термином «рак легких» обозначаются опухоли, которые возникают из эпителия дыхательных путей (альвеол, бронхиол, бронхов). Такие типы опухолей как саркомы, лимфомы и мезотелиомы имеют не эпителиальное происхождение. 88% всех первичных опухолей легких составляют такие типы опухолевых клеток:
- мелкоклеточная карцинома
- плоскоклеточная карцинома
- крупноклеточная карцинома
- аденокарцинома (в том числе, бронхиолоальвеолярный рак)
Другие опухоли — очень редкие случаи. Разные типы клеток по-разному реагируют на то или иное лечение. Потому для эффективной терапии опухоли легких важен правильный гистологический диагноз.
Опухоли легких могут метастазировать гематогенно и лимфогенно. Если говорить о первом пути, это отдаленные метастазы в кости, головной мозг, печень, легкое и т.д. Лимфогенный путь означает метастазирование в лимфатические узлы корня легкого и средостения, бронхопульмональные лимфоузлы.
Опухоли легких — термин, который включает не только рак легкого, но и мультифокальную лимфому. Большую группу образуют метастатические опухоли, которые имеют первичное происхождение в других органах:
- костях
- яичках
- желудке
- щитовидной железе
- почках
- толстой кишке
- молочной железе
Симптомы и диагностика
Опухоли легких в самом начале развития не проявляются яркой клинической картиной. Их в основном находят случайно, при проведении профилактических рентгенологических осмотров, или при обследовании при обращении пациента в связи с другими болезнями. Период без клиники может длиться годы. Врач должен заподозрить опухоль легкого у людей от 45 лет, особенно у тех, кто курит или работает на вредном производстве.
Жалобы
При эндобронхиальном поражении человек жалуется на кашель и харканье кровью. Кашель характеризуют как постоянный, надсадный, может отделяться мокрота в совсем небольшом количестве. В таких случаях фиксируют проявления бронхиальной обструкции разной степени выраженности, что приводит к одышке. Боль в груди бывает, когда опухоль прорастает в плевру. При сдавлении возвратного нерва появляется жалоба на осиплость голоса. При прорастании и сдавлении опухолью или лимфатическими узлами с метастазами нервных стволов в основном проявляется неврологическая симптоматика:
- парестезии
- слабость в верхних конечностях
- ангидроз
- одышка
При злокачественных и особенно метастазирующих опухолях человек теряет вес, может развиться даже кахексия. Вероятно жалобы, связанные с поражениями отдаленных органов (чаще всего это кости скелета и головной мозг). У некоторых больных первым проявлением может быть зуд кожи, а у пожилых людей отмечают быстрое развитие ихтиоза или дерматозов.
Осмотр
На ранних стадиях развития опухоли в ходе осмотра клинические признаки не обнаруживаются. При развитии заболевания появляются признаки, которые зависят от места нахождения опухоли. В частых случаях при лимфогенном распространении обнаруживают увеличение надключичных лимфатических узлов слева. Для синдрома верхней полой вены типичны расширение коллатеральных вен на верхней части груди и шее, на молочной железе, гиперемия и отечность лица, конъюнктивы.
При осмотре в меньшинстве случаев могут быть обнаружены проявления дерматозов, которые являются обратимыми (при удалении опухоли исчезают). На поздних стадиях злокачественного новообразования человек сильно теряет вес. Часто при опухоли легкого может повыситься температура, типичен вечерний субфебрилитет.
Пальпация, перкуссия
На стороне поражения при помощи пальпационного метода можно обнаружить усиление голосового дрожания. С помощью перкуссионного метода при опухолях легких находят выраженное укорочение перкуторного звука над областью объемного образования. Но при обтурации бронха опухолью и формировании клапанного механизма вначале может развиться локальная эмфизема. И тогда слышен коробочный перкуторный звук. Последующий ателектаз сопровождается укорочением перкуторного звука. При медиастинальных формах рака легкого перкуссия позволяет обнаружить признаки одностороннего расширения средостения.
Аускультация
При эндобронхиальном росте опухоли аускультативно находят локальное ослабление дыхания и локальные хрипы. В пользу обтурационной пневмонии говорит обнаружение влажных хрипов, сочетаемое с потливостью, повышением температуры тела, слабостью.
Рентгенологическое исследование
Важную роль в раннем выявлении опухолей легких играет профилактическое флюорографическое исследование. Именно лучевые методы исследования позволяют обнаружить объемное образование в бессимптомный период. Подозрительными симптомами являются такие:
- расширение корня легкого и снижение дифференцировки его элементов
- очаговые, шаровидные образования
- расширение или смещение средостения
При эндобронхиальном развитии центрального рака легкого рентгенологически обнаруживается, прежде всего, гиповентиляция участка, соответствующего пораженному бронху: уменьшение прозрачности сегмента или доли, сближение сосудов и расширение их. При периферическом раке легких фиксируется фокус, который может локализоваться в:
- нижней доле правого легкого
- верхней доле левого легкого
- в верхних отделах правого легкого
Очертание тени опухоли в начале болезни четкое, а потом становится лучистым. Может быть видна «вырезка» — место вхождения бронха.
Компьютерная томография и другие виды сканирования
КТ высокого разрешения используется всегда для обследования больного с опухолями органов грудной клетки. Этот метод считается более надежным, чем рентгенография в плане характеристики структуры и топографии тени. Но степень злокачественности и гистологический тип опухоли определяют методом биопсии.
Бронхоскопия
Этот метод важен для выявления поражения вплоть до субсегментарных бронхов, особенно при эндобронхиальном росте опухоли. При бронхоскопии обязательно берут пробы бронхиального секрета, смывы и т.д.
Другие методы исследования
При подозрении опухолей легких актуальны также такие методы:
- Ультразвуковое исследование
- Радиоизотопное сканирование
- Исследование функции внешнего дыхания
- Лабораторные исследования
- Биопсия
Дифференциальная диагностика
По рентгенограммам периферический рак легкого нужно отличать от других образований. Для точной диагностики при всех шаровидных образованиях в легком нужно их удалить и провести гистологию. Со злокачественными опухолями легких также нужно дифференцировать легочные нагноения, паразитарные кисты, объемные образования грибковой природы и проч.
Дифдиагностика проводится и с пневмонией. Усиление легочного рисунка при опухолях нужно отличать от пневмонического инфильтрата. Следующее заболевание для дифдиагностики — туберкулема. В пользу туберкулезной природы фокуса будут свидетельствовать очаги-отсевы вокруг или ниже основной тени на рентгенограмме. В период распада туберкулемы бактериологическое исследование мокроты позволяет обнаружить микобактерии туберкулеза.
Доброкачественные опухоли легких, в отличие от рака, в основном не бугристые, не имеют тенденции к распаду. Для доброкачественных опухолей нехарактерны такие симптомы как «лучистость» контуров, кровохарканье и интоксикация организма.
Ретенционные кисты, в отличие от рака легких, имеют четкие контуры, лучистости не наблюдается, как и бугристости. Легочный рисунок без инменений.
Пока человека обследуют, назначается симптоматическая терапия. Экстренная лечебно-диагностическая бронхоскопия назначается при сильном кровохарканье или легочном кровотечении. При пневмонии в ателектатической доле легкого назначают антибиотики широкого спектра действия. В ряде случаев врачи назначают лекарственные средства для снятия боли.
Лечение при мелко- и немелкоклеточном раке легкого разное. При периферическом мелкоклеточном раке без регионарных метастазов назначают операцию, далее проводят химио- и лучевую терапию. При центральном мелкоклеточном раке нужна только данная терапия, потому что на момент диагностики он зачастую не подлежит операции по причине количества и места нахождения метастаз. Немелкоклеточный рак лечится только хирургическими методами.
Хирургическое лечение
Доброкачественные опухоли удаляют, потому что точно диагностировать их можно только после удаления. Радикальная терапия рака легкого заключается только в удалении доли легкого или всего его целиком. Опухоль IV стадии считается неоперабельной.
Другие методы лечения и прогноз
Лучевая терапия может применяться как самостоятельный метод. Иногда ее сочетают с хирургическим методом и химиотерапией. Лучевая терапия наиболее эффективна при опухоли Панкоста. Химиотерапия эффективна лишь при сочетании с лучевой терапией при мелкоклеточном раке легкого. Самые результаты получены при лобэктомии у пациентов с периферическими опухолями. Прогноз при раке легкого связан в основном с гистологическим вариантом опухоли и стадией болезни на момент обнаружения.
Читайте также:
- Ослабление или усиление звуков сердца. Систолический и диастолический шум сердца
- Сексуальные фантазии мужчин. О чем мечтают мужчины?
- Тромбоз вены (флеботромбоз): причины, симптомы и лечение
- Как избавиться от целлюлита? Причины и стадии целлюлита
- Примеры рентгенограмм, МРТ пояснично-крестцового отдела позвоночника
