Синдром Меньера (Meniere) - синонимы, авторы, клиника
Добавил пользователь Alex Обновлено: 22.01.2026
Данный ангионевротический синдром, т.е. комплексная патология сосудов и периферических нервов, изначально был описан врачом-сурдологом П.Меньером (1860) именно в контексте заболеваний слухового аппарата. И хотя до настоящего времени эта патология остается во многом неясной, представления о ее этиопатогенезе (причинах и механизмах развития) сместились в область неврологии. Так, в последние десятилетия было установлено вовлечение в патологический процесс парасимпатической нервной системы и VIII пары черепных нервов (т.н. преддверно-улитковый нерв, обеспечивающий проведение слуховых и вестибулярных сигналов в мозг), влияние вегето-сосудистой дистонии и других сугубо неврологических нарушений. Однако поражается, действительно, орган слуха - чем и определяется клиническая картина.
Болезнь Меньера и синдром Меньера иногда интерпретируются как синонимы, хотя между двумя этими диагнозами есть два существенных клинических отличия: болезнь является первичным, самостоятельным патологическим процессом, малопредсказуемым, этиологически неясным и приводящим к постепенно прогрессирующей тугоухости. Болезнь Меньера манифестирует преимущественно в возрасте 30-50 лет (чаще у женщин), и в общей популяции регистрируется, по разным оценкам, с частотой от 1:5000 до 1:500; такой разброс обусловлен сложностями диагностики и, вероятно, определенной долей неверно устанавливаемых диагнозов.
Симптоматически сходный одноименный синдром распространен значительно шире и обнаруживается при ряде заболеваний среднего уха; он не приводит к глухоте и не сопровождается шумом в пораженном ухе. Далее речь идет именно о синдроме Меньера.
2. Причины
Наиболее частой причиной формирования синдрома Меньера считают нарушения цереброваскуляции, - т.е. кровоснабжения мозга, - особенно в сочетании нарушений гемодинамики внутреннего уха. К другим этиологическим факторам относятся черепно-мозговые травмы, резкие перепады атмосферного давления (что провоцирует очередной приступ), прием препаратов салициловой кислоты в больших дозах. Известно, что непосредственной причиной симптоматики является скопление эндолимфы во внутреннем ухе.
Приступ может быть спровоцирован также усталостью, стрессовой ситуацией, алкоголем, курением или пребыванием в прокуренном помещении, интенсивным шумом, медицинскими и гигиеническими процедурами в ухе, высокой температурой (на фоне респираторной инфекции или иного заболевания).
3. Симптомы и диагностика
Осевой симптом в синдроме Меньера - тяжелые приступообразные головокружения. Больной практически утрачивает способность к ориентации и координации, становится беспомощным: окружающая обстановка «вращается», выражена общая слабость и тошнота (зачастую со рвотой), отмечается усиленное потоотделение, снижение температуры тела, бледность, тахикардия, одышка. В какой-то степени состояние облегчается в положении лежа с закрытыми глазами; не успевая лечь, человек может рухнуть на пол даже со стула. Многие больные отмечают специфическую «заложенность» в ушах: звуки воспринимаются как подводные. Характерным признаком является также нистагм - быстрые непроизвольные движения глазных яблок.
Нарушения координации и походки, некоторая оглушенность и головная боль могут какое-то время сохраняться и по окончании приступа.
Продолжительность такого приступа варьирует от нескольких минут до нескольких дней; среднестатистически это 4-6 часов.
Диагноз устанавливается клинически, с обязательной дифференциацией болезни от синдрома.
Из инструментальных методов исследования назначают аудиометрию и другие специфические для сурдологии методики измерения функционального статуса органов слуха, а также (по показаниям) МРТ, УЗИ и лабораторные анализы - прежде всего, бактериологический.
Следует подчеркнуть, что болезнь и синдром Меньера не несут прямой угрозы жизни, однако характер приступов резко снижает качество жизни и обусловливает ряд серьезных ограничений (напр., нельзя водить автомобиль), в т.ч. профессиональных.
4. Лечение
В наиболее тяжелых случаях производится нейрохирургическое вмешательство по пресечению вестибулярного ответвления ассоциированного с внутренним ухом нерва (см. выше).
В терапии синдрома Меньера первоочередной задачей и главным направлением является лечение основного заболевания, на фоне которого развился синдром. Для купирования приступов применяют нейролептики, сосудорасширяющие, антигистаминные средства, диуретики для вывода избыточной жидкости.
Заболевания Жалобы и симптомыЕсли вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика- УЗИ сосудов шеи
- Дуплексное сканирование сосудов шеи
- Допплерография сосудов головы и шеи
- Транскраниальное УЗИ сосудов мозга
- МРТ головного мозга
- МРТ позвоночника
- КТ головного мозга
- ЭНМГ (элекронейромиография)
- Консультация врача невролога - от 3000 р.
- Дуплексное сканирование сосудов шеи - 3200 р.
- Транскраниальное УЗИ сосудов мозга - 2200 р.
- МРТ головного мозга на базе ЛПУ-партнера - от 6000 р.
- МРТ позвоночника (один отдел) на базе ЛПУ-партнера - от 6000 р.
- Иглоукалывание (курс - 10 сеансов) - 1 cеанс иглоукалывания - 3000 руб.
- Мануальная терапия (курс - 5 сеансов) - cеанс комплексной мануальной терапии - 5000 руб.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Болезнь Меньера
Болезнь Меньера — заболевание внутреннего уха невоспалительного характера, проявляющееся повторяющимися приступами лабиринтного головокружения, шумом в пораженном ухе и прогрессирующим снижением слуха. Перечень диагностических мероприятий при болезни Меньера включает отоскопию, исследования слухового анализатора (аудиометрия, электрокохлеография, акустическая импедансометрия, промонториальный тест, отоакустическая эмиссия) и вестибулярной функции (вестибулометрия, стабилография, непрямая отолитометрия, электронистагмография), МРТ головного мозга, ЭЭГ, ЭХО-ЭГ, РЭГ, УЗДГ сосудов головного мозга. Лечение болезни Меньера заключается в комплексной медикаментозной терапии, при ее неэффективности прибегают к хирургическим методам лечения, слухопротезированию.
МКБ-10
Общие сведения
Болезнь Меньера носит название по фамилии французского медика, в 1861 году впервые описавшего симптомы заболевания. Приступы головокружения, сходные с описанными Меньером, могут наблюдаться и при вегето-сосудистой дистонии, недостаточности кровообращения головного мозга в вертебро-базилярном бассейне, нарушении венозного оттока, черепно-мозговой травме и пр. заболеваниях. В таких случаях говорят о синдроме Меньера.
Наибольшая заболеваемость болезнью Меньера отмечается среди лиц 30-50 лет, хотя возраст заболевших может находиться в диапазоне от 17 до 70 лет. В детской отоларингологии заболевание встречается крайне редко. В большинстве случаев болезни Меньера процесс носит односторонний характер, лишь у 10-15% пациентов наблюдается двустороннее поражение. Однако со временем односторонний процесс при болезни Меньера может трансформироваться в двусторонний.
Причины возникновения болезни Меньера
Несмотря на то, что после первого описания болезни Меньера прошло более 150 лет, вопрос о ее причинных факторах и механизме развития до сих пор остается открытым. Существует несколько предположений относительно факторов, приводящих к возникновению болезни Меньера. Вирусная теория предполагает провоцирующее влияние вирусной инфекции (например, цитомегаловируса и вируса простого герпеса), которая может запускать аутоиммунный механизм, приводящий к заболеванию. В пользу наследственной теории говорят семейные случаи болезни Меньера, свидетельствующие о аутосоно-доминантном наследовании заболевания. Некоторые авторы указывают на связь болезни Меньера с аллергией. Среди других триггерных факторов выделяют сосудистые нарушения, травмы уха, недостаток эстрагенов, нарушения водно-солевого обмена.
Последнее время наибольшее распространение получила теория о возникновении болезни Меньера в результате нарушения вегетативной иннервации сосудов внутреннего уха. Не исключено, что причиной сосудистых нарушений является изменение секреторной активности клеток лабиринта, которые продуцируют адреналин, серотонин, норадреналин.
Большинство исследователей, изучающих болезнь Меньера, считают, что в ее основе лежит повышение внутрилабиринтного давления за счет скопления в лабиринте избыточного количества эндолимфы. Избыток эндолимфы может быть обусловлен ее повышенной продукцией, нарушением ее всасывания или циркуляции. В условиях повышенного давления эндолимфы затрудняется проведение звуковых колебаний, а также ухудшаются трофические процессы в сенсорных клетках лабиринта. Резко возникающее повышение внутрилабиринтного давления вызывает приступ болезни Меньера.
Классификация болезни Меньера
По клиническим симптомам, преобладающим в начале заболевания, отоларингология выделяет 3 формы болезни Меньера. Около половины случаев болезни Меньера приходится на кохлеарную форму, начинающуюся слуховыми расстройствами. Вестибулярная форма начинается соответственно с вестибулярных нарушений и составляет около 20%. Если начало болезни Меньера проявляется сочетанием слуховых и вестибулярных нарушений, то ее относят к классической форме заболевания, составляющей 30% всех случаев болезни.
В течении болезни Меньера различают фазу обострения, в которой происходит повторение приступов, и фазу ремиссии — период отсутствия приступов.
В зависимости от продолжительности приступов и временных промежутков между ними болезнь Меньера классифицируют по степени тяжести. Легкая степень характеризуется короткими частыми приступами, которые чередуются с длительными перерывами в несколько месяцев или даже лет, в межприступный период работоспособность пациентов полностью сохраняется. Болезнь Меньера средней степени тяжести проявляется частыми приступами длительностью до 5 часов, после которых пациенты на несколько дней утрачивают трудоспособность. При тяжелой степени болезни Меньера приступ длится более 5 часов и возникает с частотой от 1 раза в сутки до 1 раза в неделю, трудоспособность пациентов не восстанавливается.
Многие отечественные клиницисты используют также классификацию болезни Меньера, которую предложил И.Б.Солдатов. Согласно этой классификации в течении заболевания выделяют обратимую и необратимую стадию. При обратимой стадии болезни Меньера имеют место светлые промежутки между приступами, снижение слуха обусловлено преимущественно нарушением звукопроводящего механизма, вестибулярные нарушения носят преходящий характер. Необратимая стадия болезни Меньера выражается увеличением частоты и длительности приступов, уменьшением и полным исчезновением светлых промежутков, стойкими вестибулярными расстройствами, значительным и постоянным снижением слуха за счет поражения не только звукопроводящего, но и звуковоспринимающего аппарата уха.
Симптомы болезни Меньера
Основным проявлением болезни Меньера является приступ выраженного системного головокружения, сопровождающегося тошнотой и неоднократной рвотой. В этот период пациенты испытывают ощущение смещения или вращения окружающих их предметов или же чувство проваливания или вращения собственного тела. Головокружение при приступе болезни Меньера настолько сильное, что больной не может стоять и даже сидеть. Чаще всего он старается лечь и закрыть глаза. При попытке изменить положение тела состояние ухудшается, отмечается усиление тошноты и рвоты.
Во время приступа болезни Меньера также отмечается заложенность, распирание и шум в ухе, нарушение координации и равновесия, снижение слуха, одышка, тахикардия, побледнение лица, повышенное потоотделение. Объективно в период приступа наблюдается ротаторный нистагм. Он более выражен, когда пациент с болезнью Меньера лежит на пораженном ухе.
Длительность приступа может варьировать от 2-3 минут до нескольких дней, но чаще всего находится в диапазоне от 2 до 8 часов. Возникновение очередного приступа при болезни Меньера может провоцировать переутомление, стрессовая ситуация, переедание, табачный дым, прием алкоголя, подъем температуры тела, шум, проведение медицинских манипуляций в ухе. В ряде случаев пациенты с болезнью Меньера чувствуют приближение приступа по предшествующей ему ауре, которая проявляется в появлении небольшого нарушения равновесия или усилении шума в ухе. Иногда перед приступом пациенты отмечают улучшение слуха.
После приступа болезни Меньера у пациентов некоторое время сохраняется тугоухость, шум в ухе, тяжесть в голове, небольшое нарушение координации, чувство неустойчивости, изменение походки, общая слабость. Со временем в результате прогрессирования болезни Меньера эти явления становятся более выраженными и длительными. В конце концов они сохраняются на протяжении всего периода между приступами.
Нарушения слуха при болезни Меньера носят неуклонно прогрессирующий характер. В начале заболевания наблюдается ухудшение восприятия звуков низкой частоты, затем всего звукового диапазона. Тугоухость нарастает с каждым новым приступом болезни Меньера и постепенно переходит в полную глухоту. С наступлением глухоты, как правило, прекращаются приступы головокружения.
В начале заболевания при легкой и среднетяжелой болезни Меньера у пациентов хорошо прослеживается фазность процесса: чередование обострений с периодами ремиссии, в которые состояние пациентов полностью нормализуется, а их трудоспособность восстанавливается. В дальнейшем клиническая картина болезни Меньера часто усугубляется, в период ремиссии у пациентов сохраняются тяжесть в голове, общая слабость, вестибулярные нарушения, снижение работоспособности.
Диагностика болезни Меньера
Характерная картина приступов системного головокружения в сочетании с шумом в ухе и тугоухостью обычно позволяет отоларингологу без затруднений диагностировать болезнь Меньера. С целью определения степени нарушения слуха проводятся функциональные исследования слухового анализатора: аудиометрия, исследование камертоном, акустическая импедансометрия, электрокохлеография, отоакустическая эмиссия, промонториальный тест.
В ходе аудиометрии у пациентов с болезнью Меньера диагностируется смешанный характер снижения слуха. Тональная пороговая аудиометрия в начальных стадиях болезни Меньера отмечает нарушение слуха в диапазоне низких частот, на частотах 125-1000 Гц выявляется костно-воздушный интервал. При прогрессировании заболевания отмечается сенсорный тип увеличения тональных порогов слышимости на всех исследуемых частотах.
Акустическая импедансометрия позволяет оценить подвижность слуховых косточек и функциональное состояние внутриушных мышц. Промонториальный тест направлен на выявление патологии слухового нерва. Кроме того, для исключения невриномы слухового нерва всем пациентам с болезнью Меньера необходимо проведение МРТ головного мозга. При проведении отоскопии и микроотоскопии у пациентов с болезнью Меньера отмечается отсутствие изменений наружного слухового прохода и барабанной перепонки, что позволяет исключить воспалительные заболевания уха.
Диагностика вестибулярных нарушений при болезни Меньера проводится при помощи вестибулометрии, непрямой отолитометрии, стабилографии. При исследованиях вестибулярного анализатора наблюдается гипорефлексия, в период приступа — гиперрефлексия. Исследования спонтанного нистагма (видеоокулография, электронистагмография) выявляют горизонтально-ротаторный его вид. В период между приступами болезни Меньера быстрый компонент нистагма отмечается в здоровую сторону, а при приступе — в сторону поражения.
Случаи системного головокружения, не сопровождающиеся понижением слуха относят к синдрому Меньера. При этом для диагностики основного заболевания, с которым связано возникновение приступов, необходима консультация невролога, проведение неврологического обследования, электроэнцефалографии, измерение внутричерепного давления при помощи ЭХО-ЭГ, исследование сосудов головного мозга (РЭГ, транскраниальная и экстракраниальная УЗДГ, дуплексное сканирование). При подозрении на центральный характер тугоухости проводят исследование слуховых вызванных потенциалов.
Диагностику повышенного эндолимфатического давления, лежащего в основе болезни Меньера, проводят при помощи глицерол-теста. Для этого пациент принимает внутрь смесь глицерина, воды и фруктового сока из расчета 1,5г глицерола на 1кг веса. Результат теста считают положительным, если через 2-3 часа при проведении пороговой аудиометрии выявляется снижение слуховых порогов на 10дБ не менее, чем на трех звуковых частотах, или на 5дБ по всем частотам. Если отмечается увеличение слуховых порогов, то результат теста расценивают как отрицательный и свидетельствующий о необратимости происходящего в лабиринте патологического процесса.
Дифференциальный диагноз болезни Меньера проводят с острым лабиринтитом, евстахиитом, отосклерозом, отитом, опухолями слухового нерва, фистулой лабиринта, вестибулярным нейронитом, психогенными нарушениями.
Лечение болезни Меньера
Медикаментозная терапия болезни Меньера имеет 2 направления: долгосрочное лечение и купирование возникшего приступа. Комплексное лечение болезни Меньера включает медикаменты, улучшающие микроциркуляцию структур внутреннего уха и уменьшающие проницаемость капилляров, мочегонные препараты, венотоники, препараты атропина, нейропротекторы. Хорошо зарекомендовал себя в лечении болезни Меньера бетагистин, обладающий гистаминоподобным эффектом.
Купирование приступа осуществляется различным сочетанием следующих препаратов: нейролептики (трифлуоперазина гидрохлорид, хлорпромазин), препараты скополамина и атропина, сосудорасширяющие средства (кислота никотиновая, дротаверин), антигистаминные (хлоропирамин, димедрол, прометазин), диуретики. Как правило, лечение приступа болезни Меньера может быть проведено в амбулаторных условиях и не требует госпитализации пациента. Однако при многократной рвоте необходимо внутримышечное или внутривенное введение препаратов.
Лечение болезни Меньера должно проводиться на фоне адекватного питания, правильного режима и психологической поддержки пациента. При болезни Меньера рекомендовано не ограничивать физическую активность в периоды между приступами, регулярно выполнять упражнения для тренировки координации и вестибулярного аппарата. Медикаментозное лечение болезни Меньера в большинстве случаев способствует уменьшению шума в ухе, сокращению времени и частоты приступов, снижению их тяжести, но оно не способно остановить прогрессирование тугоухости.
Отсутствие эффекта от проводимой медикаментозной терапии является показанием к хирургическому лечению болезни Меньера. Оперативные вмешательства при болезни Меньера подразделяются на дренирующие, деструктивные и операции на вегетативной нервной системе. К дренирующим вмешательствам относятся различные декомпрессионные операции, направленные на увеличение оттока эндолимфы из полости внутреннего уха. Наиболее распространенными среди них являются: дренирование лабиринта через среднее ухо, перфорация основания стремени, фенестрация полукружного канала, дренирование эндолимфатического мешка. Деструктивными операциями при болезни Меньера являются: интракраниальное пересечение вестибулярной ветви VIII нерва, удаление лабиринта, лазеродеструкция лабиринта и разрушение его клеток ультразвуком. Вмешательство на вегетативной нервной системе при болезни Меньера может заключаться в шейной симпатэктомии, резекции или пересечении барабанной струны или барабанного сплетения.
К альтернативным методикам лечения болезни Меньера относится химическая абляция, заключающаяся в введении в лабиринт спирта, гентамицина или стрептомицина. При двустороннем характере поражения слуха пациентам с болезнью Меньера необходимо слухопротезирование.
Прогноз болезни Меньера
Болезнь Меньера не представляет угрозы для жизни пациента. Но нарастающая тугоухость и нарушения в работе вестибулярного анализатора накладывают определенные ограничения на профессиональную деятельность больного и со временем приводят к его инвалидизации. Проведение оперативного лечения на ранних стадиях болезни Меньера способно улучшить прогноз у большинства пациентов, однако не позволяет добиться восстановления слуха.
Диета при болезни Меньера
Болезнь Меньера - патология внутреннего уха, которая характеризуется периодическими приступами системного головокружения, шумом в ушах и потерей слуха по сенсоневральному типу. В Юсуповской больнице отоларингологи применяют новейшие методики исследования, позволяющие быстро установить точный диагноз. Для консервативной терапии применяют современные лекарственные препараты, которые оказывают эффективнее действие и обладают минимальными побочными эффектами.
Диета в лечении болезни Меньера играет существенную роль. Она заключается в ограничении приёма пищи во время приступов тошноты. В некоторых случаях ограничивают потребление поваренной соли. Диету не относят к факторам, которые провоцируют возникновение приступов. Сухое голодание при болезни Меньера может оказывать положительное влияние на организм пациента, но оно должно проводиться под контролем врача.

Причины и механизмы развития болезни Меньера
Развитие заболевания связано с увеличением объёма эндолимфы, которая заполняет перепончатый лабиринт внутреннего уха и вызывает растяжение Рейснеровой мембраны. Среди возможных причин болезни Меньера выделяют усиление процессов выработки внутренней лимфы сосудистой полоской спирального органа и клетками саккулюса (сферического мешочка) и утрикулюса (овального мешочка), нарушение процесса её повторного поглощения.
Повторяющиеся приступы головокружения связывают со следующими причинами:
- Периодическим разрывом Рейснеровой мембраны, чрезмерно растянутой повышенным давлением;
- Смешением эндолимфы и перилимфы;
- Попаданием богатой калием внутренней лимфы в перилимфу с последующей деполяризацией вестибулярного нерва и его перевозбуждением.
Шум в ухе и снижение слуха обусловлены процессами постепенной дегенерацией нейронов спирального ганглия.
Питание при болезни Меньера
При болезни Меньера, помимо медикаментозного лечения, важную роль играет правильное питание. Оно направлено на снижение объёма жидкости в организме пациента. Диетологи рекомендуют уменьшить количество употребляемой соли, исключить кофеин, алкоголь, никотин, потреблять умеренное количество жидкости.
Бессолевая диета предполагает соблюдение следующих принципов:
- Не добавлять в блюда соль в процессе приготовления еды, немного досаливать готовое блюдо;
- Пищу принимать дробно и небольшими порциями, 5-6 раз в течение дня, не принимать пищу после 19.00;
- Вместо соли для улучшения органолептических характеристик блюд добавлять в пищу пряности (чеснок, лук, петрушку, кинзу, укроп, сельдерей).
При болезни Меньера минимальная продолжительность бессолевой диеты 4 дня, максимальная - 15 дней. Повара Юсуповской больницы включают в рацион следующие продукты питания:
- Вчерашний ржаной и пшеничный хлеб;
- Отварные или сваренные на пару нежирные сорта рыбы и мяса;
- Овощи, фрукты и ягоды (сырые, тушенные, отварные, печёные);
- Кисломолочные продукты (кефир, творог, йогурт, простоквашу);
- Обезжиренное молоко;
- Яйца.
Не рекомендуется употреблять жирную, жареную, острую и копчёную пищу. Из рациона исключаются маринады, соления, наваристые мясные и рыбные бульоны, жирные сорта мяса, сушёная, маринованная или вяленая рыба. Не следует употреблять солёные закуски: чипсы, сухарики, орехи.
Признаки болезни Меньера
Для болезни Меньера характерны приступы системного головокружения. Они возникают внезапно, в любое время суток и в любое время года, на фоне «полного здоровья», ничем не провоцируются. Заболевание дебютирует приступами вестибулярных головокружений, к которым присоединяются слуховые расстройства.
В развитии болезни Меньера выделяют три стадии. При начальной стадии приступы системного головокружения возникают редко 1-2 раза в год. Они появляются в любое время суток, продолжаются 1-3 часа, сопровождаются тошнотой и рвотой. Шум, ощущение заложенности или распирания в ухе возникают до или в период приступа, но не являются постоянными признаками. В момент приступа возникает или усиливается одностороннее снижение слуха. В последующем слух улучшается. Некоторые пациенты сообщают о значительном улучшении слуха сразу же после приступа. В последующем он снижается в течение ближайших суток до обычного уровня.
Во второй стадии - разгара заболевания, приступы приобретают типичный для болезни Меньера характер. Они проявляются с интенсивным системным головокружением и выраженными вегетативными расстройствами, возникают ежедневно или несколько раз в месяц. Пациента постоянно беспокоит шум в ушах. Он нередко усиливается в момент приступа. Пациенты ежедневно ощущают дискомфорт и заложенность в поражённом ухе. От приступа к приступу снижение слуха прогрессирует.
В третьей, затихающей стадии заболевания типичные приступы системного головокружения происходят всё реже, но пациента постоянно беспокоит ощущение шаткости и неустойчивости. Значительно снижается слух на больное ухо, часто в патологический процесс вовлекается второе ухо. Могут возникать отолитовые кризы Тумаркина - состояния при которых возникают приступы внезапного падения. Они происходят вследствие резкого механического смещения отолитовых рецепторов, которое приводит к внезапной активизации вестибулярных рефлексов. У пациентов могут возникать серьёзные травмы.
Все методы лечения, которые применяются для лечения пациентов, страдающих болезнью Меньера, разделяют на 3 группы:
- Купирование приступа головокружения;
- Профилактические мероприятия в межприступный период;
- Хирургическое лечение.
Консервативное лечение заключается в подкожном введении во 1мл 0,1% раствора атропина сульфата или 1мл 0,2% раствора платифиллина гидротартрата время приступа. Эти препараты купируют приступ острого вестибулярного головокружения, блокируя афферентную импульсацию раздражённого лабиринта. Также отоларингологи используют следующие лекарственные средства:
- Дименгидринат;
- Дифенгидрамин;
- Меклозин.
Вестибулярные блокаторы центрального действия (H1- блокаторы), которые проникают через гематоэнцефалический барьер используют впервые 2-3 суток заболевания для купирования приступа острого вестибулярного головокружения. В этот же период можно использовать средства, обладающие седативным эффектом (лоразепам, диазепам).
В течение 2-3 месяцев пациенты принимают бетагистин - агонист Н1-гистаминовых рецепторов сосудов внутреннего уха и антагонист НЗ-гистаминовых рецепторов вестибулярных ядер центральной нервной системы. Препарат за счёт расслабления прекапиллярных сфинктеров сосудов внутреннего уха улучшает кровообращение. Ускоряет восстановление вестибулярной функции.
Врачи назначают курс лечения диуретиками (1 раз в месяц в течение трёх дней подряд). Оптимальным препаратом является ацетазоламид. Петлевые диуретики не применяются из-за возможного ототоксического действия. При длительном применении ацетазоламида врачи Юсуповской больницы контролируют уровень электролитов крови, при необходимости восполняют их потерю.
В некоторых случаях проводится химическая (медикаментозная) лабиринтэктомия. Гентамицин является препаратом, который обладает максимальной вестибулотоксичностью и минимально воздействует на слух и почки. После введения барабанную полость он подавляет функцию задней части лабиринта независимо от механизма развития болезни Меньера.
При неэффективности консервативной терапии в течение 6 месяцев отоларингологи проводят оперативные вмешательства:
- Шунтирование эндолимфатического мешка;
- Вестибулярную нейроэктомию;
- Селективную лазеродеструкцию рецепторов лабиринта;
- Частичную лабиринтэктомию (облитерацию полукружного канала);
- Лабиринтэктомию и нейроэктомию.
Для профилактики приступов болезни Меньера отоларингологи рекомендуют пациентам придерживаться бессолевой диеты, не употреблять алкоголь и продукты, которые содержат кофеин, воздержаться от курения. Для того чтобы пройти исследование, лечение и получить рекомендации, которые позволят уменьшить частоту приступов системного головокружения, записывайтесь на приём, позвонив в контакт центр Юсуповской больницы.

Головокружение, являясь крайне распространенной жалобой при первичном осмотре, нередко не рассматривается врачами как важный симптом. Однако за ним может скрываться очень грозная патология, такая как болезнь Меньера (idiopathic endolymphatic hydrops, или идиопатическая эндолимфатическая водянка, лабиринтная водянка).
Данное заболевание впервые было описано в 60-х годах девятнадцатого столетия французским врачом Проспером Меньером (Prosper Meniere, 1861) в докладе «Об особом виде тяжелой глухоты, зависящей от поражения внутреннего уха» на заседании французской Академии медицинских наук.
Что же включает в себя данная патология?
Болезнь Меньера характеризуется развитием симптомокомплекса, включающего в себя «колеблющуюся» или преходящую потерю слуха, случайные эпизодические головокружения (иногда насильственные), шум или звон в ушах (обычно ревущий, низкотональный) и слуховую «полноту» (например, чувство давления, дискомфорт, ощущения «распирания» в ухе). В основе этих симптомов лежит увеличение объема эндолимфы (лабиринтной жидкости) и повышение давления в самом лабиринте.
Этиология
По определению, болезнь Меньера является идиопатической. Другими словами, если причина известна, патологический процесс уже не может быть назван болезнью Меньера. Тем не менее, если корень проблемы заключается в повышении эндолимфатического давления, стоит рассмотреть и другие причины гидропса. Болезнь Меньера в таких случаях следует отличать от этих причин.
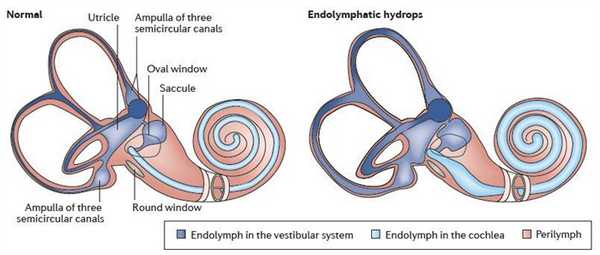
Существует несколько теорий, пытающихся объяснить причину возникновения данной патологии:
Аутоиммунные заболевания, такие как волчанка и ревматоидный артрит, могут вызывать воспалительную реакцию в пределах лабиринта. Аутоиммунная этиология была подтверждена после того, как было установлено, что у пациентов с БМ определяются аутоантитела к щитовидной железе, а также иммунные комплексы в эндолимфатическом мешке (иммунологическая теория).
Заболевания, которые могут привести к повышению эндолимфатического давления, включают метаболические нарушения, гормональный дисбаланс, травмы, а также различные инфекции (например, сифилитический отит и синдром Когана — интерстициальный кератит). Отдельно следует остановиться на метаболических нарушениях. Имеется предположение, что повышение уровня калия в эндолимфатическом пространстве вызывает повреждение волосковых клеток и вестибулярного эпителия, что приводит к развитию симптомов головокружения и тугоухости (метаболическая теория).
Кроме того, замечено, что при болезни Меньера частота аллергических реакций выше, чем среди населения в целом (у 50 % установлено наличие аллергии к веществам, передающимся по воздуху). Пищевые триггеры также являются важными факторами при возникновении БМ (у 45 % больных с аллергией на пищевые продукты) — аллергическая теория.
Также выделяют сосудистую теорию (в связи с частым сочетанием БМ и мигрени у больных), генетическую (аутосомно-доминантный тип наследования, участок DFNA9 гена СОСН) и анатомическую (патология височной кости, в результате чего малый по размеру эндолимфатический мешок расположен позади лабиринта).
Клиническая картина
В двух из трех случаев обращения с жалобами на головокружение или потерю слуха процесс чаще всего является односторонним.
Первыми проявлениями при БМ, как описано выше, могут стать как вестибулярные нарушения (вертиго), так и слуховые (снижение остроты слуха, наличие шума в ушах).

Выделяют 3 формы БМ:
- Классическая (слуховые + вестибулярные нарушения);
- Кохлеарная (слуховые нарушения с постепенным присоединением вестибулярных);
- Вестибулярная (картина манифестации нарушений обратна кохлеарной форме);
При классическом течении БМ выделяют 3 стадии заболевания:
- Характерна преходящая глухота в сочетании с головокружением продолжительностью от 2 до 4 часов с выраженными вегетативными проявлениями (повышенная потливость, тошнота, рвота и др.). Данный приступ может возникать в любое время суток. Больные отмечают, что практически сразу после уменьшения головокружения улучшается слух, вплоть до полного возврата к норме. Такие приступы (status meniericus) бывают нечасто, не более 2-х раз за 2-3 года.
- Происходит прогрессирование потери слуха с каждым приступом (без взаимосвязи с головокружением). Шум в ушах, чувство заложенности/ощущение распирания в пораженном ухе приобретают постоянный характер. Головокружение достигает возможного максимума, с крайней степенью выраженности вегетативных проявлений (при дальнейшем прогрессировании имеется тенденция к уменьшению тяжести проявлений). Эти приступы появляется чаще, чем при I стадии (несколько раз в месяц).
- Выраженное снижение слуха на пораженном ухе, при котором нередко вовлекается и здоровое ухо. При этом приступы головокружения не характерны. При данной стадии БМ характерны кризы Тумаркина (приступы «внезапного падения») вследствие гиперактивации вестибулярных рефлексов из-за смещения отолитовых рецепторов.
Достоверная (очевидная) БМ по рекомендациям AAO-HNS (Американская академия отоларингологии и хирургии головы и шеи), JSER (Японское общество по изучению равновесия) и EAONO (Европейская академия отологии и нейро-отологии) представляет собой:
- два или более самопроизвольно возникающих приступа головокружения продолжительностью 20 мин и более;
- потеря слуха, подтвержденная данными аудиологических исследований по меньшей мере в одном случае;
- шум в ушах или ощущение заложенности в пораженном ухе.
При исключении других причин, в результате которых может развиться вышеописанная симптоматика.
Диагностика
На данный момент универсального способа диагностики БМ не существует, учитывая специфику течения заболевания и комбинированность различных симптомов поражения. Исходя их этого, диагностика болезни Меньера носит «всеобъемлющий» характер.
- проба Ромберга;
- тест Фукуды/маршевая проба;
- указательная проба Барани;
- проба Бабинского-Вейля;
- проба Ринне/Вебера.
В дополнение к этому проводят калорические пробы, вращательный тест Барани и др.
Инструментальная диагностика включает в себя:
- экстра - и транстимпанальную электрокохлеографию (ЭКоГ);
- аудиометрию (тональная пороговая, надпороговая, речевая).
При ЭКоГ измеряется соотношение суммарного потенциала (СП) и потенциала действия (ПД). При БМ — СП/ПД> 0,3.
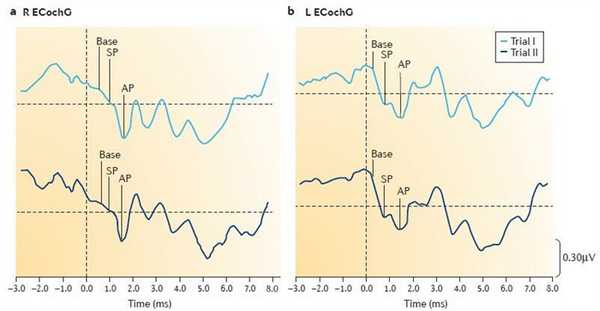
Для верификации диагноза рекомендуется применение дегидратационного теста, при котором после проведения тоновой пороговой аудиометрии больному вводят осмотический диуретик из расчёта 1-1,5 мг на кг массы тела пополам с фруктовым соком и повторяют аудиометрию через 1, 2, 3, 24 и 48 часов.
Оценка результатов дегидратации ведется по следующим критериям: проба считается «положительной», если через 2-3 часа после приема препарата пороги тонального слуха снижаются не менее чем на 5 дБ на всем диапазоне исследуемых частот или на 10 дБ на трех частотах, и улучшается разборчивость речи не менее, чем на 12 %. Проба считается «отрицательной», если пороги тонального слуха через 2-3 часа повышаются и ухудшается разборчивость речи относительно исходного уровня. Промежуточные варианты расцениваются как «сомнительные».
Лечение
Основной целью лечения болезни Меньера является оказание помощи при острых приступах головокружения, предотвращение повторных атак и устранение прогрессирующего ухудшения слуха и вестибулярной функции в пораженном ухе (или ушах). Несмотря на прогресс в достижении первых двух целей, устранение прогрессирующего во времени ущерба слуху и вестибулярной функции оказалось недостижимым на данный момент времени. Здесь необходимо напомнить, что БМ часто ассоциируется с такими патологиями, как мигрень, СОАС, аутоиммунными заболеваниями, коагулопатиями/васкулопатиями, поэтому было высказано предположение, что цереброваскулярная ишемия способствует увеличению частоты возникновения атак. Необходимо провести тщательный поиск факторов риска сосудистых заболеваний и по возможности их коррекцию. У людей младше 50 лет мигрень является наиболее распространенным кофактором БМ. С коррекцией приступов мигрени, а также их профилактикой в межприступный период вы можете ознакомиться в нашем обзоре. У людей старше 50 лет, для которых характерна полиморбидность, сопутствующие БМ нозологии также требуют своевременной коррекции ввиду возможного влияния на прогрессирование БМ.
Диуретики, использующиеся в качестве терапии первой линии ввиду их возможности уменьшения объема эндолимфы, в результате которого предотвращается формирование гидропса, также весьма неоднозначны в их назначении в ситуации с БМ. Существуют 2 противоположные группы исследований, одна из которых говорит, что их назначение оправдано, особенно у женщин в период менопаузы. Другие же заявляют, что эффект, полученный от их применения, сравним с плацебо. Но не стоит забывать, что комплекс проводимой терапии должен подбираться индивидуально. В случае БМ наиболее часто назначают комбинацию гидрохлортиазида с триамтереном или диакарб. Касаемо ацетазоламида, его назначение оправдано в ситуациях, когда БМ сочетается с мигренью с аурой, или в качестве терапии второй линии, когда препараты, используемые в качестве профилактики мигрени в межприступный период, не оказывают должного эффекта.
Также необходимо помнить о таком препарате, как бетагистина дигидрохлорид — синтетический аналог гистамина (Н3 подгруппа), который по некоторым данным должен составлять основу терапии острых приступов головокружений. Однако здесь стоит сказать, что существует достаточно большая подборка исследований, свидетельствующая о неоднозначности его применения. Так, в январе 2016 года British Medical Journal (BMJ) на основе данных нескольких Кокрановских обзоров пришел к выводу, что бетагистин вряд ли можно считать эффективным в отношении БМ. Они связали его широкое применение, возможно, с высокой толерантностью в отношении дозирования препарата, низкими рисками развития нежелательных реакций, а также банальным отсутствием альтернативы. В поддержку вышесказанному, в том же 2016 году было проведено многоцентровое исследование BEMED (1450 обследованных пациентов), по результатам которого показано, что назначение как низких (48 мг/сут), так и высоких доз (144 мг/сут) этого препарата не показало значительного влияния на снижение частоты острых приступов головокружений, а также на восстановление слуха и вестибулярных функций по сравнению с контрольной группой. Это еще раз подтверждает неоднозначность назначения данного препарата.
Поэтому в качестве альтернативы бетагистину можно предложить Н1-блокаторы, которые способны проникать через ГЭБ. К ним относят дименгидринат, дифенгидрамин, меклозин.
В ряде случаев оправдано использование седативных средств, например, лоразепама/диазепама при остром приступе головокружения. Симптоматический эффект седативных средств при остром головокружении связан с их общим действием, в условиях которого снижается способность вестибулярных ядер анализировать и интерпретировать импульсы, поступающие из лабиринта.
Хирургическое лечение, согласно критериям AAO-HNS, рекомендуется при неэффективности консервативной терапии в течение 6 месяцев.
Болезнь Меньера — заболевание внутреннего уха невыясненной этиологии. Во время приступа болезни наблюдается шум в ушах, головокружение и потеря слуха. Продолжительность вестибулярных кризов колеблется от нескольких минут до нескольких суток и может сопровождаться тошнотой, рвотой, повышением потоотделения и нарушением равновесия. Прогноз благоприятный, однако повторные приступы мучительны для больного и приводят к снижению трудоспособности.
Основная цель лечения Болезни Меньера заключается в купировании и профилактике приступов. При неэффективности консервативной терапии больным показано хирургическое вмешательство.
Эпидемиология
Болезнь Меньера обычно начинается в возрасте 30-50 лет. Она несколько реже встречается у мужчин, чем у женщин. Заболевание неизбежно прогрессирует: приступы учащаются, тугоухость нарастает. В редких случаях атаки полностью прекращаются, и остается лишь остаточный дефект слуха. Примерно у половины пациентов, страдающих болезнью Меньера, односторонний процесс переходит в двусторонний. Снижение слуха неуклонно прогрессирует, но впоследствии формируется стабильный дефект.
Анатомия и физиология внутреннего уха
- Наружное ухо включает наружный слуховой проход и ушную раковину;
- Среднее состоит из слуховых косточек, Евстахиевой трубы и барабанной полости;
- В состав внутреннего уха входит сенсорный аппарат органа слуха и равновесия. Вестибулярный анализатор состоит из преддверия улитки и полукружных каналов. Слуховой анализатор располагается в улитке. Улитка это костный, спирально извитой канал, суживающийся от основания к верхушке. Внутри костного канала имеется перепончатый лабиринт, полностью повторяющий строение первого. Перепончатый лабиринт заполнен эндолимфой, костный перилимфой. Перилимфа по составу сходна с цереброспинальной жидкостью, так как сообщается с подпаутинным пространством мозга. Улитка содержит три отдела: вестибулярную, среднюю и барабанную лестницы. Вестибулярная от средней лестницы отделена Рейснеровой перегородкой, средняя от барабанной - основной мембраной. Рождение нервного импульса обеспечивается деятельностью клеток Кортиева органа. Это скопление нервно-эпителиальных элементов на базилярной мембране. Клетки Кортиева органа воспринимают и трансформируют слуховые раздражения в сигнал для головного мозга.
Причины
- врожденные аномалии: отсутствия вены околопреддверного канальца, недоразвитие улитки;
- наследственная предрасположенность;
- эндокринные нарушения, особенно надпочечников и щитовидной железы;
- атеросклероз, спазм коронарных артерий;
- дегенеративные изменения и травмы позвоночника;
- нарушение углеводного, жирового, белкового и водно-солевого обмена;
- вегетососудистая дистония;
- гиперкоагуляция;
- аутоиммунные процессы;
- гиповитаминоз.
Классификация
Болезнь Меньера следует отличать от одноименного синдрома. Синдром Меньера является сопутствующим фактором определенного заболевания, БМ представляет самостоятельную нозологическую единицу.
Болезнь Меньера, согласно МКБ-10, соответствует классу H81— нарушений вестибулярных функций, код H81.0.
- классический, когда слуховые и вестибулярные нарушения появляются одномоментно;
- если сначала нарушается равновесие — вестибулярный;
- при кохлеарной форме первично возникают слуховые расстройства.
Симптомы
Заболевание названо в честь французского врача Проспера Меньера. Он сумел доказать связь нарушения слуха с патологией слухового аппарата, а не головного мозга.
Болезнь Меньера протекает с периодами обострений и ремиссий. Процесс чаще односторонний, исключение - аутоиммунные поражения. Первичными признаками приступа эндолимфатического гидропса являются внезапные (лабиринтные атаки) головокружения, шум в ушах и постепенно нарастающая тугоухость.
- тошнота, рвота;
- повышенная чувствительность к громким звукам;
- нистагм — частые колебания глазных яблок;
- диарея;
- учащенное мочеиспускание;
- усиленное слюноотделение;
- увеличенное потоотделение;
- артериальное давления обычно снижено;
- тяжесть, ощущение давление на стороне пораженного уха.
- частые (1-2 раза в день, неделю, месяц);
- редкие (несколько раз в год);
- эпизодические (один раз в пару лет).
Продолжительность атак варьирует от нескольких часов до нескольких дней. После криза в первые 48 часов больной ощущает усталость, пониженную трудоспособность. При тяжелой и средней форме течения работоспособность отсутствует. Во время ремиссий состояние удовлетворительное.

Головокружение
Первым симптомом лабиринтной атаки является головокружение (вертиго). Оно обусловлено раздражением и сдавлением рецепторов вестибулярного анализатора. Головокружение при БМ характеризуется ощущением вращения самого себя или предметов, нарушением равновесия. Симптом часто сопровождается мигренеподобными головными болями. В момент приступа больные часто не могут удержаться на ногах и принимают горизонтальное положение. Для облегчения пациенты закрывают глаза. Любые движения головы и туловища вызывают ухудшение состояния, усиления головокружения, тошноты и рвоты. Объективным признаком обострения является нистагм. Он может наблюдаться не только во время, но и после криза до одной недели. Нистагм при болезни Меньера способен менять направление: в начале приступа направлен в сторону больного уха, а в конце в сторону здорового. Вертиго может привести к опасным последствиям и стать причиной травмы, так как часто возникает внезапно без предшествующих симптомов. Для исключения данного симптома нередко прибегают к радикальным мерам — удалению вестибулярного нерва. В конечной стадии заболевания встречаются мгновенные падения без головокружения (кризы Тумаркина).
Снижение слуха
Во время вестибулярных кризов больные отмечают ухудшения слуха. Субъективно состояние описывается как заложенность, чувство распирания или тяжести в ухе. Снижение слуха при болезни Меньера носит флюктуирующий характер. Флюктуирующая тугоухость отличается изменениями остроты слуха — снижением перед и вовремя приступов. У некоторых заболевших наблюдается снижение остроты слуха с каждым перенесенным приступом. Тугоухость обычно односторонняя, однако при прогрессировании может поражаться второй орган. Этот симптом обнаруживается при аудиометрии. На первых этапах болезни нарушается восприятие низких частот. Нейросенсорная тугоухость возрастает по мере увеличения дегенеративных процессов нейронов спирального ганглия.
Шум в ушах
Шум в ушах низко или среднечастотный. Усиливается перед и достигает максимума в момент приступов. Звон иногда сопровождается болью в пораженном ухе.
- Начальная (обратимая) стадия. Больных беспокоят редкие (несколько раз в год, иногда и в два года) приступы длительностью в среднем 2 часа. В этот период пациенты предъявляют жалобы на шум в ушах, вестибулярные головокружения, чувство распирания и давления в ухе, тошноту и рвоту. Шум в ушах носит непостоянный характер, усиливается до приступа, достигает максимальной силы во время вестибулярного криза. Для первой стадии присуща флюктуирующая тугоухость, когда снижение слуха нестабильно. Тугоухость при первых атаках может отсутствовать. Однако в дальнейшем снижение слуха усиливается во время приступа и восстанавливается по его окончанию. Иногда тугоухость пропадает сразу после вестибулярного криза и вновь возникает несколько дней спустя. На начальном этапе порог слуха ухудшается при восприятии звука с низкими и средними частотами. Нистагм фиксируется только во время приступов и может продолжаться несколько суток.
- Вторая — стадия выраженных клинических проявлений. В этом периоде наблюдаются все симптомы болезни Меньера. Приступы регистрируются каждый день или несколько раз в месяц. Вестибулярные атаки сопровождаются выраженным головокружением, рвотой, усиленным потоотделением и другими вегетативными расстройствами. Шум в ушах отмечается постоянно, может усиливаться во время вестибулярных атак. Также все время больных беспокоит ощущение давления, заложенности уха и тугоухость на пораженной стороне. По результатам аудиометрии тугоухость обычно I-III степени. Дегидратационный тест во второй стадии болезни Меньера показывает постоянное повышенное давление внутри лабиринта. На вестибулометрии отмечается гипорефлексия лабиринта, а во время приступов - гиперрефлексия.
- Третья, конечная стадия, еще ее называют «перегоревшая». В этот период дегидратационные тесты не приносят облегчения симптомов, заболевший полностью лишен трудоспособности. Приступы головокружения становятся реже, а нарушения равновесия, наоборот, учащаются. Флюктуирующая тугоухость сменяется на стойкое, постоянное снижение слуха на больной стороне, вплоть до полной потери. На третьей стадии болезнь прогрессирует и в патологический процесс вовлекается второе ухо. Вестибулометрия отображает гипо-, в запущенных стадия и арефлексию лабиринта. При болезни Меньера на конечной стадии возможно появление кризов Тумаркина — мгновенное падение без потери сознания. Кризы Тумаркина появляются в результате повреждения рецепторов вестибулярного анализатора.
Болезнь Меньера чаще поражает людей в возрасте 20-50 лет. Связь с полом неоднозначна: одни авторы указывают на более частую встречаемость у женщин, другие у мужчин. Среди детей заболевание наблюдается крайне редко.
- головокружение;
- шум в ушах;
- тугоухость.
- Тональная пороговая аудиометрия является главным методом согласно международным диагностическим критериям. Результатом такого исследования будет аудиограмма, которая графически изображает функцию органа слуха;
- Отоскопия проводится для исключения патологии среднего уха;
- Экстратимпанальная электрокохлеография оценивает работоспособность слухового нерва;
- Камертональное исследование определяет тип нарушения слуха. В данном случае тугоухость кондуктивного типа.

Аудиограмма при болезни Меньера
Аудиограмму применяют для распознавания степени снижения слуха. Перед процедурой врач проводит осмотр ушных раковин, при обнаружении ушных пробок их извлекают. Пациенту надевают наушники, посредством компьютера подаются сигналы разной частоты. Исследуемому необходимо нажимать на кнопку, когда он слышит сигнал. В начальных стадиях регистрируется плохое восприятие низких частот.
Электрокохлеография
Для выполнения экстратимпанальной электрокохлеографии пациенту накладывают на кожу ушной раковины или барабанную перепонку электроды. Электроды определяют способность слухового нерва генерировать нервные импульсы после подачи сигнала.
Дегидратационный тест
Перед пробой больному проводят пороговую тональную аудиометрию. Затем вводят осмотические диуретики (фуросемид) и повторяют аудиометрию снова каждые 3 часа, через 24 и 48 часов. Тест положительный, если наблюдается улучшения слуха на 10 дБ и более через 3-4 часа. Во время ремиссии заболевания исследование малоинформативно.
Мультиспиральная компьютерная томография костного лабиринта
МСКТ позволяет обнаружить наименьшие изменения во всех органах. На снимках визуализируются патогномоничные процессы во внутреннем ухе при БМ.
- видеонистагмографию для обнаружения горизонтального нистагма;
- видеоимпульсный тест отображает вестибулоокулярный рефлекс и наличие асимметрии;
- стабилометрия;
- битермальная битемпоральная калоризация выполняется для оценивания функции полукружных каналов;
- вращательные пробы.
- черепно-мозговыми травмами;
- ишемическими атаками. Такие приступы длятся минуты, наблюдаются у пожилых людей с патологией сосудов;
- другими вестибулопатиями, они могут возникать в результате гнойных отитов, отосклероза, лабиринтитов;
- опухолями мостомозжечковой ямки;
- вестибулярной мигренью;
- отосклерозом. Заболевания часто двустороннее, основные симптомы кохлеарные;
- доброкачественным пароксизмальным позиционным головокружением. Приступ интенсивный, возникает в определенном положении тела;
- остеохондрозом.
Для выбора правильной тактики лечения необходима своевременная и точная диагностика. В Юсуповской больнице Вы можете получить необходимые обследования и консультацию высококвалифицированного специалиста. В клинике находится современная аппаратура высокого качества и диагностические лаборатории.
Лечение болезни Меньера направлено на купирование и предупреждение появления приступов. В зависимости от тяжести заболевания лечение может быть консервативное и оперативное. При первых симптомах необходимо обратиться к отоларингологу или неврологу.
Лечение приступа болезни Меньера
Для купирования приступа болезни Меньера больного размещают на твердую поверхность. Глаза должны быть открыты и фиксированы в неподвижной точке, к ногам можно приложить грелку, необходимо убрать воздействие громких звуков и яркого света.
- Во время приступа эффективно введение атропина (подкожно 1 мл 0,1 % р-р) для снятия импульсов от раздраженного лабиринта, 40% раствора глюкозы;
- Для устранения используется дименгидрат — блокатор вестибулярных рецепторов. В настоящее время доказана эффективность бетагистина. Препарат способен вызывать расширение сосудов внутреннего уха, что приводит к лучшему кровоснабжению, обратному всасыванию и снижению количества эндолимфы. Также среди сосудорасширяющих средств иногда используют папаверин;
- В целях ликвидации рвоты применяют противорвотные (антиэметики) препараты центрального и периферического действия. Наиболее востребованные вещества с формами выпуска для внутримышечного и ректального введения, так как во время приступа часто невозможен прием внутрь в связи с обильной рвотой. К таким препаратам относится метоклопрамид и тиэтилперазин. Среди веществ в пероральной форме выпуска применяются Бонин, Авиамарин, Сиэль;
- Чтобы нормализовать психическое состояние больному вводят седативные препараты. Выраженным анксиолитическим действием обладает Диазепам, Лоразепам, Мексидол;
- Применение диуретиков при болезни Меньера направленно на усиление диуреза, снятие заложенности уха и как следствие, уменьшение объема эндолимфы (Манит, Диакарб). Использование диуретиков необходимо сочетать с препаратами калия (Аспаркам, Панангин).

Лечение в межприступный период
Лечение в межприступный период заключается в комплексной терапии: бессолевой диеты, прием диуретиков и продолжительные курсы бетагистина гидрохлорида. Бессолевая диета направлена на изменение осмолярности плазмы и эндолимфы. Больным необходимо ограничить потребление поваренной соли до 2 г в сутки. Курс внутривенных инъекций гидрокарбоната натрия требуется для поддержания кислотно-основного баланса крови. Для улучшения терапевтического эффекта назначают препараты, улучшающие циркуляцию крови головного мозга и внутреннего уха (Полиглюкин, Реополиглюкин, Кавинтон), витамины группы В, венотоники (Детралекс), спазмолитики (Эуфиллин, Дибазол), седативные лекарственные средства.
С целью уменьшения частоты возникновения приступов больным рекомендуется ограничить провоцирующие факторы: стрессы, курение, прием алкоголя, подводное плавание, употребление кофеина, противопоказана работа на высоте с движущимися предметами. В настоящее время отмечается хороший лечебный эффект приема глюкокортикоидов внутрь или в виде инъекций в барабанную перепонку.
Хирургическое лечение
- Пересечение вестибулярного нерва — сложная нейрохирургическая операция. Позволяет сохранить слух, так как удаляется только вестибулярная часть преддверно-улиткового нерва. Однако возможны следующие осложнения: внутричерепные инфекции, головные боли, ликворея;
- Деструкция шейного узла;
- На любой стадии болезни возможно лазерное разрушение рецептора полукружного канала. Это позволяет сохранить слуховые функции;
- Операции, направленные на восстановление давления в перепончатом лабиринте показаны при постоянном гидропсе на II- III стадии:
- Дренирование улиткового протока проводится путем его рассечения;
- Шунтирование эндолимфатического мешка;
- Вскрытие мешочков преддверия.
Интратимпанальное введение антибиотиков, в частности гентамицина, обычно проводится при одностороннем поражении и может сопровождаться прогрессированием тугоухости.
Комплексное лечение
- массаж головы и шеи;
- электрофорез;
- морские, хвойные ванны;
- УФ-облучение воротниковой области.
Прогноз и профилактика
Каждый больной имеет персональные отличительные черты, которые заключаются в характере протекания болезни, поэтому точный прогноз дать непросто. Это оказывает большое влияние на работоспособность больных. Часто для облегчения заболевания нужны обычные препараты, в особых ситуациях медикам приходиться пробовать различные способы излечения, пока не удастся улучшить самочувствие больного.
Профилактики для заболевания Меньера не существует. Но болезнь бывает вызвана травмами головы, поэтому при езде на некоторых транспортных средствах обязательно наличие шлема. Также, если ограничить употребление соли можно снизить частоту приступов. Важно также избегать стресса, табака, алкоголя.
Чтобы записаться на прием и получить консультацию квалифицированного специалиста, звоните по телефону колл-центра Юсуповской больницы.
Читайте также:
