Синдром Познера-Шлоссмана (Posner-Schlossman) - синонимы, авторы, клиника
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Синдром Познера-Шлоссмана - глаукомоциклитический криз (A. Posner, совр. американский офтальмолог; A. Schlossmann, 1867-1932, нем. педиатр и биохимик). Синонимы: гипертензия глаза пароксизмальная доброкачественная, глаукома циклическая, синдром глаукомоциклических кризов). Впервые синдром был описан в 1929 г., но назван он в честь Познера и Шлоссмана, описавших этот синдром в 1948 г.
Данный вид увеопатии возникает в среднем возрасте (30-50лет), в основном у мужчин. Характерно поражение лишь одного глаза. Заболевание проявляется в виде своеобразного, внезапно возникающего приступа и выражается в затуманивании зрения, видении радужных кругов в окружности источника света, повышении внутриглазного давления до 40-50 мм рт.ст. Характерным отличием от воспалительного процесса (острый иридоциклит) и острого приступа первичной глаукомы служит отсутствие сильной боли и наличие инъекции глазного яблока смешанного или застойного характера.
Обязательным симптомом криза является преципитация на задней поверхности отечной роговицы, что свидетельствует об участии в патогенезе увеопатии цилиарного тела. Преципитаты в количестве 2-5 элементов белого цвета, с четкими границами обычно являются довольно устойчивыми, оставаясь некоторое время после купирования криза, который держится до 2 недель. Преципитация может наблюдаться сроком до месяца от времени своего появления. Для синдрома характерен умеренный мидриаз, при котором зрачковые реакции бывают сохранены. Другие анатомические структуры глазного яблока и оптические среды обычно не изменены. Угол передней камеры глаза, как правило, открыт.
По данным Ц.М. Иоффе и А.В. Супрун (1968), на фоне криза резко возрастает сопротивление оттоку внутриглазной жидкости, со снижением коэффициента легкости оттока до 0,01-0,02. Этот факт авторы связывают с аллергическим отеком тканей переднего пути оттока внутриглазной жидкости.
На возможную аллергическую природу криза, являющегося, как считают, ангионеврозом цилиарного тела, указывают Н.С. Гонтуар и Э.А. Лебединская (1967). Несмотря на ретенционный характер возникающей гипертензии, авторы не исключают в ее патогенезе аллергический отек цилиарного тела и элемент гиперсекреции.
По мере разрешения криза исчезают все указанные выше симптомы, и больной чувствует себя практически здоровым до возникновения очередного криза. Интервалы между кризами исчисляются неделями, месяцами и годами, заметно удлиняясь с возрастом больного. Со временем, видимо, как следствие неоднократных атак заболевания, наступает дистрофия радужки, выражающаяся ее обесцвечиванием.
Актуальность наблюдения данной патологии состоит в недостаточной изученности этиопатогенеза и диагностики, с одной стороны, и разных взглядов на лечение глаукомоциклитического криза - с другой, что вызывает затруднения в ведении пациентов с данной патологией.
Цель - описание клинического варианта течения и ведения синдрома Познера-Шлоссмана.
Материал и методы. Наблюдался пациент В., 1964 г.р. (50 лет), предъявляющий жалобы на появление затуманивания зрения слева, дискомфорт в левом глазу, к моменту осмотра жалобы беспокоили в течение 1 суток. Заболевание ни с чем не связывал, началось с утра после пробуждения. Ранее подобных жалоб не предъявлял, носит очки для чтения +3,00D.
Офтальмологический статус: острота зрения правого глаза 0,3, с коррекцией +1,75D=0,8, левого - 0,4, с коррекцией +1,25D=1,0. Внутриглазное давление (пневмотонометр бесконтактный): OD - 15 мм рт.ст., OS - 65 мм рт. ст. Гониоскопия обоих глаз: угол передней камеры открыт. Поля зрения обоих глаз в пределах нормы. Биомикроскопия: OD - интактен. OS - безболезненный при пальпации, умеренная корнеальная иньекция, роговица прозрачная, сферичная, чувствительность сохранена. Передняя камера средней глубины, влага прозрачная. Радужка рисунок сохранен. Зрачок круглый расширен, диаметр 5 мм. Фотореакция сохранена. Хрусталик в задней камере, начальные помутнения. Деструкция стекловидного тела. Глазное дно: диск зрительного нерва бледно-розовый, границы четкие, контуры ровные. Артерии сужены в калибре, вены полнокровны извиты. Макулярная область без особенностей.
В условиях поликлиники сделано: эпибульбарно - 1 капля тиммала, диакарб 250 мг per os. ВГД левого глаза после капель через 20 минут - 31 мм рт.ст. Рекомендовано: Азарга по 1 капле 2 раза в день в левый глаз в течение 3 дней. Через 3 дня жалобы пациентки сохранялись. Биомикроскопия: OD - интактен. OS - безболезненный при пальпации, умеренная корнеальная инъекция. Роговица: преципитаты на эндотелии четко контурированы, сферичная, чувствительность сохранена. Передняя камера средней глубины, влага прозрачная. Рисунок радужки сохранен. Зрачок круглый, диаметр 3 мм. Фотореакция сохранена. Хрусталик в задней камере, начальные помутнения деструкция. Стекловидное тело. Глазное дно: диск зрительного нерва бледно-розовый, границы четкие, контуры ровные. Артерии сужены в калибре, вены полнокровны извиты. Макулярная область без особенностей. ВГД на пневмотонометре: OS - 21 мм рт.ст., OD - 16 мм рт.ст. Больному выставлен диагноз: глаукомоциклитический криз, синдром Познера-Шлоссмана. Пациенту назначено лечение: местно инстилляции раствора дексаметазона 0,1% 3 раза в день в течение 7 дней; per os индометацин 25 мг по 1 таблетке 3 раза в день в течение 7 дней.
Результаты и обсуждение. Через 7 дней после лечения офтальмологический статус: острота зрения OD - 0,3, с коррекцией +1,75D =0,8, OS - 0,4, с коррекцией +1,25D=1,0. Внутриглазное давление (пневмотонометр бесконтактный): OD - 12 мм рт.ст., OS - 14 мм рт.ст. Гониоскопия обоих глаз: угол передней камеры открыт по Вургафту. Поля зрения обоих глаз в пределах нормы. Биомикроскопия: OD - интактен. OS - спокоен, на эндотелии роговицы единичные пылевидные преципитаты, сферичная, чувствительность сохранена. Передняя камера средней глубины, влага прозрачная. Рисунок радужки сохранен. Зрачок круглый, расширен, диаметр 3 мм. Фотореакция сохранена. Хрусталик в задней камере, начальные помутнения. Деструкция стекловидного тела. Глазное дно: диск зрительного нерва бледно-розовый, границы четкие, контуры ровные. Артерии сужены в калибре, вены полнокровны извиты. Макулярная область без особенностей. Больному рекомендовано продолжить инстилляции раствора дексаметазона 0,1% по убывающей схеме. Диспансерное наблюдение у окулиста.
Выводы. При синдроме Познера-Шлоссмана необходимо отдавать предпочтение препаратам стероидной группы и нестероидным противовоспалительным средствам, антиглаукомные препараты в монотерапии малоэффективны.
Глаукомоциклитический криз ( Гипертензия глаза пароксизмальная доброкачественная , Синдром глаукомоциклитических кризов , Синдром Краупа-Познера-Шлоссмана )
Глаукомоциклитический криз - это пароксизмальная доброкачественная гипертензия глаза. Характерные признаки заболевания: затуманивание зрения, внезапное повышение внутриглазного давления (ВГД) и появление роговичных преципитатов. Для диагностики болезни показано проведение тонометрии, биомикроскопии, офтальмоскопии, гониоскопии, периметрии, электронной тонографии. Для немедленного купирования признаков гипертензии проводится назначение бета-адреноблокаторов. Патогенетическая терапия сводится к применению глюкокортикостероидов, антигистаминных и нестероидных противовоспалительных препаратов.
МКБ-10
Общие сведения
Глаукомоциклитический криз (синдром Краупа-Познера-Шлоссмана) был детально описан в 1948 году американским офтальмологом А. Познером в соавторстве с немецким педиатром и биохимиком А. Шлоссманом. Патология чаще встречается в возрасте 30-50 лет. В 14,5% случаев периодические приступы резкого повышения внутриглазного давления наблюдаются у лиц до 30 лет. Возникновение симптоматики пароксизмальной гипертензии глаза у детей может быть следствием затяжного течения переднего увеита. Лица мужского пола более подвержены риску развития криза, чем женщины. Заболевание распространено повсеместно.
Причины
Этиология болезни до конца не изучена. Существуют две основные гипотезы, объясняющие природу глаукомоциклитического криза. Согласно первой, причина внезапного повышения ВГД заключается в аллергическом отеке цилиарного тела. Триггерные факторы, провоцирующие возникновение аллергии, не выявлены. Приверженцы второй гипотезы считают целесообразным рассматривать синдром Познера-Шлоссмана как один из вариантов симптоматической увеальной гипертензии. Ведущим этиологическим фактором в этом случае принято считать воспаление сосудистой оболочки глазного яблока.
Патогенез
В механизме развития первичного глаукомоциклитического криза важная роль отводится аллергическому отеку тканей цилиарного тела. В ответ на действие аллергена в организме усиливается секреция иммуноглобулина Е плазмоцитами. При дегрануляции мастоцитов и базофилов выделяется гистамин, цитокины, интерлейкины, лейкотриены и простагландины. Медиаторы воспаления - это вазоактивные вещества, которые приводят к расширению сосудов. Далее в очаг поражения мигрируют нейтрофилы, лимфоциты, макрофаги и эозинофилы. Следствием указанных процессов является повышенная экссудация.
При увеальной гипертензии внутриглазное давление нарастает из-за воспаления переднего сегмента сосудистой оболочки глаза и вазодилатации. При латентном течении переднего увеита, клиническая симптоматика болезни мало выражена, поэтому на первый взгляд глаз интактный. Однако, незначительное расширение сосудов конъюнктивы и появление «помутнений» перед глазами говорит о хроническом течении увеита. Большое количество приступов глаукомоциклитического криза становится причиной формирования дистрофических изменений на радужке. Из-за уменьшения пигмента с возрастом радужка становится обесцвеченной.
Симптомы глаукомоциклитического криза
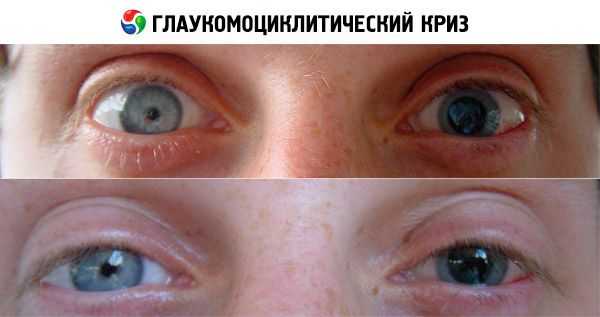
Для заболевания характерно одностороннее поражение. Пациенты описывают глаукомоциклитический криз, как внезапное возникновение специфического приступа на фоне полного благополучия. Основная жалоба - появление «пелены» или «тумана» перед глазами. При взгляде на источник света по его окружности формируются радужные круги. Чувство сильного дискомфорта сменятся болевым синдромом при попытке прикоснуться к окологлазничной зоне или векам. Визуально определяется покраснение конъюнктивы и расширение зрачка. Часто пациенты закрывают пораженный глаз рукой, чтобы ограничить его участие в акте зрения.
Длительность одного эпизода может достигать 24 часов. После купирования приступа все симптомы исчезают. До момента развития очередного криза пациент чувствует себя практически здоровым. Продолжительность ремиссии варьирует в широких пределах (от 2-3 недель до нескольких лет). С годами подобные симптомы возникают все реже. Больные отмечают, что цвет глаз в преклонном возрасте становится светлее. Как правило, глаукомоциклитический криз не приводит к осложнениям. Однако у пациентов с генетической предрасположенностью к первичной глаукоме наблюдается риск прогрессирования глаукомной оптической нейропатии.
Диагностика
Постановка диагноза базируется на анамнестических сведениях и результатах обследования. Из анамнеза известно, что подобные эпизоды встречались ранее. Анатомо-физиологические предпосылки к развитию болезни отсутствуют, а изменения со стороны увеального тракта выражены мало. Острота зрения в норме. Специфические методы диагностики глаукомоциклитического криза включают:
- Тонометрию. На высоте приступа проводят бесконтактную тонометрию: внутриглазное давление повышается до 40-50 мм. рт. ст. После назначения бета-адреноблокаторов ВГД снижается до 30 мм. рт. ст. Повторные инстилляции гипотензивных средств дают возможность нормализировать давление на короткий промежуток времени. Электронная тонография позволяет измерить ВГД и изучить гидродинамические показатели. Высокое сопротивление на пути оттока внутриглазной жидкости ведет к снижению коэффициента до 0,01-0,02. Перед выполнением диагностики показана инстилляция анестетика.
- Осмотр структур глаза. При осмотре переднего сегмента глазного яблока методом биомикроскопии на задней поверхности роговой оболочки выявляются признаки преципитации. Преципитаты имеют вид 2-5 белесоватых включений с четко очерченными контурами. Роговицы отечна. Отмечается инъекция сосудов конъюнктивы. Прямая реакция зрачков на свет сохранена, однако прослеживается задержка в расширении зрачкового отверстия. При изучении обратной фотореакции изменения слабо выражены. Наблюдается умеренный мидриаз на стороне поражения, что говорит об анизокории.
- Осмотр передней камеры. По данным гониоскопии, в большинстве случаев угол передней камеры глаза открыт. Ширина радужно-роговичного угла соответствует референтным значениям. Глубина передней камеры в центральной части достигает 3 мм. Водянистая влага прозрачная, без патологических включений.
- Осмотр глазного дна. При вторичной природе заболевания экскавация диска зрительного нерва расширена. Сосуды глазного дна выглядят полнокровными. Визуализируются небольшие очаги кровоизлияния. При аллергическом генезе патологии офтальмоскопия изменений не выявляет.
- Определение полей зрения. При длительном течении болезни отмечается концентрическое сужение зрительных полей. Характерным проявлением глаукомоциклитического криза принято считать сужение поля зрения на белый объект более чем на 1 мм. Нагрузочная водно-темновая кампиметрическая проба, выполняемая в рамках периметрии, положительная.
Заболевание нужно дифференцировать с иридоциклитом и первичной глаукомой. В отличие от острого приступа глаукомы при глаукомоциклитическом кризе болевой синдром не столь выражен. Изменения на глазном яблоке носят застойный или смешанный характер, что является дифференциальным признаком. Пароксизмальная гипертензия часто имитирует клинику туберкулезного поражения структур увеального тракта. Для исключения туберкулеза глаз проводится туберкулиновая проба. При низкой информативности пробы Манту выполняют цитологическое или гистологическое исследование биоптата.
Лечение глаукомоциклитического криза
Этиотропная терапия не разработана. С целью быстрого снижения внутриглазного давления однократно применяются бата-адреноблокаторы и ингибиторы карбоангидразы, обладающие диуретическим эффектом. Через 15-20 минут необходимо повторно измерить ВГД. Если у пациента сохраняются признаки офтальмогипертензии, то рекомендовано повторно ввести бата-адреноблокаторы. Дальнейшая тактика лечения включает:
- Гормональные средства. Патогенетическое лечение сводится к назначению глюкокортикостероидов. Лекарственные средства данной группы дают возможность купировать отек ресничного тела и нормализовать отток внутриглазной жидкости. Инстилляции следует проводить на протяжении 7 дней.
- Нестероидные противовоспалительные средства (НПВС). Пациентам рекомендован пероральный прием препаратов из группы производных индолуксусной кислоты. Помимо противовоспалительного эффекта, НПВС обладают еще анальгезирующим действием. Длительность курса лечения - 7 дней.
- Десенсибилизирующие препараты. Пациентам назначают перорально антигистаминные средства. Препараты подавляют аллергические реакции немедленного типа, препятствуя высвобождению медиаторов воспаления. Средняя продолжительность терапии - 3-5 дней.
Прогноз и профилактика
Прогноз при глаукомоциклитическом кризе благоприятный, т. к. для патологии характерно доброкачественное течение. Несмотря на многочисленные приступы, острота зрения соответствует норме. С возрастом число эпизодов синдрома Познера-Шлоссмана снижается, а вторичные изменения не оказывают влияния на зрительные функции. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к периодическому контролю показателей внутриглазного давления. Пациентам рекомендовано проходить плановый осмотр у офтальмолога 1 раз в 3 месяца с обязательным осмотром глазного дна, проведением тонометрии и биомикроскопии.
1. Клинический случай синдрома Познера-Шлоссмана/ Ганноченко И.С.// Точка зрения. Восток-Запад. - 2015 - № 1.
4. Вторичная глаукома: клиника, диагностика, лечение: Учебное пособие/ Ченцова О.Б., Харченко Л.Н., Усова Л.А. - 2014.
Глаукомоциклитический криз
Глаукомоциклитический криз (cиндром Познера-Шлоссмана) - синдром, проявляющийся повторными эпизодами лёгкого идиопатического одностороннего негранулематозного переднего увеита преимущественно в трабекулярной зоне, приводящего к повышению внутриглазного давления.
Синдром Познера-Шлоссмана - самокупирующаяся глазная гипертензия, разрешается спонтанно независимо от лечения. Воспалительные атаки повторяются с интервалом от нескольких месяцев до нескольких лет, а их продолжительность составляет от нескольких часов до нескольких недель до спонтанного разрешения.
Впервые синдром был описан в 1929 г., но назван он в честь Познера и Шлоссмана, описавших этот синдром в 1948 г.
Глаукомоциклитический криз обычно выявляют у пациентов в возрасте 20-50 лет. В подавляющем большинстве случаев процесс односторонний, хотя были описаны случаи двустороннего поражения.
Патогенез
Причина развития глаукомоциклитического криза неизвестна. По одной из версий повышение внутриглазного давления происходит в результате резкого нарушения оттока внутриглазной жидкости при обострении. Доказано, что определённую роль в патогенезе данного заболевания играют простагландины, поскольку их концентрация во внутриглазной жидкости коррелирует с уровнем внутриглазного давления во время атаки.
Простагландины нарушают барьер «кровь-водянистая влага», в результате чего протеины и клетки воспаления поступают во внутриглазную жидкость, нарушается её отток, и повышается внутриглазное давление.
У некоторых пациентов с глаукомоциклитический кризом наблюдают нарушение динамики внутриглазной жидкости и между эпизодами заболевания, иногда фоновую первичную открытоугольную глаукому.
Другая версия - посколько заболевание относят к увеопатиям, считается, что приступы - кризы - возникают вследствие ангионевроза цилиарного тела с гипертензией.
В развитии заболевания имеют значение
- патология гипоталамической области,
- нарушение проницаемости капилляров,
- перенесенный ранее серозный увеит,
- аномалия развития угла передней камеры,
- аллергические факторы.
Иногда у больного, страдающего глаукомоциклитическим кризом, выявляется аллергический фон в виде вазомоторного ринита, отека Квинке.
Симптомы и диагностика
В анамнезе данных пациентов - повторяющиеся эпизоды лёгкой глазной боли или дискомфорта и размытости изображения без признаков сосудистой инъекции. Некоторые пациенты также жалуются на радужные круги вокруг источников света, что свидетельствует об отёке роговицы.
Заболевание характеризуется частыми приступами, сопровождающимися затуманиванием зрения, появлением радужных кругов при взгляде на источник света, чувством тяжести в глазу и иногда небольшими болями в глазном яблоке. При внешнем офтальмологическом осмотре часто не обнаруживают никакой патологии. Лабораторных исследований, позволяющих подтвердить диагноз, не существует. Диагноз устанавливают на основании клинической картины.
- При обследовании переднего сегмента обычно выявляют несколько преципитатов на эндотелии нижней части роговицы.
- В некоторых случаях, особенно при достаточном повышении внутриглазного давления, можно наблюдать отёк роговицы в виде микрокист.
- Иногда преципитаты роговицы выявляют при гониоскопии, что свидетельствует о наличии трабекулита.
- В жидкости передней камеры глаза обычно небольшое количество клеток воспаления, она слегка опалесцирует.
- При значительном повышении внутриглазного давления можно наблюдать небольшое расширение зрачка, но периферические передние и задние синехии не образуются.
- Редко наблюдают гетерохромию, развивающуюся в результате атрофии стромы радужки при повторных односторонних воспалительных атаках.
- Внутриглазное давление, как правило, значительно выше, чем ожидаемо при такой активности внутриглазного воспаления, обычно превышает 30 мм рт.ст. (часто составляет 40-60 мм рт.ст.).
- На высоте приступа наблюдается резкое повышение сопротивления оттоку водянистой влаги со снижением коэффициента легкости оттока до 0,01- 0,02 при нормальном или сниженном показателе секреции (0,24-2,4). В дальнейшем, вне приступа, также отмечается стойкое снижение коэффициента легкости оттока в обоих глазах, что свидетельствует об увеопатии.
- У больных с глаукомоциклитическими кризами методом реоофтальмографии можно выявить уменьшение кровенаполнения сосудов цилиарного тела.
- Угол передней камеры открыт.
- Изменений на глазном дне обычно не возникает.
- Зрительные функции не снижаются и обычно не развивается глаукоматозная атрофия диска зрительного нерва. Повреждение зрительного нерва и появление дефектов поля зрения при глаукомоциклитическом кризе может произойти в результате повторных эпизодов выраженного повышения внутриглазного давления при сопутствующей первичной открытоугольной глаукоме.
В межприступном периоде субъективных и объективных симптомов заболевания не бывает. Продолжительность глаукомоциклитических кризов колеблется от нескольких часов до 5-7 дней. Кризы повторяются с различной частотой - от 1-2 мес до 5 лет.
Дифференциальная диагностика
Следует проводить дифференциальную диагностику глаукомоциклитического криза с
- гетерохромным иридоциклитом Фукса,
- увеитами, вызванными herpes simplex или herpes zoster,
- саркоидозом,
- HLA В27-ассоциированными передними увеитами
- идиопатическим передним увеитом.
Лечение
- Уколы дексаметазона парабульбарно, курс 10 дней
- Индоколир по 1-2 капли 3 раза в сутки
- Тимолол 0,5% р-р в конъюнктивальный мешок по 1-2 капли 2 раза в сутки 2-5 сут.
- диакарб внутрь по 0,25 г 2-3 раза в день,
- гиперосмотические препараты - 50% раствор глицерина или раствор глицерина с аскорбиновой кислотой и фруктовым сиропом
Показано, что при пероральном приёме индометацина, антагониста простагландина, в дозе 75-150 мг в сутки происходило более быстрое снижение внутриглазного давления у пациентов, страдающих глаукомоциклитическим кризом, чем при использовании стандартных антиглаукомных препаратов.
Следует ожидать, что терапия местными НПВС будет эффективна у пациентов с глазной гипертензией. Миотики и аргон-лазерная трабекулопластика обычно неэффективны.
Проведение профилактической противовоспалительной терапии в промежутках между атаками не требуется. Необходимость в операциях, направленных на улучшение фильтрации, крайне редка, а их проведение не предотвращает развития повторных воспалительных атак.
Глаукомоциклитические кризы
Глаукомоциклитические кризы (синдром глаукомоциклитических кризов, синдром Краупа - Познера - Шлоссмана). Сочетание одностороннего приступообразного повышения внутриглазного давления с симптомами циклита.
Патогенез (что происходит?) во время Глаукомоциклитических кризов:
Заболевание относят к увеопатиям. Считают, что приступы - кризы - возникают вследствие ангионевроза цилиарного тела с гипертензией. В развитии заболевания имеют значение патология гипоталамической области, нарушение проницаемости капилляров, перенесенный ранее серозный увеит, аномалия развития угла передней камеры, аллергические факторы. Иногда у больного, страдающего глаукомоциклитическим кризом, выявляется аллергический фон в виде вазомоторного ринита, отека Квинке.
Симптомы Глаукомоциклитических кризов:
Заболевание характеризуется частыми приступами, сопровождающимися затуманиванием зрения, появлением радужных кругов при взгляде на источник света, чувством тяжести в глазу и иногда небольшими болями в глазном яблоке. Объективно небольшая инъекция глазного яблока, отек эпителия роговицы, роговичные преципитаты. Угол передней камеры открыт. Офтальмотонус повышается в значительных пределах - до 40-50 мм рт. ст. На высоте приступа наблюдается резкое повышение сопротивления оттоку водянистой влаги со снижением коэффициента легкости оттока до 0,01 - 0,02 при нормальном или сниженном показателе секреции (0,24-2,4). В дальнейшем, вне приступа, также отмечается стойкое снижение коэффициента легкости оттока в обоих глазах, что свидетельствует об увеопатии. У больных с глаукомоциклитическими кризами методом реоофтальмографии можно выявить уменьшение кровенаполнения сосудов цилиарного тела.
Зрительные функции не снижаются и обычно не развивается глаукоматозная атрофия диска зрительного нерва. В межприступном периоде субъективных и объективных симптомов заболевания не бывает. Продолжительность глаукомоциклитических кризов колеблется от нескольких часов до 5-7 дней. Кризы повторяются с различной частотой - от 1-2 месяцев до 5 лет.
Диагностика Глаукомоциклитических кризов:
Диагноз устанавливают на основании клинической картины. Дифференциальный диагноз проводят с передним увеитом с повышенным давлением. Глаукомоциклитический криз отличается отсутствием передних синехий, нормальным или несколько расширенным зрачком, кратковременностью течения.
Лечение Глаукомоциклитических кризов:
Лечение может включать использование глазных капель, таблеток, лазерные или хирургические методы коррекции.
Профилактика Глаукомоциклитических кризов:
Выявление причины, вызывающей приступ, и ее устранение.
Лечение. Во время криза - мидриатические средства (1% раствор атропина сульфата, 0,25% раствор скополамина гидробромида, 0,)% раствор адреналина гидрохлорида и др.), кортикостероиды в виде инстилляций (2,5% эмульсия гидрокортизона, 0,1% раствор дексаметазона и др.), диакарб внутрь по 0,25 г 2-3 раза в день, гиперосмотические препараты - 50% раствор глицерина или раствор глицерина с аскорбиновой кислотой и фруктовым сиропом. Одновременно назначают внутрь бутадион (по 0,15 г) или реопирин, а также кальция хлорид (10% раствор по 1 столовой ложке) или димедрол (по 0,03 г). Обычно приступ под влиянием медикаментозной терапии проходит. Хирургическое лечение, как правило, не проводится.
Прогноз для зрения благоприятный. Трудоспособность вне глаукомоциклитического криза сохраняется.
К каким докторам следует обращаться если у Вас Глаукомоциклитические кризы:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Глаукомоциклитических кризов, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Глаукомоциклитический криз (синдром Познера-Шлоссмана)
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Глаукомоциклитический криз - синдром, проявляющийся повторными эпизодами лёгкого идиопатического одностороннего негранулематозного переднего увеита в сочетании с выраженным повышением внутриглазного давления.
Код по МКБ-10
Эпидемиология
Причины глаукомоциклитического криза
Причина развития глаукомоциклитического криза неизвестна. Считают, что повышение внутриглазного давления происходит в результате резкого нарушения оттока внутриглазной жидкости при обострении. Показано, что определённую роль в патогенезе данного заболевания играют простагландины, поскольку их концентрация во внутриглазной жидкости коррелирует с уровнем внутриглазного давления во время атаки. Простагландины нарушают барьер «кровь-водянистая влага», в результате чего протеины и клетки воспаления поступают во внутриглазную жидкость, нарушается её отток, и повышается внутриглазное давление. У некоторых пациентов с глаукомоциклитическим кризом наблюдают нарушение динамики внутриглазной жидкости и между эпизодами заболевания, иногда фоновую первичную открытоугольную глаукому.
Течение заболевания
Синдром Познера-Шлоссмана - самокупирующаяся глазная гипертензия, разрешается спонтанно независимо от лечения. Воспалительные атаки повторяются с интервалом от нескольких месяцев до нескольких лет, а их продолжительность составляет от нескольких часов до нескольких недель до спонтанного разрешения. Повреждение зрительного нерва и появление дефектов поля зрения при глаукомоциклитическом кризе может произойти в результате повторных эпизодов выраженного повышения внутриглазного давления при сопутствующей первичной открытоугольной глаукоме.
Диагностика глаукомоциклитического криза
При внешнем офтальмологическом осмотре часто не обнаруживают никакой патологии. При обследовании переднего сегмента обычно выявляют несколько преципитатов на эндотелии нижней части роговицы. В некоторых случаях, особенно при достаточном повышении внутриглазного давления, можно наблюдать отёк роговицы в виде микрокист. Иногда преципитаты роговицы выявляют при гониоскопии, что свидетельствует о наличии трабекулита. В жидкости передней камеры глаза обычно небольшое количество клеток воспаления, она слегка опалесцирует. При значительном повышении внутриглазного давления можно наблюдать небольшое расширение зрачка, но периферические передние и задние синехии не образуются. Редко наблюдают гетерохромию, развивающуюся в результате атрофии стромы радужки при повторных односторонних воспалительных атаках. внутриглазное давление, как правило, значительно выше, чем ожидаемо при такой активности внутриглазного воспаления, обычно превышает 30 мм рт.ст. (часто составляет 40-60 мм рт.ст.). Изменений на глазном дне обычно не возникает.
Лабораторные исследования
Диагностику глаукомоциклитического криза проводят на основании клинических данных. Лабораторных исследований, позволяющих подтвердить диагноз, не существует.
Читайте также:
