Синдром Шармо (Charmot) - синонимы, авторы, клиника
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Заболевания соединительной ткани сложно поддаются лечению, важно найти хорошую клинику, в которой есть современное оборудование для диагностики и опытные врачи.
Что такое синдром Шарпа
Синдром Шарпа - это воспалительное заболевание соединительной ткани. Данная патология обладает сложным этиогинезом. Исследования, направленные на поиск радикального способа ее лечения, ведутся по всему миру. Изучением данного вопроса занимается ревматология. Уже найдено несколько эффективных способов терапии, обеспечивающих нормальную жизнедеятельность пациентом с таким заболеванием.
Такое заболевание как воспаление соединительной ткани может протекать в острой и хронической форме. Главная проблема состоит в том, что соединительная ткань представлена в различных зонах и органах. В большинстве случаев ревматические заболевания сразу обретают тотальный характер.
Синдром Шарпа - это смешанное заболевание, изучением которого врачи ревматологи занимаются довольно давно. Как самостоятельную болезнь патологию выдели в 1970-х годах после определения иммунологических коррелятов и диагностических критериев.
Причины возникновения
Этому заболеванию в большей степени подвержены женщины, средний возраст больных составляет 37 лет. Аутоиммунная патология развивается под влиянием нескольких факторов, самыми распространенными среди них считают:
- наследственную предрасположенность;
- нарушения в работе гормональной системы;
- неблагоприятные внешние воздействия, влекущие за собой психоэмоциональные потрясения;
- сильные переохлаждения;
- вирусные инфекции.
Чаще всего имеет место сочетание нескольких факторов генетических и провокационных, они извращают защитные механизмы, выступают провокаторами атаки на собственные клетки. Все это формирует характерную полиморфную клиническую картину.
Симптомы и признаки
Синдром Шарпа относят к категории смешанных соединительнотканных патологий по той причине, что его клиническая симптоматика очень разнообразна и достаточно неспецифична. Многие признаки свойственны других болезням. Симптоматика может затрагивать кожу, мышцы, суставы.
Чаще всего имеют место следующие признаки заболевания:
- артриты;
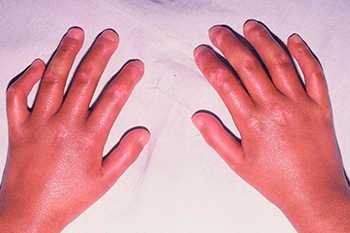
- отеки в области кистей рук;
- выраженные боли в суставах;
- слабость в мышцах.
У подавляющей части пациентов (примерно 85%) развивается синдром Рейно - сильно нарушается циркуляция крови в кончиках пальцев. Нередко сочетаются симптомы, характерные для склеродермии и системой красной волчанки. У большого количества пациентов проявляются сосудистые сеточки, меняется цвет кожи, появляются пигментные пятна.
Из внутренних органов страдает пищевод, сердце, легкие, может увеличиваться в размерах печень и селезенка. Примерно у 50% пациентов диагностируют поражение слюнных и слезных желез.
Какой врач лечит
Лечение синдрома Шарпа занимаются врачи ревматологи. В ряде случаев может требоваться консультация узких специалистов, в этот список входят: ортопед, кардиолог, невролог, гастроэнтеролог.
Методы диагностики
Для диагностики синдрома Шарпа задействуют современные методики. Заболевание диагностируют на основе общепринятых клинических признаков. С этой целью делают общий, биохимический и иммунологический анализы крови. Помимо этого проводится биопсия. Может быть назначено МРТ и КТ.
Методы лечения
Терапию подбирают исходя из имеющихся симптомов. Врач собирает анамнез и только после этого определяет тактику лечения. В большинстве случаев назначается гормональная терапия и кортикостероидные лекарства. Если болезнь протекает в легкой форме, пациенту прописывают нестероидные противовоспалительные средства.
Сложнее всего поддается лечению симптоматика, при которой поражаются кожные покровы, легкие и ЖКТ.
В терапии сложно протекающих, затяжных форм заболевания, могут применяться иммуносупрессорами.
Результаты
Лечение, если оно начато своевременно, в большинстве случаев дает положительный результат. Врачи дают позитивный прогноз, если патология не запущена. Данное заболевание хорошо реагирует на терапию.
Реабилитация и восстановление образа жизни
Реабилитация и восстановления образа жизни при таком заболевании подразумевает исключение факторов, спровоцировавших его появление. Важно пройти полноценный курс лечения.
Образ жизни при синдроме Шарпа
Образ жизни при синдроме Шарпа требует соблюдения всех врачебных рекомендаций. Назначения зависят от характера протекания заболевания. Пациенты должны правильно питаться, избегать эмоциональных потрясений и физических перегрузок.
Баршоня — Тешендорфа синдром (Th. Barsony, 1887-1942, венгерский рентгенолог; W. Teschendorf, немецкий рентгенолог, XX в.; синонимы: дивертикулы пищевода множественные ложные, дивертикулы пищевода множественные функциональные, пищевод извитой, пищевод четкообразный, пищевод штопорообразный) — болезнь пищевода неизвестной этиологии, характеризующаяся спастическим сокращением его циркулярных мышц, что придает пищеводу четкообразный вид на рентгенограмме; клинически проявляется непостоянной дисфагией и загрудинными болями.
Бойса симптом (Boys) — появление булькающего звука или урчания при надавливании на боковую поверхность шеи; признак большого дивертикула шейного отдела пищевода.
Бушара болезнь (Ch.J. Bouchard, 1837-1915, французский патолог) — гастрэктазия (расширение полости желудка с растяжением его стенок при стенозе привратниковой части или двенадцатиперстной кишки).
Бэррета язва пищевода (N.R. Barret, род. в 1903 г., английский хирург) — язва пищевода, по клинико-морфологическим признакам напоминающая пептическую язву желудка или двенадцатиперстной кишки.
Кушинга эзофагит (Н.W. Cushing, 1869-1939, американский нейрохирург) — острый эзофагит, иногда развивающийся при поражении ЦНС, напр. после черепно-мозговой травмы.
Кушинга язва (Н.W. Cushing) — язва желудка или двенадцатиперстной кишки, иногда развивающаяся при поражении ЦНС, напр. после черепно-мозговой травмы.
Кэмерона синдром (A.J. Cameron) — язвенные или эрозивные повреждения слизистой оболочки грыжевого выпячивания при грыжах пищеводного отверстия диафрагмы, которые сопровождаются хроническим оккультным или явным кровотечением и железодефицитной анемией.
Ларрея грыжа (D.J. Larrey, 1766-1842, французский хирург). Левосторонняя парастернальная диафрагмальная грыжа, выходящая в средостение через грудино-реберный треугольник.
Лихтенштерна симптом (Lichtenstern, синоним дисфагия парадоксальная, d. paradoxalis) — дисфагия, при которой большие порции пищи легче проходят в желудок, чем малые; возможный признак грыжи пищеводного отверстия диафрагмы.
Лиана — Сигье — Вельти синдром (С.С. Lian, 1882-1969, французский врач; F. Siguier, 1909-1972, французский врач; Н.L. Welti, 1895-1970, французский хирург) — сочетание диафрагмальной грыжи, часто осложненной рефлюкс-эзофагитом, с повторными тромбозами и тромбофлебитами сосудов конечностей и нередко с гипохромной анемией; патогенез неясен.
Монтандона синдром (А. Montandon, швейцарский врач, XX век) — приступы длительной дисфагии вследствие миогенного стеноза шейной части пищевода (области пищеводноглоточного соединения), сопровождающиеся попаданием жидкой пищи в гортань, аспирации и приводящие к нарастающему истощению.
Морганьи грыжа (G.B. Morgagni, 1682-1771, итальянский анатом). Правосторонняя парастернальная грыжа.
Харрингтона грыжа (S. W. Harrington, 1889-1975, американский хирург). Антральная грыжа пищеводного отверстия диафрагмы (типы 1 и 2).
Ценкера дивертикул (F.A. Zenker, 1825-1898, немецкий патолог; синоним ценкеровский дивертикул) — мешковидный дивертикул глоточного конца пищевода, образующийся сначала на его задней стенке, а затем распространяющийся и на боковую. В начале заболевания — глоточные парестезии, перемежающаяся дисфагия, сухой кашель. С увеличением дивертикула в нем происходит задержка пищи, урчание при приеме воды. Мешок сдавливает пищевод, усиливается дисфагия, часты аспирационные пневмонии.
Эпонимные симптомы/синдромы, связанные с патологией кишечника
Алапи симптом (Alapy). Отсутствие или незначительное напряжение брюшной стенки при инвагинации кишечника.
Альвареса синдром (W.C. Alvarez, 1884-1978, американский врач, описан в 1949 г.; синонимы: псевдоилеус; истерическое вздутие живота). Преходящее вздутие живота нейрогенной природы. Чаще наблюдается у истеричных или психопатичных женщин.
Бувре признак (1) (L. Bouveret, 1850-1929, французский врач) — выпячивание в области проекции на переднюю брюшную стенку места перехода подвздошной кишки в слепую, наблюдаемое при непроходимости толстой кишки.
Бувре признак (2) (L. Bouveret; синоним Куссмауля симптом, Adolf Kußmaul, 1822-1902, немецкий терапевт) — периодическое выбухание брюшной стенки в надчревной области и левом подреберье при сужении привратника, обусловленное усиленной перистальтикой желудка.
Вербрайка синдром (J.R. Verbryke, род. в 1885 г., американский врач; синоним синдром печеночного перегиба ободочной кишки) — боль и чувство натяжения в подложечной области в сочетании с диспептическими явлениями при наличии сращений желчного пузыря с печеночным углом ободочной кишки.
Вильмса симптом падающей капли (М. Wilms, 1867-1918, немецкий хирург и онколог) — звук падающей капли жидкости, определяющийся аускультативно на фоне шумов перистальтики при непроходимости кишечника.
Гарднера синдром (Е.J. Gardner, 1909-1989, американский врач-генетик) — наследственная болезнь, характеризующаяся множественным полипозом прямой и ободочной кишок в сочетании с доброкачественными опухолями, чаще костей и кожи (остеомы, фибромы, липомы); наследуется по аутосомно-доминантному типу.
Гейбнер-гертеровская болезнь (O.J.L. Heubner, 1843-1926, немецкий педиатр; С.A. Herter, 1865-1910, американский врач и фармаколог; синоним Ги — Гертера — Гейбнера болезнь) — целиакия.
Данса симптом (J. В. H. Dance, 1797-1832, французский врач) — западение брюшной стенки в правой подвздошной области при илеоцекальной инвагинации.
Жанбона синдром (М. Janbon, современный французский терапевт; синоним syndromus choleriformis, enteritis choleriformis). Описан как гастроинтестинальная симптоматика после лечения окситетрациклином. Патогенез заключается в уничтожении антибиотиками физиологической бактериальной флоры кишечника, что способствует развитию патогенной, устойчивой к антибиотикам.
Ирасека — Цюльцера — Уилсона синдром (A. Jirasek, 1880-1960, чехословацкий хирург; W.W. Zuelzer, 1909-1987, американский педиатр; J.L. Wilson, американский педиатр) — аганглиоз толстой кишки врожденный сегментарный. Патоморфологическая форма болезни Гиршспрунга, при которой в толстой кишке имеются одна или две аганглионарные зоны с нормальным участком кишки между ними; при этом аганглиоз не распространяется на прямую кишку.
Кантора симптом (М.О. Cantor, род. в 1907 г., американский хирург) — нитевидные тени в дефектах наполнения кишки; рентгенологический признак колита и регионарного илеита.
Карно симптом (M.O. Carnot) — боль в эпигастральной области, возникающая при резком разгибании туловища. Бывает при спаечной болезни.
Кенига синдром (F. Konig, 1832-1910, немецкий хирург) — сочетание приступов коликообразных болей в животе, метеоризма, чередования запоров и поносов, урчания при пальпации правой подвздошной ямки, наблюдающееся при хронической непроходимости кишечника в области перехода подвздошной кишки в слепую.
Клойбера симптом (Н. Kloiber, немецкий рентгенолог; синоним Клойбера чаши) — наличие на рентгенограмме живота (при вертикальном положении больного) теней, напоминающих чаши с жидкостью; признак скопления жидкости и газа в кишечнике при его непроходимости.
Кронкхайта — Канада синдром (L.М. Cronkhite, род. в 1919 г., американский врач; W.J. Canada, современный американский рентгенолог) — облысение, атрофия ногтей и гиперпигментация кожи при семейном полипозе органов пищеварительного тракта.
Кюсса синдром (G.Е. Kuss, 1877-1967, французский хирург) — хроническая частичная непроходимость кишечника, обусловленная наличием спаек в области малого таза, например при хроническом сальпингите.
Лобри — Сулля синдром (Ch. Laubry, 1872-1941, французский врач; P.L.J. Soulle, 1903-1960, франц. врач) — сочетание избыточного содержания газа в желудке, метеоризма и высокого стояния правого купола диафрагмы при ишемической болезни сердца, обусловленное рефлекторной гипокинезией пищеварительного тракта.
Мачеллы — Дворкена — Биля симптом (T.E. Machella, F.J. Dworken, H.J. Biel; 1952). Синоним: симптом селезеночного угла. Сильная боль в левой половине живота, вызванная растяжением газами селезеночного угла толстой кишки. Облегчение наступает после опорожнения кишечника и отхождения газов. См. Пайра болезнь, синдром.
Матье симптом (A. Mathieu, 1855-1917, французский врач) — шум плеска в пупочной области при толчкообразной пальпации; признак непроходимости кишечника.
Меккеля дивертикул (J.F. Meckel junior, 1781-1833, немецкий анатом). Врожденный дивертикул подвздошной кишки. Правило двоек: 2 дюйма длиной, в 2 футах от илеоцекального клапана (баугиниевой заслонки), у 2% населения.
Образцова признак (В.П. Образцов, 1849-1920, отечественный терапевт) — шум плеска при пальпации слепой кишки; признак хронического колита.
Обуховской больницы симптом — баллонообразное расширение ампулы прямой кишки, определяемое пальцевым исследованием; признак заворота сигмовидной кишки.
Пайра болезнь, синдром (Erwin Payr, австрогерманский хирург, 1871-1946; синонимы: синдром селезеночного изгиба, flexura lienalis syndrome, splenic flexure syndrome). Первично описана как запоры, обусловленные перегибом и сращением поперечной и нисходящей ободочной кишок («двустволка»). Разнообразная симптоматика (в т. ч. кардиалгии) связана с скоплением газа в области изгиба. Одни считают вариантом СРК (облегчение после опорожнения кишечника и отхождения газов), другие - самостоятельной патологией. Иногда называют также синдромом Мачеллы-Дворкена-Била.
Пиулахса — Хедериха (Пиулакса - Эдерика) болезнь, синдром (испанские врачи P. Piulachs, H. Hederich; синоним: тимпанит при синдроме долихомегаколона, tympanites in dolichomegacolon syndrome). Острое паралитическое расширение толстой кишки (без механической непроходимости). Симптомы: резкий метеоризм и боль в животе. Рентгенологически обнаруживают долихомегаколон.
Протопопова синдром (В.П. Протопопов, 1880-1957, отечественный психиатр; синоним Протопопова триада) — сочетание тахикардии, мидриаза (расширения зрачка) и спастического запора, наблюдающееся при депрессиях.
Рапунцель синдром (описан E.D. Vaughan, J.L. Sawyers и H.W. Scott в 1968 г.). Закупорка кишок, вызванная систематическим проглатыванием волос. В кишках больного образуются трихобезоары. Может потребовать хирургического вмешательства. Наблюдается при психопатиях, шизофрении, эпилепсии, олигофрении, преимущественно в детском возрасте. Рапунцель (Rapunzel) - персонаж одноименной сказки братьев Гримм, девушка с длинными косами.
Сейнта синдром (Ch.F.М. Saint, совр. южноафриканский патолог; синонимы: Сейнта триада, Сена синдром — нрк*, Сента синдром — нрк*) — сочетание грыжи пищеводного отверстия диафрагмы, желчнокаменной болезни и дивертикулеза толстой кишки.
Тавеля болезнь (Е. Tavevl, швейцарский хирург) — периколит после аппендэктомии, характеризующийся образованием спаек и сужением толстой кишки, лихорадкой и расстройствами функции кишечника.
Miserere! (помилосердствуй!) от начала католической молитвы "miserere mei" - помилуй меня (Боже), так по-старому называлась каловая рвота (copremesis) при непроходимости кишечника.
Cиндром Шарпа. Причины, симптомы и лечение
Среди известных и описанных к настоящему времени человеческих болезней особую группу составляют воспалительные заболевания соединительной ткани. В отношении такой патологии, ее сложного этиопатогенеза и возможных путей радикального излечения на сегодняшний день остаются вопросы, однако исследования продолжаются по всему миру, и ревматология, - а именно эта медицинская дисциплина занимается такого рода заболеваниями, - уже сегодня находит эффективные способы обеспечения нормальной продолжительности жизни больных с сохранением приемлемого ее качества.
Вместе с тем, принципиальной этиопатогенетической терапии к настоящему времени нет, как не было ее во времена Гиппократа и Галена, которым ревматическая патология уже была хорошо известна.
Одна из главных сложностей заключается в том, что соединительная ткань представлена в самых разных зонах, органах и системах организма, поэтому ревматические болезни сразу приобретают генерализованный, тотальный характер.
Синдром Шарпа, часто обозначаемый аббревиатурой СЗСТ (смешанное заболевание соединительной ткани) упоминался и изучался ревматологами достаточно давно, однако в качестве самостоятельной болезни был описан лишь в начале 1970-х годов, - когда были выделены иммунологические корреляты и диагностические критерии этого сложного во всех отношениях, полисиндромного заболевания.
Средний возраст манифестации составляет около 37 лет, причем среди заболевающих, согласно статистическим данным, женщин вчетверо больше, чем мужчин.
2. Причины
Синдром Шарпа является классическим аутоиммунным заболеванием. Согласно существующим представлениям, пусковой механизм кроется в неблагоприятном сочетании нескольких факторов, а именно врожденной предрасположенности, специфического гормонального дисбаланса и внешних вредоносных воздействий, которыми, в свою очередь, могут выступать психоэмоциональные потрясения, резкие переохлаждения и особенно вирусные инфекции. Под влиянием этой комбинации генетических, провоцирующих и триггерных факторов извращаются защитные механизмы - начинается аутоиммунная атака на собственные клетки, что и приводит к формированию характерной полиморфной клинической картины.
3. Симптомы и диагностика
Следует отметить, что синдром Шарпа потому и называют смешанным соединительнотканным заболеванием, что его клинические проявления чрезвычайно разнообразны, но, вместе с тем, неспецифичны, присущи многим другим заболеваниям. Клиника включает кожные, мышечные, суставные, висцеральные (обусловленные поражением внутренних органов) симптомы.
Так, отмечаются артриты, отеки кистей, выраженные суставно-мышечные боли, мышечная слабость; примерно в каждом третьем случае выявляются изменения костных тканей. У большинства больных (до 85%) развивается синдром Рейно - грубые нарушения кровообращения в конечных фалангах пальцев рук. Достаточно типичным является сочетание симптомов, характерных для склеродермии и системной красной волчанки. Во многих случаях обнаруживаются телеангиэктазии (сосудистые «сеточки», «звездочки» и т.д.), участки повышенной или, наоборот, пониженной пигментации на коже. Со стороны внутренних органов - поражаются пищевод, легкие, структуры миокарда; иногда отмечается увеличение селезенки и/или печени. У 10% пациентов диагностируют гломерулонефрит, примерно у половины - вторичное поражение слюнных и слезных желез (синдром Шегрена).
Диагноз СЗСТ устанавливается на основании общепринятых клинических критериев, проработанных достаточно четко, и лабораторных данных - общеклинических, биохимических и иммунологических анализов крови, а также гистологического исследования мышечных тканей (биопсия).
4. Лечение
Терапевтическая стратегия вырабатывается в соответствии с тем, какая именно симптоматика доминирует в клинической картине, каковы анамнез и динамика. Ведущее значение имеет гормональная терапия кортикостероидными препаратами; в легких случаях, однако, удается добиться хорошего эффекта применением нестероидных противовоспалительных средств.
Наиболее упорными, как правило, являются симптомы поражения кожи, органов дыхания и желудочно-кишечного тракта.
При лечении сложных, персистирующих, длительно и тяжело протекающих форм СЗСТ приходится прибегать к лечению иммуносупрессорами, однако серьезные осложнения со стороны сердца, центральной нервной системы, легких и ЖКТ примерно в 6-7% приводят к летальному исходу.
Наряду с этим, в литературе СЗСТ описывается как одно из немногих аутоиммунных заболеваний, которое в целом характеризуется относительно благоприятным прогнозом, хорошей реактивностью к терапии и возможностью сохранить удовлетворительное качество жизни пациента.
Заболевания Жалобы и симптомы- Скованность в суставах
- Боли в суставах и позвоночнике
- Боли в сердце, нарушения сердечного ритма
- Припухлость суставов, отеки
- Подкожные уплотнения («узелки») в области суставов
- Частые ангины и вирусные заболевания
- Длительное повышение температуры, общее недомогание
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика- Ревмапробы (С-реактивный белок, АСЛ-О, ревматоидный фактор)
- Рентгенография суставов
- Биохимический анализ крови
- Консультация врача ревматолога от 5000 рублей
- Ревматоидный фактор - 500 р.
- С-реактивный белок - 500 р.
- Антистрептолизин-О (АСЛ-О) - 500 р.
- Биохимический анализ крови (стандартная, 10 показателей) - 2470 р.
- Биохимический анализ крови (расширенаяая, 14 показателей) - 3565 р.
- Общий анализ крови - 675 р.
- Рентгенография суставов - от 2000 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Болезнь Шейермана-Мау ( Юношеский кифоз )
Болезнь Шейермана-Мау - это заболевание, при котором наблюдается прогрессирующее кифотическое искривление позвоночного столба. Возникает в пубертатном возрасте, одинаково часто встречается у мальчиков и девочек. На ранних стадиях симптоматика стертая. В последующем появляются боли и видимая деформация позвоночника - сутулая круглая спина, в тяжелых случаях возможен горб. В отдельных случаях развиваются неврологические осложнения. Для подтверждения диагноза выполняют рентгенографию, КТ и МРТ. Лечение обычно консервативное, при тяжелых деформациях проводятся хирургические вмешательства.
МКБ-10
Общие сведения
Причины
Точные причины болезни Шейермана-Мау неизвестны. Большинство специалистов считают, что существует генетическая предрасположенность к развитию этого заболевания. Наряду с этим, в качестве пусковых моментов рассматриваются травмы в период интенсивного роста, остеопороз позвонков, избыточное развитие костной ткани в заднем отделе позвонков, некроз замыкательных пластинок позвонков и нарушение развития мышц спины. Предрасполагающим фактором являются неравномерные сдвиги гормонального баланса и обмена веществ в пубертатном периоде.
Патанатомия
Человеческий позвоночник имеет четыре естественных изгиба: поясничный и шейный отделы изогнуты вперед (лордозы), крестцовый и грудной - назад (кифозы). Эти изгибы появились в результате приспособления к вертикальному положению тела. Они превращают позвоночник в своеобразную пружину и позволяют ему без вреда переносить разнообразные динамические и статические нагрузки. Углы изгибов в норме составляют 20-40 градусов. Позвоночник состоит из множества отдельных костей (позвонков), между которыми расположены эластичные межпозвонковые диски. Позвонки состоят из тела, дужки и отростков. Массивное тело берет на себя нагрузку, дужка участвует в образовании позвоночного канала, а отростки соединяют позвонки между собой.
В норме тела позвонков имеют почти прямоугольную форму, их задние и передние отделы примерно равны по высоте. При болезни Шейермана-Мау несколько грудных позвонков уменьшаются по высоте в передних отделах, приобретают клиновидную форму. Угол грудного изгиба увеличивается до 45-75 градусов. Спина становится круглой. Нагрузка на позвоночник перераспределяется. Ткань межпозвонкового диска «продавливает» замыкательную пластинку и выпячивается в тело ниже- или вышележащего позвонка, образуются грыжи Шморля. Связки, удерживающие позвонки, компенсаторно утолщаются, что еще больше затрудняет восстановление и дальнейший нормальный рост позвонков. Форма грудной клетки меняется, что может приводить к сдавливанию внутренних органов.
Классификация
В травматологии и ортопедии различают следующие стадии болезни Шейермана-Мау:
С учетом уровня поражения различают:
- Грудную форму. Выявляется поражение нижних и средних грудных позвонков.
- Пояснично-грудную форму. Поражаются верхние поясничные и нижние грудные позвонки.
Симптомы
Первые проявления болезни Шейермана-Мау появляются в период полового созревания. Как правило, пациент в этот период жалоб не предъявляет. Патология обнаруживается случайно, когда родители замечают, что ребенок начал сутулиться и у него ухудшилась осанка. Примерно в это время больной начинает отмечать неприятные ощущения в спине, возникающие после продолжительного пребывания в положении сидя. Иногда возникают неинтенсивные боли между лопатками. Подвижность позвоночника постепенно ограничивается.
Со временем деформация позвоночника становится все более заметной. Возникает выраженная сутулость, в тяжелых случаях образуется горб. Интенсивность болевого синдрома возрастает, ребенок отмечает постоянную тяжесть и быструю утомляемость спины при нагрузках. Боли усиливаются под вечер и при поднятии тяжестей. При значительном искривлении позвоночника возможно нарушение функций легких и сердца. В отдельных случаях возникает подострое или острое сдавление спинного мозга, сопровождающееся парестезиями, нарушениями чувствительности и движений конечностей.
Диагностика
Врач опрашивает пациента с подозрением на болезнь Шейермана-Мау, выясняя жалобы, историю развития патологии и семейный анамнез (были ли случаи заболевания в семье). Ведущим методом инструментальной диагностики является рентгенография позвоночника. На рентгенограммах определяется характерная картина: увеличение угла грудного кифоза более 45 градусов, клиновидная деформация трех и более грудных позвонков и грыжи Шморля. Для выявления неврологических нарушений назначают консультацию невролога. При наличии таких нарушений пациента направляют на МРТ позвоночника и КТ позвоночника для более точной оценки состояния костных и мягкотканных структур. Также может быть назначена электромиография. Межпозвонковая грыжа является показанием к консультации нейрохирурга. При подозрении на нарушения функции органов грудной клетки необходима консультация пульмонолога и кардиолога.
Лечение болезни Шейермана-Мау
Лечением занимаются врачи-ортопеды и вертебрологи. Терапия длительная, комплексная, включает в себя ЛФК, массаж и физиотерапевтические мероприятия. При этом решающее значение в восстановлении нормальной осанки имеет специальная лечебная гимнастика. В течение первых 2-3 месяцев упражнения нужно делать ежедневно, в последующем - через день. Выполнение комплекса упражнений занимает от 40 мин. до 1,5 часов. Необходимо помнить, что при нерегулярных занятиях лечебный эффект резко снижается.
ЛФК для устранения кифоза и восстановления осанки включает в себя 5 блоков: укрепление мышц грудного отдела позвоночника, укрепление мышц ягодиц, расслабление мышц поясницы и шеи (при кифозе эти мышцы постоянно находятся в состоянии повышенного тонуса), растяжение грудных мышц, дыхательные упражнения. Занятия обычной физкультурой также полезны, однако физическая активность должна быть целенаправленной, продуманной с учетом противопоказаний и возможных последствий.
Так, при болезни Шейермана-Мау противопоказаны занятия с отягощениями более 3 кг для женщин и более 5 кг для мужчин. Не рекомендуется накачивать грудные мышцы, поскольку они начинают «стягивать» плечи вперед. Нельзя заниматься «прыжковыми» видами спорта (баскетбол, волейбол, прыжки в длину и т. д.), поскольку интенсивная одномоментная нагрузка на позвоночник может спровоцировать образование грыж Шморля. Плавание полезно при правильной технике (когда задействуются мышцы не только груди, но и спины), поэтому лучше взять несколько уроков у инструктора.
Кроме того, пациентам с болезнью Шейермана-Мау рекомендуют подобрать правильную мебель для работы, сна и отдыха. Иногда необходимо носить корсет. Медикаментозное лечение обычно не требуется. Прием препаратов для укрепления скелета (кальцитонин) показан в крайних случаях - при выраженной деформации позвонков и крупных грыжах Шморля. Нужно учитывать, что подобные препараты имеют достаточно большой список противопоказаний (в том числе по возрасту), могут провоцировать кальцификацию связок и образование камней в почках, поэтому их следует принимать только по назначению врача.
Показаниями к хирургическим вмешательствам при болезни Шейермана-Мау являются угол кифоза более 75 градусов, стойкие боли, нарушение работы органов дыхания и кровообращения. В ходе операции в позвонки имплантируются металлические конструкции (винты, крючки), позволяющие выравнивать позвоночник при помощи специальных стержней.
1. Болезнь Шейермана. Клинические рекомендации/ Общероссийская общественная организация Ассоциация травматологов-ортопедов России - 2015
Cиндром Шарпа
Смешанное заболевание соединительной ткани (СЗСТ), описанное в качестве самостоятельной ревматической болезни сравнительно недавно в соответствии с классическими представлениями адептов его нозологической самостоятельности характеризуется комбинацией клинических признаков, свойственных СКВ, системной склеродермии, РА и дерматомиозиту в сочетании с высоким титром антител к ядерному рибонуклеопротеиду в сыворотке крови. Авторы первых описаний этой болезни подчеркивали также, что к ее характерным чертам могут быть отнесены редкость поражения почек, эффективность лечения кортикостероидами и в целом относительно благоприятный прогноз.
Хотя сочетанные формы перечисленных выше заболеваний серьезно анализировались задолго до соответствующих работ G. Sharp, своеобразием подхода этого автора явился приоритет иммунологических критериев. По существу исходным основанием для выделения СЗСТ в качестве самостоятельной единицы послужило не столько сочетание клинических симптомов различных ДБСТ, сколько частое обнаружение у соответствующих больных антител к конкретному ядерному рибонуклеопротеиду (яРНП), обладающему антигенными свойствами, разрушаемому РНКазой и обнаруживаемому в солевом экстракте вилочковой железы. В литературе он часто описывается также под названием растворимый ядерный антиген, или Мо-антиген. Необходимо подчеркнуть, что определение антител к яРНП требует высокой иммунологической квалификации, поскольку до проведения анализа необходимо отделение яРНП от остальных антигенов, содержащихся в экстракте вилочковой железы. В данном экстракте содержится более 15 антигенов, 6 из них имеют большое значение для ревматологии, встречаясь при названных ревматических заболеваниях со значительной частотой (не ниже 20%), что было подтверждено проверочными исследованиями в различных исследовательских центрах.
Конкретное определение антител к яРНП проводится различными методиками - иммунофлюоресценцией, гемагглютинацией и контриммуноэлектрофорезом.
В первых публикациях сообщалось, что антитела к яРНП являются специфическим лабораторным симптомом СЗСТ, позволяя легко ориентироваться в диагнозе. Указывалось, в частности, что эти антитела не только обнаруживали почти у 100% больных СЗСТ, но и отсутствовали они в 398 из 400 контрольных сывороток. Последующие наблюдения, однако, опровергли представления о СЗСТ как о единственном ревматическом заболевании, диагноз которого может быть поставлен с помощью одного иммунологического показателя. В современных руководствах по ревматическим болезням СЗСТ выступает в основном как клиническое понятие с характерными, но отнюдь не специфическими иммунологическими особенностями.
СЗСТ чаще возникает у лиц старше 30 лет (средний возраст около 37 лет). Женщины болеют в 4 раза чаще мужчин. В соответствии с названием обращает внимание множественность и разнообразие симптоматики.
Симптомы Cиндрома Шарпа:
Первыми признаками СЗСТ чаще всего бывают умеренно выраженный синдром Рейно, боль в суставах и мышцах, плотный отек кистей рук, артриты, субфебрильная температура, общее недомогание в сочетании с гипергаммаглобулинемией, увеличением СОЭ и появлением в сыворотке антинуклеарного фактора с крапчатым типом свечения. В дальнейшем клиническая картина заболевания продолжает постепенно развиваться и достигает большей определенности, позволяющей высказать правильные предположения относительно диагноза и провести соответствующие лабораторные исследования (прежде всего определение антител к яРНП).
Поражение суставов. Артралгии встречаются практически у всех больных СЗСТ, а истинные артриты - более чем у половины. В большинстве случаев отмечаются симметричные артриты проксимальных межфаланговых, пястно-фаланговых, лучезапястных, коленных и локтевых суставов. Поражение позвоночника и крестцово-подвздошных суставов практически всегда отсутствует. Артриты склонны к хроническому рецидивирующему течению, но в целом оказываются менее тяжелыми, чем при РА. Серьезные деформации встречаются относительно редко, хотя у ряда больных рентгенологически отмечаются остеопороз и небольшие эрозии, иногда асимметричные. Сходство с истинным РА в подобных случаях усугубляется тем обстоятельством, что у большинства больных СЗСТ в крови обнаруживают РФ.
Для поражения мышц у больных СЗСТ характерна слабость в проксимальных отделах конечностей в сочетании со спонтанной или пальпаторной болезненностью либо без нее. Эти явления встречаются приблизительно у половины больных. В сыворотке крови может быть повышение уровня креатинфосфокиназы и альдолазы. Электромиограмма в подобных случаях типична для воспалительных миопатий; при биопсии обнаруживают дегенеративные изменения мышечных волокон, интерстициальную и периваскулярную инфильтрацию лимфоцитами и плазматическими клетками, отложения IgG и IgM в тканях мышц. При максимальной выраженности этих изменений с некрозом мышечных волокон и участками их регенерации гистологическая картина неотличима от таковой при классическом дерматомиозите.
Синдром Рейно нередко бывает первым признаком СЗСТ. У отдельных больных он протекает очень тяжело и приводит к гангрене пальцев. В редких случаях синдром Рейно сочетается с признаками васкулита пальцев («дигитальный васкулит»), что проявляется мелкими точечными кровоизлияниями вокруг ногтей и на подушечках пальцев, неотличимыми от таковых при РА.
Во многих исследованиях подчеркивается частое сочетание синдрома Рейно с наличием антител к яРНП. Даже при изолированном («идиопатическом») синдроме Рейно эти антитела обнаруживают почти у 30% больных. Отдельные авторы высказывали предположение, что в подобных случаях имеет место ранняя стадия СЗСТ, но доказательств подобной точки зрения не представлено.
Изменения кожи. Приблизительно у 70% больных СЗСТ отмечается отечность кистей рук, в связи с чем пальцы имеют вид утолщенных и иногда несколько суживающихся к концу. Кожа при этом напряжена и утолщена; при ее биопсии обнаруживают увеличение количества коллагена и отек. Подобные изменения, весьма напоминающие склеродермические, могут достигать значительной выраженности, но тем не менее диффузный склероз кожи, ее сращивание с подлежащими тканями, образование фиброзных контрактур и кальциноз мягких тканей наблюдаются редко. Столь же редки типичные для классической склеродермии ишемические некрозы и изъязвления кончиков пальцев. Весьма часты (до 40%) хронические, сопровождающиеся негрубым рубцеванием высыпания типа дискоидной красной волчанки, а также не оставляющая рубцов диффузная эритематозная сыпь (в том числе на лице), напоминающая таковую при СКВ. Аналогичным образом, эритематозные пятна над пястно-фаланговыми и проке имальными межфаланговыми суставами и особенно фиолетовая отечность век по существу тождественны соответствующим изменениям кожи при дерматомиозите. К менее частой кожной патологии, наблюдавшейся у больных СЗСТ, относятся очаги гипер или гипопигментации, телеангиэктазии на лице и кистях рук (в том числе вокруг ногтевого ложа), диффузное облысение.
Почечная патология. Создатели концепции СЗСТ считают, что почки при этом заболевании поражаются редко (около 10%), а в случае развития почечных изменений они не выражены. С помощью биопсии устанавливают обычно мезангиальные пролиферативные изменения или мембранознопролиферативный нефрит. R. Bennett и В. Spargo предположили, что именно преобладание мембранозной нефропатии является причиной относительно хорошего прогноза больных СЗСТ с поражением почек, поскольку и при СКВ мембранозный нефрит отличается сравнительно благоприятным течением. Тем не менее известны описания больных СЗСТ, умерших от прогрессирующей почечной недостаточности.
Поражения легких редко имеют клиническое значение, хотя при целенаправленном исследовании устанавливают у большинства больных такие функциональные нарушения, как снижение диффузионной способности и уменьшение дыхательного объема. При рентгенографии нередко обнаруживают признаки интерстициальной пневмонии, экссудат в плевре и плевральные спайки. Выраженность этих изменений обычно весьма скромная, и лишь у отдельных больных легочные проявления с характерными жалобами (кашель, одышка) выступают на первый план. Считают, что их основой является фиброзирующий альвеолит.
Нарушения сердечной деятельности встречаются реже, чем легочная патология. Наиболее серьезное из них - экссудативный перикардит, который у ряда больных трактуется неправильно (в частности, как вирусный). Описаны также миокардит, приводящий к недостаточности кровообращения, и недостаточность аортального клапана. При гистологическом исследовании сердца больных; не имевших при жизни клинических признаков кардиальной патологии, обнаруживали в ряде случаев участки некроза миокарда, интерстициальные и периваскулярные воспалительные инфильтраты, фиброз межуточной ткани, утолщение интимы и сужение просвета части мелких сосудов.
Пищеварительная система и органы брюшной полости. У 80% больных обнаружены функциональные расстройства пищевода, устанавливаемые с помощью специальных методов (в частности, эзофагоманометрии). Отмечено снижение перистальтики в нижних Уз пищевода, уменьшение давления верхнего и нижнего сфинктера. У большинства больных эти нарушения не имеют реального значения и не вызывают каких-либо жалоб, оставаясь лишь чисто инструментальным функциональным показателем.
Кишечник вовлекается в процесс редко. Снижается перистальтика, отмечаются коликообразные боли, вздутие, чередование поноса и запора, синдром недостаточного всасывания, т. е. симптомы, характерные для системной склеродермии. Известны случаи перфораций кишечника.
Возможно небольшое увеличение печени, но функции ее не нарушаются. Редко несколько увеличивается селезенка.
Другие клинические проявления. Среди прочих симптомов СЗСТ следует отметить прежде всего встречающуюся у 1/3 больных лимфаденопатию, которая в отдельных случаях бывает настолько выраженной, что симулирует злокачественную лимфому. Приблизительно у 10% больных отмечается невралгия тройничного нерва. В единичных случаях при СЗСТ обнаружены синдром Шегрена и тиреоидит Хашимото.
Диагностика Cиндрома Шарпа:
Сочетание симптомов, в разной степени свойственных различным ДБСТ, объясняет диагностические затруднения при распознавании СЗСТ. Первый диагноз часто бывает неправильным и определяется преобладающими клиническими признаками. Так, сочетание синдрома Рейно с отеком и утолщением кожи кистей рук, естественно, вызывает мысль о начале системной склеродермии. Слабость в проксимальных мышцах конечностей заставляет предполагать полимиозит (дерматомиозит), что представляется особенно обоснованным при одновременном наличии кожных поражений, прежде всего - отечности кожи век с фиолетовым оттенком. Плеврит, перикардит, артрит или артралгии, сопровождающиеся эритематозными кожными сыпями и лихорадкой, приводят к диагнозу СКВ. Хронический рецидивирующий симметричный полиартрит при одновременном обнаружении в сыворотке крови РФ может склонить врача к диагнозу РА.
Принципы дифференциальной диагностики СЗСТ демонстрирует сравнительную частоту важнейших симптомов при СЗСТ и клинически близких болезнях. Так, СЗСТ отличается от СКВ высокой частотой синдрома Рейно, отечности кистей рук, миозита, снижения перистальтики пищевода, поражения легких и, напротив, низкой частотой тяжелого поражения почек и ЦНС, LE-клеток, антител к нативной ДНК и Sm, гипокомплементемии. Основные отличия СЗСТ от системной склеродермии - значительная частота артритов, миозита, лимфаденопатии, лейкопении, гипергаммаглобулинемии и большая редкость диффузного склерозирования кожи. По сравнению с полимиозитом СЗСТ в гораздо большей степени, свойственны синдром Рейно, артрит, отек кистей рук, поражение легких, лимфаденопатия, лейкопения и гиперглобулинемия. Предположение о возможном СЗСТ должно быть обсуждено в тех случаях, когда свойственные ему и рассмотренные выше симптомы возникают у больных, заболевание которых трактовалось ранее как СКВ, склеродермия, полимиозит, синдром Шегрена, хронический активный гепатит, васкулит, вирусный перикардит, синдром Верльгофа. Естественно, что в подобных ситуациях необходимо возможно быстрее определить антитела к РНП, наличие которых столь существенно для диагноза СЗСТ.
Лечение Cиндрома Шарпа:
К особенностям СЗСТ относится обычно благоприятное влияние кортикостероидов на основные проявления болезни. Легкие формы болезни часто удается успешно лечить малыми дозами преднизолона, а в ряде случаев - только НПВП. При тяжелых органных поражениях рекомендуются высокие начальные дозы преднизолона (до 1 мг/кг массы тела), которые в этих ситуациях дают особенно быстрый и полный эффект с возможностью уменьшения суточной дозы через относительно короткий период времени по сравнению с соответствующей тактикой при классических формах СКВ или системной склеродермии. Значительная положительная динамика артрита, миозита, серозита, кожных сыпей, гепато и спленомегалии, лимфаденопатии, анемии и лейкопении, а также нормализация температуры тела достигается после начала адекватной гормональной терапии в короткие сроки (от нескольких дней до нескольких недель), после чего можно постепенно уменьшать дозу стероидов до небольшой поддерживающей или до полной отмены. G. Sharp (1981) отмечает, что в результате указанных подходов к лечению большинство больных могут вернуться к нормальному или почти нормальному образу жизни. Обострения болезни, возникающие у некоторых больных после отмены кортикостероидов, обычно хорошо реагируют на возобновление гормональной терапии (иногда в несколько более высокой дозе). Хуже всего поддаются терапии «склеродермоподобные» черты СЗСТ (индурация кожи, нарушения диффузионной способности легких и снижение перистальтики пищевода), хотя на ранних стадиях болезни эти проявления также могут уменьшаться.
Недостаточно четкое обратное развитие основных симптомов СЗСТ после назначения кортикостероидов является основанием для включения в терапию на длительный срок иммунодепрессантов - азатиоприна, метотрексата или циклофосфамида.
Прогноз
СЗСТ считается относительно благоприятным. По данным J. Wolfe и соавт., обобщивших наблюдения за более чем 300 больными с длительностью болезни от 1 года до 25 лет (средняя длительность 7 лет), летальность составила только 7%. Причинами смерти были почечная недостаточность, поражение легких, инфаркт миокарда, перфорация толстой кишки, кровоизлияние в мозг, инфекция. У ряда больных СЗСТ описаны стойкие ремиссии в течение нескольких лет не только на фоне небольших поддерживающих доз кортикостероидов, но и без них.
Имеются также скептические соображения по поводу благоприятного течения и прогноза СЗСТ. В частности, подчеркивается, что в большинстве работ материалы анализируются в основном ретроспективно. При таком подходе, естественно, оцениваются только выжившие больные, что заведомо завышает результат.
При сопоставлении больных собственно СКВ и больных СЗСТ с «волчаночными» чертами обращается внимание, что лучший прогноз во второй группе в действительности связан с редкостью тяжелого поражения почек у этих больных. В связи с этим высказывается предположение, что в основе более благоприятного прогноза СЗСТ лежат особенности аутоиммунизации ядерными компонентами, в результате чего возникают не патогенные для почек антитела к нативной ДНК (столь свойственные классической СКВ), а гораздо более инертные в данном отношении антитела к яРНК, присущие СЗСТ.
Р. Venables. считает, что представления о хорошем прогнозе и благоприятной реакции на терапию при СЗСТ не выдержали проверки временем. Подчеркивается, в частности, что само по себе наличие антител к яРНК у больных системной склеродермией, дерматомиозитом и даже СКВ не означает в отличие от прежних представлений более благоприятного течения соответствующих болезней по сравнению с больными без указанных антител.
В заключение следует признать, что, несмотря на множество публикаций о СЗСТ как о самостоятельной нозологической единице, этот вопрос не может считаться окончательно решенным. С течением времени критерии этой болезни, считавшиеся наиболее важными и четкими (обязательное наличие антител к яРНП, хорошая реакция на терапию, сравнительно малое поражение почек, благоприятный прогноз), оказываются не столь строгими. Примечательно, что диагноз СЗСТ, весьма частый в конце 70х и начале 80х годов, теперь становится скорее исключением, что указывает на имевшую место гипердиагностику. Имеется определенная тенденция к диагностированию той основной ДБСТ, симптомы которой преобладают. Тем не менее типичные по своим клиническим и иммунологическим проявлениям формы СЗСТ реально существуют (хотя и не столь часто). По-видимому, их следует рассматривать как один из относительно закономерных вариантов сочетанных форм ДБСТ.
К каким докторам следует обращаться если у Вас Cиндром Шарпа:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Cиндрома Шарпа, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:
- Этапы и техника ампутации пальца кисти, стопы
- Влияние мутации на функции белка. Примеры
- Дифференциальная диагностика бронхиальной астмы у детей
- Техника задней гастропексии по Hill. Методика задней гастропексии по Hill.
- Питание при хронической сердечно-сосудистой недостаточности. Лечебная физкультура при ХСН
