Синдром сухого глаза: причины, симптомы и лечение
Добавил пользователь Дмитрий К. Обновлено: 21.01.2026
Глаз человека ежедневно испытывает колоссальные нагрузки. С появлением компьютеров, ноутбуков, планшетов и смартфонов эта нагрузка увеличилась в несколько раз. Среди последствий, которыми расплатился человек за новые технологии - сухость глаз, ставшая бичом человечества и влекущая за собой и другие неприятности.
Что такое сухость глаз?
Каждый из нас хотя бы раз в жизни слышал это пугающее название - синдром сухого глаза. Но что это - знают немногие. Среди «счастливчиков», которые сталкивались с ощущением зуда и жжения в глазах - офисные сотрудники, работники IT-сферы, геймеры и вообще все любители посидеть подолгу в смартфоне, планшете или в ноутбуке. Синдром сухого глаза может возникнуть у тех, кто принимает некоторые лекарственные препараты, а также встречается и у людей с эндокринными заболеваниями. И конечно, в зоне риска оказываются пользователи контактных линз. Особенно линз старого поколения, выполненных из материалов, которые плохо удерживает влагу и неважно пропускают кислород.
Пройти диагностику сухого глаза на современном оборудовании вы можете в нашем салоне на Тишинке (м. Белорусская).


Главные симптомы, по которым можно заподозрить у себя недуг - это:
- Чувство засоренности, «песка в глазах»
- Жжение, тяжесть век
- Светобоязнь
- Покраснение глаз
И если первые признаки нарушения слезообмена в глазу вполне терпимы, то впоследствии все становится значительно серьезнее. Уже перестают помогать капли «натуральная слеза», с утра невозможно надеть контактные линзы, поскольку на любое вторжение в глаза слизистая тут же реагирует жжением и болью. Некоторые жалуются, что все перечисленные симптомы начинают заявлять о себе сразу после сна, хотя раньше дискомфорт ощущался только в конце долгого рабочего дня.
Почему возникает синдром сухого глаза
Нет единой причины развития сухости глаз, причинами является совокупность факторов. Если человек изо дня в день без перерыва работает за компьютером, то без сомнения можно прогнозировать развитие у него синдрома сухого глаза. Дело в том, что работа за монитором вызывает длительное зрительное напряжение и усталость, из-за чего мы реже моргаем. А ведь моргание - это природный механизм защиты наших глаз от пересыхания. По данным ученых, которые изучали этот вопрос, в среднем человек моргает 15 раз в минуту. А уткнувшись в компьютер или смартфон - всего 5 раз за минуту. В результате слезная пленка испаряется, роговица и конъюнктива не получают достаточно слезы для защиты и увлажнения.


Вопреки известной поговорке, слезная жидкость - это не вода, а целый набор полезных и важных веществ. Слезная пленка состоит из нескольких слоев, каждый из которых выполняет свою функцию. Слеза содержит лизоцим, который борется с вирусами и бактериями и не пропускает их через глаза в наш организм. А еще слизь, белки и углеводы. Удерживает слезную пленку на поверхности слизистой глаза особое вещество, вырабатываемое нашим организмом - липид олеамид. Все вместе эти компоненты слезы защищают, дезинфицируют, заживляют. Высыхая, глаз теряет защиту и становится уязвимым перед бактериями и вирусами.
Перечислим и другие возможные причины синдрома сухого глаза. Лекарства, которые изменяют гормональный фон и могут влиять на выработку слезы. Например, такой побочный эффект может возникать при приеме оральных контрацептивов. Уменьшение количества эстрогенов в организме женщины во время климакса также вызывает дискомфорт, связанный с пересыханием слезной пленки и сухостью глаз. Врачи нередко наблюдают синдром сухого глаза у людей больных сахарным диабетом, анемией, дерматитом. Течение этих болезней таково, что влияет на выработку слезы или истончает слезную пленку. Наличие глазных болезней, таких, как конъюнктивит, блефарит также приводит к появлению сухости.
Контактные линзы и синдром сухого глаза
Контактные линзы - это средства коррекции, которые надеваются непосредственно на глаз и могут влиять на состав и количество слезной жидкости. Все контактные линзы различаются по материалу, коэффициенту пропускания кислорода, по влагосодержанию. Последние разработки в области контактной коррекции позволили производителям создать уникальные полимерные материалы, которые настолько биосовместимы, что не вызывают негативных реакций у пользователей, не позволяют пересыхать слезной пленке. Такого результата удалось достичь за счет внедрения в материал особой увлажняющей матрицы, которые постепенно высвобождает молекулы влаги, предохраняя роговицу от пересыхания. Тонкий край линзы, практически 100-процентная кислородопроницаемость, однодневный режим ношения также играют в этом далеко не последнюю роль.


Причиной развития синдрома сухого глаза у носителей контактных линз могут стать несовместимость с материалом, а также растворы для дезинфекции и хранения. Многих пользователей контактных линз при покупке более современных средств останавливает вопрос цены. Конечно, линзы последнего поколения стоят дороже, но нужно ли экономить на здоровье глаз?
Важно обязательное соблюдение сроков замены контактных линз и гигиенических правил в целом. Только в этом случае контактные линзы не причинят дискомфорта, не вызовут сухости и не станут источником заражения болезнетворными микроорганизмами. Но если правила нарушаются, то контактные линзы из доброго друга, дарящего свободу и качественное зрение, превращаются в средство, которое усугубляет сухость глаз.
Увлажняющие средства
Главные препараты, с которых начинается лечение синдрома сухого глаза - это специальные увлажняющие капли.
Большинство производителей предлагают средства, которые используются и при сухости, и для облегчения манипуляций с линзами. В последнем случае речь идет не о недостатке выработки слезной жидкости, а о здоровых глазах. Например, чтобы снять линзу, которая слишком плотно сидит на роговице, достаточно закапать 1-2 капли «чистой слезы» и поморгать. Такие капли помогут и при легком ощущении сухости.
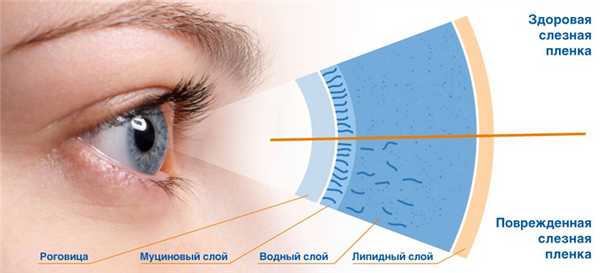
В случае возникновения синдрома сухого глаза нужны более эффективные препараты. Для того, чтобы их правильно назначить, необходимо знать, какая часть слезы нарушена. Слёзная плёнка состоит из 3 частей: муцинового слоя, водного слоя и липидного слоя. Муциновый слой, самый внутренний, продуцируют бокаловидные клетки эпителия. Он отвечает за сохранение гидрофильности роговицы (наружной оболочки глаза, выполняющей оптическую и защитную функцию). Водянистый слой продуцируют добавочные слёзные железы. Он обеспечивает питательную и антибактериальную функцию. Наружный слой, липидный, вырабатывается мейбомиевыми железами, предохраняет водный слой от высыхания и обеспечивает стабильность слёзной плёнки. В нашем салоне на Тишинке можно провести диагностику сухого глаза (мейбография, TF-скан, R-скан), которая позволит оценить состояние слоев слёзной плёнки и назначить адекватное лечение.


Капли для глаз от усталости и сухости
Как правило, все увлажняющие средства содержат в составе гиалуроновую кислоту, которая известна своими влагоудерживающими, увлажняющими и восстанавливающими свойствами. В увлажняющих каплях для ежедневного использования она может содержаться в легкой концентрации. Тогда как в средствах для лечения синдрома сухого глаза этот компонент находится в большем объеме.
В дополнение к гиалуроновой кислоте производители добавляют в капли витамины, экстракты лекарственных растений, специальные смазывающие вещества.
Если пока нет возможности провести обследование, наши советы помогут вам выбрать средства первой помощи глазам. В ОПТИК СИТИ продается, например, линейка препаратов VISMED, представленная как во флаконах, так и в одноразовых капельницах-тюбиках. Последние удобно брать с собой в поездку или на работу: тюбик содержит 20 мг раствора, а после использования его можно просто выбросить. Но самое главное их преимущество - полное отсутствие консерванта! Разные капли VISMED отличаются концентрацией гиалуроновой кислоты и назначаются врачом для каждого пациента индивидуально, в зависимости от сложности заболевания.


Отлично зарекомендовали себя в лечение и профилактике синдрома сухого глаза торговая марка СТИЛЛАВИТ и растворы серии КОМОД. Особые запатентованные контейнеры КОМОД герметичны и не пропускают воздух. Поэтому раствор остается стерильным долгое время и не нуждается в консервантах, которые могут вызывать аллергические реакции. В некоторые капли КОМОД добавляются гепарин и глицерол. Первый усиливает увлажняющее действие гиалуроновой кислоты, а второй смазывает роговицу и веко, чтобы избавить от ощущения инородного тела в глазу.
В сложных случаях, когда увлажняющих капель уже недостаточно, офтальмолог может назначить специальные мази, например, ВитА-Пос. Как правило, эти лекарства имеют гелеобразную структуру, содержащий все ту же гиалуроновую кислоту и витамин А. Но из-за более плотной консистенции гель дольше удерживается на поверхности глаза. ВитА-Пос закладывается за веко перед сном. Поэтому лечебное действие лекарства продолжается всю ночь. Оно заживляет микротравмы роговицы, способствует выработке слезы.
Цена всех увлажняющих препаратов варьируется от 500 до 1000 рублей.
Что еще помогает в борьбе с сухостью
Врачи считают непременным условием в лечение сухости глаз - внимательное отношение к режиму работу за компьютером, смартфоном, планшетом. Не допускается многочасовой зрительный режим без перерывов. Такая концентрация внимания на ярком экране не только мешает естественному увлажнению глаз с помощью слезы, но может привести к прогрессированию близорукости или дальнозоркости - нарушениям зрения, при которых без очков и контактных линз уже будет не обойтись. Специалисты советуют отрываться от экрана каждый час на 10-15 минут.
Походите по комнате, посмотрите в окно, сделайте легкую зарядку, чтобы размять мышцы, сбросить усталость. Недопустимо работать за ярким экраном в темноте, без дополнительно освещения. В этом случае зрительное напряжение и усталость увеличиваются, человек реже моргает и - здравствуй, синдром сухого глаза! Для наших глаз полезны длительные прогулки на свежем воздухе, естественное освещение, физкультура, активный отдых и, конечно, правильное питание. Достаточное потребление воды тоже играет важную роль для восстановления слезной пленки. Одним словом, все то, о чем мы знаем, но не всегда выполняем. Помните, что здоровое зрение и ясный взгляд начинаются именно с заботы о себе и своем организме.

Подпишитесь и узнайте от наших врачей офтальмологов, что еще можно применить от синдрома сухого глаза
СИНДРОМ СУХОГО ГЛАЗА
Синдром сухого глаза (ССГ, ксерофтальмия) — это воспалительное заболевание, которое вызывается патологиями в работе слезных желез. Чтобы вылечить синдром сухого глаза, необходимо применить комплекс терапевтических средств.
В клинике Элит Плюс предлагаются современные методы лечения, терапия с помощью последних достижений ортокератологии и зарубежных медикаментов. Клиника находится в Москве, принимает взрослых пациентов и детей.
Синдром сухого глаза: что это такое
В синдром сухого глаза входит комплекс симптомов, их объединяет ксероза (ощущение сухости), вызванная неправильной работой слезных каналов и протоков. Отсутствие увлажнения не только вызывает физический дискомфорт, но также ведет к развитию ряда сопутствующих болезней.
Синдром сухого глаза в справочнике МКБ находится под номером Н-04.1. Слезы необходимы человеческому глазу для нормальной работы. Почти половина офтальмологических проблем в мире связана именно с синдромом сухого глаза. Болезнь становится частым спутником офисных работников, людей старше 40 лет. С развитием цифровых технологий и распространением смартфонов, компьютеров, ксерофтальмией начинают страдать люди все более молодого возраста.
Согласно общей статистике, болезнь диагностируется почти у 18% людей. Постепенно количество заболевших увеличивается.
Заболевание синдрома сухого глаза проявляется из-за негативного влияния:
- Планшетов, компьютеров, смартфонов, телевизоров;
- Контактных линз из мягких материалов;
- Кондиционеров и сухого воздуха;
- Медицинских препаратов с мочегонным, снотворным, противоаллергенным действием, а также противозачаточных и антидепрессантов.
Ксерофтальмия развивается постепенно. На начальных этапах заболевания ухудшается качество слез из-за изменения в химическом составе. В будущем возникают проблемы с работой желез и слезоотведения.
Как происходит развитие синдрома сухого глаза
В нормальном состоянии слезная пленка покрывает всю переднюю сторону глазного яблока. Пленка имеет неоднородную структуру, имеет толщину около 10 мкм. Пленка состоит из 2-х слоев:
- Наружный слой липидный. Он необходим для защиты глазного яблока от обезвоживания, потери тепла поверхности роговицы и конъюнктивы. Нарушение липидного состава ведет к высушиванию белка глаза, изменению температуры.
- Внутренний слой состоит из жидкости. Ее синтезируют слезные железы (главные, добавочные). Водянистый слой постоянно обновляется и является основой слезной пленки. Он обеспечивает основные защитные и метаболические функции защитного слоя белка глаза.
Если снижается синтез желез или меняется химический состав пленки, естественные процессы увлажнения и теплообмена нарушаются. Это и приводит к развитию заболевания. Водянистый слой перестает правильно выполнять свои функции. Также нарушения могут быть вызваны проблемами в синтезе слез, проблемами с липидами и муцинами, увеличением скорости испарения пленки и т.д.
У развития ксерофтальмии могут быть разные причины. Сбой в одной из систем вырабатывания слез, изменение химического состава пленки и т.д. Чтобы избавиться от синдрома сухого глаза, необходимо выявить и устранить первопричину. Также в лечение входит облегчение симптомов.
Классификация и стадии развития синдрома сухого глаза
Офтальмологи выделяют 3 класса заболевания, в зависимости от этиологии:
- Синдромальный. Возникает при нарушении секреции слезных желез и работы бокаловидных клеток конъюнктивы. Синдромальный тип появляется при эндокринных заболеваниях и изменениях, коллагенозах, климактерическом и синдроме Стивенса-Джонсона.
- Симптоматический. Проявляется из-за анатомических особенностей строения глаза и желез, после приема некоторых видов лекарств, воспалительных процессов на роговице и конъюнктиве.
- Артифициальный. Нарушения этого типа вызваны внешними факторами и окружающей средой. К таким факторам относятся загрязненный воздух, ультрафиолет. Также артифициальный проявляется из-за неправильно подобранной косметики, контактных линз и т.д.
Ксерофтальмию диагностирует врач -офтальмолог. По первопричинам также определяется, как придется вылечивать заболевание.
Степени синдрома сухого глаза
Выделяют 3 степени прогрессирования синдрома сухости глаз:
- Легкая степень. Непосредственно сухость еще не проявляется, возникает повышенная слезоточивость, имеющая компенсаторную природу.
- Средняя степень.Проявляются яркие признаки недостатка жидкости в пленке. Глазные яблоки краснеют, появляется слизистое отделяемое в конъюнктивальной полости.
- Тяжелая степень. Слезные железы функционируют заметно хуже нормы, пациент постоянно ощущает сухость в глазах.
Обычно синдром проявляется сильным покраснением, ощущением зуда и жжения, «песка» в глазах. Многие люди списывают эти симптомы на усталость. На самом деле, лучше обратиться к офтальмологу при появлении первого дискомфорта. Запущенный синдром сухого глаза сложнее и дольше лечить.
Последствия и осложнения
Худшее последствие синдрома — развитие перфорации роговицы. Это нарушение может привести к частичной или полной потере зрения. Также у пациентов с средней и тяжелой степенью болезни повышен риск развития бактериального кератита. Основные симптомы:
- Острые боли;
- Отечность;
- Образование язв;
- Светобоязнь;
- Спазмы;
- Слизистые, гнойные выделения;
- Образование мутных пятен на роговице.
Если пациент не обращается за медицинской помощью и затягивает заболевание до перфорации роговицы, лечение может быть радикальным. Понадобится пересадка тканей роговицы.
Один из распространенных симптомов на последних стадиях — временное ухудшение зрения. При моргании четкость зрения восстанавливается.
Причины возникновения
Заболевание всегда проявляется при неправильном распределении защитной пленки или патологическом составе слез. Причинами к развитию синдрома служат различные факторы:
- Возрастная группа риска. Люди после 40 чаще подвержены развитию болезни.
- Прием лекарственных препаратов. Гормональные, мочегонные антигистаминные, противозачаточные средства могут вызывать подобные побочные эффекты.
- Женский пол. Из-за гормональных перепадов в периоды менструаций, беременностей, климакса женщины чаще страдают от заболевания.
- Сопутствующие заболевания. Болезнь может развиваться при ревматоидных артритах, диабетах, гормональных болезнях, нарушениях в работе щитовидной железы.
- Мягкие контактные линзы.Частое ношение линз нарушает структуру слезной пленки. Особенно, если линзы неправильно подобраны, редко заменяются и очищаются.
- Сидение за мониторами. Телефоны, компьютеры провоцируют нарушения органов зрения. Проблема в увлеченности человека процессом просмотра информации на экране. Пользователь редко моргает, из-за чего глаза быстрее устают, работа слезных желез постепенно нарушается.
- Хирургические вмешательства. Часто появляется после лазерной коррекции зрения или операции.
Незначительное влияние также оказывают климатические условия, наследственность, неправильное питание и дефицит витаминов. Офтальмолог обязательно порекомендует тщательнее следить за питанием, режимом сна и снижением негативного влияния окружающей среды.
Диагностика
Как уже говорилось выше, почти в половине случаев поиск причин, почему ощущается дискомфорт в глазах или ухудшение зрения, пациентам ставят диагноз синдром сухого глаза. Диагностика ведется с применением традиционных методов. Реже применяются функциональные пробы.
Оценка осмолярной слезной жидкости
У пациента берется проба слезной жидкости, по которой определяется состав и качество глазной пленки. Для забора анализа используется специальный прибор. Процедура безболезненная, длится не больше 30 секунд.
Биомикроскопия роговицы, конъюнктивы и век
Исследование проводится при помощи визуального осмотра. Врач изучает мягкие ткани на предмет патологий, скопления гнойных и слизистых выделений.
Тиаскопия
Применяется для исследования липидного слоя пленки. Тиаскопию делают с помощью специального прибора. Он помогает выявить толщину и состав внешнего слоя пленки, определить, есть ли нарушения. Тиаскопия позволяет выявить болезнь даже на ранней стадии, когда классические симптомы не проявились.
Как лечить синдром сухого глаза
Лечение начинают со сбора анамнеза и выявления причины развития синдрома сухого глаза. Избавляться от ССГ необходимо комплексным подходом. Так, если синдром вызван внешними факторами, врач порекомендует исключить их. Помимо снижения рисков ухудшения состояния пациента, применяются медикаменты и хирургические вмешательства.
Лекарственные средства
В большинстве случаев используются капли, которые нужно наносить на поверхность глазного яблока. Дополнительно применяются мази, если пострадали ткани век.
Тип лекарства
Воздействие
Препараты
Капли общего действия
Снимают раздражение и воспаление. Сужают сосуды глазного яблока, благодаря чему белки перестают иметь красный оттенок. Нормализуют выработку глазной жидкости, восстанавливают химический состав и толщину защитной слезной пленки.
Капли с гиалуроновой кислотой
Одновременно убирают дискомфортные ощущения и восстанавливают работу слезных желез. Плюс капель — сохранение остроты зрения и устранение симптомов.
Окуртиаз, Хилозар-Комод, Артелак Всплеск
Капли с гипромеллозой
Восстанавливают слезоотделение, снижают раздражение и воспаление. Применяются в качестве самостоятельного средства, при реабилитации после операций и т.д.
Гипромеллоза-П, Искусственные слезы
Средства с карбомером
Делают состав глазной жидкости более вязким, но ухудшают остроту зрения на период терапии. Могут вызывать чувство жжения, зуда.
Средства с циклоспорином
Нормализуют состояние глаз, облегчают симптомы, сужают сосуды.
Капли с повидоном
Подходят пациентам, которые много работают за монитором. Снимают раздражающие эффекты, если постоянно нужно напрягать глаза.
Мази с тетрациклином, эритромицином
Нужны для увлажнения и дезинфекции век, глаз. Помогают бороться с инфекциями и воспалениями.
Тетрациклиновая мазь 1%
Капли и мази со смешанным составом. Оказывают комплексное действие, помогают снизить неприятные ощущения, покраснения. В зависимости от состава, восстанавливают деятельность слезных желез
Визин, Катионорм, Систейн
Препараты для глаз используются на ранних стадиях и облегчения симптомов. В запущенных случаях капли не помогут, необходимо хирургическое вмешательство.
Хирургическое вмешательство
При ксерофтальмии 3-й степени медикаменты мало помогают. Пациенту назначают пересадку слезных каналов или обтурацию выводящих путей. Рекомендуется заранее обращаться к врачу заранее, до перехода заболевания на последние стадии.
Лечение народными средствами
Народные средства — устаревший вариант помощи при заболеваниях с низкой эффективностью. Врачи офтальмологи клиники ЭлитПлюс категорически не советуют самолечение и использование сомнительных средств без рекомендаций специалиста.
Профилактика
Оплата качественного лечения и препаратов обходятся дорого для бюджета и здоровья. Профилактика поможет снизить риск развития заболевания:
- Чаще моргать при работе с компьютером и смартфоном;
- Умываться теплой водой без агрессивной химии;
- Повышать влажность окружающей среды;
- Защищать глаза очками от солнца и ветра;
- Пить не менее 2 л воды в день;
- Не курить.
При проявлении первых симптомов синдрома сухого глаза обратитесь к врачу. Лечение ранних стадий проходит проще и обойдется дешевле.
Видео о болезни
Часто задаваемые вопросы
❓ Почему возникает синдром сухого глаза
✅ Заболевание проявляется из-за комплекса факторов, включая наследственность и внешнюю среду.
❓ Код МКБ 10 болезни глазного аппарата
❓ Что делать при синдроме сухого глаза
✅ Снизить нагрузку на глаза, записаться на прием к офтальмологу.
❓ Лечится ли синдром сухого глаза
✅ Да. В зависимости от стадии и этиологии болезни, применяются лекарственные препараты и хирургические операции.
❓ Может ли синдром «сухого глаза» пройти самостоятельно, без лечения?
✅ Нет. Болезнь будет постепенно прогрессировать.
❓ Кто находится в группе риска
✅ Офисные работники, люди пожилого возраста, с гормональными заболеваниями, женщины после нескольких беременностей, в климактерическом состоянии.
Сухой кератоконъюктивит, который обычно называют «синдромом сухого глаза», представляет собой двухстороннюю патологию, выражающуюся в недостатке увлажнённости поверхности роговицы и конъюнктивы. Заболевание развивается на фоне недостаточной выработки слёзной жидкости, либо слишком быстрого её испарения. Плохая увлажнённость роговицы становится причиной её раздражения. Как следствие, на оболочке могут появиться микротрещины, которые станут местом размножения микроорганизмов.
Слёзная плёнка толщиной около 10 микрон постоянно покрывает внешнюю поверхность глаза. Она состоит из трёх непрерывных слоёв, каждый из которых выполняет собственную функцию.
- Наружный липидный (жировой) слой состоит из маслянистого выделения желёз Мейбома на краях век. Он обеспечивает лёгкость скольжения верхнего века по поверхности глазного яблока и замедляет испарение слёзной пленки.
- Внутренний муциновый (слизистый) слой непосредственно контактирует с роговой оболочкой и обеспечивает не только гладкость её поверхности, но и правильное преломление световых лучей, наряду с другими прозрачными средами.
- Третий, водный слой, расположенный между внутренним и внешним, содержит в растворённом состоянии электролиты и органические белковые соединения. Он предназначен для обеспечения эпителия роговицы кислородом и питательными веществами, а также для вымывания инородных тел из глаза.
Распределение слоя слезы по поверхности глаза происходит благодаря рефлекторному морганию. С частотой приблизительно раз в десять секунд она разрывается и человек инстинктивно смыкает и размыкает веки — плёнка восстанавливается.
Любые нарушения регенерации слёзной плёнки приводят к возникновению роговичного ксероза или «синдромом сухого глаза». Согласно статистике, заболевание диагностируется чаще у пациентов старше пятидесяти лет, причем большинство из них — женщины.
В основе патогенеза синдрома сухого глаза лежат процессы нарушения выработки секрета железами глазной поверхности.
В первую очередь, это касается проблем с компонентами слёзной плёнки — муцинов, липидов, водного слоя из-за дисфункции соответствующих желёз Манца, Мейбома, главной слёзной железы и добавочных желёз Вольфринга и Краузе. Следствием этих проблем является изменение химического состава плёнки и ускорение испаряемости слезы, что приводит к проявлению симптомов патологии.
Повышенная испаряемость слёзной пленки также может быть вызвана нарушениями функционирования придаточного аппарата глазного яблока:
- заворот век (энтропион) - ресничный край нижнего века завернут внутрь и постоянно раздражает роговицу, снижая остроту зрения и вызывая болевые ощущения;
- эктро́пион век - край одного или обоих век отстает от глазного яблока или отвернут вниз, вследствие чего конъюктива выворачивается наружу;
- патология, при которой человек не может полностью закрыть веки (лагофтальм);
- повреждение краев век вследствие внешнего воздействия;
- патологии глазных нервов, связывающих ткани глазного яблока с центральной нервной системой, возникшие после некоторых хирургических вмешательств;
- дистрофические процессы, вызывающие гипоксию тканей.
Особо стоит отметить возможные повреждения во время операций эстетической блефаропластики, причиной которых могут быть недостаточный опыт пластического хирурга. Часто проблема возникает, если вмешательства выполняются без предварительной консультации офтальмолога.
Также синдром сухого глаза может развиваться в силу возрастного физиологического снижения слёзной секреции.
Классификация синдрома сухого глаза
Если в качестве критерия классификации выбрать механизм зарождения патологии, то синдром сухого глаза можно разделить на следующие типы:
- ксероз на почве сокращения продуцирования слёзной жидкости;
- ксероз вследствие повышенной испаряемости или нарушения образования плёнки на роговице;
- ксероз в результате комбинации этих факторов патогенеза.
В зависимости от причин и условий возникновения болезни современная офтальмология различает три класса синдрома.
- Синдромальный. Причиной служат различные нарушения работы слёзных желез и бокаловидных клеток конъюнктивы, синтезирующих муцин.
- Симптоматический. Проявляется из-за анатомических особенностей строения глаза. Сопутствует некоторым видам глазных патологий воспалительного характера и хирургическим операциям на глазах, а также гормональным изменениям в организме.
- Артифициальный. Нарушения этого типа вызваны внешними факторами, такими как наличие пыли и дыма в воздухе, аллергические реакции на косметологические средства, длительное ношение неправильно подобранных контактных линз и другие.
По степени тяжести различают четыре вида ССГ.
- Легкий ССГ характеризуется незначительными симптомами на фоне рефлекторной повышенной слезоточивости и снижения стабильности слезы. Происходит утолщение слёзной плёнки по заднему краю нижнего века.
- Синдром средней тяжести также проявляется незначительно, но протекает на фоне умеренного снижения выработки слёзной жидкости и стабильности слёзной плёнки.
- Тяжёлая форма синдрома имеет явные признаками ксероза на фоне выраженного снижения слезопродукции и стабильности слёзной плёнки. Появляются слизистые выделения в полости конъюнктивы. Возникает нитчатый кератит - на роговой оболочке образуются эпителиальные разрастания в виде нитей, а затем и эрозии.
- Особо тяжёлый ССГ с ярко выраженными признаками ксероза и критическим снижением стабильности слёзной плёнки. Возникают патологические изменения слоя эпителия и воспаления век. Пациент не может полностью сомкнуть веки. Существует угроза перфорации (разрыва) роговицы.
Симптомы заболевания
Легкая форма ССГ отличается наличием микропризнаков, которые развиваются на фоне слезоточивости компенсаторного характера. Это кажется парадоксальным, однако такой факт изначально говорит о том, что у человека сохнут глаза. К специфическим признакам относятся ощущения жжения и рези в глазу при закапывании в полость конъюнктивы обычных глазных капель для увлажнения роговицы.
Постепенно начинает нарушаться структура поверхности глаза, и появляются характерные жалобы пациента на дискомфорт. Вначале человек периодически акцентирует на них своё внимание, не придавая этому большого значения. Но со временем симптомы усиливаются, и неприятные ощущения начинают доставлять серьёзные затруднения в повседневной жизни и, так или иначе, сказываются на эмоциональном состоянии пациента.
Субъективные симптомы включают в себя:
- чувство тяжести век и усталости глаз;
- покраснение склеры;
- чувство зуда и жжения;
- ощущение постороннего предмета или песка в конъюнктивальной полости;
- периодическое или постоянное снижение остроты зрения;
- повышенная чувствительность к свету.
Как правило, все эти признаки одновременно проявляются на обоих глазах, но иногда случаются исключения, и неприятные ощущения могут возникнуть только в одном глазу.

Симптомы синдрома сухого глаза у пациентов обычно более ярко выражены в вечернее время, а также могут усиливаться при воздействии внешних факторов, влияющих на испарение слёзной жидкости — ветренной погоды, потока пересушенного воздуха от калорифера или пыли от кондиционера. На ранних стадиях болезни при смыкании человеком век симптомы обычно исчезают.
Среди объективных симптомов стоит выделить специфическое для ксероза выделение тонких слизистых нитей из конъюнктивального мешка.
Ещё одним демонстративным объективным признаком синдрома сухого глаза является замедленное отделение нижнего века от поверхности глазного яблока, т.е. их слипание. Этот дефект однозначно свидетельствует о недостатке слизи в конъюнктивальной полости.
В зависимости от стадии развития синдрома у человека может возникать временное ухудшение зрительной функции. При частом моргании качество зрения восстанавливается. У пациентов со средней и тяжелой степенью болезни на оболочке могут появиться микротрещины и язвы, что может спровоцировать развитие бактериального кератита.
Худшим последствием недуга является разрыв роговицы. Зачастую это приводит к частичной потере зрения. Лечение в этом случае заключается в хирургическом вмешательстве — операции по пересадке тканей роговицы.
Причины развития синдрома сухого глаза
Развитие сухого кератоконъюктивита провоцируется, главным образом, изменением состава слёзной плёнки. Подобное состояние может быть вызвано внутренними патологическими процессами в организме человека или действием экзогенных факторов.
Среди причин сухости глаз эндогенного (внутреннего) характера можно отметить:
- синдром Шёгрена - поражение соединительной ткани, проявляющееся вовлечением в патологический процесс желёз внешней секреции, в том числе слёзных;
- синдром Фелти - характеризуется наличием ревматоидного артрита, а также снижением количества лейкоцитов и гранулоцитов в крови, что приводит к развитию различных бактериальных заражений;
- лимфома — группа злокачественных новообразований крови;
- эндокринные дисфункции;
- почечные патологии;
- инфекционные заболевания;
- расстройства обмена веществ;
- приём гормональных контрацептивов и антигистаминных препаратов.
К этой группе стоит отнести и некоторые офтальмологические заболевания:
- воспаление роговицы;
- патологии слёзных желёз;
- невозможность полного смыкания век;
- повреждения тканей после хирургических операций - кератомии, кератопластики и т. п.
К причинам, приводящим к развитию синдрома сухого глаза, можно отнести дефицит витаминов и жирных кислот во время различных диет, а также врождённую предрасположенность.
К внешним факторам развития ксероза роговицы относятся:
- работа в запылённом или задымлённом помещении;
- сухой кондиционированный воздух;
- длительное время работы за компьютером;
- неправильно подобранные контактные линзы;
- редкие моргания во время пользования электронными гаджетами или смартфонами.
Внешние причины пагубно сказываются на состоянии слёзной пленки, приводят к более редкому её обновлению и, соответственно, к высыханию глазной поверхности.
Диагностика заболевания
Диагностика синдрома сухого глаза выполняется в специализированных офтальмологических клиниках. Процедура начинается с опроса пациента, оценки полученных сведений и клинических симптомов сухости глаз. В ходе физикального обследования проводится наружный осмотр, во время которого врач определяет состояние кожи век, степень их смыкания, характер и частоту морганий.
При подозрении на ксероз, офтальмолог проводит исследования, которые подтверждают наличие патологии и определяют ее стадию или же исключают диагноз.
Современная офтальмология использует целый ряд точнейших аппаратных исследований, позволяющих объективно оценить состояние тканей глазного яблока и функциональное состояние конъюнктивы.
Основными среди них являются:
- компьютерная биомикроскопия;
- мейбография;
- интерферометрия слёзной пленки;
- тест на определение осмолярности слёзной пленки;
- оценка количества продуцирования слёзной жидкости (тест Ширмера);
- определение время разрыва слёзной плёнки (проба Норна).
В некоторых случаях назначаются дополнительные анализы, например, для измерения количества лактоферрина (белка, связывающего железо), фермента лизоцима и некоторых гормонов.
Только после полноценного офтальмологического обследования пациента врач может назначить необходимое физиотерапевтическое и медикаментозное лечение или предложить лазерное или хирургическое вмешательство для устранения патологии.
Основными задачами комплексной терапии являются:
- нивелирование неприятных ощущений;
- устранение выявленных факторов патологического состояния;
- восстановление эффективного полноценного увлажнения поверхности роговицы;
- достижение нормальной стабильности слёзной плёнки;
- купирование патологий роговой оболочки и конъюнктивы;
- исключение возможных осложнений.
Самой распространённой методикой лечения синдрома сухого глаза является применение медикаментозных препаратов в виде капель, обеспечивающих увлажняющий эффект и устраняющих субъективные симптомы. Это позволяет восстановить качество слёзного слоя. Однако к выбору средств нужно подходить с учётом индивидуальных особенностей пациента и стадии заболевания.
Наиболее широко используются препараты искусственной слезы, приближенные по своему химическому состава к естественной секреции слёзных желёз. Они позволяют создать на поверхности роговицы достаточно стабильную защитную плёнку. Помимо этого, пациенту назначаются капельное введение противовоспалительных средств, антигистаминных и стимулирующих местный иммунитет препаратов.
При наличии соответствующих показаний пациенту может быть предписано хирургическое вмешательство. Операции проводят при необходимости ограничить отток и испарение собственной или искусственной слезы из конъюнктивальной полости, увеличить производство слезы, оперативно остановить развитие осложнений.
Для этого применяют закупорку слёзоотводящих путей специальными силиконовыми обтураторами. Возможно также пластика слёзных точек, при которой их закрывают соединительной тканью или кожей, а также иссекают внутренний край века с целью ликвидации патологий слезоотводящего пути.
При выраженном ксерозе роговицы или неэффективности менее радикальных методик назначается пластика роговицы. При наличии показаний проводится операция по укорачиванию глазной щели посредством ушивания возле наружной спайки.
Несложные профилактические мероприятия, если выполнять их регулярно, помогут предотвратить появление заболевания. Пациенту необходимо:
- чаще моргать во время чтения и работы за компьютером;
- ограничить время использования электронных гаджетов и просмотра телепрограмм;
- не носить контактные линзы дольше положенного срока;
- умываться водой комнатной температуры без применения активных химических средств;
- следить за уровнем влажности в рабочем помещении и дома;
- использовать солнечные очки с защитой от ультрафиолета;
- употреблять достаточное количество воды в течение дня;
- исключить чрезмерное употребление алкоголя и отказаться от курения;
- проходить регулярные профилактические осмотры у офтальмолога.
В поисках информации, что делать, если сохнут глаза и как избавиться от синдрома сухого глаза, многие пациенты обнаруживают множество народных средств. Важно понимать, что далеко не всегда народная медицина является эффективной. Если человек пренебрегает инструкциями врача, патология может привести к неприятным осложнениям вплоть до значительного снижения зрения.
Синдром «сухого» глаза
Сухость глаз весьма распространенная проблема среди пользователей компьютера. Считают, что причин широкого распространения сухости глаз среди пользователей компьютера несколько:
- более редкое моргание пользователя при работе на компьютере (частота моргания составляет примерно треть от обычной частоты);
- широко раскрытые глаза при рассматривании изображения на мониторе, это приводит к увеличению скорости испарения слезы с поверхности глаза.
Правила работы на компьютере для уменьшения синдрома сухого глаза
- Правильно установите экран монитора (центр на 10-20 см. ниже глаз пользователя).
- Расстояние до монитора должно быть не менее 50 см.
- Необходимо более часто моргать при первых признаках сухости глаз.
- Следует так же время от времени закрыть глаза и сделать несколько круговых (вращательных) движений.
- Полезно устраивать 2-х-3-х минутные перерывы при работе на компьютере, фокусируя взгляд на дальнее расстояние.
- Не пренебрегайте посещением офтальмолога, и не занимайтесь самолечением.
- Используйте специальные капли для глаз, замещающие слезу.
- Ограничьте время работы за компьютером не более 4 часов в день.
- Делайте обязательные паузы во время работы на близком расстоянии через каждые 20-30 минут.
Консультация врача-офтальмолога с исследованием глазного дна при повторном обращении пациента с целью принятия решения о проведении интравитреальной инъекции по назначению врача
Комплексное обследование органа зрения и консультация врача-офтальмолога ? Определение индивидуальных параметров зрительной системы пациента при помощи комплекса диагностического оборудования с проведением консультации врача-офтальмолога. Комплексное обследование органа зрения и консультация врача-офтальмолога при повторном обращении (по окончании 3-х месяцев после предоставления услуги) ? Определение индивидуальных параметров зрительной системы пациента при помощи комплекса диагностического оборудования с проведением консультации врача-офтальмолога при динамическом наблюдении за состоянием зрительной системы Консультация врача-офтальмолога при повторном обращении ? Осмотр и консультация врача-офтальмолога при динамическом наблюдении за состоянием зрительной системы Консультация профессора, доктора медицинских наук, ведущего хирурга клиники ? Осмотр и консультация профессора, д. м. н. Першина Кирилла Борисовича Консультация Главного врача клиники "Эксимер", д. м. н., профессора ? Осмотр и консультация профессора, д. м. н. Пашиновой Надежды Федоровны Обследование на томографе ОСТ ? Детальное исследование состояния сетчатки и зрительного нерва. Дополнительные аппаратные обследования по назначению врача ? Назначается лечащим врачом по необходимостиКомплексное обследование органа зрения и консультация врача-офтальмолога при повторном обращении (после проведения рекомендованного оперативного лечения в другой клинике)
Комплексное обследование органа зрения и консультация врача-офтальмолога при первичном обращении в течение первых трех месяцев после проведения оперативного лечения в другой клинике офтальмологического профиля
Синдром сухого глаза ( Ксерофтальмия )
Синдром сухого глаза (ксерофтальмия) - состояние недостаточной увлажненности поверхности роговицы и конъюнктивы вследствие нарушения качества и количества слезной жидкости и нестабильности слезной пленки. Проявлениями синдрома сухого глаза служат жжение и резь, ощущение песка в глазах, слезотечение, светофобия, быстрое утомление при зрительной работе, непереносимость сухого и пыльного воздуха. Синдром сухого глаза диагностируют по результатам биомикроскопии, тестов Ширмера и Норна, флюоресцеиновой инстилляционной пробы, тиаскопии, осмометрии, кристаллографии слезной жидкости, цитологического исследования мазка с конъюнктивы. В качестве лечения синдрома сухого глаза показаны препараты искусственной слезы, обтурация слезоотводящих путей, тарзорафия, кератопластика, трансплантация слюнных желез.
Общие сведения
Синдром сухого глаза является довольно частым состоянием в офтальмологии, для которого характерны дефицит увлажнения поверхности роговицы и конъюнктивы глаза и развитие признаков ксероза. Синдромом сухого глаза встречается у 9-18% населения, чаще у женщин (почти 70 % случаев), частота заболевания значительно увеличивается с возрастом: до 50 лет - 12%, после 50 - 67%.
В норме передняя поверхность глазного яблока покрыта непрерывной тонкой (около 10 мкм) слезной пленкой, имеющей трехслойную структуру. Наружный липидный слой - маслянистый секрет мейбомиевых желез обеспечивает скольжение верхнего века по поверхности глазного яблока и замедляет испарение слезной пленки. Водный слой с растворенными электролитами и органическими соединениями вымывает из глаза инородные тела, обеспечивает роговицу питательными веществами и кислородом, создает иммунную защиту. Муциновый слой - слизистый секрет бокаловидных и эпителиальных клеток непосредственно контактирует с роговицей: делает ее поверхность ровной и гладкой, связывая с ней слезную пленку и обеспечивая высокое качество зрения.
Примерно каждые 10 секунд слезная пленка разрывается, инициируя мигательное движение век и обновление слезной жидкости, восстанавливающей ее целостность. Нарушение стабильности прероговичной слезной пленки приводит к ее частым разрывам, сухости поверхности роговицы и конъюнктивы, развитию синдрома сухого глаза.
Причины
К синдрому сухого глаза приводит недостаточное количество и качество слезной жидкости, а также чрезмерное испарение прекорнеальной слезной пленки, снижающие время ее сохранности или объем.
Причинами развития синдрома сухого глаза могут быть внутренние заболевания и синдромы, связанные со снижением слезопродукции: аутоиммунные (синдром Шегрена), заболевания гемопоэтической и ретикулоэндотелиальной систем (синдром Фелти, злокачественная лимфома), эндокринная дисфункция (эндокринная офтальмопатия, климакс), патология почек, истощение организма и инфекционные заболевания, кожные болезни (пузырчатка), беременность.
К синдрому сухого глаза может приводить патология органов зрения (хронический конъюнктивит, рубцы роговицы и конъюнктивы, нейропаралитический кератит, лагофтальм, дисфункция слезной железы) и оперативные офтальмологические вмешательства, дестабилизирующие слезную пленку (передняя радиальная кератотомия, фотоабляция роговицы, кератопластика, пластика конъюнктивы, исправление птоза).
Существуют артефициальные факторы, вызывающие нарушение стабильности слезной пленки - сухой воздух от кондиционеров и тепловентиляторов, напряженная работа с ПК, просмотр телевизора, погрешности подбора и использования контактных линз, экологическое неблагополучие.
Снижает слезопродукцию и вызывает синдром сухого глаза длительное применение глазных лекарственных средств, содержащих бета-адреноблокаторы, холинолитики, анестетики; некоторых системных препаратов (гормональных контрацептивов, антигистаминных, гипотензивных).
Появлению синдрома сухого глаза способствуют слишком редкие мигательные движения, авитаминоз с нарушением обмена жирорастворимых витаминов, генетическая предрасположенность, возраст после 40 лет, принадлежность к женскому полу. Уменьшение частоты мигательных движений может быть обусловлено снижением чувствительности роговицы функционального или органического характера.
Классификация
Согласно отечественной классификации, по патогенезу выделяют синдром сухого глаза, развившийся вследствие снижения объема секреции слезной жидкости, повышенного испарения слезной пленки, а также их комбинированного воздействия; по этиологии различают синдромальный сухой глаз, симптоматический, артефициальный.
Синдром сухого глаза может выражаться различными клиническими формами: рецидивирующими макро- и микроэрозиями роговицы или конъюнктивы глазного яблока; сухим кератоконъюнктивитом, нитчатым кератитом.
По степени тяжести различают легкую, средней тяжести, тяжелую и особо тяжелую форму синдрома сухого глаза.
Симптомы
Клинические проявления синдрома сухого глаза весьма разнообразны и во многом определяются тяжестью заболевания. К субъективным симптомам синдрома сухого глаза относятся ощущение инородного тела (песка) в конъюнктивальной полости, покраснение, жжение и резь в глазах; слезотечение, повышенная чувствительность к свету, быстрая утомляемость; расплывчатое зрение, болевые ощущения при инстилляции глазных капель.
Симптомы синдрома сухого глаза обычно более выражены в вечернее время, а также при нахождении в сухом или загрязненном помещении, на холоде, ветре, после длительной или напряженной зрительной работы.
Объективными признаками синдрома сухого глаза являются ксеротические изменения роговицы и конъюнктивы различной степени выраженности (роговично-конъюнктивальный ксероз). При легком течении роговично-конъюнктивального ксероза развивается компенсаторное повышение слезопродукции (гиперлакримия) и увеличение высоты нижнего слезного мениска. При среднетяжелом ксерозе рефлекторное слезотечение снижается, уменьшаются или полностью отсутствуют слезные мениски, появляется ощущение «сухости» в глазах, наползание отекшей конъюнктивы на свободный край нижнего века и ее смещение вместе с прилипшим веком при мигательных движениях. Тяжелый роговично-конъюнктивальный ксероз проявляется следующими клиническими формами: нитчатым кератитом, сухим кератоконъюнктивитом и рецидивирующей эрозией роговицы, протекающими на фоне имеющихся проявлений синдрома сухого глаза.
При нитчатом кератите на роговице наблюдаются множественные эпителиальные разрастания, проявления умеренно выраженного роговичного синдрома без воспалительных изменений конъюнктивы.
При сухом кератоконъюнктивите отмечаются выраженные роговично-конъюнктивальные изменения воспалительно-дегенеративного характера: субэпителиальные помутнения, тусклость и шероховатость роговой оболочки, блюдцеобразные эпителизированные или неэпителизированные углубления на ее поверхности, вялая гиперемия, отек и потеря блеска конъюнктивы глаза, более выраженное слипание глазного яблока с конъюнктивой век.
При рецидивирующей эрозии роговицы периодически появляются поверхностные микродефекты ее эпителия, которые сохраняются до 3-5 и более суток, после их эпителизации отмечается длительный дискомфорт.
Особо тяжелый роговично-конъюнктивальный ксероз обычно развивается при полном или частичном несмыкании глазной щели. Синдром сухого глаза на фоне выраженного недостатка витамина А проявляется чешуйчатой метаплазией эпителия и кератинизацией конъюнктивы.
Синдром сухого глаза часто сочетается с блефаритом. Синдром сухого глаза может привести к тяжелым и необратимым ксеротическим изменениям и даже, перфорации роговицы.
Диагностическое обследование пациента при синдроме сухого глаза начинается со сбора жалоб, оценки анамнеза и клинических симптомов заболевания, с целью выявления патогномоничных и косвенных признаки роговично-конъюнктивального ксероза.
При физикальном обследовании по поводу синдрома сухого глаза проводится наружный осмотр, в ходе которого офтальмолог определяет состояние кожи век, достаточность их смыкания, характер и частоту мигательных движений. При биомикроскопии глаза анализируется состояние слезной пленки, роговицы, конъюнктивы глазного яблока и век, высота слезных менисков.
При подозрении на синдром сухого глаза выполняют флюоресцеиновую инстилляционную пробу с использованием окрашивающего раствора, позволяющего определить время разрыва слезной пленки и выявить наличие сухих очагов - участков роговицы, лишенных эпителия. С помощью специальных проб исследуют скорость образования слезной жидкости - суммарную слезопродукцию (тест Ширмера), качество и скорость испарения слезной пленки (проба Норна). Неинвазивную оценку прочности прероговичной слезной пленки проводят с помощью тиаскопии (осмотра в поляризованном свете) и измерения толщины липидного слоя.
Полное офтальмологическое обследование при синдроме сухого глаза также включает в себя лабораторное исследование осмолярности и кристаллографию слезной жидкости, цитологическое исследование мазка с конъюнктивы (в т.ч. импрессионное). При системных или эндокринных заболеваниях в анамнезе больного с синдромом сухого глаза проводят соответствующие иммунологическое и эндокринологическое исследования.
Лечение синдрома сухого глаза
Лечение синдрома сухого глаза ориентировано на устранение этиологических факторов ксероза; полноценное увлажнение глазной поверхности и повышение стабильности прероговичной слезной пленки; купирование патологических изменений роговицы и конъюнктивы и профилактику осложнений.
Наиболее широко при синдроме сухого глаза применяют регулярные инстилляции препаратов искусственной слезы (слеза натуральная, гели с карбомером и декспантенолом), позволяющих восстановить на поверхности глазного яблока достаточно стабильную слезную пленку. При легком течении синдрома сухого глаза назначают препараты низкой вязкости, при среднетяжелых и тяжелых формах - средней и высокой вязкости (гели), в особо тяжелых случаях ксероза - препараты низкой вязкости без консервантов.
Также при синдроме сухого глаза показаны инстилляции противовоспалительных и иммунотропных средств, при наличии дегенеративных ксеротических изменений роговицы - метаболические препараты. Дополнительно назначают антигистаминные средства, стабилизаторы мембран тучных клеток, стабилизаторы лизосомальных мембран макрофагов.
Хирургическое лечение синдрома сухого глаза проводят при необходимости ограничить отток и испарение нативной или искусственной слезы из конъюнктивальной полости, увеличить приток слезной жидкости, устранить возникшие осложнения (ксеротическую язву, перфорацию роговицы). Закрытие слезоотводящих путей глаза выполняют следующими методами: обтурацией слезных точек с помощью специальных пробочек; пластикой слезных точек конъюнктивой или кожей; диатермокоагуляцией, лазеркоагуляцией или хирургическим зашиванием.
Обтурация слезного канальца миниатюрными силиконовыми пробками и конъюнктивальное покрытие слезной точки при синдроме сухого глаза более предпочтительны, поскольку являются малоинвазивными, более эффективными и не вызывают необратимых изменений.
При выраженном ксерозе роговицы (ксеротической язве, кератомаляции) и отсутствии эффекта от медикаментозной терапии и обтурации слезоотводящих путей, при синдроме сухого глаза производят кератопластику. Пациентам с неполным смыканием век, широкой глазной щелью и редким миганием показана латеральная тарзорафия.
Инновационными способами лечения синдрома сухого глаза является трансплантация слюнных желез из полости рта в конъюнктивальную полость, имплантация дакриорезервуаров в мягкие ткани пациента с выведением специальных трубок в полость конъюнктивы.
Прогноз и профилактика
Даже при легком течении синдром сухого глаза требует проведения полноценного и адекватного лечения во избежание развития тяжелых заболеваний конъюнктивы и роговицы с возможной утратой зрения.
Предупредить синдром сухого глаза можно, снизив воздействие на глаза артифициальных факторов, проводя профилактическое лечение внутренних заболеваний, в т.ч. патологии органов зрения, употребляя достаточное количество жидкости, рационально питаясь, чаще совершая мигательные движения при зрительной нагрузке.
Читайте также:
