Желчевыводящие пути в норме и ее варианты
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Среди многочисленных вариантов заболеваний желчевыводящих путей (холепатий) нарушения их моторики, или дискинезии, следует считать самыми распространенными, хотя бы по той причине, что они сопровождают практически любой патологический процесс в билиарном тракте.
Нарушения моторики желчевыводящих путей (ЖВП) можно подразделить на функциональные и связанные с органическими причинами. Также нарушения моторики билиарного тракта подразделяют на:
- дисфункции (дискинезии) желчного пузыря: гипо- и гиперкинетическая (гипо- и гипермоторная);
- дисфункции (дистонии) сфинктера Одди: гипо- и гипертоническая.
Причины дискинезий
Основными причинами дискинезий ЖВП являются:
- вегетативная дисфункция (наиболее частая причина функциональных холепатий);
- патология желчного пузыря (дискинезия на фоне органических нарушений);
- патология других органов пищеварения (в связи с нарушениями нервной и/или гуморальной регуляции).
Как следует из вышеуказанных причин, нарушения моторики ЖВП всегда носят вторичный характер. О «первичных дискинезиях» можно говорить лишь с определенной долей условности. В случае органических причин дискинезии и дистонии обусловлены поражением самих ЖВП, а при функциональных холепатиях - нарушением регуляции со стороны нервной системы.
Клинические проявления
Основными симптомами нарушений моторики ЖВП являются:
- боли в животе: в области правого подреберья и в эпигастральной области, тупые - острые; после еды - после нагрузки; типичная иррадиация - вверх, в правое плечо;
- тошнота, рвота;
- горечь во рту;
- признаки холестаза;
- увеличение печени;
- болезненность при пальпации;
- пузырные симптомы (в т.ч. болезненность в точке проекции желчного пузыря).
Характер болей в определенной степени определяется характером дискинезии: тупые боли после еды характерны для гипокинетических и гипотонических нарушений, тогда как сильные боли после нагрузки (физической или эмоциональной) указывают на гиперкинетические и гипертонические нарушения. Тошнота наблюдается относительно часто, но развитие рвоты указывает на тяжесть процесса. Горечь во рту является отражением нарушения моторики верхних отделов пищеварительного тракта в целом. Наконец, признаки холестаза могут отсутствовать или быть выражены в различной степени, что определяется характером основного патологического процесса.
При осмотре больного врач обращает внимание на «пузырные» симптомы, выявляемые при пальпации. Основными из них являются болезненность в точке проекции желчного пузыря, симптом Кера, симптом Мерфи, симптом Ортнера (Грекова), симптом Мюсси (Георгиевского; френикус-симптом). Всего же описано несколько десятков пузырных симптомов.
Дополнительные методы исследования
Исследования, позволяющие оценить моторику ЖВП и определить характер дискинезии:
- дуоденальное зондирование;
- пероральная и внутривенная холецистографии;
- ультразвуковое исследование;
- гепатобилиарная сцинтиграфия.
Дуоденальное зондирование позволяет оценить моторику ЖВП, цитологический и биохимический состав желчи, провести ее микробиологическое исследование. В то же время дуоденальное зондирование - длительное и плохо переносимое ребенком исследование. При этом эффект раскрытия сфинктера Одди при использовании сульфата магния удается добиться примерно в 70% случаев. Противопоказаниями к дуоденальному зондированию являются острый холецистит, холангит, обострение хронического холецистита, холангита, варикозное расширение вен пищевода, стенозы пищевода, склонность к бронхоспазмам, сердечная недостаточность. Приведенные выше обстоятельства ограничивает сферу применения данного метода, несмотря на уникальную информацию (недоступную для других методов исследования), которую можно получить при грамотном его проведении.
Наиболее широко в настоящее время для диагностики холепатий применяют ультразвуковое исследование (УЗИ). Чаще всего для оценки моторики желчного пузыря проводят функциональные тесты, назначая желчегонный стимулятор и оценивая изменения размеров желчного пузыря, которые измеряют до и после стимуляции (по данным ультразвукового исследования или, реже, пероральной холецистографии). В качестве стимулятора используются яичные желтки, ксилит, сорбит, лекарственные препараты. В норме поперечник желчного пузыря и его объем через 45 минут должны сократиться примерно на 50%. Более интенсивное сокращение говорит о его гипермоторике (гиперкинезии), а слабое - гипомоторике (гипокинезии). Метод не дает прямого ответа на вопрос о тонусе сфинктеров. Можно предположить, что появление боли на фоне стимуляции сокращения желчного пузыря является косвенным признаком гипертонии сфинктерного аппарата. Аналогичные результаты можно получить, используя рентгенологические методы исследования (холецистография), однако необходимость лучевой нагрузки на ребенка, так же как введения контрастного вещества, несколько ограничивают область их применения.
Гепатобилиарная сцинтиграфия (радиоизотопное исследование печени) проводится, в первую очередь, с целью оценки функции гепатоцита, но одновременно позволяет изучить моторную функцию ЖВП. Метод не является повседневным в силу сложности, необходимости специального оборудования, дороговизны. Кроме того, он не позволяет оценить другие характеристика желчевыводящей системы (форму и размеры протоков и желчного пузыря и др.).
Лечение
Коррекцию нарушений моторики ЖВП начинают с поиска причины и ее устранения - лечения основного заболевания ЖВП, коррекции вегетативного статуса и т.д. (табл. 1)
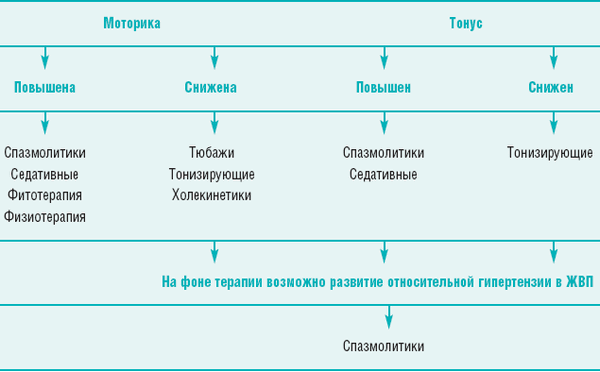
Таблица 1
Алгоритм коррекции дискинезий и дистоний ЖВП
Диета. При любых формах дискинезий показано многократное питание в течение дня (5-6 раз), а также исключение жареных блюд, шоколада, какао, кофе, крепких бульонов, копченостей, газированных напитков.
При гипертонической и гиперкинетической формах дискинезий рекомендуется дробное (4-5 раз) питание с ограничением продуктов, вызывающих сокращение пузыря: жирные мясо, рыба и птица, растительное масло, изделия из жирного теста, пряности, грибы, бульоны, лук, чеснок, щавель, редька, маринады, копчености, газированные напитки. Также следует исключить продукты, вызывающие газообразование: ржаной хлеб, горох, бобы. Не рекомендуются любые холодные блюда.
При гипотонической гипокинетической формах дискинезий в диету должны быть включены фрукты, овощи, растительное и сливочное масло, сливки, сметана, яйца.
Желчегонные средства подразделяются на холеретики и холекинетики. Холеретики увеличивают концентрацию желчных кислот в желчи. К этой группе относятся препараты, содержащие компоненты бычьей желчи (Фестал, Аллохол, Холензим, Лиобил и др.) и/или растительные стеролы, входящие в состав желчегонных трав, увеличивающие концентрацию органических анионов. Противопоказаниями к назначению холеретиков, в первую очередь, содержащих компоненты желчи, являются гепатиты, циррозы печени, язвенная болезнь, эрозии слизистой оболочки желудочно-кишечного тракта, панкреатит, диарейный синдром. Эти же препараты, в связи с их раздражающим действием на слизистую оболочку желудочно-кишечного тракта, у детей с гастроэнтерологической патологией следует применять ограниченно.
Холекинетики стимулируют сократительную функцию желчного пузыря и снижают давление в билиарной системе (сернокислая магнезия, многоатомные спирты, растительные препараты - Фламин, Берберин и др.)
Высокоэффективным холекинетическим средством остаются тюбажи с минеральной водой. Утром натощак больной выпивает 100-150 мл теплой минеральной воды без газов, после чего ложится на правый бок, под который подкладывают теплую грелку, и лежит в течение 45-120 минут. В минеральную воду могут добавляться сорбит, сульфат магния, соль Барбара и др. Вместо минеральной воды могут использоваться соли, обладающие желчегонным эффектом, или мед. Конкретный стимулирующий состав подбирает врач, исходя из особенностей больного. Курс обычно состоит из 10 процедур, которые проводятся один раз в три дня.
Важным компонентом лечения являются холеспазмолитики (мебеверин, дротаверин, гимекромон и др.). Особое место среди миотропных спазмолитиков занимает мебеверин (Дюспаталин), обладающий двойным механизмом действия, препятствующим развитию гипотонии как побочного эффекта спазмолитической терапии. Особенностью Дюспаталина является его форма выпуска, обеспечивающая пролонгированный эффект. Дюспаталин назначается внутрь за 20 минут до еды по 1 капсуле 2 раза в день (утром и вечером). Многолетний опыт применения мебеверина показал не только эффективность препарата, но и его безопасность. Важной особенностью препарата является отсутствие антихолинергических эффектов, что значительно расширяет область его применения. В нашей стране Дюспаталин разрешен к применению у детей с 12 лет. Мебеверин является препаратом выбора для детей старше 12 лет при гипертонии сфинктеров, гиперкинезии и особенно при сочетании обоих нарушений.
Нейротропные средства назначаются с учетом характера дискинезии и вегетативной дисфункции. В соответствии с этим рекомендуют тонизирующие (женьшень, кофеин и т.п.) или седативные (бромиды, настой валерианы, настой пустырника и др.) препараты. Выбор препарата желательно обсудить с невропатологом.
Физиотерапия при гиперкинетических и гипертонических формах дискинезий может включать электрофорез с новокаином, парафиновые аппликации, общие радоновые или хвойные ванны, а при гипокинетических и гипотонических - электрофорез с или сульфатом магнезии, фарадизацию, гальванизацию, диадинамические токи Бернара.
Минеральные воды с высокой минерализацией, значительным содержанием газа, сульфатов, хлоридов (Ессентуки № 17, Арзни и др.) комнатной температуры или слегка подогретые за 30-60 минут до еды стимулируют моторику ЖВП, в то время как слабо минерализированные воды (Славяновская, Смирновская, Ессентуки №4, №20, Нарзан и др.) в подогретом виде обладают спазмолитическим и тормозящим моторику эффектом.
В качестве дополнительных средств при внепеченочном холестазе могут быть назначены гепатопротекторы, обеспечивающие защиту клеток печени и протоков от повреждающего действия желчи в условиях гипертензии в ЖВП.
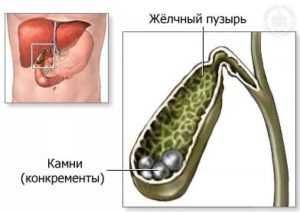
Желчнокаменная болезнь. Все, что вы хотели узнать о ней
Желчнокаменная болезнь, она же «хронический калькулезный холецистит» - длительный многостадийный процесс, при котором периоду камнеобразования предшествуют изменения метаболизма и физико-химических свойств желчи, нарушения моторики желчных путей и желчного пузыря.
Классификация желчнокаменной болезни
Одна из последних классификаций желчнокаменной болезни (ЖКБ) разработана и принята III съездом Научного общества гастроэнтерологов России для применения в клинике.
I стадия ЖКБ - начальная, или предкаменная
- А. Густая неоднородная желчь
- Б. Формирование билиарного сладжа:
- с наличием микролитов,
- с наличием замазкообразной желчи,
- сочетание замазкообразной желчи с микролитами
II стадия - формирование желчных камней
- А. По локализации:
- в желчном пузыре,
- в общем желчном протоке,
- в печеночных протоках.
- одиночные,
- множественные
- холестериновые,
- пигментные,
- смешанные
- латентного (бессимптомного) течения,
- с наличием клинических симптомов:
- болевая форма с желчными коликами,
- диспептическая форма,
- под маской других заболеваний.
III. стадия - хронический рецидивирующий калькулезный холецистит.
IV. стадия - осложнения.
Желчнокаменная болезнь. Начальная стадия — билиарный сладж
Билиарный сладж — что это и как выглядит
Термин «билиарный сладж» появился в 70-е годы прошлого столетия и пришел из англоязычной литературы. Билиарный - от латинcкого слова biliaris, что значит желчный, а сладж (англ. Sludge) — «взвесь, грязь, тина, муть, ил, песок, ледяная каша», поскольку нет четкого перевода, то пользуются термином сладж.
В настоящее время под билиарным сладжем понимают любую неоднородность желчи в желчном пузыре и протоках, которую обнаруживают при ультразвуковом исследовании (УЗИ). Обнаружение билиарного сладжа - начальная стадия желчнокаменной болезни, ее предкаменная стадия.
Первые попытки выделить предкаменную стадию ЖКБ впервые были сделаны в 70-е годы прошлого столетия, когда ученые выделили начальную стадию ЖКБ, понимая под ней биохимические изменения качества желчи с последующими физико-химическими нарушениями ее структуры, приводящими к формированию кристаллов холестерина, образование билиарного сладжа.
Прогресс в изучении и диагностике начальных стадий ЖКБ произошел тогда, когда в широкую практику вошло ультрасонографическое исследоание (УЗИ), которое позволило создать классификацию ЖКБ и выделить типы билиарного сладжа. В настощее время к билиарному сладжу относят любую неоднородность желчи, выявляемую при ультразвуковом исследовании.
Основные варианты билиарного сладжа
1. Эхонеоднородная желчь со сгустками
Желчь с наличием единичных или множественных участков повышенной эхогенности, имеющих четкие или размытые контуры, смещаемых, без акустической тени (неплотные сгустки), чаще расположенные по задней стенке желчного пузыря.
2. Взвесь гиперэхогенных частиц
Точечные, единичные или множественные, смещаемые гиперэхогенные образования, не дающие акустическую тень, выявляемые при изменении положения тела.
3. Замазкообразная желчь
Эхонеоднородная желчь с наличием участков, приближающихся по эхогенности к паренхиме печени, смещаемых или фиксированных к стенке желчного пузыря, видимая четким контуром, не дающим акустическую тень.
В клинической практике более чем в 70% случаев встречается вариант билиарного сладжа 2 - взвесь гиперэхогенных частиц, частота обнаружения двух других вариантов сладжа составляет 10-12 %.
Чувствительность ультразвукового исследования в диагностике билиарного сладжа составляет 55-65 %, а специфичность - более 90 %.
Среди пациентов с жалобами, характерными для поражения желчевыводящих путей и желчного пузыря билиарный сладж обнаруживается в 24-55% случаев.
Желчнокаменная болезнь II стадия. Причины и факторы образования холестериновых камней
Среди причин, способствующих формированию билиарного сладжа (БС), выделяют четыре основные группы факторов риска, которыми характеризуется желчнокаменная болезнь.
Факторы, способствующие перенасыщению желчи холестерином:
- Возраст, чаще женский пол, во время беременности нередко страдает сократительная функция желчного пузыря, что способствует образованию билиарного сладжа, наследственность.
- Прием пероральных контрацептивов и эстрогенсодержащих препаратов в период менопаузы увеличивают риск образования желчных камней в 2-2.5 раза. Препараты кальция повышают риск образования БС.
- Избыточная масса тела является важным фактором риска БС, способствуя повышению синтеза холестерина и его выделения через желчевыводящие пути. Следует отметить, что низкокалорийные диеты, которые применяются для похудания, в 25% случаев сопровождаются образованием БС и формированием камней.
- Питание. Пища с низким содержанием пищевых волокон замедляет продвижение её по кишечнику, увеличивает всасывание вторичных желчных кислот и изменяет качество желчи. Употребление жирной пищи, содержащей много холестерина, рафинированной (очищенной) пищи повышают уровень холестерина в желчи. Небольшие дозы алкоголя наоборот уменьшают его содержание в желчи.
- Болезни печени. При вирусных гепатитах А, В, G, ТТV высказывается мнение о возможности формирования желчных камней. Болезни тонкой кишки (целиакия, резекция тонкой кишки), болезнь Крона и др. нарушают все виды обмена, в том числе и всасывание желчных кислот.
- Нарушение сократительной функции желчного пузыря является одним из ведущих факторов образования билиарного сладжа и камнеобразования.
Таким образом, перенасыщение желчи холестерином является обязательным условием образования БС, но не единственным. Важную роль играет нарушение качества желчи, всех её компонентов, образование слизи и осаждение кристаллов холестерина, нарушение сократительной функции желчного пузыря.
Диагностика билиарного сладжа
Билиарный сладж (БС) может явиться источником камнеобразования в желчном пузыре, причиной билиарного панкреатита, маркером раннего рака желчного пузыря, стенозирующего папиллита (дуоденального сосочка, через который желчь попадает в кишечник).
Билиарный сладж (густая с микролитами желчь) проходит по всей желчевыделительной системе человека, которая имеет огромное количество болевых рецепторов и обуславливает болевой синдром.
- Клинические проявления аналогичны проявлениям при дискинезии, описаны подробно здесь в пункте «Дискинезии желчевыводящих путей -клинические проявления».
Длительное существование БС не только обуславливает клинические проявления и способствует развитию осложнений таких как: острый холецистит, «отключенный желчный пузырь», холангит (воспаление желчных протоков), острый панкреатит.
Билиарный сладж может протекать и бессимптомно, но учитывая прогностические особенности — возможность камнеобразования, которое может привести в дальнейшем к оперативному лечению — удалению желчного пузыря, исследование желчного пузыря и желчевыводящих путей должно входить в программу диспансеризации.
- Биохимические пробы печени, панкреатические ферменты крови, мочи, кала.
- Основным методом обследования является ультразвуковое исследование, которое следует проводить после 3-дневной подготовки при плановом обследовании или по срочным показаниям.
УЗИ исследование функции желчного пузыря. Подробно — в разделе УЗИ. Эзофагастрдуоденоскопия (ГДС) с обязательным осмотром большого дуоденального сосочка! - Современные методы диагностики — гепатобилисциентиграфия с 99mTc, магнито-резонансная холангиопанкреатография (МРХПГ), микроскопия желчи проводятся в специализированных стационарах.
- улучшение качества желчи,
- устранение нарушений функции желчного пузыря и сфинктера Одди, 12-перстной кишки, тонкой и толстой кишок,
- нормализация пищеварения и всасывания,
- коррекция нормального состава кишечной микрофлоры.
- попытаться растворить их, если эти камни «мягкие» холестериновые,
- оперативное лечение.
- размер камней, не превышает 15-20 мм в диаметре,
- при полном сохранении сократительной функции желчного пузыря,
- отсутствие камней в общем желчном протоке,
- наполнение желчного пузыря камнями до половины его объема,
- полной проходимости пузырного протока.
- рентгеноконтрастные камни, диаметр камней более 2 см,
- частые приступы желчной колики,
- нефункционирующий желчный пузырь,
- острый холангит, заболевания печени,
- хронический панкреатит,
- язвенная болезнь (особенно для хенофалька),
- воспалительные заболевания толстого и тонкого кишечника,
- сахарный диабет,
- беременность.
- частые приступы желчной колики,
- наличие хронического калькулезного холецистита,
- нефункционирующий желчный пузырь,
- камнпи больших размеров,
- развитие осложнений.
- традиционная полостная холецистэктомия,
- лапароскопическая холецистэктомия,
- минихолецистэктомия из минимального доступа с элементами «открытой» лапароскопической техникой.
- дуоденальное зондирование, в том числе хроматическое многофракционное,
- бактериологическое исследование желчи,
- рентгенологическое исследование холецистография,
- внутривенная холангиография (в настоящее время проводятся реже).
- холесцинтиграфию,
- магнитнорезонансную холангиопанкреатографию с констрастированием,
- эндоскопическую ретроградную холянгипанкреатографию (ЭРХПГ).
- исключить продукты, которые вызывают избыточное газообразование,
- принимать ферментные препараты (оптимально Юниэнзим по 1 таблетки 2 раза в день после еды или Фестал по 1 драже 3 раза в конце еды),
- принимать адсорбенты, которые поглощают газы - активированный уголь 5-10 таблеток на ночь и Эспумизан после еды.
- сорбит, который по интенсивности желчегонного действия при введении внутрь приближается к гормону холецистокинину, сорбит для исследования используется в количестве 25 г, растворяется в 50-100 мл кипяченой воды,
- 2 желтка сырых яиц,
- сметана 15% 100 г или сливки 10% 200 мл.
- Наталия Андреевна к записи Хронический панкреатит
- Наталия Андреевна к записи Жизнь после резекции желудка
- Наталия Андреевна к записи Метеоризм
- Наталия Андреевна к записи Дисгевзия — симптом расстройства вкуса
- Наталия Андреевна к записи Жизнь после резекции желудка
- на фоне других болезней органов пищеварения — например, при хроническом холецистите или поражении слизистой двенадцатиперстной кишки, из-за чего нарушается выработка гормона холецистокинина;
- из-за изменения гормонального фона — при беременности, приёме гормональных контрацептивов, климаксе, избытке соматостатина и простагландинов;
- при системных заболеваниях — диабете, склеродермии, амилоидозе и миастении;
- после операции — по удалению жёлчного пузыря (холецистэктомии), рассечению блуждающего нерва (ваготомии) и резекции желудка.
- постоянный или сильный стресс;
- неправильное питание с низким содержанием жиров, избытком сахара и рафинированных продуктов;
- нерегулярные приёмы пищи или соблюдение строгих диет;
- употребление алкоголя;
- приём антидепрессантов;
- длительный приём антацидов (препаратов, которые уменьшают кислотность желудка);
- болезни щитовидной железы (например, гипотиреоз и тиреотоксикоз);
- низкий рН желудка; ;
- хронические воспалительные заболевания кишечника (язвенный колит и болезнь Крона);
- сахарный диабет I и II типа;
- перегиб жёлчного пузыря и желчнокаменная болезнь.
- эпизодическая боль в правом подреберье, иногда она может усиливаться и мешать повседневной активности;
- боль в животе после еды;
- ощущение распирания в животе;
- тошнота и рвота, в том числе из-за непереносимости жирной пищи.
- резкая боль в правом боку может отдавать в правое плечо;
- боль возникает неожиданно и также внезапно исчезает;
- появляется тошнота и рвота;
- снижается аппетит, чаще у детей [7] .
- Е1 - билиарную боль (Е1а — функциональное расстройство жёлчного пузыря; Е1б — функциональное расстройство сфинктера Одди билиарного типа).
- Е2 — функциональное расстройство сфинктера Одди панкреатического типа [9] .
- боль продолжается полчаса и дольше;
- боль возникает в эпигастрии (верхней части живота) и/или в правом подреберье;
- симптомы появляются и исчезают через разные промежутки времени;
- боль мешает повседневным действиям, иногда она настолько выражена, что человек обращается за неотложной медицинской помощью;
- при изменении позы и приёме препаратов, снижающих кислотность, боль уменьшается незначительно (меньше чем на 20 %).
- боль в животе сопровождается тошнотой и рвотой, отдаёт в спину и/или под правую лопатку, может будить ото сна;
- изменения в результатах анализов: общий анализ крови, как правило, в норме; в кале могут выявляться жирные кислоты и мыла; по биохимическому анализу крови видно, что повышен уровень печёночных трансаминаз, панкреатической амилазы, липазы, общего и прямого билирубина, щелочной фосфатазы, гамма-глутамилтранспептидазы [9] .
- характер расстройства (гипо- или гиперкинетическая дискинезия);
- степень воспаления жёлчных протоков, двенадцатиперстной кишки и жёлчного пузыря;
- выраженность симптомов.
Лечение и профилактика билиарного сладжа
Лечебная тактика обсуждается с лечащем врачом с учетом клинических проявлений, данных ультразвукового обследования, длительности существования, причинных факторов билиарного сладжа.
1 группа больных
Если устранение причинного фактора приведет к исчезновению БС, то лекарственное лечение может не потребоваться, достаточно упорядочить режим питания, снизить массу тела. Но если пациент не имеет клинических провлений БС, но на УЗИ на протяжении 3 месяцев сохраняется БС, то показан курс консервативного лечения.
2 группа больных
По картине образования камней в желчном пузыре и появлению осложнений требуют терапевтических мероприятий, исходя из особенностей течения и проявлений БС.
3 группа больных
Больные с высоким риском развития гнойных осложнений и требующих иногда хирургического вмешаительства.
Всем пациентам с билиарным сладжем следует соблюдать режим питания — прием пищи через 3-4 часа. Не голодать! Питание должно быть сбалансированным, содержать белки, углеводы, жиры (в зависимости от функции желчного пузыря), пищевые волокна (отруби, пектины, зерновые, овощи).
Основные задачи консервативной терапии больных билиарным сладжем:
Для решения этих задач в курс консервативного лечения входят разные группы препаратов. Базовым препаратом являются лекарственные средства урсодезоксихолевой кислоты, желчегонные средства, спазмолитические препараты, ферментные препараты, по показаниям курс антибактериальных средств, биологические препараты (Энтеросан).
Курс консервативного лечения определяет врач по результатам обследования индивидуально, учитывая сопутствующие болезни и проводимую терапию по их поводу, результаты динамических исследований эффективности лечения.
Продолжительность курса от 1 - 3 месяцев или более, а затем переход на профилактическое лечение (режим питания, индивидуальное питание, короткие курсы желчегонных препаратов по показаниям, пробиотиков, «по требованию» ферментов, спазмолитиков.
Желчнокаменная болезнь. Клинические симптомы
Желчнокаменная болезнь бессимптомного течения может быть находкой ультразвукового обследования при диспансеризации или проявляться симптомами поражения других органов и систем.
Желчнокаменная болезнь симптомного течения может проявляться болями в верхней половине живота, приступами желчной колики, механической желтухой, желчной диспепсией.
Боль может быть тупой, ноющей, и нередко возникает приступ желчной колики, который является патогномоничным признаком ЖКБ.
Желчная колика характеризуется резкой, спастического характера болью, усиливающейся при вдохе и положении на левом боку, незначительно уменьшающейся — на правом боку. От боли пациент мечется в постели, наблюдается тахикардия (сердцебиение), повышенная потливость, тошнота, незначительная рвота не приносящая облегчения больному, вздутие живота. При желчной колике боль локализуется в правом подреберье или подложечной области, иррадиирует под лопатку справа, или ключицу. Боль может иррадиировать за грудину и в область сердца, имитируя боли в сердце (стенокардию) - холецистокардиальный рефлекс.
Приступ желчной колики требует неотложной помощи, терпеть боль не следует, необходим вызов скорой помощи, возможно, госпитализация, дается оценка состояния больного и показания к оперативному лечению или консервативного ведения больного.
После желчной колики, которая может продолжаться от десятка минут до нескольких часов, может появиться желтуха - желтушность склер и кожных покровов, потемнение мочи, обесцвеченный кал.
Одновременно с приступом желчной колики или без него может возникать билиарная (желчная) диспепсия, которая проявляется ощущением горечи во рту, тошноты, особенно по утрам, иногда рвота, не приносящая облегчение, вздутие живота, склонность к запорам. Эти явления преходящи, могут быть самостоятельными или во время приступа боли в правом подреберье.
Правильная и своевременная диагностика позволяет уточнить заболевание, исключить заинтересованность других органов пищеварения и осложнений и наметить адекватные пути ведения пациента
Желчнокаменная болезнь. Показания к хирургическому лечению
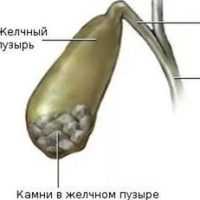
Если в желчном пузыре сформировались камни, то есть два подхода лечения:
Медикаментозное растворение желчных камней
![Желчнокаменная болезнь]()
Препаратами уросодезоксихолевой кислоты подлежат камни рентгеннегативные холестериновые при следующих условиях:
Противопоказаниями для растворения камней являются:
Показания к оперативному вмешательству
Виды операций на желчном пузыре
Если у пациента обнаружен небольшой камень при отсутствии клинических проявлений, осложнений и отсутствии каких-либо хронических заболеваний желудочно-кишечного тракта (камненосительство), с операцией можно не торопиться.
Диагностика дискинезий желчевыводящих путей
О дискинезии желчевыводящих путей, её разновидностях, клинических проявлениях и лечении можете прочитать в статье раздела «Болезни». Здесь расскажу, как проводится диагностика желчевыводящих путей, какие обследования надо пройти, чтобы получить объективную картину заболевания и выработать адекватную схему лечения. Диагностика дискинезии включает следующие этапы:
1. Объективное обследование больного
При обследовании выявляется клинический симптомокомплекс: пол, телосложение, избыточная масса тела, кожные покровы, выявление болевых точек.
2. Лабораторные исследования
Проводятся для исключения воспалительных изменений, паразитарных болезней (лямблиоза, описторхоза), вирусных поражений печени, в том числе, в анамнезе:
3. Специфические исследования
Выявляют заболевания желчевыводящих путей:
4. УЗИ
Основным методом исследования желчевыводящей системы является ультрасонография (УЗИ).
5. Исследования сфинктера Одди
![Дуоденальное зондирование]()
Для оценки дисфункции сфинктера Одди и в сложных клинических случаях, кроме ультразвукового исследования (определение расширенного желчного протока натощак и после пробного завтрака), проводят еще следующие:
6. Гепатобилисцинциграфия
![Гепатобилисцинциграфия]()
Гепатобилисцинциграфия — высокоинормативный метод диагностики функционального состояния желчевыводящих путей, основанный на избирательном поглощении из крови клетками печени (гепатоцитами) и выделении (экскреции) в составе желчи меченных 99мТс радиопрепаратов.
Ценность этого метода заключается в возможности непрерывного длительного наблюдения за процессами перераспределения радиоактивного препарата в гепатобилиарной системе в физиологических условиях. Это позволяет оценить функциональное состояние клеток печени, количественно оценить эвакуаторную функцию желчного пузыря, а также выявить нарушения в оттоке желчи, связанные как с механическим препятствием в желчевыводящей системе, так и со спазмом сфинктера Одди.
Это исследование проводится только в учреждениях, где имеется лаборатория радиоактивной диагностики.
Диагностика желчевыводящих путей методом УЗИ
Ультразвуковое исследование в настоящее время является самым распространенным методом исследование внутренних органов и тканей. Преимуществом этого метода является его безопасность, неинвазивность и сравнительно небольшая стоимость.
В процессе исследования происходит взаимодействие трех составляющих, которые определяют качество исследования: врач — аппаратура — больной.
Подготовка к УЗИ
![Диагностика желчевыводящих путей]()
В настоящее время обычная подготовка пациента к исследованию сводится к обследованию натощак, однако это не всегда приводит к желаемому, а главное достоверному результату исследования. Основной причиной этого является наличие избыточного газообразования в кишечнике.
Поскольку причиной газообразования могут быть разные причины, то подготовка к ультразвуковому исследованию должна заключается в следующем — за 3 дня до исследования:
Такая подготовка абсолютно необходима при обследовании органов брюшной полости печень, желчевыводящих путей, поджелудочной железы.
Описание результатов УЗИ
При УЗИ желчевыводящих путей и желчного пузыря описывается форма желчного пузыря, имеющиеся деформации, спаечный процесс вокруг пузыря, толщина стенки, наличие желчи и ее качество.
Исследование сократительной функции желчного пузыря
Общепризнанным стандартом исследования моторно-эвакуаторной функции желчного пузыря считается определение фракции выброса желчи, стимулированной гормоном холецистокинин.
Наиболее доступным тестом является введение сорбита или пищевых стимуляторов (пробных завтраков).
Подготовка к исследованию сократительной функции желчного пузыря
В качестве стандартного желчегонного завтрака можно использовать следующие продукты:
Описание процедуры исследования сократительной ф
![Диагностика желчевыводящих путей]()
ункции желчного пузыряПациент приходит на ультразвуковое исследование после подготовки строго натощак, врач описывает и измеряет объем желчного пузыря, далее пациент принимает пробный завтрак и затем через 15-30 минут врач замеряет вновь изменившийся объем желчного пузыря, то есть измеряется фракция выброса желчи из желчного пузыря через 30 минут после приема стандартного завтрака.
Сократительная функция оценивается как сниженная при значении менее 50-70% фракции выброса и повышенной - при значении более 70%.
Желчевыводящие пути
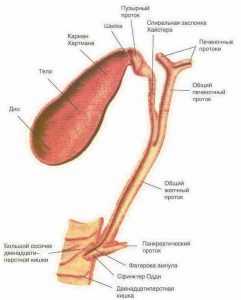
Желчевыводящие пути (билиарный тракт) включают в себя сеть мелких внутрипеченочных желчных протоков, которые в последующем образуют внутрипеченочный правый и левый протоки, сливающиеся в общий печеночный проток. Затем, объединяясь с пузырным, образуют общий желчный проток, который заканчивается желчно-панкреатической ампулой со сфинктером Одди, включающим в себя общий желчный проток + сфинктер протока поджелудочной железы + общий сфинктер фатеровой ампулы.
![Желчевыводящие пути]()
Желчный пузырь состоит из дна, тела, шейки, которая переходит в пузырный проток. Желчный пузырь - это важнейший орган желчевыделительной системы. В промежутках между приемами пищи желчный пузырь наполняется желчью из печени, концентрирует ее, и во время еды выбрасывает в двенадцатиперстную кишку.
Желчь выполняет в организме две важнейшие биологические функции: удаление из организма компонентов обмена, которые не могут быть утилизированы и выделены с мочой, и участие в переваривании пищевого жира и всасыванию продуктов его гидролиза.
Большой дуоденальный сосок со сфинктером Одди представляет собой сложный мышечный футляр, который окружает общий желчный проток и проток поджелудочной железы в месте их прохождения через стенку двенадцатиперстной кишки.
Желчеобразование и желчеотделение - это сложный процесс, в котором задействованы все органы пищеварения, не только желчевыводящие пути. В настоящее время отмечается широкое распространение и рост заболеваний желчевыводящих путей и желчного пузыря, таких как желчнокаменная болезнь, хронический холецистит, дискинезии желчного пузыря.
Процесс желчеобразования в печени происходит непрерывно, за сутки образуется от 800-1500 мл желчи, а поступление желчи в кишечный тракт происходит только в период приема пищи. Отсюда очевидна роль желчного пузыря, который концентрирует желчь и при каждом приеме пищи сокращается и желчь поступает в тонкую кишку, где с другими ферментами участвует в процессе переваривания пищи. Объем желчного пузыря натощак 30-80 мл.
В регуляции работы желчевыводящих путей и желчного пузыря принимают участие вегетативная нервная и эндокринная системы. Ведущая роль принадлежит гастроинтестинальным гормонам, которые вырабатываются в 12-перстной кишке (холецистокинин-панкреозимин и др.), которые уменьшают объем желчного пузыря на 40-80 % (пища с высоким содержанием жиров способствует уменьшению объема до 70-80 %), вызывают расслабление сфинктера Одди, стимулируют секреторную функцию поджелудочной железы.
Флоравит Э при болезнях печени и дискинезии желчевыводящих путей
![Флоравит Э при болезнях печени]()
«Флоравит Э» при болезнях печени и дискинезии желчевыводящих путей — тема этой статьи. Основанием для использования «Флоравит Э» при болезнях печени (вирусного гепатита С и алкогольной болезни) явилась возможность биологически активных веществ, содержащихся в грибной субстанции, воздействовать на различные звенья болезни, затрагивающие печень и мозг. Дискинезия желчевыводящих путей Это несогласованное,…
Полипы желчного пузыря
![Полипы желчного пузыря]()
Нередко на прием приходят пациенты с заключением УЗИ желчного пузыря и в беспокойстве о том, что обнаружены полипы желчного пузыря, и вопросом, что дальше делать. Хирурги предлагают оперативное лечение. Так оперировать или нет? Под полипами желчного пузыря понимают доброкачественные опухоли, выступающие в просвет полого органа. В отличие от полипов желудка…
Состояние желчевыводящей системы после лечения антибиотиками
![Влияние антибиотиков]()
Известно непрямое токсическое влияние антибиотиков на печень и желчевыводящую систему через токсические продукты преобразования антибиотиков в организме (метаболитов). Часть метаболитов связывается веществами печени (глютатион и др.) и снижают токсичность продуктов распада антибиотиков и улучшают их выведение из печени с желчью. Желчь при этом может стать вязкой, может наблюдаться застой желчи…
Что это за болезнь — холестероз желчного пузыря
![Холестероз желчного пузыря]()
В последние годы значительно увеличился интерес к нарушению жирового (липидного) обмена у человека и выделению так называемой холестеринассоциированной патологии желчного пузыря, которая проявляется как: • густая взвесь в желчном пузыре (сладж желчи, о нём — в отдельной статье), • холестериновые «камни» желчного пузыря, • холестероз желчного пузыря. Холестероз желчного пузыря…
Хронический холецистит — как с ним жить
![Хронический холецистит]()
Хронический холецистит — воспаление стенки желчного пузыря, основной причиной которого является инфекция. В первую очередь, паразитарные инфекции (лямблиоз, описторхоз и др.), условно-патогенные бактерии (кишечная палочка, стафилококк, протей, энтерококки,стрептококки, клебсиелла и др.), реже брюшнотифозная палочка и вирус, глистная инвазия, грибы рода Сandida. Хронический холецистит. Причины возникновения Бактериальный холецистит развивается при проникновении…
Постхолецистэктомический синдром
![]()
Постхолецистэктомический синдром (ПХЭС) — состояние после операции удаления желчного пузыря (холецистэктомии) по поводу хронического калькулезного холецистита. ПХЭС — это условное обозначение различных нарушений, повторяющихся болей и диспепсических проявлений, которые возникают у больных после холецистэктомии. Постхолецистэктомический синдром. Причины допущенные диагностические ошибки до операции и технические погрешности во время операции, функциональные нарушения, связанные с…
![Желчнокаменная болезнь]()
Желчнокаменная болезнь, она же «хронический калькулезный холецистит» - длительный многостадийный процесс, при котором периоду камнеобразования предшествуют изменения метаболизма и физико-химических свойств желчи, нарушения моторики желчных путей и желчного пузыря. Классификация желчнокаменной болезни Одна из последних классификаций желчнокаменной болезни (ЖКБ) разработана и принята III съездом Научного общества гастроэнтерологов России для применения…
Дискинезия желчевыводящих путей
![Дискинезия желчевыводящих путей]()
Дискинезия желчевыводящих путей - это несогласованное, несвоевременное, недостаточное или чрезмерное сокращение желчного пузыря, протоков, сфинктеров, носящих функциональный характер, вызывающее нарушение желчевыделения. Отток желчи и секрета поджелудочной железы в двенадцатиперстную кишку происходит благодаря содружественной работе желчного пузыря, сфинктера пузырного протока, сфинктера Одди, работа которых координируется нервными влияниями и гастроинтестинальными гормонами (холецистокинин,…
Последние статьи
Вирусные инфекции кишечника
Флоравит Э для коррекции дисбаланса микробиома
Флоравит Э при болезнях печени и дискинезии желчевыводящих путей
Флоравит Э при хроническом гастрите и язвенной болезни
Флоралид из гриба Фузариума (состав, механизм действия, правила приёма)
Свежие комментарии
Обо мне
![Обо мне]()
Бредихина Наталия Андреевна - доктор медицинских наук по специальности внутренние болезни, профессор, действительный член Международной академии авторов научных открытий и изобретений при РАЕН, член диссертационного Ученого совета Центрального научно- исследовательского института гастроэнтерологии, член Межакадемической комиссии по оценке эффективности биологически активных добавок Консультативного центра РАЕН, врач высшей квалификационной категории, сертификаты врача-гастроэнтеролога - гепатолога, фитотерапевта.
Далее.Дискинезия жёлчных путей - симптомы и лечение
Что такое дискинезия жёлчных путей? Причины возникновения, диагностику и методы лечения разберем в статье доктора Окуневой Н. Д., гастроэнтеролога со стажем в 14 лет.
Над статьей доктора Окуневой Н. Д. работали литературный редактор Вера Васина , научный редактор Роман Васильев и шеф-редактор Маргарита Тихонова
![Окунева Надежда Димитриевна, гастроэнтеролог, терапевт, функциональный диагност - Чебоксары]()
Определение болезни. Причины заболевания
Дискинезия жёлчных путей (Biliary dyskinesia) — это нарушение оттока жёлчи, вызванное недостаточным сокращением мышц жёлчного пузыря, жёлчных протоков и сфинктеров [1] . Проявляется болями в правом подреберье, тошнотой, рвотой и ощущением распирания в животе.
Дискинезия желчевыводящих путей (ДЖВП) относится к функциональным расстройствам. При таких расстройствах нарушается нормальная работа организма, в данном случае страдает пищеварение [5] .
Синонимы: дисфункция жёлчных путей, функциональные расстройства жёлчного пузыря, сфинктера Одди и билиарного тракта, который включает жёлчные протоки и жёлчный пузырь.
![Желчевыводящие пути]()
Эпидемиология
Болезни желчевыводящих путей выявляют примерно у 30 из 1000 человек, с каждым годом эти заболевания встречаются всё чаще [3] . Точная распространённость дискинезии жёлчных путей не известна. Обычно она развивается у взрослых и подростков в возрасте 13-18 лет. Женщины страдают дискинезией в 2-3 раза чаще мужчин, что связано с влиянием эстрогенов на образование жёлчных камней и моторику билиарного тракта.
Причины дискинезии жёлчных путей
Причины болезни до конца не изучены. Предполагается, что основную роль играет недостаток гормонов или ферментов, влияющих на работу желудочно-кишечного тракта (ЖКТ). При этом нарушается движение и выведение жёлчи, повышается её вязкость и возникает воспаление [4] .
Выделяют первичные и вторичные дисфункции билиарного тракта.
На первичные дисфункции приходится 10-15 % от всех случаев. Заболевание может возникать при генетическом нарушении чувствительности мышц жёлчных путей. Ещё одна возможная причина — нарушение нейрогуморальной регуляции (т. е. регуляции с помощью нервных импульсов и веществ, переносимых кровью и лимфой). Также при развитии первичных дисфункций большую роль играют психогенные причины: стрессы, депрессии и неврозы.
Вторичные билиарные дисфункции возникают:
К факторам риска дискинезии относятся:
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дискинезии жёлчных путей
Основные симптомы дискинезии жёлчных путей (ДЖВП):
Симптомы ДЖВП могут напоминать жёлчные колики:
Патогенез дискинезии жёлчных путей
Жёлчь вырабатывается в клетках печени — гепатоцитах. Через желчевыводящие канальцы она покидает печень и достигает общего жёлчного протока. Часть жёлчи сразу попадает в двенадцатиперстную кишку, остальная направляется в жёлчный пузырь, где накапливается и концентрируется [8] .
Моторика жёлчного пузыря, сфинктера Одди и других отделов ЖКТ взаимосвязаны. Разницу давления в общем жёлчном протоке и двенадцатиперстной кишке регулирует сфинктер Одди — мышца, которая находится в фатеровом сосочке. При повышении тонуса этого сфинктера жёлчный пузырь расслабляется и происходит накопление жёлчи.
![Фатеров сосочек]()
Благодаря слаженной работе мышц жёлчного пузыря и сфинктера Одди, в промежутке между приёмами пищи жёлчный пузырь заполняется жёлчью. Так он становится резервуаром, который снабжает двенадцатиперстную кишку жёлчью во время пищеварения .
При нарушении работы мышц фатерова сосочка и жёлчного пузыря повышается давление в желчевыводящей системе. Сокращения сфинктера Одди в сочетании с избыточным тонусом жёлчного пузыря приводят к резкому повышению давления в жёлчных протоках, что проявляется острой болью в животе.
При спазме фатерова сосочка и пониженном тонусе жёлчного пузыря давление нарастает постепенно, что сопровождается тупой болью в животе. При недостаточности сфинктера Одди и снижении тонуса жёлчного пузыря жёлчь застаивается и раздражает его стенку [10] .
При увеличении числа или чувствительности рецепторов холецистокинина жёлчный пузырь сокращается сильнее, давление внутри него повышается. В результате его слизистая оболочка повреждается, воспаляется и развивается холецистит.
Классификация и стадии развития дискинезии жёлчных путей
Cогласно Римским критериям IV пересмотра (2016 года), среди расстройства жёлчного пузыря и сфинктера Одди выделяют:
Различают гипо- и гиперкинетическую дискинезию желчевыводящих путей.
Гиперкинетическая (гипертоническая) дискинезия возникает при слишком частом и сильном сокращении жёлчного пузыря. Сфинктеры при этом не полностью открываются, жёлчь сперва накапливается, а затем перестаёт вырабатываться, так как оставшаяся её часть ещё не прошла по протоку. При гиперкинетической дискинезии фракция выброса жёлчи составляет больше 75 % [2] . Фракция выброса — это объём желчи, который выталкивается из жёлчного пузыря, в норме она равна 70 %. Предполагается, что этот тип заболевания связан с избытком рецепторов холецистокинина, что способствует сокращениям жёлчного пузыря.
При гипокинетической (гипотонической) дискинезии стенки пузыря и протоков расслаблены, жёлчь оттекает медленнее, фракция выброса составляет около 40 %. Такая форма дискинезии чаще встречается у женщин. Риск заболевания повышается с возрастом, так как ослабевают стенки жёлчного пузыря и желчевыводящих путей [11] [12] [13] .
Осложнения дискинезии жёлчных путей
При длительном застое жёлчи может присоединиться вторичная инфекция и паразитарные заболевания: лямблиоз и описторхоз. Такие инфекции проявляются слабостью, тошнотой, рвотой, высокой температурой, сильной болью в животе, вплоть до печёночной колики.
У детей с повторяющимися билиарными симптомами (желтушностью кожи, увеличением печени, тошнотой и рвотой) чаще, чем у взрослых, развивается калькулёзный холецистит [15] [16] .
Диагностика дискинезии жёлчных путей
При диагностике дискинезии жёлчных путей проводится сбор анамнеза, осмотр, лабораторные и инструментальные исследования.
Сбор анамнеза, осмотр и анализы
На приёме врач уточняет характер, частоту и расположение боли, оценивает цвет кожи и размеры печени. При выполнении анализов определяют оттенок кала и мочи.
Для диагностики используются Римские критерии IV.
Основные Римские критерии:
Дополнительные Римские критерии:
Инструментальная диагностика
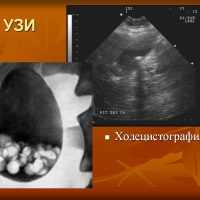
При дискинезии жёлчных путей может потребоваться ультразвуковое исследование (УЗИ), дуоденальное зондирование, манометрия сфинктера Одди, гепатобилиарная сцинтиграфия, холесцинтиграфия, фиброгастродуоденоскопия (ФГДС) и другие методы. К обязательным обследованиям относится УЗИ, дуоденальное зондирование и рентгеновские исследования.
Ультразвуковое исследование позволяет измерить диаметр общего жёлчного протока. Обследование проводят до приёма жирной пищи и спустя 45 минут. Перед УЗИ пациента просят съесть что-нибудь жирное или вводят ему холецистокинин — гормон, способствующий сокращению жёлчного пузыря. Если на УЗИ видно, что проток увеличен, значит нарушен отток жёлчи. Это может указывать на дисфункцию жёлчных путей.
Дуоденальное зондирование — это забор жёлчи из двенадцатиперстной кишки с помощью зонда для последующего исследования. С помощью этого метода можно оценить работу жёлчного пузыря и его протоков, выявить в жёлчи бактерий и паразитов, определить предрасположенность к образованию камней.
![Дуоденальное зондирование]()
Манометрия сфинктера Одди — это измерение давления с помощью катетера, который вводят в общий жёлчный и/или панкреатический протоки. Детям манометрия не проводится из-за возможных травм и осложнений, например сквозное повреждение стенки жёлчного пузыря.
Гепатобилиарная сцинтиграфия — это радиоизотопное исследование (т. е. с использованием меченых радионуклидами соединений), с помощью которого можно определить скорость и характер движения жёлчи от печени до двенадцатиперстной кишки. При необходимости процедуру дополняют фармакологическими пробами: Нитроглицерином, Неостигмином и Морфином. Гепатобилиарная сцинтиграфия хорошо подходит для диагностики дискинезии у детей.
Холесцинтиграфия позволяет оценить движение жёлчи. Перед процедурой в организм вводят холецистокинин и безопасный радиоактивный краситель. Затем жёлчный пузырь сканируют, наблюдая за выработкой жёлчи [14] .
Холецистография — это рентгеновский метод диагностики состояния жёлчного пузыря и жёлчных протоков. Благодаря введению рентгеноконтрастного вещества, содержащего йод, можно рассмотреть жёлчный пузырь с протоками чётче и подробнее, чем на УЗИ.
ФГДС позволяет собрать образцы жёлчи из жёлчного пузыря и провести биопсию. Во время процедуры через рот вводят гибкую трубку, которую затем продвигают вниз по пищеводу в двенадцатиперстную кишку.
Ретроградная эндоскопическая холангиография — это обследование, которое выполняют при помощи рентгеновского и эндоскопического оборудования. Эндоскоп (гибкий длинный шланг с источником света и видеокамерой на входном конце) вводится в двенадцатиперстную кишку через рот и желудок. Далее в просвет общего жёлчного протока помещают катетер, по которому пускают контрастное вещество. Это вещество окрашивает сосуды, что будет видно на снимках. При необходимости во время процедуры из просвета общего жёлчного протока удаляют мелкие камни и устанавливают трубку, облегчающую отток жёлчи.
Магнитно-резонансная холангиопанкреатография (МРХПГ) — неинвазивный метод диагностики с помощью магнитных полей. МРХПГ позволяет получить чёткое изображение желчевыводящих путей и выявить их закупорку.
Дифференциальная диагностика
ДЖВП следует отличать от острого гастрита, жёлчных колик, острого панкреатита, острого и хронического холецистита.
Симптомы гипотонической дискинезии и дефицита сфинктера Одди схожи с проявлениями хронических болезней желудка, поджелудочной железы и двенадцатиперстной кишки, например дуоденита, язвы желудка, кишечной непроходимости и хронического панкреатита.
Также нужно провести дифференциальную диагностику с паразитарными заболеваниями (описторхозом, клонорхозом), опухолями печёночного изгиба, спаечной болезнью, ишемической болезнью сердца, мочекаменной болезнью и неврологическими патологиями.
Лечение дискинезии жёлчных путей
Лечение ДЖВП должно быть комплексным и поэтапным, методы терапии подбираются индивидуально.
На тактику лечения влияет:
Диета при ДЖВП
При лечении дискинезии важно соблюдать диету. Питаться нужно небольшими порциями примерно 5-6 раз в день. Следует ограничить жареную пищу, шоколад, какао, кофе и газированные напитки. При гипертонической форме рекомендуется избегать продуктов, вызывающих сокращение жёлчного пузыря: жирное мясо, рыбу, птицу, наваристые бульоны и другую жирную пищу, лук, чеснок, маринады, копчёности, горох и фасоль. При гипотонической форме в рацион должны входить овощи, фрукты, сметана, сливки, яйца, растительное и сливочное масло.
Медикаментозная терапия
Одновременно с диетой проводится медикаментозное лечение. Основная терапия ДЖВП — это желчегонные препараты. Длительность лечения индивидуальна, в среднем курс длится две недели. Затем его прерывают примерно на месяц, что позволяет предотвратить истощение клеток печени и развитие устойчивости к лекарствам.
При гиперкинетической дискинезии применяют спазмолитики, седативные средства, фитотерапию и физиотерапию (электрофорез со спазмолитиками). Врач может назначить урсодезоксихолевую кислоту, метионин, незаменимые фосфолипиды, а также препараты на основе расторопши, куркумы, артишока и тыквенных семечек. При таком типе дискинезии также показаны гепатопротекторы, которые защищают печень и протоки от повреждения жёлчью.
При гипокинетической дискинезии используют холинокинетики — препараты, повышающие тонус жёлчного пузыря. Желчегонным действием обладают многие растения: барбарис, бессмертник, стебли и почки кукурузы, стебли и корень лопуха, горькая полынь, рябина, хмель, брусника, майоран, календула, одуванчик, корень ревеня.
Препараты для лечения заболеваний жёлчного пузыря и желчевыводящих путей:
- — действует как спазмолитик, желчегонное средство и предупреждает развитие желчнокаменной болезни, улучшая циркуляцию жёлчи. (Дюспаталин) — обладает двойным действием: расслабляет мышцы жёлчного пузыря и желчевыводящих путей, а также сокращает эти же мышцы в нужных участках, тем самым предотвращая гипотонию.
- Тримебутина малеат (спазмолитик), Гиосцина бутилбромид (применяют при печёночной колике). , Дигестал, Фестал, Холензим — комбинированные желчегонные средства [19] .
Тонизирующие или седативные препараты назначают, учитывая состояние нервной системы пациента. К тонизирующим средствам относится кофеин и женьшень, к седативным — бромиды, настойки валерианы и пустырника.
Также по назначению врача может проводиться тюбаж — выведение скопившейся жёлчи. Эффективен тюбаж с минеральной водой: пациент выпивает натощак 100-150 мл подогретой воды и 45 минут лежит на правом боку под тёплой грелкой. В минеральную воду можно добавлять сорбит и сульфат магния.
Хирургическое лечение
При ДЖВП может проводиться холецистэктомия — удаление жёлчного пузыря. Операция нужна в тех случаях, когда самочувствие не улучшается после консервативной терапии. По мнению некоторых авторов, холецистэктомия не требуется, если симптомы сохраняются меньше трёх месяцев.
Перед проведением холецистэктомии потребуется полное лабораторное и инструментальное обследование, включая анализы на ферменты печени, связанный билирубин, амилазу и липазу. Результаты анализов должны быть в норме, только после этого можно проводить операцию [17] [18] .
Выделяют два вида холецистэктомии: открытую и лапароскопическую. Лапароскопическая операция безопаснее, чем открытая. Её выполняют через несколько небольших проколов в брюшной стенке с помощью специального инструмента — лапароскопа.
Открытая холецистэктомия проводится при остром воспалении жёлчного пузыря и противопоказаниях к лапароскопической операции.
![Открытая и лапароскопическая холецистэктомия]()
Прогноз. Профилактика
Дискинезия жёлчных путей — это хроническое заболевание, но при соблюдении диеты и правильной терапии болезнь протекает без обострений. Без лечения может развиться калькулёзный холецистит и холангит.
Холецистэктомия эффективна в 80—90 % случаев. Через год после операции нормальное самочувствие сохраняется у 50-70 % пациентов [5] .
Для профилактики дискинезии нужно правильно питаться, есть меньше острой, жареной и копчёной пищи. Рекомендуется избегать стрессовых ситуаций, не курить, быть физически активным и лечить хронические очаги инфекции.
Читайте также:
- Диастолический период желудочков сердца. Период расслабления. Период наполнения. Преднагрузка сердца. Закон Франка—Старлинга.
- Уретероцеле у детей
- Родственники больного в абдоминальной хирургии. Разрешение этической проблемы.
- Нарушения сердечно сосудистой системы
- Клиника, диагностика и лечение трихолеммомы лица