Синдром замороженного плеча (адгезивный капсулит): атлас фотографий
Добавил пользователь Валентин П. Обновлено: 01.02.2026
Адгезивный капсулит (синдром замороженного плеча) - это заболевание, которое проявляется выраженным фиброзом капсулы плечевого сустава. Адгезивный капсулит характеризуется образованием спаек в результате слипания (адгезии) отдельных участков тканей.
Случаи спонтанного синдрома «замороженного плеча» характерны тремя основными признаками: сильная боль при резких движениях (особенно в крайних точках), постоянная боль в ночное время и ограничение объема пассивных и активных движений в плечевом суставе («заморозка» плеча).
Стоит отметить, что характерный фиброз не развивается при обычном остеоартрозе или артрите плечевого сустава.
Точная причина синдрома замороженного плеча до сих пор неизвестна и может крыться в другом процессе, который протекает на фоне воспаления.
Факторы, под воздействием которых вероятность развития данной патологии значительно возрастает:
- травмы;
- сахарный диабет;
- гипотиреоз;
- гипертиреоз;
- патология легких;
- инсульт;
- нарушения работы сердца, операции на этом органе;
- возраст пациента от 50 до 70 лет;
- воспалительные процессы в суставах, спровоцированные другими факторами.
Симптомы адгезивного капсулита
Течение синдрома замороженного плеча характеризуется 4 стадиями:
- Стадия «болезненного» воспаления, 0-2 месяца: ноющая боль по ночам, постепенное усиление ограничения объема активных движений, пассивные движения по-прежнему в норме. При остром и агрессивном течении переход до 2 стадии может занимать менее 1 месяца;
- Стадия болезненного «замораживания», 2-6 месяцев: боль сохраняется и достигает своего пика, ограничение объема активных и пассивных движений усугубляется, боль по ночам - до интенсивной. Лечебная физкультура чаще вызывает усиление боли;
- Стадия «заморозки», 6-12 месяцев: ограничение объема движений достигает своего максимума, плечевой сустав тугоподвижен, движение отведения в плечевом суставе около 10-15 градусов, боль и ломота начинают постепенно ослабевать, лечебная физкультура лишь иногда приносит незначительную пользу;
- Стадия «оттаивания» (восстановления), 12-24 месяца: наступает постепенное восстановление функции сустава и нормального объема движений, лечебная физкультура приносит пользу. Восстановление обычно происходит с небольшим остаточным дефектом в виде неполного объема движения в суставе.
Диагностика адгезивного капсулита
Типичная картина боли: постепенно нарастающая боль при движении с ограничением объема движения в суставе, боль при резких движениях и в крайних точках при пассивных положениях, ночные боли, внутренняя ротация плечевого сустава затруднена.
Типичная жалоба: пациент не может вынуть кошелек из заднего кармана или расстегнуть бюстгальтер сзади. Ротация плеча наружу обычно ограничена в пределах 30 градусов, отведение плеча часто не превышает 85 градусов, пассивные движения примерно одинакового диапазона (по сравнению с активными). При осмотре: нормальная мышечная сила при проведении тестов; положительные ригидные тесты на вращательную манжетку плечевого сустава, но без признаков импинджмент синдрома.
Лечение адгезивного капсулита
Стадия воспаления
Внутрисуставные инъекции глюкокортикоидов под строгим УЗИ-контролем, назначение курса пероральных НПВС.
Стадия «замораживания»
Цель состоит в том, чтобы обеспечить обезболивание: НПВС, обезболивающие препараты опиоидного ряда (трамадол, тапентадол). Лечебную физкультуру не назначают из-за наличия боли. Эффективность инъекций глюкокортикоидов высокая, но строго под УЗИ-контролем и по показаниям. Высокую эффективность показывает иРЧА надлопаточного и подмышечного нерва (цель в суставных веточках этих нервов), с целью максимального уменьшения болевой импульсации от сустава и облегчения страдания пациента.
Гидродиссекция капсулы плечевого сустава показывает хорошую эффективность. Это введение смеси глюкокортикоида и анестетика в сравнительно большом объеме в полость сустава под УЗИ-навигацией с целью остановки адгезии (слипания) сустава. Часто этот метод приводит к обрыву стандартного течения заболевания и началу стадии «оттаивания».
Пациенту назначают маятниковые упражнения, насколько позволяет боль. Это замедляет «заморозку» плеча и уменьшает итоговое ограничение движения.
Стадия «заморозки»
При значительной потере объема движений (отведение плеча менее 80 градусов), приводящем к длительной нетрудоспособности, или при сохранении интенсивной боли свыше 6 месяцев встает вопрос об эндоскопическом удалении внутрисуставных спаек (артролизе или артроскопия). У части пациентов плечо снова станет неподвижно в течение недели после операции.
На данной стадии неэффективны обычные блокады с глюкокортикоидами, следует применять гидродиссекцию капсулы сустава.
Высокую эффективность в отношении облегчения боли имеет криоабляция (криоаналгезия) плечевого сустава. Это метод прямого замораживания до очень низкой температуры суставных ветвей чувствительных нервов, иннервирующих сустав, с помощью специального зонда. Метод позволяет облегчить боль пациентом с ее хронической и тяжелой формой.
Лечебная физкультура на данной стадии эффективна, но, как правило, избегается пациентами из-за наличия боли.
Стадия «оттаивания»
Эффективна ударно-волновая терапия (физиотерапия). Также полезны самостоятельно выполняемые упражнения - обычно на данном этапе пациент уже обучен врачом ЛФК схеме восстановительной гимнастики.
На данной стадии потребности в блокаде и гидродиссекции капсулы сустава нет. Если боль ушла, но сохраняется стойкое ограничение движения, то пациенту показан оперативный артролиз (эндоскопическое рассечение спаек).
Если сохраняется боль, высокую эффективность показывает метод криоабляции (криоаналгезия) плечевого сустава.
Обычно достигается полное или почти полное восстановление нормального диапазона движений. У пациентов с сахарным диабетом - до диапазона движений в другом плечевом суставе или сохраняется легкий дефект объема движения.
Плечелопаточный периартроз
Плечелопаточный периартроз (ПЛП) — комплексный нейродистрофический синдром поражения периартикулярных тканей плечевого сустава, возникающий при различных патологических изменениях самого сустава, шейного отдела позвоночника, нервов плечевого сплетения или расположенных рядом с суставом органов. Проявляется болями и ограничением подвижности плечевого сустава. При ПЛП диагностический поиск заключается в осмотре и пальпации области сустава, оценке неврологического статуса, проведении рентгенографии, УЗИ, МРТ плечевого сустава, рентгенографии позвоночника и др. обследований. Лечение состоит в комбинированном применении глюкокортикоидных препаратов, местных анестетиков, НПВП, витаминов группы В, сосудистой терапии, физиолечения, ЛФК и массажа.
Общие сведения
Термин «плечелопаточный периартроз» используется с 1872 года как собирательное понятие, включающее различную патологию тканей, окружающих плечевой сустав. Так, под диагнозом «плечелопаточный периартроз» может скрываться субакромиальный бурсит, склерозирующий капсулит и бурсит плечевого сустава, тендинит длинной головки бицепса и ротаторной манжеты плеча и др. заболевания. В неврологической практике ПЛП зачастую расценивается как нейродистрофический синдром, развивающийся при шейном остеохондрозе. Из-за такой вариабельности видов ПЛП, имеющих различную этиологию и течение, при составлении МКБ-10 было решено не включать данное понятие в классификацию и тем самым стимулировать врачей более тщательно и дифференцированно подходить к постановке диагноза. Несмотря на это, на сегодняшний день большинство специалистов в области травматологии, ортопедии и неврологии продолжают широко применять термин «плечелопаточный периартроз».
Причины
Факторы, которые могут инициировать плечелопаточный периартроз, многочисленны и вариабельны. Во врачебной практике чаще всего диагностируется ПЛП, связанный с импинджмент-синдромом — воспалением ротаторной манжеты плеча, которое возникает при ее микротравматизации. Наблюдается при стереотипных движениях с нагрузкой у маляров, каменщиков, грузчиков, спортсменов и при статических нагрузках на плечо у офисных работников. Плечелопаточный периартроз может развиваться при остеохондропатии, артрозе, артрите плечевого сустава, его нестабильности и травмах (вывихе плеча, повреждении сухожилий, разрыве связок). Другими этиофакторами ПЛП являются переломы ключицы, травмы и посттравматический артроз акромиально-ключичного сочленения.
Неврологическими причинами ПЛП выступают радикулиты и радикулопатии при патологии шейного отдела позвоночника (спондилоартрозе, остеохондрозе, протрузии диска), плексит и др. заболевания плечевого сплетения (например, паралич Дюшена-Эрба), парезы верхней конечности, обусловленные перенесенным инсультом или миелопатией. У пациентов с сахарным диабетом плечелопаточный периартроз является составной частью клиники диабетической нейропатии. В отдельных случаях наблюдается плечелопаточный периартроз, возникающий на фоне онкозаболеваний — рака легких с локализацией на верхушке, рака молочной железы, остеосаркомы и пр. Кроме того, описан плечелопаточный периартроз у женщин, перенесших мастэктомию, и у пациентов после инфаркта миокарда.
Патогенез
В основе патогенетических механизмов развития ПЛП лежат сегментарные нарушения сосудистой регуляции и нейротрофические расстройства, постепенно приводящие к дистрофическим изменениям периартикулярных тканей плечевого сустава. Происходит истончение и разволокнение суставной капсулы, из-за потери эластичности в ней образуются микротрещины, впоследствии замещаемые соединительной тканью, что приводит к еще большему снижению эластичности капсулы и ограничению движений в плечевом суставе. Последнее обуславливает появление синдрома «замороженного плеча» и развитие стойкой контрактуры сустава.
Симптомы
Плечелопаточный периартроз дебютирует возникновением болевого синдрома. Его появление и развитие настолько незаметно и постепенно, что пациенты не могут указать, когда именно у них возникли боли. Болевые ощущения чаще локализуются по передне-боковой, реже по задней поверхности плеча. По описанию самих пациентов они носят «сверлящий», «ноющий», «грызущий» характер; могут иррадиировать в шею, лопатку, дистальные отделы руки. В начальном периоде ПЛП боли возникают только при движениях в плечевом суставе, имеющих значительную амплитуду. Например, при попытке завести руку за спину, отвести в сторону, поднять вперед выше горизонтального уровня. Подобные двигательные акты в бытовых условиях не часто совершаются людьми, поэтому в ранний период ПЛП к врачам обращаются в основном спортсмены или те пациенты, у которых указанные движения связаны с профессиональной деятельностью.
При дальнейшем развитии плечелопаточный периартроз приводит к усугублению болевого синдрома и появлению ограничения подвижности в плече. Пациенты жалуются на возникновение резких болевых ощущений при движениях в плечевом суставе, существование в области сустава постоянной фоновой боли ноющего характера. Последняя усиливается по ночам, не дает пациентам спать на стороне пораженного плеча, приводит к инсомнии и развитию астении. Ограничение активных движений в плече постепенно становиться заметно в повседневной бытовой жизни пациента — ему сложно держаться в транспорте за верхний поручень, доставать предметы с верхних полок, поднимать руку сбоку от туловища или заводить ее назад. Выше перечисленные симптомы вынуждают пациента обратиться к врачу. Как правило, на этот момент проходит 2-3 мес. со времени манифестации заболевания.
Диагностика
Осмотр плечевого сустава выявляет небольшую отечность его тканей, их несколько большую пальпаторную плотность в сравнении с пальпацией здорового плеча. Отмечаются триггерные точки — болезненность при пальпации мест прикрепления сухожилий, бугорков плечевой кости и борозды между ними, подлопаточной мышцы. Наблюдается различной выраженности ограничение активных движений в плече, зачастую пассивные движения также ограничены. В наибольшей степени выражено нарушение поднимания руки впереди туловища, ее отведение и заведение за спину. Осмотр пациента могут проводить ортопед, травматолог, терапевт или невролог. Последний также производит оценку неврологического статуса больного. При определении признаков поражения спинномозговых нервов или плечевого сплетения плечелопаточный периартроз следует считать синдромом выявленного заболевания.
Рентгенография плечевого сустава и КТ плечевого сустава могут дать информацию о состоянии его костных структур — наличии остеопороза, уменьшении межсуставной щели и т. п., а также о кальцификации суставной сумки и периартикулярных тканей. В диагностике изменений мягких тканей сустава ведущее значение имеет МРТ или УЗИ плечевого сустава. Для оценки состояния шейного отдела позвоночника проводится его рентгенография, при подозрении на корешковый синдром — МРТ позвоночника. Уточнение выявленных неврологических нарушений может потребовать проведения ЭМГ или ЭНГ.
Лечение
Препаратами, с которых обычно начинают лечить плечелопаточный периартроз, являются глюкокортикостероиды (дексаметазон, гидрокортизон, бетаметазон). Их вводят внутримышечно или внутрисуставно, а также в область надостной мышцы. Наибольший эффект дает сочетание кортикостероидов с местными анестетиками (новокаином или лидокаином). В зависимости от выраженности симптомов ПЛП количество лечебных блокад может варьировать в пределах от 6 до 10. Как правило, к концу 2-ой недели подобной терапии наблюдается регресс болевого синдрома и увеличение объема движений. Это позволяет перейти от кортикостероидов к лечению нестероидными противовоспалительными препаратами (диклофенаком, нимесулидом, пироксикамом). При скомпрометированности со стороны ЖКТ эти препараты назначаются совместно с гастропротекторами.
Комплексная терапия ПЛП включает также назначение витаминов гр. В (возможно в виде комплексных препаратов), сосудистых препаратов (никотиновой кислоты, пентоксифиллина). Положительно влияет на результаты лечения его сочетание с физиотерапией — ультрафонофорезом, электрофорезом, тепловыми процедурами, магнитотерапией, рефлексотерапией. После купирования болевого синдрома параллельно с проводимой терапией назначают массаж и лечебную физкультуру, направленные на восстановление объема движений в суставе.
Прогноз и профилактика
При своевременном обращении и полноценном лечении прогноз в плане выздоровления достаточно благоприятный. В запущенных случаях плечелопаточный периартроз приводит к формированию стойкого ограничения двигательной функции сустава, возникновению контрактуры и инвалидизации больного.
К мероприятиям по профилактике ПЛП можно отнести: адекватное лечение шейного остеохондроза, предупреждение травм плечевого сустава и чрезмерных нагрузок на него профессионального или спортивного характера, регулярную суставную гимнастику, направленную на укрепление плечевого пояса.
Адгезивный капсулит

Среди многочисленных ортопедических проблем, вызывающих болезненность и ограничение движений в плече, самой «неизъяснимой» является адгезивный капсулит. Клинический феномен с медленным, но неуклонным течением, неизбежно завершается наступлением скованности. Несмотря на то, что в отдельных случаях болевые симптомы проходят самостоятельно, рука уже не способна двигаться в обычном объеме. И только комплексное лечение и поэтапная реабилитация дают реальный шанс на полное восстановление двигательной активности.
Рассказывает специалист ЦМРТ
Дата публикации: 24 Июня 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины возникновения плечевого синдрома
Адгезивный капсулит, более известный, как синдром «замороженного плеча» — это хроническое воспаление фиброзного слоя капсулы плечевого сустава. Оно может быть первичным (идиопатическим), возникающим без определенной причины, и вторичным. Вторичный воспалительный процесс ассоциируется со следующими факторами:
- травматическое повреждение
- неравномерная нагрузка на позвоночник
- метаболические расстройства
- сахарный диабет
- легочные, сердечно-сосудистые патологии
- болезнь Паркинсона
- миофасциональный синдром
- возрастные дегенеративные изменения
- нейрохирургические и другие оперативные вмешательства, не связанные с плечевым суставом.
«Эффект замороженного плеча» не зависит от интенсивности физической активности. Он более типичен для пациентов зрелого возраста (50-70 лет), чаще встречается у женщин пременопаузального и менопаузального периода.
Симптомы адгезивного капсулита
Самым характерным признаком воспаления является упорная ноющая боль, усиливающаяся в состоянии покоя и чуть ослабевающая при движении. Болевой очаг локализуется в области правого или левого соединения плечевой кости с лопаткой и не распространяется на другие участки. В ходе осмотра обнаруживается характерная припухлость. Из-за укорочения мышц заметна несимметричность плеч (одно выше другого).
При адгезивном капсулите болевые ощущения никак не связываются с конкретными движениями. Боль усиливается в ночное время, или при лежании на больной стороне. По окончании острого периода наступает анкилозирование (неподвижность). При этом болевые ощущения проходят, но остается чувство скованности и физического препятствия выполнению полного объема привычных движений. Далее подвижность постепенно восстанавливается. Однако у многих пациентов, из-за сформировавшихся контрактур, плечо так и остается «прикованным» к лопатке, что существенно ограничивает двигательную функциональность сустава.
Стадии
Адгезивный капсулит плеча имеет трехфазное течение:
- I - спонтанная боль, постепенно усиливающаяся и, за 2-3 недели, переходящая в острый синовит плече-лопаточного сустава, который длится от 3 до 9 месяцев
- II - фаза скованности: синдром «замороженного плеча (4-12 месяцев)
- III - стадия разрешения, с полным или частичным восстановлением нарушенной двигательной функции
При отсутствии лечения симптомы адгезивного капсулита плечевого сустава напоминают о себе в течение 1,5-2-х, а иногда и 4-х лет.
Диагноз устанавливается на основании субъективных жалоб, данных патологического анамнеза и клинического осмотра с использованием специальных тестов. Для исключения других заболеваний, имеющих схожее течение, дополнительно назначается лабораторная и инструментальная диагностика:
- анализ крови и суставной жидкости
- рентгенография плечевого сустава
- УЗИ
Самым информативным методом визуализации, позволяющим обнаружить характерное утолщение суставной капсулы, исключить разрыв сухожилия, является МРТ. Безопасная и безболезненная технология применяется в сложных ситуациях, для окончательного решения о выборе наиболее оптимальной лечебной тактики.
К какому врачу обратиться
Лечение адгезивного капсулита плечевого сустава находится в компетенции ортопеда-травматолога.
Адгезивный капсулит ( Замороженное плечо )
Адгезивный капсулит - это поражение капсулы плечевого сустава, сопровождающееся значительным ограничением движений. Сам сустав в процесс не вовлекается. Заболевание протекает стадийно: вначале возникают боли, затем - ограничение движений, после чего функции конечности постепенно восстанавливаются. Выздоровление наступает через 1,5-4 года с момента появления первых симптомов. Диагноз устанавливается на основании анамнеза, жалоб и данных объективного обследования, инструментальные и лабораторные методики назначаются для исключения других патологий. Лечение консервативное: медикаментозная терапия, растяжение суставной капсулы, ограничение, а затем увеличение нагрузки.
МКБ-10
Адгезивный капсулит - заболевание, которое вызывает тяжелое нарушение функций конечности и становится причиной продолжительной нетрудоспособности, но имеет благоприятный прогноз и завершается выздоровлением. Диагностируется примерно у 2% населения. Обычно возникает в возрасте 50-70 лет, женщины страдают в 3-5 раз чаще мужчин. Одинаково часто поражает доминирующую и недоминирующую руку. У 7-10% больных адгезивный процесс носит двусторонний характер, симптомы в области второго плеча появляются в срок от нескольких месяцев до нескольких лет с момента дебюта болезни.
Причины адгезивного капсулита пока не установлены. Исследователи считают, что заболевание провоцируется трофическими расстройствами, обусловленными нарушениями нервной регуляции. Специалисты предполагают, что болезнь этиологически связана с патологиями, возникающими на фоне рефлекторной дистрофии тканей, в частности - синдромом Зудека, который нередко развивается одновременно с капсулитом (синдром плечо-кисть).
Адгезивный капсулит может формироваться самостоятельно или провоцироваться другими заболеваниями. В число состояний, чаще всего вызывающих фиброз капсулы, входят:
- сахарный диабет;
- злокачественные новообразования;
- гипертиреоидизм;
- инсульт и инфаркт миокарда;
- состояние после операций на сердце.
Наиболее распространенной причиной вторичного адгезивного процесса является сахарный диабет II типа - заболевание определяется у каждого третьего диабетика. Связь между капсулитом и тендинитами (самой частой патологией, вызывающей боли в плече) не подтверждается данными исследований.
Грубое нарушение функции плечевого сустава у больных адгезивным капсулитом обусловлено выраженным фиброзом капсулы и уменьшением суставной полости. На ранних стадиях возникает умеренное воспаление, состав тканей изменяется. Воспалительный процесс и перестройка капсулы сопровождаются болевым синдромом. Постепенно суставная оболочка «сжимается», ее части слипаются между собой.
Нижний заворот полностью облитерируется. Объем жидкости, которую можно ввести в суставную полость, уменьшается с 25-30 до 5-10 мл. На этой стадии признаки воспаления отсутствуют. В биоптатах определяется большое количество фибробластов и зрелая фиброзная ткань. В зоне капсулы и синовиальной оболочки появляются участки утолщения.
Классификация
Для адгезивного капсулита характерно ярко выраженное стадийное течение с поэтапным изменением симптоматики. В современной ортопедии выделяют три фазы болезни:
- Болевая. Занимает 3 до 12 месяцев. Сопровождается болевым синдромом и постепенным уменьшением объема движений.
- Окоченения. По длительности примерно равна предыдущей стадии. Боли уменьшаются и исчезают, движения резко ограничены.
- Оттаивания. Продолжительность составляет 1-2 года. Движения постепенно восстанавливаются, хотя в ряде случаев не достигают объема, который был до начала болезни.
Длительность каждой фазы и общая продолжительность капсулита определяются многими факторами, в числе которых - начало лечения, наличие сопутствующих патологий и пр. Обычно временные отрезки, в течение которых продолжается каждая стадия, пропорциональны друг другу. Если болевая фаза протекала длительно - окоченение и оттаивание также будут продолжительными.
Боли появляются без видимой причины, реже возникают после перегрузки или незначительной травмы. Постепенно нарастают в течение 1-3 недель, затем начинают беспокоить в ночное время. Пациент просыпается от боли, не может спать на стороне поражения. На фоне болевого синдрома ограничивается подвижность, причем, не сразу во всех направлениях, а в определенной последовательности.
Вначале уменьшается диапазон движений при развороте руки кнаружи. Одновременно, но в меньшей степени ограничивается отведение. Потом появляются проблемы при вращении плеча кнутри. Отмечаются затруднения при выполнении обычных бытовых действий - еде, умывании, расчесывании, одевании и раздевании, повороте ключа в замочной скважине. Через несколько месяцев сустав практически полностью блокируется.
Болевой синдром сохраняется, иногда сочетается с отечностью и нарушениями подвижности дистальных отделов конечности (кисти и запястья). Изнуряющие боли и нарушение трудоспособности стимулируют пациентов обращаться за врачебной помощью, однако диагностика адгезивного капсулита часто затруднена из-за отсутствия патогномоничных симптомов.
В фазе окоченения боли постепенно уменьшаются, практически исчезают в покое и появляются только при попытках движений в плечевом суставе. Движения по-прежнему резко ограничены. Трудоспособность утрачена. В среднем через 7-8 месяцев диапазон движений постепенно начинает увеличиваться, процесс продолжается в фазе оттаивания до полного или почти полного восстановления.
Осложнения
Несмотря на выраженную клиническую симптоматику, становящуюся причиной временной инвалидности, адгезивный капсулит протекает благоприятно и не вызывает осложнений. Негативные последствия возможны при неправильном лечении или неуверенности пациента в исходе заболевания. Слишком длительная или постоянная иммобилизация потенцирует недостаточное восстановление функций и развитие тугоподвижности. Утрата трудоспособности при неясных перспективах провоцирует развитие невротических расстройств.
Диагноз выставляется врачами-ортопедами или ревматологами. Диагностика базируется на анамнестических данных и результатах физикального обследования. Единственным информативным инструментальным методом является артрография, но в клинической практике ее почти не используют из-за инвазивности и достаточного объема клинической информации. С учетом фазы при объективном осмотре выявляют:
- 1 фаза. Дельтовидная мышца на пораженной стороне уменьшена в объеме. При пальпации определяется разлитая болезненность в зоне плечевого сустава. Активные и пассивные движения одинаково ограничены - этот признак позволяет дифференцировать адгезивный капсулит с другими патологиями со сходной симптоматикой.
- 2 фаза. Гипотрофия мышц становится более выраженной. Пассивные и активные движения ограничены в одинаковом объеме, но теперь - из-за механического препятствия. Боли отсутствуют или слабо выражены.
- 3 фаза. Степень восстановления функции сустава существенно варьируется в зависимости от времени, прошедшего с начала фазы. Диагноз подтверждается на основании характерного анамнеза, пациент сообщает, что плечо вначале болело, затем не двигалось, теперь «разрабатывается».
Адгезивный капсулит дифференцируют с артритом, ревматической полимиалгией, хондроматозом, асептическим некрозом головки плеча, синдромом Милуоки и злокачественными опухолями. В ходе дифференциальной диагностики назначают анализ на С-реактивный белок, определяют СОЭ, выполняют рентгенографию. По данным лабораторных исследований изменения отсутствуют, на рентгенограммах при длительном течении может обнаруживаться остеопороз.
Лечение адгезивного капсулита
Лечение осуществляется в амбулаторных условиях, определяется стадией патологии. Важной частью терапии является формирование у больного уверенности в благополучном исходе, позволяющее избежать развития невротических расстройств. Лечебные мероприятия при первичных и вторичных формах адгезивного процесса идентичны, единственным отличием является ограничение приема гормональных средств при сахарном диабете.
Лечение в болевой фазе
Основной целью терапии адгезивного капсулита в этом периоде является уменьшение болевого синдрома. Лечение включает медикаментозные и немедикаментозные мероприятия:
- Охранительный режим. Обеспечивается ограничение нагрузки на плечевой сустав. Иммобилизацию применяют дозированно, чтобы не допустить развития тугоподвижности. При интенсивных болях рекомендуют использовать косыночную повязку не более нескольких часов ежедневно.
- НПВС. Нестероидные препараты назначают в таблетках в суточной дозе не более 200 мг. Продолжительность приема и дозу определяют с учетом выраженности и длительности болевого синдрома. Медикаментом выбора является ацеклофенак, который переносится лучше, чем другие средства этой группы и не накапливается в организме, что важно при лечении лиц старшего возраста.
- Гормональные средства. Внутрисуставные блокады с глюкокортикоидами по возможности выполняют в ранние сроки, поскольку это позволяет сократить продолжительность болевой фазы капсулита. При возобновлении болей процедуру повторяют через 2-3 недели. Курс лечения включает не более 3-х блокад.
При неэффективности перечисленных методик или невозможности использования гормональных препаратов у больных с сахарным диабетом применяют внутрисуставные инъекции медикаментов на основе гиалуроновой кислоты, проводят блокады надлопаточного нерва. Физиотерапевтические методы пациентам с адгезивным капсулитом обычно не показаны из-за недостаточного эффекта. Возможно назначение электрофореза с новокаином для уменьшения болей.
Лечение в фазах окоченения и оттаивания
После снижения интенсивности болевого синдрома охранительный режим и медикаментозную терапию отменяют. Основной акцент делают на интенсивной разработке и растяжении капсулы сустава. Пациента обучают упражнениям, которые нужно выполнять в течение нескольких месяцев. Применяют специальные тренажеры для дозированного растягивания.
Редрессацию выполняют редко, показанием к активной хирургической мобилизации является отсутствие увеличения объема движений в течение полугода и более после начала второй фазы адгезивного процесса при желании больного ускорить восстановление. Иногда осуществляют частичную мобилизацию с использованием артроскопического оборудования. При симптомах синовита возможно проведение артроскопической синовэктомии.
Прогноз и профилактика
Прогноз при адгезивном капсулите благоприятный, после завершения фазы оттаивания у половины больных движения восстанавливаются в полном объеме. У второй половины пациентов в исходе отмечается незначительное ограничение функции, не влияющее на трудоспособность и самообслуживание. Профилактические мероприятия не разработаны из-за неясности этиологии заболевания.
2. Болевые синдромы плечевого пояса: диагностика и лечение/ Широков В.А., Кудрявцева М.С.// Неврология и психиатрия - 2013 - №1.
3. Плечелопаточный болевой синдром: современные подходы к диагностике и лечению/ Никифоров А.С., Мендель О.И.// РМЖ - 2006 - №8.
Адгезивный капсулит (синдром замороженного плеча, плечелопаточный периартроз)
Плечелопаточный периартроз, или артроз, или остеоартроз плечевого сустава, или адгезивный капсулит, или синдром «замороженного плеча» — это синонимы редко встречающееся состояние болезненной скованности мышц плечевого пояса вокруг плечевого сустава. При плечелопаточном периартрозе (адгезивном капсулите, «замороженном плече») у больного обнаруживается два принципиальных отличительных момента:
- боль в плече (плечевом суставе) при движении и в покое — мышечное ограничение плечевого сустава в объёме отведения руки в сторону, при её поднятии вверх и невозможность заведения больной руки за спину
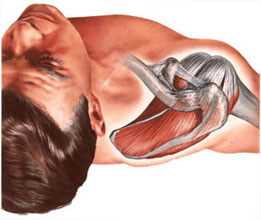
Мышцы плечевого сустава при диагностике артроза плечевого сустава (плечелопаточном периартрозе, адгезивном капсулите) спастически сокращены.
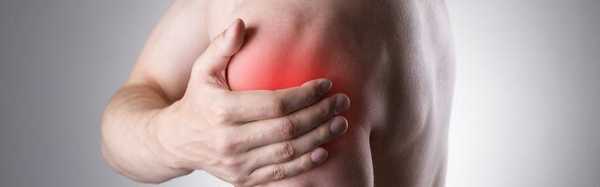
При адгезивном капсулите (синдроме замороженного плеча, плечелопаточном периартрозе) пациента беспокоит боль в плече (плечевом суставе) при движении и в покое.
Плечелопаточный периартроз (адгезивный капсулит или синдром «замороженного плеча») часто развивается постепенно, не заметно для пациента. Женщины вдруг обнаруживают, что не могут застегнуть и расстегнуть у себя за спиной самостоятельно бюстгальтер, так как это движение (отведение) руки назад и за спину вызывает у них резкую боль в плече (плечевом суставе). Эта боль в плече резко ограничивает движения в руке. В тяжёлых случаях плечелопаточного периартроза (адгезивного капсулита) при сильной боли в плече, идущей вниз по руке, пациент не способен поднести этой рукой ложку ко рту, на столько его может беспокоить эта боль
У пациента с артрозом плечевого сустава (при адгезивном капсулите) нарушен сон, так как он не может подобрать удобное положение для больной руки лёжа, так чтобы плечо не "заныло" из-за боли.
Причина возникновения адгезивного капсулита (синдрома замороженного плеча, плечелопаточного периартроза)
Причина возникновения такого заболевания как артроз плечевого сустава (плечелопаточного периартроза, адгезивного капсулита) до сих пор точно не установлена. Одновременно существует несколько теорий возникновения этого заболевания. Ниже перечиселнны самые распространённые теории формирования артроза плечевого сустава (плечелопаточного периартроза):
- длительные и однотипные нагрузки на мышцы и связки плеча (длительная работа одной рукой, игра на гитаре и т.д.)
- травма плечевого сустава (падения на руку, спортивные перегрузки и поднятия тяжести)
- наличие протрузий или грыж межпозвонковых дисков на уровне шейного отдела позвоночника
- смещение C1-позвонка (аксиса)
- наследственный фактор и т.д.
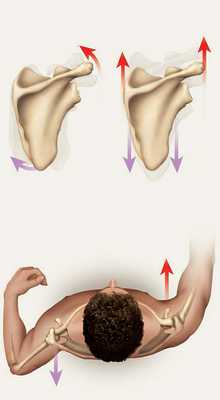
При диагностике биомеханики плеча объём движений лопатки и плечевого сустава при плечелопаточном периартрозе (адгезивном капсулите) резко ограничен из-за мышечной боли.
Диагностика адгезивного капсулита (синдрома замороженного плеча, плечелопаточного периартроза)
При обследовании пациента с адгезивным капсулитом устанавливается степень напряжения мышц плечевого пояса, объём движения в плечевом суставе. На рентгенограммах плечевого сустава в прямой и боковой проекции при адгезивном капсулите, как правило, видимые изменения суставных поверхностей будут отсутствовать.
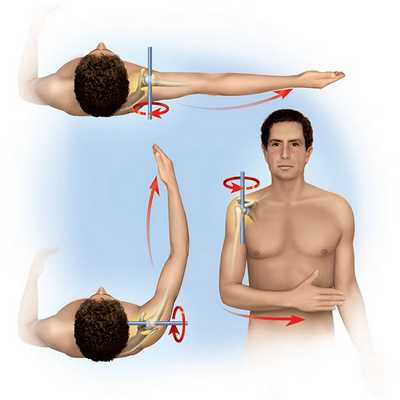
При диагностике объёма движений плечевого сустава при плечелопаточном периартрозе (адгезивном капсулите) резко сокращается.
МРТ плечевого сустава так же не выявляет каких либо значимых структурных изменений на начальном этапе возникновения плечелопаточного периартроза (адгезивного капсулита). Органические изменения появляются позже, со временем, как результат длительного отсутствия полного объёма движений в плечевом суставе. На МРТ плечевого сустава они выглядят как:
- признаки выпота синовиальной жидкости в полость плечевого сустава
- утолщения связок
- признаки воспаления и отёка мышечной вращательной манжеты плеча
- признаки воспаления и отёка акромиально-ключичного сочленения
- деформации хрящевой ткани головки плечевой кости и т.д.
При МРТ диагностике плечевого сустава при адгезивном капсулите томография может не показать изменений в полости, на суставной поверхности или связках плечевого сустава.
Лечение адгезивного капсулита (синдрома замороженного плеча, плечелопаточного периартроза)
Лечение адгезивного капсулита (синдрома замороженного плеча, плечелопаточного периартроза) довольно продолжительное и болезненное, так как требует постоянного воздействия на спазмированные мышцы вокруг плечевого сустава. Таким пациентам приходится лечить плечевой сустав для избавления от боли в руке на протяжении от нескольких месяцев до 3-х лет.
Лечебная тактика при адгезивном капсулите должна быть довольно активной со стороны медицинского персонала, иначе есть вероятность развития анкилоза плечевого сустава со всеми вытекающими последующими реабилитационными действиями, сроками и финансовыми затратами для самого больного.
Снятие отёка, воспаления, боли в руке и плече, восстановление объёма движений в плечевом суставе и мышцах при лечении артроза (плечелопаточного периартроза, адгезивного капсулита) ускоряется при использовании физиотерапии.
Читайте также:
