Техника операции при ранении толстой кишки
Добавил пользователь Morpheus Обновлено: 31.01.2026
рассасывающийся шовный материал и проводят лигатуру только через се-розный и мышечный слои кишечной стенки.
При ушивании раны кишки длиной более 1 см используют обычно 2-х-рядные швы. Если рана расположена в продольном направлении, ее нужно перевести в поперечное с помощью нитей-держалок во избежание суживания просвета. С их помощью ассистент осторожно растягивает края раны и в этом положении фиксирует до конца ушивания раны.
Первый ряд двухрядного шва — непрерывный сквозной шов. Чаще всего, накладывают вворачивающий непрерывный шов по Шмидену кетгу-товой нитью. Зафиксировав узлом длинную нить у угла кишечной раны, накладывают стежки через всю толщу кишечной стенки на 0,3—0,4 см от края раны попеременно со стороны слизистой оболочки каждого края ра-ны, расстояние между стежками — 0,5 см.
Второй ряд — узловые асептические перитонизирующие серозно-мышечные швы Ламбера.
Техника ушивания ран толстой кишки
Ушивание толстой кишки производится в случаях повреждения при ранах небольших и средних размеров. Небольшие единичные колотые ра-ны толстой кишки и тазовой части прямой, покрытые висцеральной брю-шиной, подлежат ушиванию. Их можно зашить кисетным швом, но в отли-чие от ран тонкой кишки — с последующим наложением 2-х рядов серозно-мышечных швов. Большие по размерам раны толстой кишки требуют ушива-ния трехрядным швом в поперечном к оси кишки направлении: 1-й ряд — не-прерывный вворачивающий кетгутовый шов через все слои, затем, после смены салфеток, инструментов и перчаток, накладываются 2-й и 3-й ряды се-розно-мышечных швов. Линию шва целесообразно перитонизировать (саль-ником на ножке, жировыми привесками, париетальной брюшиной).
Применение 3-х-рядного шва на толстой кишке является обоснованным и целесообразным, учитывая следующие соображения. Краевой травматический некроз на толстой кишке на почве наложения 1-го ряда швов (через все слои) не ограничивается только слизистой оболочкой, а захватывает нередко под-слизистый слой и даже мышечную оболочку вплоть до серозной поверхности. Такой глубокий характер краевого некроза приводит к тому, что после оттор-жения омертвевших тканей со стороны просвета обнажается наружный (2-й) ряд швов (серозно-мышечных), который в результате инфицируется. Для за-щиты этого 2-го ряда швов и отграничения его от брюшной полости необхо-дим 3-й ряд швов — серозно-мышечный (И. Д. Кирпатовский, 1964).
2.8 Показания и техника выполнения резекции тонкой кишки
Под резекцией тонкой кишки понимают удаление того или иного от-резка этой кишки. Чаще всего ее производят по поводу опухоли, ущемлен-ных грыж, непроходимости кишки, тромбозов брыжеечных сосудов, ранений и др. Резекцию тонкой кишки нужно осуществлять в пределах здоро-вых тканей: проксимально на 30-40 см и дистально на 15-20 см от резеци-руемого участка кишки.
Этапы резекции тонкой кишки:
ревизия брюшной полости;
мобилизация брыжейки тонкой кишки (по намеченной линии пере-сечения кишки);
формирование межкишечного анастомоза.
В бессосудистой зоне брыжейки тонкой кишки зажимом делают от-верстие, по обоим краям которого накладывают по одному кишечно-брыжеечному серозному шву. При этом прокалывают брыжейку, проходящий в ней краевой сосуд и мышечный слой кишечной стенки, не проникая в про-свет кишки. Завязыванием шва сосуд фиксируется к кишечной стенке. Эти швы накладывают по линии резекции со стороны как проксимального, так и дистального отделов. На расстоянии около 5 см от концов кишки, предназна-ченной для резекции, накладывают 2 кишечных зажима для копростаза, концы которых не должны переходить за брыжеечные края кишки. Подобное поло-жение зажимов сохраняет кровоснабжение брыжейки в ее околокишечной зо-не. Приблизительно на 2 см ниже проксимального зажима и на 2 см выше дис-тального зажима накладывают по одному раздавливающему зажиму.
Пересекают брыжейку тонкой кишки между лигатурами. Чаще всего делают конусовидное пересечение тонкой кишки. При этом наклон линии пересечения должен всегда начинаться от брыжеечного края и кончаться на противоположном крае кишки, ввиду того, что только при такой ориен-тации обеспечивается васкуляризация конца, подлежащего анастомозу, и возможность правильного сближения краев пересеченной брыжейки.
Ушивание ран кишки
Показания. Единичные или множественные ранения кишечной стенки.
Фиксация и обезболивание, как в предыдущем случае.
Техника операции. В зависимости от величины и количества ранений поступают различно. Сместив содержимое извлеченной кишечной петли в стороны и изолировав поврежденный участок петли зажимами, приступают к закрытию ран. При этом соблюдают тщательную изоляцию брюшной полости от загрязнения обкладыванием стерильными салфетками кишечной петли. Небольшие раны закрывают наложением серозно-мышечного шва. При его затягивании пинцеюм впячивают края раны в просвет кишечника, чтобы было полное соприкосновение серозных оболочек. Продольные большие раны зашивают двухрядным кишечным швом по Ламберу или Шмидену. При этом во избе-
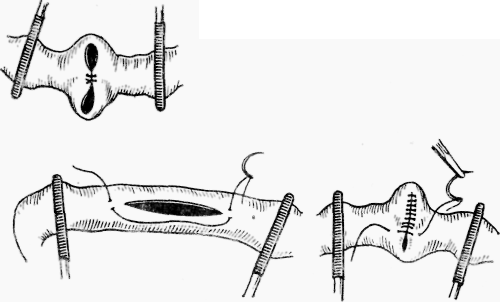
Рис. 157. Ушивание ран кишечной стенки
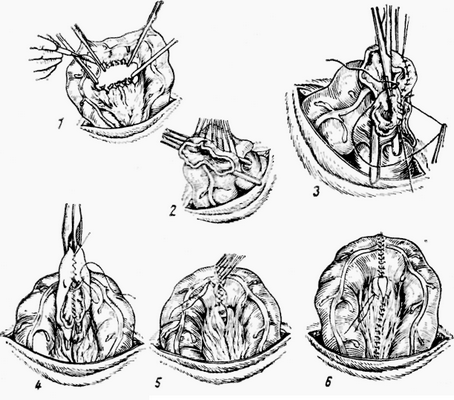
Рис. 158. Резекция кишки и наложение конисного соустья (см. текст)
жание сужения просвета кишки их зашивают в поперечном направлении (рис. 157).
При обширных и множественных дефектах кишки приступают к резекции и наложению кишечного анастомоза (см. ниже).
Резекция кишки (resectio intestini)
Показания. Перфорация или некроз кишечной стенки; опасность некроза вследствие ущемления; неустранимые сращения или инвагинация; опухоли и инородные тела. Операцию выполняют у домашних животных всех видов.
Инструментарий. Скальпели, ножницы, иглы, иглодержатель, шовный материал, кишечные зажимы, лигатурная игла Дешана,, артериальные зажимы.
Обезболивание. Наркоз.
Техника операции. Место лапаротомии определяют по локализации поражения. Обычно у мелких животных применяют парамедианный разрез, а у крупных — чаще всего в области голодной ямки или на других участках подвздоха. Принцип резекции кишки для всех животных один, отличается некоторыми техническими деталями, обусловленными видом животного и топографией. Главное условие, которое должно быть соблюдено, — это резекция в пределах непораженных тканей и достаточное обеспечение кровоснабжения культей кишки.
Извлеченную после лапаротомии кишечную петлю изолируют от брюшной полости марлевыми салфетками и оттесняют пальцами в стороны содержимое кишки. После этого на здоровой части кишки по сторонам от намеченного участка резекции накладывают кишечные зажимы. Иногда дополнительной парой зажимов изолируют непосредственно пораженную часть кишки. На сосуды брыжейки накладывают по 2 лигатуры (рис. 158,/). При иссечении значительного участка кишечной петли лигатуры накладывают на магистральный ствол, питающий данный участок кишки. Ножницами или скальпелем вблизи каждого зажима рассекают участок кишки в косом направлении так, чтобы противолежащий брыжейке участок кишки был иссечен на большем протяжении. Это обеспечит лучшее ее питание и проходимость. Брыжейку рассекают между лигатурами. Слизистую оболочку тщательно освобождают от остатков содержимого, слегка протирая маленькими тампончиками, пропитанными спиртом.
В зависимости от величины просвета кишки различают 2 способа соединения ее концов.
Сшивание конец в конец (осевое соустье) применяют при достаточном просвете кишки, что легко осуществить у крупных животных. Культи кишки прикладывают одна к другой
боковыми поверхностями и соединяют их непрерывным швом 1 через все слои по Шмидену, переворачивая затем кишку так, чтобы она была сшита на всем протяжении соединяемых концов. В заключение накладывают поверх этого шва 2-й этаж, но уже по Ламберу. После этого зашивают брыжейку (2—6).
Сшивание бок в бок (боковое соустье) применяют при резекции кишки с узким просветом. Извлеченную и изолированную салфетками кишечную петлю на местах резекции пережимают артериальными зажимами. Дальше необходимо подготовить культи для сшивания. У крупных животных можно пережать кишку с обеих концов иссекаемого участка щипцами Занда. Место пережатия перевязывается двумя лигатурами, между которыми кишку иссекают (рис. 159). Полученные культи зашивакп швом Ламбера. У мелких животных кулыю кишки заделывают непрерывным двухэтажным швом Ламбера после ее зажатия пинцетом, через который перебрасывают нитки.
Обращенные в противоположные стороны культи кишки прикладывают боковыми поверхностями друг к другу и сшивают непрерывными швами, не прокалывая слизистой оболочки. Затем на обеих поверхностях соединенной швами кишки делают продольные отверстия, совпадающие по длине и направлению наложенного шва на расстоянии 0,5—0,8 см от него, и приступают к непрерывному сквозному шву на задних (внутренних) краях раны обеих культей. Этой же нитью продолжают шить по Ламберу, соединяя непрерывным швом передние края раны. В заключение накладывают завершающий непрерывный шов на серозную и мышечную оболочки по Ламберу (рис. 160, 1—10).
Резекция прямой кишки (resectio intestinum recti)
Анатомо-топографические данные. Прямая кишка (intestinum rectum) занимает большую часть тазовой полости; она имеет два отдела: передний—брюшинный и задний — ретроперито-неальный, окруженный рыхлой соединительной тканью. Дор-сально она прилегает к вентральной поверхности крестца и начальной части хвоста. Вентрально от нее у самцов расположены мочевой пузырь, придаточные половые железы, отделы мочеточников, семяпроводов и мочеиспускательного канала; у самок— тело матки и влагалище. Между упомянутыми органами: прямой кишкой, стенками живота и таза образуются у самцов три, а у самок четыре выпячивания брюшины (рис. 161).
На уровне середины таза прямая кишка ампулообразно расширяется, а затем, суживаясь, заканчивается заднепроходным отверстием. Длина кишки у лошади и крупного рогатого
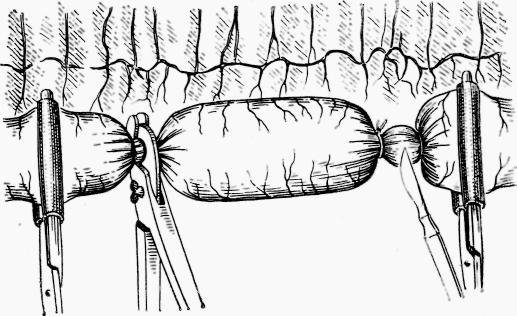
Рис. 159. Пережатие кишки щипцами Занда (нч Дитца г соавторами)
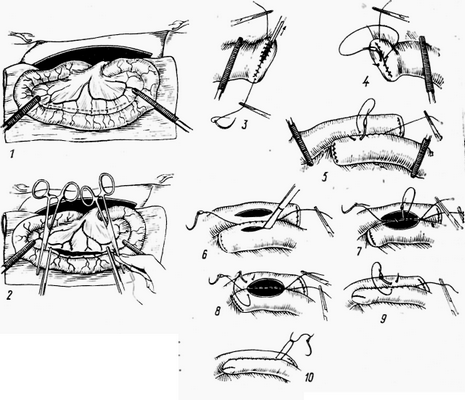
Рис. 160. Этапы резекции кишки у мелких животных и пало жение бокового соустья (сч гекст)
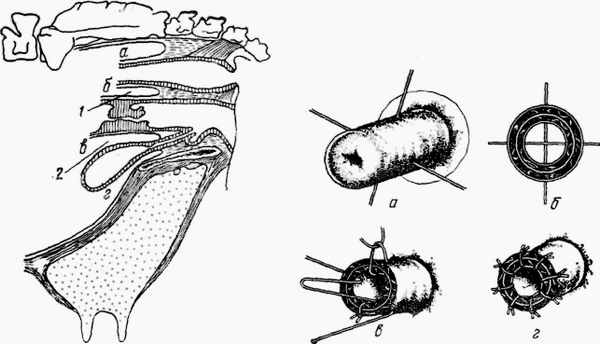
Рис. 161. Выпячивания брюшины v коровы:
а — спинно прямокишечное: б—прямокишечное-маточное, в - маточно мочепузырное; е«-* мочепузырно лонное Показаны места дорсовагинального (/) и ветральновагинального (2) доступ? к яичникам
Рис. 162. Этапы резекции прямой кишки с применением мандренов (спиц) и последующим наложением швов на культю (а—г)
скота 20—30 см. Кровоснабжение прямой кишки осуществляется геморроидальными сосудами, а иннервация — средним и кау-дальным геморроидальными нервами, ветвями тазового нерва и подчревного симпатического сплетения.
Показания. Неустранимое выпадение прямой кишки, разрывы и некроз выпавшей части.
Подготовка. Тщательная очистка, обмывание и дезинфекция выпавшей части кишки.
Фиксация. Крупных животных оперируют в стоячем положении, мелких — в боковом на столе.
Обезболивание. Крупным животным применяют низкую сакральную анестезию, мелким — поверхностную: в прямую кишку вводят раствор 5%-ного новокаина с последующим обкладыванием выпавшей части кишки тампоном, пропитанным раствором. Эффективна также эпидуральная пояснично-крестцовая анестезия.
Техника операции. Способ Б. М. Оливкова. В зависимости от вида и величины животного необходимо иметь либо 2 вязальные спицы с загнутыми концами, либо длинные мандрены от инъекционных игл. Можно воспользоваться и самими иглами. Выпавшую часть кишки непосредственно у анального отверстия прокалывают насквозь 2 мандрена.ми (спицами). Не до-
Вместо мандренов (спиц) применяют перекрещивающиеся шгатуры. протянутые иглой также наискось в вите ''угон X 41осле отсечения выпавшей кишки лигатуры в центре се просвета пересекают и связывают, соединяя таким образом слои культи кишки, а в промежутке между стежками накладывают дополнительные швы. Швы не снимают.
Травмы прямой кишки

Травмы прямой кишки — любое повреждение отдела толстого кишечника, возникающее вследствие экстремальных или бытовых ситуаций, в которые человек попадает ввиду обстоятельств жизнедеятельности, а также анатомических особенностей организма и патологии. Случаи кишечных травм встречаются достаточно редко из-за углубленного расположения прямой кишки в организме.
Почему возникают травмы кишечника?
Специалисты дифференцирует наиболее частые причины возникновения повреждений:
- Субъективные особенности организма;
- Систематическое поднятие и ношение тяжелых предметов или профессиональных грузов;
- Сбой в работе кишечника, запоры;
- Интенсивное напряжение прямой кишки во время родов;
- Падение на выступающие части деревьев, трубы, забор из кольев;
- Повреждение костными обломками при переломе малого таза;
- Врачебная небрежность во время использования эндоскопа, клизмы, градусника;
- Анальный секс, применение интимных игрушек.
- Огнестрельное ранение;
- Введение воздуха;
Виды и симптомы
Четкая классификация увечий прямой кишки отсутствует. Принято разделять два основных вида:
- Травмы мирного периода, которые человек получает в производственной или бытовой сфере, а также во время занятий спортом;
- Травмы военного времени, вследствие стрелкового ранения.
В каждой отдельной ситуации повреждение может локализоваться на внешней и слизистой оболочке кишечника.
Болезни и увечья прямой кишки сопровождаются интенсивной симптоматикой. При травмах мышечной ткани или слизистого эпителия, пациент испытывает следующие признаки:
- резкая боль в аноректальной зоне, внизу живота;
- кровотечение из аноректальной области и примесь крови в опорожнениях;
- ложные позывы к испражнению кишечника;
- секреция гноя или каловых масс, а также газов из раны;
- воспаление или проникновение инфекции.
Огнестрельные ранения могут способствовать попаданию воздуха и кала в брюшную полость.
Диагностика и лечение
Первичная диагностика включает в себя мероприятия по сбору анамнеза заболевания пациента, выяснения обстоятельств получения травмы, а также физикальному обследованию. Осмотр производят в гинекологическом кресле в коленно-локтевой, боковой позе или на спине.
Следующий этап постановки диагноза предполагает комплексный подход:
- Клинический анализ мочи;
- Общий и биохимический анализ крови;
- Гемостазиограмма;
- Забор крови с целью определить группу и резус-фактор;
- Ректальное обследование прямой кишки;
- Рентгенографическое исследование;
- УЗИ;
- Аноскопия и лапаротомия прямой кишки;
На основании результатов диагностики, результатов анализов, а также анатомических особенностей организма пациента и характера получения травмы прямой кишки, врач может назначить консультацию и осмотр других специалистов, и дополнительное обследование.
Вид и объем травмы, состояние органа и общее самочувствие больного обуславливает выбор лечебной тактики. Лечение производится в амбулаторных условиях и ставит следующие задачи:
- ограничить проникновение кишечного содержимого в область увечья и за границы брюшной области;
- обработать поврежденную прямую кишку;
- восстановить анатомическую структуру и целостность органа;
- дренировать зону повреждения, освободить ее от кала и чужеродных предметов (при наличии);
- восстановить регулярную работу кишечника.
Процесс выполнения лечебных мероприятий сопровождается соблюдением специальной диеты, которая предполагает исключение из рациона выпечки, сала, жирных видов мяса и рыбы, жареной, пряной и соленой пищи, молочных продуктов.
Питание может включать в себя хлеб из пшеничной и ржаной муки, диетические сорта мяса, рыбы и птицы, колбаса, фрукты, овощи, нежирные бульоны, соки, чайные и кофейные напитки, травяные настои, а также варенье, мед, мусс и желе.
Закрытие колостомы - реконструктивная колопластика
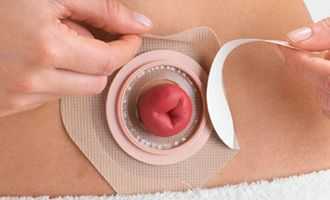
Реконструктивная колопластика - оперативное вмешательство, в ходе которого закрывается кишечная стома (искусственный анус), и нормализуется функция кишечника. Современная оснащенность и высокий уровень подготовки хирургов клиники ЦЭЛТ позволяет осуществлять восстановительные операции повышенной сложности.
Удаление стомы относят к заключительному этапу хирургического лечения. Он следует после операций, когда для опорожнения кишки формируется искусственное отверстие (или противоестественный задний проход). Закрытие стомы обычно проводят через 3-4 месяца после наложения при отсутствии у пациента осложнений. Дополнительно проводят комплекс мероприятий для восстановления проходимости неработающей части кишечника.
проведение операции, анестезиологическое пособие, перевязки, медикаменты, питание и пребывание в стационаре.
- повреждение мышц анального сфинктера;
- наличие заболевания, препятствующего восстановлению целостности кишки;
- наличие декомпенсированных сопутствующих заболеваний;
- критическое состояние пациента.
Причины формирования стомы
В брюшной стенке формируют кишечную стому для отхождения стула и газов, минуя существующий ход по кишечнику. Формирование отверстия выполняется строго по показаниям при невозможности выполнения кишкой основной функции - выведения кала и газов. Выделяют два вида кишечных отверстий:
- колостома, когда участок толстой кишки выводят на поверхность живота;
- илеостома, когда участок тонкой (подвздошной) кишки выводят на поверхность живота.
Формируя стому, хирурги преследуют следующие цели:
- Восстановление проходимости кишечника и функции выведения каловых масс и газов.
- Полное прекращение поступления кала в прямую кишку. Эта хирургическая мера останавливает естественную дефекацию, позволяет оперативно решать разнообразные проблемы, возникающие при повреждениях органов брюшной полости и таза.
Постоянная или временная стома
Колостома и илеостома, как правило, накладываются на короткий срок (3-4 месяца). Основными показаниями являются травмы таза, осложненная кишечная непроходимость, наличие в кишечнике новообразований, стома может формироваться после оперативного лечения язвенного колита, болезни Крона, полипоза кишечника.
Колостома может быть временной либо постоянной. Временное искусственное отверстие формируют в ходе первичного хирургического вмешательства, удаление колостомы осуществляют в плановом режиме. Впоследствии функция кишечника полностью восстанавливается. В некоторых случаях при наличии опухолей, анальных кровотечений, острой непроходимости, либо резекции кишечника при осложненном течении язвенного колита формируется постоянная колостома. На подобные меры хирурги решаются при наличии серьезных показаний, когда реконструктивная операция по каким-то причинам невозможна.
Восстановительная колопластика
Появление противоестественного кишечного отверстия нередко вызывает у больных физические и моральные мучения. Понятно, что закрытие колостомы и восстановление нормальной функции кишки является для них крайне важным. В среднем повторная операция проводится спустя 3-4 месяца после формирования временной стомы, когда человек полностью оправился после первого оперативного вмешательства. Этот срок может удлиняться при наличии в брюшной полости воспаления, осложнений и рецидивов болезни. В зависимости от конкретной клинической ситуации эти сроки строго индивидуальны.
Существуют следующие типы операций:
- Лапароскопическое (или эндоскопическое) вмешательство.
- Открытая или полостная операция.
Менее травматичным и более прогрессивным является лапароскопический способ. В клинике ЦЭЛТ восстановительная операция может быть проведена даже у пациентов, у которых есть в брюшной полости спайки, а также в случаях, когда остается небольшой участок прямой кишки.
Техника операции
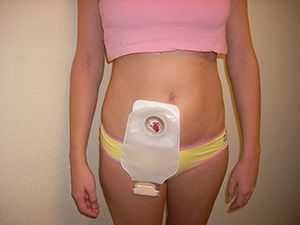
Для обезболивания используют эпидуральную анестезию и/или эндотрахеальный наркоз. Чтобы закрыть временную стому, хирурги убирают с поверхностей швы и разводят участки в стороны. При наличии двуствольной колостомы (когда наружу выведены два конца кишки) производится обычное сшивание стенок.
При наличии одноствольного отверстия проводятся более сложные манипуляции. Специалисты соединяют концы стенок особыми скрепками или нитками с помощью специальных сшивающих аппаратов или вручную. Участки кишки могут стыковаться «конец в конец», что является более физиологичным, либо накладываются по принципу «бок в бок».
После соединения частей кишечника, перед тем, как закрыть брюшную стенку, хирурги оценивают герметичность соединений. Реконструкция толстого кишечника и восстановление естественного продвижения кала зависит от продолжительности отключенного участка, наличия спаек, рубцов, воспаления и других факторов.
Хирурги клиники ЦЭЛТ проводят реконструктивные операции на кишечнике много лет и накопили большой опыт.
Перфорация толстой кишки ( Прободение толстой кишки )
Перфорация толстой кишки - это сквозное повреждение стенки толстого кишечника, при котором содержимое органа попадает в брюшную полость. Проявляется интенсивным болевым синдромом, напряжением мышц брюшной стенки, вздутием живота, тошнотой, рвотой, отсутствием аппетита, тахикардией и гипертермией. Является неотложным состоянием, требующим проведения экстренной операции. При отсутствии лечения осложняется перитонитом. Существует высокая вероятность летального исхода. Диагностируется на основании симптомов и данных обзорной рентгенографии. Лечение - ушивание перфорационного отверстия, резекция кишки с созданием прямого анастомоза либо наложение колостомы.
МКБ-10

Общие сведения
Перфорация толстой кишки - нарушение целостности стенки кишечника, сопровождающееся выходом кишечного содержимого в брюшную полость. По данным исследователей, перфорация толстой кишки является второй по распространенности причиной появления свободного газа в брюшной полости после прободения желудка и двенадцатиперстной кишки. Чаще возникает в области слепой кишки, реже выявляется в других отделах толстого кишечника. Мужчины страдают чаще женщин. Из-за большого количества бактерий в толстом кишечнике перфорация толстой кишки быстро осложняется развитием бактериального перитонита. Уровень смертности при прободениях данного анатомического отдела кишечника достигает 50%. Особенно часто неблагоприятный прогноз отмечается при развитии перфорации у лиц пожилого возраста. Лечение осуществляют специалисты в области оперативной проктологии и абдоминальной хирургии.
Причины
Выделяют перфорацию толстой кишки травматического и нетравматического генеза. Первое место по распространенности среди причин развития нетравматических перфораций занимают острые дивертикулиты (45-50% от общего количества случаев), обычно осложняющиеся формированием абсцессов. Реже встречается перфорация толстой кишки при колоректальном раке. Нарушение целостности стенки кишечника при онкологическом заболевании может становиться следствием распада опухоли либо возникать в результате обтурации просвета кишечника, давления каловых масс на стенку кишки, нарушения ее кровоснабжения и последующего некроза.
Кроме того, перфорация толстой кишки может наблюдаться при обтурации кишечника неонкологической природы, болезни Крона, язвенном колите и токсическом мегаколоне. В отдельных случаях причиной прободения становятся медицинские процедуры, например, колоноскопия или ректороманоскопия. Частота подобных осложнений, по данным исследователей, составляет примерно 0,2%. Фактором, увеличивающим вероятность нетравматической перфорации толстой кишки любого генеза, является прием иммунодепрессантов и некоторых гормональных препаратов. Травматические прободения толстой кишки возникают при колотых, резаных, рубленых и рваных ранах, а также при закрытых повреждениях зоны живота и рассматриваются в статье «Травмы живота».
Симптомы перфорации
Для прободения толстой кишки характерна клиническая симптоматика острого живота. Пациенты жалуются на интенсивные боли, придерживают живот руками, щадят его при дыхании, стараются сохранять неподвижность, принимая вынужденное положение на боку или на спине с согнутыми ногами. Температура тела больных с перфорацией кишечника повышена сначала до субфебрильных, а затем до фебрильных цифр. Отмечаются слабость, бледность кожи, тошнота, рвота, уменьшение количества мочи, тахикардия и нарушения дыхания. Живот вздут, передняя брюшная стенка напряжена. Боли усиливаются при пальпации, особенно сильная болезненность выявляется в зоне прободения.
Через некоторое время после перфорации толстой кишки интенсивность болевого синдрома уменьшается, поскольку рецепторы брюшины адаптируются к патологическим изменениям в брюшной полости. При развитии перитонита боли и напряжение брюшной стенки усиливаются, становятся разлитыми, распространяющимися на все отделы живота. При перкуссии печени у пациентов с перфорацией толстой кишки определяется исчезновение печеночной тупости, свидетельствующее о наличии газа в брюшной полости. В отлогих местах живота может выявляться притупление звука, обусловленное наличием жидкости. При аускультации определяется ослабление либо исчезновение кишечных шумов вследствие нарушений перистальтики.
При наличии дивертикулита, осложнившегося абсцессом с последующей перфорацией толстой кишки, во время пальцевого исследования прямой кишки или пальпации области живота может выявляться инфильтрат. В некоторых случаях (обычно - при злокачественных опухолях или образовании спаек) перфорация толстой кишки происходит не в брюшную полость, а в близлежащий орган, например, во влагалище либо мочевой пузырь. В подобных случаях образуется кишечно-влагалищный или кишечно-пузырный свищ, сопровождающийся выделением газов и кишечного содержимого из уретры или влагалища.
Особенности клинической картины перфорации толстой кишки зависят от уровня прободения, размера перфорационного отверстия, наличия или отсутствия обструкции толстого кишечника. Как правило, проксимальное поражение толстой кишки протекает тяжелее из-за быстрой диссеминации жидкого кишечного содержимого по брюшной полости. Исключением являются случаи, когда причиной перфорации толстой кишки становится обструкция кишечника. В подобных случаях периоды ложного благополучия, обусловленные уменьшением давления содержимого на кишечную стенку, выражены ярче, чем обычно. Иногда перфорация толстой кишки протекает с нечетко выраженной симптоматикой из-за небольшого размера перфорационного отверстия либо близости сальника, препятствующего выходу содержимого в брюшную полость.
Осложнения
Из-за значительного количества бактерий в содержимом кишечника при перфорации толстой кишки перитонит обычно развивается быстрее, чем при повреждении других отделов ЖКТ. Наблюдаются рвота кишечным содержимым и нарушения гемодинамики с падением артериального давления. Отмечаются грубые нарушения деятельности различных органов и систем, в том числе - печени, почек, сердечно-сосудистой системы и головного мозга. Возникают расстройства всех видов обмена. При усугублении явлений перитонита у больных с перфорацией толстой кишки может развиваться острая печеночная недостаточность. При отсутствии лечения наступает летальный исход. Значительная часть больных погибает даже при проведении квалифицированных оперативных вмешательств и реанимационных мероприятий.
Диагностика
Перфорация толстой кишки диагностируется врачом-проктологом на основании жалоб, данных физикального осмотра, инструментальных и лабораторных исследований. Постановка диагноза «перфорация толстой кишки», как правило, не вызывает затруднений. Симптомы острой абдоминальной катастрофы дополняются данными рентгенологических исследований, свидетельствующих о наличии свободного газа в брюшной полости. На обзорных рентгенограммах, выполненных в положении стоя, газ обычно хорошо просматривается под диафрагмой. При невозможности выполнить рентгенографию в положении стоя пациента с подозрением на перфорацию толстой кишки укладывают на бок и оставляют на несколько минут, чтобы газ успел переместиться и лучше просматривался на снимках.
При перфорации толстой кишки, возникшей вследствие кишечной непроходимости, на снимках могут обнаруживаться чаши Клойбера (затемнения в виде перевернутых чаш с горизонтальным уровнем жидкости под раздутыми газом участками кишечника). В сомнительных случаях осуществляют перитонеальный лаваж с последующим исследованием жидкости на содержание крови, кишечного содержимого, бактерий и лейкоцитов. Лабораторные анализы в первые часы после перфорации толстой кишки обычно малоинформативны. Отмечается лейкоцитоз со сдвигом влево. При развитии перитонита выявляются электролитные расстройства. При нарушении функций печени и развитии острой почечной недостаточности обнаруживаются соответствующие изменения со стороны крови и мочи.
Лечение перфорации
При перфорации толстой кишки показано экстренное хирургическое вмешательство (за исключением случаев прободения в другой орган). Из-за увеличения риска развития летального исхода при задержке операции средняя продолжительность предоперационной подготовки в подобных случаях составляет всего 2-4 часа. Лечебную тактику определяют с учетом причины возникновения и локализации перфорации толстой кишки, выраженности перитонита и некоторых других факторов. Обычно выполняют промывание брюшной полости и наложение колостомы. При отсутствии признаков перитонита и небольшом перфорационном отверстии, ограниченном сальником, в отдельных случаях допустимо ушивание перфорационного отверстия или резекция толстой кишки.
Операцию по поводу перфорации толстой кишки проводят под эндотрахеальным наркозом, на фоне внутривенного переливания растворов электролитов. Брюшную полость дренируют. В послеоперационном периоде осуществляют контроль пульса, давления и почасового диуреза. При выраженной кровопотере пациентам с перфорацией толстой кишки производят переливания крови и кровезаменителей. Внутривенно вводят антибиотики широкого спектра действия. Продолжают инфузии растворов электролитов для восстановления водно-солевого и кислотно-щелочного баланса. При повторном появлении симптомов перитонита больным с перфорацией толстой кишки выполняют релапаротомию. При образовании кишечных свищей экстренная операция не требуется, допустимо плановое обследование. Лечебную тактику определяют с учетом причин развития свищевых ходов.
Прогноз и профилактика
Прогноз при перфорации толстой кишки в целом неблагоприятный, более половины больных с данной патологией погибает от перитонита. Наиболее значимым фактором является период с момента появления первых симптомов до момента проведения оперативного вмешательства. Чем длиннее этот временной отрезок, тем ниже шансы на благополучный исход. В числе других обстоятельств, влияющих на прогноз при перфорации толстой кишки - возраст больного (чем старше пациент, тем ниже вероятность благоприятного исхода) и наличие или отсутствие тяжелой соматической патологии.
Читайте также:
