Синдром запястного канала - как лечить, симптомы, причины
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
Синдром запястного канала - состояние, которое характеризуется болью, покалыванием, онемением и другими симптомами в кисти и руке. Боль и другие симптомы возникают в срединном нерве, который обеспечивает чувствительность в пальцах и контролирует большой палец.
Причины развития синдрома запястного канала
Непосредственная причина синдрома запястного канала - сдавливание срединного нерва в области запястья, где нерв проходит через туннель (запястный канал), формирующийся косточками запястья и поперечной связкой запястья. Различные ситуации могут привести к воспалению и отечности внутри сустава, сухожилий, и мышц внутри запястного канала. Чаще всего это работа, при которой требуются частые повторные движения. Работа за компьютером, машинистки, пианисты и упаковщики мяса особенно предрасположены. К другим состояниям относятся:
- артрит или другие ревматические состояния, затрагивающие кисть и область запястья;
- травма запястья;
- занятия, требующие крепкого сжатия или захвата;
- беременность или использование контрацептивов (в обоих случаях возможна задержка жидкости и отечность рук);
- опухоль срединного нерва; ;
- заболевания щитовидной железы;
- акромегалия (редкое заболевание, характеризующееся патологическим увеличением кистей).
Cимптомы туннельного синдрома
Диагностика основана на анализе движения, что провоцирует возникновение симптомов, если имеется сдавливание срединного нерва в области запястного канала. О наличии синдрома запястного канала свидетельствуют положительные тесты Тинеля (легкое постукивание над местом прохождения срединного нерва в области запястья, сопровождающееся ощущением покалывания в пальцах и на ладони) и Фалена (при максимальном сгибании в области запястья примерно в течение 3 мин возникает легкая болезненность и покалывание на ладонной поверхности большого, указательного, среднего и частично - безымянного пальцев).
В начальной стадии симптомы возникают и носят неопределенный болезненный характер в течение нескольких месяцев. При их первом появлении они не вызывают подозрений, и медицинская помощь требуется только тогда, когда они становятся более выраженными. Симптомы становятся постоянными и характеризуются тяжелыми болями. При отсутствии лечения происходит постепенное ослабление и истощение мышц большого пальца.
Осложнения
С медицинской точки зрения синдром запястного канала не представляет серьезной опасности для здоровья, но он может существенно ограничивать ежедневную активность и может потребовать изменения характера работы. Рекомендуется своевременно начать лечение во избежание необратимого повреждения нерва.
Что можете сделать Вы
Следует распределять свою активность в течение дня таким образом, чтобы избегать ситуаций, которые могут провоцировать синдром. Например, если писать или печатать, то кисть будет находиться в согнутом состоянии довольно длительно, что создает дополнительное давление на срединный нерв. Необходимо регулярно делать перерывы и поддерживать область запястья в покое. При выполнении домашней работы следует избегать глажения.
Если отечность в области запястья связана с применением пероральных контрацептивов, то следует рассмотреть возможность применения других методов контрацепции.
При появлении симптомов, характерных для синдрома запястного канала, обратитесь к врачу, по возможности, как можно скорее. При ранней диагностике и своевременно начатом лечении существует возможность полного выздоровления. Задержка лечения, однако, повышает риск необратимого повреждения нерва.
Что может сделать врач для лечения синдрома запястного канала
Сначала доктор проведет тесты Тинеля и Фалена. Дополнительные тесты могут включать исследование скорости нервной проводимости, который измеряется способностью нерва посылать электрические импульсы в мозг. Рентгенологическое исследование кистей и анализы крови также можно провести для того, чтобы установить наличие других причин, которые могут вызвать это состояние.
Наложение шины на запястье на ночь помогает удерживать запястье в разогнутом состоянии, что способствует уменьшению отечности.
Для уменьшения отечности, боли и давления на нерв можно назначить аспирин или другие НПВС. Если эти препараты неэффективны, то можно применять инъекции кортизона.
Если консервативные методы лечения оказались неэффективными, то может потребоваться хирургическое вмешательство, чтобы избежать повреждения нерва (операция заключается в расширении запястного канала и высвобождении срединного нерва).
Синдром карпального канала
Синдром карпального канала уже снискал себе славу болезни офисных работников и в целом относится к так называемым проблемам стран первого мира (first world troubles). Действительно, выявляемость синдрома карпального канала выше в развитых странах. Это связано с возможностями медицины и в целом более высокими требованиями людей к качеству своей жизни.
Онемение пальцев, покалывания мурашки - так проявляется в начале синдром карпального канала. Большинство людей не обращает внимания на подобные мелочи. Встряхнул рукой и пошел дальше. Поиск помощи начинается, когда это онемение после встряхивания руки не проходит. А по мере прогрессирования синдром карпального канала не дает спать по ночам и повышает процент разбитой посуды на кухне.
При нарушении чувствительности в пальцах люди по логике вещей обращаются к неврологу. Хороший невролог направляет своего пациента на электронейромиографию, где инструментально могут подтвердить или опровергнуть синдром карпального канала. Плохой невролог рассказывает сказки про шейный остеохондроз и назначает витамины группы В. Если сразу обратиться к хирургу кисти с синдромом карпального канала, то шансов получить неэффективное лечение значимо меньше. Обратиться к хирургу, хоть и кистевому, конечно страшнее, потому что никто не хочет попасть на операцию. Однако для синдрома карпального канала - это наиболее эффективный способ лечения.
При синдроме карпального канала происходит сдавление срединного нерва в основании ладони, это вызывает онемение в пальцах: большом, указательном, среднем и половине безымянного. Совершенно не обязательно всем пальцам неметь одновременно, кто-то имеет право на лидерство. Важный нюанс в том, что мизинец не имеет отношения к срединному нерву и при синдроме карпального канала чувствует себя прекрасно.
Боль является не обязательным дополнением к синдрому карпального канала, она обычно появляется на поздних стадиях и чаще беспокоит по ночам. Иногда пациенты описывают пронизывающую боль, которая как током простреливает до локтя.
По мере прогрессирования заболевания помимо чувствительных нарушений появляется мышечная атрофия. Если долго не обращать внимания на онемение пальцев, синдром карпального канала проявит себя ямкой на ладони в основании большого пальца. Это связано с нарушением иннервации мышц тенара, так в учебнике анатомии называется мышечное возвышение у большого пальца. Даже после операции при синдроме карпального канала эти мышцы могут не восстановиться.
При совсем длительном течении синдрома карпального канала возможно огрубение кожи на кончиках 2-3 пальцев. Из-за полного выключения чувствительности пальцы могут подвергаться ожогам, ведь нет защитного рефлекса для отдергивания руки.
В научных презентациях к завершению обычно появляется слайд «take home message» - краткое изложение самого важного.
Артроз первого пястно-запястного сустава
Артроз большого пальца руки — это частая проблема, возникающая с возрастом. При этой патологии происходит износ суставного хряща между первой пястной костью и костью-трапецией.
Артроз пальца может доставлять серьезный дискомфорт, боль, отек, ограничение движений большого пальца кисти. При далеко зашедшей стадии становится трудно брать в руку различные предметы. Боль возникает при повороте ключа, открытии плотно закрытой крышки.
Лечение артроза большого пальца руки в целом состоит из комбинации лекарств и различных ортезов. Тяжелые случаи подлежат хирургическому лечению.
Симптомы артроза большого пальца.
Боль — это первые и самый частый симптом ризартроза большого пальца руки (на самом деле, такая формулировка — это масло масляное, потому что ризартроз — это отдельный термин, описывающий артроз большого пальца руки). Боль может возникать в основании первого пальца при движении, захвате, обхвате и нагрузке на палец.
Другие проявления болезни:
- Воспаление, тугоподвижность, болезненность в основании большого пальца
- Снижение силы хвата
- Ограничение движений
- Увеличение, костная деформация в основании большого пальца. Переразгибание в пястно-фаланговом суставе, также называемое деформацией по типу “лебединой шеи”.
Когда стоит обратиться к врачу?
Постоянная боль, воспаление и тугоподвижность в основании большого пальца — вот поводы для обращения к специалисту по хирургии кисти.
Причины артроза большого пальца руки
Ризартроз обычно возникает с возрастом. Предшествующая травма или повреждение также могут приводить к развитию деформирующего артроза пальца.
В нормальном седловидном суставе (такое название первый пястно-запястный сустав получил за его характерную форму) хрящ покрывает концы костей, выступая своего рода прокладкой, позволяющей костям гладко скользить друг относительно друга. По мере развития артроза хрящ, покрывающий суставные поверхности повреждается, истончается, они становятся грубыми и шероховатыми. Кость начинает тереться о кость, что провоцирует излишнее трение и повреждение сустава.
Повреждение сустава в свою очередь вызывает формирование краевых костных разрастаний, которые иногда можно увидеть и прощупать под кожей.
Факторы риска для артроза большого пальца
- Женский пол
- Возраст старше 40 лет
- Ожирение
- Врожденные особенности, такие как гипермобильность суставов, деформации суставов
- Перенесенные травмы большого пальца, такие как растяжения или переломы
- Системные заболевания, поражающие структуру и функцию суставного хряща, такие как ревматоидный артрит. Несмотря на то, что артроз основания первой пястной — это в большинстве случаев остеоартрит (он же деформирующий артроз), ревматоидный артрит также может поражать и этот сустава, однако реже, чем другие мелкие суставы кисти.
- Работа или другая повторяющаяся активность, связанная с большой нагрузкой на большой палец.
Диагностика артроза большого пальца руки
Во время консультации стоит спросить о ваших жалобах и осмотрит ваши суставы на предмет деформаций, разрастаний, признаков воспаления.
Характерным проявлением ризартроза является боль при вращении и давлении первой пястной кости в сторону запястья, я всегда выполняю этот тест. При этом движении пациент может почувствовать боль, хруст, то самое неприятное ощущение трения кости о кость.
Из лучевой диагностики обычно достаточно рентгеновских снимков. При подозрении на ризартроз следует выполнять снимки именного первого пястно-запястного сустава, а не всей кисти или только большого пальца.
На снимках можно увидеть:
- Костные разрастания
- Уплотненную из-за стертого хряща кость
- Сужение суставной щели
Лечение артроза большого пальца руки
На ранних стадиях ризартроза обычно достаточно консервативной терапии. Лечение выраженного деформирующего артроза пальцев рук все же связано с хирургией.
Ортезирование — фиксатор для кисти
Жесткая повязка может поддержать поврежденный сустав и снять боль. При ризартрозе удобнее всего индивидуальный ортез, изготовленный непосредственно по руке. Он ограничивает болезненные движения большого пальца, но при этом сохраняет свободным лучезапястным суставе.

Носить фиксатор можно днем, надевать при работе или же наоборот только на ночь. Основные его функции:
- Снятие боли
- Правильное позиционирование поврежденного сустава при работе
- Отдых для сустава
Лекарства
Для снятия боли подходят нестероидные противовоспалительные препараты, которые можно применять в виде гелей или мазей, а также для приема внутрь. Стоит помнить, что это дает лишь временный результат, и никто не отменял побочные эффекты длительного приема этих лекарств.
Инъекции
- Глюкокортикоиды (дипроспан) — мощные противовоспалительные препараты, которые дают быстрое, но кратковременное избавление от боли. Я использую их, как тест или как средство экстренной помощи для купирования выраженного болевого синдрома.
- Препараты гиалуроновой кислоты (ферматрон) — гелеобразное вещество, улучшающее реологические свойства синовиальной жидкости, транспорт питательных веществ. Введение таких лекарств выполняется курсом, эффект от которого может быть дольше года. Дальнейшее разрушение сустава при этом несколько замедляется.
Операция при артрозе большого пальца
Консервативное лечение деформации суставов пальцев рук может быть неэффективно, тогда встает вопрос об оперативном вмешательстве.
Наиболее распространенной хирургической техникой для лечения деформирующего артроза большого пальца руки является трапезэктомия. При этой операции удаляется кость-трапеция, та самая на которую опирается и давит первая пястная кость. Методика хорошо зарекомендовала себя во всем мире и является одной из наиболее частых процедур в кистевой хирургии.
Эту операцию можно выполнить под местной анестезией, без наркоза. Это не больно и нет рисков, связанных с общей анестезией.

После операции будет стоять спица, фиксирующая первую пястную. Рука будет в гипсе. Через 12-14 дней можно снять швы, удалить спицу, а гипс сменить на легкий и удобный пластиковый ортез. Разработку сустава начинают после 6 недель с момента операции.
Восстановление функции стоит ожидать через 2-3 месяца после операции. Занятия с кистевым терапевтом несомненно облегчают выздоровление.
Синдром запястного канала (туннельный синдром) - симптомы и лечение
Что такое синдром запястного канала (туннельный синдром)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Михайлюка Игоря Геннадьевича, невролога со стажем в 13 лет.
Над статьей доктора Михайлюка Игоря Геннадьевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Синдром запястного канала — это наиболее распространённая форма туннельных синдромов, которая возникает в результате сдавления срединного нерва в месте его прохождения через такой анатомический "туннель", как запястный канал [1] .
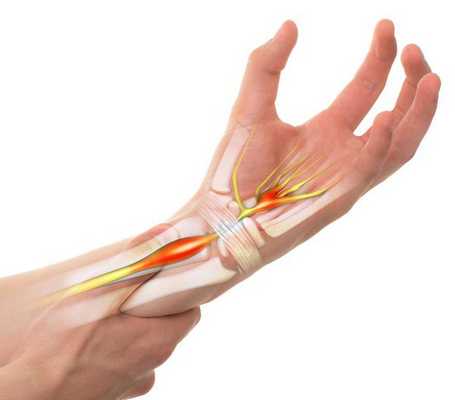
Средняя распространённость синдрома составляет 1-5,8 % [2] [3] , при этом она может значительно отличаться в зависимости от социальной группы человека и факторов риска, которым он подвергается [4] .
Основными факторами риска, предрасполагающими к развитию синдрома запястного канала, являются:
- возраст от 40 до 60 лет;
- женский пол; или избыточная масса тела;
- сахарный диабет; и курение[4][5][6] ;
- профессиональные факторы: интенсивная нагрузка на лучезапястный сустав во время физически сложной работы ( механик, слесарь ), удерживание кисти в неудобном положении, особенно в позиции сгибания или разгибания (фотограф, музыкант, швея), воздействие локальной или общей вибрации ( бурильщик, шлифовщик, асфальтоукладчик, водитель ), а также работа, связанная с длительным пребыванием за компьютером (программист, редактор, наборщик) [7][8][9] .
В большинстве случаев встречается так называемая идиопатическая форма синдрома запястного канала, при которой установить причину имеющихся симптомов не удаётся [5] . При этом, по данным компьютерной томографии, у таких пациентов имеется врождённая узость канала запястья [10] . Поэтому основная роль в формировании идиопатической формы синдрома, вероятно, принадлежит врождённым неизменяемым факторам (например, наследственности) [11] .
Вторичная форма синдрома запястного канала может возникать при поражении различных анатомических структур, которые расположены в запястном канале, в ходе некоторых заболеваний и состояний:
- системные заболевания соединительной ткани (например, ревматоидный артрит);
- тендовагинит мышц-сгибателей кисти (воспаление сухожилия мышцы и её оболочки);
- заболевания эндокринной системы;
- гиповитаминозы (нехватка витаминов в организме);
- беременность [3][5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома запястного канала
Симптомы заболевания включают в себя чувствительные нарушения: онемение и парестезии (мурашки, покалывание, жжение) в области иннервации срединного нерва на кисти, т. е. в области пальцев с первого по четвёрты й.
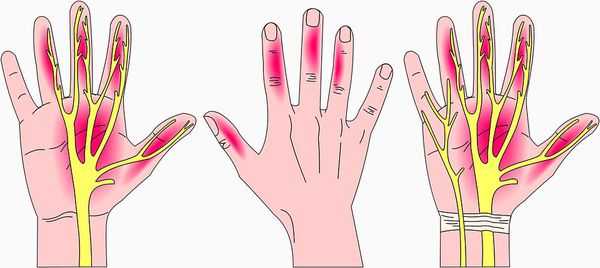
Дополнительно человек может испытывать ноющие, иногда жгучие болевые ощущения в этой области. При этом заподозрить именно синдром запястного канала, а не другое заболевание с похожими симптомами, позволяют следующие характеристики этих проявлений [12] :
- Нарушения чувствительности в виде онемения или парестезий, которые присутствуют минимум в двух пальцах с первого по четвёртый в течение по крайней мере одного месяца. Указанные симптомы могут появляться периодически или быть постоянными. Причём если сейчас симптомы присутствуют постоянно, то перед этим обязательно был период, когда они возникали периодически. Для соблюдения этого критерия недостаточно одной боли — ей обязательно должны сопутствовать онемение и парестезии.
- Онемение и парестезии становятся сильнее под влиянием хотя бы одного из указанных факторов: сон, удержание руки в одном положении, многократно повторяющиеся движения кисти.
- Онемение и парестезии уменьшаются под влиянием минимум одного из указанных факторов: смена положения или встряхивание руки, фиксация лучезапястного сустава ортезом (специальным приспособлением).
- Болевой синдром (при наличии) должен быть более выраженным в пальцах, области кисти и лучезапястного сустава, чем в предплечье, плече и шее.
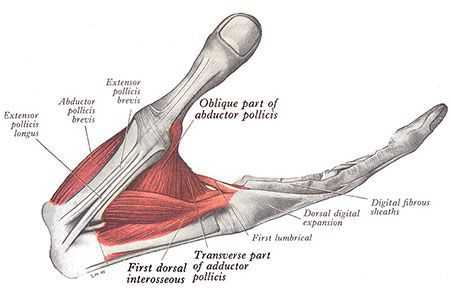
При выраженной степени повреждения срединного нерва в области прохождения его через запястный канал может присутствовать слабость мышц, за движения которых отвечает срединный нерв. Чаще всего, это мышцы возвышения большого пальца. Однако из-за часто встречающихся анастомозов (соединений) между срединным и локтевым нервом могут встречаться нетипичные для поражения срединного нерва варианты слабости мышц [13] .
Патогенез синдрома запястного канала
В основе развития чувствительных нарушений лежит повышение давления тканей внутри запястного канала, из-за чего и происходит сдавливание нервного ствола окружающими тканями [5] [14] . Такое давление снижает подвижность нерва, в связи с чем во время движений в лучезапястном суставе он подвергается микротравматизации. Вместе с этим из-за повышения давления в этой области страдает циркуляция венозной и артериальной крови и процесс аксонального транспорта — распространения нервного импульса. Это, в свою очередь, вызывает запуск биомеханические и структурные изменения в области запястного канала [5] [14] [15] .

По причине недостатка поступления крови в нервном стволе начинают происходить биохимические изменения. Периоды снижения (ишемии) и возобновления кровотока приводят к оксидантному повреждению на клеточном и тканевом уровне, при этом в первую очередь повреждаются волокна, покрытые миелиновой оболочкой (защитным слоем) [16] . Возникшая ишемия и оксидантное повреждение усиливают выработку таких веществ, как цитокины и простагландины E2, которые отвечают за развитие боли [5] .
Чередование периодов ишемии и восстановления кровообращения создаёт отрицательное внутритканевое давление, а это в свою очередь приводит к отёку синовиальных оболочек (внутренних слоёв суставных капсул). В итоге содержимое запястного канала сдавливается ещё больше [5] [14] .
Если сдавление срединного нерва сохраняется довольно долго, то чрезмерный синтез белка интерлейкина-6 приводит к образованию рубцовой ткани внутри и вокруг нервного ствола. Это происходит из-за того, что данное вещество стимулирует увеличение количества фибробластов и разрастанию соединительной ткани [5] .
Классификация и стадии развития синдрома запястного канала
На начальной стадии заболевания обычно присутствуют только симптомы нарушения чувствительности — онемение или парестезии, иногда сопровождающиеся болью, которые возникают периодически, чаще ночью, при удержании руки долгое время в одном положении, выполнении многократно повторяющихся движений в лучезапястном суставе. Со временем эти симптомы становятся постоянными, и при дальнейшем прогрессировании заболевания возникает слабость мышц, за движение которых отвечает срединный нерв, с их последующей истощением [5] .
Чёткой взаимосвязи между степенью синдрома по данным электронейромиографии и выраженностью клинических симптомов заболевания в исследованиях выявлено не было. Это объясняют повреждением тонких нервных волокон типа Аδ и С, проводимость которых электронейромиография оценить не может. Удаётся зафиксировать изменения только при повреждении Аβ-волокон, которое при синдроме запястного канала возникает обычно значительно позже, чем первые симптомы заболевания [5] .
Ещё одной причиной, вызывающей несоответствие клинических симптомов со степенями нарушения проводимости по срединному нерву в области запястного канала, является вариабельность иннервации кисти локтевым и срединным нервом [13] .
Деление патологического процесса синдрома на стадии является важной задачей, которую только предстоит решить. Она поможет принимать решение о выборе тактики лечения — использовать консервативные методы имеет смысл только на начальных стадиях заболевания [12] .
Осложнения синдрома запястного канала
Главным осложнением синдрома запястного канала является необратимое поражение срединного нерва. Оно приводит к стойким расстройствам чувствительности в области иннервации данного нерва, а также к слабости мышц кисти, за движение которых он отвечает.

Срединный нерв на кисти иннервирует мышцы возвышения большого пальца, а также первые две червеобразные мышцы. Поэтому при повреждении нерва может нарушаться функция указанных мышц, что приводит к нарушению сгибания, отведения, противопоставления большого пальца (соприкосновение его подушечки с подушечками других пальцев), а также сгибания указательного и среднего пальцев. Параллельно со слабостью развивается гипотрофия указанных мышц (истончение и уменьшение мышечных волокон).
Всё это в конечном итоге приводит к невозможности нормально пользоваться рукой и развитию специфичной форме кисти, которая получила образное название "обезьянья лапа".
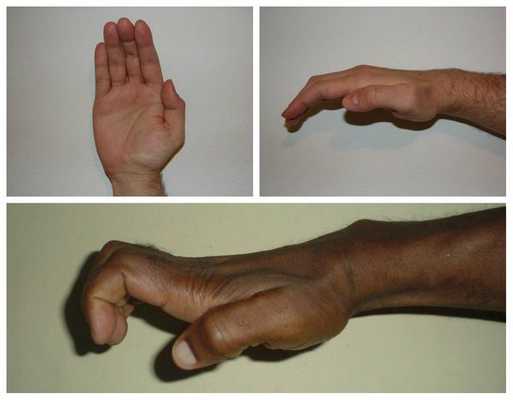
У некоторых пациентов помимо указанных нарушений также может наблюдаться развитие стойкого хронического болевого синдрома в области кисти и запястья, который с трудом поддаётся лечению [5] .
Для предупреждения развития данных осложнений важно вовремя провести правильную диагностику состояния и назначить корректное лечение.
Диагностика синдрома запястного канала
В основе диагностики поражения срединного нерва лежат клинические и электрофизиологические критерии.
Осмотр пациента направлен не только на выявление симптомов, характерных для синдрома запястного канала (онемение, парестезии, боль), но и на то, чтобы исключить другие возможные пр ичины жалоб: шейную радикулопатию, отражённую боль при миофасциальном или фасеточном синдроме, диабетическую нейропатию, множественную мононейропатию, плечевую плексопатию, синдром верхней аппертуры грудной клетки, иррадиацию боли при эпикондилите.
Физикальный осмотр включает оценку чувствительности в области иннервации срединного нерва, мануальное тестирование силы мышц, а также специальные провокационные тесты, при выполнении которых у людей с с индромом запястного канала имеющиеся симптомы нарастают. Наиболее часто используют тест Тинеля, при котором лёгкое постукивание над запястным каналом вызывает покалывание и прострелы в пальцы, либо тест Фалена, при котором удержание запястья в максимально согнутом состоянии в течение 30 секунд приводит к появлению или усилению имеющихся у пациента жалоб [5] .

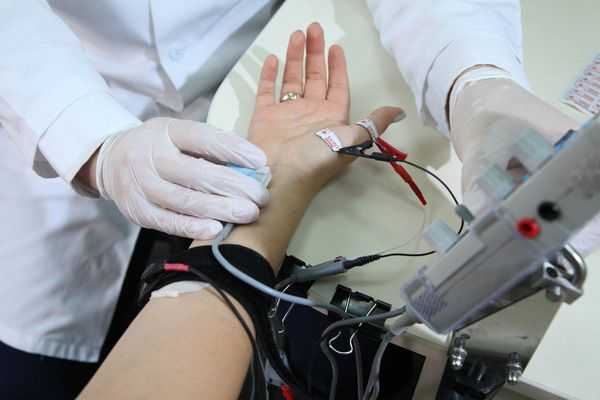
Чаще всего для инструментальной диагностики синдрома применяют метод стимуляционной электронейромиографии. При его выполнении срединный нерв с помощью электрического тока стимулируется в определённых местах. Вызванные таким образом потенциалы регистрируются и анализируются. Так можно определить место сдавления нерва, степень поражения сенсорных и моторных волокон, а также морфологический тип поражения (поражение миелиновых оболочек или отростков нервных клеток) [5] [12] [21] .
Несмотря на то, что метод электронейромиографии является достаточно чувствительным и специфичным, его нельзя использовать в отрыве от клинических симптомов заболевания, так как известно множество вариантов нарушений проведения импульса по периферическим нервам без клинических признаков того или иного заболевания.
В последнее время в процессе диагностики синдрома запястного канала всё чаще используют УЗИ, а также КТ и МРТ. Их применение оправдано, так как они помогают выявить морфологические изменения срединного нерва и окружающих его структур, а также те или иные аномалии в области канала запястья, которые могут вызывать клинические симптомы у данных пациентов [22] .
Однако применение КТ и МРТ в диагностике синдрома запястного канала ограничено из-за высокой стоимости по сравнению с другими методами и высоких требований к способности аппаратуры. Поэтому методом выбора, позволяющим исключить структурную патологию в области запястного канала, является УЗИ.
Лечение синдрома запястного канала
Начальным методом терапии пациентов с синдромом запястного канала может стать изменение повседневной активности, исключение вредных профессиональных факторов, эргономичная организация рабочего места при работе за компьютером — использование специальных мышек, ковриков и клавиатур [23] .

Следующим методом, показавшим свою эффективность и безопасность, является ортезирование запястья, при котором лучезапястный сустав помещается в нейтральное положение. Таким образом минимизируется негативное воздействие на срединный нерв со стороны окружающих его структур [5] .

В комплексном лечении могут использоваться и многие другие методики: мануальная терапия, физиотерапия, кинезиотейпирование, однако данные об их эффективности противоречивы [5] .
В качестве терапии у пациентов с синдромом запястного канала также используется медикаментозное лечение. Оно направлено на уменьшение воспаления и отёка в области запястного канала, что приводит к купированию симптомов.
В клинической практике применяется достаточно большое количество лекарственных средств, однако для большинства препаратов эффект является кратковременным и малозначительным. Исключением являются препараты кортикостероидов, особенно при локальном применении в форме медикаментозных параневральных блокад (введение анестетика в пространство около почек) [5] .
Также существует большое разнообразие методов оперативного лечен ия, которые отличаются лишь вариантами оперативного доступа [24] . Однако в основе любого вмешательства лежит рассечение поперечной связки запястного канала и освобождение срединного нерва от компрессии (сдавления) окружающими тканями.
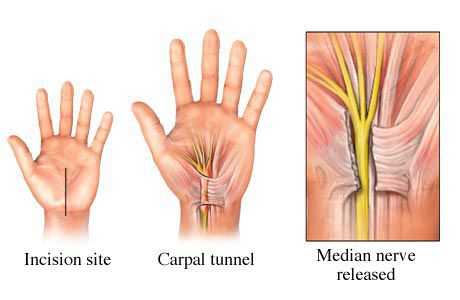
Выбор варианта операции и техники лечения зависит от многих факторов:
- степени сдавления срединного нерва;
- наличия сопутствующих заболеваний;
- особенностей анатомии запястного канала;
- предпочтений хирурга [25] .
Хирургическое вмешательство — радикальный метод лечения, который позволяет нормализовать давление внутри запястного канала. Эффект от оперативного лечения превосходит все существующие в данный момент консервативные методы. Кроме того, уже через две недели после операции люди могут вернуться к своей профессиональной деятельности. Однако не смотря на широкое распространение синдрома запястного канала до сих пор нет единой тактики определения показаний к выполнению операции. Различные авторы предлагают свои критерии, которые позволяют отобрать пациентов для оперативного лечения, и в каждом случае решение принимается индивидуально [2] [5] .
Не смотря на разнообразие методов, единого подхода к лечению пациентов с синдромом запястного канала не существует.
Одна точка зрения заключается в том, что оперативное лечение должно использоваться только в крайнем случае: при неэффективности проведённого консервативного лечения и при наличии выраженной симптоматики в виде слабости и гипотрофии мышц [26] .
Также существует мнение, что несмотря на большое разнообразие консервативных методов лечения их эффективность крайне низка, поэтому достигнутый результат лечения является кратковременным. В связи с этим не рекомендуется затягивать с хирургическим вмешательством, так как оно является наиболее эффективным методом лечения [2] [5] .
Прогноз. Профилактика
Синдром запястного канала является прогрессирующим состоянием. Без лечения со временем он может привести к стойкому повреждению срединного нерва и, как следствие, нарушению функции кисти из-за невозможности сгибать с первого по третий палец, а также приводить и противопоставлять большой палец, который выполняет важную роль в повседневной жизни любого человека.
Пока нет достоверных научных данных о том, может ли какое-либо консервативное лечение предотвратить прогрессирование заболевания. Даже при хирургическом лечении и высвобождении срединного нерва от сдавливающих его структур в 1/3 случаев возможен рецидив заболевания в первые пять лет после операции [27] .
К осложнениям оперативного лечения синдрома относят:
- кровотечение и образование гематомы в области послеоперационной раны;
- инфекционные осложнения;
- образование рубцов и спаек в области разреза;
- повреждение чувствительных ветвей срединного нерва, следствием чего может стать стойкое онемение в области иннервации срединного нерва [5] .
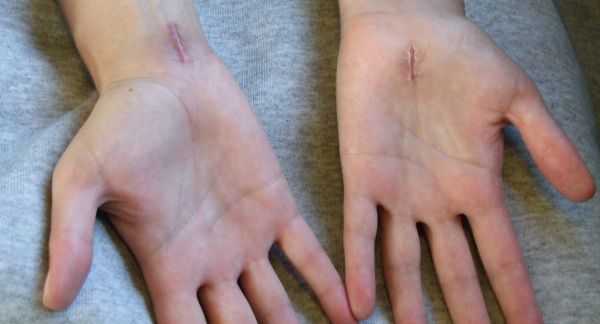
Учитывая, что синдром запястного канала часто связан с анатомической узостью запястного канала, методы надёжной профилактики заболевания пока не разработаны. Поэтому предупреждение развития синдрома может быть направлена только на коррекцию таких факторов риска, как избыточный вес или ожирение, повышенный уровень гликемии при сахарном диабете, злоупотребление алкоголем, курение, вредные производственные факторы, включающие чрезмерную нагрузку на лучезапястный сустав. К сожалению, эффективность всех этих мероприятий часто оказывается крайне низкой [4] [5] [9] .
Синдром запястного канала причины, симптомы, методы лечения и профилактики
Синдром запястного канала или туннельный синдром - состояние, развивающееся при механическом повреждении или поражении срединного нерва, который находится в запястном канале. Оно сопровождается болью, нарушением чувствительности и скованностью движений первых трех и частично четвертого пальца. При появлении дискомфорта следует обратиться к врачу-неврологу.
Для синдрома запястного канала характерны следующие симптомы:
- парестезии - сопровождаются покалыванием и онемением пальцев, нередко возникают утром после пробуждения, исчезают сами к полудню. При отсутствии лечения дискомфорт появляется в любое время суток и приводит к тому, что больной не в состоянии удерживать кисть на весу в течение длительного времени
- боль - распространенный симптом, бывает покалывающего или жгучего характера. Может возникать ночью и нарушать сон. Болевые ощущения локализуются не в определенных суставах, а распространяются от основания до кончиков пальцев
- слабость - человек не может долгое время удерживать предметы любого веса и размера
- снижение чувствительности - наблюдается при сильном поражении срединного нерва, сопровождается болезненным онемением и жжением
- атрофия мышц - визуально становится заметным уменьшение мышц в размере, в отягощенных случаях кисть деформируется
- изменение цвета кожного покрова - питание клеток кожи нарушается, и она становится более светлого оттенка
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Октября 2022 года
Содержание статьи
Причины
Синдром запястного канала возникает вследствие таких причин:
- особенности строения канала
- ушиб, перелом запястных костей и повреждение лучезапястного сустава
- акромегалия - избыточный рост костей, вызывающий анатомические изменения структур, образующих карпальный канал
- воспалительные заболевания
- опухоли в области запястья
- артриты и другие болезни ревматического характера
- воспаление сухожилий
- задержка жидкости в организме в климактерический период, во время беременности, заболеваниях почек или приеме оральных контрацептивов
- сахарный диабет
- наследственная предрасположенность
Хроническое воспаление в области запястного канала развивается при регулярной травматизации, когда человек многократно сгибает и разгибает кисти руки, к примеру, во время упаковки чего-либо или игре на пианино.
Невропатия срединного нерва вызывает расстройство кровоснабжения и приводит к ишемии. В начале происходит поражение оболочки нервного ствола. По мере прогрессирования заболевания начинают страдать глубокие слои нерва. Он теряет двигательную, сенсорную и вегетативную функции.
Диагностика
Для выявления синдрома запястного канала пациент должен сдать специальные диагностические тесты. Они показывают наличие синдрома карпального канала, при каких движениях усиливаются болевые ощущения и парестезии, сколько по времени они длятся и на какой стадии находятся.
Уточнить диагноз помогут инструментальные методы исследования - рентгенография, УЗИ, электронейромиография и МРТ. При подозрении на сахарный диабет, аутоиммунные нарушения, артрит или подагру назначают общий анализ мочи и крови, биохимический анализ крови и ревмопробы.
Для диагностики синдрома запястного канала в сети клиник ЦМРТ используют разные методы:
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Чек-ап (комплексное обследование организма)
КТ (компьютерная томография)
К какому врачу обратиться
Синдром запястного канала лечит невролог. Он ставит точный диагноз и назначает лечение, способствующее снятию болевого синдрома. Для устранения первопричины болезни врач может дать направление к другому узкому специалисту — например, к хирургу или эндокринологу.

Шехбулатов Арслан Висрадиевич

Ефремов Михаил Михайлович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Славин Дмитрий Вячеславович
Коновалова Галина Николаевна
Курс лечения включает прием нестероидных противовоспалительных препаратов. Они уменьшают воспалительный процесс, снимают болевой синдром и отечность. При возникновении первых симптомов кисть необходимо зафиксировать Специальный фиксатор позволяет уменьшить амплитуду движений и защитить от дальнейшего повреждения тканей. На две недели желательно отказаться от деятельности, вызывающей появление неприятных симптомов. Также во время лечения следует придерживаться диеты, добавив в рацион овощи и фрукты, продукты, содержащие витамины и микроэлементы.
Вылечить отеки и воспаление можно с помощью компрессов. Их следует выполнять ежедневно. Длительность процедуры - 30-50 минут. Для быстрого уменьшения негативных проявлений врач вводит в запястный канал анестетик в сочетании с глюкокортикостероидным гормоном. Если признаки синдрома возникают спустя некоторое время, то назначают два повторных введения. Интервал между ними - 14 дней.
Для улучшения состояния пациента при туннельном синдроме используют:
- витаминные комплексы
- сосудорасширяющие препараты
- миорелаксанты
- глюкокортикостероиды
- антидепрессанты
Кроме приема лекарств назначают дополнительные процедуры - электрофорез, фонофорез со стороны ладони, мануальную терапию, грязелечение и ударно-волновую терапию.
Если консервативное лечение оказалось малоэффективным, то требуется оперативное вмешательство. Наиболее распространенной считается эндоскопическая операция.
Для терапии синдрома запястного канала в сети клиник ЦМРТ применяют следующие методы:
Читайте также:
