Случай лечения первичной открытоугольной глаукомы методом ИАГ-лазерной гониопунктуры
Добавил пользователь Валентин П. Обновлено: 01.02.2026
предоставляем актуальную медицинскую информацию от ведущих специалистов, помогая врачам в ежедневной работе
Для цитирования: Лазерные методы лечения первичной открытоугольной глаукомы. Клиническая офтальмология. 2012;13(3):102.
Резюме Цель: сравнить отдаленные результаты лечения больных первичной открытоугольной глаукомой с использованием селективной лазерной трабекулопластики и аргонлазерной трабекулопластики.
Цель: сравнить отдаленные результаты лечения больных первичной открытоугольной глаукомой с использованием селективной лазерной трабекулопластики и аргонлазерной трабекулопластики.
Методы: пациентам была проведена селективная лазерная трабекулопластика и аргонлазерная трабекулопластика на установках Coherent Selecta и Combi в период с августа 2011 по январь 2012 года. При выполнении лазерного вмешательства были нанесены лазерные коагуляты в диапазоне 360 о .
Применялись следующие методы обследования пациентов: визометрия, электротонография, гониоскопия, статическая и кинетическая периметрия, оптическая когерентная томография, пневмотонометрия, тонометрия по Маклакову. Период наблюдения составил 6 месяцев.
Результаты: проведено обследование 32 пациентов (34 глаза) с первичной открытоугольной глаукомой. Они были разделены на две группы. В одной группе, состоящей из 12 пациентов (14 глаз), была выполнена аргонлазерная трабекулапластика, в другой, в которую было включено 20 пациентов (20 глаз), - селективная лазерная трабекулопластика. До проведения лазерного лечения у 6,6% пациентов была I стадия заболевания, у 66,7% - II стадия, у 26,7% - III стадия. Средний возраст пациентов составил 71,7 года (от 65 до 75 лет). Среди них было 14 женщин и 18 мужчин.
После выполнения селективной лазерной трабекулопластики величина внутриглазного давления у пациентов снизилась с 20,4±1,14 до 15,48±1,12 мм рт.ст. и в среднем составила 5,9±0,31 мм рт.ст. (p<0,01). После выполнения аргонлазерной трабекулопластики величина внутриглазного давления у пациентов снизилась с 23,8±0,85 до 17,59±0,79 мм рт.ст и в среднем составила 6,25±0,34 мм рт.ст. (p<0,01). Сравнительная оценка снижения внутриглазного давления через 6 месяцев после выполнения селективной лазерной трабекулопластики и аргонлазерной трабекулопластики у больных ПОУГ показала практически равноценное снижение ВГД.
Выводы
Аргонлазерная трабекулопластика и селективная лазерная трабекулопластика достоверно снижают внутриглазное давление.
Ключевые слова: аргонлазерная трабекулопластика, селективная лазерная трабекулопластика, первичная открытоугольная глаукома.
Abstract
Laser methods of a POAG treatment
T.A. Birich, A.V. Savich, E.S. Batovskaya
Belorussian State Medical University, Minsk
Purpose: To compare remote results of a treatment of patients with POAG by selective laser trabeculoplasty and argon laser trabeculoplasty.
Methods: Selective laser trabeculoplasty and argon laser trabeculoplasty were performed from August 2011 to January 2012 using Coherent Selecta and Combi devices. During the laser operation there were laser coagulates placed within the range of 360 degrees. Before and after the treatment patients were to undergo visometry, electroretinography, gonioscopy, static and kinetic parimetry, optic coherent tomography and tonometry. Observation period lasted 6 months.
Results: 32 patients (34 eyes) with POAG were examined. They were divided into 2 groups: in the first one, consisted of 12 patients (14 eyes), argon laser trabeculoplasty was carried out; in the second one (20 patients, 20 eyes) - selective laser trabeculoplasty. Average age was 71,7 years.
After the selective laser trabeculoplasty an IOP level decreased from 20,4±1,14 to 15,48±1,12 mm Hg, and resulted in 5,9±0,31mm Hg in average. After the argon laser trabeculoplasty an IOP level lowered from 23,8±0,85 mm Hg to 17,59±0,79 mm Hg and amounted to 6,25±0,34 mm Hg (p <0,01). In 6 months after the treatment IOP decrease was almost equal in both groups.
Conclusion: Both types of laser treatment led to reliable reduction of the IOP level in POAG patients.
Key words: argon laser trabeculoplasty, selective laser trabeculoplasty, primary open-angle glaucoma.
Введение
Проблема глаукомы остается одной из важнейших в современной офтальмологии. Число больных глаукомой на земном шаре составляет 105 млн человек, из них, по данным H. Quingley (2006), слепых на оба глаза - 9,1 млн. Ведущим признаком глаукомы является повышенное внутриглазное давление (ВГД) вследствие нарушения оттока внутриглазной жидкости. Наряду с фармакотерапией и хирургическими методами лечения в настоящее время с целью снижения ВГД активно используются лазерные вмешательства. Для лечения первичной открытоугольной глаукомы (ПОУГ) наиболее часто применяется лазерная трабекулопластика, которая направлена на улучшение оттока внутриглазной жидкости по естественным дренажным путям.
В зависимости от характеристик воздействующего лазерного луча различают аргонлазерную трабекулопластику (Argonlaser trabeculoplasty) и селективную лазерную трабекулопластику (Selectivelaser trabeculoplasty).
Техника аргонлазерной трабекулопластики (АЛТ) заключается в нанесении лазерных коагулятов в зоне проекции шлеммова канала. Лазерное прижигание структур угла передней камеры вызывает сморщивание ткани, растяжение трабекулярного аппарата, раскрытие склерального синуса, улучшение оттока внутриглазной жидкости. Недостатком АЛТ является повреждение структур трабекулярной сети, что ограничивает повторную лазерную терапию.
При выполнении селективной лазерной трабекулопластики (СЛТ) импульсы воздействуют на всю область трабекулы, а не только на проекцию шлеммова канала ввиду большего размера пятна (400 мкм - при СЛТ, 50 мкм - при АЛТ). СЛТ обладает высокоизбирательным механизмом действия, воздействуя исключительно на пигментные клетки дренажной системы глаза, не повреждая окружающие его структуры, и тем самым способствует очищению и ремоделированию дренажной сети и улучшению оттока внутриглазной жидкости.
По данным T.R. Kramer и соавт. [1], на основании исследования трупных глаз методом электронной микроскопии было установлено, что после выполнения СЛТ отсутствует термическое поражение трабекулярной сети на участках воздействия лазерных коагулятов. Это дает возможность многократного использования СЛТ в отличие от АЛТ. СЛТ может быть выполнена при отсутствии эффекта от АЛТ.
При выборе метода лазерного вмешательства у пациентов с ПОУГ решающее значение имеют оценка и сравнение клинической эффективности обоих методов. По литературным данным, эффективность СЛТ и АЛТ с целью снижения ВГД практически одинакова [2-4,6].
Цель исследования: сравнить отдаленные результаты лечения больных ПОУГ с использованием СЛТ и АЛТ. Выяснить, какой из данных методов лазерного лечения более эффективно снижает ВГД, а также проанализировать их эффективность в зависимости от возраста пациентов и их стадии заболевания.
Материал и методы
Работа была выполнена на базе городского офтальмологического консультативно-диагностического центра 3-й городской клинической больницы г. Минска. С августа 2011 по январь 2012 г. в отделении лазерной микрохирургии глаза пациентам были проведены СЛТ и АЛТ на установках Coherent Selecta и Combi. При выполнении лазерного вмешательства были нанесены лазерные коагуляты в диапазоне 360о.
Применялись следующие методы обследования пациентов: визометрия, электротонография, гониоскопия, статическая и кинетическая периметрия, оптическая когерентная томография, пневмотонометрия, тонометрия по Маклакову.
Проведено обследование 32 пациентов (34 глаза) с ПОУГ, из них 14 женщин и 18 мужчин. Их средний возраст составил 71,7±3,3 года (от 65 до 75 лет). До проведения лазерного лечения у 6,6% пациентов была I стадия заболевания, у 66,7% - II стадия, у 26,7% - III стадия.
Статистическая обработка результатов осуществлялась с помощью компьютерных программ Exсel, Statistiсa 7, Mathcad.
Результаты и обсуждение
Пациенты были разделены на две группы: в одной группе, состоявшей из 12 пациентов (14 глаз), была выполнена АЛТ, а в другой группе из 20 пациентов (20 глаз) - СЛТ. Период наблюдения составил 6 мес.
Наши исследования показали, что АЛТ и СЛТ достоверно снижают ВГД. После выполнения СЛТ величина ВГД у пациентов снизилась с 20,4±1,14 до 15,48±1,12 мм рт.ст. и в среднем составила 5,9±0,31 мм рт.ст. (p <0,01). После того, как была выполнена АЛТ, величина ВГД у пациентов уменьшилась с 23,8±0,85 до 17,59±0,79 мм рт.ст. и в среднем составила 6,25±0,34 мм рт.ст. (p<0,01). Различия между средними значениями ВГД до и после выполнения СЛТ и АЛТ статистически достоверны (р<0,01).
Разность средней величины ВГД до СЛТ и через 6 мес. после нее составила 5,9±0,31 мм рт.ст. (p <0,01), а после выполнения АЛТ - 6,25±0,34 мм рт.ст. (p<0,01). При сравнении обоих методов лазерного лечения достоверной разницы в снижении ВГД не выявлено (p>0,05).
Таким образом, наши исследования убедительно показали, что СЛТ и АЛТ являются достаточно эффективными лазерными операциями и практически в одинаковой степени приводят к снижению ВГД у больных ПОУГ.
Также было выявлено, что при выполнении лазерных оперативных вмешательств, помимо снижения ВГД в оперированном глазу, наблюдается тенденция к снижению ВГД на неоперированном парном глазу, однако это снижение ВГД не имеет достоверного характера. У 12 обследованных пациентов (12 глаз), которым было выполнено лазерное оперативное вмешательство на одном глазу, несмотря на сохранение прежнего режима медикаментозной терапии до лазерного лечения и в течение 6 мес. после него, на неоперированном глазу ВГД снижалось. Так, до проведения лазерного лечения величина ВГД на неоперированном глазу была 18,23±0,89 мм рт.ст., а через 6 мес. после лечения она снизилась до 16,7±0,6 мм рт.ст. Таким образом, снижение ВГД составило 1,7±0,57 мм рт.ст. (p>0,05).
Выводы
1. Доказана эффективность АЛТ и СЛТ с целью снижения ВГД у больных ПОУГ.
2. Сравнительная оценка снижения ВГД через 6 мес. после выполнения СЛТ и АЛТ у больных ПОУГ показала практически равноценное снижение ВГД, т.е. степень снижения ВГД в обеих группах не имеет достоверной разницы.
3. Однако при выборе метода лазерного лечения больных ПОУГ следует учитывать характер термического воздействия на дренажную систему глаза во время выполнения АЛТ, что указывает на предпочтение в определенных случаях СЛТ, а также возможность ее повторного выполнения.
Случай лечения первичной открытоугольной глаукомы методом ИАГ-лазерной гониопунктуры
Девушка жаловалась на низкое зрение обоих глаз и повышение внутриглазного давления: оно не ощущалось и выявилось только при обследовании, которое пациентка прошла ранее у врача по месту жительства.
В связи с этим местный доктор назначил капли "Тимолол" 0,5 %. Во время их применения наступало кратковременное облегчение, однако капли использовались нерегулярно.
Анамнез
Из анамнеза стало известно, что низким зрением она страдает давно. Впервые с вышеуказанными жалобами обратилась к специалисту по месту жительства несколько месяцев назад.
Обследование
Комплексное обследование глаз показало следующие результаты: ⠀•⠀Острота зрения: ⠀⠀⠀Левый глаз (OD): 0,1 sph -1,75 cyl -1,0 ax 85 = 0,9; ⠀⠀⠀Правый глаз (OS): 0,1 sph -2,25 cyl -0,75 ax 95 = 0,9. ⠀•⠀Переднезадняя ось (ПЗО): OD — 23 мм, OS — 23,1 мм (в пределах нормы). ⠀•⠀Толщина роговицы в центральной зоне: OD — 533 мкрн, OS — 541 мкрн (в пределах нормы). ⠀•⠀Глубина передней камеры: OD — 3,91 мм, OS — 3,88 мм (в пределах нормы). ⠀•⠀Размер хрусталика: OD — 4,07 мм, OS — 4,15 мм (в пределах нормы). ⠀•⠀Поля зрений: без изменений. ⠀•⠀Тонометрия обоих глаз (измерение внутриглазного давления) по Маклакову — 26 мм рт. ст. (повышенное).
Гониоскопия выявила, что угол передней камеры глаза открыт, профиль радужки плоский, в углу передней камеры по всей окружности визуализируется резидуальная ткань, похожая на пигментированные отростки корня радужки. Она доходит до трабекулярной зоны. Также при первичном осмотре была проведена оптическая когерентная томография (ОКТ)(рис. 1-4).
Диагноз
Миопия слабой степени обоих глаз. Первичная открытоугольная глаукома I стадии А степени (претрабекулярная ретенция).
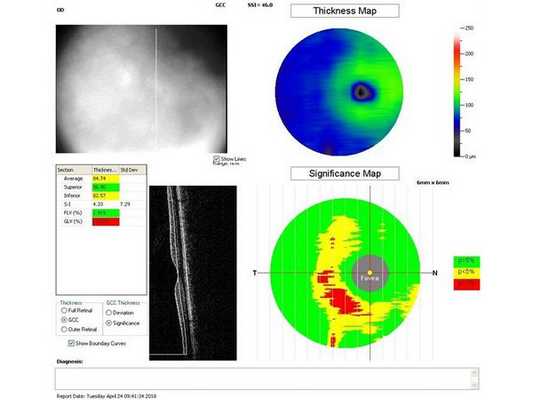
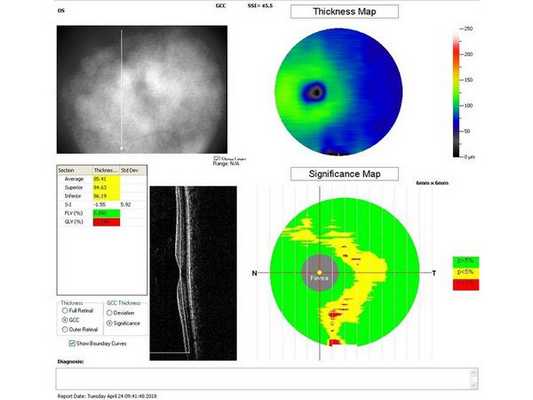
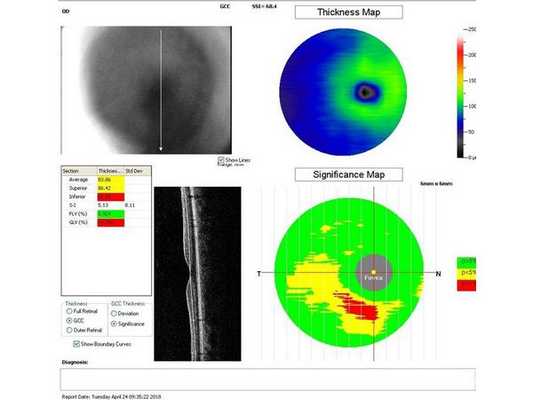
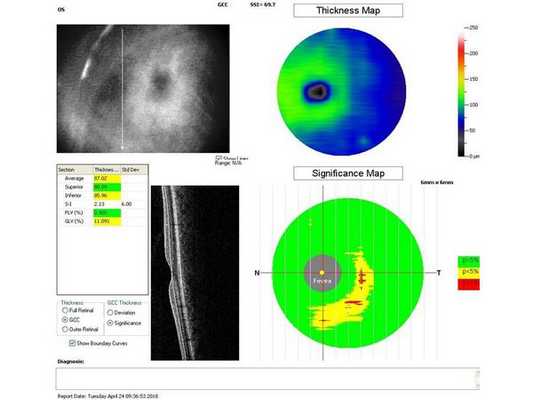
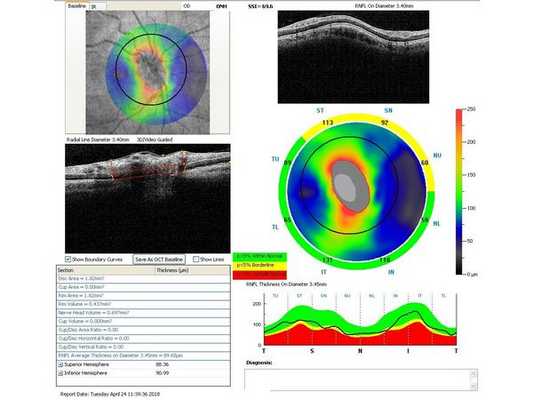
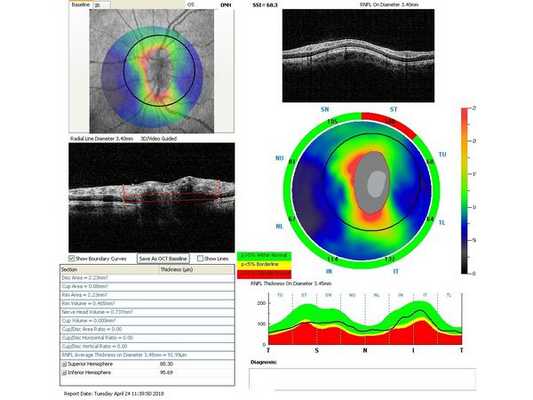
Лечение
В течение месяца проводилось консервативное лечение обоих глаз: ⠀•⠀капли "Азарга" — два раза в день; ⠀•⠀капли "Траватан" — на ночь. Однако такой вид лечения не стабилизировал внутриглазное давление из-за особенностей строения угла передней камеры. В связи с этим было принято решение о выполнении ИАГ-лазерной гониопунктуры на оба глаза. Лазерное вмешательство распространялось на всю окружность угла передней камеры и проводилось под местной анестезией на офтальмологической ИАГ-лазерной установке фирмы "Alcon" (модель 3000LE) с использованием четырёхзеркальной гониолинзы Ocular. Параметры воздействия: мощность — 2,0 мДж, количество импульсов — 87 (на оба глаза).
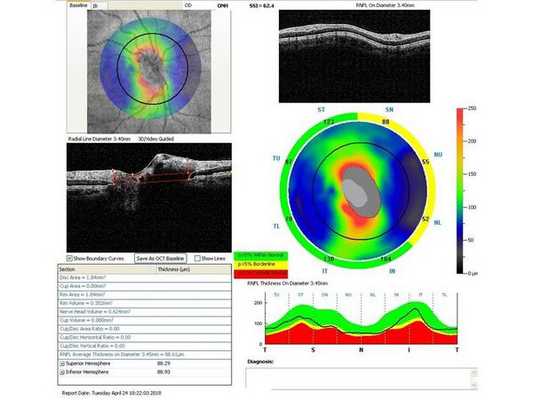
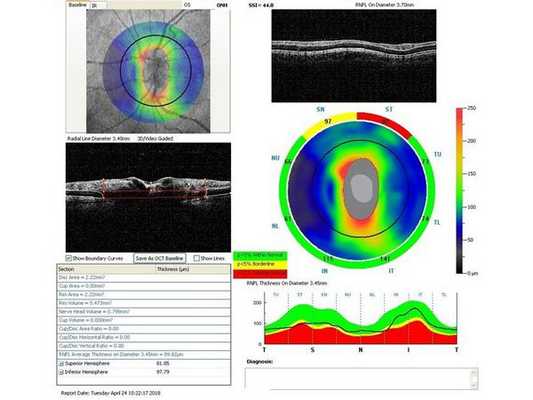
Через неделю и через месяц после операции пациентка приходила на осмотры для проверки внутриглазного давления, остроты зрения и проведения ОКТ (рис. 5-8). Результаты обследований через месяц после лазерного лечения: ⠀•⠀Острота зрения: ⠀⠀⠀OD: 0,1 sph -2,0 cyl -0,75 ax 85 = 1,0; ⠀⠀⠀OS: 0,1 sph -2,5 cyl -0,75 ax 95 = 1,0. ⠀•⠀Поля зрений - без изменений. ⠀•⠀Тонометрия обоих глаз по Маклакову - 21 мм рт. ст. (без капель). ⠀•⠀Гониоскопическая картина без изменений.
В дальнейшем пациентке рекомендовано посещать врача один раз в 3-4 месяца для динамического наблюдения и контроля внутриглазного давления.
Заключение
Данная первичная открытоугольная глаукома, как и другие виды этого заболевания, является одним из тяжелейших хронических психосоматических состояний, которое может привести к слепоте. Поэтому лечением и послеоперационными профилактическими осмотрами пренебрегать не следует. Применение ИАГ-лазерной гониопунктуры в данном клиническом случае оказалось успешным и привело к стабилизации офтальмотонуса и сохранению зрительных функций, что и было целью лечения.
Первичная глаукома
Глаукома - группа заболеваний, характеризующихся постоянным или периодическим повышением внутриглазного давления (ВГД), вызванным нарушением оттока водянистой влаги из глаза, с последующим развитием специфических дефектов поля зрения и атрофии (с экскавацией) зрительного нерва [1].
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| H 40.1 | Первичная открытоугольная глаукома |
| Н 40.2 | Первичная закрытоугольная глаукома |
| Н 40.8 | Другая глаукома |
| Н 40.9 | Глаукома неуточненная |
Дата разработки/пересмотра протокола: 2013 год (пересмотр 2017 г.)
Сокращения, используемые в протоколе:
| ВГД | - | внутриглазное давление |
| ДЗН | - | диск зрительного нерва |
| ЗУГ | - | закрытоугольная глаукома |
| ОУГ | - | открытоугольная глаукома |
| ОПГ | - | острый приступ глаукомы |
| ПНД | - | глаукома с псевдонормальным (низким) внутриглазным давлением |
| УПК | - | угол передней камеры |
| НРП | - | нейроретинальный поясок |
| ЦТР | - | центральная толщина роговицы |
| ЦАС | - | центральная артерия сетчатки |
| ЗКЦА | - | задние короткие цилиарные артерии |
Пользователи протокола: врачи общей практики, офтальмологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Глаукомы классифицируют по происхождению, возрасту пациента, механизму повышения внутриглазного давления, уровню ВГД, степени изменения полей зрения, поражению диска зрительного нерва и типу течения (Нестеров А.П., 2008 г.)
1. По происхождению:
· Первичная
· вторичная, сочетанная с дефектами развития глаза и других структур организма.
2. По возрасту пациента:
· Врожденная
· инфантильная
· ювенильная
· глаукома взрослых
3. По механизму повышения ВГД:
· Открытоугольная,
· закрытоугольная
4. По уровню ВГД:
· с нормальным,
· умеренно повышенным
· высоким ВГД.
5. По степени изменения полей зрения и поражения диска зрительного нерва:
· Начальная
· развитая
· далекозашедшая
· терминальная.
6. По течению (динамике зрительных функций):
· Стабилизированная
· нестабилизированная.
Классификация первичной глаукомы по форме:
· закрытоугольная
· открытоугольная
· смешанная
Дополнительная классификация первичной глаукомы:
Закрытоугольная:
· со зрачковым блоком;
· ползучая;
· с плоской радужкой;
· с витреохрусталиковым блоком (злокачественная).
Открытоугольная:
· простая;
· псевдоэксфолиативная;
· пигментная.
7. Отдельно выделяются:
· острый приступ глаукомы;
· подозрение на глаукому (диагноз не клинический, выставляется на период обследования на глаукому).
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы и анамнез:
· при закрытоугольной глаукоме: боли в глазу, может быть иррадиация боли в соответствующую часть головы, затуманивание, снижение остроты зрения, сужения поля зрения.
· при остром приступе глаукомы характерные жалобы: боль в глазу, иррадиирующая в одноименную половину головы (лоб, висок), тошнота, рвота, сердцебиение, спазмы в животе, снижение остроты зрения, затуманивание, радужные круги перед источником света.
· при открытоугольной глаукоме: снижение остроты зрения, сужение полей зрения, дискомфорт в глазу. Течение часто бывает бессимптомным. Отягощенный наследственный анамнез в отношении глаукомы.
Физикальные обследования:
Уровень артериального давления имеет значение:
· при постановке диагноза глаукомы с нормальным ВГД - характерна артериальная гипотония
· при обследовании пациентов с острым приступом глаукомы
Лабораторные исследования: нет.
Инструментальные методы исследования:
Визометрия:
· возможно снижение остроты зрения.
· биомикроскопия
Открытоугольная первичная глаукома:
· характерно наличие дистрофических изменений в переднем отрезке глаза - атрофия пигментной каймы по краю зрачка, дистрофия радужной оболочки, выраженная их асимметрия на двух глазах;
· при псевдоэксфолиативной глаукоме может быть отложение псевдоэксфолиаций по зрачковому краю и передней поверхности хрусталика, факодонез;
· при пигментной глаукоме - характерна глубокая передняя камера, очаговая атрофия пигментного листка радужки. Депигментированные зоны выявляются при трансиллюминации радужки в виде радиальных полос на ее периферии и в средних отделах. Признаки пролапса корня радужной оболочки - западение кзади периферического отдела радужки. Веретено Крукенберга - отложение пигмента на эндотелии роговицы в виде вертикального веретена;
· при терминальной первичной открытоугольной глаукоме могут быть новообразованные сосуды радужки;
· при длительной терапии аналогами простагландинов может быть увеличение пигментации радужки;
· симптом кобры - ампулообразное расширение передних цилиарных артерий перед входом в склеру - свидетельствует о стойком повышении ВГД.
· Закрытоугольная первичная глаукома:
· может быть мелкая передняя камера;
· при терминальной первичной закрытоугольной глаукоме могут быть новообразованные сосуды радужки
· при длительной терапии аналогами простагландинов может быть увеличение пигментации радужки
· симптом кобры - ампулообразное расширение передних цилиарных артерий перед входом в склеру - свидетельствует о стойком повышении ВГД
· при остром приступе глаукомы - отек роговицы, "бомбаж" радужки при глаукоме со зрачковым блоком, передняя камера мелкая, вплоть до щелевидной, расширение зрачка, реакция на свет снижена или отсутствует. "Застойная" инъекция глазного яблока - расширенные, полнокровные передние цилиарные и эписклеральные вены.
NB! При биомикроскопии проводится также косвенная оценка ширины угла передней камеры по методу Ван Херика.
Тонометрия:
· повышение ВГД выше толерантного уровня, либо имеется асимметрия ВГД на двух глазах свыше 3 мм рт. ст.; суточная тонометрия проводится в течение 3 дней или дискретно, требуется не менее 3 утренних и 3 вечерних измерений ВГД. Суточные колебания ВГД в норме не превышают 3 мм рт ст.
Периметрия:
· сужение поля зрения определяется с помощью кинетической периметрии, изменения в центральном поле зрения проявляются в виде наличия специфических скотом в зоне Бьеррума, расширения слепого пятна и изменения показателей периметрических индексов.
· сужение поля зрения, изменение в центральном поле зрения, наличие специфических скотом в зоне Бьеррума, расширение слепого пятна; сужение поля зрения происходит в основном с носовой стороны (в верхненосовом секторе), для более поздних стадий характерны концентрическое сужение поля зрения. При развитой стадии заболевания поля зрения сужены не менее чем на 5 градусов с внутренней, при далеко зашедшей поля зрения хотя бы в одном меридиане сужено и не выходит за пределы 15 градусов от точки фиксации. Необходимо учитывать периметрические индексы - MD и PSD. MD - среднее отклонение или средний дефект, показатель общей потери поля зрения. Чем меньше показатель, тем больше выражена отрицательная динамика. PSD - стандартное шаблонное отклонение (вариабельность дефектов) - учет возможного разброса показателей видимости паттерна (метки) в зависимости от возраста, рефракции, прозрачности сред. Отражает выраженность очаговых поражений поля зрения.
· MD > -2 дБ − норма;
· MD = -2 − -6 дБ − начальная глаукома;
· MD = -6 − -12 дБ − развитая глаукома;
· MD < -12 дБ − далеко зашедшая глаукома.
· PSD − показатель неравномерности формы холма зрения.
· PSD < 2 − норма.
Гониоскопия:
· различная степень открытия угла передней камеры оценивается по схеме Ван Бойнингена (0-IV степень открытия), отмечается наличие гониосинехий, интенсивность пигментации трабекул (по классификации А.П. Нестерова).
Офтальмоскопия:
При офтальмоскопии проводится качественная и количественная оценка ДЗН.
Качественная оценка ДЗН:
· расширение и углубление экскавации ДЗН;
· обнажение и сдвиг сосудистого пучка в носовую сторону;
· деколорация и асимметрия диска зрительного нерва на двух глазах;
· контур НРП, его отсутствие или тенденция его прорыва к краю;
· перипапиллярная атрофия хориоидеи в бета-зоне;
· диффузное сужение сосудов сетчатки;
· при глаукоме ПНД в 7% случаев могут быть полосчатые геморрагии в слое нервных волокон сетчатки по краю ДЗН;
· при остром приступе ЗУГ ДЗН может быть отечным, вены полнокровные, мелкие кровоизлияния в ткань диска.
Количественная оценка ДЗН:
· размер (площадь) ДЗН;
· соотношение экскавации к диску (Э/Д);
· соотношение НРП к диску.
Морфометрический анализ диска зрительного нерва: признаки глаукомной оптической нейропатии на основе уточненной количественной оценки ДЗН.
Пахиметрия позволяет более правильно оценивать данные тонометрии глаза. Данные тонометрии на глазах с роговицей, имеющей толщину в центре более 570 мкм, нуждаются в коррекции в сторону понижения. Пациенты с ЦТР менее 520 мкм нуждаются в коррекции тонометрических показателей в сторону повышения.
Таблица ориентировочных корректирующих показателей для трактовки взаимоотношений между ЦТР и уровнем офтальмотонуса
| ЦТР, мкм | Корректирующий показатель, мм рт. ст. |
| 405 | 7 |
| 425 | 6 |
| 445 | 5 |
| 465 | 4 |
| 485 | 3 |
| 505 | 2 |
| 525 | 1 |
| 545 | 0 |
| 565 | -1 |
| 585 | -2 |
| 605 | -3 |
| 625 | -4 |
| 645 | -5 |
| 665 | -6 |
| 685 | -7 |
| 705 | -8 |
· эхобиометрия позволяет оценить состояние внутренних структур глаза при непрозрачности преломляющих сред (топология, размеры, плотность оболочек, хрусталика, стекловидного тела и др.);
· ультразвуковая биомикроскопия обеспечивает детальную эховизуализацию, качественную и количественную оценку пространственных взаимоотношений структурных элементов переднего отрезка глаза (роговицы, передней и задней камер глаза, цилиарного тела, радужки и хрусталика), а также хирургически сформированных путей оттока после антиглаукоматозных операций;
· ОСТ переднего отрезка позволяет с максимальной точностью измерить толщину роговицы на всем ее протяжении, глубину передней камеры глаза, а также определить профиль угла передней камеры и измерить его ширину. Оценить величину открытия угла передней камеры и работы дренажных систем у пациентов с глаукомой.
· ультразвуковая допплерография позволяет оценить качественные и количественные показатели кровотока в ЦАС и ЗКЦА. При глаукоме отмечается снижение скорости кровотока по данным сосудам.
Показания для консультации специалистов:
При наличии сопутствующей патологии необходимо заключение специалиста об отсутствии противопоказаний к хирургическому лечению.
· консультация отоларинголога - на предмет отсутствия хронического очага инфекции
· консультация стоматолога - на предмет отсутствия хронических очагов инфекции.
· консультация невропатолога - на предмет отсутствия острых сосудистых нарушений центральной нервной системы или их последствий, являющихся противопоказанием к хирургическому лечению
· консультация эндокринолога - при наличии сахарного диабета на предмет компенсации и стабильности уровня гликемии
Диагностический алгоритм (смотрите приложение 1,2,3)
Современные требования к оказанию медицинской помощи заключаются в ее доступности и высоком качестве. Качество медицинской помощи должно удовлетворять потребности пациентов в части безопасности и эффективности, а также соответствовать современному уровню медицинской науки и технологии. В обзоре описываются непроникающие неперфорирующие хирургические вмешательства, которые широко применяются для лечения первичной глаукомы в современной практике офтальмологов и являются наиболее безопасными для пациента. Представлены различные направления и технологии антиглаукомных операций, не нарушающих фиброзную оболочку глаза. Описываются методики непроникающих оперативных вмешательств, в ходе которых используются медицинские изделия, применяемые с целью снижения избыточного рубцевания в зоне хирургического воздействия. Приведены работы, в которых уделяется внимание другим медицинским вмешательствам, направленным на лечение глаукомы. Особое внимание в обзоре уделяется оперативным пособиям, направленным на улучшение оттока внутриглазной жидкости по основному дренажному пути. В связи с тем, что на долю дополнительных путей оттока приходится около 30%, интерес для перспективных разработок, не перфорирующих фиброзную оболочку глаза, представляют антиглаукомные хирургические вмешательства, стимулирующие увеосклеральный отток водянистой влаги.
Ключевые слова: глаукома, увеосклеральный отток, антиглаукомные операции, фиброзная оболочка, склера, непроникающие операции, неперфорирующие хирургические вмешательства, дополнительные пути.
Non-perforating and non-penetrating methods of surgical treatment of primary glaucoma (literature review)
Korchuganova E.A.
Russian National Research Medical University named after N.I. Pirogov, Moscow
Modern requirements for the provision of medical care are its accessibility and quality. The quality of medical care should meet the needs of patients in terms of safety and efficacy, and also conform to the current level of medical science and technology. The review describes non-perforating and non-penetrating surgeries that are safe for the patient and are widely used in the treatment of primary glaucoma in modern ophthalmic practice. There are various directions and technologies of antiglaucomatous operations that do not violate the fibrous tunic of eye. The article describes the methods of non-penetrating surgeries, during which medical products are used to reduce excess scarring in the surgical area. The review also pays attention to other medical interventions used for glaucoma treatment. A special role in the review is given to operational supports aimed at improving the outflow of intraocular fluid along the main drainage way. Because about 30% fall to the share of additional ways of outflow, there is an interest for perspective developments of anti-glaucoma surgical interventions that do not perforate the fibrous tunic of the eye and stimulate the uveoscleral outflow of aqueous humor
Key words: glaucoma, uveoskleral outflow, antiglaucomatous operations, fibrous tunic, sclera, non-penetrating surgeries, non-perforating surgical interventions, additional ways.
For citation: Korchuganova E.A. Non-perforating and non-penetrating methods of surgical treatment of primary glaucoma (literature review) // RMJ. Clinical ophthalmology. 2017. № 3. P. 180-183.
Рассмотрены нперфорирующие и непроникающие методы хирургического лечения первичной глаукомы
Список литературы Свернуть Развернуть
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
YAG-лазерная активация трабекулы в лечении больных первичной открытоугольной глаукомой
Глаукома на протяжении многих лет остается наиболее важной медико-социальной проблемой из-за широкого распространения и тяжести исходов заболевания [1, 2, 11].
В основе патогенеза первичной открытоугольной глаукомы (ПОУГ) лежит затруднение оттока внутриглазной жидкости из передней камеры глаза вследствие изменений в его дренажной системе. Важным фактором в нарушении проницаемости трабекулы при этом являются дистрофические изменения трабекулярного аппарата в виде деструкции волокнистых структур, утолщения трабекулярных пластин, скопления в межтрабекулярных щелях и в юкстаканаликулярном слое различных отложений [4, 14].
Среди способов активного воздействия на зону фильтрации угла передней камеры (УПК) наименее травматичными являются лазерные вмешательства. Использование лазерных операций возможно как совместно с гипотензивной терапией, так и самостоятельно в качестве этапа лечения ПОУГ [12, 13].
К настоящему времени предложен ряд методов лазерного лечения ПОУГ, использование которых возможно при наличии пигментных отложений в области трабекулы — аргон-лазерная трабекулопластика (АЛТ) [15], селективная лазерная трабекулопластика (СЛТ) [9, 10], селективная лазерная активация трабекулы (СЛАТ) [7]. Но применение этих операций в клинической практике ограничено, так как они эффективны только в случае выраженной пигментации структур УПК (рис. 1).
В 1998 г. Нестеровым А.П., Новодережкиным В.В. и Егоровым Е.А.1. была предложена новая технология лазерного лечения — гидродинамическая активация оттока [5], которая может быть использована для лечения беспигментных форм глаукомы. Но операция не нашла широкого применения в клинической практике из-за нестабильного гипотензивного эффекта, наличия серьезных осложнений (выраженная реактивная гипертензия, воспаление, заполнение шлеммова канала кровью и выход ее во влагу передней камеры). Поэтому разработка новых методов лазерного лечения данной категории больных является актуальной проблемой. В МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова была предложена новая технология лазерного лечения первичной открытоугольной глаукомы — Nd:YAG-лазерная активация трабекулы (YAG-ЛАТ) (Дога А.В., Магарамов Д.А., 2005)2.
При YAG-ЛАТ над поверхностью трабекулы образуется ударная волна, которая приводит в движение влагу передней камеры и различные отложения на поверхности трабекулы, осуществляя «промывание» трабекулярных щелей под давлением [3, 6]. При данной операции лазерное воздействие достигает цели независимо от степени пигментации трабекулы.
1. Нестеров А.П., Новодережкин В.В., Егоров Е.А. Способ лечения глаукомы воздействием лазерного излучения на зону трабекулы. Патент РФ № 2124336, 1998 г.
2. Магарамов Д.А., Дога А.В. Способ лазерной активации трабекулы для лечения первичной открытоугольной глаукомы. Патент РФ № 2281743, 2005 г.
Изучить эффективность YAG-лазерной активации трабекулы в лечении больных первичной открытоугольной глаукомой при слабой пигментации структур УПК.
Материал и методы
В клиническое исследование вошли 90 пациентов (98 глаз) с начальной и развитой стадиями ПОУГ; со степенью пигментации структур дренажной зоны УПК, равной 0-1 по Е. Ван Бойнингену (1965) (рис. 2). Средний возраст пациентов — 64,9±9,1 лет, из них женщин — 59 (66%), мужчин — 31 (34%). Срок наблюдения — до 2-х лет.
Все пациенты были разделены на 2 группы. В 1 группу вошли 46 пациентов (50 глаз), которым была выполнена YAG-лазерная активация трабекулы. Во 2 группу (группа сравнения) вошли 44 пациента (48 глаз), которым проводили только местную гипотензивную терапию.
Уровень ВГД (по Маклакову) до операции в 1 группе составил от 24 до 31 мм рт.ст. (среднее ВГД - 26,5±1,4 мм рт.ст.), Ро — от 21 до 27,3 мм рт.ст. (средний уровень — 23,03±1,3). Среднее количество используемых гипотензивных препаратов до YAG-ЛАТ — 1,56±0,4.
Уровень ВГД (по Маклакову) во 2 группе составил от 25 до 30 мм рт.ст. (средний уровень ВГД — 26,8± 1,3 мм рт.ст.), Ро — от 20,7 до 27,0 мм рт.ст. (средний уровень — 22,9±1,4).
Среднее количество гипотензивных препаратов — 1,16±0,3. 8 больных (8 глаз из 48 — 17%) применяли в качестве гипотензивной терапии ?-блокаторы в сочетании с ингибиторами карбоангидразы, 36 пациентов (40 глаз из 48 — 83%) — только ?-блокаторы.
Пред- и послеоперационное обследование включало визометрию, исследование поля зрения, гониоскопию, офтальмоскопию, биомикроскопию, тонометрию с использованием набора Маклакова, тонографию с использованием тонографа ТНЦ-100. Всем пациентам проводили компьютерную периметрию по программе 30-2 на периметре «Humphrey» фирмы Carl Zeiss Meditec Inc. (Германия), параметры диска зрительного нерва (ДЗН) оценивались методом HRT на ретинальном томографе HTR III Heidelberg Engineering (Германия).
При проведении лазерных вмешательств осложнений не было. В послеоперационном периоде назначались нестероидные противовоспалительные препараты (в каплях) в течение первой недели. Ранее назначенные гипотензивные капли не отменялись до стойкой нормализации ВГД.
Пациентам 2 группы, применявшим в качестве медикаментозной терапии различные комбинации гипотензивных средств (?-блокаторы в сочетании с ингибиторами карбоангидразы, ?-блокаторы с миотиками, ?2-адреномиметиками), произвели замену терапии на комбинацию аналогов простагландина в сочетании с ?-блокаторами. Больным, находящимся на монотерапии в качестве гипотензивных средств, были назначены аналоги простагландинов (33 глаза из 40 — 82%), остальным пациентам (7 глаз из 40 — 18%) усилили гипотензивный режим, назначив комбинацию ?-блокатора с аналогом простагландина.
Статистическая обработка результатов исследования включала подсчет среднего арифметического значения (М) и стандартного отклонения среднего арифметического значения (?). В таблицах информация представлена в виде M±?.
Результаты и обсуждение
В первые сутки после операции отмечен реактивный подъем ВГД на 4 глазах из 50 (8%) у пациентов 1 группы, нормализация офтальмотонуса была достигнута назначением дополнительной гипотензивной терапии с последующим снижением ее интенсивности.
Минимальный риск осложнений при YAG-ЛАТ обусловлен малой инвазивностью метода, направленностью воздействия лазерного излучения (небольшой диаметр пятна, минимальная экспозиция лазерного излучения), что отличает ее от методов, предложенных ранее для лечения ПОУГ. Так, при СЛТ и СЛАТ применяется большой диаметр пятна — 400 мкм, что изредка приводит к реактивному повышению ВГД в раннем послеоперационном периоде, в отдельных случаях к развитию воспаления, протекающего по типу иритов или иридоциклитов [8]. При гидродинамической активации оттока длительность импульса составляет 30 нс, диаметр пятна — 30-300 мкм, что, вероятно, является причиной частых осложнений данного вмешательства [5].
Изменение показателей гидродинамики глаза в различные сроки наблюдения приведено в табл. 1, динамика ВГД (по Маклакову) отображена на рис. 3.
При сроке наблюдения до 6 мес. ВГД оставалось в пределах нормы у 42 пациентов (46 глаз из 50 — 92%) 1 группы, у 3 пациентов (3 глаза из 50 —6%) нормализация офтальмотонуса была достигнута повторным проведением YAG-лазерной активации трабекулы через 5-6 мес. после первой операции, у 1 пациента (1 глаз из 50 — 2%) — усилением гипотензивной терапии. Среднее количество используемых гипотензивных средств — 1,26±0,5.
У пациентов 2 группы уровень ВГД оставался в пределах нормы у 41 пациента (45 глаз из 48 — 94%), у 3 пациентов (3 глаза — 6%) нормализация ВГД достигнута усилением гипотензивной терапии при сроке наблюдения до 6 мес.
Среднее количество используемых гипотензивных препаратов — 1,3±0,5.
В отдаленные сроки наблюдения (от 12 до 24 мес.) после YAG-ЛАТ уровень ВГД оставался в пределах нормы в 88% случаев (44 глаза из 50), у 4 пациентов (4 глаза из 50 — 8%) нормализация офтальмотонуса достигнута повторным проведением YAGЛАТ через 16-18 мес. после первого лазерного вмешательства (пациенты не были исключены из дальнейшего исследования), 2 больным (2 глаза из 50 — 4%) нормализации ВГД удалось добиться усилением гипотензивной терапии. Среднее количество гипотензивных препаратов, используемых после операции к концу срока наблюдения, составило 1,08±0,4.
У пациентов 2 группы в отдаленные сроки нормализация офтальмотонуса достигнута на 40 глазах из 48 — 83%, 5 пациентам усилили гипотензивный режим, 3 пациентам при сроке наблюдения 20-24 мес. потребовалось выполнение оперативного вмешательства — микроинвазивной непроникающей глубокой склерэктомии, эта группа пациентов не была исключена из дальнейшего наблюдения. Среднее количество гипотензивных препаратов, используемых после операции к концу срока наблюдения, составило 1,35±0,6.
Уровень ВГД (по Маклакову), по сравнению с дооперационными значениями после YAG-ЛАТ, снизился в среднем на 6,7±1,2 мм рт.ст. (25,3%) к концу срока наблюдения. В 16% случаев (8 глаз из 50) гипотензивные капли после лазерного лечения были отменены через 4-6 недель.
Остальные пациенты находились на монотерапии, применяя препарат первого выбора — аналог простагландина или ?-блокаторы. В группе сравнения уровень ВГД к концу срока наблюдения снизился в среднем на 6,1±1,3 мм рт.ст. (22,8%), что незначительно отличается от показателя 1 группы (p>0,05).
Как показали результаты проведенного исследования, снижение ВГД после YAG-ЛАТ было обусловлено увеличением скорости оттока внутриглазной жидкости, что подтверждает патогенетическую направленность операции YAG-ЛАТ.
В течение всего периода наблюдения состояние зрительных функций оставалось стабильным у большинства пациентов — в 80% случаев в 1 группе, в 77% случаев — во 2 группе. Снижение остроты зрения к концу срока наблюдения у пациентов в среднем на 0,18±0,12 объяснялось развитием или прогрессированием катаракты.
Границы периферического поля зрения оставались стабильными в 96% случаев (48 глаз из 50) у пациентов 1 группы, в 94% случаев (45 глаз из 48) — во 2 группе пациентов. Сужение периферического поля зрения на 5-10 градусов было отмечено у пациентов при развитой стадии ПОУГ в 4% случаев (2 глаза из 50) к концу срока наблюдения после YAGЛАТ, в 6% случаев (3 глаза из 48) — в группе сравнения. Прогрессирование глаукоматозного процесса с переходом в последующую стадию не выявлено ни в одном случае.
За период наблюдения по данным компьютерной периметрии отрицательная динамика — расширение слепого пятна, увеличение числа абсолютных скотом в центральном поле зрения — была отмечена у 2 больных (2 глаза из 50 — 4%) 1 группы, у 4 больных (4 глаза из 48 — 8%), получающих только гипотензивную терапию.
Динамика HRT-показателей до и после лазерного вмешательства представлена в табл. 2. По данным HRT при сроке наблюдения до 2 лет у пациентов после YAG-ЛАТ не выявлено отрицательной динамики в виде уменьшения объема неврального ободка и расширения экскавации диска зрительного нерва (ДЗН). У пациентов 2 группы отрицательная динамика выявлена в 4% случаев (2 глаза из 48) к концу срока наблюдения.
Нормализация офтальмотонуса, стабилизация зрительных функций и показателей состояния зрительного нерва у подавляющего большинства пациентов после YAG-лазерной активации трабекулы доказывает ее эффективность в лечении пациентов с начальными стадиями ПОУГ при слабой пигментации структур дренажной зоны. Она может применяться при неэффективности гипотензивной терапии, невозможности пациентом выполнять назначения врача, наличии противопоказаний к хирургическому лечению. YAG-лазерная активация трабекулы — малотравматичный, безопасный метод лечения больных ПОУГ.
Операция имеет минимальный риск осложнений, короткий реабилитационный период, может быть проведена в амбулаторных условиях.
Читайте также:
- Анатомия: Корковые концы анализаторов речи. Двигательный анализатор артикуляции речи. Слуховой анализатор устной речи.
- Выпадение прямой кишки
- Выход яйцеклетки
- Частичный перекрест зрительных нервов. Значение перекреста нервов для бинокулярного зрения
- Техника операции задней шейной спондилотомии при анкилозирующем спондилите
