Случай малоинвазивного лечения при закрытом переломе бедренной кости
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026

Бригада скорой медицинской помощи доставила в больницу женщину 85 лет с жалобами на выраженную боль в области проекции правого тазобедренного сустава. Пациентка не могла двигаться из-за боли и чувства "хруста" в этой области.
Жалобы
Боль локализовалась преимущественно в проекции большого вертела с иррадиацией по наружней и передней поверхности правого бедра до границы средней и нижней её трети. При отсутствии движений пациентка описывала боль в основном как тупую. При попытках смены положения боль меняла свой характер на острую и проявлялась вместе с чувством "хруста".
Анамнез
Жалобы появились накануне, после падения с высоты собственного роста. Подняться пациентка смогла только с посторонней помощью. В связи с нарастающей динамикой жалоб была вызвана бригада скорой медицинской помощи, врач которой принял решение о госпитализации. После осмотра травматолога-ортопеда приёмного отделения пациентка госпитализирована в профильное отделение для предоперационного обследования и подготовки.
При опросе и при последующем обследовании противопоказаний для оперативного лечения выявлено не было. Из хронических заболеваний имеется гипертоническая болезнь 2 стадии.
Обследование
При осмотре в приёмном отделении травматологом-ортопедом видимые кожные покровы физиологической окраски, без высыпаний и повреждений, нижние конечности без признаков отёчного синдрома. Движения в правой нижней конечности болезненны. Симптом "прилипшей пятки" ( больной не может поднять прямую ногу из положения лежа на спине) положителен справа. Правая нижняя конечность в положении внутренней ротации. Сосудистые нарушения и парезы в нижних конечностях не выявлены.
Выполнено полное комплексное предоперационное обследование. Противопоказания к оперативному вмешательству отсутствовали. По данным рентгенографии выявлен закрытый чрезвертельный перелом правой бедренной кости со смещением.
Диагноз
Лечение
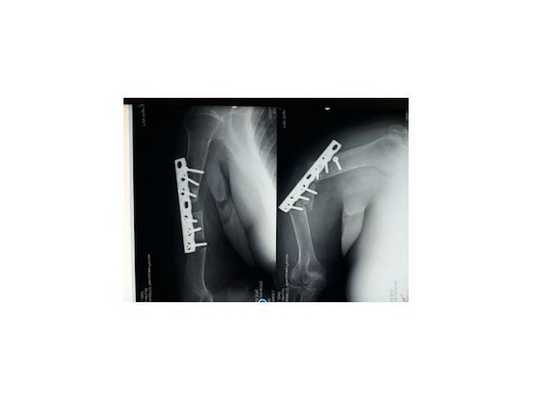
После комплексного предоперационного обследования пациентке было выполнено оперативное вмешательство под интраоперационным (происходящим во время операции) флюороскопическим контролем в объёме закрытой репозиции и закрытого остеосинтеза правой бедренной кости системой Gamma (титановым гвоздём с блокирующими винтами) через 3 пункционных прокола при отсутствии полноценных разрезов кожи.
Через сутки после оперативного вмешательства пациентка смогла ходить при помощи ходунков. С первых суток передвигалась активно, с умеренными жалобами на боль в проекции послеоперационных доступов. С первых суток начат курс лечебной физкультуры в положении лежа. На вторые сутки самостоятельно вставала с постели. На третьи сутки курс лечебной физкультуры был расширен. В послеоперационном периоде активно проводился контроль гемостаза, гемодинамики, электрокардиографии. Проводилась профилактика тромбоэмболии, гиподинамии, болевого и отёчного синдрома, сресс-язв желудочно-кишечного тракта, гнойносептических осложнений. Пациентка в связи со стабильной положительной динамикой была выписана из отделения больницы на пятые сутки и наблюдалась амбулаторно.
В первые две недели пациентка активно занималась лечебной физкультурой. Объём движений постепенно увеличивался. На контрольных осмотрах жалоб пациентка не предъявляла. Ходунки были отменены через месяц после оперативного лечения. Пациенткой было отмечено снижение боли уже с первых суток после оперативного лечения, опорная функция была восстановлена.
Заключение
Данный клинический случай показывает возможность максимально быстрого и малоинвазивного вмешательства, что позволяет также максимально быстро активизировать пациентку, исключить нарастающую гиподинамию, болевой синдром, а также риски и осложнения, связанные с таким типом перелома. Контрольные снимки подтверждали удовлетворительное положение металлоконструкций, восстановление оси конечности и конгруэнтность сустава ( полное соответствие формы соприкасающихся суставных поверхностей) .
Случай успешного лечения ложного сустав плечевой кости

13 декабря 2016 года в НИИ травматологии и ортопедии Нижнего Новгорода обратилась пациентка 68 лет. У женщины был несросшийся перелом левой плечевой кости после оперативного лечения в травматологическом отделении одной из больниц города.
Пациентка жаловалась на боль, хруст деформацию и ощущение "разболтанности" плеча. Плечевой сустав не двигался, в локтевом движения были нарушены.
Жалобы усиливались, когда пациентка пыталась двигать рукой. Рука была "неуправляемая", так как отломки плечевой кости болтались на мышцах. Женщина была вынуждена постоянно фиксировать руку гипсовым лонгетом.
Пациентка получила травму несколько месяцев назад при падении с высоты своего роста. Сломала плечевую кость слева в средней трети. Женщину экстренно доставили в одну из травматологических клиник Нижнего Новгорода. Врачи назначили хирургическое лечение.
Была выполнена открытая репозиция (сопоставление фрагментов кости) и остеосинтез (фиксация) плечевой кости пластиной.
Послеоперационный период, со слов пациентки, проходил гладко. Рана зажила первично. Но через пару месяцев появился хруст и боль в области оперированного плеча. Симптомы усиливались, и постепенно появилась разболтанность в плече. Остеосинтез оказался несостоятельным — пластина не держала отломки плечевой кости.
Анамнез наследственно не отягощён. Из сопутствующих заболеваний у пациентки гипертоническая болезнь, ишемическая болезнь сердца и диффузно-узловой зоб.
При осмотре в левом плече отчётливо определяется патологическая подвижность отломков плечевой кости. Пульсация на кисти отчётливая, кулачный схват кисти сохранён, но ослаблен. Пациентке сложно выполнять активные движения плечом из-за нарушения непрерывности плечевой кости — "болтающийся ложный сустав". Движения в локтевом суставе ограничены. Чувствительность на кисти сохранена.
По данным рентгенографии: нестабильность остеосинтеза левой плечевой кости пластиной, диастаз (щель) между отломками.
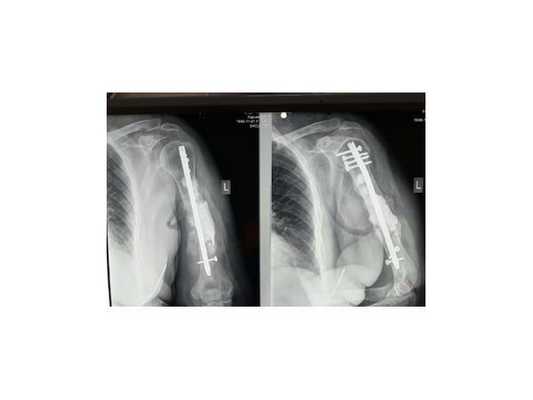
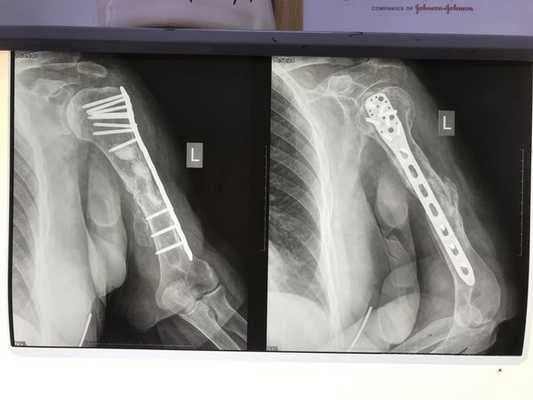
Снимок через 3 года после травмы: полное сращение плечевой кости и перестройка трансплантата из гребня подвздошной кости


- Сделали передний доступ к плечевой кости — по рубцу от предыдущей операции. Удалили пластину. При осмотре плечевой кости выявили серьёзное нарушение качества отломков кости и выраженное поражение мышц.
- Удалили поражённые ткани.
- Выполнили остеосинтез прямой пластиной LCP.
- Рану ушили.
Через год выяснилось, что перелом не сросся. Пластина была нестабильной, женщина жаловалась на хруст и щелчки в области плеча.
Пациентку снова госпитализировали на оперативное лечение. Пластину удалили. При осмотре обнаружили, что отломки кости неправильной формы, склерозированы на большом протяжении — около 10 см. Это значит, что их плотность увеличилась. Пришлось удалить нежизнеспособные фрагменты кости. После этого стало понятно, что расстояние между отломками очень большое и необходима костная пластика дефекта.
- Первый этап — пластика дефекта по Маскуле. Отломки фиксировали антеградно интрамедуллярным стержнем. Вокруг стержня на протяжении всего дефекта сформировали цементную мантию с добавлением 2 г. Ванкомицина. Мягкие ткани и рану ушили. Послеоперационный период прошёл гладко.
- Через пять недель провели второй этап лечения. Из гребня подвздошной кости взяли губчато-кортикальный аутотрансплантат 7 х 2 х 3 см. Выполнили разрез по переднему отделу плеча над плечевым суставом. Стержень удалили. Вокруг цементной мантии сформировалась биологически активная мембрана. Её аккуратно отслоили. В неё уложили аутотрансплантат, мембрану над ним ушили. Таким образом, костный дефект между отломками был заполнен губчато-кортикальным аутотрансплантатом. Отломки фиксированы пластиной LCP PHILOS. Рана ушита. Послеоперационный период прошёл без осложнений.
Пациентка наблюдалась в течение трёх лет после начала лечения. В итоге ложный сустав плечевой кости полностью сросся, аутотрансплантат перестроился и прижился.
Клинический случай подтверждает, что методика Маскуле эффективна для лечения сложных переломов. Успешно применяю её течение шести лет на разных сегментах костей.
Закрытый перелом
Закрытый перелом - это полное либо частичное нарушение целостности кости без повреждения кожных покровов над областью перелома. Тяжесть состояния больного определяется размером сломанных костей, наличием смещения и повреждений окружающих структур. Основными проявлениями являются боль, отек, кровоподтеки, нарушение функции, патологическая подвижность, крепитация и деформация поврежденного сегмента. Некоторые симптомы могут отсутствовать. Диагноз выставляется на основании внешних признаков и данных рентгенографии. Иногда требуются дополнительные исследования: артроскопия, КТ, МРТ. Лечение заключается в закрытом или открытом устранении смещения и последующей иммобилизации.
МКБ-10

Общие сведения
Закрытый перелом - нарушение целостности кости без повреждения кожных покровов. Является широко распространенной травмой, при этом закрытые переломы встречаются чаще открытых. Возникает вследствие обычного падения, удара, криминального инцидента (драки), падения с высоты, производственной или природной катастрофы, автомобильной аварии и т. д. Патологические переломы развиваются в результате минимального воздействия (например, переворачивания в постели). Закрытые переломы могут быть единичными или множественными, сочетаться или не сочетаться с другими травмами: повреждением грудной клетки, ЧМТ, тупой травмой живота и травмой мочеполовых органов. Лечением закрытых переломов занимаются травматологи-ортопеды.

Причины
Причиной закрытого перелома является нагрузка, превышающая предел прочности кости. Сила, необходимая для возникновения перелома, зависит от прочности конкретной кости и оси воздействия. Вид перелома определяется вектором приложенной нагрузки, к примеру, при ударе параллельно оси кости может образоваться оскольчатый или продольный закрытый перелом, а при ударе перпендикулярно оси кости - поперечный перелом. При соответствующем воздействии любая кость может сломаться в любом месте, однако существуют и наиболее распространенные переломы, возникающие вследствие типичного механизма повреждения.
Повреждение луча в типичном месте - в большинстве случаев возникает при падении с упором на ладонь, чаще наблюдается у детей и пожилых людей. Переломы лодыжек - обычно образуются при подворачивании ноги, при этом самым распространенным является перелом наружной лодыжки, реже встречаются двух- и трехлодыжечные переломы. Повреждение хирургической шейки плеча - как правило, возникает при падении на руку, чаще наблюдается у пожилых. Перелом шейки бедра - образуется при падении, как и в предыдущем случае, чаще страдают пожилые. Бамперный перелом голени (оскольчатое повреждение средней трети кости) - обычно возникает при ударе бампером автомобиля.
Патогенез
При нарушении целостности кости возникает ряд патологических изменений, наиболее значимыми из которых является смещение, боль и кровотечение. Причиной боли является массовое раздражение болевых рецепторов. Причиной кровотечения - нарушение целостности внутрикостных сосудов. Объем кровопотери при закрытых переломах достигает значительных величин, поскольку сосуды жестко фиксированы в кости, не спадаются, а могут только закупориться тромбами.
Наиболее значимая кровопотеря возникает при переломах таза: при повреждении переднего полукольца - до 800 мл, при одновременном повреждении заднего и переднего полукольца - 1,5-2 л, при множественных повреждениях - до 3л. Потеря крови при закрытом переломе голени колеблется в пределах 500-700 мл. Выраженный болевой синдром в сочетании с массивной кровопотерей при повреждениях крупных костей могут стать причиной развития травматического шока, представляющего опасность для жизни пациента. Кровотечение происходит в окружающие ткани, скопившаяся кровь образует гематому, которая в последующем постепенно рассасывается.
Характер смещения зависит от уровня повреждения и направления тяги мышц, прикрепляющихся к отломкам ниже и выше линии перелома. Чем более крупные и сильные мышцы «тянут» фрагменты, тем труднее их сопоставить и удержать. В последующем на месте перелома образуется новая костная ткань, при этом срок и вероятность сращения перелома зависит от локализации повреждения, вида закрытого перелома, адекватности сопоставления отломков, возраста и состояния организма пострадавшего. У детей сращение наступает быстрее, у пожилых - медленнее. Срок консолидации колеблется от недель до месяцев, на месте повреждения образуется костная мозоль.
Классификация
В травматологии и ортопедии существует несколько классификаций закрытых переломов.
С учетом причин возникновения:
- Травматические - возникшие вследствие значительного внешнего воздействия на неизмененной кости.
- Патологические - возникшие вследствие минимального внешнего воздействия на кости, пораженной каким-то патологическим процессом (опухолью костной ткани, метастазами опухолей другого генеза, туберкулезом и т. д.).
С учетом тяжести:
- Неполные: надломы и трещины.
- Полные: со смещением и без смещения фрагментов.
С учетом характера и особенностей повреждения:
- Поперечные - линия перелома располагается перпендикулярно оси кости.
- Косые - линия перелома располагается под углом к оси кости.
- Продольные - линия перелома располагается параллельно оси кости.
- Винтообразные - линия перелома располагается по спирали, фрагменты кости разворачиваются относительно нормального расположения.
- Оскольчатые - единая линия перелома отсутствует, есть различное количество отдельных отломков.
- Вколоченные - один костный фрагмент вклинивается в другой (возникают при переломах трубчатых костей).
- Клиновидные - при вклинивании отломков образуется клиновидная деформация (возникают при переломах позвонков).
- Компрессионные - высота кости уменьшена, есть мелкие костные отломки, единая линия перелома отсутствует.
С учетом локализации (в области трубчатых костей):
- Диафизарные - нарушается целостность средней части кости.
- Эпифизарные - нарушается целостность конца кости.
- Метафизарные - целостность кости нарушается в области между диафизом и эпифизом.
С учетом наличия или отсутствия осложнений:
- Неосложненные.
- Осложненные. Возможно осложнение повреждением внутренних органов, травматическим шоком, кровотечением, остеомиелитом, раневой инфекцией, жировой эмболией, сепсисом.
У детей также могут возникать эпифизеолизы - закрытые переломы в области неокостеневшей ростковой зоны.
Симптомы закрытого перелома
Выделяют абсолютные и относительные признаки повреждения кости. Относительные позволяют заподозрить данную патологию, абсолютные являются ее однозначным подтверждением. В число относительных признаков входит боль, усиливающаяся при осевой нагрузке, нарастающий отек, нарушение функции (ограничение подвижности, невозможность или, реже, ограничение нагрузки) и гематома в области повреждения. В группу абсолютных признаков относят патологическую подвижность, деформацию конечности и крепитацию. Один или несколько абсолютных признаков могут отсутствовать, так, при закрытых переломах без смещения нет деформации, а при компрессионных повреждениях не наблюдается ни одного из перечисленных симптомов.
Диагностика
Основным инструментальным методом обследования при закрытых переломах является рентгенография. Согласно стандартным правилам, исследование включает в себя снимки в двух проекциях с «захватом» поврежденного сегмента и двух соседних суставов (проксимального и дистального). При некоторых повреждениях эти правила меняются. Так, при шеечных переломах плеча и бедра снимают место перелома с одним суставом, при повреждениях костей запястья иногда используют дополнительные проекции и т. д.
В числе других дополнительных исследований - КТ, МРТ, УЗИ сустава и артроскопия. Две последние методики применяются при внутрисуставных повреждениях, КТ сустава позволяет детально изучить состояние костных структур, а на МРТ кости хорошо просматриваются не только кости, но и мягкие ткани. При подозрении на вторичные повреждения нервов и сосудов (сдавление в результате смещения отломков, разрыв при контакте с острым краем костного фрагмента) необходимы консультации сосудистого хирурга, нейрохирурга или невролога, при подозрении на повреждение внутренних органов (например, при переломах таза) - консультации уролога или абдоминального хирурга.
Лечение закрытого перелома
На этапе первой помощи пострадавшему дают обезболивающее, фиксируют поврежденный сегмент и доставляют в мед. учреждение. Для фиксации закрытого перелома используют специальные шины или любые доступные предметы (например, палки или дощечки), при накладывании шины необходимо зафиксировать не только само место повреждения, но и два соседних сустава. При повреждениях позвоночника больного укладывают на твердую поверхность. Самостоятельные попытки вправления при любых закрытых переломах недопустимы, поскольку такие действия могут стать причиной смещения отломков и дополнительного повреждения окружающих тканей.
В травмпункте или приемном покое врач оценивает состояние пациента, выявляет и по возможности предотвращает осложнения (травматический шок, кровопотеря), проводит обезболивание, выполняет репозицию с последующей иммобилизацией. После репозиции обязательно проводится рентгенконтроль. Лечение закрытых переломов может быть консервативным или оперативным. При консервативной терапии используются гипсовые повязки и тракционные методы (скелетное, лейкопластырное или клеевое вытяжение).
При повреждении нервов и сосудов, невозможности сопоставить или удержать отломки выполняется операция. В зависимости от особенностей закрытого перелома может осуществляться чрезкожная фиксация спицей, остеосинтез гвоздем, винтами, пластинами или скобами либо компрессионно-дистракционный остеосинтез с использованием аппаратов внешней фиксации.
В настоящее время отмечается тенденция к увеличению количества оперативных вмешательств при закрытых переломах. Это обусловлено как совершенствующимися оперативными методиками, позволяющими обеспечить более высокую вероятность положительного исхода лечения, так и возможностями ранней активизации пациентов.
Так, скелетное вытяжение при диафизарном переломе голени накладывается на 4 недели и в последующем заменяется гипсом, который необходимо носить 3-4 месяца. Использование аппарата Илизарова позволяет не только исключить тяжело переносимое пациентом длительное пребывание в лежачем положении, но и обеспечить сохранение подвижности соседних суставов (голеностопного и коленного) в течение всего срока лечения. При всех закрытых переломах применяются вспомогательные методики: ЛФК, физиотерапия и массаж.
Прогноз и профилактика
Продолжительность реабилитационного периода, а также степень восстановления трудоспособности зависит от вида травмы, возраста и состояния здоровья пациента. При отсутствии сращения необходимо оперативное лечение в отдаленном периоде. Профилактика заключается в разработке и реализации мер по снижению уровня травматизма.
Перелом бедра ( Перелом бедренной кости )
Переломы бедра составляют около 6% от числа всех переломов костей. Выделяют три основные группы переломов бедра: переломы верхнего конца бедра, диафизарные переломы и переломы нижнего конца бедра. В зависимости от места перелома бедра он может проявляться болью, ограничением подвижности бедра, укорочением и деформацией поврежденной конечности. При открытом переломе возможна значительная кровопотеря. Основной способ диагностики переломов бедра - это рентгенография. При внутрисуставных переломах бедра дополнительно проводится МРТ сустава. Лечение перелома бедра заключается в репозиции отломков и их фиксации спицами, трехлопастным гвоздем или аппаратом внешней фиксации; по показаниям применяется скелетное вытяжение.


Переломы бедра составляют около 6% от числа всех переломов костей. Выделяют три основные группы переломов бедра:
- переломы верхнего (проксимального) конца бедренной кости. К этой группе относятся переломы шейки бедра и вертельные переломы;
- диафизарные переломы бедра (переломы тела бедренной кости);
- переломы нижнего (дистального) конца бедренной кости.
Перечисленные группы переломов бедра различаются по механизму травмы, клинической симптоматике, тактике лечения и отдаленному прогнозу.

Анатомия
Бедренная кость, как и все остальные трубчатые кости, состоит из тела (диафиза) и двух концов (эпифизов). В ее верхней части расположена головка, которая входит в суставную впадину тазовых костей, образуя вместе с ними тазобедренный сустав.
Ниже головки бедренной кости расположена более тонкая шейка. Шейка бедренной кости соединяется с телом под углом. Снаружи в месте их соединения находятся выступы (большой и малый вертел). Нижний конец бедренной кости расширяется и образует два мыщелка (внутренний и наружный). Мыщелки своими суставными поверхностями граничат с большеберцовой костью и надколенником, формируя коленный сустав.
Переломы шейки бедра, вертельные переломы
Линия перелома бедра может проходить внутри сустава или находиться за его пределами. В первом случае перелом бедра называется внутрисуставным, во втором - внесуставным.
В травматологии выделяют следующие виды внутрисуставных переломов бедра:
- Капитальный. Линия перелома проходит в области головки бедра.
- Субкапитальный. Линия перелома расположена сразу под головкой.
- Чрезшеечный (трансцервикальный). Линия перелома расположена в области шейки.
- Базисцервикальный. Линия перелома расположена на границе перехода шейки в тело бедренной кости.
Внесуставные переломы бедра в его верхней части расположены на уровне вертелов. Выделяют чрезвертельные и межвертельные переломы. При определенном механизме травмы (прямой удар или падение на область вертела) возможен отрыв большого вертела. Изолированный отрыв малого вертела встречается очень редко.
Предрасполагающие факторы
Переломы верхнего конца бедра, как правило, наблюдаются у людей пожилого возраста. Чаще страдают женщины. Возникновению таких переломов бедра способствует остеопороз и сниженный тонус мышц. Повышенная частота переломов шейки бедра у женщин объясняется большей выраженностью остеопороза и некоторыми анатомическими особенностями женского организма. Угол между шейкой и телом кости у женщин более острый, а шейка бедра более тонкая и слабая.
Причины переломов
У лиц молодого и среднего возраста переломы бедра в его верхней части (как правило, вертельные) возникают в результате значительной травмы (при автомобильной аварии, падении с высоты). У пожилых людей причиной перелома бедра может стать прямой удар или падение на область тазобедренного сустава. В старческом возрасте переломы шейки бедра иногда происходят в результате обычного спотыкания, когда пациент, стараясь удержаться, резко переносит на ногу вес всего тела.
Симптомы
Пациента с переломом шейки бедра беспокоят боли в области тазобедренного сустава и паховой области. При внутрисуставных переломах боль в покое слабая или умеренная, резко усиливается при движениях. Пальпация области перелома сопровождается глухой болезненностью в глубине тазобедренного сустава. При вертельных переломах бедра боли интенсивные, усиливаются при ощупывании и малейшей попытке движений в тазобедренном суставе. Больные с вертельными переломами бедра менее подвижны, чем пациенты с переломами шейки бедра и в отличие от них страдают от резких болей, поэтому субъективно их травма воспринимается, как более тяжелая.
Нога больного на стороне поражения повернута кнаружи. При переломах со смещением больная нога короче здоровой. При вколоченных переломах укорочение конечности может отсутствовать. Характерный признак перелома верхней части бедра - «симптом прилипшей пятки», при котором пациент в положении лежа на спине не может поднять прямую ногу. Вколоченные переломы нередко проявляются сглаженной клинической симптоматикой. Иногда больные могут свободно опираться на больную ногу. Вертельные переломы бедра сопровождаются более выраженным отеком и кровоподтеками в области травмы. При переломах шейки бедра отек меньше, кровоподтеки, как правило, отсутствуют.
Диагностика переломов бедра в верхней его части проводится путем рентгенографии. При внутрисуставных переломах проводится МРТ тазобедренного сустава.
Прогноз
Шейка бедренной кости не покрыта надкостницей. Кровоснабжение шейки и головки затруднено, поэтому переломы шейки бедра срастаются плохо. Из-за недостаточного питания полноценного сращения в большинстве случаев не наступает. Со временем отломки частично фиксируются плотным соединительнотканным рубцом. Происходит так называемое фиброзное сращение. Прогноз при переломах шейки бедра тем хуже, чем выше расположена линия перелома. Без оперативного лечения исходом «высоких» переломов шейки бедра часто становится инвалидность.
Область вертелов хорошо снабжается кровью, что создает благоприятные условия для формирования полноценной костной мозоли. Вертельные переломы бедра при адекватном лечении в большинстве случаев хорошо срастаются без операции. Прогноз ухудшается при многооскольчатых чрезвертельных переломах бедра со смещением отломков.
Лечение
При поступлении для обезболивания в область перелома вводят местный анестетик (новокаин). Дальнейшая тактика лечения определяется травматологом в соответствии с уровнем перелома и общим состоянием пациента. При внутрисуставных переломах предпочтительно оперативное лечение, обеспечивающее сращение в 70% случаев. Противопоказаниями к операции являются тяжелые сопутствующие заболевания и старческий возраст пациента.
Пожилой возраст пациентов с переломом шейки бедра и наличие сопутствующих заболеваний обуславливают большую частоту осложнений при длительном постельном режиме. У больных нередко развиваются пролежни и пневмонии. Возможна тромбоэмболия. В связи с большим количеством осложнений при выборе тактики лечения таких больных необходимо придерживаться общего принципа - обеспечения максимальной подвижности пациента в сочетании с возможной в данных условиях иммобилизацией конечности. Если состояние пациента позволяет провести операцию, выполняют фиксацию трехлопастным гвоздем или костную аутопластику.
В последующем у больных с переломами шейки бедра может сформироваться ложный сустав или развиться асептический некроз головки, при которых показано эндопротезирование тазобедренного сустава. При вертельных переломах бедра используется скелетное вытяжение сроком на 8 недель. После снятия вытяжения накладывается гипсовая повязка. Наступать на поврежденную ногу разрешается спустя 3-4 месяца. Операция при вертельных переломах позволяет сократить сроки лечения и увеличить подвижность пациента. Проводится остеосинтез трехлопастным гвоздем, пластинами или винтами. Полную нагрузку на ногу разрешают через 6-10 недель.
Переломы тела бедренной кости
Диафизарный перелом бедра - тяжелая травма, сопровождающаяся болевым шоком и значительной кровопотерей.

Причины переломов бедра
Как правило, переломы бедра возникают в результате прямой травмы (падение, удар). Возможен перелом бедра при непрямой травме (скручивании, сгибании). Причиной повреждения может стать падение с высоты, автомобильная авария, производственная или спортивная травма. Чаще страдают люди молодого и среднего возраста.
При прямой травме возникают поперечные, косые и оскольчатые переломы бедра, при непрямой - винтообразные. При переломе бедра на отломки воздействует большое количество мышц, прикрепляющихся к бедренной кости. Мышцы тянут отломки в стороны, вызывая их смещение. Направление смещения зависит от уровня перелома.
Пациент с переломом бедра предъявляет жалобы на сильную боль в месте повреждения. В области перелома наблюдается отечность, кровоизлияние, деформация конечности и патологическая подвижность. Нога, как правило, укорочена. Перелом бедра может сопровождаться повреждением нерва или крупного сосуда. Возможно развитие травматического шока, обусловленного резкой болью и выраженной кровопотерей.
Первая помощь
Поврежденную конечность необходимо зафиксировать, наложив шину Дитерикса или шины Крамера. Пациенту вводят обезболивающее. Затем его накрывают одеялом и транспортируют в стационар.
При переломе бедра существует опасность развития травматического шока. Профилактические противошоковые мероприятия включают в себя адекватное обезболивание, блокаду места перелома. При значительной кровопотере проводится переливание крови и кровезаменителей. Гипсовая повязка на начальном этапе лечения не применяется, поскольку с ее помощью невозможно удержать отломки в правильном положении. В качестве основных методов лечения используется скелетное вытяжение, аппараты внешней фиксации и операция (остеосинтез).
Противопоказанием к оперативному лечению при переломе бедра являются тяжелые сопутствующие заболевания, инфицированные раны и общее тяжелое состояние больного в результате сочетанной травмы. При наличии противопоказаний к операции показано скелетное вытяжение сроком на 6-12 недель. Спица для скелетного вытяжения проводится через мыщелки бедра или бугристость большеберцовой кости. Больного укладывают на щит, поврежденную ногу кладут на шину Белера. Величина груза при переломе бедра определяется уровнем перелома характером смещения.
Груз может быть увеличен у молодых пациентов с хорошо развитыми мышцами. Средняя величина груза в начале лечения - около 10 кг. По мере устранения смещения груз уменьшают. После снятия вытяжения на поврежденную конечность накладывают гипсовую повязку на срок до 4 месяцев. При консервативном лечении коленный и тазобедренный сустав долгое время остаются неподвижными. Оперативное лечение позволяет увеличить подвижность пациента и предупредить развитие контрактур. Операцию проводят после нормализации состояния больного. Остеосинтез выполняют, используя пластины, штифты и стержни.
Дистальные переломы
Мыщелковые переломы бедра возникают в результате падения или прямого удара в область коленного сустава. Могут сопровождаться смещением отломков. Чаще страдают пожилые люди.
Возможен перелом одного или обоих мыщелков. Характерное смещение отломков при мыщелковом переломе бедра - вверх и в сторону. Линия перелома проходит внутри сустава. Кровь из места перелома изливается в сустав, возникает гемартроз.
Пациент предъявляет жалобы на резкую боль в колене и нижних отделах бедра. Движения в суставе ограничены и резко болезненны. Коленный сустав увеличен в объеме. Перелом наружного мыщелка сопровождается отклонением голени кнаружи. При переломе внутреннего мыщелка голень пациента отклоняется кнутри. В диагностике мыщелковых переломов бедра наряду с рентгенографией дополнительно применяют МРТ коленного сустава.
Область перелома обезболивают, при гемартрозе проводят пункцию сустава. При мыщелковых переломах бедра без смещения накладывают кокситную гипсовую повязку (от паха до лодыжек) на срок 4-8 недель. При смещении отломков перед наложением повязки выполняют их репозицию (сопоставление). Если отломки сопоставить невозможно, проводится операция. Для фиксации отломков используют винты. В некоторых случаях применяют скелетное вытяжение.
Перелом костей таза
Перелом костей таза - это нарушение целостности одной или нескольких тазовых костей. Местные симптомы включают боль в месте перелома, деформацию таза, видимое укорочение нижней конечности, нарушение движений ногами. Тяжесть травмы связана с большой потерей крови, истекающей из отломков костей таза и мягких тканей, а также развитием травматического шока, обусловленного болевым синдромом и кровопотерей. Диагноз устанавливается по результатам рентгенографии. Для исключения повреждения органов таза могут быть назначены уретрография, цистография, УЗИ мочевого пузыря. Лечение - иммобилизация, иногда с применением скелетного вытяжения. В отдельных случаях показана оперативная фиксация отломков.


Переломы костей таза - тяжелое повреждение скелета. Тяжесть травмы обусловлена большой потерей крови, истекающей из отломков костей таза и мягких тканей, а также развитием шока, обусловленного болевым синдромом и кровопотерей. Переломы костей таза, по данным современной травматологии, составляют 4-7% от общего числа переломов. Могут сопровождаться повреждениями внутренних органов, утяжеляющими состояние больного и представляющими непосредственную опасность для его жизни.
Возможен различный механизм травмы, но, чаще всего переломы костей таза возникают в результате падения с высоты, сдавления при автомобильных авариях, обвалах зданий, несчастных случаях на производстве (например, в шахте) и наездах на пешеходов. Вид перелома костей таза зависит от многих факторов, в том числе - от направления (боковое, переднезаднее) и степени сдавления.
Патанатомия
Таз - система соединенных между собой костей, которые располагаются в основании позвоночника. Таз является опорой для скелета, защищает расположенные в нижней части живота внутренние органы и служит связующим звеном между костями нижних конечностей и туловища. Тазовое кольцо образовано тремя парными тазовыми костями (лобковой, подвздошной и седалищной) и расположенным сзади крестцом. Три тазовые кости с каждой стороны разделены между собой тонкими костными швами и неподвижны относительно друг друга. Спереди лобковые кости сочленяются, образуя лобковый симфиз. Сзади подвздошные кости крепятся к крестцу посредством крестцово-подвздошных сочленений. В наружно-боковой области все три тазовые кости участвуют в образовании вертлужной впадины (части тазобедренного сустава).
Выделяют четыре группы переломов костей таза:
- Стабильные (переломы костей таза, не сопровождающиеся нарушением целостности тазового кольца). В эту группу входят изолированные и краевые переломы костей таза.
- Нестабильные (переломы костей таза, сопровождающиеся нарушением целостности тазового кольца). В зависимости от механизма травмы возможно возникновение вертикально нестабильных и вращательно нестабильных переломов. При вертикально нестабильных переломах костей таза целостность тазового кольца, как правило, нарушается в двух местах: в заднем и переднем отделе. Отломки смещаются в вертикальной плоскости. При вращательно (ротационно) нестабильных переломах со смещением смещение отломков происходит в горизонтальной плоскости.
- Переломы дна или краев вертлужной впадины. Иногда сопровождаются вывихом бедра.
- Переломовывихи костей таза. При этом виде повреждений перелом костей таза сочетается с вывихом в лонном или крестцово-подвздошном сочленении.
Симптомы перелома таза
Местные симптомы
К местным симптомам относится деформация тазовой области, резкая боль, гематома или отек мягких тканей в области перелома. При подвижности костных отломков определяется костная крепитация. При отрыве передневерхней ости наблюдается визуальное укорочение конечности, обусловленное смещением отломка кнаружи и книзу и симптом заднего хода Лозинского (при движении ногой назад пациент испытывает меньшую боль, поэтому ходит спиной вперед).
Переломы подвздошной кости и верхних отделов вертлужной впадины сопровождаются уменьшением объема движений в тазобедренном суставе. Пациента беспокоит боль в области крыла подвздошной кости. Для переломов копчика и крестца характерны боли, усиливающиеся при давлении на нижнюю часть крестца. Акт дефекации затруднен. При повреждении крестцовых нервов нарушается чувствительность области ягодиц, возможно недержание мочи.
При переломах тазового кольца без нарушения его целостности появляется боль в промежности (перелом седалищных костей) или в лобковой области (перелом лобковых костей). Боли усиливаются при движениях ногой, пальпации и сдавлении таза в боковом направлении. Для переломов с нарушением целостности переднего тазового полукольца характерны боли в области промежности и таза, усиливающиеся при боковом и переднезаднем сдавлении и движении ног. При переломах седалищной и верхней ветви лобковой кости пациент находится в позе лягушки (на спине, с полусогнутыми и разведенными в стороны ногами). При переломах вблизи симфиза и его разрывах больной слегка сгибает ноги и сводит их вместе. Попытка разведения ног резко болезненна.
При переломах заднего полукольца пациент лежит на здоровом боку, движения ноги на стороне поражения болезненны, ограничены. Переломы Мальгеня (с одновременным нарушением целостности заднего и переднего полуколец) сопровождаются асимметрией таза, патологической подвижностью при боковом сдавлении, кровоподтеками в промежности и области мошонки. Для переломов вертлужной впадины характерны нарушение функций тазобедренного сустава, болевой синдром, усиливающиеся при поколачивании по бедру и осевой нагрузке. При сочетанном вывихе бедра определяется нарушение положения большого вертела, вынужденное положение конечности.

Общие симптомы
В случае изолированных переломов костей таза травматический шок развивается у 30% пострадавших, при сочетанных и множественных травмах - у 100% пациентов. Шок обусловлен массивной кровопотерей в сочетании со сдавлением или повреждением чувствительных нервных элементов тазовой области. При шоке кожа пострадавшего бледная, покрыта липким холодным потом. Артериальное давление снижено, пульс учащен. Возможна потеря сознания.
Иногда переломы костей таза сопровождаются признаками повреждения внутренних органов (клиникой «острого живота»), которые могут быть обусловлены как травмой внутренних органов, так и забрюшинной гематомой при переломе костей таза в задних отделах или гематомой в передней брюшной стенке при переломе лобковых костей. При повреждении уретры развивается характерная триада симптомов: задержка мочи, кровотечение из мочеиспускательного канала, кровоподтек в области промежности. При разрывах мочевого пузыря возникают нарушения мочеиспускания, развивается гематурия.
Переломы костей таза всегда сопровождаются потерей крови. При краевых и изолированных переломах кровопотеря относительно небольшая (200-500 мл). При нестабильных вертикальных переломах пациенты иногда теряют 3 и более литра крови. Тяжелые переломы костей таза могут сопровождаться повреждением уретры и мочевого пузыря, реже - прямой кишки и влагалища. При этом содержимое внутренних органов попадает в полость малого таза и вызывает развитие инфекционных осложнений. Кровотечение и повреждение внутренних органов серьезно утяжеляет состояние пациента и увеличивает риск для его жизни. При некоторых переломах костей таза возможно сдавление или повреждение корешков и нервных стволов поясничного сплетения, сопровождающееся неврологическими расстройствами.
Диагноз перелома костей таза выставляется врачом-травматологом на основании симптомов и данных рентгенографии. При подозрении на «острый живот» и удовлетворительном состоянии пациента проводится наблюдение в динамике. При тяжелом состоянии больного с подозрением на повреждение внутренних органов выжидательная тактика недопустима. Проводится лапароскопия, лапароцентез, иногда - диагностическая лапаротомия. Невозможность самостоятельного мочеиспускания, даже при отсутствии других признаков травмы мочевых путей, является показанием к УЗИ мочевого пузыря и обследованию мочеиспускательного канала. В сомнительных случаях проводят уретрографию.

Лечение перелома костей таза
Комплекс противошоковых мероприятий включает в себя адекватное обезболивание, возмещение кровопотери и иммобилизацию перелома. Выполняется анестезия места перелома, внутрикостная или внутритазовая анестезия. Новокаин оказывает гипотензивное действие, поэтому при шоке большие количества препарата нужно вводить после возмещения кровопотери. При переломах Мальгеня пациенту дают лечебный наркоз. Пациентам с изолированными переломами костей таза проводят дробное переливание крови в течение 2-3 суток после травмы. При тяжелых повреждениях таза, сочетанной травме и тяжелом шоке для возмещения кровопотери показано переливание больших объемов крови в течение первых часов после травмы.
Вид и продолжительность иммобилизации зависят от локализации повреждения, наличия или отсутствием нарушения целостности тазового кольца. При изолированных и краевых переломах выполняется фиксация на щите или в гамаке, иногда - с использованием шин Белера или валиков в подколенной области. Нарушение целостности тазового кольца является показанием к наложению скелетного вытяжения. Проведение оперативного лечения переломов костей таза показано в случае повреждения тазовых органов, значительном расхождении лонных костей при разрыве симфиза, неэффективности консервативного восстановления положения отломков при их значительном смещении.
3. Травма таза. Клиника, диагностика и лечение / Бабоша В.А., Климовицкий В.Г., Пастернак В.Н. - 2001
Читайте также:
- Лучевая диагностика рецидива грыжи межпозвонкового диска
- Зернисто-клеточная опухоль языка. Язычная щитовидная железа. Пирсинг языка.
- Требования к умывальным, душевым, помещениям для приема пищи на предприятиях
- Механизмы предотвращающие отеки. Предотвращение накопления жидкости в межклеточном пространстве
- Лечение отеков при нефротическом синдроме. Регуляция водного обмена
