Случай наблюдения и лечения глиобластомы у пожилой пациентки
Добавил пользователь Skiper Обновлено: 22.01.2026
WHO grade IV. Самая частая и одновременно одна из самых агрессивных опухолей головного мозга у взрослых. В целом, почти половина (45,6%) первичных злокачественных опухолей мозга — глиобластомы.
Частота встречаемости этой опухоли составляет 3,1 на 100 000 человек, а в возрастной группе 75−84 года — 15,03 на 100 000 человек.
Факторы риска развития глиобластомы
С учетом столь высокой частоты встречаемости глиобластомы, все аспекты диагностики и варианты лечения достаточно хорошо изучены. Не стали исключением и факторы риска развития глиобластом. Было установлено, что наиболее четко частота ее коррелирует с возрастом (см. выше) и полом - у мужчин встречается в 1,6 раза чаще, чем у женщин. Лишь менее чем в 1% случаев глиобластомы связаны с редкими наследственными синдромами (нейрофиброматоз 1 и 2 типа, синдромы Turcot и Li-Fraumeni). Относительным риском развития глиобластомы является локальное воздействие ионизирующей радиации (например, в случаях лечения микроспории кожных покровов головы в анамнезе) - по результатам одного из исследований, риск возникновения глиобластомы у таких пациентов повышается в 2,6 раза.
НЕ ЯВЛЯЮТСЯ факторами риска развития глиобластомы: диагностическое СКТ-исследование, использование мобильных телефонов, курение, черепно-мозговая травма.
Клиническая симптоматика глиобластомы
Симптоматика напрямую определяется локализацией опухоли и динамикой ее распространения в центральной нервной системе. Механизмы повреждения, которые определяют клинические проявления, — разрушение нервной ткани, отек и эпилептические пароксизмы.
Глиобластома может локализоваться в любом отделе центральной нервной системы, но чаще всего — в лобных (25,8%) и височных (19,7%) долях головного мозга. Почти в половине случаев распространенная опухоль поражает 2 и более доли; в 5% встречается мультифокальный рост (2 и, редко, более очага не связанных между собой, в т.ч. в разных полушариях мозга. Поражение мозжечка, ствола мозга, спинного мозга регистрируется достаточно редко.
Достаточно редко глиобластома может сочетаться с другой внутрисозговой или внемозговой опухолью. Например, клинический случай №6.
Очень частым вопросом на консультации является возможность метастазирования глиобластомы. Хотя метастазы этой опухоли зафиксированы в легких, лимфатических узлах, печени и даже костях, случаи эти казуистически редки. Можно с уверенностью сказать, что глиобластома практически никогда не метастазирует за пределы центральной нервной системы.
Типичной клинической манифестации конкретно глиобластомы не существует. Обычно пациенты обращаются с жалобами на головную боль (примерно у 1/3 пациентов), тошноту, реже рвоту, преимущественно в утренние часы. Другие симптомы зависят от локализации опухоли и могут представлять собой снижение силы в конечностях, речевые, зрительные нарушения, расстройства поведения итд.
Нередким проявлением опухоли могут быть эпилептические приступы. Проявления их достаточно многообразны. Ряд авторов считает, что эпилептический приступ как первый симптом глиобластомы ассоциируется с лучшим прогнозом лечения. Это объясняется тем фактом, что манифестирующие подобным образом опухоли обычно регистрируются у более молодых пациентов, локализуются в коре мозга (то есть на его поверхности), обладают меньшим размером и в целом предоставляют хирургу большую возможность радикальной резекции.
Диагностика глиобластомы
В настоящее время практически утратила свою диагностическую значимость в случаях глиальных опухолей, в том числе и глиобластом. Она может быть использована в ситуации резкого ухудшения состояния пациента, при подозрении на другую патологию головного мозга, при отсутствии возможности выполнения МРТ. Обычно выявленные изменения описываются рентгенологом как «объемное образование» той или иной локализации и пациент направляется на дообследование.
Магнитно-резонансная томография с использованием контрастного препарата является наиболее информативным методом диагностики злокачественных глиом. МР-картина глиобластомы достаточно специфична - это объемное образование с выраженным перифокальным отеком, участком (обычно) периферийного накопления контрастного препарата и центральной некротической зоной. В большинстве случаев диагноз глиобластомы по данным качественных МР-снимков не вызывает каких-либо сложностей, однако ряд патологий имеет схожие МР-характеристики, что требует проведения дифференциального диагноза - метастазы, абсцессы головного мозга и (наиболее сложно) первичная лимфома центральной нервной системы.
имеющая исключительную ценность в диагностике и оценке эффективности лечения ряда других глиальных опухолей, в случае глиобластом не является частью протокола обследования пациента. Однако в ряде случаев ее значимость сложно переоценить. В качестве примера можно привести клинический случай №8.
Варианты глиобластомы
Две редкие гистологические формы глиобластомы (классифицируемые WHO Classification of CNS tumours 2016, тем не менее, как отдельные опухоли) - глиосаркома и гигантоклеточная глиобластома.
Глиосаркома характеризуется наличием в строме опухоли мезенхимальных (не характерных для глиобластомы) элементов. Чаще локализуется в височной доле и в процессе удаления опухоли внешне может напоминать менингиому. Это достаточно редкая опухоль, она диагностируется лишь у 2% больных с предполагаемой по снимках глиобластомой. Тактика лечения и прогноз те же, что и у глиобластомы.
Гигантоклеточная глиобластома характеризуется многоядерными клетками крупного размера. Встречается в 1% случаев от всех пациентов с предполагаемой глиобластомой, чаще у больных молодого возраста. Такой гистологический диагноз определяет несколько более позитивный прогноз лечения, чем глиобластома.
Другая классификация глиобластом - по «происхождению». Установлено, что часть этих опухолей возникает первично в виде глиобластомы, а часть - путем трансформации из глиальных опухолей более низкого grade (глиом grade II и grade III) - так называемые «вторичные глиобластомы». Первый вариант чаще встречается у пациентов пожилого возраста, второй - у молодых. Эти опухоли, будучи абсолютно идентичными по свой гистологической структуре (под микроскопом морфолога), существенно отличаются по генетическому профайлу и прогнозу лечения: «вторичные» глиобластомы значительно чаще IDH-позитивны и демонстрируют лучший ответ на лечение.
Генетические маркеры
Известно достаточно большое количество генетических маркеров глиобластом. Наибольшей клинической значимостью обладают нижеследующие:
IDH-мутация встречается примерно в 5-10% глиобластом, ассоциирована с молодым возрастом и лучшим прогнозом лечения. Крайне редко регистрируется у пациентов старше 65 лет. Существует IDH-1 и IDH-2 мутации (вторая встречается менее чем в 5% случаев от общего числа). Новая классификация опухолей ЦНС разделила эти 2 вида глиобластом в отдельные самостоятельные нозологии.
MGMT-метилирование является предиктором более высокой чувствительности опухоли к темозоломиду в случае впервые выявленных глиобластом (и, возможно, рецидивных опухолей). Это один из наиболее важных маркеров для принятия решения о тактике лечения, особенно в случае пожилых пациентов.
Лечение глиобластомы
В большинстве случаев выполняется хирургическое удаление доступной части опухоли (в ряде случаев удается достичь тотальной резекции) - объем удаленной части зависит от локализации новообразования и навыков хирурга. В случае локализации в функционально значимой зоне операция проводится с использованием нейрофизиологического мониторинга, в том числе при опухолях в области речевых зон - с интраоперационным пробуждением пациента (awake craniotomy). Множество различных исследований убедительно продемонстрировали взаимосвязь между объемом удаленной опухоли и прогнозом лечения.
Тем не менее, в ряде случаев, при мультифокальном опухолевом поражении, а также при локализации опухоли в условно неоперабельных зонах, когда риск развития неврологического дефицита после операции слишком высок, выполняется стереотаксическая биопсия для верификации диагноза. Недостаток методики, помимо рискованности ее проведения с точки зрения технических особенностей, заключается в возможности неинформативной биопсии (когда морфолог получает только некротическую ткань) и частой ситуации невозможности выполнения генетических исследований ввиду недостаточного объема опухолевой ткани.
Стандартом адъювантной терапии является сочетанная лучевая терапия (обычно в суммарной общей дозе 60 Гр за 30 фракций) и химиотерапия темозоломидом в дозировке 75 мг/м2 поверхности тела с последующим проведением 6 курсов терапии темозоломидом. Эта схема актуальна для молодых пациентов и больных младше 70 лет и находящихся в хорошем функциональном статусе. У пациентов более пожилого возраста обычно применяется изолированная лучевая терапия. Химиотерапия в этой группе пациентов оправдана при наличии в опухоли метилированного промотера MGMT.
Ангионеогенез (появление новых сосудов) - характерная особенность глиобластомы. Препарат бевацизумаб (авастин) воздействует на эту особенность опухоли, замедляя ангионеогенез, а значит, и рост опухоли. Использование этого препарата, по данным исследований, позволяет уменьшить дозу кортикостероидов, улучшить качество жизни пациентов и продлить срок безрецидивного периода.
ВАЖНО! Решение о схеме проведения адъювантной терапии должно быть принято на консилиуме с участием оперировавшего пациента нейрохирурга, радиолога и химиотерапевта на основании результатов морфологического и генетического исследования образца опухоли
Оценка ответа на лечение глиобластомы
Около 70% пациентов с глиобластомой демонстрируют рецидив опухоли в течение первого года после операции, несмотря на проводимую лучевую и химиотерапию.
Для оценки ответа опухоли на адъювантную терапию используется МРТ с контрастным усилением и (в ряде случаев) ПЭТ-КТ. Контрольные МР-исследования по протоколу проводятся каждые 3 месяца. На основании их результатов принимается решение об изменении схемы химиотерапии и (нечасто) повторном хирургическом вмешательстве.
При анализе контрольных МР-изображений следует помнить о существовании феномена «псевдопрогрессии», возникающего после лучевой терапии (так называемый лучевой некроз) и как последствия терапии бевацизумабом. Истинную частоту псевдопрогрессии оценить не представляется возможным. Природа этого феномена объясняется воспалительным ответом, отеком мозговой ткани и прорывом гематоэнцефалического барьера, что суммарно проявляется увеличением зоны контрастируемой части на МРТ.
Для дифференциального диагноза прогрессии и псевдопрогрессии опухоли используются СКТ-перфузия и ПЭТ-КТ.
Также существует псевдоответ на лечение - резкое уменьшение контрастируемой части опухоли (иногда в течение нескольких суток) на фоне терапии бевацизумабом в результате восстановления целостности гематоэнцефалического барьера.
ВАЖНО! Необходимо выполнять контрольные МР-исследования строго по протоколу (сроки и модальности исследования) и получать консультации онколога/химиотерапевта/нейрохирурга по результатам МРТ для коррекции терапии
Повторные операции при глиобластоме
Повторное хирургическое лечение при глиобластоме — нечастый вариант развития событий. По статистике, лишь 1 из 4 больных может получить эффект от подобного вмешательства. Обычно глиобластома рецидивирует в зоне хирургического вмешательства, в ряде случаев занимая образовавшуюся после ее удаления кисту, в ряде — прорастая в окружающую «здоровую» мозговую ткань. Редко наблюдаются отдаленные рецидивы глиобластомы внутри ЦНС, не связанные анатомически с первичным очагом (клинический случай №7)
В настоящее время необходимыми условиями для проведения реоперации при глиобластоме являются:
· возможность радикального удаления всего объема рецидива опухоли
· возраст пациента менее 70 лет
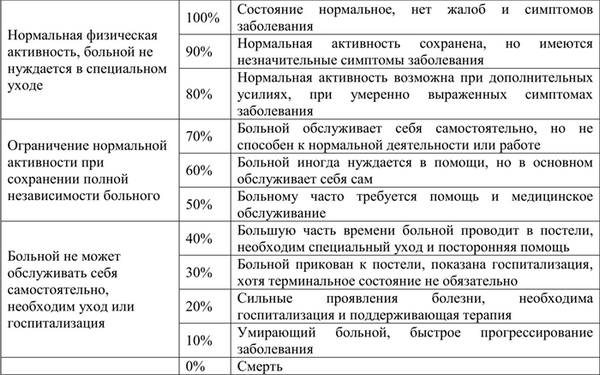
· состояние пациента по шкале Karnofsky не менее 80
· небольшой объем опухоли (менее 50 см3)
· локализация рецидива вне функционально значимых зон
Шкала Karnofsky
Альтернативные методики лечения глиобластомы

Подразумевает ношение шлема на освобожденной от волос голове не менее 18 часов в сутки. Пластины шлема излучают электромагнитные волны в альтернирующем режиме, получая энергию от аккумулятора, который пациент также постоянно носит с собой в сумке/рюкзаке. Воздействие волн влияет на процесс деления опухолевых клеток. Результаты клинического исследования показали, что пациенты, использующие TTF в дополнение к стандартным методам лечения, демонстрировали более длительный период общей выживаемости (20,9 месяцев против 16,0 месяцев у больных без TTF).
Заключается в имплантации во время хирургического вмешательства в ложе удаленной опухоли химиопрепарата, оказывающего пролонгированное воздействие. Два исследования показали относительную эффективность этой методики (средняя выживаемость повысилась с 11,6 до 13,9 месяцев). Однако метод не нашел широкого применения по причине серьезных побочных эффектов в виде истечения спинномозговой жидкости из раны (ликвореи) как следствие неудовлетворительной ее заживляемости и увеличения внутричерепного давления.
В настоящее время активно изучаемый, но все же экспериментальный метод лечения пациентов с глиобластомой. Речь идет об использовании моноклональных антител и противоопухолевых вакцин. Часть из вакцин не показали увеличения продолжительности жизни пациентов при их использовании и исследования были досрочно завершены. В других работах результат оказался ниже ожидаемого (увеличение сроков выживаемости на 2 месяца). Тем не менее, работы в этой области продолжаются, однако пока иммунотерапия не стала стандартом лечения и пациенты попадают в экспериментальную группу, подписывая соответствующее согласие.
Прогноз
Основные факторы, определяющие выживаемость при глиобластоме (позитивное влияние):
· молодой возраст, женский пол, высокий балл по шкале Karnofsky (см выше)
· малый объем контрастируемой части опухоли, локализация вне функционально значимой зоны, объем зоны перифокального отека (в режиме FLAIR) менее 85 см3
· большое количество операций по поводу внутримозговых опухолей, выполненных ранее нейрохирургом
· удаление более 90% от объема опухоли и 70-80% от ее контрастируемой части
· наличие олигодендроглиального компонента в опухоли
· наличие гиперметилированного промотера MGMT, коделеции 1p/19q, мутаций IDH1/IDH2, отсутствие TERT-мутации
Спрогнозировать сроки выживаемости для каждого конкретного пациента крайне сложно. В очень усредненной форме вклад каждого из методов лечения в общую выживаемость можно представить так:
Хирургическое лечение (6-10 месяцев) + лучевая терапия 60 Гр (+ 2 месяца) + химиотерапия темозоломидом (+ 2 месяца) + таргетная, иммунная терапия, использование наночастиц (в процессе изучения)
Часто на консультации мне задают вопрос «а если всю опухоль удалить? Рецидива не будет?». Я обычно отвечаю, что мы всегда стараемся удалить опухоль радикально, если это не повредит функциональному статусу пациента. Кроме того, для объяснения биологии глиобластом я привожу пример выдающегося американского нейрохирурга Walter Dandy, который в 1928 году опубликовал статью о «радикальном» удалении злокачественных глиом. Он работал в эру до изобретения КТ и МРТ, ориентируясь лишь на изменение формы и размеров желудочков мозга на рентгенограмме черепа. В этой ситуации опухоли часто удалялись «с запасом» здоровой ткани, но он пошел дальше и у 5 пациентов (с уже имеющимся грубым неврологическим дефицитом) выполнил удаление всего правого полушария. Лишь один пациент удовлетворительно перенес операцию, однако и у него опухоль рецидивировала в левом полушарии.
Следует понимать, что глиобластома - болезнь всей ЦНС, способная на отдаленные рецидивы внутри нервной системы, поэтому ее лечение - сложный процесс, в котором все 3 модальности - хирургия, лучевая терапия и химиотерапия - имеют равную значимость. Это доказывает клинический пример 5.
Случай наблюдения и лечения глиобластомы у пожилой пациентки
В городскую больницу № 1 г. Старый Оскол 10.08.2018 в экстренном порядке по скорой помощи поступила пациентка 65 лет с подозрением на острое нарушение мозгового кровообращения, жалобами на головную боль, общую слабость, чувство нехватки воздуха, онемения и неловкость в правых конечностях.
Жалобы
Головная боль носила интенсивный давящий характер, локализовалась в лобно-затылочной области. Причину головных болей ни с чем не связывала. При детальном расспросе выявлены жалобы на общую слабость, чувство нехватки воздуха, слабость в правой руке и речевые нарушения.
Анамнез
Пациентка заболела остро на фоне полного благополучия, в течение нескольких суток появилась интенсивная головная боль. На момент поступления в больницу возникло онемение правых конечностей и нарушения речи.
Женщина росла и развивалась нормально, соответственно возрасту и полу. Гепатит В, С, туберкулёз, венерические заболевания отрицает. Аллергический анамнез не отягощён. Из перенесённых болезней отмечает: ⠀•⠀хронический гастрит; ⠀•⠀дуоденит (воспаление двенадцатиперстной кишки); ⠀•⠀язвенную болезнь двенадцатиперстной кишки и рубцовую деформацию её луковицы; ⠀•⠀хронический панкреатит; ⠀•⠀атеросклеротическую болезнь сердца; ⠀•⠀хроническую сердечную недостаточность I стадии (II функциональный класс).
Обследование
Общее состояние удовлетворительное. Общий осмотр. пациентка нормального питания. Кожные покровы и видимые слизистые чистые, нормальной окраски. Отёков нет. Температура тела 36,8℃. В лёгких дыхание везикулярное (в норме), выслушивается во всех отделах, хрипов нет. ЧДД (частота дыхательных движений) 17 в минуту. Сердечные тоны приглушены, ритмичные, шумов нет. ЧСС (частота сердечных сокращений) 76 ударов в минуту, АД (артериальное давление) 125/85 мм рт. ст. Язык не обложен налётом. Живот мягкий, безболезненный. Стул и мочеиспускание в норме. Психическое состояние. Ориентирована в пространстве и времени. Критика несколько снижена. Неврологический статус. Наблюдаются элементы сенсомоторной афазии (проблемы с собственной речью и пониманием чужой), аграфии и акалькулии (проблемы с написанием и счётом). Зрачки одинаковые, с живой реакцией на свет. Глазодвигательных нарушений и нистагма (непроизвольного колебания глаз) нет. Лицо симметрично. Произнесение звуков и глотание не нарушены. Отклонения языка в сторону нет. Отмечается лёгкий верхний правосторонний монопарез (неполный паралич) I-II степени. Сила в правой руке умеренная (3-4 балла). Симптомов орального автоматизма (рефлекторного вытягивания губ в ответ на раздражитель) нет. Менингиальные и патологические стопные знаки (например, гипертонус мышц) отсутствуют.
В день поступления пациентке выполнена МСКТ (мультиспиральная компьютерная томография) головного мозга без контрастного усиления: выявленные изменения расценены как два объёмных образования в левом полушарии мозга размерами 10*10 мм и 25*35 мм с умеренным отёком вокруг опухоли. МРТ головного мозга с контрастным усилением показало объёмное кистозно-солидное образование размерами 51*53*64 мм с умеренным отёком вокруг опухоли. Проведён онкопоиск: УЗИ органов брюшной полости, малого таза и молочных желез, МСКТ органов брюшной полости с контрастированием и ФГДС (гастроскопия). Первичный очаг не обнаружен.
Диагноз
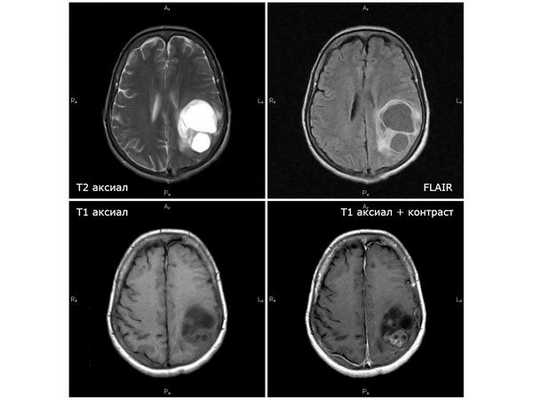
Первая диагностическая МРТ от 11.08.18: кистозно-солидное объёмное образование с отёком вокруг опухоли
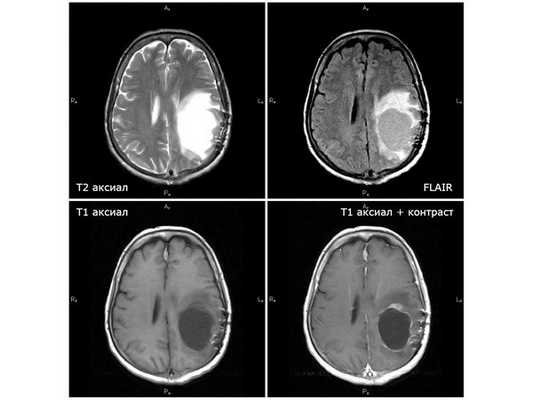
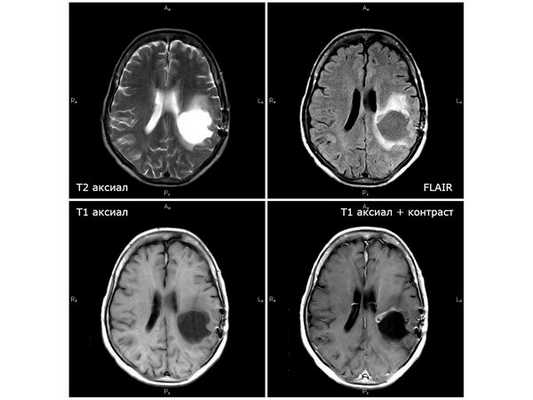
МРТ от 21.11.18 (через 7 недель после первого этапа химиолучевой терапии): единственный случай положительной динамики
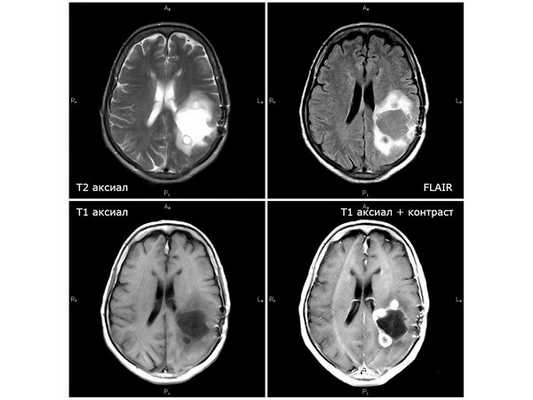
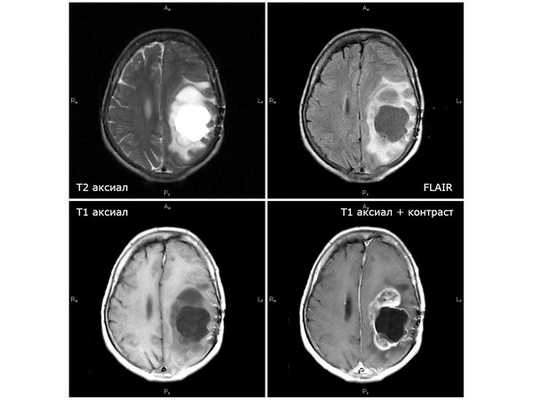
Лечение
НАЧАЛО ЛЕЧЕНИЯ На базе нейрохирургического отделение больницы с 11.08.18 по 25.08.18 была проведена противоотёчная и симптоматическая терапия. По результатам ЭЭГ (электроэнцефалографии) от 13.08.18, признаков пароксизмальной активности (ухудшения) на момент исследования нет. Чтобы решить вопрос об оперативном лечении, 25.08.18 пациентку направили на консультацию нейрохирурга в областную клиническую больницу Белгорода. Оттуда её госпитализировали в московский центре нейрохирургии им. ак. Н.Н.Бурденко. Там пациентка находилась на стационарном лечении с 29.08.18 по 04.09.18. 30.08.18 национальном медицинском центре ей провели операцию: удалили внутримозговую опухоль левой теменной доли с использованием УЗ-навигации и нейрофизиологического мониторинга проводящих путей. Исследования опухолевой ткани показали, что удалённая опухоль является глиобластомой — высокозлокачественной астроцитарной опухолью без выявленной мутации IDH1 R132H. По результатам послеоперационной КТ без контрастирования, ишемических и геморрагических осложнений не выявлено, остатки опухоли не обнаружены. Послеоперационный период протекал удовлетворительно. На следующий день пациентка уже могла находиться в вертикальном положении, сила в правых конечностях увеличилась, что говорило о положительной динамике. Пациентке было рекомендовано наблюдаться у невролога, онколога и сосудистого хирурга по месту жительства, проконсультироваться с радиологом и химиотерапевтом центра нейрохирургии. Учитывая природу опухоли, клиническую картину и данные исследований, женщине рекомендовано пройти курс лучевой терапии. Начинать его можно было в течение 1-4 недель после проведённой операции. ХИМИОЛУЧЕВАЯ ТЕРАПИЯ: рекомендации Лечение было комбинированным: радиотерапия на ложе опухоли до суммарной дозы (СОД) 60 гр с одновременным приёмом темозоломида в дозе 75 мг/кв. м. Рекомендуемая доза препарата на весь период лучевой терапии — 120 мг/сут. Темозоломид показано принимать внутрь натощак за два часа до приёма пищи, запивая водой (в дни проведения радиотерапии — за 0,5-1,5 часа до сеанса), по одной капсуле 100 мг и одной капсуле 20 мг либо 100 мг/сут ежедневно без перерыва на выходные. При возникновении тошноты на фоне лечения рекомендовано за 30 минут до приёма темозоломида натощак принимать 4 мг ондансетрона. Через три недели после завершения радиотерапии требуется выполнить МРТ с контрастированием и повторно проконсультироваться в центре нейрохирургии им. Н.Н. Бурденко для дальнейшего плана химиотерапии. Следующий этап химиотерапии планируется продолжить через 28 дней после завершения комбинированного лечения. При стабильной картине МРТ и удовлетворительных показателях крови приём темозоломида в дозе 200 мг/кв. м нужно будет продолжить в другом режиме: рекомендуемая доза — 300 мг, принимать ежедневно внутрь в течение пяти дней с последующим перерывом в 23 дня. В целом запланировано 6-10 курсов химиотерапии с дальнейшим решением вопроса о необходимости продолжения лечения. НАЧАЛО ХИМИОЛУЧЕВОЙ ТЕРАПИИ Первый этап химио- и радиотерапии проводился на базе Белгородского онкологического диспансера около месяца — с 19.09.18 по 12.10.18. Лечение предполагало лучевую терапию с суммарной лучевой дозой 30 гр. на фоне приёма 100 мг темозоломида за час до сеанса облучения. В результате лечения состояние пациентки стабилизировалось, неврологический статус не страдал. Лучевые реакции выражены умеренно. Рекомендовано: ⠀•⠀наблюдаться у онколога и невропатолога; ⠀•⠀при необходимости пройти противоотёчную терапию; ⠀•⠀ограничить физические и эмоциональные нагрузки; ⠀•⠀через три недели при отсутствии противопоказаний продолжить лучевую терапию с госпитализацией в Белгородский онкологический диспансер. Через две недели после химиолучеовй терапии 30.10.2018 проведено контрольная МРТ: снимки показали феномен псевдопрогрессии с увеличением поперечной дислокации и нарастанием отёка вокруг опухоли. Примерно через месяц после завершения первого этапа лучевой терапии усилились головные боли и стала нарастать общая слабость. В связи с этим с 06.11.18 по 16.11.18 пациентка находилась на стационарном лечении в нейрохирургическом отделении городской больницы № 1 г. Старый Оскол. Получала осмотерапию, лёгкую дегидратацию, кортикостероидные и гастропротективные (противоязвенные) препараты. Выписана в удовлетворительном состоянии. Рекомендовано принимать дексаметазон по 25 мг три раза в день. Спустя семь недель после химиолучевой терапии 21.11.18 проведена ещё одна контрольная МРТ: наблюдается положительная динамика с уменьшением объёма опухоли, поперечной дислокации и отёка вокруг опухоли. ВТОРОЙ ЭТАП ХИМИОЛУЧЕВОЙ ТЕРАПИИ Для проведения второго этапа лучевой терапии пациентка госпитализировалась в Белгородский онкологический диспансер. Там она находилась с 26.11.18 по 14.12.18. Проведена лучевая терапия на ложе опухоли головного мозга с суммарной очаговой дозой 30 гр. Общая суммарная доза за второй этап составила 60 гр. Ежедневно перед сеансом облучения пациентка принимала 100 мг темозоломида. Рекомендовано: ⠀•⠀наблюдаться и проходить лечение у онколога и невролога по месту жительства; ⠀•⠀прийти на контрольный осмотр в поликлинику Белгородского онкологического диспансера через два месяца.
По данным МРТ головного мозга, в течение четырёх месяцев от начала лучевой терапии отмечался период улучшения. Однако несмотря на проведённый второй этап лучевой терапии болезнь стала прогрессировать: по данным контрольной МРТ от 08.02.19, появились дополнительные опухолевые узлы, рост глиобластомы продолжился. 25.02.19 пациентка в экстренном порядке поступила в нейрохирургическое отделение городской больницы № 1 г. Старый Оскол с подозрением на острое нарушение мозгового кровообращения с нарастанием правостороннего гемипареза (поражения руки и ноги справа) и нарушением речи. Находилась там на стационарном лечении до 07.03.19. Жалоб не предъявляла по причине тяжёлого состояния. Проведено лечение: внутривенное введение эуфиллина, поляризующей смеси, фуросемида и дексаметазона. Нарушение речи купировано, гемипарез значительно регрессировал. Выписана в относительно удовлетворительном состоянии. Назначен приём дексаметазона по 25 мг три раза в день. По данным МРТ от 26.02.19, отрицательная динамика стремительно нарастала: увеличивался отёк, появившиеся узлы вокруг опухолевой кисты увеличились в два раза.
Несмотря на тотальное удаление опухоли, отсутствие её остатков по результатам послеоперационного КТ без контраста и последующее прохождение стандартной лучевой и химиотерапии, рекомендуемой при глиобластоме, рост опухоли продолжился и закончился летальным исходом через восемь месяцев от момента установки диагноза. Женщина прожила восемь месяцев от момента установки диагноза, что оказалось на шесть месяцев меньше по сравнению с показателями средней общей выживаемости при данном заболевании.
Заключение
Глиобластома подтвердила статус самой агрессивной среди первичных опухолей головного мозга. Высокая степень злокачественности, отсутствие мутаций в генах IDH1 R132, пожилой возраст только повысили вероятность неблагоприятного исхода заболевания.
Глиобластома: каковы шансы на жизнь?
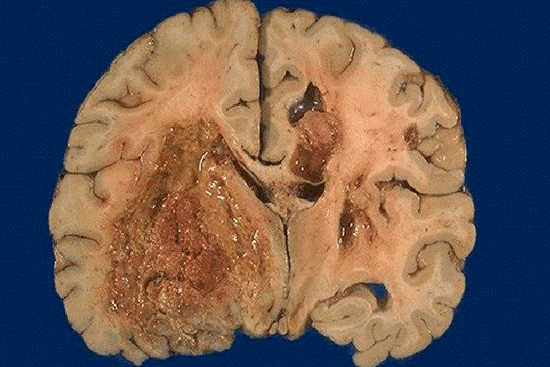
Глиобластома - злокачественная опухоль головного мозга. Диагностируется она достаточно часто (примерно в каждом 5-м случае внутричерепной операции) и является одной из наиболее агрессивных. Развивается глиобластома в нейроглии - вспомогательной ткани головного мозга, в структуру которого входят глиальные клетки. Нейроглия - представляет собой примерно 40% объема ткани головного мозга.
Опухоль начинает развиваться при мутации астроцитов, при этом может изначально формироваться, как злокачественная опухоль либо трансформируется из доброкачественной астроцитомы.
Причины
Причины развития глиобластомы не выявлены.
Факторы
Несмотря на то, что четко причин развития опухоли специалисты назвать не могут, они указывают на ряд факторов, которые способны привести к возникновению болезни:
- В группу риска входят мужчины от 40 до 60 лет. У женщин опухоль этой формы выявляется реже.
- Наличие астроцитом. Астроцитома - доброкачественное новообразование, однако в 10% случаев наблюдается их перерождение в злокачественные.
- Нейрофиброматоз - генетическое заболевание, повышающее риски развития опухолей.
- Воздействие токсических веществ, химикатов, ионизирующего воздействия. Особенно негативное воздействие оказывает поливинил-хлорид.
- Вирусы.
- Наследственность.
Классификация
Специалисты выделяют 4 степени злокачественности опухоли:
- 1 степень - отсутствует симптоматика, указывающая на развитие опухоли;
- 2 степень - может быть выявлена атипичность клеток, опухолевый процесс развивается медленно;
- 3 степень - некротизация тканей еще не наступает, однако увеличивается скорость роста опухоли;
- 4 степень - на последней стадии стремительно развивается некроз.
Виды заболевания
- Опухоль ствола головного мозга. Данная локализация дает крайне неблагоприятный прогноз выживаемости. Операцию при опухоли ствола не проводят, так как в нем располагаются центры, регулирующие жизненно важные функции. Ствол соединяет головной и спинной мозг, в его структуру включены ядра черепных нервов, дыхательные центры, поэтому по мере развития заболевания возникают характерные симптомы нарушения дыхания, аритмии и т.д.
- Мультиформная. Форма сопровождается образованием новых структурных элементов в тканях. Диагностируется в 1/3 случаев опухолей локализующихся внутри черепной коробки. Мультиформная глиобластома чаще возникает в полушариях, а в стволе и отделах спинного мозга встречается реже.
- Полиморфоклеточная. Выявляется путем проведения цитологического исследования. Цитоплазма раковых клеток плохо окрашивается в процессе исследования.
- Изоморфноклеточная. Обнаруживается очень редко. Клетки похожи друг на друга, имеют круглую или овальную форму. В структуру опухоли входят цитоплазма и небольшие клеточные отростки с нечеткими контурами.
- Гигантская глиобластома. В тканях обнаруживаются аномально огромные клетки с полиморфными ядрами.
- Глиосаркома. В структуре этой опухоли наблюдается 2 вида клеток: глиальные и соединительной ткани.
При мультиформной глиобластоме наблюдается сочетание злокачественных клеток с пролиферационными сосудами и очагами некротизации. При диагностике выявляются некротизированные участки. Мультиформная глиобластома 4 степени является наиболее опасной, продолжительность жизни при ней не превышает нескольких месяцев.
Глиобластома головного мозга 4 степени - это самая агрессивная и быстро растущая опухоль.
Симптоматика
Развитие глиобластомы сопровождается общемозговыми симптомами, которые являются следствием повышения ВЧД (внутричерепного давления). Давление повышается из-за увеличения опухоли в размерах и оказанием компрессии на близлежащие ткани. Возникают следующие симптомы:
- Головная боль, характеризуется постоянством и высокой интенсивностью. Очаги рассеяны по всей голове. Боли нарастают при принятии горизонтального положения, по утрам после пробуждения. Анальгезирующие препараты не снимают головную боль, устранить ее можно только снижением давления. На фоне головной боли появляются тошнота, рвота.
- Головокружения. Причиной их развития становится превышение ВЧД и компрессия мозжечка и вестибулярного нерва. Тяжесть состояния постепенно нарастает и может приводить к невозможности встать с постели.
- Рвота. Возникает при поражении нервного центра в среднем мозге. К рвоте могут привести любые раздражители - еда, питье, лекарства, движения. В некоторых случаях пациента переводят на парентеральное питание.
Неврологическая симптоматика
Разнообразие возможных симптомов связано с расположением и величиной глиобластомы. Наиболее распространенным местом расположения является лобная или теменная области головного мозга.
Могут развиваться следующие нарушения:
- Двигательные. Проявляются параличами, парезами конечностей (одной или нескольких). При распространении паралича на вторую половину туловища, можно говорить о том, что опухоль повредила и второе полушарие.
- Чувствительности. Наблюдается изменение (усиление, ослабление, исчезновение) чувствительности.
- Интеллекта. Снижается память, уровень мышления, возможны психические нарушения.
- Судороги.
- Нарушение координации движений, равновесия, исчезновение слуха.
- Речевые: нарушается восприятие письменной и устной речи, а также нарушение слуховой функции.
- Снижение зрения.
- Возникновение галлюцинаций.
- Нарушение вегетативной нервной аритмии, нарушения дыхания.
- Нарушения сознания, вплоть до комы.
Проявления опухоли напрямую зависят от величины новообразования, поэтому на начальном этапе симптоматика неяркая.
Диагностика
- МРТ. При помощи МРТ можно изучить месторасположение опухоли, определить тяжесть нарушений. Процедура позволяет определить злокачественная или доброкачественная опухоль, так как ткани злокачественного новообразования накапливают маркер.
- Биопсия. Использование метода возможно не всегда из-за расположения опухоли в труднодоступных местах. Например, глиобластома лобной доли может быть определена при помощи МРТ либо спинномозговой пункции.
- ПЭТ - применяется для обнаружения рецидива. Крайне важный метод, так как глиобластома часто рецидивирует - в 80% случаев.
Лечение
Лечение может быть направлено на устранение первичного очага либо на замедление деструктивных процессов. Подавление вторичных очагов не требуется, так как глиобластома не дает метастазы.
К сожалению, полное удаление глиобластомы в мозге невозможно.
Когда диагностирована глиобластома, лечение решает следующие задачи:
- уменьшение размера новообразования без негативного воздействия на здоровые ткани;
- остановка дальнейшего роста опухоли;
- улучшение самочувствия пациента.
Первым шагом в лечении является хирургическое вмешательство. После этого используются облучение и химиотерапия.
Вырезать опухоль полностью невозможно по нескольким причинам: из-за локализации раковых клеток в жизненно важных отделах мозга, а также из-за того, что онкоклетки проникают в здоровые ткани.
Когда диагностирована глиобластома, операция проводится с целью уменьшения опухоли в размерах и увеличения продолжительности жизни больного. Чем большую часть новообразования удалось вырезать, тем лучше. Большая часть операций сопровождается проведением краниотомии (вскрывается череп).
Так как опухоль удалена не полностью, то сохранившиеся клетки рано или поздно приводят к развитию рецидива. Для предотвращения этого процесса проводят облучение, используя дозировку 60-65 Гр. Одним из наиболее эффективных методов лечения является радиохирургия. Гамма-нож позволяет вырезать злокачественные клетки и при этом не затронуть здоровые. Это один современных методов, который широко используется.
Так как полного выздоровления достичь невозможно, большое значение отводится поддержанию качества жизни. Широко используется иммунотерапия - вакцины, лекарственные средства, которые разработаны с целью активизации собственного иммунитета организма в борьбе с раком.
Поддерживающая терапия проводится при помощи препаратов “Авастин” и “Темодал”.
Прогноз
Если обнаружена глиобластома, прогноз, несмотря на хирургическое вмешательство и облучение, неблагоприятный. В лучшем случае при обнаружении глиобластомы речь идет о продолжительности жизни продолжительностью 5 лет. В среднем, этот показатель не превышает 1-2 лет. При отсутствии лечения продолжительность составляет 1-3 месяца.
Последние месяцы жизни пациента с глиобластомой - тяжелое испытание и для него самого, и для близких. Больного постоянно преследуют сильнейшие головные боли, которые невозможно устранить обезболивающими препаратами. Нарушается умственная деятельность.
Больной не сможет самостоятельно себя обслуживать, ему потребуется помощь. Высока вероятность развития инвалидности. 5-летний порог переживают не более 5% пациентов.
Профилактика
Глиобластома головного мозга - опаснейшая опухоль, которая быстро развивается и практически не дает шансов человеку. Поэтому крайне важно выявить ее на начальном этапе. При обнаружении опухоли в самом начале развития вероятность увеличить продолжительность жизни велика. Поэтому профилактические осмотры, а также обследования при возникновении даже незначительных симптомов (головных болей, головокружений) крайне важны. Своевременная помощь специалиста поможет продлить жизнь.
В интернете можно найти множество рецептов народной медицины, которые могут помочь при раковых опухолях. Ни в коем случае нельзя пытаться заменить традиционную медицинскую помощь применением отваров или компрессов. Злокачественные опухоли развиваются очень быстро, и даже небольшое промедление может привести к резкому снижению шансов получить благоприятный прогноз после лечения. Только квалифицированные специалисты знают, каким образом нужно действовать, чтобы облегчить состояние пациента.
Сколько живут с глиобластомой головного мозга
Что такое глиобластома. Особенности течения заболевания. Сколько существует стадий и какова вероятность выздоровления.
Диагностирование у пациента злокачественного новообразования 4 стадии, вызывает важнейший вопрос: сколько осталось времени. Такая глиобластома не поддается лечению, и в то же время перед врачами стоит главная терапевтическая задача: увеличить срок жизни пациента и симптоматическое поддержание его организма. Да, последнюю стадию ракового заболевания можно считать приговором, но не стоит сразу сдаваться. За жизнь нужно бороться и главное оружие в этой борьбе - знание.
В чем заключаются особенности течения глиобластомы
Глиобластома - это одна из разновидностей злокачественных новообразований, поражающие нейроглии (мозговая ткань). Онкология отличается особенно агрессивным и стремительным течением.
Нейроглия представляет собой основную ткань мозгового вещества. Ее основу составляет межклеточное вещество и глиальные клетки, количество которых почти в 50 раз больше количества мозговых нейронов. Около 40% всей массы мозгового вещества приходится на нейроглии.
Основные услуги клиники доктора Завалишина:
Опухоль начинает развиваться из астроцитов - звездчатой формы клетки нейроглии небольшого размера. Образуется как первично, так и в результате малигнизации доброкачественной опухоли. Излюбленным местом локализации глиобластомы являются полушария и подкорковые структуры головного мозга. Характерным является инфильтративный рост и переход с одного полушария на другое посредством врастания в мозолистое тело.
Основной причины развития недуга на сегодняшний день неизвестно, но, исходя из наблюдений, удалось выявить определенные группы риска. К ним относятся:
- люди, возраст которых находится в диапазоне от 40 до 70 лет;
- мужчины;
- люди, которые были подвержены радиационному излучению или воздействию канцерогенных веществ;
- лица, которые злоупотребляют алкоголем или табаком;
- нейрофиброматоз;
- генетические отклонения.
Прослеживается связь между образование опухоли, частыми вирусными заболеваниями и черепно-мозговыми травмами.
Стадии: особенности диагностики и лечения
Сколько жить человеку с признаками онкологии, напрямую зависит от степени запущенности недуга. Сложность своевременной диагностики заключается в бессимптомном переходе между стадиями патологии. Первые признаки имеют неспецифический характер и зачастую принимаются за симптомы общесоматических заболеваний.
Первая стадия отличается доброкачественным течением. В данном случае раковые клетки медленно разрастаются и локализуются в поверхностном слое ткани головного мозга. Хирургическое вмешательство на этом этапе является наиболее эффективным методом, поскольку поражено небольшое количество клеток нейроглии. Начальную стадию практически невозможно диагностировать, поскольку симптоматика очень схожа с клиникой простудных заболеваний.
К основным признакам относятся:
- общее недомогание;
- головную боль;
- головокружение.
При переходе во вторую степень наблюдается перерождение клеток глиобластомы из доброкачественных в злокачественные. Клетки начинают бесконтрольно множиться, разрушая при этом здоровые мозговые структуры. Характерен умеренный рост. При своевременном оперировании, должном послеоперационном уходе и реабилитации продолжительность жизни больных составляет в среднем от трех лет.
Для этой стадии характерно появление следующих симптомов:
- эпилептические припадки;
- интенсивная головная боль;
- рвота центрального генеза - многочисленная, не приносящая облегчения;
- судороги.
Хирургическое вмешательство полностью противопоказано на третьей стадии. Опухоль начинает интенсивно расти, затрагивая глубокие слои мозгового вещества. При этом появляется:
дизартрия, снижение зрения и слуха;
ослабевание памяти с постепенным развитием амнезии;
нарушение походки и равновесия.
Прогноз жизни неблагоприятный. Больные, постоянно получая курс обезболивающих, редко доживают до двух лет.
На четвертой стадии заболевания операции больше не проводят. С терапевтической целью используют специфические медикаментозные препараты, обезболивающие и лучевую терапию.
С целью визуализации опухоли используют следующие диагностические методы:
- МРТ и КТ спинного и головного мозга;
- МРС;
- ПЭТ мозга;
- открытая и стереотаксическая биопсия.
Среди лабораторных анализов наиболее показательными являются гистологическое типирование, молекулярный тест, иммуногистохимию и анализ активности гена.
Сколько живут после удаления глиобластомы
Сталкиваясь с глиобластомой, многие пациенты сразу же опускают руки, ища полноценный ответ на вопрос «какова продолжительность жизни с этим диагнозом»? В то же время понимая, что точного ответа им дать не сможет даже их лечащий врач.
Ответ на этот вопрос зависит от:
С целью улучшения своего состояния и поддержания организма, врачи рекомендуют настроить режим сна и отдыха, минимизировать стрессовые ситуации, сбалансированно питаться и отказаться от всех пагубных привычек. Своевременное обнаружение и обращение за квалифицированной медицинской помощью позволяет продлить срок жизни онкобольного более чем на 10 лет. Такой исход возможен только при положительном течении заболевания и при должном соблюдении все рекомендаций и назначений лечащего врача.
Сколько живут с глибластомой 4 стадии
Средние показатели выживаемости больных после установления диагноза органического поражения головного мозга 4 стадии, составляет около 2-х месяцев. Эта цифра условна, поскольку у каждого пациента рост опухоли отличается по интенсивности, степени поражения мозговых структур, как отличается и резистентность, и резервные силы организма. Медицине были известны случаи, когда пациенты с 4 стадией рака, проходя регулярные курсы лечения, успешно жили еще на протяжении нескольких лет. Такие случаи составляют малый процент, поскольку к моменту наступления завершающей стадии заболевание уже успело метастазироваться по всему организму, поразив при этом важные мозговые структуры.
Современные возможности основных методов лечения мультиформной глиобластомы
Мультиформная глиобластома считается наиболее злокачественным типом новообразования и формируется внутри черепа из астроцитов — звездчатых глиальных клеток. Пятилетняя выживаемость пациентов с мультиформной глиобластомой на сегодняшний день составляет лишь 25-30 %. В данной статье рассматриваются современные возможности основных методов лечения мультиформнаой глиобластомы.
Ключевые слова: мультиформная глиобластома, химиотерапия, темозоломид, эффективность лечения.
Лечение злокачественных глиом на сегодняшний день является одной из самых серьезных проблем в онкологии. Несмотря на хирургическое лечение, радиотерапию и химиотерапию, прогноз средней выживаемости для пациентов с мультиформной глиобластомой составляет от 12 до 15 месяцев [8].
Глиобластома (ГБЛ) представляет собой образование гетерогенного строения с наличием больших зон некроза и васкуляризированной стромы, окруженное отеком. При микроскопическом исследовании не выявляется четкого края между опухолью и нормальным мозговым веществом [2]. Для ГБЛ характерна резко выраженная атипия клеток, их высокая митотическая активность, нередко наблюдаются внутриопухолевые кровоизлияния [2]. Несмотря на значительные усилия в уходе за пациентами, прогноз ГБЛ остается с медианной выживаемостью 12-14 месяцев и пятилетней выживаемостью менее 3 % [3].
Стандартное лечение ГБЛ начинается с оперативного вмешательства с последующей радио — и химиотерапией. Хирургическое вмешательство является первым этапом в лечении ГБЛ и определяет эффективность последующей адъювантной терапии (т. е. «дополнительной», проводящийся при отсутствии явного опухолевого процесса, и эта терапия направлена на потенциально не выявленные метастазы). Общая выживаемость пациентов с ГБЛ напрямую зависит от степени радикальности и безопасности ее резекции [4]. В случае выполнения микрохирургической диссекции (например, вследствие локализации опухоли или тяжелого клинического состояния пациента) следует выполнять стереоскопическую последовательную биопсию [7]. Улучшение результатов хирургического лечения ГБЛ в последнее десятилетие связано с внедрением в клиническую практику флуоресцентной навигации на основе 5-аминолевулиновой кислоты, которая осуществляется с использованием операционных микроскопов, оснащенных специализированными флуоресцентными модулями [4]. Феномен флуоресценции патологической ткани позволяет более уверенно определять границу роста опухоли и, соответственно, проводить ее более полную резекцию. Установлено, что с использованием как МРТ — нейронавигации, так и комбинированной флуоресцентной навигации максимальная и безопасная резекция ГБЛ мозга достигается в случае поверхностного расположения опухоли в недоминантном полушарии на отдалении от двигательной зоны коры, а также при умеренно выраженных некротических изменениях и перифокальном отеке. При этом с использованием комбинированной флуоресцентной навигации максимальная и безопасная резекция ГБЛ достигается также при промежуточном расположении опухоли и выраженном перифокальном отеке [4].
Оптимальное циторедуктивное оперативное вмешательство включает послеоперационную дистанционную лучевой терапии (ЛТ) в разовой очаговой дозе (РОД) 1,8-2,0 Гр и СОД 60 Гр с или без использования химиотерапии. Разработка новых, более эффективных методик ЛТ проводится путем изучения возможностей различных режимов облучения на основе дистанционной ЛТ, в том числе и с эскалацией дозы, а также увеличением дозы ЛТ при помощи интраоперационного облучения, брахитерапии, стереотаксической радиохирургии и стереотаксической ЛТ [5]. Повышение дозы ЛТ до СОД (суммарно очаговая доза) 80-90 Гр при использования трехмерного планирования и конформного облучения и, возможно, разработка новых схем ЛТ на основе использования феномена гиперрадиочувствительности к малым дозам ионизирующего излучения является наиболее перспективными направлениями в улучшении результатов лучевого лечения больных высокозлокачественными глиомами головного мозга [6].
Говоря о чувствительности ГБЛ к лекарственной терапии, необходимо отметить, что особенностью ГБЛ является ее изначальная резистентность ко многим противоопухолевым препаратам. Кроме того, наличие гематоэнцефалического барьера делает большинство химиотерапевтических средств и таргетных препаратов неэффективными [6]. Анти-ангиогенные антитела, бевацизумаб (Авастин) не улучшают общую выживаемость у пациентов с недавно поставленным диагнозом, поэтому существует настоятельная необходимость в разработке новых терапевтических стратегий для улучшения выживания и качества жизни пациентов с ГБЛ [3]. При химиотерапии глиальных опухолей используются следующие противоопухолевые лекарственные препараты: темозоломид, нитрозопроизводные (ломустин, нимустин, кармустин, фотемустин), винкристин, прокарбазин, комбинация PCV (ломустин, прокарбазин, винкристин), производные платины (цисплатин, карбоплатин), этопозид, бевацизумаб (в монотерапии, или в комбинации с Иринотеканом) [3,6]. Наиболее эффективным химиопрепаратом для лечения глиобластом на сегодняшний день является темозоломид (TMZ) — алкилирующий агент, принадлежащий к группе имидазотетразинов. Он применяется обычно вместе с лучевой терапией для глиобластомы [6]. Проведение химиотерапии (особенно темозоломидом) может быть предложено для пожилых больных. Данные рандомизированного исследования были доложены на Американском обществе клинической онкологии в июне 2010 года. TMZ (в низкой дозе 75 мг/м 2 ) назначается ежедневно (7 дней/ неделя) ≈ 1-1,5 часа до лучевой терапии, начиная с первого по последний день лучевой терапии (обычно 40-49 дней). Сопутствующее ежедневное назначения TMZ будет индуцировать глубокую лимфоцитопению с уровнем CD4 менее 200/м 3 , и это ассоциировано с повышенным риском оппуртонистической пневмоцистной пневмонии. Так же стероиды будут приводить к снижению уровня лимфоцитов. Следует рассмотреть возможность профилактического назначения ингаляций пентамидина или триметоприма-сульфаметоксазола в процессе химиолучевой терапии, но этого не требуется в процессе адъювантного лечения TMZ — ежедневно ×5. Еженедельно следует мониторить показатели крови, и в случае уровня тромбоцитов менее 75.000/мм 3 или нейтрофилов менее 1500/мм 3 необходимо временно приостановить химиотерапию. В случае поддерживающей фазы приема TMZ (150-200 мг/м 2 ) назначается ежедневно ×5 каждые 28 дней; анализ крови следует выполнять на 21 и 28 дни [7]. Адъювантная химиотерапия темозоломидом при глиобластоме продемонстрировала значительное улучшение медианы и 2- и 5-летней выживаемости в крупном рандомизированном исследовании и лечении больных в возрасте до 70 лет с глиобластомой [7]. Темозоломид назначается ежедневно в течение лучевой терапии, а после завершения лучевой терапии в качестве поддерживающего (адьювантного) лечения в течение 5 дней каждые 4 недели 6 курсов [7]. В другом крупном рандомизированном исследовании адъювантная химиотерапия с включением препаратов прокарбазин, ломустин и винкристин не улучшила выживаемость ни при четвертой, ни при третьей степени дифференцировки. Тем не менее, основываясь на крупном мета-анализе, химиотерапия с включением препаратов нитрозомочевины может у отдельных больных улучшать выживаемость [7]. Для химиотерапии используется также лизомустин, ингибирующий через 48-96 ч после введения синтез ДНК в опухолевых клетках на 80 %, в основном, в последней трети S-фазы. Лизомустин ранее проявил терапевтический эффект при лечении мультиформной глиобластомы крыс, и темодал — алкилирующий агент, относящийся к группе имидазотетразинонов, специально синтезированный для лечения опухолей головного мозга, эффективный у больных, рефрактерных к препаратам нитрозомочевины и являющийся золотым стандартом при лечении злокачественных глиом [3].
Следует иметь в виду, что наиболее клинически значимым побочным эффектом химиотерапии ГБЛ является гематотоксичность со снижением числа лейкоцитов, нейтрофилов, тромбоцитов, гемоглобина. При планировании и проведении химиотерапии следует учитывать потенциальную гематотоксичность и иные побочные эффекты различных режимов химиотерапии. Использование химиотерапии должно осуществляться под наблюдением специалиста — врача-химиотерапевта с обязательным регулярным исследованием показателей крови [1].
Стандартного подхода к лечению больных с рецидивами злокачественных глиом не существует. Методами лечения при этом являются: повторная хирургия, системная химиотерапия, повторное облучение и паллиативная терапия. Показания к хирургии должны обсуждаться мультидисциплинарно. В некоторых случаях может быть предложено повторное облучение (если с момента лучевой терапии прошло не менее 18 месяцев). При небольших локальных рецидивах в качестве опции могут рассматриваться радиохирургические методы [1]. При рецидиве глиобластомы после использования химиолучевой терапии в первой линии лечения рекомендованы режимы на основе беввацизумаба в комбинации с иринотеканом или в монотерапии, а также комбинации на основе нитрозопроизводных и производных платины [7].
Широкое применение более эффективных, целенаправленных методов лечения в клинике сдерживается гетерогенной цитогенетической природой ГБЛ. Больным с глиобластомой рекомендовано после хирургического удаления или биопсии (для гистологической верификации опухоли) проведение комбинированного химиолучевого лечения с использованием темозоломида (ежедневный прием темозоломида в течение лучевой терапии с последующими поддерживающими курсами химиотерапии темозоломидом) [6]. Диффузное проникновение инвазивных глиобастомных клеток исключает полную резекцию раковой ткани и, следовательно, рецидив после хирургической резекции, высоко вероятен.
На сегодняшний день пока нет гарантированного излечения больных с мультиформной ГБЛ, но мы можем применить комбинацию нескольких средств (хирургическое удаление опухоли, радио- и химиотерапию), и тем самым увеличить срок жизни больных.
- Абсалямова О. В., Алешин В. А., Аникеева О. Ю. Клинические рекомендации по диагностике и лечению больных с первичными опухолями головного мозга // Общероссийский союз общественных объединений ассоциация онкологов России, 2014. — С. 15-28.
- Балканов А. С., Сташук Г. А. Сопоставление размеров глиобластомы и окружающего ее отека при МРТ головного мозга // Вестник рентгенологии и радиологии. — 2006. — № 3. — С. 19-23.
- Борисова Л. М., Ермакова К. В., Киселева М. П., Кубасова И.Ю, Смирнова З. С. Экспериментальное изучение комбинированного лечения злокачественных глиом //Бюллетень экспериментальной биологии и медицины. — 2013. -№ 10. — С. 467-469.
- Гайтан А. С., Кривошапкин А. Л., Каныгин В. В. Влияние характеристик опухоли по данным предоперационной магнитно-резонансной томографии на эффективность хирургического лечения пациентов с глиобластомой // Бюллетень СО РАМН, том 34, № 5, с. 79-83, 2014.
- Синайко В. В. Проблемы и перспективы повышения эффективности лучевого лечения высокозлокачественных глиом головного мозга // Онкологический журнал. 2007. — Т.1, -2 (2). — С. 1-25.
- Ставровская А. А., Шушанов С. С., Рыбалкина Е. Ю. Проблемы устойчивости глиобластом к лекарственной терапии // Биохимия. — 2016. — Т. 81, № 2. — С. 179-190.
- Bidros D. S., Vogelbaum M. A. Novel drug delivery strategies in neuro-oncology // The American Society for Experimental NeuroTherapeutics, Inc. 2009.-Vol. 6, 539 -546.
- Stupp, R., Tonn, J. C., Brada, M., Pentheroudakis, G. High-grade malignant glioma: ESMO clinical practice guidelines for diagnosis, treatment and follow-up. Annals of Oncology. 2010;21(SUPPL. 5), 93-101.
Основные термины (генерируются автоматически): TMZ, лучевая терапия, химиотерапия, день, лечение, безопасная резекция, головной мозг, комбинированная флуоресцентная навигация, оперативное вмешательство, повторное облучение.
Читайте также:
- Цитокины в лечении нарушений образования и созревания нейтрофилов
- Частота лучевого поражения нервной системы. Воспаление в нервной системе при лучевой болезни
- Синдром дисморфии черепно-нижнечелюстно-лицевой
- Случай опухоли краниовертебрального перехода, скрывающейся за диагнозом шейного остеохондроза
- Клиника многоплодной беременности. Диагностика многоплодной беременности. Самопроизвольный аборт и преждевременные роды при многоплодной беременности.
