Советы по диагностике нарушения проходимости дыхательных путей
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Приступы удушья: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
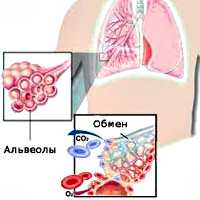
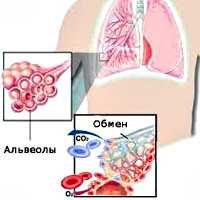
Удушье, или асфиксия, - мучительное, жизнеугрожающее, патологическое состояние, которое характеризуется нехваткой кислорода и накоплением углекислого газа в тканях.
Удушье является крайней степенью одышки, когда человек ощущает внезапную нехватку воздуха, учащение сердцебиения и страх.
Удушье является симптомом тяжелых заболеваний и состояний, для которых характерно нарушение проходимости дыхательных путей, наблюдается при некоторых патологиях сердечно-сосудистой, костно-мышечной и нервной системы.
Разновидности удушья
По механизму возникновения и развития выделяют следующие виды асфиксии:
- механическая асфиксия - это удушье, возникающее вследствие ограничения или прекращения притока воздуха в дыхательные пути при их сужении (например, из-за отека подсвязочного пространства при развитии ложного крупа у детей), обтурации (или иначе закупорке) дыхательных путей и их сдавлении (например, при опухолях).
- травматическая асфиксия - это удушье, возникающее из-за сильного сдавления грудной клетки. Часто происходит во время дорожно-транспортных происшествий.
- токсическая асфиксия - удушье, которое развивается в результате угнетения дыхательного центра, паралича дыхательной мускулатуры (диафрагмы) или при нарушении транспортной функции крови (при отравлении угарном газом).
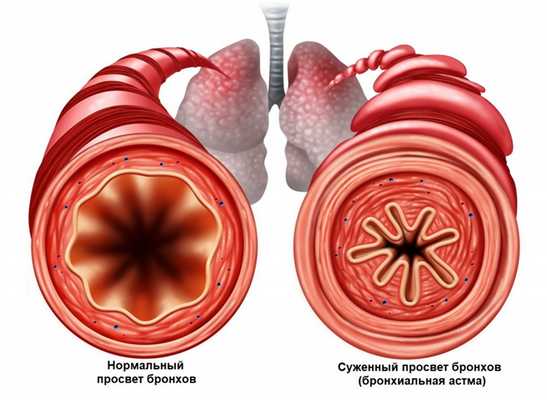
При развитии бронхиальной обструкции (уменьшении диаметра мелких бронхов вследствие спазма или отека) приступ развивается внезапно, может сопровождаться предвестниками: чувством давления за грудиной, беспокойством, а также кожным зудом.
Приступы бронхиальной астмы часто возникают после контакта с аллергеном, при острых респираторных заболеваниях.
Удушье постепенно нарастает, и человеку становится тяжело дышать, увеличивается частота дыхания, выдох удлиняется. Состояние несколько облегчает принятие специфической позы: сидя или стоя, упершись руками в стол, кровать или в подоконник. Так восстанавливается дыхание за счет вовлечения вспомогательной дыхательной мускулатуры. Приступ удушья может сопровождаться выраженными хрипами, которые слышны на расстоянии, цианозом (цвет кожи принимает синеватый оттенок) и набуханием вен. Продолжительность приступа может варьироваться от нескольких минут до нескольких часов. По окончании приступа появляется кашель с последующим отхождением бесцветной мокроты.
Удушье может быть проявлением развивающегося отека легких при болезнях сердечно-сосудистой системы. Образуется застой в кровеносной системе легких из-за снижения насосной функции сердца, поэтому ткань легких пропитывается жидкой частью крови. Скопившаяся жидкость попадает в дыхательные пути, затрудняет движение воздуха, вызывая удушье, и выходит в виде розовой пены.
Причиной удушья у детей часто становится попадание инородного тела в верхние дыхательные пути. Это случается из-за невнимательности и спешки при приеме пищи, смехе, кашле и чихании во время еды. Дети, оставленные без присмотра, могут проглотить мелкие игрушки или их части. У взрослых инородные тела нередко попадают в дыхательные пути при алкогольном опьянении. Для пожилых людей опасность представляют зубные протезы.
Удушье у детей может стать следствием развития ложного крупа. Из-за воспаления слизистой оболочки гортань отекает и просвет дыхательных путей значительно сужается. Сопутствующими симптомами являются лающий кашель, осиплость, грубый голос, небольшой подъем температуры тела и участие вспомогательной мускулатуры в процессе дыхания.
При термическом или химическом ожоге дыхательных путей возникает рефлекторный спазм (сужение) бронхов, вследствие чего человек не может сделать полноценный вдох.
Заболевания, при которых могут наблюдаться приступы удушья
Основной группой заболеваний, при которых возникают приступы удушья, являются болезни системы органов дыхания:
- бронхиальная астма,
- хроническая обструктивная болезнь легких (ХОБЛ),
- пневмоторакс (попадание воздуха в плевральную полость, вследствие чего легкое сжимается),
- опухоли органов средостения и дыхательных путей (гортани, трахеи, бронхов),
- острый стенозирующий ларинготрахеит, или ложный круп (характерен для детского дошкольного возраста),
- эпиглоттит (воспалительное заболевание надгортанника),
- рак легкого.
- тромбоэмболия легочной артерии (закупорка тромботическими массами сосуда, по которому кровь попадает в легкие. Тромбы чаще всего образуются в венах нижних конечностей, а когда отрываются, попадают в легочную артерию);
- отек легкого;
- черепно-мозговая травма;
- отек Квинке (аллергическая реакция);
- ожоги верхних дыхательных путей;
- эпилепсия;
- передозировка некоторых лекарственных и наркотических средств;
- панические атаки.
Подбор основного лечения для профилактики дальнейших эпизодов удушья и одышки осуществляет врач-терапевт или педиатр . В зависимости от сопутствующих симптомов может потребоваться консультация узких специалистов, например, кардиолога , пульмонолога, врача-эндоскописта, аллерголога, токсиколога, невролога .
Диагностика и обследования при приступах удушья
В зависимости от сопутствующих симптомов могут быть назначены следующие обследования:
- клинический анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Стенозы трахеи и бронхов
Стенозы трахеи и бронхов: причины появления, симптомы, диагностика и способы лечения.
Определение
Стенозы трахеи и бронхов - это сужения просвета трахеи и/или бронхов в результате замещения нормальных структур стенки грубой рубцовой тканью, приводящие к разрушению хрящевых колец и нарушению их каркасной функции.
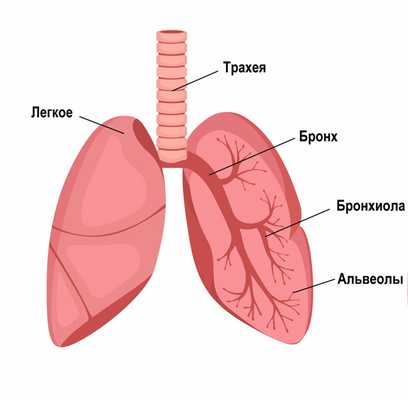
Число больных со стенозами трахеи и бронхов в мире постоянно увеличивается. Это связано с возрастающим количеством интубаций трахеи для проведения искусственной вентиляции легких при выполнении сложных оперативных вмешательств или для лечения тяжелых расстройств дыхания в отделениях интенсивной терапии.
Механическое повреждение слизистой оболочки трахеи интубационной трубкой, продолжительное сдавливание кровоснабжающих ее сосудов приводят к воспалительным процессам в стенке с последующим формированием соединительной ткани.
Хрящевая основа каркаса стенок трахеи утрачивает свою функцию, развивается сужение просвета дыхательного пути. Меняется топографо-анатомические взаимоотношение рядом расположенных органов и тканей, что негативно сказывается на процессах кровообращения и дыхания.
К сужению трахеи и бронхов могут приводить некоторые заболевания. Одним из них является амилоидоз - редкое системное заболевание, при котором происходит межклеточное отложение гомогенных белковых масс во всех без исключения органах и тканях организма. Накопление амилоида в проксимальном (внегрудном) отделе трахеи вызывает клинику стеноза верхних дыхательных путей различной степени выраженности, что часто требует оперативного расширения просвета или наложения трахеостомы.
Гранулематоз Вегенера - еще одно редкое системное заболевание неизвестной этиологии, которое характеризуется гранулематозно-некротическим системным васкулитом, вовлечением верхних и нижних дыхательных путей, легких, почек. Развиваются язвенно-некротические изменения слизистой глотки, гортани, трахеи. Оперативное лечение при гранулематозе Вегенера проводят по жизненным показаниям, так как послеоперационные раны при открытых хирургических вмешательствах могут заживать очень долго.
Остеохондропластическая трахеобронхопатия чаще поражает среднюю и нижнюю трети трахеи и бронхов. Причина возникновения остеохондропластической трахеобронхопатии остается неясной (врожденное происхождение, хронический бронхит, специфический воспалительный процесс (туберкулез, сифилис) и др.). В подслизистом слое трахеи и бронхов между кольцами трахеи появляются разрастания губчатой кости и/или хряща. Трахея и крупные бронхи превращаются в жесткие ригидные трубки, приближаясь по плотности к костной ткани. Плотные белесоватые бугорки по ходу хрящевых колец могут свисать в просвет трахеи и бронхов по типу сталактитов. Просвет трахеи сужается и деформируется.
Туберкулез трахеи и бронхов чаще всего является осложнением туберкулеза легких и лишь в очень редких случаях - самостоятельным заболеванием. Процесс начинается с образования инфильтрата в слизистой оболочке. Рубцевание в крупных бронхах приводит к их сужению и может стать причиной возникновения ателектаза (спадения ткани легкого).
Врожденными причинами стеноза трахеи и/или бронхов могут быть аномалия развития стенки трахеи и/или бронхов; двойная дуга аорты, сдавливающая просвет трахеи.
Причинами трахеобронхиальных стенозов могут стать трансплантация одного или двух легких, комплекса «легкие-сердце»; закрытые и открытые повреждения; ожоги дыхательных путей; хронические инфекционные воспалительные процессы трахеи и крупных бронхов; злокачественные опухоли легких, пищевода и средостения.
К редким причинам относят болезнь Крона, рецидивирующий полихондрит, саркоидоз, фиброзирующий медиастенит, гастроэзофагеальный рефлюкс.
Классификация заболевания
По причине возникновения:
- врожденные стенозы;
- приобретенные стенозы:
- посттрахеостомический,
- постинтубационный,
- посттравматический,
- идиопатический.
По протяженности поражения:
1-я степень - ограниченный стеноз (менее 15% всей длины трахеи);
2-я степень - стеноз средней протяженности (от 15% до 30%);
3-я степень - протяженный стеноз (от 30% до 60%);
4-я степень - распространенный стеноз (более 60%).Симптомы стеноза трахеи и бронхов
Основным клиническим проявлением трахеобронхиальных стенозов является затруднение дыхания - от одышки при физической нагрузке до стридора (свистящего шумного дыхания, обусловленного турбулентным воздушным потоком в дыхательных путях) в покое.У пациентов могут наблюдаться кашель, кровохарканье, нарушение глотания. Дисфония проявляется гнусавостью, осиплостью, охриплостью голоса. Больные указывают на перенесенную ранее травму, оперативное вмешательство на органах шеи, длительное нахождение на ИВЛ.
Диагностика стеноза трахеи и бронхов
Для оценки выраженности нарушений проходимости дыхательных путей и динамики развития процесса применяют различные методы исследования:- спирография - метод исследования функции внешнего дыхания, включающий измерение объемных и скоростных показателей дыхания;
- спирография с фармацевтическими пробами - измерение легочного объема на фоне воздействия специальных фармакологических препаратов для диагностики патологии органов дыхания;
- пневмотахометрия - метод исследования скорости воздушного потока через бронхи и трахею при форсированном выдохе и вдохе с изображением их в графическом виде;
- общая плетизмография - метод прямого измерения величины бронхиального сопротивления при спокойном дыхании. Метод основан на синхронном измерении скорости воздушного потока (пневмотахограммы) и колебаний давления в герметичной кабине, куда помещается пациент;
- обзорный рентген органов грудной клетки в прямой и боковой проекциях с целью оценки состояния легких и средостения, локализации и степени сужения трахеи, наличия трахеомаляции (размягчения опорных хрящей трахеи);
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Восстановление и контроль проходимости дыхательных путей
Есть несколько показаний для контроля проходимости дыхательных путей (см. таблицу Ситуации, требующие контроля проходимости дыхательных путей Ситуации, требующие контроля за дыханием [Situations Requiring Airway Control]).
Методы восстановления проходимости дыхательных путей включают в себя
![Хроническая обструктивная болезнь легких (ХОБЛ)]()
Независимо от того, какой метод используется для поддержки проходимости дыхательных путей, дыхательный объем должен быть от 6 до 8 мл/кг (что значительно меньше рекомендованного ранее) и частота вентиляции должна быть от 10 до 16 вдох/минуту (что значительно меньше рекомендованного ранее для избежания негативных гемодинамических последствий). Более медленная частота дыхания, которая обычно используется у больных с выраженным симптомом "воздушной ловушки" (например, при остром приступе бронхиальной астмы Астма Бронхиальная астма - заболевание, характеризующееся диффузным воспалением дыхательных путей с разнообразными пусковыми механизмами, которое приводит к частично или полностью обратимому бронхоспазму. Прочитайте дополнительные сведения , ХОЗЛ Хроническая обструктивная болезнь легких (ХОБЛ) Хроническая обструктивная болезнь легких (ХОБЛ) - ограничение воздушного потока, вызванное воспалительным ответом на вдыхаемые токсины, чаще всего сигаретный дым. Менее распространенными причинами. Прочитайте дополнительные сведения ) [хроническом обструктивном заболевании легких], а также пассивная оксигенация без проведения вентиляции с положительным давлением являются перспективными в первые минуты после остановки сердца. Важно помнить, что вентиляция с положительным давлением является противоположностью физиологически нормальной вентиляции с отрицательным давлением; в любом состоянии гемодинамической нестабильности положительное давление и большие дыхательные объемы (или очень высокое положительное давление выдоха [ПДКВ]) могут увеличить нестабильность. При остановке сердца Остановка сердца Остановка сердца происходит вследствие прекращения его механической активности, что приводит к отсутствию циркуляции кровотока. После остановки сердца прекращается кровоснабжение жизненно важных. Прочитайте дополнительные сведения , физиологические потребности являются значительно меньшими, и вне остановки польза гиповентиляции при стабильной гемодинамике и протекции легких часто перевешивает негативные эффекты допустимой гиперкапнии и умеренной гипоксии.
Восстановление проходимости верхних дыхательных путей
Чтобы уменьшить обструкцию дыхательных путей, обусловленную мягкими тканями верхних отделов дыхательных путей, и обеспечить оптимальное положение для вентиляции с помощью мешка Амбу Мешочно-клапанные маски Если после освобождения дыхательных путей не возникает спонтанный вдох, а дыхательные устройства не доступны, начинают искусственное дыхание (рот-в-маску или рот-в-барьерное устройство); вентиляция. Прочитайте дополнительные сведения и ларингоскопии, необходимо запрокинуть и приподнять голову пациента, чтобы наружный слуховой проход оказался в одной плоскости с грудиной, а лицо располагалось строго параллельно потолку (см. рисунок Положение головы и шеи для открытия дыхательных путей Положение головы и шеи для открытия дыхательныхпутей [Head and neck positioning to open the airway]). Эта позиция несколько отличается от ранее описанных наклонных положений головы. Необходимо выдвинуть вперед нижнюю челюсть, поднимая ее и подчелюстные мягкие ткани или надавив на ветви нижней челюсти по направлению вверх (см. рисунок Выдвижение нижней челюсти [Jaw lift] Выдвижение нижней челюсти ).
Дыхательная недостаточность ( Легочная недостаточность )
Дыхательная недостаточность — это патологический синдром, сопровождающий ряд заболеваний, в основе которого лежит нарушение газообмена в легких. Основу клинической картины составляют признаки гипоксемии и гиперкапнии (цианоз, тахикардия, нарушения сна и памяти), синдром утомления дыхательной мускулатуры и одышка. ДН диагностируется на основании клинических данных, подтвержденных показателями газового состава крови, ФВД. Лечение включает устранение причины ДН, кислородную поддержку, при необходимости - ИВЛ.
МКБ-10
![Дыхательная недостаточность]()
Общие сведения
Внешнее дыхание поддерживает непрерывный газообмен в организме: поступление атмосферного кислорода и удаление углекислого газа. Любое нарушение функции внешнего дыхания приводит к нарушению газообмена между альвеолярным воздухом в легких и газовым составом крови. В результате этих нарушений в крови нарастает содержание углекислоты и уменьшается содержание кислорода, что ведет к кислородному голоданию, в первую очередь, жизненноважных органов - сердца и головного мозга.
При дыхательной недостаточности (ДН) не обеспечивается необходимый газовый состав крови, либо он поддерживается за счет перенапряжения компенсаторных возможностей системы внешнего дыхания. Угрожающее для организма состояние развивается при дыхательной недостаточности, характеризующейся снижением парциального давления кислорода в артериальной крови менее 60 мм рт. ст., а также повышением парциального давления углекислоты более 45 мм рт. ст.
Причины
Дыхательная недостаточность может развиваться при различных острых и хронических воспалительных заболеваниях, повреждениях, опухолевых поражениях органов дыхания; при патологии со стороны дыхательной мускулатуры и сердца; при состояниях, приводящих к ограничению подвижности грудной клетки. К нарушению легочной вентиляции и развитию дыхательной недостаточности могут приводить:
- Обструктивные нарушения. Дыхательная недостаточность по обструктивному типу наблюдается при затруднении прохождения воздуха по воздухоносным путям - трахее и бронхам вследствие бронхоспазма, воспаления бронхов (бронхита), попадания инородных тел, стриктуры (сужения) трахеи и бронхов, сдавления бронхов и трахеи опухолью и т. д.
- Рестриктивные нарушения. Дыхательная недостаточность по рестриктивному (ограничительному) типу характеризуется ограничением способности легочной ткани к расширению и спаданию и встречается при экссудативном плеврите, пневмотораксе, пневмосклерозе, спаечном процессе в плевральной полости, ограниченной подвижности реберного каркаса, кифосколиозе и т. д.
- Гемодинамические нарушения. Причиной развития гемодинамической дыхательной недостаточности могут служить циркуляторные расстройства (например, тромбоэмболия), ведущие к невозможности вентиляции блокируемого участка легкого. К развитию дыхательной недостаточности по гемодинамическому типу также приводит право-левое шунтирование крови через открытое овальное окно при пороке сердца. При этом происходит смешение венозной и оксигенированной артериальной крови.
Классификация
Дыхательная недостаточность классифицируется по ряду признаков:
1. По патогенезу (механизму возникновения):
- паренхиматозная (гипоксемическая, дыхательная или легочная недостаточность I типа). Для дыхательной недостаточности по паренхиматозному типу характерно понижение содержания и парциального давления кислорода в артериальной крови (гипоксемия), трудно корригируемое кислородной терапией. Наиболее частыми причинами данного типа дыхательной недостаточности служат пневмонии, респираторный дистресс-синдром (шоковое легкое), кардиогенный отек легких.
- вентиляционная ("насосная", гиперкапническая или дыхательная недостаточность II типа). Ведущим проявлением дыхательной недостаточности по вентиляционному типу служит повышение содержания и парциального давления углекислоты в артериальной крови (гиперкапния). В крови также присутствует гипоксемия, однако она хорошо поддается кислородотерапии. Развитие вентиляционной дыхательной недостаточности наблюдается при слабости дыхательной мускулатуры, механических дефектах мышечного и реберного каркаса грудной клетки, нарушении регуляторных функций дыхательного центра.
2. По этиологии (причинам):
- обструктивная. При этом типе страдают функциональные возможности аппарата внешнего дыхания: затрудняется полный вдох и особенно выдох, ограничивается частота дыхания.
- рестриктивная (или ограничительная). ДН развивается из-за ограничения максимально возможной глубины вдоха.
- комбинированная (смешанная). ДН по комбинированному (смешанному) типу сочетает признаки обструктивного и рестриктивного типов с преобладанием одного из них и развивается при длительном течении сердечно-легочных заболеваний.
- гемодинамическая. ДН развивается на фоне отсутствия кровотока или неадекватной оксигенации части легкого.
- диффузная. Дыхательная недостаточность по диффузному типу развивается при нарушении проникновения газов через капиллярно-альвеолярную мембрану легких при ее патологическом утолщении.
3. По скорости нарастания признаков:
- Острая дыхательная недостаточность развивается стремительно, за несколько часов или минут, как правило, сопровождается гемодинамическими нарушениями и представляет опасность для жизни пациентов (требуется экстренное проведение реанимационных мероприятий и интенсивной терапии). Развитие острой дыхательной недостаточности может наблюдаться у пациентов, страдающих хронической формой ДН при ее обострении или декомпенсации.
- Хроническая дыхательная недостаточность может нарастатьна протяжении нескольких месяцев и лет, нередко исподволь, с постепенным нарастанием симптомов, также может быть следствием неполного восстановления после острой ДН.
4. По показателям газового состава крови:
- компенсированная (газовый состав крови нормальный);
- декомпенсированная (наличие гипоксемии или гиперкапнии артериальной крови).
5. По степени выраженности симптомов ДН:
- ДН I степени - характеризуется одышкой при умеренных или значительных нагрузках;
- ДН II степени - одышка наблюдается при незначительных нагрузках, отмечается задействованность компенсаторных механизмов в покое;
- ДН III степени - проявляется одышкой и цианозом в покое, гипоксемией.
Симптомы дыхательной недостаточности
Признаки ДН зависят от причин ее возникновения, типа и тяжести. Классическими признаками дыхательной недостаточности служат:
Гипоксемия клинически проявляется цианозом (синюшностью), степень которого выражает тяжесть дыхательной недостаточности и наблюдается при снижении парциального давления кислорода (РаО2) в артериальной крови ниже 60 мм рт. ст. Для гипоксемии характерны также нарушения гемодинамики, выражающиеся в тахикардии и умеренной артериальной гипотонии. При понижении РаО2 в артериальной крови до 55 мм рт. ст. наблюдаются нарушения памяти на происходящие события, а при снижении РаО2 до 30 мм рт. ст. пациент теряет сознание. Хроническая гипоксемия проявляется легочной гипертензией.
Проявлениями гиперкапнии служат тахикардия, нарушения сна (бессонница ночью и сонливость днем), тошнота, головные боли. Быстрое нарастание в артериальной крови парциального давления углекислоты (РаСО2) может привести к состоянию гиперкапнической комы, связанной с усилением мозгового кровотока, повышением внутричерепного давления и развитием отека головного мозга. Синдром слабости и утомления дыхательных мышц характеризуется увеличением частоты дыхания (ЧД) и активным вовлечением в процесс дыхания вспомогательной мускулатуры (мышц верхних дыхательных путей, мышц шеи, брюшных мышц).
- синдром слабости и утомления дыхательной мускулатуры
ЧД более 25 в мин. может служить начальным признаком утомления дыхательной мускулатуры. Урежение ЧД менее 12 в мин. может предвещать остановку дыхания. Крайним вариантом синдрома слабости и утомления дыхательной мускулатуры служит парадоксальное дыхание.
Одышка субъективно ощущается пациентами как нехватка воздуха при чрезмерных дыхательных усилиях. Одышка при дыхательной недостаточности может наблюдаться как при физическом напряжении, так и в спокойном состоянии. В поздних стадиях хронической дыхательной недостаточности с присоединением явлений сердечной недостаточности у пациентов могут появляться отеки.
Осложнения
Дыхательная недостаточность является неотложным, угрожающим для здоровья и жизни состоянием. При неоказании своевременного реанимационного пособия острая дыхательная недостаточность может привести к гибели пациента. Длительное течение и прогрессирование хронической дыхательной недостаточности приводит к развитию правожелудочковой сердечной недостаточности в результате дефицита снабжения сердечной мышцы кислородом и ее постоянных перегрузок. Альвеолярная гипоксия и неадекватная вентиляция легких при дыхательной недостаточности вызывает развитие легочной гипертензии. Гипертрофия правого желудочка и дальнейшее снижение его сократительной функции ведут к развитию легочного сердца, проявляющегося в застое кровообращения в сосудах большого круга.
Диагностика
На начальном диагностическом этапе тщательно собирается анамнез жизни и сопутствующих заболеваний с целью выявления возможных причин развития дыхательной недостаточности. При осмотре пациента обращается внимание на наличие цианоза кожных покровов, подсчитывается частота дыхательных движений, оценивается задействованность в дыхании вспомогательных групп мышц.
В дальнейшем проводятся функциональные пробы для исследования функции внешнего дыхания (спирометрия, пикфлоуметрия), позволяющая провести оценку вентиляционной способности легких. При этом измеряется жизненная емкость легких, минутный объем дыхания, скорость движения воздуха по различным отделам дыхательных путей при форсированном дыхании и т. д.
Обязательным диагностическим тестом при диагностике дыхательной недостаточности является лабораторный анализ газового состава крови, позволяющий определить степень насыщения артериальной крови кислородом и углекислым газом (PаО2 и PаСО2) и кислотно-щелочное состояние (КОС крови). При проведении рентгенографии легких выявляются поражения грудной клетки и паренхимы легких, сосудов, бронхов.
Лечение дыхательной недостаточности
Лечение пациентов с дыхательной недостаточностью предусматривает:
- восстановление и поддержание оптимальной для жизнеобеспечения вентиляции легких и оксигенации крови;
- лечение заболеваний, явившихся первопричиной развития дыхательной недостаточности (пневмонии, экссудативного плеврита, пневмоторакса, хронических воспалительных процессов в бронхах и легочной ткани и т. д.).
При выраженных признаках гипоксии в первую очередь проводится оксигенотерапия (кислородная терапия). Кислородные ингаляции подаются в концентрациях, обеспечивающих поддержание PаО2 = 55— 60 мм рт. ст., при тщательном мониторинге рН и PаСО2 крови, состояния пациента. При самостоятельном дыхании пациента кислород подается масочно или через носовой катетер, при коматозном состоянии проводится интубация и поддерживающая искусственная вентиляция легких.
Наряду с оксигнотерапией проводятся мероприятия, направленные на улучшение дренажной функции бронхов: назначаются антибактериальные препараты, бронхолитики, муколитики, массаж грудной клетки, ультразвуковые ингаляции, лечебная физкультура, проводится активная аспирация секрета бронхов через эндобронхоскоп. При дыхательной недостаточности, осложненной легочным сердцем, назначаются диуретики. Дальнейшее лечение дыхательной недостаточности направлено на устранение вызвавших ее причин.
Прогноз и профилактика
Дыхательная недостаточность является грозным осложнением многих заболеваний и нередко приводит к летальному исходу. При хронических обструктивных заболеваниях легких дыхательная недостаточность развивается у 30% пациентов.Прогностически неблагоприятно проявление дыхательной недостаточности у пациентов с прогрессирующими нейромышечными заболеваниями (БАС, миотония и др.). Без соответствующей терапии летальный исход может наступить в течение одного года.
При всех прочих патологиях, приводящих к развитию дыхательной недостаточности, прогноз разный, однако невозможно отрицать, что ДН является фактором, сокращающим продолжительность жизни пациентов. Предупреждение развития дыхательной недостаточности предусматривает исключение патогенетических и этиологических факторов риска.
1. Интенсивная терапия заболеваний, сопровождающихся острой дыхательной недостаточностью: методические рекомендации/ Прасмыцкий О.Т., Ржеутская Р.Е. - 2001.
3. Дыхательная недостаточность с преимущественным нарушением бронхо-легочных механизмов/ Чеснокова Н.П., Брилль Г.Е., Моррисон В.В., Полутова Н.В.// Научное обозрение. Медицинские науки. - 2017 - №2.
4. Формирование дыхательной недостаточности при хронических обструктивных заболеваниях легких, пути и возможности лечения больных: Автореферат диссертации/ Игнатьев В. А. - 1993.
Читайте также:
- Клиника и проявления бруцеллеза. Подострая форма бруцеллеза
- Классификация хронического среднего отита
- Применение эндоскопии при аневризмах сосудов головного мозга. Перспективы нейэроэндоскопии
- Омфалит у ребенка. Флегмона новорожденных
- Патогенез кессонной болезни внутреннего уха. Механизмы кессонного поражения внутреннего уха