Связь клиники хронического гастрита с синтезом кортикостероидов
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
Острые и хронические заболевания желудочно-кишечного тракта крайне негативно влияют на качество жизни человека. В первую очередь это расстройства воспалительного характера, проявляющиеся болью, нарушением пищеварения и дефицитом витаминов в организме. Гастрит и другие болезни желудка без лечения могут увеличивать риск злокачественного перерождения слизистой оболочки органа. Лечение необходимо проводить при появлении первых симптомов, поскольку переход патологии в хроническую форму ухудшает прогноз.
Основные сведения
В медицинской литературе гастритом называют группу воспалительных заболеваний желудка, приводящих к дистрофическим изменениям в слизистой оболочке органа. Самой распространенной причиной болезни является хеликобактерная инфекция, однако возможны и другие варианты этиологии. Хроническое воспаление органа может негативно влиять на функции пищеварительной системы пациента. Кроме того, постепенные изменения в слизистой оболочке желудка увеличивают риск формирования злокачественной опухоли. Из-за бессимптомного течения патологию не всегда удается диагностировать вовремя.
Гастрит считается самым распространенным заболеванием желудочно-кишечного тракта. Чаще всего воспаление желудка диагностируется у пожилых людей, однако в последнее время увеличивается процент детей и подростков, страдающих от такого недуга. У большинства пациентов выявляется хроническая форма болезни, не проявляющаяся специфической симптоматикой. Острая форма гастрита диагностируется лишь у 18% больных.
Прием (осмотр, консультация) врача-гастроэнтеролога
Прием (осмотр, консультация) врача гастроэнтеролога, ведущего специалиста


Острый гастрит
Острая форма воспаления желудка возникает через короткий промежуток времени после воздействия негативных факторов на слизистую оболочку органа. Выраженная симптоматика, включающая боль в животе и нарушение пищеварения, также возникает быстро.
- Фибринозный гастрит — воспаление слизистой оболочки, возникающее на фоне отравления кислотами или тяжелого инфекционного заболевания.
- Катаральный гастрит — воспаление, возникающее при неправильном питании. Проявляется поражением клеток слизистой оболочки и миграцией лейкоцитов в очаг воспаления.
- Некротический гастрит — тяжелая форма воспаления, возникающая при попадании различных химикатов в орган. Болезнь характеризуется разрушением слизистой оболочки и более глубоких тканей стенок желудка.
При своевременном лечении острая форма болезни характеризуется благоприятным прогнозом.
Хронический гастрит
Хроническая форма патологии может возникать самостоятельно или на фоне острого гастрита. Симптомы болезни не всегда выражены, поэтому воспаление может развиваться в течение многих лет. Наиболее распространенной причиной хронического гастрита является хеликобактерная инфекция.
Виды хронического гастрита:
- Аутоиммунный. Воспаление желудка возникает на фоне нарушения работы защитных систем организма.
- Рефлюксная форма, возникающая при постоянном забросе содержимого тонкой кишки в желудок.
- Бактериальная форма. Длительная инвазия Helicobacter pylori приводит к дистрофическим изменениям во внутренней оболочке органа.
Врачи выделяют и другие формы хронического гастрита, включая радиационный и эозинофильный. Для точного определения этиологии недуга необходимы результаты инструментальных и лабораторных обследований.
Причины возникновения
Гастрит является полиэтиологическим заболеванием. В 90% случаев воспаление желудка возникает на фоне инвазии Helicobacter pylori в слизистую органа. Деятельность бактерии приводит к постепенному разрушению защитной пленки желудка, в результате чего соляная кислота начинает повреждать эпителий и другие ткани. Бактерия обнаруживается в желудке практически каждого второго человека, однако не у всех людей носительство обуславливает поражение органа.
- Острая бактериальная инфекция, возникающая при проникновении кишечной палочки, стафилококка или стрептококка в орган.
- Другие виды инфекционных заболеваний, включая туберкулез и кандидоз.
- Рефлюксная болезнь желудочно-кишечного тракта, характеризующаяся забросом содержимого двенадцатиперстной кишки в желудок. Желчные кислоты и другие вещества могут повреждать стенки органа.
- Отравление кислотами, щелочами, тяжелыми металлами, солями и другими химикатами, повреждающими ткани желудочно-кишечного тракта.
- Воспалительные и аутоиммунные процессы в других отделах пищеварительной системы, включая хронический дуоденит и болезнь Крона.
- Неблагоприятное воздействие лекарственных веществ. Поражение слизистой оболочки желудка может возникать на фоне приема нестероидных противовоспалительных препаратов, гликозидов, кортикостероидов и некоторых антибиотиков.
- Вредные привычки. Алкоголь и вещества, содержащиеся в табачном дыме, раздражают слизистые оболочки органов.
- Аллергическая реакция, при которой организм атакует обкладочные клетки желудка.
Перечисленные выше факторы вызывают развитие заболевания в большинстве случаев.
Факторы риска
Помимо перечисленных выше причин формирования гастрита, стоит обратить внимание и на факторы риска болезни. Это состояния, связанные с образом жизни, наследственностью и индивидуальным анамнезом пациента.
Основные факторы риска:
- Неправильное питание. Злоупотребление жирной, острой или соленой пищей увеличивает риск развития гастрита. Кроме того, для желудочно-кишечного тракта вредны газированные напитки, сухарики, чипсы и другие виды фаст-фуда.
- Длительный стресс. Психологическое состояние может влиять на орган путем воздействия на секрецию желудочного сока. При хроническом стрессе в желудке постоянно выделяется кислота.
- Пожилой возраст. Патология чаще всего диагностируется у мужчин и женщин старше 60 лет.
- Заболевания, негативно влияющие на иммунную систему. В первую очередь, это ВИЧ-инфекция и врожденные иммунодефициты.
- Неблагоприятная наследственность. Предрасположенность к болезни может передаться пациенту от родителей.
Учет факторов риска позволяет проводить эффективные профилактические мероприятия.
Симптомы
Проявления болезни зависят от формы воспаления. Симптомы острого гастрита возникают внезапно на фоне воздействия негативных факторов на желудок. Пациенты жалуются на боль в верхней части живота, тошноту и рвоту. Болью также характеризуется хронический гастрит с повышением секреторной активности органа, поскольку при таком недуге образуется избыточное количество соляной кислоты. Воспаление со снижением секреторной активности желудка чаще всего проявляется стертой симптоматикой.
- боль в загрудинной и шейной области (изжога);
- постоянная отрыжка;
- ухудшение аппетита;
- частые позывы к дефекации;
- снижение работоспособности;
- бессонница;
- кровавая рвота;
- стул черного цвета (мелена);
- белый налет на языке;
- вздутие живота;
- ухудшение настроения.
При появлении любых вышеперечисленных симптомов необходимо записаться на прием к гастроэнтерологу.
Осложнения
Без лечения острый или хронический гастрит может вызывать разнообразные осложнения. Некоторые негативные последствия патологии могут угрожать жизни пациента.
Возможные осложнения гастрита:
- Язвенное поражение желудка и тонкой кишки.
- Желудочно-кишечные кровотечения. Симптомы такого осложнения включают бледность кожных покровов, слабость, потливость, головокружение и снижение кровяного давления.
- Перфорация стенки органа с риском возникновения обширного воспалительного процесса.
- Мегалобластная анемия, проявляющаяся слабостью, постоянной усталостью и головокружением.
- Злокачественное новообразование желудка.
Опасные негативные последствия острой формы воспаления могут возникать в течение нескольких суток.
Диагностика
В большинстве случаев обнаружение гастрита не вызывает затруднений. Для прохождения комплексного обследования необходимо записаться на прием к гастроэнтерологу. Врач расспросит пациента о жалобах и изучит анамнестические данные. Общий осмотр иногда позволяет обнаружить внешние проявления недуга. Диагноз ставится после анализа результатов инструментальных и лабораторных обследований. При возникновении острой боли в животе на фоне желудочно-кишечного расстройства врача можно вызвать на дом.
Используемые методы обследования:
- Эзофагогастродуоденоскопия — стандартный метод исследования при подозрении на гастрит или язву желудка. Врач просит пациента лечь на бок и широко открыть рот. Корень языка обрабатывается лидокаином, после чего в желудочно-кишечный тракт вводится гибкая трубка, оснащенная камерой и источником света. Во время обследования врач может изучать состояние слизистой оболочки желудка и кишечника, глядя на монитор. Это наиболее информативный вид диагностики.
- Биопсия слизистой оболочки желудка — забор небольшого количества клеток органа для последующего гистологического исследования и определения причины болезни. Безболезненная биопсия обычно проводится во время эзофагогастродуоденоскопии.
- Рентгенография органа. В желудок предварительно вводится контрастное вещество. Полученный снимок помогает обнаруживать косвенные признаки воспаления.
- Исследование кислотно-щелочного состояния содержимого желудка (рН-метрия). Это исследование помогает определить вид гастрита и оценить эффективность терапевтического лечения болезни.
- Дыхательный тест для выявления бактериальной формы гастрита. С помощью специального устройства оценивается концентрация углерода в выдыхаемом воздухе. Избыток этого вещества свидетельствует о хеликобактерной инфекции.
При необходимости врачу могут потребоваться дополнительные анализы, включая исследование крови и ультразвуковое обследование органов пищеварительной системы. Использование нескольких методов диагностики дает возможность специалисту назначить более эффективное и безопасное лечение.
Лечение
- Антибиотики, необходимые для устранения хеликобактерной инфекции. Возможно назначение одновременно нескольких антибиотиков вместе с ингибиторами протонной помпы и лекарствами на основе висмута. Другие виды желудочной инфекции устраняются противовоспалительными или противогрибковыми медикаментами.
- Протекторные препараты, защищающие слизистую оболочку желудка от неблагоприятных воздействий. Обволакивающие средства помогают предотвратить воздействие кислоты на стенки органа. Обычно врачи назначают пациентам антациды, нейтрализующие кислоту. Эти препараты нельзя применять на постоянной основе, поэтому курс обязательно ограничивается.
- Лекарства, влияющие на секреторную функцию органа. В первую очередь это ингибиторы протонной помпы и блокаторы Н2-гистаминорецепторов, требующиеся при избыточной кислотности желудочного сока. Эти лекарства нормализуют состояние органа в течение суток. Назначение добавок пепсина требуется при недостаточной секреторной активности желудка.
К дополнительным лекарствам, применяющимся при других формах гастрита, относят кортикостероиды, сорбенты и антидоты. При тяжелом состоянии пациенту может потребоваться инфузионная терапия и хирургическое лечение. Важно помнить, что основным методом профилактики недуга является здоровое питание.
Хронический гастрит - это воспаление слизистой оболочки желудка, возникающее под воздействием бактериальных, химических, термических и механических факторов. Следствием гастрита является нарушение процесса пищеварения (снижение аппетита, изжога, отрыжка, тошнота, чувство тяжести и тупая боль в области желудка после приема пищи), ухудшение общего состояния, быстрая утомляемость, чувство усталости. Заболевание диагностируется с помощью гастроскопии, исследования биоптата, лабораторных тестов. Лечение включает фармакотерапию, соблюдение диеты, физиопроцедуры.
МКБ-10





Общие сведения
Хронический гастрит (ХГ) - воспаление, носящее продолжительный, рецидивирующий характер. Результатом длительного течения воспалительного процесса становится дегенерация слизистой, патологические изменения ее структуры, атрофия клеточных элементов. Железы в подслизистой перестают функционировать и замещаются интерстициальной тканью. Если в начале заболевания снижение секреции и перистальтической активности желудка мало выражено, то на поздних стадиях хронического гастрита эти симптомы усиливаются.
В структуре заболеваний желудка хронический гастрит занимает около 80-90%. Самый частый вариант ХГ ассоциирован с хеликобактерной инфекцией (80%), на долю аутоиммунной формы приходится 10-15%, остальные этиологические варианты составляют 5%.

Причины

Современная теория развития самого распространенного хронического гастрита типа В (антральный бактериальный гастрит) указывает в качестве причины его возникновения бактерию Helicobacter pylori, населяющую желудок и двенадцатиперстную кишку человека. Хеликобактериями поражено более восьмидесяти процентов взрослых людей в мире. Инфицированность в развивающихся странах несколько выше, чем в развитых. Чаще всего эта форма гастрита встречается у жителей Латинской Америки и Азии. Заболеваемость хроническим гастритом данного типа не зависит от пола, риск развития увеличивается с возрастом. В клинической практике выделяют факторы риска развития хронического гастрита: внешние и внутренние.
Внешние факторы:
- нарушение характера питания (нерегулярные приемы пищи, недоброкачественная еда, недостаточное пережевывание, перекусы на ходу), вредные пищевые привычки (употребление большого количества острой, жареной, кислой, копченой пищи), употребление очень горячих или очень холодных продуктов;
- недостаточность жевательной функции (стоматологические заболевания, нехватка зубов, снижение подвижности височно-нижнечелюстного сустава);
- регулярное употребление алкогольных напитков (алкоголь способствует усиленной секреции желудочного сока, а высокая концентрация этанола непосредственно влияет на стенку желудка, вызывая раздражение слизистой);
- продолжительный стаж курения, особенно регулярное курение на голодный желудок, способствует сначала гиперацидозу, а позднее снижению секреции желез слизистой и ухудшению ее защитных свойств (помимо этого, никотин повышает тонус сосудов, спазмируя мелкие капилляры, что ухудшает кровообращение в тканях, в том числе и в стенке желудка);
- ятрогенный хронический гастрит вызывается продолжительным употреблением лекарственных средств, наиболее распространен гастрит, вызванный препаратами группы нестероидных противовоспалительных средств;
- профессиональный фактор (вредное производство): наиболее часто гастрит развивается при работе в условиях высокой запыленности, присутствия в воздухе взвеси вредных веществ.
Внутренние факторы:
- хронические воспаления полости рта, верхних дыхательных путей, легких;
- эндокринные нарушения (гипер- и гипотиреоз, сахарный диабет, расстройство синтеза кортикостероидов);
- нарушения обмена веществ (подагра, инсулинрезистентность, ферментативные недостаточности разного рода);
- нарушения дыхания и кровообращения, ведущие к тканевой гипоксии (легочная и сердечно-сосудистая недостаточность);
- недостаточность выделительной системы, ведущая к высокому содержанию в крови азотистых соединений - продуктов катаболизма (при снижении выведения этих веществ почками, они начинают выделяться через стенки желудочно-кишечного тракта, повреждая слизистую оболочку);
- хронические панкреатиты, гепатиты, цирроз печени и другие заболевания пищеварительных органов способствуют патологическим изменениям в работе желудочных желез, изменённая среда повреждает слизистую и ведет к хроническому воспалению, а нарушения перистальтики кишечника могут вызвать рефлюкс-гастрит (воспаление слизистой в районе привратника, вызванное обратным забросом желчи из двенадцатиперстной кишки);
- аутоиммунные состояния: нарушения иммунитета, характеризующиеся выработкой антител к собственным тканям организма (мишенями для аутоантител становятся париетальные клетки слизистой, которые отвечают за синтез соляной кислоты, желудочных мукопротеинов, а также гастропротективной составляющей желудочной слизи - фактора Касла).
Классификация
Хронические гастриты классифицируются с точки зрения:
- анатомического расположения зоны воспаления (антральный или фундальный гастрит);
- происхождения (бактериальный, аутоиммунный, эндогенный, ятрогенный, рефлюкс-гастрит);
- гистологической картины (поверхностный, атрофический, гиперпластический);
- состояния секреторной функции (гипацидный - пониженная секреция, гиперацидный - повышенная секретность, с нормальной секреторной функцией).
- хронический гастрит типа А - первичный аутоимунный гастрит дна желудка (фундальный);
- гастрит типа В - антральный гастрит бактериального происхождения;
- тип С - рефлюкс-гастрит.
Существуют также специфические хронические гастриты, такие как радиационный, аллергический, лимфоцитарный, гранулематозный. По стадии хронического процесса гастрит может быть в фазе ремиссии или воспаления.
Симптомы хронического гастрита

Самые распространенные симптомы гастрита - это чувство тяжести, давления в эпигастрии после приема пищи, тошнота, изжога, может быть тупая ноющая боль. Нередко отмечаются неприятный привкус во рту, расстройство аппетита. При исследовании - умеренная болезненность передней брюшной стенки в области проекции желудка.
На первых этапах секреторная функция желудка может сохраняться как в нормальных пределах, так и усиливаться или ослабляться. С течением заболевания секреция желез, как правило, снижается, кислотность желудочного сока уменьшается.
Гиперацидный хронический гастрит - это, обычно, поверхностное воспаление слизистой, без затрагивания желез и их атрофии. Характерен для лиц молодого возраста, чаще встречается у мужчин. При таком гастрите боль, нередко, выраженная, похожая на приступ язвенной болезни, часто больные жалуются на тяжесть в желудке после еды, изжогу и кислую отрыжку. Также отмечается повышенная выработка желудочного сока по ночам.
При гастрите аутоиммунной этиологии первоначально отмечают симптоматику макроцитарной анемии, связанной с недостаточностью витамина В12. В дальнейшем к гематологической симптоматике (слабость, тахикардия, шум в ушах, головокружение) присоединяются проявления со стороны желудочно-кишечного тракта (потеря аппетита, снижение веса, нарушения в работе кишечника, может отмечаться болезненность языка) и неврологические нарушения (слабость, потемнение в глазах, онемение в конечностях, лабильность психики).
Как правило, хронический гастрит со временем усугубляется язвенной болезнью (слизистая изъязвляется, возникает риск кровотечения, пенетрации стенки желудка). Также очаг хронического воспаления может озлокачествляться, и результатом может быть рак желудка, либо опухоль лимфоидной ткани.

Диагностика хронического гастрита включает в себя следующие этапы: сбор анамнеза и внешний осмотр, физикальное исследование, эндоскопическая диагностика (гастроскопия), лабораторные исследования крови и желудочного сока. При опросе уделяют внимание образу жизни пациента, пищевым привычкам, употреблению алкоголя и курению. Гастроэнтеролог выявляет жалобы, определяет характер динамики симптомов. При физикальном осмотре могут отмечаться бледность кожных покровов (особенно характерно для аутоиммунного гастрита с анемией), налет на языке, неприятный запах изо рта, при пальпации - болезненность брюшной стенки в эпигастрии.
- ФГДС. Эндоскопическая картина дает представление о локализации воспаления, его выраженности и глубине. Для уточнения диагноза и исключения малигнизации берут биопсию слизистой из различных отделов желудка. Определяют уровень кислотности желудочного сока (pH-метрия).
- Лабораторная диагностика. При исследовании крови можно отметить признаки анемии, что может служить признаком аутоиммунного гастрита. В таком случае кровь исследуют на наличие аутоантител. Также значимым в диагностике хронического гастрита является уровень гастрина, пепсиногена (соотношение пепсиногена I и пепсиногена II) в крови, содержание витамина В12 в сыворотке. Для установления инфицирования H.Pylori производят бактериологическое исследование, дыхательный тест, ПЦР-диагностику.
Лечение хронического гастрита

Лечение хронического гастрита включает в себя действия по нескольким направлениям: коррекцию образа жизни (избавление от вредных привычек, питание по режиму согласно диете), фармакологическая терапия, физиотерапия, фитотерапия, а также курсы санаторного лечения для закрепления ремиссии.
Больным, страдающим хроническим гастритом при повышенной кислотности рекомендована диета №1, а при гипоацидном гастрите - диета №2. Рекомендуется принимать пищу часто, понемногу, избегать в рационе раздражающих слизистую продуктов.
Лекарственные препараты для лечения гастрита.
- Препараты, снижающие секрецию соляной кислоты (блокаторы Н2-гистаминовых рецепторов, ингибиторы протонной помпы). К блокаторам гистаминовых рецепторов относятся препараты группы фамотидина. Максимально эффективно блокируют секрецию желудочных желез ингибиторы протонной помпы (омепразол и препараты его группы), которые также обязательно применяются при эрадикационных мерах по отношению к H.Pylori.
- Антацидные препараты связывают соляную кислоту и снижают активность пепсина. К таким препаратам относятся: алюминия фосфат, комбинированный препарат, в состав которого входят гидроксид алюминия, гидроксид магния, сорбитол.
- Препараты-гастропротекторы. К ним относятся препараты висмута, обладающие обволакивающим и вяжущим свойствами, а также - препарат гидроксида алюминияв сочетании с октасульфитом сахарозы, использующийся в терапии эрозивного гастрита и обладающий помимо основного гастропротективного свойства, способностью к адсорбции, антацидным эффектом и противоязвенным действием.
- Ферменты. Для регуляции пищеварения в терапии хронического гастрита используются ферментные препараты, для снятия спазмов и нормализации перистальтики - спазмолитические средства.
- Противомикробные ЛС. При инфицировании H.Pylori используются антибактериальные препараты для эрадикации: антибиотики широкого спектра, метронидазол, нитрофураны.
Физиотерапевтические методики уместны после стухания острых симптомов и в период ремиссии. К применяемым при хроническом гастрите методам относятся электрофорез, фонофорез, КВЧ, бальнеотерапия.
Лечение аутоиммунного гастрита
Свои особенности имеет терапия аутоиммунного гастрита. Поскольку при лечении этого вида хронического гастрита чаще всего стоит задача стимулировать, а не понижать секреторную деятельность слизистой, применяются вещества, повышающие кислотность желудочного сока: янтарная и лимонная кислота, витамин С и РР, сок подорожника. В диету включаются продукты, с богатым содержанием кислот (клюква, цитрусовые, кефир, квашеная капуста). Эти препараты и продукты, стимулирующие синтез соляной кислоты, назначают к употреблению натощак при пониженной секреции, но не при полной ахлоргидрии.
Для стимулирования процессов регенерации в слизистой желудка назначают средства для регуляции тканевого обмена (инозин, масло шиповника и облепихи, стероиды и анаболики). Так же, как и при хронических гастритах других типов, в терапии назначают ферментные препараты, гастропротекторы, для улучшения пищеварения применяют пробиотики (препараты и продукты, содержащие культуры лакто- и бифидобактерий). При аутоиммунном гастрите обязательно включают в терапию витамин В12, для лечения сопутствующей мегабластической анемии.
Прогноз
Больные хроническим гастритом должны дважды в год проходить профилактическое обследование, для своевременного проведения мер к лечению и улучшению качества жизни. Пациенты, имеющие высокий риск озлокачествления (аутоиммунный, атрофический гастриты, метаплазии и дисплазии слизистой), должны регулярно проходить эндоскопическое исследование.
Хронический гастрит при должном диспансерном наблюдении и лечении не ведет к значительному ухудшению качества жизни и сокращению ее срока. Менее благоприятный прогноз, если отмечена атрофия слизистой. Возможную опасность для жизни могут представлять осложнения хронического гастрита.
Перспектива течения аутоиммунного гастрита определяется степенью пернициозной анемии. При выраженной анемии прогноз неблагоприятен, и возникает риск для жизни. Также при этой форме гастрита часто развивается дисплазия слизистой и формируются карциноиды.
Профилактика
Первичная профилактика хронического гастрита - это способствующий общему здоровью образ жизни. Правильное регулярное питание, отказ от курения и злоупотребления алкоголем, аккуратное применение лекарственных средств группы НПВП. Меры вторичной профилактики - это эрадикация хеликобактерий и своевременная терапия для предотвращения развития осложнений.
Хронический атрофический гастрит (K29.4)
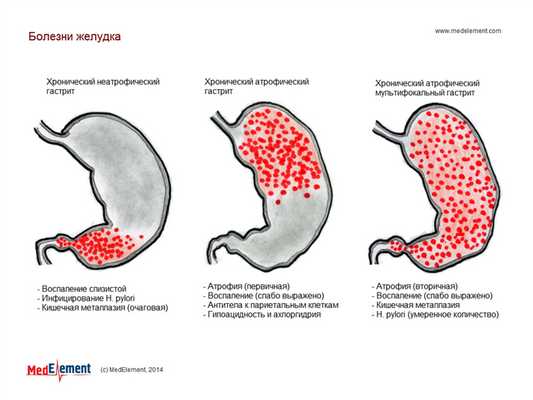
Хронический атрофический гастртит (ХАГ) является морфологическим, а не клиническим, диагнозом. Часто гистологические изменения не коррелируют с клиникой, а только визуально обнаруживаемая атрофия (истончение) слизистой не подтверждается при исследовании биоптатов.
Основные гистологические признаки ХАГ:
- атрофия желудочных желез;
- кишечная метаплазия Метаплазия - стойкое замещение дифференцированных клеток одного типа дифференцированными клетками другого типа при сохранении основной видовой принадлежности ткани.
желудочного эпителия;
- появление лимфоцитарных фолликулов в атрофированной слизистой;
- признаки воспаления могут присутствовать в большей или меньшей степени в зависимости от активности гастрита; инфильтрация Инфильтрация - проникновение в ткани и накопление в них несвойственных им клеточных элементов, жидкостей и (или) химических веществ.
различается по клеточному составу.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Единая классификация хронического атрофического гастрита отсутствует. Ниже приведены наиболее приемлемые для практической работы варианты классификации.
I. По локализации:
- антральный гастрит;
- гастрит (преимущественно или только) тела желудка;
- мультифокальный гастрит.
II. По морфологии.
Для морфологической оценки хронического гастрита российские авторы (Аруин Л.И., Капуллер Л.Л., Исаков В.А., 1998) предлагают использовать визуально-аналоговую шкалу. При ХПГ данная шкала позволяет оценить степень выраженности воспаления с помощью полуколичественных критериев.
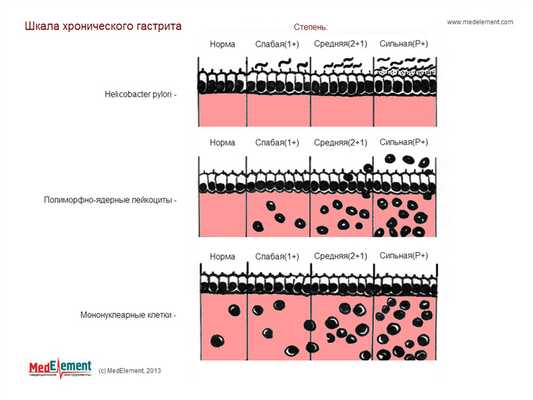
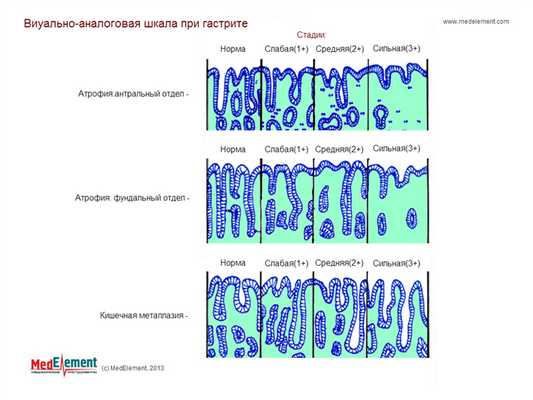
Визуальная аналоговая шкала морфологической оценки хронического гастрита
| Признак | Норма | Слабая | Умеренная | Выраженная |
| Обсеменение H.pylori | ||||
| Инфильтрация нейтрофилами | ||||
| Хроническое воспаление | ||||
| Атрофия привратника | ||||
| Атрофия тела желудка | ||||
| Кишечная метаплазия |
Примечание к таблице. В данной таблице отмечается наличие морфологических признаков согласно прилагаемому ниже изображению.
Хроническое воспаление, вызванное Н. pylori: в настоящее время считается, что при исследовании (объектив Х40) СОЖ содержит в норме не более 2-5 лимфоцитов, плазматических клеток и макрофагов в поле зрения или 2-3 мононуклеара в одном валике. Наличие 1-2 плазмоцитов в поле зрения уже свидетельствует о хроническом воспалении.
Не требуют полуколичественной оценки, но указываются следующие признаки: потеря муцина, наличие лимфатических узелков, фовеолярная гиперплазия, пилорическая метаплазия, панкреатическая метаплазия, гиперплазия эндокринных клеток.
В зависимости от степени распространенности дистрофически измененных клеток среди "нормальных" клеток поверхностного эпителия в поле зрения, а также от глубины проникновения воспалительной инфильтрации в толщину слизистой оболочки, среди поверхностных гастритов выделяют:
- слабо выраженный (первая стадия воспалительной активности);
- умеренно выраженный (вторая стадия воспалительной активности);
- сильно выраженный (третья стадия воспалительной активности).
При слабо, умеренно и сильно выраженном поверхностном гастрите дистрофически измененные клетки среди "нормальных" клеток поверхностного эпителия занимают разный процент в поле зрения слизистой оболочки. При этом воспалительная инфильтрация проникает в глубь собственной пластинки слизистой оболочки на уровне желудочковых ямок (слабо выраженная), на уровне верхних и средних отделов желез (умеренно выраженная) и до мышечной пластинки слизистой оболочки (сильно выраженная).
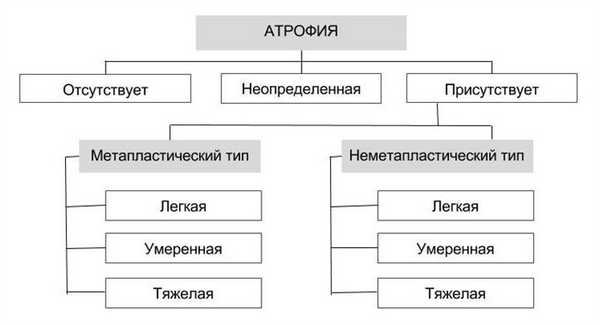
В классификации ХАГ по выраженности атрофии и ее виду выделены три категории изменений слизистой оболочки желудка (СОЖ).
1. Отсутствие атрофии. В антральном отделе расположены пилорические железы, а в слизистой оболочке тела желудка - главные железы с большим количеством главных и париетальных клеток . Среди клеток ямочного эпителия могут встречаться мелкие очаги кишечной метаплазии в виде единичных бокаловидных клеток - "частичная кишечная метаплазия".
3. Атрофия желудочных желез. Подразделяется на два главных типа:
3.1 Метапластический тип атрофии характеризуется утратой желудочных желез, свойственных данному отделу, с замещением их кишечными, а применительно к слизистой оболочке тела желудка - пилорическими железами.
3.2 Неметапластический тип атрофии: в слизистой оболочке сохраняются железы, характерные для соответствующего отдела желудка, но наблюдается уменьшение объема железистой ткани. Железы становятся редкими и неглубокими. Наблюдается фиброз и фибромускулярная пролиферация собственной пластинки слизистой оболочки.
В данной классификации сохранена полуколичественная оценка степени тяжести атрофии: слабая, умеренная и тяжелая.
При практическом использовании эта классификация показала очень высокий уровень согласованности в интерпретации гистологической картины (до 78%) между разными морфологами. По критериям данной классификации большинство патологоанатомов одинаково оценивали состояние СОЖ.
При слабой неметапластической атрофии в антральном отделе уменьшается количество и глубина пилорических желез, разделенных фиброзным матриксом, а при тяжелой - пилорические железы практически полностью замещены соединительной тканью.
Умеренная неметапластическая атрофия слизистой оболочки тела желудка сопровождается уменьшением количества главных желез, отмечается углубление желудочных ямок и разрастание соединительной ткани в собственной пластинке слизистой оболочки.
При тяжелой неметапластической атрофии слизистой оболочки тела желудка главные железы полностью отсутствуют.
При тяжелой метапластической атрофии в антральном отделе пилорические железы, а в слизистой оболочке тела желудка - главные железы полностью замещены железами кишечного типа.
Раздельная оценка атрофических изменений в антральном и фундальном отделах желудка имеет высокую клиническую значимость, однако затрудняет интегративное восприятие общего состояния СОЖ. Помимо этого, в категорию неопределенных атрофий попадает большое количество случаев с продолжающейся воспалительной реакцией, а также изолированная атрофия СОЖ без воспаления встречается очень редко.
IV. По степени и стадии хронического гастрита (ХГ).
В качестве аналога метода оценки хронического гастрита по степени и стадии используется принцип оценки степени выраженности воспалительных изменений и стадии фиброза при хронических гепатитах.
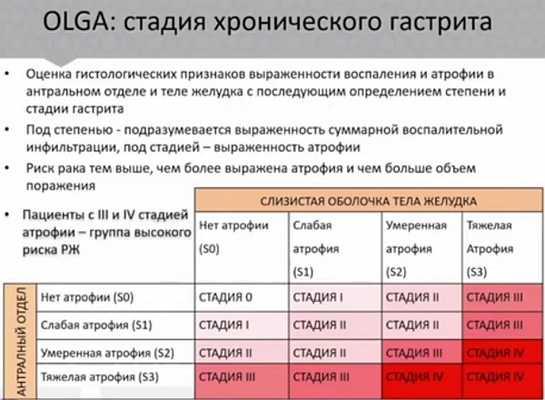
Под степенью ХГ понимают общую выраженность воспаления: полуколичественно суммарно оценивается лимфоплазмоцитарная и нейтрофильная инфильтрация в биоптатах слизистой оболочки из антрального отдела и тела желудка.
Оценка производится в баллах по визуально-аналоговой шкале (ВАШ):
- 0 - инфильтрация отсутствует;
- 1 - слабая;
- 2 - умеренная;
- 3 - выраженная.
Итоговый балл (G0-G3) представляет собой сумму баллов нейтрофильной и моноцитарной инфильтрации (теоретически от 0 до 6) и, будучи проставленным в таблице отдельно для антрального отдела и тела желудка, указывает на степень ХГ.
Степень 0 - означает отсутствие инфильтрации во всех биоптатах, степень IV - резко выраженную инфильтрацию во всех биоптатах.
А
Н
Т
Р
У
М
Поражение СОЖ протекает с её структурной перестройкой и нарушением секреторной (кислото- и пепсинообразующей), моторной и инкреторной (синтез гастроинтестинальных гормонов) функций желудка.
Воспаление слизистой желудка при гастрите
Эти два заболевания не противоречат друг другу и на практике почти всегда сочетаются у одного и того же больного.
Классификация хронических гастритов
Существует три основных классификации ХГ.
- гастрит типа А (аутоиммунный), характеризующийся и преимущественным поражением тела желудка;
- гастрит типа В, развивающийся в результате инфицирования СОЖ бактерией Helicobacter pylori (Нр) и бактериального воспаления преимущественно антрального отдела желудка;
- гастрит типа С (химико-токсический), который развивается в результате заброса желчи в желудок из двенадцатиперстной кишки, так называемого дуодено-гастрального рефлюкса (ДГР), или воздействия на СОЖ некоторых лекарственных средств, в первую очередь нестероидных противовоспалительных средств (НПВС).
Преимущественная локализация различных форм хронического гастрита (слева направо): антральный гастрит; гастрит тела желудка; мультифокальный гастрит (пангастрит)
Таблица 1. Сиднейская классификация гастритов
| Тип гастрита | Локализация поражения | Морфологические изменения | Этиологические факторы |
| Острый |
- реактивный;
- лимфоцитарный;
- эозинофильный;
- гипертрофический;
- гранулематозный;
- другие.
Пангастрит (гастрит антрального отдела и тела желудка)
Атрофия желудочных желез
- аутоиммунные;
- алкогольный;
- постгастроре-зекционный;
- обусловленный приёмом НПВС;
- обусловленный химическими агентами.
- эриматозный/экссудативный гастрит (поверхностный гастрит);
- плоские эрозии;
- приподнятые эрозии;
- геморрагический гастрит;
- гиперпластический гастрит;
- гастрит, сопровождающийся ДГР (рефлюкс-гастрит).
В 1996 г. была предложена Хьюстонская классификация ХГ, являющаяся модификацией Сиднейской системы (табл. 2).
Таблица 2. Хьюстонская классификация хронических гастритов
| Тип гастрита | Этиологические факторы | Синонимы (прежние классификации) |
| Неатрофический | Helicobacter pylori |
Рабочая классификация хронических гастритов
- Неатрофический (поверхностный) гастрит.
- Атрофический гастрит (аутоиммунный атрофический и мультифокальный атрофический).
- Особые формы гастритов (реактивный, радиационный, лимфоцитарный, гранулематозный, эозинофильный, гигантский гипертрофический и др.).
- Антральный отдел желудка.
- Тело желудка.
- Пангастрит.
- Инфекционные факторы (Нр, другие бактерии, кроме Нр, грибы, паразиты).
- Неинфекционные факторы (аутоиммунные, алкогольный, постгастро-резекционный, воздействие желчи вследствие дуодено-гастральных рефлюксов, воздействие нестероидных противовоспалительных препаратов, воздействие химических агентов, воздействие радиации, нарушение питания, пищевая аллергия и др.).
- Неизвестные факторы.
- Поверхностный (эриматозный/экссудативный) гастрит.
- Эрозии.
- Атрофии.
- Метаплазия эпителия.
- Геморрагии.
- Гиперплазия слизистой.
- Наличие ДГР и др.
- Степень воспаления.
- Активность воспаления.
- Наличие атрофии желудочных желез.
- Наличие и тип кишечной метаплазии.
- Степень обсеменения слизистой Нр.
- Нормальная секреция.
- Повышенная секреция.
- Секреторная недостаточность (умеренная или выраженная).
- Фаза обострения.
- Фаза ремиссии.
- Кровотечения.
- Малигнизация.
Не удивляйтесь поэтому, что в диагнозе, который Вам установит врач, кроме слова гастрит будет ещё много терминов, уточняющих, а какой именно у Вас гастрит.
Материалы для пациентов
- .
- «Советы врачей» в разделе сайта «Пациентам»
- «Популярная гастроэнтерология» в разделе «Литература»
- «Популярная гастроэнтерология» в разделе «Видео»
Материалы для профессионалов здравоохранения, касающиеся хронического гастрита
Статьи, брошюры, руководства для врачей
Видео для врачей и студентов медицинских институтов
Осложнения после прекращения приема антикоагулянтов и глюкокортикоидов

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 10.08.2021
- Reading time: 4 минут чтения
Антикоагулянты, как и глюкокортикоиды активно применяются в медицине для лечения довольно сложных патологических состояний. К сожалению, и те и другие препараты дают побочные эффекты и при лечении, и при прекращении их приема.
Зачем выписывают антикоагулянты и аспирин
Главная задача антикоагулянтов — угнетение активности коагуляционного гемостаза для предотвращения образования тромбов. Антикоагулянты прямого действия, например, гепарин, снижают активность тромбина в крови, а непрямого действия, например, варфарин, препятствуют образованию протромбина в печени.
Похожий результат дает и ацетилсалициловая кислота, но это лекарство относится к другой группе препаратов, так как действует на свойства крови за счет блокирования циклооксигеназы тромбоцитов и обладает широким спектром других эффектов, например, обезболивает и снимает температуру.
Аспирин в дозе 75-100 мг / день показан для первичной профилактики заболеваний сосудов и сердца людям, старше 50 лет. Принимать лекарства может длиться до 10 лет.

Таблетка аспирина
Последствия отказа от ацетилсалициловой кислоты
Ацетилсалициловая кислота (ААС) необратимо подавляет выработку циклооксигеназы-1 (ЦОГ-1) в тромбоцитах. Это значит, что под воздействием аспирина тромбоциты больше никогда не смогут синтезировать этот фермент. ЦОГ-1 сможет производиться только новыми тромбоцитами, вырабатываемыми костным мозгом.
После однократного введения 75-300 мг аспирина возвращение полной активности COГ-1 во всех тромбоцитах занимает примерно 10 дней. На практике обычно наблюдается гораздо более быстрая нормализация функции тромбоцитов, измеряемая активностью ЦОГ-1 после прекращения приема ASA.
Это означает, что после 100% ингибирования (подавления) фермента, его активность увеличивается ежедневно на 10%, т.е. уже через 2 дня мы имеем активность около 20%. Когда активность циклооксигеназы-1 превышает 20%, тромбоциты восстанавливают свою агрегационную эффективность, то есть можно сказать, что антитромбоцитарного действия уже нет. Следовательно, разовый прием препарата неэффективен.
Помимо участия тромбоцитов в процессе свертывания крови, стоит отметить, что они могут инициировать образование атеросклеротически-тромботических бляшек. Роль тромбоцитов в формировании атеросклероза доказана и связана с активацией лейкоцитов. Поэтому эти элементы важны как при гемостазе, так и при воспалении. Известен «феномен возврата тромбоцитов», связанный с перепроизводством тромбоксана и нарушением фибринолиза.
Полезный антитромбоцитарный эффект АСК возникает при определенных дозах, тормозящих синтез тромбоксана А2. Введение ацетиллсалициловой кислоты в более высоких дозах ингибирует образование сосудорасширяющего простациклина.
«Эффект возврата» более выражен при приеме низких доз АСК, поскольку увеличивается выработка тромбоксана и снижается уровень простациклин. Прекращение приема аспирина может увеличить риск тромбоэмболических осложнений по сравнению с относительно низким риском развития кровотечения, если лечение АСК продолжается.
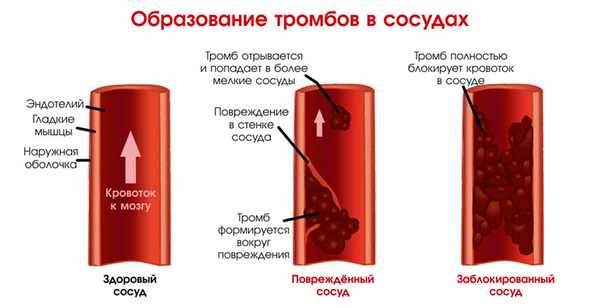
Как образуются тромбы
Последствия отказа от антитромботической терапии
Многие пациенты получают двойную антитромботическую терапию (аспирин и ингибитор P2Y12) после острых коронарных событий, что снижает риск тромбоэмболических осложнений, но связано с повышенным риском кровотечений, особенно в периоперационном периоде и в случае продления двойной терапии сверх рекомендуемого периода лечения.
Ингибиторы рецепторов P2Y12 подавляют АДФ-зависимую активацию тромбоцитов, но есть также исследования, предполагающие, что клопидогрель может ухудшать активацию тромбоцитов, связанную с арахидоновой кислотой, демонстрируя синергетические эффекты с АСК.
АДФ путем влияния фосфорилирования белка приводит к увеличению кальция в цитозоле, ингибирует образование цАМФ (циклический аденозинмоноф) и повышает концентрацию тромбоксана А2 в тромбоцитах. Выявлено, что противовоспалительные эффекты клопидогреля снижают экспрессию лиганда CD40 и CD62 P-селектина, которые присутствуют на активированных мембранах тромбоцитов.
После прекращения лечения клопидогрелем у многих пациентов отмечается чрезмерная активация тромбоцитов (в зависимости от фактора Виллебранда и т. д.) и увеличение маркеров воспаления, а также снижение ответа на АСК.
Некоторые ученые утверждали, что при прекращении приема клопидогреля «эффект возврата» особенно выражен в течение первых 90 дней и связан с потерей синергетического эффекта при АСК. Однако анализ более поздних исследований показал, что у стабильных пациентов после прекращения лечения клопидогрелем риска гиперреактивности тромбоцитов нет.
Рекомендации по прекращению приема антикоагулянтов
В клинической практике доступны более новые, более мощные ингибиторы рецепторов P2Y12: тикагрелор (обратимый) и прасугрел (необратимый), которые предпочтительнее клопидогреля, например, из-за более быстрого начала действия. Из-за необратимого действия прасугрела, возвращение активности тромбоцитов после прекращения действия происходит позже, чем после прекращения приема тикагрелора.
Применение обратимых ингибиторов связано с более быстрым возвращением гемостаза, что немаловажно в случае, например, срочной операции или внезапного кровотечения. Кроме этого, на сегодняшний день нет убедительных доказательств того, что прекращение терапии тикагрелором или прасугрелем в соответствии с руководящими принципами вызывает «эффект возврата». С другой стороны, повышенный риск сердечно-сосудистых событий в первую очередь связан с пациентами, которые преждевременно завершили терапию ингибиторами рецепторов P2Y12.
В руководящих принципах рекомендуется прекратить прием клопидогреля или тикагрелора за 5 дней до запланированного лечения, хотя эти два препарата различаются по фармакокинетике и фармакодинамике.
Зачем выписывают глюкокортикоиды
Глюкокортикоиды (ГКС) — это гормоны, вырабатываемые в естественных условиях корой надпочечников. Препараты ГКС служат важной частью фармакотерапии многих воспалительных, аллергических и иммунологических заболеваний. Вот лишь некоторые возможные эффекты глюкокортикоидов:
- снижают уровень лимфоцитов, эозинофилов, моноцитов, базофилов в крови, усиливая образование нейтрофилов;
- оказывают противошоковое действие, включая облегчение боли;
- повышают уровень глюкозы, понижают чувствительность к инсулину;
- ускоряют катаболизм белков;
- повышают ассимиляцию жиров в тканях;
- способствуют задержке Na, Cl, воды и выведению K и Ca;
- тормозят воспалительные процессы и т. д.
Такие лекарства могут назначаться на длительный период, но их постоянное применение чревато риском развития серьезных побочных эффектов. Например, может начаться остеопороз, развиться язвы слизистых ЖКТ, гипергликемия, ожирение, катаракта и др.
Последствия отказа от глюкокортикоидов
Незамещение глюкокортикоидов связано с гипоталамико-гипофизарно-надпочечниковым (HPA) ингибированием (подавлением). Экзогенные ГКС ингибируют кортикотропин-рилизинг-гормон (CRH) и кортикотропин (адренокортикотропный гормон, АКТГ) на основе отрицательной обратной связи.
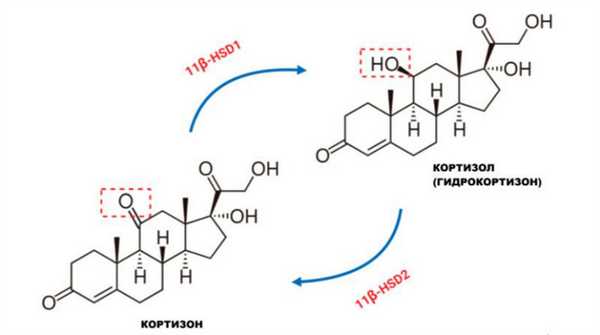
Глюкокортикоиды
АКТГ отвечает за секрецию кортизола и оказывает трофическое действие на надпочечники. Угнетение секреции АКТГ приводит к гипоплазии или даже атрофии надпочечников, что в случае внезапной отмены ГКС может спровоцировать острую надпочечниковую недостаточность.
Резкое прекращение приема ГКС может также закончиться обострением симптомов основного заболевания и появлением неспецифических симптомов отмены — анорексии, слабости, тошноты, рвоты, болей в животе, мышечно-суставной боли, лихорадки, низкого кровяного давления.
В механизме формирования этих симптомов постулируется снижение центральной трансмиссии норадреналина и дофаминергических веществ, повышение концентрации цитокинов, простагландинов, возопрессина.
Системный прием ГКС в однократной утренней дозе или иногда через день снижает риск атрофии надпочечников, но не устраняет ее полностью. Такая побочная реакция может возникать при приеме некоторых ГКС (особенно преднизолона, бетаметазона или гидрокортизона), поэтому при гастроэнтерологических условиях по определенным показаниям предпочтителен будесонид.
Считается, что длительное применение ГКС в высоких дозах связано с более высоким риском ингибирования оси HPA, но возвращение ее функции показывает большие различия. Изменения реактивности оси HPA у отдельных пациентов могут быть связаны с однонуклеотидными полиморфизмами (SFP), возникающими в минерало- или глюкокортикоидных рецепторах.
У большинства пациентов после прекращения приема длительно применяемых экзогенных ГКС функция оси HPA нормализуется в течение нескольких недель. У некоторых людей повышение АКТГ наблюдается позже (в течение 2-5 месяцев), а полная нормализация уровня кортизола происходит через 6-24 месяца, что связано с более медленным восстановлением кортикальной ткани надпочечников.
Рекомендации по прекращению приема глюкокортикоидов
Считается, что краткосрочное лечение ГКС обычно не приводит к подавлению оси HPA (гипоталамус-гипофиз-надпочечники) и постепенное снижение дозы ГКС в этом случае не является необходимым, если только оно не вызывает внезапного обострения симптомов заболевания. Однако исследования показывают, что у некоторых больных даже несколько дней лечения препаратами ГКС приводят к гистологическим изменениям в коре надпочечников (снижение массы и нарушение функции) и могут привести к индуцированному синдрому отлучения надпочечников ГКС.

Медикаментозная терапия глюкокортикоидами
С целью снижения риска острой надпочечниковой недостаточности — опасного для жизни состояния, связанного с внезапным прекращением приема ГКС, рекомендуется постепенно снижать дозы этих препаратов. Существует много режимов отлучения от ГКС в зависимости от фармакокинетических и фармакодинамических свойств, типа, дозы, силы, продолжительности действия, степени связывания белка или метаболизма ГКС. Пациенты, получавшие препарат длительного действия, на первой стадии могут заменить препарат на лекарство с более короткой продолжительностью действия, а затем постепенно снижать дозу.
В случаях сомнений выполняют тест на стимуляцию АКТГ и кортизола с использованием кортиколиберина или синтетического кортикотропина. Отсутствие или незначительное повышение уровня кортизола свидетельствует о недостаточной функции коры надпочечников. Но важно знать, что теста, позволяющего на 100% предсказать риск надпочечниковой недостаточности у пациентов, получавших ГКС, не существует.
Читайте также:

