Связи между лабиринтом и глазом. Кукольный феномен
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Тактильные галлюцинации - явление, по сравнению со слуховыми и зрительными галлюцинациями, достаточно редкое. Что такое тактильные галлюцинации? Их можно охарактеризовать как ощущения физического контакта с неким кажущимся объектом - обычно это мнимые прикосновения или ощущения движений под кожей или во внутренних органах.
Симптомы тактильных галлюцинаций
Галлюцинации возникают в сознании обычно неожиданно и бесконтрольно. Как правило, человек склонен доверять своим органам чувств, поэтому тактильные галлюцинации принимаются как нечто реальное, происходящее само по себе.
Обычно тактильные галлюцинации вызывают дискомфорт, неприятные и тревожные ощущения, и только в редких случаях они сопряжены с приятными переживаниями. Тактильные галлюцинации проявляются в весьма разнообразных формах. Здесь мы можем рассмотреть наиболее распространенные из них.
Ощущения под кожей
Часто тактильные галлюцинации проявляются как непривычные ощущения движения под кожей. Значительная часть людей, испытавших подобные галлюцинации, описывали их как ощущение, что под кожей кто-то ползает.
Так, у больных может возникать чувство шевеления, ощущение ползания под кожей насекомых - жуков, вшей, личинок. Другие сообщают об ощущении под кожей червей, которые непрерывно двигаются в разных направлениях. Если тактильные галлюцинации интерпретируются человеком как присутствие на его теле или внутри него живых организмов, то речь идет о развитии у пациента бреда наружной или внутренней зоопатии. Человек, переживший это состояние, так описывает свой опыт:
Внезапно появилось ощущение, как будто кто-то ползает под кожей. Я точно чувствовал шевеление, какое-то движение. Под кожей были насекомые, может, черви.
Галлюцинации, связанные с ощущением под кожей червей или насекомых, ползающих, кусающих или жалящих кожу, обычно возникают у людей, злоупотребляющих кокаином. Такие галлюцинации сопровождаются дерматозойным бредом.
Иногда галлюцинации проявляются как чувство жжения под кожей, ощущение зуда. Они могут быть не связаны с мнимым присутствием паразитов, тем не менее, вызывать не меньший дискомфорт и тревогу. Подобные неприятные ощущения под кожей могут и не являться галлюцинацией, но проверить это возможно только путем внимательной диагностики.
В редких случаях тактильные галлюцинации проявляются и вовсе как мнимое исчезновение кожных покровов - человек испытывает ощущение, как будто сняли кожу.
Ощущения прикосновения к коже
Порой люди чувствуют, что кто-то коснулся их сзади, и, обернувшись, обнаруживают, что вокруг никого нет. Тактильные галлюцинации могут быть ощущением прикосновения к телу, волосам, ощущением чужого дыхания близко к коже, ощущения, как будто по ноге или руке кто-то ползет.
Если такие галлюцинации могут вызывать предчувствие угрозы, то гаптические галлюцинации мгновенно повергают человека в страх. Это ощущения, будто кто-то кусает, щипает или хватает вас за части тела. Обычно они возникают резко и столь же внезапно исчезают. Пациент с гаптическими галлюцинациями так говорит о своем состоянии:
Я был в комнате один. Внезапно я испытал ощущение, что кто-то щипает мою ногу. Я был страшно напуган, ведь во всей квартире никого кроме меня не было. Это не было чувством, будто щипает меня какое-то насекомое или животное - я ощущал прикосновение руки человека.
Ощущения прикосновений к коже могут описываться как касание чем-то горячим, обжигающим или, наоборот, слишком холодным. Такие галлюцинации называются температурными, или термическими. Так, больные могут сообщать, например, о постоянном ощущении холодных ног и чувстве, будто ноги обволакивает снег. Иногда такие галлюцинации заставляют чувствовать противоположное - например, ощущение, как будто горит нога или ощущение, как будто на коже ожог.
Иногда человек может испытывать мнимое ощущение стекания по телу воды или другой жидкости, проступания на коже капель, ощущение мокрого под кожей. В каких-то случаях это кажущееся прикосновение чего-то мокрого к телу, в других - ощущение льющейся прямо на больного жидкости, которая может сопровождаться видениями морского прибоя, ливня и т.п. Такое явление связано с гигрическими галлюцинациями.
Ощущения, что внутри что-то шевелится
Висцеральными называют галлюцинации, во время которых контакт с мнимым объектом происходит не поверхностью тела, а во внутренних органах. Возникает неприятные ощущение шевеления внутри, будто в животе что-то вращается, органы смещаются, кожа растягивается и т. д.
Тактильные галлюцинации могут проявляться как ощущение инородного тела внутри организма. В разных случаях больной может ощущать внутри собственного тела присутствие насекомых, паразитов, или даже мифических сущностей. Зачастую висцеральные галлюцинации идут рука об руку с бредом одержимости.
Разновидностью тактильных галлюцинаций, связанных с ощущениями во внутренних органах, являются галлюцинации трансформации. При таких галлюцинациях больные ощущают изменения своих органов: их сжатие, увеличение, перемещение в другое место, искажение или просто исчезновение. Вот пример рассказа пациента с шизофренией, описывающего пережитые галлюцинации трансформации:
Бог раскрыл мне череп, высушил мозги. Их теперь у меня нет, остались только мысли. засорились легкие. Слипся кишечник. Расплавился мозг. Сморщился желудок. Сердце перевернулось и бьется в желудке. Печень двигается.
О чем говорят тактильные галлюцинации?
Мнимые тактильные ощущения встречаются при целом ряде неврологических заболеваний - деменции с тельцами Леви, болезни Паркинсона, Альцгеймера. Иногда их можно наблюдать при алкогольном делирии, или белой горячке, а также злоупотреблении кокаином.
Тактильные галлюцинации могут наблюдаться и при шизофрении. Разные исследования показывают, что с подобными галлюцинациями сталкивались от 13 до 27 % пациентов с этим диагнозом. Вместе с тем, при шизофрении тактильные галлюцинации обычно сопровождаются другими, например, зрительными и обонятельными. Однако в большинстве случаев такие галлюцинации являются признаком не шизофрении, а соматического или неврологического заболевания.
Что делать, если у вас или ваших близких тактильные галлюцинации?
Любые галлюцинации обычно возникают неожиданно и могут сопровождаться чувством сильного страха как у самого больного, так и у окружающих его людей. В таком состоянии человек способен решиться на резкие, необдуманные или даже опасные действия, например, прыгнуть с моста в воду, чтобы потушить пожар на коже, или нанести себе глубокие порезы, чтобы избавиться от подкожных червей.
Ни в коем случае не стоит игнорировать возникшие галлюцинации. Их корень может крыться в серьезных проблемах со здоровьем, требующих незамедлительной диагностики у специалиста и соответствующего лечения.
Глава 7. Нарушения сознания (сомноленция, ступор и кома)
Нарушения сознания часто встречаются в медицинской практике. При их оценке следует определить, есть ли изменение уровня сознания (оглушенность, сопор, кома) и (или) содержания сознания (спутанность сознания, персеверация, галлюцинации). Спутанность сознания означает потерю ясности мышления и невнимательность: сопор - это состояние, когда нужно применить сильные раздражители, чтобы получить ответ; кома - это состояние невосприимчивости к внешним раздражителям. Эти состояния весьма серьезны, поэтому необходимо выяснить их причины.
Подход к больному
1. Поддержание жизненных функций.
2. Введение глюкозы, тиамина или налоксона (антагонист морфина), если этиология неясна.
3. Изучение анамнеза, физикальное, лабораторное, рентгенологическое обследование для выяснения причины болезни.
4. Адекватное лекарственное или хирургическое лечение.
Анамнез
Больного следует пробудить, если это возможно, и опросить о применении инсулина, наркотиков, антикоагулянтов, других препаратов, отпускаемых по рецепту суицидной попытке, недавней травме, головной боли, эпилепсии, состоянии здоровья, предшествовавшем заболеванию. Должны быть опрошены свидетели и члень семьи, нередко по телефону. Внезапная головная боль с последующей потерей созна ния подозрительна на внутричерепное кровоизлияние; головокружение, тошнота дишюпия, атаксия, одностороннее нарушение чувствительности - на базилярнук недостаточность; боль в груди, тахикардия и слабость - на сердечно-сосудистук патологию.
Немедленная оценка ситуации
Надо проанализировать состояние больного и провести соответствующие лечеб ные мероприятия. Исследуют кровь на сахар, Na, К, Са, остаточный азот, мочеви ну, алкоголь, активность АлАТ; токсины. Лихорадка, особенно с кожной сыпью, по Дозрительна на менингит. Лихорадка на фоне чистой кожи развивается при тепло вом шоке или интоксикации антихолинергическими препаратами. При гипотермш следует думать о микседеме, интоксикации, сепсисе, радиоактивном облучении гипогликемии. Высокое АД сопутствует внутричерепной гипертензии и гипертен зивной энцефалопатии.
Оценка неврологического статуса
Необходимо определить максимальные функциональные возможности больного и симптоматику, что позволит установить детализированный диагноз. Хотя нарушение сознания может сопровождать одностороннее поражение головного мозга, в целом наличие сопора и комы подразумевает двустороннее поражение коры головного мозга или дисфункцию покрышки среднего мозга (ретикулярная активирующая система).
Реакции больного на раздражение. Проводят стимуляцию раздражителями разной силы, чтобы оценить степень реакций, а также асимметрию сенсомоторных функций. Моторный ответ больного может быть осознанным и рефлекторным. Спонтанное сгибание верхних конечностей в локтевых суставах с вытягиванием нижних конечностей вызывается декортикацией и сопровождает серьезное поражение в противоположном полушарии выше среднего мозга. Разгибание в локтевых суставах, запястьях и нижних конечностях вызывается децеребрацией и предполагает поражение промежуточного или среднего мозга. Рефлексы, связанные с позой тела, могут сохраняться при глубокой энцефалопатии.
Зрачки. Наличие у больного в коме круглых, симметричных, реагирующих на свет зрачков позволяет исключить поражение среднего мозга и предположить в качестве причины комы нарушение обмена. Точечные зрачки встречаются при передозировке наркотиков, за исключением меперидина, суживающего зрачки до средних размеров. Зрачки небольшого диаметра отмечаются также при гидроцефалии или поражении таламуса и моста. Повреждение среднего мозга или сдавление III черепного нерва (при транстенториальном вклинении) вызывает одностороннее расширение зрачка, он становится овальным, слабо реагирует на свет. Двустороннее расширение зрачков с потерей реакции на свет указывает на серьезное двустороннее поражение среднего мозга, передозировку антихолинергических препаратов или травму органа зрения.
Движения глазных яблок. Произвольные и рефлекторные движения глазных яблок исследуют, чтобы выявить ограничение объема их движений, непроизвольные движения и нарушения положения глазных осей. Приведенное положение глаза в покое в сочетании с неспособностью повернуть глаз кнаружи указывает на поражение отводящего нерва (IV нерв), что типично для повышения внутричерепного давления или поражения моста.
Глаз с расширенным, не реагирующим на свет зрачком часто в покое отведен кнаружи и не может быть приведен из-за дисфункции глазодвигательного нерва (III нерв) при транстенториальном вклинении. Расхождение осей глазных яблок по вертикали или косоглазие возникают при поражении мозжечка или моста. Феномен «кукольных глаз» (окулоцефалический рефлекс) и холодовая стимуляция вестибулярного аппарата (окуловестибулярный рефлекс) позволяют установить диагноз поражения черепных нервов у больных, неспособных произвольно осуществлять движения глазными яблоками. Окулоцефалический рефлекс проверяют при наблюдении за движением глаз в ответ на пассивный поворот головы в сторону (выраженная травма тканей шеи служит противопоказанием к этому тесту). Свободное движение глаз больного при феномене «кукольных глаз» отмечается при двустороннем поражении полушарий головного мозга. У больного в коме с неповрежденным стволом головного мозга подъем головы на 60° от горизонтального уровня и введение в наружный слуховой ход ледяной воды вызывают тоническую девиацию взгляда в сторону раздражения. У больных, находящихся в сознании, эта проба вызывает нистагм, головокружение и рвоту.
Дыхание. Оценка типа дыхания может помочь в определении уровня поражения мозга. Дыхание Чейна - Стокса (периодическое) отмечается при двустороннем поражении полушарий головного мозга и типично для метаболических энцефалопатии. Типы дыхания, включающие затруднение дыхательного движения и апноэ, свидетельствуют о поражении нижних участков ствола головного мозга; таким больным обычно требуются интубация трахеи и вспомогательная вентиляция легких.
Прочее. Сенсомоторную функциональную активность больного в коме можно оценить по его рефлекторной реакции на раздражители; следует тщательно оценить минимальную рефлекторную асимметрию, что свидетельствует об очаговом поражении. Если это возможно, у больного с нарушением сознания следует оценить походку. Атаксия больного в сопоре может служить важным диагностическим признаком плюс-ткани в мозжечке.
Рентгенологическое обследование
Патологические факторы, повышающие внутричерепное давление, обычно влекут за собой и нарушение сознания. КТ- или МРТ-исследование головного мозга у больного в коме часто выявляют патологические изменения, но не информативны при метаболической энцефалопатии, менингите, распространенной аноксии или передозировке лекарств, на начальном этапе ишемического инсульта, энцефалита. Отсрочка с началом лечения таких больных в ожидании КТ и МРТ может быть опасна. Состояние больных с нарушенным сознанием в результате повышения внутричерепного давления может быстро ухудшиться; в этом случае показана срочная КТ для подтверждения наличия плюс-ткани и обоснования хирургического вмешательства. КТ нормальна у некоторых больных с субарахноидальным кровоизлиянием, в этом случае диагноз базируется на клинической картине с обнаружением эритроцитов в спинномозговой жидкости (СМЖ). Церебральная или МР-ангиография часто необходимы для выявления недостаточности кровотока в базилярной артерии как причины развития комы у больных с симптомами поражения ствола головного мозга.
Смерть мозга
Наступает в результате полного прекращения функций мозга и кровообращения в нем при сохраняющейся деятельности сердечно-сосудистой системы (при проведении вспомогательной вентиляции легких). На ЭЭГ регистрируется изоэлектри-ческая линия, нет реакции на внешние раздражители, рефлексы ствола головногс Мозга отсутствуют. Следует иметь в виду, что такое состояние может быть спровоцировано передозировкой лекарств и гипотермией. Диагноз смерти мозга ставят если ситуация не меняется в течение определенного заранее периода (6-24 ч). Для подтверждения апноэ требуется установить, что Рсо2 достаточно для стимулирования дыхания.
Окулоцефалический рефлекс (феномен головы и глаз куклы)
Рефлекс вызывают, быстро поворачивая и кратковременно удерживая голову больного то вправо, то влево, а также разгибая и сгибая шею (рис.
2-2). При этом глаза отклоняются в противоположном направлении (например, при повороте головы влево глаза отклоняются вправо). Исследовать этот рефлекс можно только при отсутствии травмы шейного отдела позвоночника. У пострадавших с тяжелой ЧМТ голову можно поворачивать только в горизонтальной плоскости. Нормальный окулоцефалический рефлекс отражает сохранность лабиринтов, проприорецепторов шеи, вестибулярных ядер и их связей с ядрами глазодвигательных нервов, медиальным продольным пучком. Если при поворотах головы глазные яблоки остаются в прежнем положении, то повреждение локализуется на уровне ядер отводящих нервов, вестибулярных ядер и их связей. Если при поворотах
головы сохранено отведение глаза, но нарушено приведение, то очаг поражения расположен на уровне медиального продольного пучка, осуществляющего связи между ядрами отводящего и глазодвигательного нервов. Асимметричное несодружественное отклонение глаз и несодружественные движения глаз при оценке окулоцефалического рефлекса свидетельствуют о структурном повреждении ствола мозга.
Лабиринтит
Лабиринтит — воспалительное поражение структур внутреннего уха, возникающее в результате проникновения в него инфекции или являющееся следствием травмы. Клиника лабиринтита включает вестибулярные нарушения (головокружение, расстройство равновесия и координации) и симптомы поражения органа слуха (шум в ухе, снижение слуха). Диагностические мероприятия при подозрении на лабиринтит заключаются в проведении отоскопии, рентгенологического исследования, КТ, аудиометрии, электрокохлеографии, импедансометрии, вестибулометрии, электронистагмографии, калорической и прессорной пробы, лабораторных исследований для выявления возбудителя. Лечение лабиринтита может быть медикаментозным и хирургическим. В дальнейшем многим перенесшим лабиринтит пациентам необходима слуховая реабилитация: кохлеарная имплантация или слухопротезирование.
МКБ-10
Общие сведения
Внутреннее ухо представляет собой заполненный эндолимфой костный лабиринт, состоящий из улитки, преддверия и полукружных канальцев. В улитке находятся звуковоспринимающие клетки слухового анализатора. Преддверие и три полукружных канальца снабжены рецепторами вестибулярного анализатора, отвечающего за равновесие и ощущение расположения собственного тела в пространстве. Воспалительные изменения внутреннего уха при лабиринтите приводят к поражению рецепторного аппарата обоих анализаторов, что клинически проявляется сочетанием слуховых и вестибулярных нарушений.
Причины и патогенез возникновения лабиринтита
Вследствие внутреннего расположения лабиринта его инфицирование с развитием лабиринтита возможно только при распространении микроорганизмов или их токсинов из других инфекционных очагов. Наиболее часто причиной лабиринтита бывает средний отит. В костных структурах улитки и преддверия имеются окна, которые закрыты соединительнотканными мембранами. Таким образом внутреннее ухо отделено от барабанной полости среднего уха. При воспалении среднего уха происходит набухание и инфильтрация мембран, в результате чего они становятся проницаемы для микробных токсинов, проникающих из барабанной полости и обуславливающих серозное воспаление внутреннего уха. Развивающийся серозный лабиринтит приводит к повышению давления внутри лабиринта, что может сопровождаться прорывом соединительнотканных мембран окон в барабанную полость. Через возникшие отверстия во внутреннее ухо попадают патогенные микроорганизмы, вызывающие развитие гнойного лабиринтита.
Инфекционные агенты и их токсины через внутренний слуховой проход могут проникнуть во внутреннее ухо из полости черепа. Причиной лабиринтита в таких случаях является менингит, который в свою очередь может быть обусловлен менингококковой и пневмококковой инфекцией, гриппом, корью, туберкулезом, скарлатиной, сыпным тифом. Общие инфекционные заболевания (эпидемический паротит, простой и опоясывающий герпес, сифилис) могут стать причиной лабиринтита вследствие гематогенного заноса инфекции.
Возникновение лабиринтита возможно в результате проникновения инфекции через поврежденную барабанную перепонку при травмах уха. Лабиринтит может наблюдаться не только при прямых повреждениях — ранениях острыми предметами или травмировании перепонки инородным телом уха. Тупые черепно-мозговые травмы височно-теменной области, приводящие к переломам пирамиды височной кости и разрыву барабанной перепонки, также могут стать причиной лабиринтита.
Классификация лабиринтита
Клиническая отоларингология использует расширенную классификацию лабиринтита, основанную на нескольких критериях. По характеру возбудителя лабиринтит подразделяют на вирусный, бактериальный (специфический и неспецифический), грибковый.
В зависимости от механизма возникновения выделяют: тимпаногенный лабиринтит — вызван проникновением инфекции из среднего уха; менингогенный лабиринтит — возникает в следствие распространения инфекции с оболочек головного мозга при менингите; гематогенный лабиринтит — является результатом заноса инфекции в сосуды лабиринта с током крови; травматический лабиринтит — представляет собой инфекционное осложнение травмы уха или черепа.
По типу развившегося во внутреннем ухе воспаления лабиринтит классифицируют как серозный, гнойный и некротический. Серозный лабиринтит характеризуется выраженными экссудативными изменениями с увеличением количества эндолимфы, появлением в ней фибрина и клеток крови. При гнойном лабиринтите происходит лейкоцитарная инфильтрация, стихание воспаления сопровождается образованием грануляций. Некротический лабиринтит возникает, когда происходит нарушение кровоснабжения того или иного участка лабиринта за счет тромбоза или сдавления ветвей слуховой артерии. Некротический лабиринтит может наблюдаться в результате травмы с повреждением артерии или при сдавлении сосудов из-за выраженной отечности.
По распространенности воспалительного процесса различают диффузный и ограниченный лабиринтит.
По характеру течения лабиринтит бывает острый и хронический. Острый серозный лабиринтит характеризуется стиханием воспаления через 2-3 недели. Острый гнойный лабиринтит может иметь затяжное течение или перейти в хроническую форму. Хронический лабиринтит отличается постепенным развитием симптоматики; возможно его латентное, практически бессимптомное, течение.
Симптомы лабиринтита
Вестибулярные нарушения проявляются головокружением, возникновением спонтанного нистагма, расстройством координации движений и равновесия (вестибулярная атаксия), вегетативными нарушениями. Головокружение при лабиринтите носит системный характер. Пациенты жалуются на чувство вращения окружающих предметов или своего собственного тела в определенном направлении. В некоторых случаях лабиринтита системное головокружение сочетается с несистемным, при котором пациент отмечает неустойчивость и неуверенность при ходьбе, но не может определить направление падения.
При остром лабиринтите или обострении хронического лабиринтита головокружение возникает в виде приступов, продолжительность которых варьирует от 2-3 минут до нескольких часов. Во время приступа интенсивное головокружение сопровождается тошнотой и рвотой, усиливающимися при движении; отмечается повышенное потоотделение, бедность или гиперемия лица. Хронический лабиринтит вне обострения характеризуется периодически возникающим головокружением длительностью до нескольких минут. Характерный для лабиринтита спонтанный нистагм отличается тем, что изменяет свое направление в течение заболевания.
Расстройство равновесия у пациентов с лабиринтитом проявляется в различной степени от незначительного отклонения тела в положении стоя или при ходьбе, до падений и невозможности самостоятельного передвижения. Характерна неустойчивость в позе Ромберга. При этом отклонение или падение возможно в разные стороны в зависимости от поворотов головы. Нарушения координации выявляются при проведении пальце-носовой пробы, в ходе которой промахивание происходит в направлении медленного компонента нистагма.
Вегетативные нарушения, отмечающиеся при лабиринтите, включают изменение цвета кожных покровов (бледность или покраснение), рвоту, тошноту, брадикардию или тахикардию, дискомфорт в сердечной области. Выраженные вегетативные симптомы могут наблюдаться в период между обострениями хронического лабиринтита.
Нарушения слуха связаны с раздражением и гибелью звуковоспринимающих рецепторов. В первом случае отмечается шум в ухе, во втором — снижение или потеря слуха. При серозном лабиринтите тугоухость носит обратимый характер. При гнойном лабиринтите массовая гибель слуховых рецепторов приводит к стойким нарушениям слуха вплоть до глухоты.
Осложнения лабиринтита
Основные осложнения лабиринтита связаны с переходом воспаления на расположенные вблизи лабиринта структуры. Распространение воспалительного процесса из внутреннего уха в фаллопиев канал, где проходит лицевой нерв, приводит к возникновению периферического неврита лицевого нерва. Инфицирование сосцевидного отростка вызывает развитие мастоидита, распространением гнойного воспаления на височную кость — петрозита. Проникновение инфекции в полость черепа при гнойном лабиринтите вызывает появление отогенных осложнений: менингита, энцефалита, абсцесса головного мозга.
Диагностика лабиринтита
В зависимости от этиологии лабиринтита его диагностику отоларинголог осуществляет совместно с отоневрологом, неврологом, инфекционистом, травматологом или венерологом. Проводится отоскопия и микроотоскопия, в ходе которых могут быть выявлены характерные для среднего отита изменения барабанной перепонки или ее травматическая перфорация. Выполняется прицельная рентгенография или КТ височной кости. Травмы являются показанием для рентгенографии и КТ черепа. При подозрении на инфекционный процесс в полости черепа проводится МРТ головного мозга, при необходимости — люмбальная пункция.
Исследование слуха при лабиринтите включает: аудиометрию, исследование с камертоном, пороговую аудиометрию, акустическую импедансометрию, электрокохлеографию, исследование слуховых ВП, отоакустическую эмиссию, промонториальный тест. Исследование вестибулярной функции у пациентов с лабиринтитом осуществляется отоларингологом или вестибулологом. Оно заключается в проведении вестибулометрии, прессорной (фистульной) пробы, стабилографии, калорической пробы. С целью выявления скрытого, не заметного при визуальном осмотре, нистагма используется видеоокулография и электронистагмография.
Установление специфического возбудителя инфекции, ставшей причиной лабиринтита, осуществляется при помощи ИФА, РИФ и ПЦР-диагностики. При наличие выделений из уха производится и бактериологическое исследование. Для диагностики врожденного сифилиса проводят RPR-тест. В ходе диагностики лабиринтит необходимо дифференцировать с абсцессом мозжечка, атаксией, болезнью Меньера, кохлеарным невритом, невриномой слухового нерва, отосклерозом.
Лечение лабиринтита
Медикаментозная терапия лабиринтита требует комплексного подхода. Она включает назначение антибактериальных и противовоспалительных препаратов, медикаментов, улучшающих кровообращение внутреннего уха, нейропротекторов, гипосенсибилизирующих средств. Купирование приступов головокружения при лабиринтите производится вестибулолитиками.
Тимпаногенный гнойный лабиринтит подлежит хирургическому лечению, которое заключается в проведении санирующей операции на среднем ухе, лабиринтотомии или пластики фистулы лабиринта. Если лабиринтит сопровождается мастоидитом или петрозитом, соответственно производится мастоидотомия или вскрытие пирамиды височной кости. При наличие внутричерепных осложнений лабиринтита показана лабиринтэктомия (удаление лабиринта) с дренированием полости черепа.
Стойкие нарушения слуха в результате перенесенного лабиринтита нуждаются в коррекции с помощью слухопротезирования или путем проведения слуховосстанавливающей операции (кохлеарной имплантации). С целью выбора оптимальной для пациента методики слуховой реабилитации необходима консультация сурдолога и слухопротезиста.
Прогноз лабиринтита
Острый серозный лабиринтит при своевременном лечении оканчивается полным выздоровлением пациента с восстановлением как вестибулярной, так и слуховой функции. Гнойный лабиринтит приводит к стойким вестибулярными и слуховыми нарушениям. Со временем после перенесенного лабиринтита происходит адаптация механизмов равновесия за счет здорового лабиринта второго уха, функций коры головного мозга, работы зрительного анализатора, проприоцептивной и тактильной чувствительности. Однако утраченные в результате лабиринтита функции слухового анализатора не восстанавливаются, пациент теряет слух на пораженное ухо.
Синдром Ангельмана: патогенез, тип наследования, симптомы, фото детей, лечение

Синдром Ангельмана (синдром «счастливой марионетки», «синдром петрушки») - достаточно редкое нейрогенетическое заболевание, связанное в хромосомными нарушениями.
По приблизительным данным на одну тысячу новорожденных приходится один ребенок с этой патологией. У больных наблюдается физическая и интеллектуальная задержка развития, нарушения сна, приступы судорог, резкие движения, частный беспричинный смех.
Дети, имеющие эту патологию, всегда выглядят очень счастливыми.
История изучения заболевания
Заболевание носит имя Гарри Ангельмана, британского врача-педиатра, который впервые дифференцировал данный синдром в 1965. Тогда он получил название синдрома счастливой марионетки, однако сегодня этот термин не используется, так как это было признано пренебрежительным.
Доктор Ангельман занимался лечением нескольких детей со сходными симптомами и предполагал наличие общего диагноза. Доказать диагноз и получить точные данные на тот момент было не возможно, ввиду отсутствия технологий, которые доступны сегодня. Свои догадки врач отразил в статье под названием «Дети марионетки».
В то время публикация не вызвала большого интереса публики, и вскоре была забыта. Вновь о ней вспомнили в восьмидесятых годах, когда появились необходимые способы исследования. Ученые установили, что у большей части детей, страдающих синдромом, отсутствует маленькая часть 15 хромосомы.
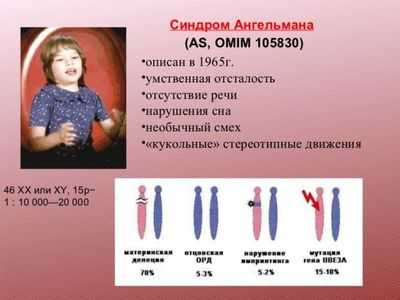
Патогенез и причины
Данный дефект возникает из-за делеции (потери участка генетического материала) сегмента 15 хромосомы. Среди других причин часто называют одноотцовскую дисомию (наследование двух отцовских копий хромосомы, вместо копий от обоих родителей), транслокацию или мутацию одного гена.
Также синдром может появляться как результат мутации гена, участвующего в метаболизме убиквитина.
У большей части пациентов с данной патологией в семейном анамнезе нет генетических отклонений. Однако для определенного процента больных данный синдром является унаследованным. Риски становятся выше, если родители имеют хромосомные аномалии. Интересный факт - если в семье родился ребенок с этим синдромом, то вероятность, рождения еще одного ребенка с такой же патологией, составляет 1%.
Появление синдрома Ангельмана достаточно спонтанно, и практически в любой семье может родиться ребенок с этим заболеванием. Не существует конкретных статистических данных о количестве детей с этим синдромом.
По различным подсчетам количество новорожденных с синдромом куклы колеблется от одного на десять тысяч до одного на двадцать тысяч. Ученые предполагают, что на самом деле это число значительно больше.
Генетические мутации повышают риск появления заболевания
Появление синдрома Ангельмана связано с наличием у родителей будущего ребенка различных хромосомных аномалий. Среди таких отклонений обычно называют:
- трисомию хромосом - присутствие одной или нескольких лишних хромосом в хромосомном наборе;
- инверсию - разворот одного из участков хромосомы на 180 градусов, при этом часть хромосомы пропущена, а гены располагаются в противоположном порядке;
- микроделецию, которая является результатом перестройки Y-хромосомы и обмена участками между хромосомами, наблюдается небольшое количество хромосом, а также может отсутствовать один из генов;
- делецию - нехватку одного из участков хромосомы;
- транслокацию - перенос или присоединение участка одной хромосомы к другой хромосоме;
- дупликацию - копирование части хромосом, результатом чего становится лишний генетический материал;
- кольцевую хромосому - на концах хромосомы отсутствует генетический материал, при этом новообразованные концы соединяются в виде кольца.
Генные мутации, которые могут вызвать развитие синдрома
Группы симптомов
Обычно диагноз синдром Ангельмана ставится в возрасте от 3 до 7 лет, когда симптомы становятся ярко выраженными. Новорожденный ребенок с синдромом не отличается от здоровых детей, однако в течение первых месяцев жизни появляются проблемы с кормлением, дети медленно набирают массу тела, наблюдаются проблемы со сном, отставание в развитии моторики.
Все симптомы синдрома петрушки делятся на несколько типов. Они имеют взаимосвязь с невралгическим, психическим и физическим состоянием больного:

- К физическим симптомам относят проблемы со зрением (косоглазие, атрофия зрительного нерва), высовывание языка, широкий рот, большое расстояние между зубами, размер головы пропорционально меньше относительно размеров других частей тела, альбинизм и гипопигментация, несгибание суставов ног при ходьбе (отсюда возникало сравнение с марионетками), сколиоз.
- Среди неврологических симптомов наблюдают дрожание в конечностях, целый ряд расстройств сна, истерические припадки, интенсивность которых велика в возрасте трех лет, и постепенно снижается по мере взросления, проблемы в процессе коммуникации (задержка речевого развития), гиперактивность и дефицит внимания.
- Психологические симптомы обычно выражаются в чрезмерно эмоциональном поведении (постоянный счастливый внешний вид, дружелюбность), умственной отсталости в тяжелой форме.
Клиническая картина в подробностях
У разных больных могут проявляться разные симптомы. Эта разница зависит от степени и вида хромосомного отклонения.
Можно разделить признаки по частоте их проявления у детей, больных синдромом Ангельмана:
- Симптомы, которые проявляются у всех больных. К ним относят тяжелую функциональную задержку развития, отклонения в поведении (смех и улыбка, не имеющие причины, состояние счастья, повышенная возбудимость, пониженная концентрация внимания). Также у абсолютно всех пациентов наблюдается нарушение моторных функций, нарушение равновесия, тремор, преобладание невербальных навыков над словесными, нарушения речи.
- Симптомы, характерные для 80% пациентов. Задержка в росте, приводящая к диспропорции головы относительно других частей тела. Зачастую это приводит к развитию микроцефалии. У детей до трех лет часто проявляются эпилептические приступы, затем они становятся реже либо исчезают вовсе. Результаты электроэнцефалограммы часто аномальны, волны низкого уровня имеют повышенную амплитуду и временную динамику.
- Симптомы, возникающие у менее чем 80% больных. К таким проявлениям относят косоглазие, пониженную способность контролировать движения языка, проблемы с глотанием, гипопигментацию глаз и кожи, альбинизм, У многих пациентов наблюдается повышенная активность сухожильных рефлексов. В раннем детстве у многих возникают проблемы с питанием и сном. Среди проявлений также можно назвать слюнотечение, высовывание языка, постоянная жажда. К внешним признакам относят также наличие плоского затылка и гладких ладоней.
По мере взросления проявления синдрома изменяются. Реже наблюдаются расстройства сна, гиперактивность, судорожный синдром. Взрослые, имеющие синдром Ангельмана, выглядят моложе своих ровесников.
Половое созревание происходит немного позже, чем у индивидов, не имеющих данной патологии. Больные могут иметь собственных детей, однако высок риск передать заболевание потомству.
Многие взрослые пациенты страдают от неконтролируемого мочеиспускания. Часто встречается наличие сложностей с моторикой, что приводит к необходимости носить одежду без молний, пуговиц. Среди взрослых больных наблюдается проблема лишнего веса, поэтому необходимо контролировать соблюдение специальной диеты.
Дети хорошо воспринимают устную речь, и понимают содержание почти всех разговоров, однако редко отвечают. Часто они отказываются принимать участие в разговоре, и употребляют в речи несколько десятков слов.
Диагностика и своевременное выявление
Синдром куклы возможно диагностировать еще до рождения ребенка, путем проведения генетического исследования пятнадцатой хромосомы.
Диагностика может быть инвазивной и неинвазивной. Инвазивный метод исследования существует в медицине достаточно давно, однако является достаточно рискованным, так как необходимо проникновение в матку и забор околоплодной жидкости.
Неинвазивный метод предполагает анализ крови матери, при котором проводится анализ ДНК младенца. На основании данного исследования делаются выводы о присутствии или отсутствии определенных отклонений.
Диагностику также проводят новорожденным, у которых наблюдаются нарушения мышечного тонуса, отставание в развитии речи и моторики.
Необходимо следить за выражением лица младенца, его поведением, проявлением эмоций, движениями. Если у младенца имеются трудности со сгибанием конечностей, наблюдается тремор, хаотичные и резкие движения конечностей, то стоит обратиться за консультацией и помощью специалистов.
Зачастую диагноз синдром Ангельмана ставится в возрасте от 3 до 7 лет, когда можно заметить яркое проявление признаков данного заболевания. В зависимости от степени повреждений 15 хромосомы, проявления могут иметь различную тяжесть: некоторые пациенты имеют затруднения даже в речи, в то время как другие могут вести самостоятельную жизнь.
Фото и видео материалы по теме
Видео, а также галерея с фото детей и взрослых, у которых диагностирован Синдром Ангельмана:
Взрослый с синдромом Ангельмана
Улучшение состояния и жизни больных
Синдром Ангельмана является генетическим заболеванием, на сегодняшний день не существует методов восстановления хромосомных нарушений, и лечение невозможно. Однако существует большое количество способов уменьшения симптоматики, что облегчает состояние таких людей.
В каждом конкретном случае программа реабилитации разрабатывается индивидуально, соответственно симптомам и состоянию конкретного пациента. Специалисты выделяют четыре основных направления терапии:
Многие врачи отмечают схожесть между детьми, страдающими аутизмом и синдромом Ангельмана. Американскими учеными были достигнуты успехи в лечении, а именно применении внутривенных инъекций с гормоном Секретин. Положительный эффект выражается в уменьшении признаков нежелательного поведения, а также улучшении коммуникативных навыков.
Особенности воспитания и адаптации
По мере взросления ребенка с данной патологией симптомы меняются, становятся менее интенсивными, или напротив более интенсивными, могут исчезать старые и появляться новые. Перспективы в состоянии больного во многом зависят от условий, которые окружают больного.
Доброжелательная среда, атмосфера любви ласки дает шанс больному стать, по крайней мере, частично самостоятельным человеком. При должном уходе признаки болезни со временем становятся легче. Продолжительность жизни у людей с синдромом Ангельмана средняя. Необходимо помнить о регулярных обследованиях, правильном питании, а также соблюдении условий терапии.
Обучение ребенка в школе требует применения инклюзивных программ. Однако в России и странах СНГ на сегодняшний день эти программы не входят в широкую практику. Таким детям необходим особый подход, включающий в себя обучение концентрации внимания. Важным требованием также является возможность учебного заведения оказать медицинскую помощь при припадке.
В нашем обществе на данный момент к людям с хромосомными нарушениями относятся с осторожность и опаской. В последние годы активно проводятся различные мероприятия, направленные на распространение знаний о таких заболеваниях, а также на формирование толерантности в обществе.
Читайте также:
- УЗ-признаки кисты второй жаберной щели
- Синдром Бимонда (Biemond)
- Операции на нижних конечностях. Пункция коленного сустава. Методика пункции коленного сустава. Как пунктировать коленный сустав?
- Препараты и народные средства от сухости во рту. Как устранить сухость во рту?
- Болезнь Боуэна в проктологии
