Тактика при трудностях диагностики причины повторных несистемных головокружений. Рекомендации
Добавил пользователь Алексей Ф. Обновлено: 22.01.2026
предоставляем актуальную медицинскую информацию от ведущих специалистов, помогая врачам в ежедневной работе
Головокружение является исключительно частой жалобой, заставляющей обращаться к врачу. Около 2-5% пациентов амбулаторного приема предъявляют жалобы на головокружение [16], при этом частота его увеличивается с возрастом и достигает 30 и более процентов в популяции лиц старше 65 лет [19]. Согласно современному определению понятие головокружения подразумевает ощущение мнимого вращения или поступательного движения пациента в различных плоскостях или иллюзорное смещение неподвижной окружающей среды в любой плоскости.
Синдром хронической усталости - симптомы и лечение
Что такое синдром хронической усталости? Причины возникновения, диагностику и методы лечения разберем в статье доктора Смелянца Максима Анатольевича, психотерапевта со стажем в 9 лет.
Над статьей доктора Смелянца Максима Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Интенсивное развитие информационной и социальной среды негативно сказывается на психофизическом состоянии человека, тем самым провоцируя болезни, неизвестные ранее науке. Одним из таких расстройств является синдром хронической усталости — ощущение постоянного переутомления.

Всемирная организация здравоохранения не признаёт данное состояние как болезнь, однако в действующей Международной классификации болезней (МКБ-10) присутствует схожий по симптомам "Синдром утомляемости после перенесённой вирусной болезни" (код заболевания — G93.3). [1]
Эпидемиология
Распространённость синдрома хронической усталости среди взрослых составляет 0,006-3 %, но приблизительно 80 % всех случаев остаются не диагностируемыми. Пик заболеваемости синдрома хронической усталости приходится на активный возраст 40-59 лет. Женщины во всех возрастных категориях более подвержены этому заболеванию и составляют 60-85 % от всех заболевших [11] .
Факторы риска
Чаще всего синдром хронической усталости встречается у жителей мегаполисов, поскольку их ритм жизни и сфера деятельности предполагают постоянное психоэмоциональное напряжение и многозадачность. В группу риска входят люди, которые заняты профессиональным ростом, созданием и обеспечением семьи, решением множества бытовых вопросов, активными взаимоотношениями в обществе, а также несут повышенный уровень профессиональной ответственности. Все эти факторы приводят к непосильным психоэмоциональным нагрузкам и, как следствие, нервным расстройствам и физическим недомоганиям — в этом состоит стресс-зависимая гипотеза развития синдрома хронической усталости.
Отличительная особенность синдрома хронической усталости — это сохранение его основных симптомов даже после длительного отдыха: ни кратковременная смена деятельности, ни уход от привычных обязанностей не способны устранить корень проблемы.
Этиология
Причинами возникновения синдрома могут служить:
- неудовлетворительное качество образа жизни — интенсивный повседневный ритм, нерациональное планирование времени, длительная умственная или физическая активность без перерывов и отдыха (в том числе отсутствие полноценного сна, прогулок на свежем воздухе и смены обстановки);
- неполноценное питание — недостаток сбалансированного рациона, включающего витамины и микроэлементы, которые крайне необходимы для поддержания умственной способности, физической активности и эмоциональной устойчивости;
- заболевания и недомогания — хронические болезни, в том числе и психологические расстройства, истощают ресурсы организма, снижая его способность к восстановлению и противостоянию стрессам;
- плохие условия окружающей среды — пагубная экологическая обстановка создаёт неблагоприятный фон для нормальной жизни человека, поэтому высокий уровень загрязнения и шума в городах приводит к росту численности синдрома.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома хронической усталости
При синдроме хронической усталости в первую очередь страдает нервная система и общий мышечный тонус организма. Это связано с возникновением невроза регуляторных центров и дефицитом белков, способствующих активности мышечных волокон. Из-за накопленной молочной кислоты в мышцах появляется слабость и болевой синдром.
В обществе существует мнение, что синдром хронической усталости — надуманная болезнь, а её симптомы — это проявления обычной утомляемости или ощущения, которые преувеличены пациентом. Однако многие клинические программы подтверждают, что у 30% испытуемых действительно выявлены серьёзные нарушения в психоэмоциональном и физическом состоянии. [8] Поэтому синонимом синдрома стал термин "миалгический энцефаломиелит", что означает воспалительный процесс в головном мозге, который проявляется в том числе и болью в мышцах.
Проявления синдрома сугубо индивидуальны, но чаще всего встречаются: [2]
| Симптом | Проявление |
|---|---|
| Нервные расстройства и депрессивные состояния | повышенная возбудимость, раздражительность, сопровождающаяся вспышками гнева и агрессии, либо апатия и неспособность человека реагировать на события; |
| Снижение работоспособности | рассеянное внимание, невозможность выполнить простые задачи и, как следствие, потеря интереса к бытовым и профессиональным обязанностям; |
| Снижение иммунитета | уязвимость организма по отношению к вирусам, в результате чего возникают частые инфекции и простудные заболевания; |
| Незначительная потеря памяти | объясняется невнимательностью и плохим самочувствием; |
| Бессонница и тревожный сон | нервная возбудимость не даёт возможности организму расслабиться и уснуть, появляются нарушения сна вплоть до лунатизма, а пробуждение сопровождается состоянием сильной усталости; |
| Беспричинные головные боли | могут быть точечными, резкими, пульсирующими; |
| Боль в мышцах и суставах | даже незначительное движение приводит к болевым ощущениям, а дискомфорт в суставах может переходить от одного к другому |
При диагностике синдрома хронической усталости выявляют присутствие как физических, так и психоэмоциональных симптомов. В некоторых случаях появление мрачных мыслей и отказ от привычных действий, которые приносят радость, служат первым звеном в цепочке причинно-следственных нарушений работы организма в целом.
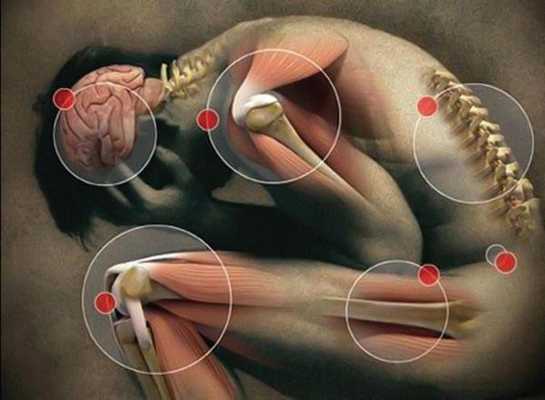
Патогенез синдрома хронической усталости
Научные споры относительно причин зарождения синдрома хронической усталости не утихают долгое время. Чаще всего в качестве провоцирующих факторов называют физические и психические нагрузки, экологическую обстановку, образ жизни человека и неправильное питание.
Отдельное внимание уделяется вирусному происхождению синдрома. Подобная теория утверждает, что он является следствием вирусов герпеса, гепатита С, гриппа, энтеровируса, ретровируса, вируса Коксаки, Эпштейна — Барра либо иного вируса, не идентифицированного современной наукой.
Исследования свидетельствуют о том, что при синдроме хронической усталости происходят нарушения иммунной системы.
Факторами патогенеза заболевания являются:
- накопление молочной кислоты вследствие повышенной физической активности;
- изменение фенотипа иммунокомпетентных клеток — повышение уровня антивирусных антител, эндорфина и интерферона, уменьшение численных и качественных показателей естественных киллеров, т. е. лейкоцитов, которые защищают наши клетки от воздействия вирусов;
- недостаточное снабжение тканей кислородом;
- нарушение клеточного метаболизма;
- снижение числа митохондрий, которые синтезируют вещество, участвующее в обмене энергии в клетках и в оргинизме в целом;
- кишечный дисбактериоз. [2]
Исследования Колумбийского университета показали, что у 90% пациентов с синдромом хронической усталости наблюдается синдром раздражённого кишечника. [3]
Специалисты Медицинского центра при Университете Гронингена в Нидерландах предполагают, что в основе синдрома лежит гормональный дисбаланс — низкая активность гормонов щитовидной железы при нормальной работе органа. [4] В процессе анализа были изучены параметры функции щитовидной железы, метаболического воспаления, целостности стенки кишечника и питательных веществ, влияющих на функцию щитовидной железы и/или воспаление.
При диагностике хронической усталости выявляют снижение активности адренокортикотропного гормона (АКТГ) и одной либо обеих височных долей мозга, а также угнетение восходящей ретикулярной формации ствола мозга и изменение электрической активности мозга в целом.
Классификация и стадии развития синдрома хронической усталости
Синдром хронической усталости относится к неврологическим заболеваниям. [5] Исследовательские работы в этой отрасли продолжаются.
Исходя из клинических проявлений, определение заболевания постоянно менялось, поэтому его характеризовали, как:
- утомляемость и слабость (критерий Центров по контролю и профилактике заболеваний);
- постнагрузочную слабость и истощение (кри терий канадского консенсуса); [6]
- системное заболевание непереносимости физических нагрузок (Национал ьная академия медицины США).
Последняя формулировка появилась в качестве альтернативной на основании масштабного анал иза. Она подчёркивает, что синдром хронической усталости поражает весь организм и усиливается при физической или когнитивной нагрузке, а также под действием других стрессоров. [7]
Чётко выделить этапы развития синдрома хронической усталости также проблематично, как его диагностировать. Некоторые специалисты на основе опроса пациентов приходят к выводу, что синдром можно классифицировать по его первопричинным проявлениям:
- хроническая усталость нервного характера— сначала возникают лёгкие нервные расстройства, которые подавляют физическую активность, функцию сна и постепенно приводят к мышечной и головной боли;
- хроническая усталость, связанная с длительной физической нагрузкой— сначала пациент ощущает общую слабость и понижение тонуса организма;
- смешанный тип синдрома— симптомы возникают и развиваются параллельно.
Осложнения синдрома хронической усталости
Отсутствие внимания к проблеме и должного лечения может привести к различным осложнениям.
Головокружение
Головокружение — ощущение мнимого вращения и/или поступательных движений пациента в различных плоскостях, реже — иллюзия смещения неподвижной окружающей среды в любой плоскости. В клинической практике термин «головокружение» трактуется значительно шире, поэтому включает состояния и ощущения, обусловленные нарушениями поступления сенсорной информации (зрительной, проприоцептивной, вестибулярной и др.), ее обработки. Основное проявление головокружения — затруднения ориентации в пространстве. Головокружение может иметь самые различные причины. Задача диагностики заключается в выявлении этиологии головокружения, что в дальнейшем позволяет определиться с наиболее эффективной тактикой его лечения.
Головокружение — ощущение мнимого вращения и/или поступательных движений пациента в различных плоскостях, реже — иллюзия смещения неподвижной окружающей среды в любой плоскости. В клинической практике термин «головокружение» трактуется значительно шире, поэтому включает состояния и ощущения, обусловленные нарушениями поступления сенсорной информации (зрительной, проприоцептивной, вестибулярной и др.), ее обработки. Основное проявление головокружения — затруднения ориентации в пространстве.
Этиология и патогенез головокружений
Обеспечение равновесия возможно при интеграции деятельности вестибулярной, проприоцептивной, зрительной и тактильной систем, тесно связанных с корой больших полушарий и подкорковыми образованиями. Гистамин, воздействующий на гистаминовые рецепторы, играет важнейшую роль в передаче информации от рецепторов полукружных каналов. Холинергическая передача оказывает модулирующее воздействие на гистаминергическую нейротрансмиссию. Благодаря ацетилхолину возможно передача информации от рецепторов к латеральным вестибулярным ядрам и центральным отделам вестибулярного анализатора. Доказано, что вестибуловегетативные рефлексы функционируют благодаря взаимодействию холин- и гистаминергических систем, а гистамин- и глутаматергические пути обеспечивают вестибулярную афферентацию в медиальное ядро.
Классификация
Выделяют системное (вестибулярное) и несистемное головокружение. К несистемному головокружению относят психогенное головокружение, предобморочное состояния, нарушения равновесия. В некоторых случаях возможно употребление термина «физиологическое головокружение». Физиологическое головокружение обусловлено чрезмерным раздражением вестибулярного аппарата и происходит вследствие длительного вращения, резкой смены скорости движения, наблюдении за движущимися предметами. Является частью синдрома укачивания.
Системное головокружение патогенетически связано с непосредственным поражением вестибулярного анализатора. В зависимости от уровня его поражения выделяют центральное или периферическое системное головокружение. Центральное обусловлено поражением полукружных каналов, вестибулярных ганглиев и нервов, периферическое — поражением вестибулярных ядер мозгового ствола и мозжечка. В рамках системного головокружения выделяют: проприоцептивное (ощущение пассивного движения собственного тела в пространстве) и тактильное или осязательное (ощущение покачивания на волнах, приподнимания либо проваливания тела, зыбкости почвы, движущейся опоры под ногами).
Несистемное головокружение характеризуется ощущением неустойчивости, затруднений при поддержании определенной позы. В его основе рассогласование деятельности вестибулярной, проприоцептивной, зрительной чувствительности, происходящее на различных уровнях нервной системы.
Клиническая картина головокружений
Системное головокружение
Системное головокружение наблюдается у 35-50% пациентов с жалобами на ощущение головокружения. Возникновение системного головокружения зачастую обусловлено поражением периферического отдела вестибулярного анализатора по причине токсических, дегенеративных и травматических процессов, значительно реже — острой ишемией этих образований. Поражение структур мозга, расположенных выше (подкорковые структуры, ствол мозга, кора больших полушарий и белое вещество мозга) чаще всего происходит в связи с сосудистой патологией, дегенеративными и травматическими заболеваниями. Наиболее частые причины системного головокружения — вестибулярный нейронит, болезнь Меньера, доброкачественное пароксизмальное позиционное головокружение, невринома VIII пары ЧН. Для определения характера заболевания уже при первом осмотре пациента необходима адекватная оценка анамнеза и результатов клинического обследования.
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) — наиболее частая причина системного головокружения. В его основе купулолитиаз — образование в полости полукружных каналов агрегатов карбоната кальция, оказывающих раздражающее действие на рецепторы вестибулярного аппарата. Для ДППГ характерны кратковременные (до 1 минуты) эпизоды интенсивного головокружения (при перемене положения головы), сопровождающиеся тошнотой, брадикардией и другими вегетативными расстройствами. Одним из отличительных признаков ДППГ является отсутствие во время эпизодов головокружения шума в ушах, очагового неврологического дефицита.
Вестибулярный нейронит характеризуется приступами головокружения продолжительностью от нескольких часов до нескольких суток. Возникает остро, зачастую после перенесенной бактериальной или вирусной инфекции. Пациент испытывает весьма интенсивное головокружение, сопровождающееся выраженными вегетативными расстройствами. Отсутствуют менингеальные и очаговые неврологические симптомы. Слух сохранен.
Посттравматическое головокружение возникает сразу после черепно-мозговой травмы. При этом наличие очаговых симптомов поражения головного мозга не обязательно. Посттравматическое головокружение может возникнуть и через некоторое время (4-5 суток) после травмы головы, что может быть связано с формированием серозного лабиринта.
Токсическое поражение вестибулярного аппарата — прогрессирующее системное головокружение в сочетании с нарушениями координации движения, связанное с применением аминогликозидов, которые способны накапливаться в эндо- и перилимфе.
Болезнь Меньера — повторные приступы интенсивного системного головокружения, сопровождающегося шумом и звоном в ушах, флюктуирующимся снижением слуха и выраженными вегетативными расстройствами. В его основе гидропс — увеличение объема эндолимфы, вызывающей растяжение стенок каналов лабиринта. Продолжительность приступов головокружения — от нескольких минут до 24 часов, частота — от нескольких раз в сутки до 1 раза в год. Приступ сопровождается выраженными нарушениями равновесия и вегетативными расстройствами, которые могут сохраняться и после окончания приступа в течение нескольких суток. По мере прогрессирования заболевания снижается слух (как правило, односторонне), однако полной потери слуха не происходит.
Височная эпилепсия — повторные неспровоцированные эпизоды системного головокружения, сопровождающиеся выраженными вегетативными нарушениями (тошнота, боль в эпигастральной области, брадикардия, гипергидроз, ощущение жара). Кроме того, в клинической картине могут также присутствовать зрительные расстройства и иные расстройства восприятия.
Несистемное головокружение
Нарушение равновесия могут быть обусловлены дисфункцией вестибулярного анализатора различного генеза. Один из важнейших отличительных признаков — ухудшение состояния пациента при утрате контроля зрения (закрытые глаза). Иными причинами нарушения равновесия могут быть поражением мозжечка, подкорковых ядер, мозгового ствола, мультисенсорный дефицит, а также применение некоторых лекарственных препаратов (производные фенотиазина, бензодиазепины). В таких случаях головокружение сопровождается нарушением концентрации внимания, повышенной сонливостью (гиперсомнией). Выраженность этих проявлений снижается при снижении дозы препарата.
Предобморочные состояния — ощущение головокружения, звона в ушах, «потемнения в глазах», дурноты, потери равновесия. Психогенное головокружение относится к наиболее частым симптомам панических атак и входит в число наиболее частых жалоб, которые предъявляют пациенты, страдающие психогенными расстройствами (истерия, ипохондрический синдром, неврастения, депрессивные состояния). Отличается стойкостью и выраженной эмоциональной окраской.
Диагноз и дифференциальный диагноз
Для диагностики головокружения неврологу необходимо в первую очередь подтвердить сам факт головокружения, так как пациенты нередко вкладывают в понятие «головокружение» иной смысл (головная боль, нарушение четкости зрения и др.). Для этого в процессе дифференциальной диагностики между головокружением и жалобами иного характера, не следует подсказывать пациенту тот или иной термин или предлагать их на выбор. Гораздо правильнее услышать от него подробное описание имеющихся жалоб и ощущений.
Большое внимание следует уделить неврологическому осмотру пациента (состояние ЧН, выявление нистагма, координаторные пробы, выявление неврологического дефицита). Однако даже полноценное обследование не всегда позволяет определить диагноз, для этого наблюдение за больным в динамике. В таких случаях может быть полезна информация о перенесенных ранее интоксикациях, аутоиммунных и воспалительных заболеваниях. Пациенту с головокружением может понадобиться консультация отоневролога, вестибулолога и обследование шейного отдела позвоночника: рентгенография, КТ, МРТ позвоночника.
С помощью КТ и МРТ головного мозга необходимо исключить новообразования, демиелинизирующий процесс и другие структурные изменения врожденного и приобретенного характера. Подтвердить или опровергнуть наличие инфекционных заболеваний способно определение антител к предполагаемым возбудителям, а также полноценное исследование клеточного состава крови. В пользу диагноза «болезнь Мейера» указывает улучшение восприятия низких частот при регистрации аудиограммы. Следует помнить и о ЭЭГ головного мозга, позволяющей исключить эпилептическую и пароксизмальную активность в височных отведениях. Проводят также исследование вестибулярного анализатора: вестибулометрию, стабилографию, вращательные тесты и др.
Лечение головокружений
Выбор тактики лечения головокружения основывается на причине заболевания и механизмах его развития. В любом случае терапия должна быть направлена на избавление пациента от неприятных ощущений и сопутствующих неврологических расстройств. Терапия расстройств мозгового кровообращения подразумевает контроль артериального давления, назначение антиагрегантов, ноотропов, венотоников, вазодилататоров и в случае необходимости — противоэпилептических препаратов. Лечение болезни Меньера предполагает назначение диуретиков, ограничение приема поваренной соли, а в отсутствии должного эффекта и продолжающихся приступах головокружения решают вопрос о хирургическом вмешательстве. При лечении вестибулярного нейронита может потребовать применение противовирусных препаратов. Так как при ДППГ применение лекарственных препаратов, угнетающих активность вестибулярного анализатора, считается нецелесообразным, основной метод лечения доброкачественного пароксизмального позиционного головокружения — прием репозиционирования раздражающих вестибулярный анализатор агрегатов по J.M. Epley.
В качестве симптоматического лечения головокружения применяют вестибулолитики (бетагистин). Доказана эффективность антигистаминных средств (прометазин, меклозин) в случае преимущественного поражения вестибулярного анализатора. Большое значение в лечении несистемных головокружений имеет немедикаментозная терапия. С ее помощью возможно восстановление координации движений и улучшение походки. Терапия психогенных головокружений целесообразно проводить совместно с психотерапевтом (психиатром), так как в некоторых случаях может потребоваться назначение анксиолитиков, антидепрессантов и антиконвульсантов.
Прогноз при головокружении
Известно, что приступ головокружения зачастую сопровождается чувством страха, однако головокружение, как состояние, не опасно для жизни. Поэтому в случае своевременного диагностирования заболевания, вызвавшего головокружение, а также его адекватной терапии в большинстве случае прогноз благоприятный.
Тактика при трудностях диагностики причины повторных несистемных головокружений. Рекомендации
Головокружение - субъективный симптом, сопровождающий течение целого ряда заболеваний различных органов и систем организма. Жалобы больных на головокружение встречаются примерно в 12% от общего числа случаев в неврологической практике.
Первый шаг в алгоритме диагностики вестибулярных расстройств состоит в определении характера головокружения, т.е. является ли оно вестибулярным или невестибулярным. Под вестибулярным (системное, истинное) головокружением понимают иллюзию движения самого человека или предметов окружающей среды. Вестибулярное головокружение всегда свидетельствует о патологии вестибулярного анализатора.
Выделяют следующие виды вестибулярного головокружения:
• проприоцептивное - иллюзия движения собственного тела в пространстве;
• тактильное или осязательное - иллюзии движения, зыбкости, неровности опоры под ногами или руками, качания по волнам, проваливания в пространстве;
• зрительное - иллюзия движения неподвижных предметов.
Все другие ощущения и состояния, которые отличаются от системного головокружения (мозжечковые и лобные атаксии, чувства опьянения и дурноты, синкопальные и предобморочные состояния, пелена перед глазами, пустота и легкость в голове, дискомфорт в голове), не связаны с патологией вестибулярного анализатора и носят название невестибулярного (несистемного) головокружения (рис. 1).
Следующим этапом диагностики является определение уровня поражения вестибулярного анализатора, в зависимости от которого выделяют периферический (ПВС) и центральный (ЦВС) вестибулярные синдромы.
Согласно топической классификации вестибулярных синдромов Н.С. Благовещенской, ПВС связан с поражением вестибулярных образований внутреннего уха, вестибулярного ганглия и корешка VIII пары черепных нервов. ЦВС обусловлен патологией вестибулярных ядер и путей в задней черепной ямке, а также вестибулярных образований в корково-подкорковых отделах мозга. ЦВС подразделяют на субтенториальное стволовое поражение (ядерное, подъядерное, надъядерное в области моста мозга и надъядерное в области среднего мозга) и супратенториальное поражение (диэнцефально-гипоталамическое, подкорковое, корковое).
Головокружение, обусловленное патологией периферического отдела вестибулярного анализатора, как правило, развивается внезапно, имеет выраженный вращательный характер, часто сопровождается тошнотой, рвотой и другими вегетативными расстройствами. Периферическое головокружение ограничено во времени - продолжительность приступа обычно не превышает 24 ч. После острого приступа головокружения сохраняется остаточная вестибулярная дисфункция, но за счет включения центральных компенсаторных механизмов ее продолжительность по времени невелика - несколько часов, максимум - несколько недель. В межприступный период вестибулярных расстройств не отмечается.
При поражении центрального отдела вестибулярного анализатора головокружение выражено не так ярко, но более продолжительно по времени (несколько дней, недель). Однако если процесс в ЦНС остро воздействует на вестибулярные образования, то головокружение во многом сходно с таковым, которое наблюдается при патологии периферического отдела. Компенсаторные возможности при ЦВС выражены меньше, поэтому остаточная вестибулярная дисфункция может присутствовать еще в течение достаточного длительного времени (месяцы и годы).
При ПВС головокружение, как правило, сопровождается слуховыми расстройствами (снижение слуха, шум в ухе). Для ЦВС слуховые расстройства не характерны, за исключением ядерного поражения (боковые отделы моста) и нарушений в среднем мозге. Поражение последнего сопровождается двусторонним снижением слуха.
При ПВС спонтанный нистагм по направлению может быть только горизонтальным либо горизонтально-ротаторным. Характерными особенностями периферического спонтанного нистагма являются его изолированный характер (присутствие только в одном направлении взора), бинокулярность (одинаковое участие в нистагме обоих глаз), равномерность по амплитуде и ритму, сочетание с гармоничным (в сторону, противоположную нистагму) отклонением рук и туловища.
В отличие от периферического при центральном поражении вестибулярного анализатора может наблюдаться как горизонтальный или горизонтально-ротаторный, так и вертикальный, диагональный, конвергирующий спонтанный нистагм. Последние три вида спонтанного нистагма (вертикальный, диагональный, конвергирующий) при ПВС никогда не встречаются. Кроме того, центральный нистагм, как правило, множественный (наблюдается в нескольких направлениях), моноокулярный (один глаз нистагмирует больше) - неравномерный по амплитуде и ритму, сопровождается дисгармоничным (в сторону нистагма или остаются на месте) отклонением рук и туловища.
После определения уровня поражения вестибулярного анализатора проводится сопоставление всей выявленной симптоматики с отдельными нозологическими единицами вестибулярных расстройств. Если симптоматика укладывается в рамки конкретной нозологической формы, то это находит отражение в диагнозе. Если не укладывается, то ограничиваются указанием уровня поражения вестибулярного анализатора.
Наиболее распространенными нозологическими формами, обусловленными поражением периферического отдела вестибулярного анализатора, являются болезнь Меньера, доброкачественное пароксизмальное позиционное головокружение (ДППГ), острый лабиринтит, острое нарушение кровообращения во внутренней слуховой артерии, невринома VIII черепного нерва и некоторые другие (табл. 1).
Особое место среди расстройств периферического отдела вестибулярного анализатора занимает ДППГ - патология, возникающая вследствие перемещения фрагментов отолитов в полукружные каналы внутреннего уха (канало- или купулолитиаз). Отолиты (ушные камни, или отоконии) в основе своей содержат кристаллы карбоната кальция и составляют отолитовую мембрану, которая служит своеобразным грузом для рецепторов, расположенных в сферическом и эллиптическом мешочках преддверия, воспринимающих прямолинейное ускорение и силу гравитации. Вероятно, по каким-либо причинам (вирусная инфекция, травма, сосудистые и дегенеративные изменения внутреннего уха) частицы отолитов могут вычленяться из отолитовой мембраны и при некоторых движениях пациента перемещаться в полукружные каналы. Таким образом, под действием веса отолитового фрагмента ампулярный рецептор, в норме воспринимающий угловое ускорение, приходит в состояние раздражения. Как правило, поражаются ампулярные рецепторы наружного (горизонтальный) или заднего (вертикальный) полукружных каналов.
Несмотря на то, что ДППГ как отдельная нозологическая единица было описано Dix и Hallpike еще в 1952 г. и по, данным зарубежной литературы, на него приходится 17-35% случаев поражения периферического отдела вестибулярного анализатора, тем не менее вследствие скудной освещенности в отечественной литературе данное заболевание вызывает наибольшие диагностические и терапевтические трудности. Наши собственные наблюдения показывают, что в дебюте ДППГ часто принимается за острое нарушение мозгового кровообращения, что вынуждает прибегать к массивной сосудистой терапии, не приводящей к должному эффекту.
ДППГ имеет ярко выраженную и специфическую клиническую картину - возникновение приступов системного головокружения, сопровождающихся нистагмом и бурными вегетативными проявлениями при строго определенных движениях тела или головы. Триггерными движениями являются - принятие горизонтального положения на спине, повороты в постели на бок, вертикализация, запрокидывание головы назад, наклон головы или туловища вниз. Приступы могут возникать при всех вышеперечисленных провоцирующих движениях или только при некоторых. Стороной поражения считается та, при повороте на которую развивается головокружение. Иногда головокружение присутствует при поворотах как на один, так и на другой бок, но на стороне поражения интенсивность головокружения всегда выражена больше. Слух при ДППГ не страдает.
Приступы ДППГ беспокоят больных с регулярной частотой - ежедневно, практически при каждом провоцирующем движении. Продолжительность приступа составляет не более 60 секунд. Иногда больные не могут точно обозначить продолжительность приступа, поскольку, не дожидаясь самопроизвольного окончания приступа, выходят из критического положения.
ДППГ, как правило, сопровождается позиционным нистагмом. В подавляющем большинстве случаев нистагм геотропный, т.е. направлен в сторону нижележащего уха, «к земле». Редко можно наблюдать агеотропный нистагм - направленный в сторону вышележащего уха. Агеотропная форма ДППГ встречается при горизонтальном купулолитиазе.
Диагностика ДППГ осуществляется путем проведения пробы Дикса-Холлпайка (рис. 2).
• Обследуемый сидит на кушетке, взор его фиксирован на лбу врача.
• Врач поворачивает голову больного на 45o в сторону, а затем, удерживая голову руками, быстро укладывает больного на спину, так, чтобы голова свешивалась назад на 20-30o. Это движение не должно занимать более 3 с.
• Наблюдают за движением глаз в течение не менее 20 с при отсутствии нистагма и дольше в случае его появления.
• Процедуру повторяют с поворотом головы в противоположную сторону.
Диагностический тест считается положительным, если возникают позиционное головокружение и нистагм. При поражении заднего полукружного канала наблюдается ротаторный нистагм, направленный в сторону нижележащего уха. При поражении горизонтального - горизонтальный нистагм также в сторону нижележащего уха. Характерными особенностями головокружения и нистагма при ДППГ являются феномены истощения (уменьшение интенсивности при повторных триггерных движениях) и адаптации (самопроизвольное исчезновение через некоторое время - не более 60 с).
ЦВС, как правило, наблюдается при патологии центральной нервной системы различного генеза. Диагностика основного заболевания при центральном вестибулярном синдроме производится неврологом.
Таким образом, основной диагностический поиск при жалобах больного на головокружение сводится к трем основным этапам:
I. Определение характера головокружений.
II. Определение уровня поражения вестибулярного анализатора.
III. Определение нозологической формы.
Лечение головокружения
Особое место в плане лечебной тактики занимает ДППГ. Исходя из патогенетического механизма возникновения ДППГ, в качестве лечебных мероприятий используются реабилитационные вестибулярные маневры - повороты головы и туловища в определенной последовательности, приводящие к возврату отолитов из канала в мешочек. Полное излечение после однократно проведенного маневра, по нашим данным, наблюдается примерно у 83% больных.
Лечебные мероприятия при вестибулярных расстройствах в первую очередь должны быть направлены на устранение причин таковых. Это может быть специфическое лечение заболеваний среднего и внутреннего уха, периферической и центральной нервной системы.
Симптоматическое фармакологическое лечение вестибулярных расстройств проводится препаратами, оказывающими седативное действие на вестибулярную активность (вестибулолитические средства), среди которых основными являются перечисленные ниже.
Аналоги гистамина. Бетагистина дигидрохлорид (Тагиста®). Бетагистин по праву считается одним из ведущих вестибулолитических средств. Основным его преимуществом перед другими препаратами является не только его выраженная вестибулолитическая активность, но и способность оказывать патогенетическое действие при вестибулярных расстройствах сосудистого генеза. Бетагистин эффективен в отношении как периферических, так и центральных вестибулярных расстройств.
Важную роль в функционировании вестибулярных структур играет гистаминергическая система. Так, передача импульсации от вестибулярных рецепторов и вестибулярных ядер обеспечивается преимущественно гистаминергическими нейронами. В ряде исследований показано, что эффективность бетагистина связана с уменьшением как спонтанной, так и вызванной импульсации от вестибулярных рецепторов и вестибулярных ядер. Так, в эксперименте было установлено, что бетагистин уменьшает интенсивность и амплитуду импульсации нейронов латерального вестибулярного ядра как в покое, так и при стимуляции.
Наряду с воздействием на гистаминовые рецепторы периферических и центральных вестибулярных образований, бетагистин оказывает и вазоактивное влияние. Он вызывает расширение артериол и капилляров внутреннего уха, что приводит к избирательному увеличению кровотока. Кроме того, на фоне приема бетагистина отмечается некоторое усиление мозгового кровотока как в вертебрально-базилярной, так и в каротидной системе. Вазоактивный эффект бетагистина, предположительно, обусловлен блокированием гистаминовых Н3-рецепторов и, возможно, воздействием на пресинаптические адренорецепторы.
Анализ действия бетагистина свидетельствует о его разностороннем влиянии на различные патогенетические механизмы головокружения и, следовательно, о патогенетической обоснованности применения препарата.
Бетагистин не вызывает выраженных побочных эффектов. В редких случаях возникают легкие диспептические явления, кожные аллергические реакции и головная боль.
В настоящее время имеется ряд генерических препаратов бетагистина, одним из которых является препарат Тагиста®, который хорошо зарекомендовл себя при лечении пациентов с различными вариантами системного головокружения.
Н1-блокаторы (антигистаминные): прометазин, дименгидринат, меклозин, дифенгидрамин. Головокружение уменьшают лишь те Н1-блокаторы, которые обладают центральным антихолинергическим действием. Возможно, это действие и объясняет вестибулолитический эффект данных средств, так как подавление головокружения не связано ни с блокадой Н1-рецепторов, ни с торможением рвотного центра ствола мозга (многие противорвотные средства не влияют на головокружение).
Основной побочный эффект Н1-блокаторов - седативный и снотворный. Он более выражен у дименгидрината и дифенгидрамина. При остром приступе головокружения это действие бывает желательным, в противном случае предпочтительнее меклозин. Н1-блокаторы могут вызвать такие антихолинергические эффекты, как сухость во рту или нарушение аккомодации.
Прометазин (алифатическое производное фенотиазина) обычно относят к группе антигистаминных средств, хотя он также обладает мягким нейролептическим, седативным, адрено- и холинолитическим действием. Хорошо помогает при укачивании и острых вестибулярных расстройствах. Возможно также курсовое применение при хронической вестибулярной дисфункции, сопровождающейся неврозами и неврозоподобными состояниями, беспокойством, нарушениями сна. Препарат нельзя назначать больным, страдающим заболеваниями, при которых противопоказаны холинолитики (глаукома, язвенная болезнь, гипертрофия предстательной железы, эпилепсия и т.д.).
Антихолинергические препараты: скополамин, атропин. Антихолинергические средства тормозят активность центральных вестибулярных структур. Побочные эффекты антихолинергических средств обусловлены, главным образом, блокированием М-холинорецепторов, поэтому их применение ограничивается купированием острых приступов головокружения или профилактикой болезни движения. Противопоказания к применению препаратов данной группы - те же, что и у других М-холиноблокаторов. Иногда вместе с атропином или скополамином используют прометазин, оказывающий синергическое действие.
Производные фенотиазина: тиэтилперазин, прометазин. Тиэтилпиразин (пиперазиновое производное фенотиазина) наряду с выраженным противорвотным действием обладает также вестибулолитической и нейролептической активностью. Применяется как для купирования острых приступов головокружения, так и для лечения хронических вестибулярных расстройств, преимущественно центрального генеза. Применение тиэтилпиразина несколько ограничено его возможными побочными эффектами: сухостью во рту, сонливостью, экстрапирамидными расстройствами.
Транквилизаторы: гидроксизин, диазепам. Транквилизаторы применяют для уменьшения тревожности, часто сопровождающей хронические вестибулярные расстройства. У гидроксизина противотревожное действие сочетается с антиневротической, вегетостабилизирующей, седативной и антигистаминной активностью, что делает его особенно эффективным при лечении хронического головокружения.
Фенибут - производное ГАМК и фенилэтиламина. Обладает вестибулолитическим, ноотропным и транквилизирующим действием. Применяется при лечении острых и хронических вестибулярных расстройств.
Барбитураты. Выраженные побочные эффекты барбитуратов в виде развития привыкания и зависимости исключают применение данных препаратов для лечения вестибулярной патологии. Алкалоиды белладонны в комбинации с эрготамином и барбитуратами можно назначать для лечения головокружения у больных, страдающих мигренью.
Вазоактивные препараты. Циннаризин эффективно уменьшает вестибулярную активность, а также обладает вазодилатирующим действием, преимущественно на сосуды головного мозга, и умеренной антигистаминной активностью. В случаях, когда головокружение сопровождается беспокойством и напряженным состоянием, рекомендуется сочетать прием циннаризина с диазепамом. Назначается курсами по 1-2 мес. при хроническом головокружении.
Вышеприведенный обзор вестибулолитических средств однозначно свидетельствует, что применение подавляющего большинства препаратов ограничивается имеющимися у них побочными эффектами. Поэтому их применение возможно только для купирования приступа острой вестибулярной дисфункции или ситуационно, например, при укачивании. И только бетагистин (Тагиста®) благодаря отсутствию у него значимых побочных эффектов может с успехом применяться как при острых, так и при хронических вестибулярных расстройствах.
Литература
1. Благовещенская Н.С. Отоневрологические симптомы и синдромы. - М.: Медицина, 1990. - 431 с.
2. Дикс М.Р., Худ Дж.Д. Головокружение.- М.: Медицина, 1989.- 479 с.
Сильное головокружение
Сильное головокружение может быть постоянным или приступообразным, возникает при вестибулярном нейроните, патологиях внутреннего уха, расстройствах мозгового кровообращения, идиопатической вестибулярной недостаточности, некоторых сердечных патологиях, интоксикациях, тяжелых анемиях, панических атаках. Диагностируется на основании данных опроса, неврологического осмотра, исследований вестибулярного аппарата, визуализационных, лабораторных методик. Лечение включает нейропротекторы, сосудистые средства, анальгетики, антиконвульсанты, другие препараты. Некоторым больным требуются операции.
Общая характеристика
Сильное головокружение - интенсивное ощущение движения (вращения либо смещения) самого больного или окружающего его пространства при объективном отсутствии таких изменений. Может быть кратковременным, длительным, постоянным. Подразделяется на системное и несистемное. Системное головокружение, в свою очередь, делится на центральное (при вовлечении внутреннего уха, вестибулярных нервов и ганглиев) и периферическое (вследствие поражения мозжечка, ствола мозга).
Для сильного системного головокружения характерно ощущение движения в пространстве, проваливания, покачивания на волнах, неустойчивости или смещения опоры под ногами. Несистемное головокружение возникает вследствие несогласованности вестибулярного, зрительного и проприоцептивного восприятия. Сопровождается чувством неустойчивости, трудностями при поддержании позы.
Почему возникает сильное головокружение
Синдром укачивания
Болезнь движения (кинетоз) - состояние, которое развивается в результате чрезмерного раздражения вестибулярного аппарата. Включает воздушную и морскую болезнь, головокружения при верховой езде, поездках в автомобиле, катании на аттракционах. Также наблюдается при однообразных движениях головой и телом, особенно, вращательных. В тяжелых случаях сопровождается сильным головокружением, выраженной тошнотой, рвотой иногда - многократной.
Усугубляется в период беременности, после переедания, приема алкоголя, при воздействии дополнительных неблагоприятных факторов (шум, запахи), наличии некоторых соматических и неврологических заболеваний, повышенной тревожности. Симптомы, как правило, быстро исчезают после прекращения гиперстимуляции вестибулярного аппарата. У некоторых пациентов постепенно ослабевающее головокружение сохраняется несколько дней.
Болезни внутреннего уха
Причиной головокружения являются следующие поражения вестибулярного анализатора:
- ДППГ. Возникает при изменении положения головы, провоцируется перемещением отолитов, свободно плавающих в эндолимфе полукружных каналов. Приступ отличается высокой интенсивностью, длится не более 1 минуты, сопровождается вегетативными нарушениями. Шум в ушах отсутствует, слух в норме.
- Лабиринтит. Приступы сильного головокружения продолжительностью от нескольких минут до 1-2 часов наблюдаются при остром воспалении внутреннего уха, обострении хронической формы заболевания, реже в сглаженном виде отмечаются в фазе ремиссии. Дополняются шумом в ушах, расстройствами слуха, гипергидрозом, тошнотой, рвотой, побледнением или покраснением лица.
- Болезнь Меньера. Приступ продолжается от 1-2 минут до суток или более, развивается от 1 раза в год до нескольких раз в день. Обусловлен растяжением каналов лабиринта на фоне увеличения количества эндолимфы. Вызывается физической нагрузкой, переутомлением употреблением спиртного. Включает вегетативные расстройства, нарушения равновесия, флюктуирующее снижение слуха, шум, звон в ушах.
- Синдром Лермуайе. Причиной симптома становится спазм сосудов лабиринта. Вначале пациент на протяжении 1-2 дней или нескольких недель жалуется на усиливающийся шум в ухе. Во второй фазе приступа наблюдается сильное головокружение, сохраняющееся от 20 минут до нескольких часов.

Вестибулярный нейронит
Клиническая картина, включающая сильное головокружение и вегетативные симптомы, формируется остро, продолжается от нескольких часов до нескольких суток. Причиной вестибулярного нейронита становится воспаление нерва после вирусной или бактериальной инфекции, реже - применение аминогликозидов. Нарушения слуха, очаговая и менингеальная неврологическая симптоматика отсутствуют. Отличительной особенностью является одиночный характер приступа. Второй эпизод головокружения наблюдается всего у 2% больных, всегда поражается ранее интактный нерв.
Идиопатическая двусторонняя вестибулярная недостаточность
Причины развития не установлены. Проявляется повторными эпизодами сильного головокружения, осциллопсиями (ощущением колебания неподвижных предметов). Нарушения со стороны органа слуха отсутствуют. Расстройства равновесия и осциллопсии постепенно нарастают. Со временем формируется та же картина, что при симптоматической двусторонней вестибулярной недостаточности на фоне других заболеваний (например, болезни Меньера). Осциллопсии провоцируются изменениями положения тела или головы, ходьба в темноте, по неровным поверхностям становится невозможной.
Нарушения мозгового кровообращения
Сильное головокружение продолжительностью более суток может свидетельствовать о развитии стволового или мозжечкового инсульта. При резком снижении слуха стоит заподозрить сопутствующий инфаркт лабиринта. Вертикальное косоглазие, определенные виды нистагма указывают на поражение центральных вестибулярных структур. При вовлечении ствола наблюдаются тетра- или гемипарез, синдром Горнера и симптом Бабинского, при инсультах в области мозжечка - дизартрия, атаксия.
В отличие от инсультов, при ТИА головокружение и другие симптомы полностью исчезают в течение суток. Возможны нарушения чувствительности, преходящие парезы, диплопия, дизартрия, шаткость ходьбы. У больных церебральным атеросклерозом сильное головокружение имеет постоянный характер. Возникает в пожилом возрасте. Дополняется снижением трудоспособности, бессонницей, головными болями, ухудшением памяти. Симптомы со временем прогрессируют.
Болезни сердца и сосудов
Причиной сильного головокружения становится внезапное уменьшение сердечного выброса. Инфаркт миокарда проявляется интенсивными болями в грудной клетке, страхом смерти. При брадикардии, синдроме слабости синусового узла и синдром Фредерика приступы развиваются на фоне болей и неприятных ощущений в области сердца, слабости, одышки, непереносимости физических нагрузок.
Кроме того, симптом возникает при ортостатическом коллапсе - недостатке кровоснабжения мозга из-за снижения артериального давления при перемене положения тела (резком вставании). Состояние формируется на фоне ослабленного сосудистого тонуса. Может быть индивидуальной особенностью, обнаруживаться при гиповолемии различного генеза, некоторых сосудистых и неврологических заболеваниях, в том числе - вегето-сосудистой дистонии.
Интоксикации
Сильное несистемное головокружение в сочетании с нарушениями равновесия является признаком токсического поражения мозжечка вследствие приема бензодиазепинов, лития, противоэпилептических препаратов. Определяются дизартрия, взор-индуцированный нистагм, атаксия, больше выраженная в области туловища. В анамнезе выявляется лечение перечисленными средствами.
При алкогольной интоксикации симптоматика дополняется позиционным нистагмом (возникающим при наклоне головы). В первые 3 часа после приема спиртного нистагм направлен к нижнему уху, затем - к верхнему. Для отравления окисью углерода характерны головокружение, давящая головная боль, тошнота, рвота, нарушения зрения, шаткость походки, аритмия, тахикардия. Возможны психомоторное возбуждение, снижение критики.
Тяжелые анемии
Выраженность симптома при анемиях коррелирует с тяжестью заболевания. У больных железодефицитной анемией проявления прогрессируют медленно, постепенно, достигают значительной выраженности при отсутствии лечения. Дополняются одышкой, сердцебиением, слабостью, бледностью, сухостью кожи. У пациентов с серповидно-клеточной анемией сильное головокружение сопровождает секвестрационные кризы, во время которых АД резко понижается из-за депонирования крови в печени и селезенке.
Панические атаки
Приступообразное несистемное головокружение - одна из основных жалоб людей, страдающих паническими атаками. Сочетается с дурнотой, потемнением в глазах, звоном в ушах, тахикардией, разнообразной вегетативной симптоматикой, пиковыми эмоциональными переживаниями. Может наблюдаться при депрессиях, неврастении, ипохондрии. Часто выявляется у больных истерией. Продолжается 15-20 минут, иногда - до 1 часа.
Другие причины
Симптом является частью клинической картины ряда острых состояний:
- Острая кровопотеря. Наблюдается при травмах, некоторых заболеваниях. При внутреннем кровотечении сильное головокружение, наряду с внезапно возникшими бледностью, жаждой, тахикардией, гипотонией позволяет заподозрить патологию даже при отсутствии других явных признаков (источника кровотечения).
- ЧМТ. Головокружение отмечается при всех черепно-мозговых травмах: сотрясениях, ушибах мозга и пр. Сочетается с тошнотой, центральной (не приносящей облегчения) рвотой, головной болью. Интенсивность проявлений варьируется. Другие признаки определяются видом, тяжестью травмы.
- Профузная диарея. Появление симптома обусловлено ухудшением кровоснабжения головного мозга на фоне гиповолемии. Состояние сопровождает острые кишечные инфекции: холеру, дизентерию, сальмонеллез.
Диагностика
Специалист воздерживается от предложения своих формулировок, подробно собирает жалобы, расспрашивает об ощущениях. Для определения уровня поражения проводят детальный неврологический осмотр, позволяющий подтвердить неврологические расстройства, нарушения координации, наличие и вид нистагма, сохранность вестибулоокулярного рефлекса. Окончательный диагноз выставляется по результатам следующих процедур:
- Исследования вестибулярного анализатора. Комплекс включает проведение позиционных проб, калорической пробы, видеонистагмографии, видеоокулографии, стабилографии.
- Исследование слуха. При болезнях внутреннего уха (за исключением ДППГ) в ходе пробы с камертонами и аудиометрии обнаруживаются нарушения слуха. Если расстройства отсутствуют, следует заподозрить избирательное поражение вестибулярного анализатора.
- КТ и МРТ. Информативны при нарушениях кровообращения в головном мозге, ЧМТ, поражениях внутреннего уха. Хорошо выявляют необратимые изменения вследствие ишемических и геморрагических инсультов, гематомы, повреждения твердых структур и мозгового вещества при травмах. Больным церебральном атеросклерозом рекомендована МРТ сосудов головного мозга.
- Сонография. С помощью УЗДГ сосудов мозга визуализируются атеросклеротические изменения. По данным эхокардиографии определяются морфофункциональные параметры сердца, обнаруживаются признаки ИБС и других кардиопатологий, которые могут спровоцировать аритмии, становящиеся причиной головокружений. Результаты эхоэнцефалографии позволяют подтвердить повышение внутричерепного давления, смещение мозговых структур вследствие ЧМТ.
- Лабораторные анализы. Общий анализ крови дает возможность установить факт кровопотери, определить вид и тяжесть анемии. Выявление крови в кале показательно при наличии желудочно-кишечного кровотечения. Пострадавшим с отравлением угарным газом производится тест на карбоксигемоглобин. При кишечных инфекциях осуществляется бактериологическое исследование кала, проводятся серологические тесты.

Лечение
Консервативная терапия
Лечебная тактика определяется видом патологии, спровоцировавшей сильное головокружение:
- Заболевания внутреннего уха. При органических поражениях применяют нейролептики, холинолитики, сосудорасширяющие препараты, антигистаминные средства. Больным ДППГ проводят тренировку вестибулярного аппарата.
- Вестибулярный нейронит. Осуществляется симптоматическая терапия с применением вестибулосупрессоров, транквилизаторов бензодиазепинового ряда. Длительность курса определяется тяжестью головокружения.
- Расстройства мозгового кровообращения. При инсультах производят мероприятия по поддержанию жизненных функций, регуляции гемостаза, предупреждению отека мозга. Симптоматически назначают антиконвульсанты, гипотермические и противорвотные средства, нейропротекторы. При атеросклерозе применяют гиполипидемические медикаменты, нейрометаболиты.
- Болезни сердца. Программа лечения может включать наркотические анальгетики (при инфаркте), бета-адреноблокаторы, антиаритмические препараты, тромболитики, антагонисты кальция.
- Интоксикации. Необходима отмена медикамента, спровоцировавшего сильное головокружение. Выполняется детоксикация. Проводится симптоматическое лечение. При отравлении угарным газом используется оксигенотерапия.
- Анемии. Больным железодефицитной анемией полезна диета, богатая железом. Рекомендованы препараты железа, иногда требуются гемотрансфузии. Терапия кризов при серповидно-клеточной анемии предполагает дегидратацию, кислородотерапию, введение анальгетиков, дезагрегантов, антикоагулянтов, иногда - переливания эритроцитарной массы.
Хирургическое лечение
В зависимости от этиологии сильного головокружения пациентам могут быть показаны следующие операции:
- Патологии внутреннего уха: тимпанотомия, перфорация основания стремени, фенестрация полукружного канала, лазерная деструкция лабиринта.
- Нарушения кровообращения в мозге: каротидная эндартерэктомия, формирование сосудистых шунтов, протезирование артерий, окклюзия и клипирование аневризм.
- Заболевания сердца: аортокоронарное шунтирование, стентирование коронарных артерий, установка кардиостимуляторов.
- Острая кровопотеря: ушивание открытых ран и источников кровотечения во внутренних органах, перевязка поврежденных сосудов.
1. Головокружение в практике невролога. Учебное пособие для врачей/ Андреев В.В., Баранцевич Е.Р., Кодзаев Ю.К. - 2017.
4. Новый терапевтический справочник. Клинические рекомендации/ Денисов И.Н., Мухин Н.А., Чучалин А.Г. - 2005.
Читайте также:
