Техника дискэктомии задним доступом. Методика дискэктомии задним доступом.
Добавил пользователь Евгений Кузнецов Обновлено: 31.01.2026
Спондилодезом называют хирургическое вмешательство, являющееся разновидностью артродеза. Целью операции является обездвиживание одного или нескольких позвоночно-двигательных сегментов. Это достигается за счет установки специальных конструкций, которые надежно фиксируют между собой подлежащие сращению позвонки. В результате они со временем они прочно срастаются, что полностью исключает возможность движения и развития на фоне этого болезненных ощущений.
Необходимость в выполнении спондилодеза возникает при многих патологиях позвоночника, которые не поддаются консервативному лечению. Поэтому обычно он сочетается с другими хирургическими вмешательствами. Спинальные хирурги «SL Клиника» помогут вам избавиться от проблем с позвоночником и провести спондилодез. Мы уже сумели помочь многим сотням больных с различными диагнозами, поможем и вам вернуться к полной движения жизни без боли.
Показания к проведению спондилодеза
Необходимости в устранении подвижности позвонково-двигательного сегмента возникает при спондилолистезе, нестабильности позвонков, что сопровождается сильными болями. Позвонково-двигательным сегментом позвоночника называют его структурно-функциональную единицу, в состав которой входят два смежных позвонка, расположенный между ними диск, а также фасеточный сустав и их связки.
Причины нестабильности позвонков чаще всего кроются в тяжелом остеохондрозе, при котором межпозвоночные диски сильно разрушены и полностью теряют свою функциональность. В результате этого у большого числа больных дополнительно обнаруживаются не только межпозвоночные грыжи, но и артроз фасеточных суставов, сдавливание спинного мозга и его нервных корешков.
Каждое из таких состояний сопровождается выраженными болями, которые практически в половине случаев не поддаются лечению консервативными методами. Поэтому в таких случаях пациентам назначается соответствующее ситуации оперативное вмешательство с последующим спондилодезом. Это может быть:
- фасетэктомия, показанная при тяжелом спондилоартрозе;
- декомпрессия дурального мешка, необходимая при сдавлении спинного мозга;
- менингорадикулолиз, применяемый при образовании спаек в области спинномозговых корешков.
Чаще всего пациентам проводится удаление межпозвоночных грыж и установка на место резецированных межпозвонковых дисков специальных кейджей. Только такой комплексный подход обеспечивает полное устранение болевого синдрома и надежную профилактику их возникновения в связи с поражением этого же позвонково-двигательного сегмента в будущем.
Показаниями к проведению спондилодеза после освобождения сдавленных нервов и удаления сильно поврежденных межпозвоночных дисков являются:
- ; ;
- рубцово-спаечный эпидурит;
- врожденная или приобретенная нестабильность позвоночника;
- тяжелый кифоз, сколиоз 3-4 степени;
- остеохондроз, сопровождающийся дискогенными болями;
- регулярно рецидивирующий корешковый синдром, обусловленный разными причинами;
- грыжи межпозвоночных дисков, приводящие к компрессии нервов или спинномозгового канала;
- новообразования в области позвоночника любого происхождения; ;
- компрессионные переломы позвоночника, возникающие на фоне остеопороза;
- трещины, переломы и другие травмы позвоночника.
В каждом отдельном случае спинальный хирург строго индивидуально подбирает вид проводимых вмешательств и разрабатывает поэтапный план течения операции. Для этого ему требуются результаты лабораторных исследований, МРТ, КТ или рентгеновские снимки.
При разработке тактики оперативного лечения обязательно принимаются во внимание имеющиеся сопутствующие заболевания и материальное положение пациента. В «SL Клиника» вы можете пройти комплексную диагностику позвоночника и получить помощь ведущих нейрохирургов, регулярно проводящих декомпрессивно-стабилизирующие операции с высокими показателями успешности. Стоимость всех видов операций и методов диагностики приведена в прайсе.
Виды спондилодеза
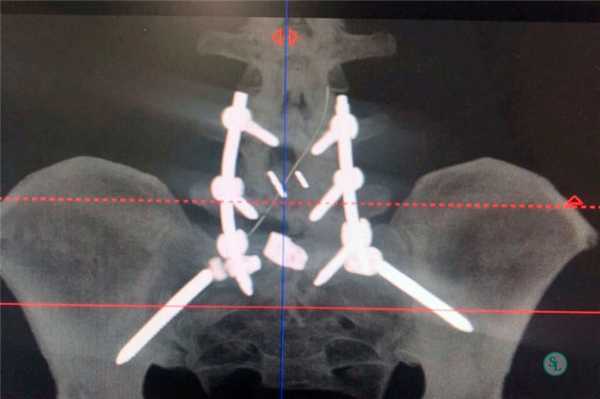
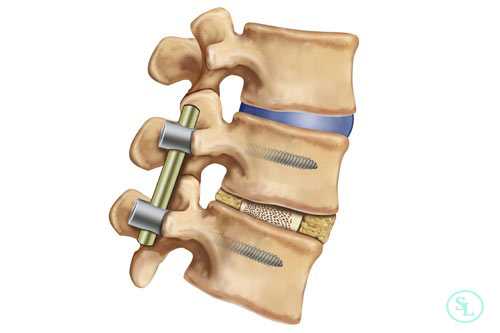
Декомпрессивно-стабилизирующие операции способны выполняться через передний или задний доступ. Но чаще предпочтение отдается заднему, так как выполнение переднего доступа более сложно технически и сопровождается существенным травмированием мягких тканей, что влечет за собой риск сильного кровотечения и высокую вероятность возникновения осложнений.
При заднем типе хирург получает возможность проводить манипуляции на позвоночнике, рассекая кожу, фасции и раздвигая в стороны глубокие мышцы спины. Это позволяет меньше травмировать ткани, поэтому реже приводит к возникновению нежелательных последствий и обеспечивает более легкое и быстрое протекание реабилитационного периода. Проведение спондилодеза через задний доступ в подавляющем большинстве случаев стало возможным благодаря созданию титановых кейджей, в составе которых присутствует костная крошка. Это специальные имплантаты, устанавливаемые вместо удаленных межпозвонковых дисков. Они пришли на смену костным или искусственным имплантатам и значительно повысили безопасность и эффективность хирургического вмешательства.
Если все же невозможно провести операцию задним доступом, выбирают передний. Он предполагает выполнение разреза на передней поверхности шеи, а при необходимости провести операцию на поясничном отделе хирург формирует доступ к позвоночнику через брюшную полость. Подобное в основном практикуется при:
- оскольчатых переломах позвоночника;
- сколиозе;
- ряде дегенеративно-дистрофических заболеваний.
Также существуют отличия в методах фиксации позвонков при спондилодезе. При выборе переднего метода нейрохирург стабилизирует тела позвонков. Если же выбрана методика задней фиксации хирург работает с остистыми и поперечными отростками позвонков.
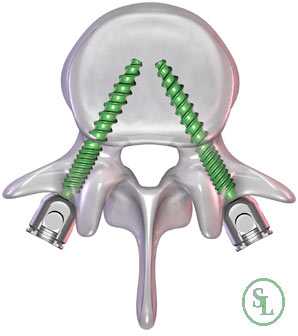
Но особенно результативным, по данным проведенных исследований, является межтеловой спондилодез. Поскольку тела позвонков значительно лучше снабжаются кровью, имеют большее количество клеточных элементов и отличаются высоким потенциалом к образованию новой костной ткани, имплантированные между ними объекты приживаются значительно лучше, чем установленные между отростками позвонков. При таком способе фиксации успешного спондилодеза удается добиться в 96% случаев. В противном случае позвонки могут не срастись, что приведет к сохранению болей в спине, а в дальнейшем к тяжелым последствиям.

Спондилодез шейного отдела позвоночника
При выраженных дегенеративно-дистрофических изменениях в позвонках шейного отдела чаще всего проводится задний цервикоспондилодез с применением транспедикулярной фиксации. При необходимости стабилизации в одном положении могут подлежать 1, 2 или большее количество позвоночно-двигательных сегментов. Но этот метод требует высокого уровня профессионализма от нейрохирурга, так как сопряжен с риском повреждения нервных волокон и кровеносных сосудов.
При обнаружении высокой вероятности развития подобных осложнений на этапе предоперационной подготовки предпочтение отдается установке металлических конструкций для фиксации заднего опорного комплекса позвоночно-двигательного сегмента. Они позволяют соединить отростки позвонков, что приводит к спондилодезу.
Также может выполняться спондилодез через передне-боковой доступ. Показаниями к его проведению выступают серьезные травмы шейного отдела. В подобных случаях метод фиксации позвонков выбирается для каждого пациента индивидуально на основании результатов МРТ. Высокой эффективностью при оперативном лечении переломов шейного отдела позвоночника отличается межтеловой цервикоспондилодез, сопряженный с установкой передней фиксирующей пластины.
В результате проведенного хирургического вмешательства в большинстве случаев удается добиться полного устранения болевого синдрома, что позволяет пациентам вернуться к повседневной деятельности. В отдельных случаях возможно периодическое возникновение незначительного дискомфорта, не влияющего на трудоспособность человека.
Спондилодез поясничного отдела позвоночника
В подавляющем большинстве случаев операции на поясничном отделе позвоночника выполняются задним доступом с выбором межтелового способа фиксации позвонков. Вмешательство через передний доступ осуществляют исключительно в сложных клинических случаях и при оскольчатых переломах.
Существует несколько способов проведения межтелового спондилодеза поясничного отдела:
- передний (ALIF);
- задний(PLIF);
- трансфораминальный(TLIF).
Чтобы иммобилизация позвоночно-двигательного сегмента была максимально надежной, нередко операция дополняется выполнением транспедикулярной фиксации. В таком случае устанавливаются специальные металлические конструкции, которые еще более упрочняют скрепление тел позвонков.
Передний межтеловой спондилодез
Методика ALIF позволяет получить предельно удобный доступ к межпозвонковым дискам и телам позвонков. Благодаря этому нейрохирургу удается свободно удалить диск, устранить патологическое сдавливание нервных корешков и спинномозгового канала, установить кейдж. При необходимости хирург производит монтаж дополнительных фиксирующих конструкций.
При применении техники ALIF удается обойти нервные пучки, что исключает вероятность их повреждения и развития соответствующих осложнений. Но она предполагает необходимость перемещения кровеносных сосудов, что может спровоцировать открытие кровотечения.
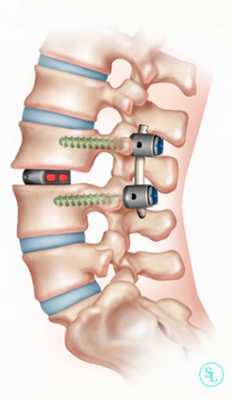
Задний межтеловой спондилодез
Метод PLIF подразумевает удаление отростков с двух сторон от позвонка. После этого осуществляется радикальная дискэктомия. По обеим сторонам позвонка устанавливаются кейджи.
Иногда их заменяют расширяющимися имплантатами. Поскольку они обладают меньшими размерами, нейрохирургу достаточно провести медиальную двустороннюю фасетэктомию (удаление фасеточных суставов) и удалить только студенистое ядро диска. Такие имплантаты оснащены винтами. Их раскручивают специальным ключом, благодаря чему кейджи прочно фиксируются в заданном положении.
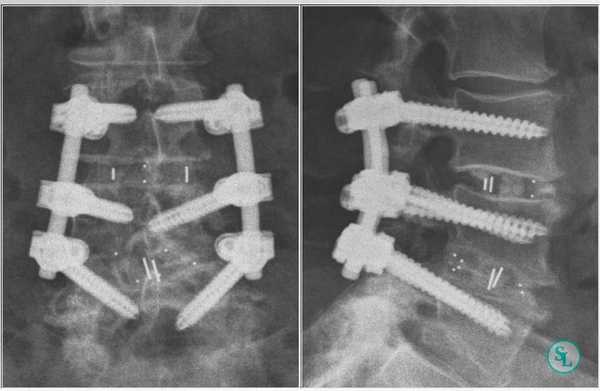
Огромным преимуществом методики является возможность произвести циркулярный спондилодез в течение одной операции. Но ее выполнение сопряжено с риском повреждения нервов, так как для получения доступа к межтеловому пространству хирург должен отодвинуть их. Главной опасностью этого является развитие пареза, паралича и нарушения работы кишечника и мочевыделительных органов, что может привести к недержанию мочи и каловых масс.
Трансфораминальный спондилодез
Методика TLIF признана наименее травматичной. Она подразумевает удаление межпозвоночного диска и осуществление спондилодеза со стороны наиболее выраженного стеноза.
Трансфораминальный спондилодез позволяет сохранить целостность задних опорных структур позвоночника и выполнить весь запланированных объем даже при присутствии значительных рубцовых изменений.
Противопоказания
Спондилодез не может быть выполнен при:
- тяжелых заболеваниях сердечно-сосудистой системы;
- недавнем перенесении инсульта или инфаркта;
- острых инфекционных заболеваниях;
- обострении хронических заболеваний;
- образовании свищей неясного происхождения;
- нарушениях свертываемости крови;
- варикозном расширении вен.
Традиционно оперативное лечение показано только больным от 12 до 60 лет. В остальных случаях возможность хирургического вмешательства рассматривается группой специалистов.
Особенности реабилитации
Спондилодез не принадлежит к числу простых хирургических вмешательств. Первые сутки после нее пациент проводит в палате интенсивной терапии под постоянным медицинским контролем. Если в течение этого времени отсутствуют признаки развития осложнений, наблюдается положительная динамика, его переводят в обычную палату и разрешают вставать и самостоятельно передвигаться на небольшие расстояния.
Выписка из стационара осуществляется в разные сроки, что определяется видом проведенных операций и обширности выполненного спондилодеза. Пациент получает подробные инструкции по правилам поведения в период реабилитации, направления на посещение физиотерапевтических процедур и занятий ЛФК.
Для ускорения репаративных процессов пациентам назначается прием индивидуально подобранных лекарственных средств, а также ношение ортопедического корсета.
В среднем для окончательного восстановления организма требуется от 2 до 4 месяцев. В течение всего этого времени запрещается выполнять тяжелую физическую работу, поднимать тяжести, длительное время сидеть.
При точном выполнении всех полученных рекомендаций пациенты возвращаются к полноценной жизни и не страдают от ограничения подвижности, особенно при выполнении моно- и бисегментарного спондилодеза. Незначительные трудности могут возникнуть только при сращении нескольких позвоночно-двигательных сегментов во время наклонов.
Спондилодез в «SL Клиника»
«SL Клиника» это — комфортабельные приемные, процедурные, палаты, современное диагностическое оборудование и оснащенные операционные по последнему слову техники . Мы постоянно совершенствуемся и стараемся создать наилучшие условия лечения для больных с разными заболеваниями позвоночника.
Стоимость спондилодеза 630 000 руб и зависит от:
— Заболевания позвоночника ( смещение позвонков или сужение позвоночного канала и т.д.)
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
— Количества позвонков, которые надо стабилизировать.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты.
— Операцию;
— Наркоз;
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе.
Наши спинальные хирурги помогают избавиться от боли и добиться высокого качества жизни уже более 10 лет. Регулярно осваивают новые методики консервативного и хирургического лечения, что позволят им объединить опыт и современные подходы к лечению.
Эндоскопическое удаление грыж межпозвонковых дисков
Эндоскопическое удаление грыжи межпозвонкового диска является относительно новым и малоинвазивным методом. Не причиняя дополнительных страданий под превосходной визуализацией, эндоскопическая хирургия позволяет решать сложные задачи и поэтому приобретает все большую популярность среди спинальных хирургов. Существуют различные типы эндоскопических систем, которые можно сгруппировать в следующие:
1. Операции из задне-бокового доступа:
Чрескожная трансфораминальная эндоскопическая дискэктомия. «THESSYS» joimax® Thomas Hoogland Endoscopic Spine System Германия; «Vertebris» Richard Wolf; «YESS» Yeung Endoscopic Spine System Richard Wolf GmbH Германия). Длина хирургического доступа в составляет 7 - 10 мм. Максимальное время операции 140 минут. Операция проходит под местным, или под общим обезболиванием. Вертикализацию пациента осуществляют через несколько часов или на следующий день после операции.
Одним из недостатков данной методики, является ограниченное поле зрения. Недостаточная визуализация эпидурального пространства создает ограничения возможностей удалять сместившиеся крупные секвестры грыжи диска. Тем не менее, многие считают, что это самый щадящий способ, однако он имеет узкие показания и подходит не всем пациентам. Основным показанием для заднебокового эндоскопического доступа являются фораминальные и экстрафораминальные грыжи. Метод относительно противопоказан при высоком положении гребня крыла подвздошной кости (особенно на уровне L5 - S1 у пациентов мужского пола), сопутствующем спондилолистезе и выраженной гипертрофии желтой связки, рецидивирующих, мигрированных и кальцинированных срединных и парамедианных грыжах, аномалии нервного корешка, синдроме конского хвоста, расположении грыж в «скрытой зоне» - зоне позвоночного канала, скрытой от прямой визуализации, что усложняет выполнение операции и повышает риск данного доступа для невральных структур. Сторонники чрескожной трансфораминальной эндоскопической дискэктомии рассматривают эту процедуру как будущий «золотой стандарт» при заболеваниях межпозвонковых дисков.
2. Операции из заднего доступа:
a) Эндоскопически-ассистированная хирургия позвоночника - так называемая микроэндоскопическая дискэктомия (МЭД) с использованием тубулярных ретракторов и комбинированного изображения. («EasyGO»; «SMART»; «METRx»). Этот метод эффективен при грыжах межпозвонковых дисков любой локализации в сочетании со спинальным стенозом и нестабильностью. Операции могут выполняться под двойным визуализационным контролем с использованием эндоскопа и микроскопа. Посредством тубулярных ретракторов возможно не только удаление грыж межпозвонковых дисков, но также трансфораминальная установка межтеловых кейджей и транспедикулярных винтов.
б) Эндоскопическая хирургия позвоночника с использованием специальной эндоскопической вставки и тубуса («Destandau Endospine» Karl Storz GmbH и Co KG Tuttlingen, Германия).
Каждый способ имеет свои преимущества и недостатки, но наиболее универсальным и простым для удаления грыж межпозвонковых диков является эндоскопическая хирургия из заднего доступа по Destandau. Эндоскопическая микродискэктомия по Destandau - это минимально инвазивная хирургическая процедура для лечения симптоматических грыж поясничных дисков с использованием операционного эндоскопа с гораздо меньшей травмой мягких тканей и нулевой летальностью. Она имеет многочисленные преимущества перед другими методами и требует основательных знаний из хирургической анатомии позвоночного столба. Это возможность проведения дискэктомии исключительно эндоскопически, в том числе при труднодоступных локализациях грыж. За счет мобильности эндоскопического тубуса поле зрения хирурга соответствует положению инструментов и перемещается согласно выполняемых манипуляций.
Эндоскопическая дискэктомия по J. Destandau и эндоскопически ассистированная микродискэктомия (МЭД) являются одинаково эффективными методиками лечения межпозвоночных грыж на пояснично-крестцовом уровне». Тем не менее, окончательный результат лечения зависит не столько от применяемой технологии и выбранного доступа, сколько от опыта хирурга и тщательности выполнения манипуляций.
Дискэктомия
Позвоночная грыжа - это одно из самых неприятных осложнений остеохондроза. При этой патологии происходит частичное разрушение оболочки межпозвонкового диска, в результате чего его центральная часть выбухает за ее пределы. Выпячивание нередко давит на корешки спинномозговых нервов, вызывая выраженный болевой синдром и неврологические нарушения. Дискэктомия - это операция, направленная на устранение патологического образования и снятие давления с нервных корешков. Она может проводится изолированно или в сочетании с другими манипуляциями на позвоночнике, например, ламинэктомией (удалением части дужки позвонка).
В Центре хирургии «СМ-Клиника» используется классическая и малоинвазивная эндоскопическая техника дискэктомии, позволяющая удалить грыжи шейного, грудного и поясничного отделов позвоночника с минимальным повреждением тканей. Это позволяет пациенту максимально быстро восстановиться и вернуться к привычному образу жизни.
Преимущества дискэктомии в «СМ-Клиника»
Современная хирургическая аппаратура, позволяющая хирургу действовать с виртуозной точностью, что особенно важно при работе близ нервных корешков и спинного мозга.
Опытные врачи, каждый из которых блестяще выполняет сложнейшие вмешательства, избавляющие пациента от болей и неврологических нарушений.
Показания к проведению операции
Удаление межпозвоночного диска показано в следующих ситуациях:
- при недостаточной эффективности консервативной терапии;
- при сохранении болевого синдрома в течение 1,5 месяцев или дольше (при условии, что пациент получает необходимое лечение);
- при сдавлении спинного мозга или его корешков, сопровождающегося развитием неврологических нарушений (нарушения чувствительности и/или двигательной функции, тазовые расстройства и т.п.);
- при сочетании грыжи со стенозом (сужением) позвоночного канала.
В каждом случае решение о необходимости проведения вмешательства принимает лечащий врач после тщательного обследования пациента.
Предоперационная подготовка
Перед проведением операции дискэктомии пациент проходит через комплексное обследование, направленное на уточнение основного диагноза, а также выявление фоновых и сопутствующих заболеваний. Диагностика включает в себя:
- консультацию нейрохирурга, кардиолога, терапевта, анестезиолога;
- ЭКГ;
- общие анализы крови и мочи;
- биохимический анализ крови;
- коагулограмму;
- пробы на инфекции (ВИЧ, гепатиты, сифилис);
- МРТ и рентгенографию позвоночного столба.
При необходимости список обследований и консультаций может быть расширен. Такое обследование дает возможность правильно подобрать методику выполнения вмешательства, а также убедиться в отсутствии противопоказаний.
Техника проведения операции
Классическая дискэктомия проводится под наркозом, в ходе которого состояние пациента контролируется опытным анестезиологом. Место разреза зависит от локализации грыжи. Хирург рассекает кожу и подкожную клетчатку, открывая доступ к позвоночному столбу. Затем проводится удаление межпозвонкового диска, а также при необходимости его пластика с использованием специальных трансплантатов. Операция также может быть дополнена ламинэктомией (удалением дужки позвонка).
При использовании эндоскопической техники допустим как наркоз, так и местная анестезия. Вмешательство производится через небольшой разрез (1-2 см длиной), через который в толщу тканей вводится специальный зонд с оптикой и миниатюрными инструментами. С их помощью хирург производит удаление диска и ушивание тканей.
Воспользуйтесь уникальной возможностью и получите бесплатную консультацию по поводу плановой операции. Подробнее.

Операция дискэктомии в «СМ-Клиника»
После проведенной дискэктомии пациент сразу чувствует облегчение. Операция позволяет убрать давление на нервные волокна и полностью восстановить их функции. В результате болевые ощущения проходят, восстанавливается чувствительность тканей, исчезают тазовые расстройства и другие неприятные симптомы.
Реабилитация
Срок нахождения в стационаре и полной реабилитации зависит от выбранной методики вмешательства. При классической дискэктомии пациент проводит в клинике 1-2 суток, а после выписки в течение 1-2 месяцев носит корсет для поддержки позвоночника. При эндоскопическом вмешательстве пациента выписывают уже в день операции, а большинство ограничений длится лишь 3 недели. В любом случае возврат к привычной физической активности возможен только после полного восстановления тканей и разрешения лечащего врача.
Чтобы уточнить актуальные цены на эндоскопическую дискэктомию поясничного, шейного или грудного отделов позвоночника, узнать стоимость других операций для избавления от боли в спине, а также записаться на прием к нейрохирургу, звоните по телефону многопрофильного медицинского центра «СМ-Клиника» или оставляйте запрос на обратный звонок на сайте. Помните, чем дольше вы терпите боль, тем сложнее будет удалить межпозвонковую грыжу, и тем дольше будет длиться реабилитация.
Дискэктомия - хирургическое лечение позвоночника
Позвоночный столб человека состоит из 28 костных элементов (позвонков), соединенных между собой дисками, суставами, сухожилиями и мышцами. Именно хрящевые соединения обеспечивают подвижность и гибкость позвоночника, амортизируют нагрузку при физических де
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
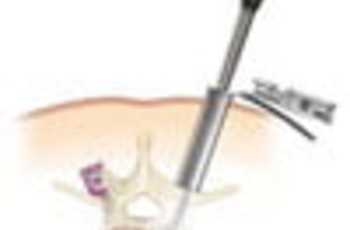
Каждый позвонок содержит отверстие (позвоночный канал) через который проходит спинной мозг, а от него отходят многочисленные нервные скопления и окончания, передающие команды мозга частям тела, внутренним органам и остальным системам организма.
Межпозвонковые диски состоят из плотной оболочки (фиброзного кольца) и студенистой середины. Нарушение анатомических форм оболочки или выпячивание ее за допустимые пределы называется протрузией межпозвонковых дисков, лечение которой, как правило, проходит классическими методами. А вот разрыв фиброзного кольца и выплескивание наружу желеобразного вещества причиняет более серьезные повреждения или сдавливание нервных корешков и спинного мозга. Лечение грыжи межпозвоночных дисков требует уже более тщательной и длительной терапии, а в некоторых случаях хирургического вмешательства.
Показания к дискэктомии позвоночного диска
Чаще всего пациенты обращаются в клиники для лечения грыжи поясничного отдела позвоночника. Заболевание сопровождается сильными болями в спине, а остальные симптомы напрямую связаны с поражением конкретного диска. Это могут быть и тянущие боли в ягодице и задней части ноги, ощущение холода и покалывания в пальцах ног, слабость нижних конечностей и пр.
Болевой синдром может иметь хронический характер или же может усиливаться при резких движениях, наклонах, поднятии небольших тяжестей и незначительных физических нагрузках. В том случае, когда грыжа защемила спинной мозг, наблюдаются неврологические нарушения работы внутренних органов (например, сбои мочеиспускания, дефекации, потенции, частичное или полное обездвиживание конечностей и пр.) и операцию следует проводить немедленно. Хирургическое вмешательство рекомендуется и при длительной неэффективности методов консервативного лечения грыжи позвоночника.
Первопричиной образования протрузии и грыжи позвоночных дисков большинство медиков считают остеохондроз, симптомы этих заболеваний во многом очень схожи. В простонародье часто встречается название данного заболевания как «выпадение диска».
Диагностика и подготовка к операции
Грыжа межпозвоночных дисков, как и другие болезни позвоночника, требуют тщательного сбора анамнеза, прохождения анализов (мочи и крови) и других аппаратных исследований (КТ и МРТ). Кроме того, обязательно необходимо провести ЭКГ и рентгенографию.
Перед проведением операции пациент обязан сообщить хирургу и анестезиологу о хронических заболеваниях сердца, почек, о недавно принимаемых лекарствах, а также аллергических реакциях на медпрепараты.
За 6-8 часов до начала процедуры не разрешается принимать пищу и по возможности пить. Следует сократить до минимума количество выкуриваемых сигарет.
Описание процедуры дискэктомии
Операция проводится под общим наркозом и обязательно в присутствии анестезиолога. В зависимости от места расположения грыжи может различаться и доступ к пораженному месту. Например, шейный отдел позвоночника предусматривает передний или боковой доступ, грудной - заднебоковой, поясничный - только задний.
Далее врач делает разрез скальпелем кожных покровов размером 7-10 см непосредственно над патологическим участком. Последовательно раздвигаются или разрезаются остальные покровные ткани. Затем удаляется поврежденный сегмент диска или диск полностью, при необходимости может удаляться часть дуги позвонка (ламинектомия) или иссекаться костные отростки. В некоторых случаях может проводиться пластика диска или позвонка имплантатами или трансплантатами из других костей тела.
В завершении операции хирург послойно сшивает ткани, кожу, накладывая швы. При необходимости наружу выводится дренаж, через который будет выходить скапливающаяся внутри жидкость.
В среднем процедура дискэктомии длится 2-3 часа, после чего пациент приходит в сознание и переводится в послеоперационную палату. В течение суток ему необходимо находиться в лежачем состоянии на спине. Со второго дня постепенно вводятся самостоятельные движения и поднятие на ноги, но дальнейшая терапия подразумевает ношение специального жесткого корсета для поддержания позвоночника.
На месте удаленного диска со временем образуется рубцовая ткань, что позволяет быстрее срастись прооперированным позвонкам. Уже через 3-4 недели больному разрешается сидеть и пробовать применять легкие физические нагрузки.
Отрицательные моменты хирургического вмешательства
Как и любое хирургическое вмешательство в организм человека, эта операция имеет свои отрицательные стороны, и они должны быть изложены врачом пациенту заранее, чтобы принять окончательное решение. Главным недостатком дискэктоми является нарушение опорных функций позвоночника. Плохо сказывается на дальнейшем выздоровлении и двигательных возможностях пациента размеры трепанационного окна, разрезание или повреждение мягких тканей, мышц. Чтобы привести их в прежнее состояние понадобится длительный период реабилитации и настойчивость больного.
В некоторых случаях возникает необходимость проведения манипуляций в спинномозговом канале, что может спровоцировать воспалительные процессы в оболочке спинного мозга, развитие в ней спаек или нарушение целостности. Поэтому пациенту назначают курс антибактериальных препаратов.
Кроме того, во время операции существует риск повреждения близлежащих кровеносных сосудов и нервных окончаний. Это может вызвать кровотечения, тромбозы на внутренних венах ног, нарушение чувствительности кожи нижней части спины или конечностей и сбои в работе внутренних органов.
К сожалению, стоимость удаления межпозвоночной грыжи довольно высока, но не дает полной гарантии, что в ближайшее время рецидивы не повторятся. Все дело в том, что на месте оперирования образуется костное жесткое сращивание позвонков и нарушается подвижность конкретного участка спины. Иногда это может вызвать развитие грыж в соседних межпозвонковых дисках.
Период реабилитации
В среднем при благополучном прохождении послеоперационного периода пациента выписывают из стационара на 7-10 сутки. Примерно в это же время снимают швы и удаляют дренаж. При необходимости лечащий врач может продлить болеутоляющую терапию.
Далее следует процесс восстановления организма. В зависимости от состояния здоровья больного и степени поражения позвоночника доктор назначает постепенное введение физических нагрузок. После длительного ношения корсета и его снятия необходима регенерация мышечных тканей спины. Для этого назначаются физиопроцедуры, ЛФК, плавание.
Хорошую эффективность в реабилитационный период показали сеансы мануальной терапии, иглоукалывание, рефлексотерапия, классические массажи и пр.
Микродискэктомия
Микродискэктомия представляет собой микрохирургическое вмешательство по удалению грыжи межпозвоночного диска. Цель процедуры - устранить давление грыжи на нервные корешки и, таким образом, купировать боль и устранить другие неврологические симптомы.
В ходе операции нейрохирург делает надрез длиной около 3 см, затем с помощью микрохирургического инструмента проникает в межпозвонковое пространство и удаляет грыжу. Процедура проводится под тщательным контролем сверхмощного хирургического микроскопа и сопряжена с низким риском послеоперационных осложнений.
На сегодняшний день это вмешательство признано «золотым стандартом» лечения грыж, поскольку оно помогает решить проблему в 90% случаев. Врачи Центра хирургии «СМ-Клиника» проводят операцию микродискэктомии для лечения грыж позвоночника различного размера и локализации. Благодаря малоинвазивной технологии, процедура не требует длительной госпитализации и реабилитации.
Преимущества проведения микродискэктомии в «СМ-Клиника»
Наши врачи имеют многолетний опыт проведения успешных микрохирургических операций по удалению межпозвоночных грыж.
Центр хирургии «СМ-Клиника» оснащен самым современным микрохирургическим инструментарием и оптической техникой последнего поколения, что позволяет выполнять операции с большой точностью и получать малотравматичный доступ даже в труднодоступные места образования межпозвоночных грыж.
Показания к проведению микродискэктомии
Основным показанием к проведению микрохирургической дискэктомии является наличие межпозвоночной грыжи более 6 мм в шейном, грудном или поясничном отделе позвоночника, которая защемляет нервные корешки, вызывая сильную некупируемую боль и другие симптомы неврологического характера. Операция также показана при отсутствии эффекта от консервативной терапии более 3-х недель.
Окончательное решение о методике хирургической коррекции межпозвонковой грыжи принимает нейрохирург клиники на основе имеющейся патологии и общего состояния пациента.
Подготовка к микродискэктомии
Перед выполнением операции в Центре хирургии «СМ-Клиника» необходимо пройти стандартное комплексное обследование. Это важно для выявления противопоказаний, предупреждения осложнений со стороны хронических заболеваний, исключения воспалительных и инфекционных процессов. Программа подготовки включает следующие обследования:
- общий анализ мочи;
- ряд лабораторных исследований крови — на общие и отдельные биохимические показатели, наличие вирусов гепатита группы В и С, определение группы и резуса крови, пробу на сифилис и ВИЧ;
- электрокардиограмма;
- консультативный прием у нейрохирурга, кардиолога, анестезиолога, терапевта, при необходимости может потребоваться допуск от врачей других узких специальностей.
Весь объем предоперационного обследования можно выполнить в самые короткие сроки на базе «СМ-Клиника», консультативный прием у врачей осуществляется без очередей по предварительной записи.

Для выполнения микродискэктомии используются микрохирургические инструменты и операционный микроскоп. Операция проводится под наркозом, за состоянием больного следит опытный врач-анестезиолог.
В области проекции поврежденного диска выполняется разрез кожи длиной 2 -3 см. Получив доступ к проблемному участку, врач под качественным оптическим увеличением производит удаление фрагментов пульпозного ядра, формирующих грыжу диска. В результате корешковый нерв освобождается от давления, и болевой синдром уходит.
На заключительном этапе операции на разрез накладываются швы и асептическая повязка.
Операция микродискэктомия в «СМ-Клиника»
В ходе проведенной операции происходит снятие давления с корешкового нерва. Это способствует быстрому исчезновению болевых ощущений и неврологических нарушений. После завершения периода реабилитации пациент может вернуться к привычному образу жизни без боли в шее или спине.
Реабилитация после микродискэктомии
Поскольку костные и хрящевые структуры позвоночного столба и его мышечный каркас остаются практически ненарушенными, реабилитационный период не занимает много времени. Встать на ноги можно уже в первые сутки, как только пройдет действие анестезии. Выписка, как правило, происходит через 1-2 дня после операции.
В послеоперационный период назначаются обезболивающие препараты и антибиотики для профилактики инфекционных осложнений. Микродискэктомия относится к малоинвазивным операциям на позвоночнике, однако, до полного заживления операционной травмы больному рекомендован режим ограниченной физической активности. На протяжении 1,5 месяцев после операции врачи не рекомендуют: поднимать вес более 2,5 кг, делать резкие наклоны и потягивания, долго сидеть, длительное время управлять автомобилем, находиться без поясничного корсета. Кроме того, нельзя забывать о лечебной физкультуре и физиотерапевтических процедурах, играющих существенную роль в процессе восстановления организма.
Чем раньше вы обратитесь к специалистам по поводу боли и других проблем в области спины, тем быстрее будет поставлен правильный диагноз и назначено грамотное лечение, и тем более легким и менее травматичным будет хирургическое вмешательство, если оно окажется необходимым. Доверьте здоровье своего позвоночника опытным нейрохирургам «СМ-Клиника», за плечами которых уже сотни успешно проведенных операций.
Чтобы уточнить актуальные цены на операцию микродискэктомии при грыжах шейного, грудного или поясничного отделов позвоночника, а также записаться на первичный прием к специалистам Центра хирургии «СМ-Клиника» в Москве, звоните по телефону контакт-центра или оставляйте заявку на сайте. Наши операторы свяжутся с вами и ответят на организационные вопросы.
Читайте также:
