Техника, этапы артроскопии подтаранного сустава
Добавил пользователь Alex Обновлено: 28.01.2026
Метод артроскопии (эндоскопической хирургии суставов) позволяет выполнять оперативные вмешательства на суставах с минимальным повреждением окружающих тканей.
В травматолого-ортопедическом отделении ГБ №41 выполняется артроскопия следующих суставов: плечевой, локтевой, лучезапястный, тазобедренный, коленный, голеностопный, I плюснефаланговый сустав стопы.
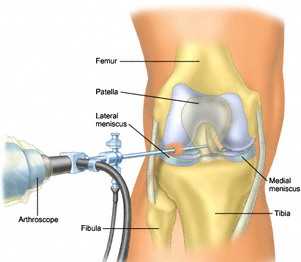
В проекции суставной щели (коленного, плечевого, голеностопного, локтевого, других суставов) делают два-три маленьких разреза-прокола (порта). В один из них вводят тонкий оптический прибор - артроскоп, диаметром 2-4 мм, длиной 12-14 см, который соединен с цифровой видеокамерой. Через другой порт вводят специальный щуп или тонкие инструменты.
Ход операции хирург контролирует, глядя в монитор, где имеется увеличение изображения в 30 - 50 раз по сравнению с реальными размерами всех внутрисуставных структур. Такая методика обеспечивает высочайшую точность манипуляций в суставе и исключительную аккуратность манипуляций.
Этот вид хирургии позволяет избежать больших разрезов и вскрытия сустава больного, что имеет принципиальное значение для ускоренного восстановления пациентов после операции.
Артроскопия - это современная хирургическая процедура, которая проводится для диагностики и лечения нескольких групп суставов. Артроскопию относят к методам минимально инвазивной хирургии, то есть операций без разрезов. Риски для пациента при таком лечении минимальны, а реабилитация занимает намного меньше времени в сравнении с классическим, открытым, оперированием.
Общее описание исследования
История артроскопии началась ещё в 1912 году, когда доктор Северин Нордентофт из Дании заявил на конгрессе хирургов о том, что такая операция вполне реальна. В 1920-х годах артроскопией мениска активно занимался Ойген Бирхер, но полный карт-бланш на проведение этих операций был выдан японцу Масаки Ватанабэ. В соавторстве с другими учеными этот хирург и изобрёл первый полноценный артроскоп.
Сегодня артроскопию считают универсальной операцией - метод позволяет проводить оценку состояния самых разных костей, удалять и заменять повреждённые ткани и восстанавливать сам сустав.
Основные виды артроскопии
- Артроскопия коленного сустава (или мениска). Эту операцию делают чаще всего. При разрыве мениска, ПКС и ЗКС (передней и задней крестообразных связок) используют трансплантаты из собственных связок пациента (например, бедра) или искусственных.
- Артроскопия плечевого сустава. Эта разновидность тоже используется довольно часто - и для профилактики, и для лечения. У спортсменов нередко происходит разрыв вращательной манжеты, у обычных людей - банальный вывих плеча, нестабильность сустава и др.
- Артроскопия тазобедренного сустава. Такая манипуляция проводится гораздо реже и требует от врача высоких умений. Используется для оценки состояния бедренной кости и других суставных элементов и соответствующего лечения.
- Артроскопия локтевого сустава. Рекомендуются пациентам как диагностическая процедура при жалобах на боли в руке и любых проблемах со сгибанием-разгибанием конечности. А также для операций при инфекциях, артритах и др.
- Артроскопия голеностопного сустава. Показаний для операций на голеностопе очень много, делают её быстро и безболезненно. Реабилитация проходит в щадящем режиме, и в среднем через 5 недель пациент уже может спокойно ходить, полностью опираясь на стопу.
Показания к проведению
Артроскопическая процедура универсальна, она используется и для хирургического лечения, и для диагностики.
Диагностическая процедура применяется, когда испробованы уже все неинвазивные варианты (КТ, МРТ, рентген, ультразвук) и внятных результатов не получено. Показания для артроскопической диагностики - это разрывы мениска, ПКС и ЗКС для колена, других связок, сухожилий, хронические боли. Другие случаи - это синовит (воспаление синовиальной оболочки сустава), переломы, артриты, артрозы и др.
Показания к артроскопическому хирургическому вмешательству представляют собой намного более внушительную группу:
- повреждения мениска и хрящей в коленном суставе, киста мениска;
- разрывы связок в колене (ПКС, ЗКС или обеих сразу);
- хронические воспаления в костях;
- удаление инородных тел (кусочков хрящей и костей из суставной полости);
- промывание сустава и удаление лишней жидкости (если диагностирован синовит, артрит и т. д.);
- любые вывихи и подвывихи;
- удаление спаек и наростов в суставной полости;
- нестабильность сустава;
- артриты и артрозы (выполняется, например, абразивная обработка хряща) и др.
Артроскопический метод лечения суставов сегодня все чаще используется вместо традиционной открытой операции - артротомии. Преимущества его очевидны - надрезы на коже минимальны (3-5 мм), рубцы после заживления почти незаметны, и сами пациенты такую процедуру переносят очень легко. А сроки восстановления после артроскопии в несколько раз меньше, чем при тяжёлой артротомии.
ПОКАЗАНИЯ К АРТРОСКОПИИ
Артроскопия имеет общие и специальные показания:
Общие показания:
- Неясная клиника при повреждении или заболевании сустава, которая не может в достаточной степени быть уточнена с помощью клинических и параклинических способов исследования, в том числе артрографии.
- Неясные жалобы после ранее выполненных оперативных вмешательств
- Объективная оценка и контроль эффективности ряда оперативных вмешательств.
Cпециальные показания:
- Повреждение менисков - артроскопия даёт возможность точно установить локализацию повреждения, его характер и определить необходимость хирургического вмешательства. При этом деформирующий артроз развивается значительно реже и медленнее прогресирует.
- Повреждение связок - неоднократно при артроскопии обнаруживается повреждение крестообразных связок при “стабильном колене”, и наоборот-целостность связок при передней или задней нестабильности коленного сустава. Артроскопия даёт возможность выбрать оптимальную тактику оперативного вмешательства.
- Повреждение и заболевания синовиальной оболочки - часто сопровождаются повреждением большеберцовой коллатеральной связки. В этом случае артроскопия позволяет определить объём вне- или внутрисуставного хирургического вмешательства
- Повреждение и заболевание суставного хряща - 20-25% всех повреждений коленного сустава. Они часто становятся причиной развития деформирующего артроза.
- Повреждение и заболевание суставного хряща чаще локализуется в надколенно - бедренном отделе коленного сустава - области, где диагностика наиболее трудна. Артроскопия играет решающую роль в диагностике и выборе лечения при ранней стадии асептического некроза мыщелков бедра.
- Повреждения и заболевание жирового тела - хроническая гиперплазия жирового тела (болезнь Hoffa) чаще наблюдается у спортсменов с большими нагрузками на коленный сустав, в последнее время часто наблюдается у молодых женщин, из — за гормональных нарушений.
- Деформирующий артроз - артроскопия даёт чёткие представления об изменённом суставе, при этом в основном поражается медиальный мыщелок кости. Оперативным путём удаляются патологически изменённые внутрисуставные ткани с последующим созданием оптимальных условий для предупреждения прогрессирования заболевания.
- Ревматоидный артрит - неравномерность изменений различных зон сустава и неоднородность поражений в зависимости от его фазы. Сужение щели сустава, изъеденность суставных поверхностей, ворсинчатое разрастание синовиальной оболочки. При помощи специального приспособления вводимого через троакар проводится нивелирование пораженных поверхностей и удаление синовиальной оболочки.
ПРОТИВОПОКАЗАНИЯ К АРТРОСКОПИИ
- Невозможность проведения обезболивания
- Острые и хронические инфекционные заболевания, а также ранее перенесённые инфекционные заболевания сустава. Во время обострения ревматоидного артрита.
- “Фиброзный” анкилоз, контрактура сустава, спаечный процесс. Артроскопия коленного сустава возможна при наличии в нём сгибательных движений с амплитудой минимум 60°.
- Кровоизлияние в суставную полость
Независимо от того, проводится ли артроскопия коленного сустава или других, существуют общие противопоказания - абсолютные и относительные.
К общим относят костный или фиброзный анкилоз (суставная щель зарастает соответственно костной или соединительной тканью), гнойное воспаление и рану, а также общее тяжёлое состояние пациента.
Если зафиксированы относительные противопоказания, доктор может дать согласие на процедуру по своему усмотрению. Это обширные повреждения, когда нарушена герметичность сустава, и кровоизлияния в суставную полость.
ЛЕЧЕБНОЕ ВОЗДЕЙСТВИЕ САНАЦИОННОЙ АРТРОСКОПИИ
Обычно после проведения артроскопии значительно уменьшается или исчезает болевой синдром, отечность и выпот в сустав, увеличивается амплитуда движений, восстанавливается функциональная активность мышц и спорность конечности.
Наиболее выраженные положительные сдвиги отмечены у пациентов с застарелыми и хроническими повреждениями суставного хряща, хроническим посттравматическим синовиитом, деформирующим артрозом, ревматоидном артритом. Улучшение общего состояния больных и функции сустава после артроскопии служит началом ремиссии заболевания на много месяцев.
Положительная динамика заболевания объясняется удалением патологической синовиальной жидкости , содержащей так называемый суставной дебрис - различных размеров фрагменты суставного хряща, фибриновые плёнки и нити , глыбки муцина и др. Ирригация сустава при артроскопии обладает выраженным терапевтическим эффектом у больных деформирующим артрозом, ревматоидном артритом т.к. снимает воспаление.
Подготовка к проведению исследования
Подготовка к такому лечению проходит одинаково, будь это артроскопия тазобедренного сустава, операция на колене или диагностированный вывих плеча. Перед артроскопической операцией с пациентом обязательно беседуют хирург и анестезиолог, рассказывают о ходе процедуры, предупреждают обо всех возможных рисках и осложнениях. Затем больной должен подписать согласие на артроскопию и наркоз.
Перед процедурой по назначению лечащего врача нужно сделать ЭКГ, сдать общие анализы (кровь, моча), провести некоторые другие исследования. За 12 часов до артроскопической манипуляции запрещается есть и пить любую жидкость. Накануне вечером также рекомендуется сделать клизму для очищения кишечника и выпить лёгкое снотворное.
Если проводится артроскопия коленного сустава, нужно заранее подобрать костыли и научиться ими пользоваться. Их часто приносят уже на операцию - костыли нужны сразу после артроскопического вмешательства.
Как проходит процедура?
Для операции используют специальные инструменты: артроскоп (разновидность эндоскопа), троакар, которым хирург прокалывает ткани, металлические канюли для подачи и отвода жидкости из суставной полости и артроскопический зонд. С его помощью хирург может отодвинуть ткани, чтобы при необходимости лучше рассмотреть больной участок.
Сама операция длится 1-3 часа.
Возможные осложнения после операции
Артроскопия суставов - операция малотравматичная, и риски для пациента после такого лечения минимальны. Но осложнения после таких манипуляций все равно существуют и составляют от 0,6% до 1,7% случаев в зависимости от региона и клиники.
Основные последствия операции на соединениях костей - это:
- синовит;
- внутренняя инфекция;
- внутрисуставные повреждения от сломавшихся инструментов;
- скопление крови в суставной полости (гемартроз);
- спайки и рубцы;
- футлярный синдром (сдавление мышц, тканей и нервов жидкостью или газом);
- повреждения нервов;
- нарушения движения в оперируемом суставе и др.
Чаще всего фиксируются такие осложнения, как инфекция, повреждения костей инструментами и синовит (синовит может являться как показанием к артроскопии, так и осложнением).
Реабилитация после процедуры
Полная реабилитация занимает от пары недель до 3-4 месяцев, а чтобы ускорить восстановление, необходимо соблюдать несколько простых правил.
- Для профилактики инфекций сразу, как прошла операция, пациенту вводятся антибиотики (иногда два раза, с интервалом в сутки).
- Первое время после оперирования пациент должен находится в полном покое. Прооперированная конечность (или таз) нужно строго зафиксировать.
- Три-пять дней придётся носить компрессионный трикотаж и эластичные бинты. Двигательную активность надо резко сократить (чтобы не спровоцировать синовит или другое воспаление).
- В течение двух недель, пока идёт реабилитация, пациенту запрещены горячие ванны и переохлаждение. Загорать на солнышке также нельзя.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
- Асептическая и фиксирующая повязка повязка давящим бинтом
- Эластичное бинтование нижних конечностей
- С первых суток лечебная физкультура, гимнастика по схеме
- С первых суток дозированная нагрузка
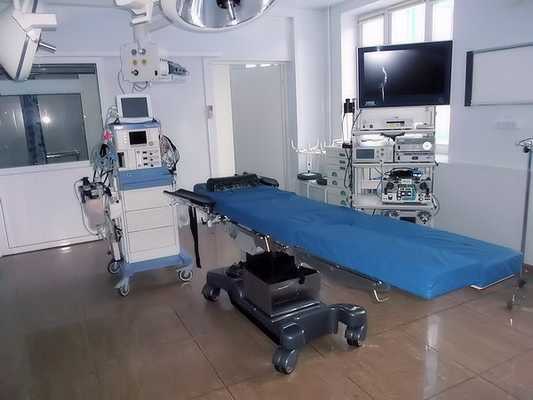
Что такое артроскопия коленного сустава: отзывы, осложнения, видео
Артроскопия коленного сустава - эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
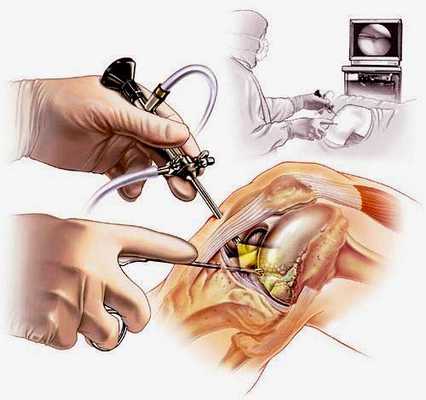
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
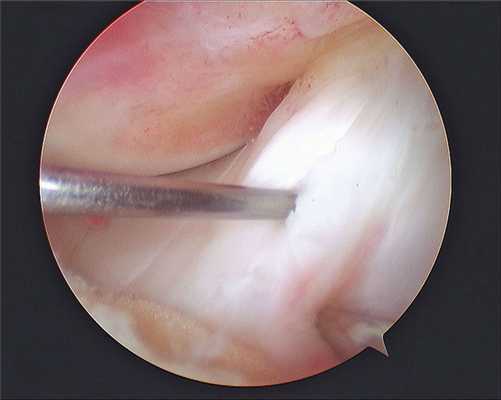
Изображение полости сустава.
В целях высокоинформативной диагностики специалист через микропортал вводит рабочую трубку устройства внутрь сустава, в которую вмонтированы система ультрасильных линз, мощный световой источник и видеозаписывающая цифровая техника. Все структуры, что «видит» артроскоп, визуализируются на экране в «живом» виде, причем изображение поступает в многократно увеличенном формате. Врач может найти точное расположение травмы или дегенеративных изменений, установить характер патологии, степень тяжести и принять меры.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
- неясной причине патологических симптомов, когда другие способы бессильны ее установить;
- разрывах связок, поврежденных сухожилиях;
- подозрении на вывих чашечки (надколенника);
- наличии свободных тел в полости;
- воспалении синовиальной оболочки неопределенного генеза; головки суставной кости;
- травмах, дегенеративно-дистрофических заболеваниях мениска; болезни и гонартрозе;
- внутрисуставных переломах и пр.
Она противопоказана при наличии таких недугов, как:
- гипертония;
- сахарный диабет в стадии декомпенсации;
- нарушенный баланс свертываемости крови;
- тяжелая дисфункция легочной или сердечной систем;
- локальные кожные воспаления.
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
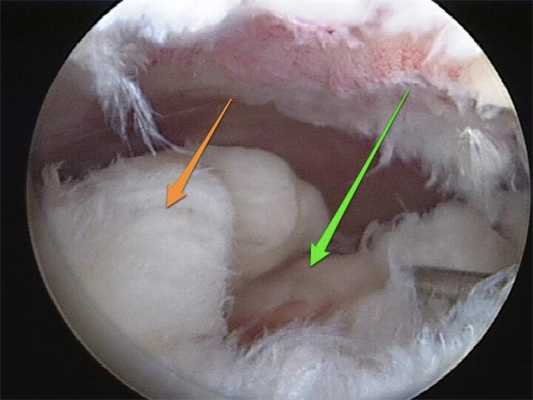
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
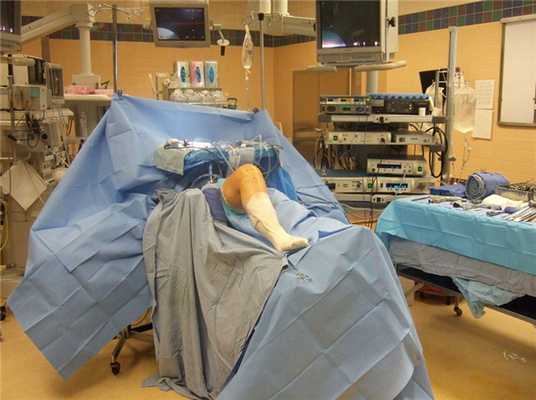
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
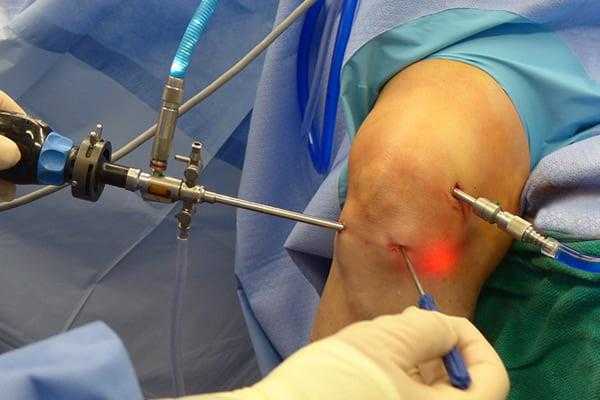
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
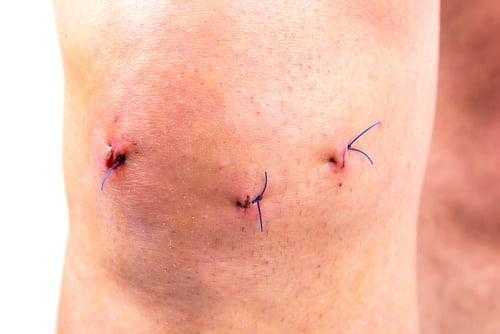
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях - до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
- повышение общей температуры тела;
- ярко выраженный перманентный или периодический болевой синдром в области сустава, нередко иррадирующий в голень, тазобедренный сегмент;
- локальная гиперемия, отечность, гипертермия;
- местные инфекции, абсцессы;
- тромбоэмболия сосудов;
- внутрисуставное кровоизлияние;
- артрит на фоне воспаления, бурсит;
- кровотечение из раны;
- боль и онемения из-за повреждения нервных образований;
- нарушение целостности связок, как следствие некорректных манипуляций хирурга.
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.
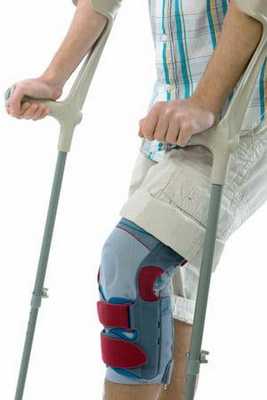
Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Выявить причину дисфункции суставов зачастую проблематично привычными приемами диагностики, вроде компьютерной или магниторезонансной томографии, рентгена, УЗИ. В этом случае на помощь приходит визуальный «исследователь» суставной полости - артроскоп, применяемый в ортопедической практике с целью получения полных и достоверных сведений о состоянии сочленения.
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.
Артродез суставов — что это такое?
Развитие осложнений после проведения артродеза Оперативное вмешательство на голеностопе у пациента Показания для проведения артродеза у пациентов Артродез - операция, без которой не обойтись Разновидности артродеза Оперативное вмешательство в тазобедренный сустав
Артродез - это вариант операции, при котором сустав искусственно закрепляется оптимальной позиции, после чего со временем окостеневает, а подвижность в нём утрачивается пожизненно. Сустав будет закреплён в таком положении, в котором пациенту будет удобно не только ходить, но и отдыхать и выполнять повседневную работу.
При прогрессировании многих заболеваний суставов развивается анкилоз - срастание суставных поверхностей и утрата подвижности сустава. В отличие от артродеза - при патологии подвижность часто утрачивается при расположении сустава в неудобной позиции, которая не позволяет пациенту жить нормальной жизнью.
Когда соглашаться на операцию
При развитии патологических изменений в хрящевой ткани, связках или менисках функция сустава постепенно утрачивается - пациента беспокоят боли, развивается отёк и воспаление. Нередко клиника усугубляется нарушением кровообращения в суставе. В результате хрящ разрушается, его поверхность истончается и деформируется.
На начальных этапах возможно восстановление сустава традиционной терапией в виде приёма медикаментов, физиотерапией и лечебной гимнастикой. Если пациент запустил заболевание, единственный выход - хирургический метод лечения.
Важно!
Артродез должен проводиться только, когда пациенту невозможно установить искусственный протез по причине слабости костной ткани или отторжению имплантата организмом.
Основные показания для артродеза:
- Выраженная нестабильность в суставе - при прогрессировании некоторых патологических болезней суставная щель уменьшается. Связки не укорачиваются, снижается фиксация костей конечности. В результате развиваются патологические вывихи подвывихи, требующие хирургического вмешательства;
- Артрит - на начальных стадиях прогрессирование можно замедлить приёмом медикаментов и общеукрепляющими процедурами, но если пациент не выполняет рекомендации врача - со временем болезнь вызывает необратимые изменения в суставе, которые требуют операции;
- Артроз - быстро прогрессирующее заболевание, нередко слабо поддающееся лечению. При развитии нарушений подвижности и выраженных деформаций ноги - показан артродез;
- Остеоартроз - поражение хрящевой ткани и её отмирание деформируют сустав, что приводит к хирургическому лечению;
- Нарушения при срастании околосуставных переломов - если после травмы кость срастается так, что подвижность сустава невозможна - необходим артродез;
- Аномалии развития - при некоторых врождённых патологиях возникает неполноценность функционирования суставов, могут появляться также врождённые подвывихи. В данном случае показана операция;
- Другие причины - серьёзные осложнения от некоторых заболеваний, вызывающие необратимые поражения соединительной ткани, приводящие к деформации суставов и нарушению подвижности вплоть до анкилоза.
Данная операция приводит к инвалидности - кости скрепляются, формируется жёсткое межкостное соединение. Этот хирургический метод назначается при невозможности проведения более современной операции - артропластики. Обездвиживание некоторых суставов не вызывает ощутимого дискомфорта - при операции на подтаранном суставе пациент быстрее адаптируется, чем при артродезе голеностопа, где человеку придётся долго учиться ходить по новым правилам.
Когда оперироваться противопоказано
Несмотря на всю простоту методики, существует несколько противопоказаний к данному виду хирургического лечения:
- Возрастной критерий - дети младше 12-ти лет и пожилой возраст старше 60-ти лет. У ребёнка костный компонент до конца не созрел - искусственный анкилоз может не сформироваться. В старческом возрасте регенерация костной ткани слабая - послеоперационная область может не выдержать повседневной нагрузки;
- Присутствие инфекционного заражения, нагноений или свищей - для артродеза необходима высокая регенерация костной ткани, а при наличии данных заболеваний она сильно снижена;
- Нестабильное и тяжёлое состояние больного - в данном случае реабилитация будет продолжительная, возрастает риск развития негативных последствий.
Разновидности артродеза
В зависимости от технологии выполнения различают несколько типов операции. Каждый метод имеет свои положительные и отрицательные стороны и показан при определённых поражениях соединительной ткани. На выбор хирургического варианта лечения влияет больной сустав, который необходимо оперировать.
Различают следующие разновидности оперативного лечения:
- Внутрисуставной артродез - при данной методике удаляется хрящ, а сращивание костных элементов происходит за счёт деления клеток костной ткани. Данный вид лечения небезопасен из-за опасности занесения инфекции в рану, но оптимален с практической точки зрения. Часто применяется при артритах, артрозах и других заболеваниях;
- Внесуставной артродез - при его проведении хрящ остаётся на месте, а в сустав вживляется специальный костный трансплантат. Данный метод сводит к минимуму занесение микробов. Метод широко применяется, если пациент страдает от инфекционного артрита;
- Комбинированный вариант - в данном случае применяются трансплантаты с одновременным удалением суставного хряща. Такая операция показана при массовом разрушении суставных поверхностей;
- Удлиняющий артродез - во время операции доктор осуществляет переломы костей в определённых зонах, слегка «вытягивая» поражённую ногу. Данное оперативное вмешательство показано при укорочении одной из конечностей;
- Компрессионный артродез - сращивание костей осуществляется за счёт их плотного сдавливания, для чего используется специальный аппарат. Данный вид операции показан при инфицировании суставной полости, когда лишнее её вскрытие может привести к серьёзным осложнениям. Методика более простая, чем при внутрисуставном проникновении, окостенение происходит быстрее из-за плотного прилегания суставных поверхностей друг к другу. Наложение гипса не требуется.
Важно!
При компрессионном артродезе высока вероятность развития спицевого остеомиелита, а также смещения костей от вертикальной оси. Поэтому пациенты должны находиться под строгим наблюдением лечащего врача.
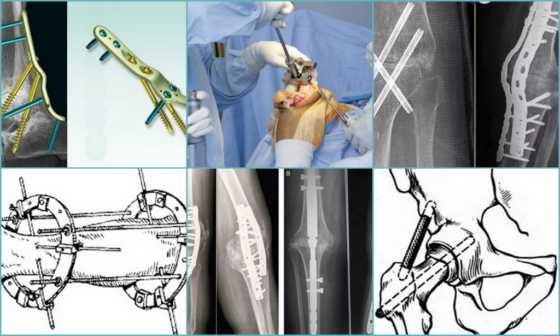
Нередко различают костнопластический артродез, при котором в суставную полость внедряются трансплантаты в виде донорских или собственных тканей организма. Данный метод является дополнением к внутрисуставному артродезу.
Техника выполнения операции
Когда пациент решился на проведение оперативного вмешательства, ему необходимо пройти обследование на выявление отягощающих заболеваний и возможных противопоказаний. Обязательно необходимо сдать анализы крови, пройти ультразвуковое исследование кровеносных сосудов, посетить кардиолога и при необходимости сделать ЭКГ. Если вы принимаете препараты, разжижающие кровь - об этом необходимо сообщить в обязательном порядке. За несколько дней до операции проходит беседа с анестезиологом о выборе обезболивания - в стандартных случаях операция проводится под общим наркозом.
Техника проведения артродеза во многом зависит от сустава, который необходимо оперировать. Средняя продолжительность составляет от 2 до 5 часов.
Операция на тазобедренном суставе
При проведении артродеза тазобедренного сустава подходит любой вариант операции, но в силу анатомического строения оптимальным будет комбинированное исполнение.
- Больного укладывают на здоровый бок;
- Иссекаются мягкие ткани на боковой или передней поверхности. Для косметического эффекта и снижения послеоперационного отёка используют вертикальный или дугообразный разрез;
- Края раны разводятся в стороны специальным держателем;
- Из полости сустава удаляется хрящ, костные поверхности подготавливаются под трансплантат;
- Хирург скрепляет все составляющие специальными ортопедическими конструкциями и зашивает рану;
- На обе ноги накладываются гипсовые повязки - на оперированную конечность полностью до грудной клетки, на здоровую ногу - до уровня колена. В области таза гипсовые повязки плотно соединяются специальной планкой для установки оперированной конечности под нужным углом.
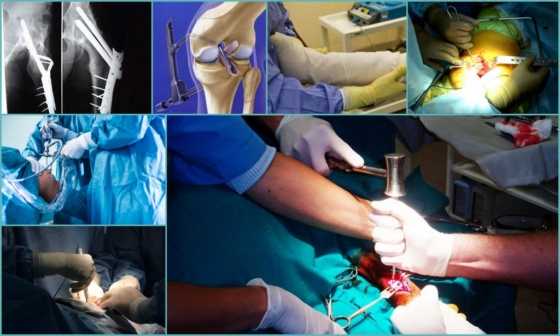
После проведения артродеза тазобедренного сустава в гипсе придётся проходить 6-12 месяцев. Спустя 3 месяца гипс снимают и делают контрольный рентген, затем накладывают снова.
Артродез колена
Артродез коленного сустава проводится преимущественно внутрисуставным способом:
- На передней поверхности колена осуществляется полукруглый разрез, который огибает коленную чашечку снизу;
- Отводят её в сторону, удаляют хрящи и внутрисуставные связки;
- Кости иссекаются так, что бы их поверхности заходили друг в друга, подобно мозаике;
- Надколенник устанавливается в своё анатомическое ложе;
- Мягкие ткани плотно сшиваются, накладывается гипс.
При артродезе коленного сустава голень оставляют слегка согнутой для удобства передвижения пациента после того, как сформируется хирургический анкилоз.
Операция на голеностопе
В данном случае применяются все виды оперативного лечения, но наиболее актуален внутрисуставной метод. Популярен артродез голеностопного сустава пластиной, при котором облегчается установка угла между большеберцовой костью и голенью.
- Разрез мягких тканей оптимален на передней или внутренней поверхности сустава;
- Получив доступ к хрящевым поверхностям - они удаляются вместе с поражёнными элементами костной ткани;
- Между костями располагаются трансплантаты, которые прочно фиксируются;
- Между голенью и стопой формируют угол 90°;
- Накладываются швы и гипсовая повязка.
В гипсе придётся проходить 6-9 месяцев в зависимости от рекомендаций врача, затем назначается курс лечебной гимнастики для частичной иммобилизации оперированной конечности. Артродез голеностопного сустава обеспечивает полную его неподвижность на всю жизнь.
Распространённые операции на стопе
Артродез подтаранного сустава - самый простой по технике выполнения. Используется внутрисуставной метод с применением аутотрансплантата. Во время операции через заднебоковые области вводится специальное вещество, которое образует вокруг сустава небольшую полость, удобную для операции. Затем делаются небольшие надрезы, удаляется хрящевая прослойка, куда помещается трансплантат.
Трехсуставной артродез стопы подразумевает внутрисуставное вмешательство, при котором соединяют таранно-пяточно-ладьевидный и пяточно-кубовидный суставы. Разрез делается на тыле стопы - от наружной лодыжки до середины предплюсны. Удаляются повреждённые ткани, суставные полости заполняются хрящевой здоровой тканью пациента. Накладываются швы.
При всех видах артродеза стопы накладывается гипс на 3-6 месяцев.
Осложнения от проведения артродеза
Данное хирургическое лечение не является сложной операцией, но может привести к некоторым осложнениям:
- Занесение инфекции в сустав;
- Развитие скрытых кровотечений;
- Появление тромбов и их отрывы от стенок сосудов;
- Во время операции могут повредиться нервы, что приведёт к потере чувствительности нижней конечности.
На заметку!
Если имеются хронические заболевания, пациент курит или злоупотребляет алкоголем - риск развития осложнений возрастает.
К менее значительным последствиям можно отнести нарушение походки, которая может привести к инвалидности. Решение об установки нетрудоспособности решается комиссией индивидуально.
Реабилитация
Первые сутки назначается постельный режим для предотвращения развития осложнений от обезболивания. Для купирования боли, которая развивается из-за операции - пациенту назначаются обезболивающие препараты. При необходимости назначаются антибиотики для предотвращения инфекционного заражения. В гипсе пациент находится 6-12 месяцев в зависимости от прогрессирования заживления костной ткани.
Первые 2 месяца реабилитации после операции - это хождение на костылях, поскольку необходимо щадить больную ногу.
Гипсовую повязку снимают спустя 3-4 месяца, делают контрольный рентген для оценки регенерации. Ногу повторно гипсуют еще на несколько месяцев. Если восстановление протекает нормально, после снятия гипса пациенту назначается физиотерапевтическое лечение:
- УВЧ;
- Магнитотерапия;
- Электрофорез;
- Лазеролечение.
Жизнь после артродеза требует больших усилий от пациента по адаптации к ходьбе и способности к самообслуживанию.
Отзывы пациентов
Отзывы больных, переживших операцию, помогут решиться другим пациентам на хирургическое вмешательство.
Я сделал артродез тазобедренного сустава. Хотел ставить искусственный протез, но врачи запретили - сказали, что он не приживётся. Первое время было трудно - ни сесть, не встать нормально. Сустав очень болел. Сейчас всё прошло, научился ходить по лестнице. Устроился на работу сторожем - жизнь налаживается.
Прохоров Григорий, 65 лет, Пермь.
В силу прогрессировавшего деформирующего артроза врач порекомендовал операцию - артродез правого коленного сустава. Сначала было страшно, но почитав отзывы пациентов - решилась. Что могу сказать - выбирайте грамотную клинику, если врач опытный, не так всё плохо, как пишут в интернете. Спустя 2 года я даже потихоньку начала работать на даче.
Нина Павловна, 58 лет, Екатеринбург.
Артродез - операция по обездвиживанию сустава в оптимальной позиции для осуществления повседневной деятельности. Несмотря на то, что после её проведения часто развивается инвалидность - для некоторых больных это единственный способ избежать деформации нижней конечности.
Что такое артроскопия коленного сустава?
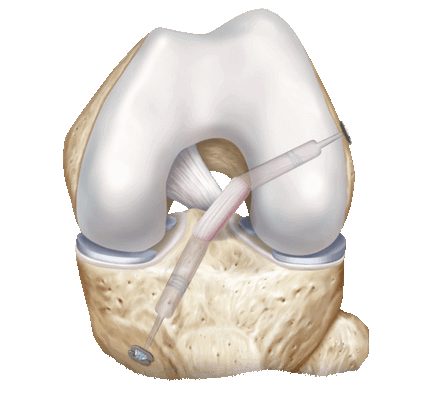
Артроскопия - это операция, заключающаяся в получении изображения изнутри сустава при помощи специальной камеры, называющейся артроскопом. Артроскоп позволяет получить качественное увеличенное изображения изнутри сустава через небольшой разрез кожи длиной всего 7-8 мм, что позволяет избежать открытой хирургии. Под контролем артроскопа производятся другие доступы к коленному суставу, через которые вводятся специальные инструменты, при помощи которых есть возможность решить многие проблемы внутри сустава.
Несмотря на то, что используются маленькие разрезы, объём операций при артроскопии может быть очень большим, и часто те операции которые выполняются артроскопически невозможно адекватно выполнить открыто.
Артроскопические вмешательства не требуют длительной госпитализации, в абсолютно большинстве случаев достаточно 1-2 дней нахождения в стационаре.
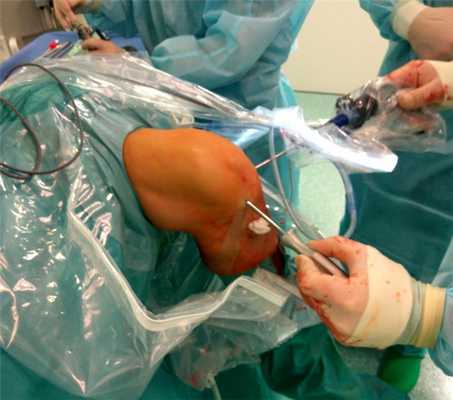
Показания к артроскопическим операциям на коленном суставе.
Основными показаниями для операций на коленном суставе являются следующие заболевания и симптомы:
Повреждения суставного хряща
Разрыв передней крестообразной связки
Разрыв задней крестообразной связки
Свободные внутрисуставные хондромные тела
Боль в области надколенника
Хруст и заклинивание коленного сустава
Пересадка суставного хряща
Артроз коленного сустава
Разрыв мениска - наиболее частая причина для артроскопической операции на коленном суставе. Мениски являются прокладками сделанными их хрящеобразной ткани которые помогают колену лучше амортизировать нагрузку при ходьбе, беге, прыжках и других видах активности. В случае разрыва мениска его фрагменты могут травмировать суставной хрящ и вызывать эпизоды заклинивания сустава. Травматизация суставного хряща со временем приводит к возникновению артроза коленного сустава. В 95 % случаев требуется частичная резекция повреждённого фрагмента мениска. В 5 % у молодых активных пациентов с определенным типом разрывов возможно выполнение шва мениска. Восстановление после операции на мениске варьирует в зависимости от размера разрыва и может составлять от 2-3 недель до 5-6 месяцев.
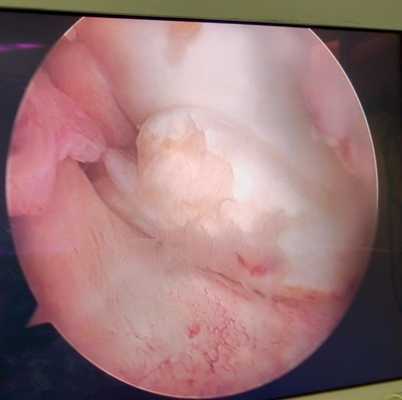
Разрыв внутреннего мениска по типу «ручки лейки» с блоком коленного сустава (невозможность полностью разогнуть коленный сустав). На фотографии хорошо виден крупный фрагмент мениска плотно зажатый между суставными поверхностями бедренной и большеберцовой кости.
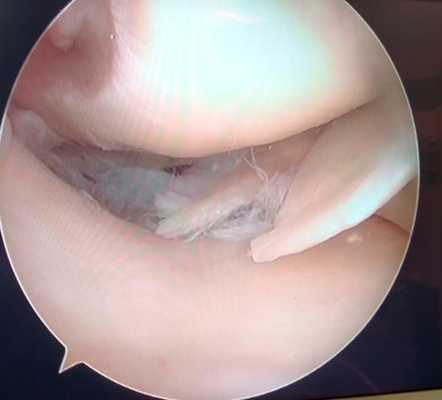
Дегенеративный комбинированный разрыв тела и заднего рога внутреннего мениска коленного сустава.
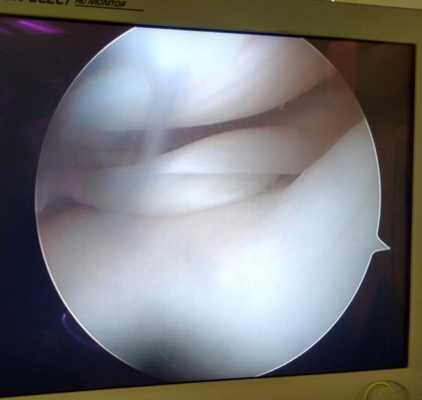
Продольный разрыв заднего рога наружного мениска, сопровождающийся его гипермобильностью. При таком разрыве мениск может значительно смещаться внутрь сустава создавая ощущение механического блока, инородного тела, нестабильности в суставе, заклинивания, щелчков.
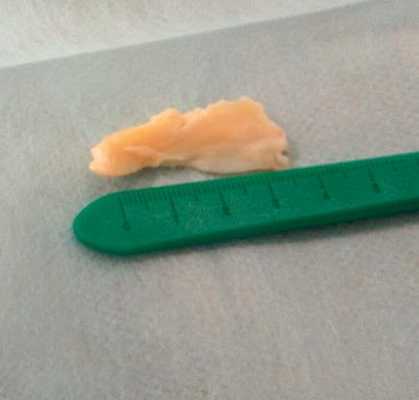
Удалённый фрагмент внутреннего мениска при разрыве по типу ручки лейки с блоком коленного сустава.
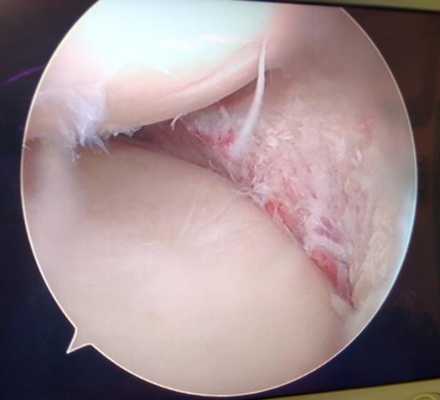
Мениск после обработки по поводу паракапсулярного субтотального разрыва по типу ручки лейки.
Изменения суставного хряща коленного сустава.
Суставной хрящ - гладкая, упругая и прочная соединительная ткань покрывающая кости образующие сустав. Это позволяет костям свободно скользить друг относительно друга в суставном соединении. В случае травм, повышенного износа, некоторых метаболических расстройств хрящ может изнашиваться, вызывая боль и ограничение объёма движений. Артроскопия не лечит артрит или артроз, но может снизить болевой синдром и позволить частично восстановить хрящевое покрытие костей в суставе за счёт таких вмешательств как хондропластика, дебридмент и микрофрактуринг и ряд других.
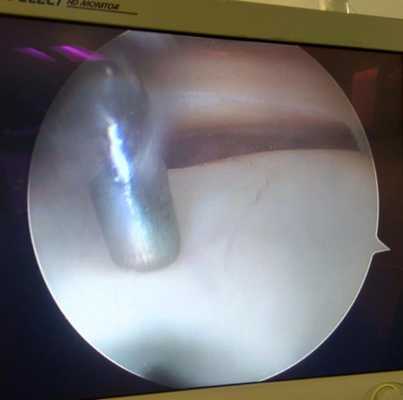
Продольные трещины на хряще большеберцовой кости после эпизода подкашивания после разрыва передней крестообразной связки коленного сустава.
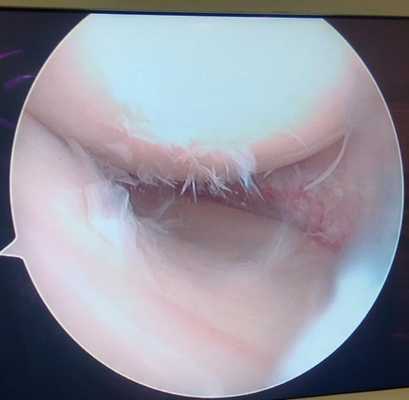
Дегенеративные изменения суставного хряща коленного сустава появляющиеся на фоне повреждения разорванным мениском.
Свободное внутрисуставное тело коленного сустава.
Свобоные внутрисуставные тела чаще всего образуются в результате отслойки хряща или костно-хрящевых фрагментов, крупных фрагментов менисков. Свободно перемещаясь внутри сустава они могут вызывать заклинивание сустава, боли, щелчки, ощущение инородного тела в суставе, эпизоды нестабильности. Кроме того суставные тела при заклинивании травмируют суставной хрящ и могут приводить к развитию артроза. Артроскопически не составляет особого труда быстро и эффективно убрать свободное суставное тело, одновременно разобравшись с причиной его образования.
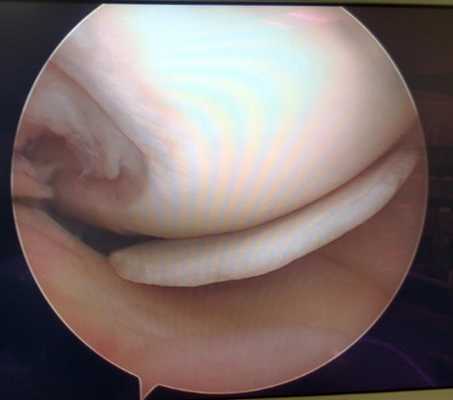
Свободное внутрисуставное тело коленного сустава, состоящее из отслоенного участка хряща внутреннего мыщелка бедра на фоне его постоянной травматизации фрагментов разорванногомениска.
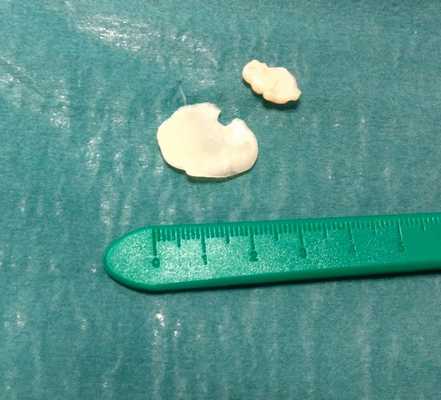
Свободное внутрисуставное тело коленного сустава после удаления, состоящее из отслоенного участка хряща внутреннего мыщелка бедра и причина отслойки - дегенеративно изменённый задний рог внутреннего мениска.
Повреждения хряща коленного сустава.
Надколенник (или коленная чашечка) может давать сильно выраженный болевой синдром, трудно поддающийся консервативному лечению. Чаще всего он возникает на фоне функциональной перегрузки при занятиях спортом или как следствие ригидности четырёхглавой мышцы. Другими причинами болей данной локализации может быть смещение надколенника кнаружи в результате врождённых особенностей формирования коленного сустава или как следствие травматического его вывиха. Артроскопия позволяет обработать дефекты хряща на внутренней поврехности надколенника, ослабить степень натяжения его связочного аппарата, произвести фиксацию надколенника в смещённом кнутри положении.
Артроскопическое восстановление связочного аппарата коленного сустава.
После травмы может возникнуть нестабильность коленного сустава как следствие разрыва одной или нескольких связок. Наиболее часто оперативное вмешательство выполняется по поводу разрыва передней крестообразной связки. Но в ряде случаев происходит разрыв задней крестообразной связки, наружной и внутренней коллатеральной связки, связочного аппарата задне-латерального отдела коленного сустава, связочного аппарата поддерживающего надколенник и ряд других повреждений. Восстановление связок производится при помощи собственного аллотрансплантатов (например, собственных полусухожильной и нежной мышц), а также трупных связок и синтетических аналогов. Сами операции технически довольно сложные вмешательства, по этой причине они будут рассмортены в отдельных статьях.
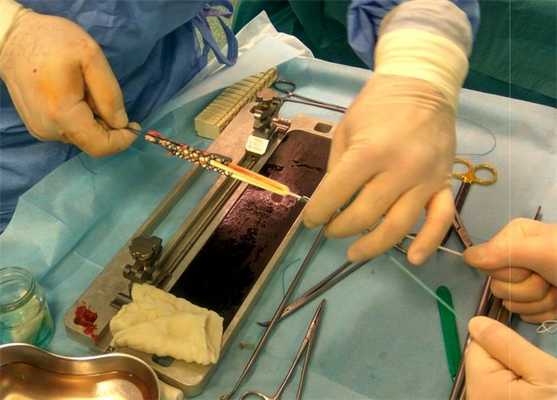
Подготовка аутотрансплантата для пластики передней крестообразной связки по поводу её разрыва.
Артроскопическая трансплантация хряща.
В случае изолированных полнослойных дефектов хряща возможно выполнение его артроскопической трансплантации из зон менее нагружаемых при физической нагрузке в зону дефекта. Данное вмешательство возможно выполнить как артроскопически так и открыто, однако артроскопическая техника имеет ряд преимуществ, в виде снижения болевого синдрома и укорочения сроков реабилитации.
Описание процедуры артроскопии коленного сустава.
Артроскопия коленного сустава - это собирательный термин, используемый по отношению ко всем операциям на коленном суставе, выполняющимся через маленькие разрезы (6-7мм) при помощи специального интрументария, включая камеру и оптоволоконный проводник. Наиболее частыми артроскопическими операциями на коленном суставе являются артроскопическая менискэктомия, артроскопическая пластика передней крестообразной связки, удаление свободных внутрисуставных хондромных тел, дебридмент и микрофрактурирование остеохондральных дефектов, артроскопическая медиализация надколенника а также операции известные под названием «шурум - бурум», «голубой дунай», «чик-чирик и трали-вали» сводящиеся главным образом к артроскопической санации в том случае, если ничего интересного в суставе обнаружить не удалось.
Продолжительность артроскопических операций крайне сильно варьирует от 10 минут при простой менискэктомии до 4 часов и более в случае одномоментного восстановения ЗКС и элементов постеролатерального угла. Среднестатистическими значениями можно назвать 20-30 минут для менискэтомии и 50-70 минут для аутопластики ПКС в случае если операцию выполняют опытные хирурги, например такие, как в клинике К+31.
Анестезия при выполнении артроскопической операции на коленном суставе.
Артроскопические вмешательства на коленном суставе можно выполнять как под спинномозговой анестезией, так и под наркозом. Для хирурга это не имеет принципиального значения, главное чтобы пациент своими комментариями не сильно мешал ходу операции, в этом отношении спящий пациент значительно удобнее бодрствующего.
Разрезы при выполнении артроскопической операции на коленном суставе.
Для стандартной менискэктомии чаще всего используется 2 небольших разреза 7-8 мм с обеих сторон от связки расположенной под коленной чашечкой. Для плстики передней крестообразной связки и других не менее увлекательных вмешательств может потребоваться большее количество отверстий. Через эти доступы в коленный сустав устанавливается металлическая трубка, которая выступает в качестве шахты для камеры и проводника для воды.
Первым делается доступ снаружи от связки надколенника, через который вводится камера в верхний заворот коленного сустава. Под контролем камеры выполняется доступ с внутренней стороны от связки надколенника. Сустав тщательно осматривается последовательно из обоих доступов на предмет повреждения наружного и внутреннего менисков, крестообразных связок, суставного хряща и прочее.
Восстановление после артроскопии коленного сустава.
Восстановление после артроскопических операций на коленном суставе опять же крайне сильно варьирует в зависимости от того какое именно вмешательство выполнялось, от того «пошло ли всё так как надо» или «всё пошло не так», от возраста, сопутствующей патологии, качественности реабилитации. Так после частичной резекции мениска у бегуна по поводу небольшого радиального разрыва мениска, пациент на следующий день может пойти бегать (конечно же противореча рекомендациям хирурга), а после пластики ПКС с одновременной резекцией наружного и внутреннего менисков по поводу блокированных разрывов по типу ручки лейки восстановление займет минимум 6-12 месяцев и может полностью не произойти.
Швы после артроскопии коленного сустава
Зависит от предпочтений хирурга. Некоторые готовы заморачиваться с внутрикожными швами или накладывать стерильные стрипы, другие нет. Но в любом случае самой надёжной фиксацией краёв раны будет полноценный шов. Зачем подвергать себя риску расхождения краёв раны ради сомнительного косметического эффекта и отсутствия необходимости один раз приехать к доктору на снятие швов.
Нужен ли ортез после артроскопии коленного сустава?
Как и в случае с восстановлением после операции это сугубо индивидуально и зависит от множества факторов. После «маленькой» операции по резекции мениска бандаж в принципе можно вообще не использовать, после стандартной пластики передней крестообразной связки используется тутор или ортез до 6 недель. Но в случае склонности к рискованным затеям и отсутствия какого бы то ни было чувства самосохранения у пациента, можно рекомендовать ношение индивидуальной карбоновой брони в стиле бэтмена и на протяжении всей оставшейся его жизни.
Когда можно мыться после артроскопии коленного сустава?
Наши пациенты всегда крайне озабочены вопросами гигиены. Теоретически можно помыться в душе через 48 часов после операции при условии абсолютно сухих ран и отсутствии признаков их воспаления. Но лучше потерпеть, хотя бы 14 дней, чтобы раны полностью зажили, а до этого момента обматывать прооперированную часть своего тела полиэтиленовой плёнкой на время омовений. Лежание в ванной и натирание ран мочалкой строго противопоказано.
Как долго потребуется принимать обезболивающие после артроскопии коленного сустава?
Боль - субъективное переживание пациента. Каждый человек обладает своей собственной индивидуальной школой от «ой совсем не больно» 1 балл до « ай п…ц не могу. » 10 баллов. Поэтому некоторые пациенты вообще особо не нуждаются в обезболивающих препаратах, другие едят их горстями и требуют добавки даже когда всё уже должно было перестать болеть. Хирурги считают что в большинстве случаев артроскопические операции не сопровождаются выраженными болями и нахождение в стационаре более 1-2 суток не требуется, после чего пациенты предоставляются самим себе и вынуждены справляться с болями средствами из своей домашней аптечки.
Понадобится ли мне лечебная физкультура и физиотерапия после артроскопии коленного сустава?
У некоторых пациентов процесс восстановления настолько быстрый как у росомахи из Х-менов, другие требуют более вдумчивого подхода, занятий с инструктором ЛФК, работы на тренажёрах. В большинстве случаев после менискэктомии не требуется больше 2-3 занятий, в то же время реабилитация после пластики передней крестообразной связки довольно трудная и занимает обычно 4-6 месяцев.
Какие упражнения нужно делать после артроскопии коленного сустава?
Как и во всех предыдущих пунктах, вопрос недостаточно конкретный чтобы чётко на него ответить. Всё зависит от того, какая именно операция выполнялась.
Результаты артроскопии коленного сустава.
Результат артроскопии коленного сустава зависит от того по какому поводу выполнялась операция и от того что именно было сделано во время неё. В случае разрыва мениска, при отсутсвии каких либо иных повреждений в коленном суставе результат операции может быть прекрасным, с полным восстановлением всей функции коленного сустава уже через 2-3 недели после вмешательства. Пациенты, у которых обнаруживаются повреждения суставного хряща покрывающего кости, образующие коленный сустав, чаще продолжают испытывать боль и другие симптомы и после оперативного вмешательства. Резекция мениска, удаление свободных суставных тел и обработка повреждённого хряща могут помочь снизить болевой синдром и на какое-то время отсрочить необходимость в эндопротезировании коленного сустава.
Упражнения после артроскопии коленного сустава.
Очень важно начать закачку четырёхглавой мышцы бедра ещё до операции, эти упражнения важны для того чтобы восстановить мышечную силу после операции. Также необходимо начать упражнения по восстановлению силы квадрицепса в максимально ранние сроки после оперативного вмешательства.
Приём медикаментов, на что обратить внимание перед артроскопией коленного сустава.
Перед принятием решения об артроскопии коленного сустава врач расспросит вас обо всех ваших заболеваниях и принимаемых вами препаратах. Также врачу важно знать о предыдущих операциях, аллергии на лекарственные препараты, переливаниях крови и ваших религиозных убеждениях. Очень важно говорить врачу всю правду о своих заболеваниях и принимаемых препаратах в противном случае это может привести к печальным последствиям. Антиагреганты, такие как аспирин, клопидогрель, плавикс; а также нестероидные противовоспалительные препараты такие как ибупрофен, найз, нимесил, вольтарен и многие другие желательно отменить за 5 дней до планируемой операции. Антикоагулянты, такие как гепарин, эноксапарин, фраксипарин, вводятся последний раз за 12 часов до операции. Пероральные антикоагулянты такие как ксарелто и прадакса отменяют за 48 часов, варфарин за 72 часа с контролем МНО.
Что взять на приём к хирургу, если у вас планируется артроскопия коленного сустава.
Возьмите все свои рентгенограммы, МРТ, КТ, и прочие исследования которые имеются у вас на руках. Также запишите на лист все препараты которые вы принимаете.
Как ускорить восстановление после артроскопии коленного сустава.
Для ускорения реабилитации после артроскопии коленного сустава необходимо: снизить уровень послеоперационной боли, уменьшить отёк, тренировать мышцы для восстановления функции опоры и ходьбы. Боль после оперативного вмешательства может быть следствием избыточной повышенной активности, длительной ходьбы, сильного отёка. Степень активности необходимо восстанавливать постепенно, первые несколько дней нужно избегать длительных прогулок, не сгибать коленный сустав более 90 градусов, не становится на колени. Возможно вам потребуется разгрузить коленный сустав при помощи ортеза и костылей по рекомендации лечащего врача.Для уменьшения отёка и болей необходимо использовать лёд по30 минут 4-5 раз в день на протяжении первых 5-10 дней после операции. Приём НПВС таких как ибупрофен, аркоксия, найз, позволить уменьшить боль, но желательно принимать только в случае крайней необходимости, например перед сном. Врач ЛФК начнёт с вами заниматься непосредственно после операции. Дальнейшие реабилитационные мероприятия проводятся в амбулаторном порядке. Также желательно заранее озаботиться тем как вы доберётесь домой после операции, так как вы не сможете сами сесть за руль.
Осложнения после артроскопии коленного сустава.
Любое хирургическое вмешательство имеет свои риски. Для любой ортопедической операции возможны инфекционные осложнения в 1 % случаев. Для снижения инфекционных рисков предпринимаются все возможные меры, такие как многократная обработка операционного поля растворами антисептиков, использование одноразового инструментария, белья, хирургические стерильные плёнки которые приклеиваются на кожу непосредственно перед разрезом, профилактическое введение антибиотиков до разреза. Несмотря на это изредка происходит нагноение послеоперационных ран. Специфическими осложнениями являются скопление крови в суставе - гемартроз, который обычно требует пункции коленного сустава. После пластики передней крестообразной связки возможно развитие тугоподвижности сустава, расшатывание имплатнов, разрыв трансплантата. Длятого чтобы получить более подробную информацию о возможных рисках вам необходимо проконсультироваться с лечащим врачом.
Заключение.
Артроскопия коленного сустава является безопасной и эффективной операцией. Каждый коленный сустав уникален и поэтому результаты операции в каждом конкретном случае будут отличаться. Осложнения крайне редки, однако они иногда случаются. Если у вас остались какие бы то ни было вопросы, задайте их хирургу перед операцией.
Читайте также:
