Техника, этапы операции подмышечной транспозиции локтевого нерва
Добавил пользователь Alex Обновлено: 28.01.2026
Синдром кубитального канала представляет собой невропатию локтевого нерва, развивающуюся в результате его ущемления в области локтевого сустава. Он является вторым по частоте диагностирования туннельным синдромом и уступает по распространенности только синдрому запястного или карпального канала. Из-за сопровождающих его неврологических расстройств заболевание провоцирует ограничение повседневной активности, снижение качества сна и жизни в целом, а в тяжелых случаях способно даже становиться причиной утраты работоспособности.
Локтевой нерв и патогенез развития невропатии
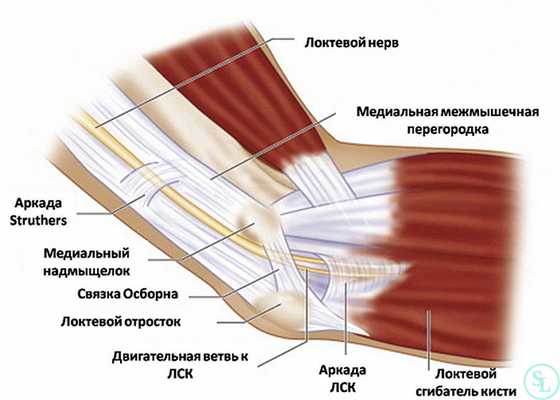
Локтевой нерв образован чувствительными и двигательными волокнами. Он доходит до кисти, где разветвляется, а его ветки подходят к 5-му и латеральной половине 4-го пальца. Таким образом, он отвечает за чувствительность крайней части ладони, мизинца и половины безымянного пальца, а также регуляцию сокращения и расслабления ряда мышц кисти.
Развитию туннельного синдрома способствуют анатомические особенности кубитального канала и характер биомеханики (естественных движений) локтевого нерва при сгибании руки в локте. Кубитальный канал формируется так называемой бороздой локтевого нерва, образованной мышцами, и связкой Осборна. Она находится между головкой плечевой кости и локтевым отростком локтевой кости. При разгибании руки он имеет эллипсоидную форму, но в момент сгибания его диаметр уменьшается более чем наполовину, а он приобретает вид щели.
Непосредственно ущемление локтевого нерва чаще всего вызвано связкой Осборна. Она прижимает нерв к другим анатомическим структурам, что вызывает нарушение питания нерва. Это в свою очередь провоцирует развитие его отека, что еще больше усугубляет микроциркуляционные расстройства. Снижение качества кровообращения провоцирует ишемию нерва, а в дальнейшем и истончение его миелиновой оболочки, и развитие межпучкового фиброза. Эти изменения вызывают снижение качества передачи импульсов по двигательным волокнам и повышение порога чувствительных нервов, что и вызывает развитие характерных симптомов.
Поскольку при сгибании руки в локте давление в кубитальном канале возрастает в 7 раз и наблюдается смещение локтевого нерва на несколько миллиметров, частое повторение таких движений или длительное пребывание в статической позе с супинированной рукой провоцируют микротравмы нерва, повышают вероятность его сдавления связкой Осборна и, соответственно, развития туннельного синдрома.
При хронической компрессии нерва наблюдается гибель его структурных единиц. Это становится причиной развития гипотрофии, а в дальнейшем и атрофии мышц, а также полной потери чувствительности иннервируемых локтевым нервом зон верхней конечности.
Причины развития
Провоцировать сжатие и повреждение локтевого нерва может множество факторов, в том числе действующих одновременно. Предпосылки для этого создаются при:
- близком к поверхности мягких тканей расположении нервного ствола;
- образовании спаек в кубитальном канале;
- аномалиях развития костей и связочного аппарата на уровне кубитального канала, врожденная гипоплазия блока плечевой кости;
- подвывихах и вывихах локтевого нерва в области локтевого сустава;
- образовании костного отломка при переломе надмыщелка плечевой кости, посттравматических гематомах;
- формировании остеофитов (костных наростов) по краям образующих локтевой сустав костей;
- новообразованиях различной природы и типа;
- воспалительных процессах в локтевом суставе и окружающих тканях;
- сахарном диабете;
- лишнем весе;
- артрите.
Считается, что одной из наиболее весомых причин защемления локтевого нерва является его многократная травматизация. Микротравмы могут происходить при:
- долгом удержании руки в согнутом в локте положении, в том числе во время сна, особенно в «позе эмбриона», на боку с подложенной под голову или подушку рукой, долгих разговорах по телефону с удержанием аппарата у уха;
- частых однообразных сгибаниях и разгибаниях руки в локте, что характерно в частности для спортсменов, особенно работающих с силовыми тренажерами, штангой;
- продолжительном пребывании в положении с опорой на локоть, например, при работе с мелкими деталями за рабочим столом, вождении автомобиля с опорой одной рукой на бортик двери, привычке подпирать голову рукой;
- продолжительной работе за компьютером в позе, когда локти лежат на жесткой поверхности стола;
- регулярном локальном или общем вибрационном воздействии.
Поэтому чаще всего синдром кубитального канала становится профессиональным заболеванием швей, водителей, строителей, фермеров, ювелиров, кассиров, офисных работников разных специальностей, в особенности программистов, редакторов, писателей, копирайтеров, журналистов и т. д.
Синдром кубитального канала чаще возникает у женщин, причем с возрастом риск его развития возрастает у представителей обоих полов.
Симптомы синдрома кубитального канала
Первыми признаками компрессии локтевого нерва в основном выступают чувствительные нарушения в области мизинца и безымянного пальца:
Изначально подобные проявления возникают эпизодически после длительного пребывания в положении с согнутой рукой или продолжительной опоры на локоть. При этом расстройства чувствительности склонны усиливаться по ночам, когда человек себя не контролирует, что снижает качество сна и вызывает повышение раздражительности, нервозность. Нарушения такого рода усиливаются при выполнении повторных сгибательно-разгибательных движений или замирании в позиции с согнутой рукой.
Постепенно патология прогрессирует, а нарушения чувствительности возникают все чаще и в конечном итоге становятся постоянными. К этому присоединяются другие симптомы:
- снижение чувствительности или ее полное отсутствие по внешнему краю кисти, 4, 5 пальцах (нарушения склонны усиливаться при сгибании руки в локте);
- искажение восприятия раздражителей, например, легкое прикосновение может вызывать боль, а покалывание ощущаться как воздействие холодного или горячего и пр.;
- боль разного характера и выраженности, в том числе жгучая, простреливающая, возникающая при касаниях;
- слабость в кисти.
При отсутствии лечения нарушения иннервации мышц кисти провоцируют развитие пареза, т. е. ослабление мышц. Это вызывает ограничение подвижности, сложности с выполнением рядовых действий руками и т. д. В результате больным становится сложно застегивать пуговицы на одежде, писать, печатать на клавиатуре, играть на гитаре, работать с отверткой и пр. Впоследствии могут проявляться признаки атрофии мышц, уменьшения их в объеме и деформация мизинца и безымянного пальца с приобретением ими когтеобразной формы.
Степени
В зависимости от тяжести клинических проявлений выделяют 3 степени синдрома кубитального канала:
- Легкая - характерно эпизодическое появление различных видов парестезий (ощущение жжения, бегания мурашек, покалывания, онемения). Возможно присутствие ощущения слабости в кисти, сложности при выполнении сгибательных движений пальцами рук.
- Умеренная - типично эпизодическое появление болей, в том числе достаточно болезненного покалывания в иннервируемых локтевым нервом участках кисти и пальцах. Наблюдается слабость иннервируемых мышц при попытках удержать в руку различные предметы, что приводит к непроизвольному задействованию при этом других мышц, за передачу нервных импульсов к которым отвечает срединный нерв.
- Тяжелая - расстройства чувствительности присутствуют постоянно, также происходит снижение способности различать воздействие двух одновременно действующих раздражителей при их приложении к близкорасположенным точкам на поверхности кожи (расстройство дискриминационного чувства). Типичны достаточно грубые двигательные нарушения, в том числе невозможность отведения и приведения пальцев, в особенности мизинца, а также наблюдается атрофия мышц.
Диагностика
При возникновении признаков синдрома кубитального канала больным следует обратиться к неврологу. Врач выясняет характер имеющихся жалоб и проводит осмотр тщательный пациента с выполнением специальных тестов и провокационных проб. В частности одним из признаков синдрома кубитального канала является снижение дискриминационного чувства, т. е. способности различать 2 одновременно воздействующих раздражителя. Его выраженность оценивают с помощью циркуля Вебера путем прикосновения к ладони двумя острыми концами и постепенного сближения их. В норме ощущение действия двух раздражителей сливается в одно при расстоянии между ножками циркуля менее чем 5 мм.
Также выполняют специфичные тесты в положении сидя или стоя. Чаще всего применяются:
- Тест Тинеля - больному нужно согнуть руку в локте, а врач постукивает по коже в проекции естественного канала локтевого нерва.
- Тест сгибания локтевого сустава - больному необходимо согнуть руки в локтях до максимального положения, в котором кисти стремятся к плечам. При этом пальцы и кисти должны оставаться разогнутыми. В таком положении необходимо оставаться 1—3 минуты.
- Тест на сдавление локтевого нерва - руку сгибают, как при тесте на сгибание локтевого сустава, а врач пальцем давит на локтевой нерв на протяжении 1 минуты.
- Комбинированный тест - одномоментное сгибание руки в локте и надавливание пальцем на локтевой нерв в проекции кубитального канала.
Тесты считают положительными, что указывает на синдром кубитального канала, при появлении при их проведении ощущения онемения, жжения, покалывания в 4 и 5 пальцах, соответствующей зоне кисти и предплечья.
Обязательно оценивают характер двигательных нарушений путем проведения следующих тестов:
- поочередное касание большим пальцем к подушечкам каждого из остальных (оценивается точность и скорость движений);
- сгибание и разгибание пальцев (оценивается синхронность движений);
- поочередное отведение каждого из пальцев и фиксация в таком положении;
- удержание листа бумаги при щипковом захвате (4 пальца собраны в кулак, а большой придавливает их сверху) при попытке вытащить его врачом;
- разведение пальцев в сторону, а затем обратное их сведение (при синдроме кубитального канала мизинец остается в стороне от остальных пальцев).
Зачастую диагностировать туннельный синдром можно уже на основании клинической картины и результатов осмотра. Но для окончательного подтверждения диагноза и установления причин развития туннельного синдрома пациентам могут назначаться инструментальные исследования. Это:
- Электронейромиография - наиболее информативный метод диагностики туннельных синдромов, позволяющий определить уровень поражения локтевого нерва и скорость передачи биоэлектрических сигналов от него к иннервируемым тканям, а также дифференцировать синдром кубитального канала от поражения плечевого нервного сплетения и других видов невралгий;
- УЗИ - позволяет установить место защемления локтевого нерва, исследовать состояние окружающих мягких тканей, обнаружить кисты, мягкотканые доброкачественные и злокачественные опухоли;
- КТ - используется для оценки состояния костных структур, выявления остеофитов, последствий переломов, вывихов, запущенных форм артритов и пр.;
- МРТ - лучший метод диагностики патологий суставов и хрящевой ткани в частности, потому применяется при наличии подозрений на развитие деформирующего артроза и других подобных заболеваний.
КТ и МРТ редко используются при диагностике синдрома кубитального канала. Их назначают только при наличии подозрений на наличие сопутствующих патологий локтевого сустава.
Лечение синдрома кубитального канала
Для каждого пациента тактика лечения синдрома кубитального канала разрабатывается индивидуально в соответствии со степенью тяжести туннельного синдрома и причинами его развития. При легких неврологических расстройства применяется консервативная терапия, но в более сложных случаях показано хирургическое лечение.
Консервативная терапия носит комплексный характер и включает:
- обучение пациента способам профилактики компрессии локтевого нерва и устранения последствий этого;
- ортезирование;
- медикаментозную терапию;
- физиотерапию
Обучение пациента
При синдроме кубитального канала важно избегать позиций и совершения движений, которые провоцируют ущемление локтевого нерва окружающими анатомическими структурами. Поэтому рекомендуется отказаться от привычки опираться локтями на твердые поверхности, подолгу держать руки согнутыми, например, при разговоре по телефону, или спать с подложенной под голову согнутой рукой. Также стоит избегать выполнения однообразных повторяющихся движений со сгибанием и разгибанием верхних конечностей.
Если характер трудовой деятельности не позволяет исключить монотонные движения руками, стоит чаще делать перерывы в работе. Офисным сотрудникам можно порекомендовать подкладывать под локти что-то мягкое. Но так же важно следить за тем, чтобы локти не свисали со стола или упирались в его край.
Ортезирование
Использование специальных бандажей является эффективным и безопасным методом предотвращения компрессии локтевого нерва. Больным рекомендуется носить ортезы, препятствующие полному сгибанию руки в локтевом суставе, в особенности ночью.

Медикаментозная терапия
Фармакотерапия подбирается строго индивидуально с учетом характера имеющихся сопутствующих заболеваний и причин развития синдрома кубитального канала. При необходимости пациентам назначается симптоматическая терапия, направленная на улучшение нервной проводимости, улучшение питания нервных структур и купирование болей. Она может включать:
- НПВС;
- витамины группы В;
- препараты улучшающие кровообращение;
- препараты α-липоевой кислоты.
При выраженных неврологических нарушениях могут выполняться блокады с кортикостероидами и местными анестетиками. Инъекции растворов лекарственных средств выполняются в области прохождения локтевого нерва под контролем УЗИ или рентгена. Но при проводившихся исследованиях их эффективность не была доказана.
Физиотерапия
С целью повышения эффективности проводимого лечения и ускорения устранения симптомов неврологических нарушений больным назначаются курсы:
- электрофореза;
- УВЧ;
- магнитотерапии;
- лечебного массажа.
Также пациентам назначается выполнение специальных упражнений на скольжение локтевого нерва. Их следует выполнять 2—3 раза в день ежедневно.
Операция при синдроме кубитального канала
Хирургическое вмешательство - радикальный метод, к помощи которого приходится прибегать при отсутствии эффекта от проводимой в течение 3-х месяцев консервативной терапии или при обращении пациента за медицинской помощью с тяжелыми проявлениями синдрома кубитального канала.
Сегодня существует несколько методик оперативного лечения патологии:
- Простая декомпрессия - часто использующийся метод, подразумевающий открытый доступ к кубитальному каналу и отличающийся простотой выполнения, хорошим обзором операционного поля и незначительной деваскуляризацией нерва во время проведения вмешательства. После выполнения небольшого разреза хирург рассекает связку Осборна, оценивает состояние кубитального канала и при необходимости освобождает локтевой нерв от спаек с окружающими его мягкими тканями.
- Декомпрессия с подкожной или подмышечной транспозицией - более сложная операция, подразумевающая не только рассечение связки и рассечение рубцовых тканей, но и перемещение локтевого нерва из его естественного канала несколько кпереди. В зависимости от выбора техники хирургического вмешательства его могут располагать между мышцей и подкожно-жировой клетчаткой или же в глубоких слоях мышц.
- Эндоскопическая декомпрессия - высокотехнологичная операция, требующая применения специального оборудования, которое вводят в мягкие ткани через точечные проколы. Все необходимые процедуры осуществляются с помощью специальных манипуляторов под видеоконтролем. Преимуществом метода является меньшая травматичность и кровопотеря.
- Медиальная эпикондилэктомия - хирургическое вмешательство, подразумевающее удаление части медиального надмыщелка плечевой кости. Это обеспечивает расширение кубитального канала, что в сочетании с его рассечением позволяет избежать компрессии нерва при сгибании руки.
Операции могут выполняться под плексусной анестезией или внутривенном наркозе.
По возможности преимущество отдают простой или эндоскопической декомпрессии. Но при наличии костной аномалии эти хирургические вмешательства неэффективны. В таких случаях пациентам рекомендуется медиальная эпикондилэктомия и/или декомпрессия с подкожной или подмышечной транспозицией.
После операции, особенно транспозиционной, зачастую локоть фиксируют гипсовой повязкой или лангетой на 10—25 дней. После этого пациентам назначается ЛФК с постепенным увеличением нагрузки. Ограничения подвижности и физических нагрузок, как правило, накладываются на 4—6 недель.
Функции конечности восстанавливаются при выборе любого метода хирургического лечения. Это происходит постепенно, что обусловлено особенностями восстановления нервных структур. Поэтому окончательный результат можно оценить через несколько месяцев. Но выраженность эффекта во многом зависит от длительности предшествующей компрессии и исходного состояния локтевого нерва. Полный успех лечения наблюдается в 60—80%, а рецидивы наблюдаются в 25—33% случаев. Но эффективность операции многократно превосходит результативность любой консервативной терапии, а потому очень часто она является единственным способом восстановления нормальной функции верхних конечностей.
Таким образом, синдром кубитального канала представляет собой распространенный вид невропатии, который при отсутствии лечения способен существенно снижать качество жизни больного и даже приводить к потере трудоспособности. При обращении за медицинской помощью на ранних стадиях развития ущемление локтевого нерва может быть устранено консервативным путем, но при развитии стойких неврологических расстройств и тем более атрофии мышц лечение может быть только хирургическим. При этом в запущенных случаях в локтевом нерве могут произойти необратимые изменения, а потому вероятность восстановления функции кисти и пальцев в таких случаях резко снижается. А потому стоит обращаться к неврологу как можно раньше при возникновении симптомов синдрома кубитального канала.
Обзор операций на нервах: виды, локализация, методы
Чаще всего люди обращаются к врачу для проведения операции по восстановлению и сшиванию нерва после травм и при их последствиях - возникновении рубцов.
Арсенал врача - это микроскоп и микрохирургические инструменты. Они позволяют проводить тончайшие манипуляции. В ходе операции сопоставляются концы разорванных нервов или, наоборот, нерв иссекается, чтобы блокировать импульс от него. Последняя процедура нужна, когда из-за ущемления человек чувствует сильную боль.
Показания к операциям на нервах:
- травмы;
- опухолевые процессы;
- болезненные невромы;
- рубцы, которые сдавливают нерв;
- сильный болевой синдром, спастический парез, например как последствие инсульта.
Типы операций по локализации
Хирургические вмешательства могут проходить под общим наркозом или местной анестезией. Пациент должен пройти стандартное предоперационное обследование: сделать ЭКГ, флюорографию, сдать анализы, посетить терапевта и анестезиолога. Последний прием пищи - за 12 часов до вмешательства.
Операция на седалищном нерве
Седалищный нерв - один из самых крупных, он представляет собой «арку», концы которой - внизу нижних конечностей, а верх - по верхнему краю ягодиц. Часто проводится блокада этого нервного ствола, то есть невротомия анестетиками. Это нужно при ущемлении с очень сильной болью. Такая патология называется «ишиас». Блокада показана при сильных болях в спине, остеохондрозе. Она позволяет обезболить коленный сустав, всю ногу, лодыжки или стопы.
Зрительный нерв
Вмешательства на нем проводятся при атрофии нервного волокна, глаукоме, для снятия компрессии нерва. При глаукоме расширяется его канал и проводится пластика как самого нервного волокна, так и сосудов и мышц. При атрофии к нерву помещается аллоплант, который помогает наладить кровоток и предупреждает дальнейшую атрофию.
Операция на лучевом нерве
Микрохирургическое вмешательство показано, когда неэффективно консервативное лечение и сохраняется компрессия нервного волокна, а также известна причина и срок возникновения патологии. Например, это может быть недавний перелом. Если микрохирургическое вмешательство в следующие несколько месяцев не восстанавливает функцию конечности, то проводится ортопедическая операция.
Операция на срединном нерве
Срединный нерв - один из трех основных нервных волокон руки. Он подводит чувствительные волокна к ладони, большому, указательному, безымянному пальцу, некоторым мышцам кисти, отвечает за координацию движений и работу потовых желез. Самая распространенная болезнь - синдром запястного канала, разновидность туннельного синдрома. Нервное волокно сдавливается между плотной связкой и костными стенками. Заболеванию чаще подвержены женщины, основная его причина - постоянная работа за компьютером. Операция направлена на раскрытие запястного канала. Она рекомендована при сохранении симптомов полгода и более. Вмешательство может быть:
- Открытым, то есть традиционным. На запястье делается разрез длиной до 5 см. После этого пересекается связка, чтобы увеличить объем запястного канала.
- Закрытым эндоскопическим. Хирург делает всего два разреза длиной по 1-1,5 см на ладони и запястье, чтобы ввести эндоскоп и инструменты. Такая процедура обеспечивает меньший послеоперационный дискомфорт и более быстрое восстановление.
Операция на слуховом нерве
Невринома слухового нервного волокна встречается в одном случае на 100000. В 95% случаев это односторонняя опухоль. Чаще невриномы встречаются у женщин, в соотношении с мужчинами примерно 3 к 2. Опухоли локализуются во внутреннем слуховом проходе. Рост новообразования направлен в сторону наименьшего сопротивления, то есть к нервному корешку в срединной части мостомозжечкового угла. Опухоль может распространяться на черепные нервные стволы. Цель операции - радикальное удаление опухоли с максимальным сохранением функции нервных волокон и хорошего качества жизни пациента.
Разновидности хирургических вмешательств по технике
Невролиз нерва
Невролиз проводится, когда вокруг нервных волокон образуются грубые рубцы, сдавливающие их. Чаще всего поводом служит перелом или сильный ушиб мягких тканей. Эффективность вмешательства достигает 50%. Для повышения точности манипуляций может применяться микроскоп. Если рубцовые сращения массивные, проверяется электровозбудимость нервного ствола. Если изменения необратимы, то он удаляется, а оставшиеся фрагменты сшиваются. Доступ может быть наружным или внутренним. Невролиз проводится в три этапа:
- Нерв выделяется из окружающих пораженных тканей лезвием или скальпелем.
- Рубцовые ткани и плотные спайки вырезаются.
- Высвобожденное нервное волокно укладывается в сформированное ложе из мышц.
Невротомия
Нервное волокно пересекается, чтобы устранить патологическую импульсацию, которая приводит к боли или меняет функции внутренних органов. Чаще всего проводится при язвенной болезни двенадцатиперстной кишки и желудка. Прямые показания - необратимые изменения нервных корешков, при которых теряется чувствительность, трофика тканей, нарушаются двигательные функции. Может также проводиться блокада анестетиками, если нерв защемлен.
Хирург выделяет нервное волокно скальпелем или лезвием под местной анестезией. Чтобы не было кровотечения, сосуды коагулируются, то есть прижигаются. Для предотвращения невром на концы нервного волокна устанавливаются микрокапсулы из полимерного материала.
Пластика
Для пластики применяются трансплантаты, которые могут быть кровоснабжаемыми и некровоснабжаемыми. Используются фрагменты нервных волокон, которые имеют сосудистую «ножку». Некровоснабжаемый вид трансплантатов признан наиболее эффективным. Пластика возможна:
- с использованием цельного ствола (свободная)
- с применением нескольких трансплантатов (свободная межпучковая)
- васкуляризованным нейротрансплантатом (свободная)
- несвободная по Странгу
- лоскутная
- тубулизация нервного волокна
- исправление дефекта нервного волокна его ветвями
Некровоснабжаемые трансплантаты используются для пластики мелких нервных волокон. Если нужно восстановить крупные волокна, то используются трансплантаты на сосудистой «ножке». Донорами могут выступать подкожные нервные волокна, икроножные, локтевые, поверхностные лучевые, ветви малоберцовых.
Чтобы трансплантаты скорее приживились, пластика проводится с применением микрососудистых анастомозов, которые помогают питать нервные волокна.
Иссечение невромы Мортона
Это заболевание стопы, которое вызывается разрастанием фиброзной ткани доброкачественного характера в области подошвенного нервного волокна. В результате появляются боли в стопе, усиливающиеся при нагрузках и ношении узкой обуви. Удаление невромы показано, когда нет эффекта от консервативной терапии. Во время вмешательства проводится резекция невромы или рассечение межплюсневой связки. Второй метод - более щадящий. Процедура длится всего 10-15 минут, через 2 часа уже можно ходить. Однако такая методика опасна рецидивами. Удаление невромы более эффективно, потому что полностью иссекается пораженное нервное волокно.
Прогноз восстановления
Реабилитация пациентов после повреждения нерва при любом виде хирургического вмешательства может потребовать восстановления утраченных функций. Сразу после операции присутствует болевой синдром, который снимается обезболивающими препаратами. Швы снимают на 7-10 день. Каждый день проводится обработка операционной раны. Если вмешательство проводилось на конечностях, то показано наложение гипсовой повязки для обездвиживания и предотвращения расхождения швов. Чтобы ускорить выздоровление, показана физиотерапия, массаж, ЛФК.
На скорость заживления влияют:
- возраст пациента - чем моложе человек, тем быстрее идут процессы регенерации;
- объем и вид травмы;
- назначение и размер нервного волокна;
- время с момента получения травмы до проведения хирургического вмешательства - этот промежуток должен быть не более 1 года, иначе восстановить функции будет невозможно;
- индивидуальные особенности организма;
- сопутствующие патологии.
Заживление идет лучше при резаных ранах, когда концы рассеченного волокна имеют ровный срез и располагаются близко друг к другу. Если повреждено волокно, располагающееся близко к нейрону, заживление будет идти медленнее. Лучше заживают пучки, которые выполняют только одну функцию, нежели нервные волокна, входящие в состав разного по назначению ствола.
Хирургическая транспозиция нерва
Хирургическая транспозиция нерва заключается в том, что нерв выделяется из ложа, в котором находится, и перемещается на новое место. Особое внимание уделяется целостности кровеносных сосудов, которые питают нерв. От этого зависит положительный исход операции.
Транспозиция может быть двух типов:
- Подкожная - отличается меньшей травматичностью, но нерв при этом остается малозащищенным.
- Внутримышечная - нерв перемещается под мышцу, которая перед этим отсекается от намыщелка, а потом пришивается сверху нерва. Так нерв более защищен и хорошо кровоснабжается. Важно только, чтобы мышечная ткань не пережимала нерв.
Когда нужна операция:
- травмирование и, как следствие, сдавление нерва;
- нарушенная иннервация, онемение, потеря функции конечности;
- болезненная неврома;
- опухоли любой этиологии, которые сдавливают нервы;
- сильная боль;
- спастический парез конечностей, например после инсульта;
- переломы, нагноения.
Подготовка к хирургическому вмешательству
Пациент сначала сдает анализы:
- клиника и биохимия крови;
- общий анализ мочи;
- кровь на сифилис, гепатиты В и С, СПИД, свертываемость (коагулограмма).
Необходимые аппаратные обследования: ЭКГ, флюорография, оценка проводимости нервом электрического импульса. Могут назначаться другие исследования, чтобы исключить сдавление на других уровнях. Это может быть КТ или МРТ.
С результатами анализов и обследований пациент посещает терапевта, который дает разрешение на операцию при отсутствии противопоказаний. Также нужно посетить анестезиолога.
Воспользуйтесь уникальной возможностью и получите бесплатную консультацию по поводу плановой операции.
Как проходит операция по транспозиции нерва?
Может применяться общий наркоз или местная анестезия, в зависимости от объема вмешательства.
Врач делает разрез, отступая немного от линии поражения, чтобы в будущем рубец не давил на нерв. После этого нерв высвобождается, для него формируется новое ложе, в которое он укладывается. После этого накладываются швы. Конечность, если оперировалась именно она, обездвиживается путем наложения гипсовой повязки, чтобы максимально стабилизировать результат и исключить риск расхождения швов.
Реабилитация
Швы снимаются на 7-10 день. В некоторых случаях во время реабилитации требуется восстановление утраченных функций. Например, если конечность долго находилась в гипсе.
В раннем послеоперационном периоде присутствует болевой синдром, который купируется препаратами по назначению врача. Операционная рана каждый день обрабатывается. Чтобы восстановление шло быстрее, назначается ЛФК, массаж, физиотерапия.
На скорость заживления влияет ряд факторов:
- возраст человека - у молодых процессы регенерации идут быстрее;
- масштаб и вид полученной травмы;
- размер и назначение нерва;
- промежуток между травмой и операцией - если он превышает один год, то восстановить функцию нерва уже нельзя;
- сопутствующие заболевания;
- общее состояние и индивидуальные особенности организма.
Вас также может заинтересовать
Специалисты данного направления 3 врача
Наши отделения в Санкт-Петербурге
Запись на прием, травмпункт и забор анализов
- Работает с 09:00 до 22:00 ежедневно
- Все процедурные кабинеты работают с 08:00 до 22:00 ежедневно
- Травмпункт работает круглосуточно
- Работает с 08:00 до 22:00 ежедневно
- Все процедурные кабинеты работают с 08:00 до 22:00 ежедневно
- Травмпункт работает с 08:00 до 22:00 ежедневно
This site is protected by reCAPTCHA and the Google Privacy Policy and Terms of Service apply.
Используя данный сайт, вы подтверждаете свое согласие на использование файлов cookie. Если вы не согласны с этим, то можете поменять настройки вашего браузера или отказаться от использования данного сайта.
Невролиз и декомпрессия нерва
Невролиз - операция для высвобождения нерва, сдавленного рубцовыми спайками. В некоторых случаях нерв может быть сращен с ними.
Процедура проводится при растяжениях или травмах нервных узлов, а также при их компрессии (сдавливании). Оперативное вмешательство направлено на восстановление проводимости поврежденных нервов и устранение факторов, которые могли привести к защемлению нерва - удаляются спайки, рубцы, тканевые структуры, т.е. проводится декомпрессия нерва.
Виды операции
Невролиз бывает наружный и внутренний. Обычно назначается первый вариант. Хирург удаляет образования, сдавливающие нерв. Эта методика эффективна, если рубцевание произошло именно в окружающих нерв структурах. Внутренний невролиз назначается в особых случаях - если соединительнотканный компонент находится между нервными пучками и проходит через нервный ствол.
Показания к проведению невролиза
- Любые поражения периферических нервов для сохранения их целостности.
- Карпальный синдром.
- Растяжения нервов из-за травмы.
- Поражения нерва и кости одновременно.
- Аневризмы с причастными нервами травматического происхождения.
- Псевдоневромы.
- Частичные поражения нервов.
- Травмирование плечевого сплетения.
- Повреждения пальцевых нервов ввиду неудачного шва нерва.
- Синдром «висящей кисти».
- Травмирование локтевого нерва, негативно влияющее на двигательную активность.
- Снижение чувствительности при поражении подколенного нерва.
- Защемление седалищного нерва на фоне нестерпимой боли и отсутствия возможности нормально ходить.
Диагностика и подготовка к оперативному вмешательству
Сначала врач собирает анамнез и выясняет первопричину проблемы. Для этого могут быть назначены следующие виды диагностики:
- КТ;
- МРТ;
- рентгенография пораженных участков;
- проверка на электровозбудимость нерва;
- пробы на чувствительность;
- тесты на способность суставов нормально двигаться.
При выборе метода лечения учитывается срок давности травмы, степень поражения нерва, характер повреждения, операции в анамнезе, степень рубцевания и сопутствующие патологии.
Ход операции
Операция может проходить под местной анестезией или общим наркозом. Для ее проведения используются микрохирургические инструменты и микроскоп. Нерв обнажается в пределах здоровых тканей и постепенно выделяется из рубцового комплекса. Одновременно удаляются измененные окружающие ткани. Удаляют остатки рубца, которые окружают нерв как футляр. Для освобожденного нерва создается ложе между мышцами, в которое он укладывается. Это ложе нужно, чтобы не было дальнейших рубцовых сращений, деформаций нерва и его сдавления. Нерв размещается в ложе так, чтобы мышцы покрывали его, но чтобы при этом он не соприкасался с апоневрозом, кожей, фасциями. Операционная рана ушивается.
Противопоказания
- инфекция в активной фазе;
- сепсис;
- прием разжижающих кровь препаратов;
- аллергия на компоненты наркоза.
Реабилитация после декомпрессии нерва
После операции конечность нужно обездвижить на 2-3 недели, зафиксировав гипсовой лангетой суставы - выше- и нижележащие. Положение конечности должно быть таким, чтобы нерв как можно меньше натягивался. Пациенту может быть назначен массаж, физиотерапия, ЛФК в периоде реабилитации. Эффективность операции проявляется сразу - пропадает боль, восстанавливается чувствительность.
Невропатия локтевого нерва
Невропатия локтевого нерва — различное по этиологии поражение n. ulnaris, сопровождающееся нарушением его сенсорной и моторной функции. Проявляется слабостью при попытке сжать руку в кулак и удерживать кистью предметы, отсутствием чувствительности кожи V и частично IV пальцев, атрофией гипотенора и мелких мышц кисти, внешним видом кисти, похожим на когтистую лапу. В диагностике локтевой невропатии полагаются на результаты неврологического исследования, электрофизиологического тестирования, рентгенографии костей и суставов. Лечебная тактика выстраивается с учетом генеза невропатии и может включать как медикаментозные и физиотерапевтические методы, так и хирургическое лечение.
Общие сведения
Невропатия локтевого нерва достаточно распространенное поражение периферической нервной системы. Она часто сопровождает травмы области локтевого сустава, в связи с чем встречается не только в практике неврологов, но и специалистов в области травматологии.
Анатомическое расположение локтевого нерва таково, что наиболее уязвимым местом является его участок, локализующийся в районе локтевого сустава в т. н. кубитальном (локтевом) канале. Симптомокомплекс компрессии локтевого нерва в данном канале носит в неврологии название синдром кубитального канала. Среди всех невропатий компрессионного генеза он занимает второе место (первое принадлежит синдрому запястного канала — одному из вариантов нейропатии серединного нерва).
Анатомия локтевого нерва
Нерв берет свое начало в медиальном пучке (С7-С8, Th1) плечевого сплетения. Не отдавая ветвей, проходит по внутренней стороне плеча, затем переходит на его задне-медиальную поверхность. В районе локтевого сустава идет по задней поверхности внутреннего надмыщелка плеча, где находится фактически подкожно. Затем входит в кубитальный канал, образованный локтевым отростком, внутренним надмыщелком, связкой и сухожилиями мышц предплечья.
От локтя до запястья n. ulnaris проходит по медиальному краю внутренней поверхности предплечья. Здесь он отдает двигательные ветви к медиальной порции мышцы-сгибателя пальцев и локтевому сгибателю запястья. У головки локтевой кости нерв дает тыльную ветвь, иннервирующую кожу локтевой стороны тыла кисти, тыльную поверхность V, IV и частично III пальцев. Переходя на ладонь, n. ulnaris разделяется на поверхностную и глубокую ветви. Первая отвечает за сенсорное восприятие кожи мизинца и обращенной к нему половины безымянного пальца. Вторая — за иннервацию мышц гипотенора и мелких мышц кисти, а также суставов, связок и костей кисти. После отхождения от локтевого нерва глубокая ветвь проходит в канале Гийона, расположенном между гороховидной костью и пястной ладонной связкой.
Причины невропатии локтевого нерва
Наиболее частыми механизмами развития локтевой невропатии являются травматическое повреждение нерва и его компрессия в кубитальном канале. Травмированием нерва могут сопровождаться: ушиб руки, вывих предплечья, надмыщелковый перелом плеча, перелом медиального мыщелка плеча, перелом предплечья, изолированный перелом локтевой кости или перелом локтевого отростка, вывих кисти. Синдром кубитального канала зачастую возникает у людей, привыкших делать опору на локоть. Например, опираться локтем о письменный стол, станок, бортик двери в машине и т. п.
Компрессия нерва в локтевом канале и в канале Гийона возможна при воспалительных или анатомических изменениях структур, образующих данные каналы. Так, компрессионная невропатия локтевого нерва может наблюдаться при остеоме, растяжении связок, синовите, тендовагините, деформирующем остеоартрозе, ревматоидном артрите, остеодистрофии, бурсите локтевого сустава, посттравматическом артрозе лучезапястного сустава и др. заболеваниях. Спровоцировать локтевую невропатию на уровне канала Гийона способна работа, связанная с длительным давлением инструментов (отвертки, молотка, ножниц, щипцов и пр.) на эту область.
Симптомы невропатии локтевого нерва
Поражение n. ulnaris на уровне кубитального канала характеризуется слабостью в кисти, проявляющейся при попытке что-то взять в руку (например, поднять чайник с плиты), играть на пианино, набирать на клавиатуре и т. п. Сенсорные нарушения проявляются чувством онемения мизинца, частично безымянного пальца и локтевого края ладони. Типично ощущение дискомфорта в области локтевого сустава, зачастую — боли в нем, иррадиирующие в кисть по локтевому краю предплечья. Часто усиление перечисленных симптомов отмечается утром, что связано с привычкой многих пациентов спать, положив руки под подушку или под голову, а значит согнув их в локтевых суставах.
При осмотре обращает внимание гипотрофия гипотенора и мелких мышц ладони, положение пальцев в виде когтистой лапы (основные фаланги в положении разгибания, а средние согнуты).
Локтевая невропатия в канале Гийона имеет аналогичные проявления. Отличием является локализация болевого синдрома только в области основания кисти и гипотенора, наличие сенсорных расстройств исключительно на ладонной поверхности мизинца и половины безымянного пальца при полной сохранности чувствительности тыла кисти.
Диагностика невропатии локтевого нерва
В ходе исследования невролог выявляет гипестезию V и примыкающей к нему половины IV пальцев; неполное сгибание V, IV и отчасти III пальцев при попытке собрать пальцы в кулак; наличие триггерных точек в области медиального надмыщелка плеча, по ходу лучевого нерва или в области гороховидной кости. Для оценки объема движений в кисти пациента просят положить кисть ладонью на стол и, стараясь удерживать ее прижатой к столу, попытаться «поцарапать» стол мизинцем, развести и сомкнуть пальцы. Затруднение с выполнением этих движений, как и предыдущие симптомы, свидетельствует о локтевой невропатии.
Уточнить топику поражения лучевого нерва помогает проведение электромиографии и электронейрографии. УЗИ нерва позволяет установить этиологию патологических изменений, лежащих в основе нейропатии, и степень сдавления нерва в каналах. Анализ состояния суставов и костных структур проводится по результатам рентгенографии локтевого сустава, рентгенографии предплечья и лучезапястного сустава, при необходимости выполняется КТ суставов.
Дифференцировать невропатию n. ulnaris следует от невропатий серединного и лучевого нерва, от полиневропатии различного генеза, от корешкового синдрома, обусловленного поражением нижне-шейного отдела позвоночника при остеохондрозе, миелопатии, спондилоартрозе и др. патологии.
Лечение невропатии локтевого нерва
Лечебная тактика в отношении локтевой невропатии во многом зависит от этиологии поражения нерва. Оперативное лечение требуется для удаления опухолей, гематом, рубцов, сдавливающих нервный ствол или обуславливающих компрессию костно-мышечного канала, в котором он проходит. Хирургическая тактика применяется и при отсутствии должного эффекта от консервативного лечения. По показаниям производится декомпрессия нерва, невролиз, освобождение от спаек, транспозиция нерва, удаление опухоли нерва и др. операции.
Консервативная терапия предполагает назначение противовоспалительных препаратов (глюкокортикоиды, диклофенак, кеторолак), обезболивающих (метамизол натрия, инъекции местных анестетиков), антихолинэстеразных препаратов (ипидакрин, неостигмин и др.), вазоактивных средств (никотиновая кислота, пентоксифиллин), метаболитов (витамины гр. В, альфа-липоевая кислота). Эффективно дополняет медикаментозное лечение проведение физиотерапии: УВЧ, фонофореза, магнитотерапии. Борьба с мышечной атрофией осуществляется при помощи массажа и электромиостимуляции.
В остром периоде невропатии локтевого нерва важным моментом является исключение/ограничение статической и динамической нагрузки, усиливающей патологические проявления заболевания. Пациентам, страдающим синдромом кубитального канала, для ограничения сгибания руки в локте на период ночного сна рекомендуют прибинтовывать к сгибательной поверхности локтя свернутое в валик полотенце. В последующем при стихании воспалительного процесса и уменьшении болевого синдрома назначают спецкомплекс ЛФК.
Читайте также:
