Техника, этапы операции при повреждении трахеи и гортани
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Травматические повреждения глотки, гортани и шейного отдела трахеи встречаются последнее время все чаще, и вызывают тяжелые нарушения здоровья, нередко приводят к смертельным осложнениям или различной степени инвалидизации пострадавших.
Цель работы проведение ретроспективного анализа оказания помощи подобным пострадавшим и выявление путей её совершенствования.
Объекты и методы исследования. Критическому анализу подвергнуто 26 медицинских карт пострадавших, находящихся на лечении в различных отделениях (отоларингологическом, хирургическом, челюстно-лицевом) республиканской клинической больницы с травматическим повреждением глотки, гортани или верхних отделов трахеи. Лишь 6(23,0%) пострадавших с названной травмой лечились в ЛОРотделении. В остальных случаях ЛОРврач выступал лишь как консультант. Чаще всего помощь подобным пострадавшим оказывалась в хирургических отделениях. Объем вмешательств, проводимых ЛОРврачом, ограничивался трахеотомией. Не во всех случаях было проведено послойное ушивание травматического дефекта. У подавляющего числа пострадавших не было сразу проведено раздельное дренирование воздухо- и пищепроводных путей.
К сожалению, почти во всех случаях объем вмешательств ограничивался тяжестью состояния пострадавшего и различной степенью квалификации специалиста, оказывающего первую помощь. Так, во всех случаях оказания помощи общими хирургами не проводился целенаправленный осмотр гортани и трахеи, не применялись методы фиброэндоскопии и микроларингоскопии. Рентгенологическое исследование проведено 15 пострадавшим, а его оценка вовсе не соответствовала имеющейся патологии. В двух случаях при наложении трахеостомы была введена металлическая канюля несоответствующего размера. Вообще, даже при наложении трахеостомы таким пострадавшим ЛОРврачами в 2 случаях отмечалось несоответствие длины и изгиба ригидной пластмассовой трахеотомической трубки и затрудненном её использовании из-за нарушенных анатомических взаимоотношений и измененного гортанно-трахеального угла. Во всех случаях был введен назогастральный зонд, 5 больным выполнена неотложная гастростомия.
Всем пострадавшим экстренная хирургическая помощь выполнялась под интубационным наркозом, осуществлялась искусственная вентиляция легких, практически во всех случаях через трахеостому.
У 16 пострадавших (61,5%) наблюдались в дальнейшем различные осложнения, потребовавшие коррекции дальнейшего лечения. В двух случаях это был медиастинит, практически у всех наблюдалась эмфизема мягких тканей шеи, у одного больного развилась флегмона шеи, в последующем наблюдались бронхолегочные заболевания и рубцовые сужения просвета гортани и трахеи.
Проведенный анализ эффективности оказываемой помощи пострадавшим с травмами органов шеи позволил сделать следующие выводы и наметить пути её совершенствования.
1. При оказании медицинской помощи таким пострадавшим необходимо в первую очередь нормализовать дыхание, остановить кровотечение и провести мероприятия по профилактике травматического шока.
2. Чрезвычайно важна своевременно проведенная диагностика повреждений. Это и анамнестические данные, и целенаправленный осмотр глотки, гортани, трахеи с использованием фиброэндоскопической и микроларингоскопической техники. Правильное рентгенологическое исследование с проведением функциональных проб на вдохе и при фонации. При возможности КТ и МРТ.
3. С целью профилактики аспирации слюны, пищи других инородный тел необходимо провести раздельное дренирование воздухо- и
пищепроводных путей. Это достигается введением назогастрального зонда и проведением трахеостомии.
4. Уже при оказании квалифицированной помощи пострадавшим её нужно проводить таким образом, чтобы предупредить развитие
возможных в последствие осложнений: тщательное проведение трахеостомии, подбор ригидных пластмассовых трубок, соответствующих по длине и кривизне, исключающий травму нижнего отдела шейной и верхнего отдела грудной части трахеи. Перевод всякого закрытого повреждения в открытое, с тщательной визуализацией имеющихся повреждений. Первоочередность восстановления глубже и нижележащих отделов.
5. Для квалифицированного оказания помощи необходимо сразу оценить взаимоотношение подъязычной кости и гортани, гортани и трахеи.
Выявить наличие повреждений задней стенки трахеи и пищевода.
Трахеостомия в практике врача-реаниматолога

На сегодняшний день, одним из эффективных методов в арсенале средств борьбы с нарушениями функции внешнего дыхания является трахеостомия. Указанная методика широко применяется в реаниматологической практике, трахеостомию выполняют приблизительно у 10% пациентов, находящихся на ИВЛ.
Показаниями к выполнению трахеостомии и трахеотомии являются:
1.Стенозирующий ларинготрахеобронхит III и IV степени через 1—2 дня безуспешного лечения при назотрахеальной интубации,
2. Инородные тела трахеи при невозможности их удаления во время прямой ларингоскопии или верхней трахеобронхоскопии.
3. При дренировании дыхательных путей у больных с нарушением акта откашливания.
4. В случаях заведомо длительной (более 5 сут) искусственной вентиляции легких.
5. При рубцовых стенозах и опухолях гортани при невозможности выполнения радикальных операций.
6. При травмах гортани и трахеи с нарушениями внешнего дыхания.
7. При черепно-мозговой травме с необходимостью систематического дренирования трахеобронхиального дерева или длительной искусственной вентиляции легких.
8. Обширные ранения с повреждением лицевого скелета.
Преимущества трахеотомии перед интубацией трахеи:
- облегчение проведения искусственной вентиляции легких;
- облегчение санации и туалета трахеобронхиального дерева;
- предотвращение аспирации желудочного содержимого;
- уменьшение так называемого мертвого пространства на 30—40%.
Безусловно, трахеостомия не лишена и серьезных недостатков, связанных с повышением риска инфекционных осложнений, необходимостью постоянного тщательного ухода за трахеостомой и вероятностью возникновения осложнений во время выполнения этой операции (травма пищевода, кровотечение, острый стеноз трахеи и др.). Поэтому принципиально важным является вопрос уход за трахеостомой, так помимо постоянного удаления трахеобронхиального секрета, необходима активная профилактика гнойного трахеобронхита, мацерации кожи, вторичного инфицирования мягких тканей вокруг послеоперационной раны и т. п.
Это достигается регулярным проведением следующего комплекса мероприятий:
1. Больных с трахеостомой необходимо содержать в помещении с повышенной влажностью воздуха. Для этой цели устанавливается специальный увлажнитель. Повышенная влажность воздуха в летнее время может быть достигнута развешиванием мокрых простыней, а зимой — сушкой их на радиаторах парового или водяного отопления;
2. Помимо регулярного промывания дыхательных путей растворами фурацилина, новокаина, использования протеолитических ферментов, необходимо периодически проводить ингаляции с антибиотиками и щелочно-масляными смесями;
3. Кожу вокруг трахеостомы следует систематически тщательно осушивать и смазывать цинковой мазью либо пастой Лассара;
4. К трахеостоме нужно относиться как к абсолютно стерильной ране — производить манипуляции только тщательно обработанными руками, прокипяченными инструментами, дренажными трубками и растворами. При перевязках пользоваться только стерильным перевязочным материалом и запретить работу без марлевых масок и специальных халатов;
5. В палате, где находится больной с трахеостомой, целесообразно периодически проводить санацию воздуха ультрафиолетовым облучением;
6. С такими больными необходимо регулярно заниматься активной дыхательной гимнастикой и по возможности обеспечивать им двигательный режим.
Следует помнить, что и сама операция и трахеостомическая канюля далеко не безразличны для дыхательных путей. Уже через 2—3 ч после наложения трахеостомы на слизистой оболочке вокруг трахеостомического отверстия появляется пояс рыхлого фибринозного налета. В некоторых случаях этот налет распространяется на слизистую гортани, надгортанник и вниз вплоть до бифуркации трахеи и даже главных бронхов. Непосредственно вокруг канюли очень быстро (через несколько часов) развивается некротическая зона, отек тканей, гиперемия, лейкоцитарная инфильтрация.
В более поздние сроки обнаруживаются эрозии или (значительно реже) глубокие язвы. На 5—7-е сутки наступает метаплазия призматического эпителия в многослойный плоский.
Все это свидетельствует о том, что содержание канюли в просвете трахеи для больного далеко не безразлично. Поэтому возникает вопрос не только о строгих показаниях к трахеостомии, но и о наиболее рациональных сроках удаления канюли (деканулирования).
Существуют следующие правила: если в течение 1—2 суток после операции дыхание пострадавшего остается в пределах нормы, и нет угрозы рецидива дыхательной недостаточности, канюлю следует удалять.
Серьезные изменения в тканях, окружающих трахеостому, свидетельствуют также о том, что в случаях, когда искусственная вентиляция легких предположительно необходима на сравнительно короткий срок (до 24 ч), трахеостомия должна и может быть заменена интубацией.
При ожидаемой длительности ИВЛ больше 14-и дней следует рассмотреть вопрос о наложении трахеостомы. Однако, к сожалению, возможности клиницистов в плане предсказания продолжительности ИВЛ на раннем этапе заболевания ограничены. Однако следует ожидать, что более тяжелое течение болезни в течение продолжительного периода времени — предиктор более длительного нахождения на ИВЛ. В одном из исследовании (Rumbak ) было также отмечено, что больным с большим количеством баллов (>25) по шкале APACHE II требуется более длительная интубация.
Методики трахеостомии постоянно развиваются и совершенствуются. Все больше трахеостомии выполняется в условиях ОРИТ «у постели больного» с применением техники чрескожной дилятационной трахеостомии (ЧДТ).
В нашей клинике операция ЧДТ выполняется выполняются достаточно регулярно. Опыт выполнения чрескожной дилятационной трахеостомии позволил нам убедиться в преимуществах этой методике (в частности трахеостомии по Griggs под эндоскопическим контролем), как наиболее простой, менее затратной экономически, с наименьшим количеством осложнений.
Эндоскопические способы лечения рубцовых стенозов трахеи и бронхов

Эндоскопические способы лечения рубцовых стенозов трахеи применяются с начала XXв. , однако широкое распространение они получили в последние 20 лет. Это произошло благодаря внедрению в клиническую практику электрохирургической техники, ультразвуковой и лазерной деструкции.
Кроме бужирования, стенозированный участок может быть расширен с помощью электрокоагуляции, лазерного излучения или радиоволны.
С появлением оптических квантовых генераторов большие надежды на успех в лечении больных со стенозами трахеи или крупных бронхов связаны с использованием лазерного луча. При воздействии на рубцы лазерного излучения происходят выпаривание и коагуляция поверхностного слоя облучаемой ткани (Чирешкин Д. Г. и соавт. , 1990; Овчинников А. А. и соавт. , 1996, 1999). При использовании HAr-Nd-лазера с контактным
световодом удается добиться минимального повреждения окружающих тканей. Однако при угрозе кровотечения лучше использовать HAr-Nd-лазер с бесконтактным световодом для достижения лучшего коагуляционного эффекта. В настоящее время, подавляющее большинство эндоскопических лазерных вмешательств производят СОг-лазером с экспозицией 0, 1, 0, 2 или 0, 5 с и мощностью 20 - 30 Вт. Лазерное выпаривание рубцовых тканей производят по периметру трахеи с постепенным смещением вниз. Данная методика показана при непротяженных стенозах. При восстановлении просвета трахеи протяженностью более 2 см после лазерного воздействия образуется большая зона некроза. Образующаяся раневая поверхность длительно заживает, и протяженность стеноза увеличивается.
Учитывая эти отрицательные моменты, А. Я. Самохин и М. А. Русаков предложили методику выпаривания рубцов в проекции 4, 8 и 12 часов с постепенным продвижением световода к каудальной границе сужения. Глубина рассечения составляет 4 - 5 мм. Затем выполняют бужирование трахеи.
Оперативные бронхоскопические вмешательства чреваты такими тяжелыми осложнениями, как кровотечение в просвет дыхательных путей, перфорация стенки трахеи или бронха.
Главным критерием хорошего результата лазерной фотокоагуляции у трахеотомированных больных является деканюляция, у нетрахеотомированных - стойкое расширение просвета дыхательной трубки при благоприятных функциональных показателях.
Широкое применение нашла методика электрорассечения суженного участка трахеи (Лукомский Г. И. и соавт. , 1986). Чаще процедуру выполняют игольчатым инъектором. После рассечения тканей возможно дополнительное расширение просвета трахеи бужами или интубационными трубками. Преимуществом этого способа лечения по сравнению с лазерным лечением являются его общедоступность и низкая стоимость. Недостатком
электрохирургического метода является приваривание электрода к ткани, отрыв образовавшегося струпа и возникновение кровотечения.
Однако, независимо от метода эндоскопического воздействия на рубцовые ткани, просвет трахеи вновь суживается в сроки от 7 - 14 дней до нескольких месяцев. Предупредить повторное сужение можно введением в трахею стентов. В литературе их называют по-разному: протезы, эндопротезы, протекторы, стенты.
На первых этапах эндопротезы вводили в просвет трахеи через трахеостому. В дальнейшем были разработаны и применены в клинике эндоскопические способы введения эндопротезов. Одни авторы фиксировали протез с помощью нити (Amemiya R. и
соавт. , 1985; Temes R. T. и соавт. , 1995). Другие авторы устанавливали в бронхах самофиксирующиеся силиконовые стенты, предложенные DumonJ. F. (1989).
Самофиксирующиеся эндопротезы представляют собой трубку из силиконовой резины с наружным диаметром 11, 5 -16, 0 мм и толщиной стенки 1, 0 - 1, 5 мм. На наружной поверхности трубки в шахматном порядке расположены выступы цилиндрической формы высотой 2 мм. Вначале во время эндоскопического исследования проводят
расширение стенозированного участка с помощью электрохирургической техники, лазера или бужа. Однако ни один из способов разрушения рубцовой ткани не является абсолютно надежным. Успех эндоскопического вмешательства в большей степени зависит от протяженности стеноза, степени зрелости фиброзной ткани и наличия сохранных хрящевых полуколец в стенозированном сегменте. Затем тубус ригидного бронхоскопа устанавливают над зоной стеноза. Эндопротез проводят в зону стеноза через просвет эндоскопа с помощью биопсийных щипцов таким образом, что его дистальный и проксимальный концы располагаются с захватом 5 мм интактной стенки трахеи. Для
профилактики смещения стента в течение 5-7 дней назначают препараты, подавляющие кашлевой рефлекс. На протяжении этого времени расширенный просвет трахеи сокращается, выступы на наружной поверхности эндопротеза погружаются в слизистую оболочку трахеи и он плотно фиксируется в стенозированном участке.
Дилатация стеноза с помощью стента проводится в сроки от 1 мес до 4 лет. Во всех случаях, независимо от вида стеноза, показан периодический эндоскопический контроль с интервалом 1-2 мес. Это позволяет вовремя диагностировать и устранить возможные осложнения, связанные с нахождением инородного тела в просвете трахеи.
Положительные результаты отмечены у 49% больных. У остальных развивается рестеноз после удаления стента.
Повреждения трахеи и бронхов
Торакальное отделение
Климович А.Е., Кардис В.И.
Повреждения трахеи и крупных бронхов опасны для жизни из-за возможности развития асфиксии. Выздоровлению пострадавшего способствуют ранняя диагностика трахеобронхиальной травмы и проведение на всех этапах адекватного оказания медицинской помощи.
Результатом поздней диагностики и нерациональной лечебной тактики является развитие гнойно-септических осложнений (медиастенит, сепсис, эмпиема плевры, трахеобронхиальные свищи), стенозов трахеи или бронхов.
Этиология и классификация.
ТБТ является следствием повреждений груди, шеи или носит ятрогенный характер. Наиболее тяжелые трахеобронхиальные травмы характерны для автоаварий и падений с высоты. Во время удара автомобиля из-за переразгибания шеи может произойти отрыв трахеи от гортани или ее сдавление между рулевым колесом и позвоночником. При сдавлении груди в переднее-заднем направлении легкие раздвигаются и тянут за собой главные бронхи, которые могут отрываться от карины. При травме груди возможен пневмодинамический механизм разрыва на вдохе вследствие резкого повышения давления в дыхательных путях на фоне рефлекторного ларингоспазма, а при ранении сосудов шеи - компрессия трахеи нарастающей гематомой.
Целесообразно выделять следующие виды трахеобронхиальных травм : а) ушиб стенки без нарушения целостности оболочек (подслизистые гематомы); б) неполные внутренние или наружные разрывы и непроникающие ранения слизистой оболочки или только хрящей; в) полные разрывы или проникающие ранения всех слоев мембранозной или хрящевой части трахеи или бронха с частичным нарушением их периметра; г) циркулярные разрывы или ранения трахеи и крупных бронхов по всей окружности с развитием диастаза концов. По направлению повреждения могут быть - поперечными, продольными, косыми и циркулярными.
Проникающие ранения трахеи встречаются чаще, чем закрытые. В мирное время колото-резаные ранения превалируют над огнестрельными. Крайне тяжелые повреждения характерны для минно-взрывной травмы, при которой 80% ранений - сочетанные. 75% проникающих ранений локализуются в шейном отделе трахеи. Ятрогенные повреждения трахеобронхиального дерева встречается при интубации трахеи, бронхоскопии, трахеостомии, тиреоидэктомии, пульмонэктомии, удалении опухолей средостения. Интубации трахеи при этом, как правило, - повторные, продолжительные и с использованием жестких проводников. Локальная компрессия стенки трахеи манжетой интубационной трубки при длительных операциях или продленных ИВЛ может привести к развитию фибринозно-некротического трахеита с исходом в грануляционно-рубцовый стеноз и (или) трахеопищеводный свищ. Эндоскопические повреждения трахеи и бронхов возможны при взятии биопсии, удалении опухоли или фиксированного инородного тела. Нарушение методики выполнения трахеостомии может привести к ранению скальпелем задней стенки трахеи, а иногда одновременно и стенки пищевода.
Сочетанная ТБТ диагностируется у 60-70% пострадавших. Повреждения пищевода при ТБТ встречается у 1/3 пострадавших, магистральных сосудов шеи и средостения - у 10 -15%. При сочетанных трахеопищеводных травмах соотношение открытых и закрытых повреждений - 7:1. Травма их шейных отделов выявляется в 5 раз чаще, чем грудных.
Клинические проявления.
Клиника ТБТ характеризуется развитием газового, компрессионного и аспирационного синдромов. Наиболее характерные клинические признаки - тахипноэ и диспноэ, подкожная эмфизема, пневмоторакс, эмфизема средостения, кровохарканье, инспираторный стридор. Ведущее место в клинике полных разрывов занимает быстро нарастающий газовый синдром. Аспирационный синдром, возникающий вследствие кровотечения в дыхательные пути, проявляется кашлем и гемофтизом, развитием ателектаз-пневмонии. Гемофтиз при трахеобронхиальной травме выявляется только у четверти пострадавших. В основе компрессионного синдрома лежит развитие напряженного пневмоторакса и нарастающей эмфиземы средостения со сдавлением крупных вен, правых отделов сердца и дислокации средостения. Стридор выявляется у каждого пятого пострадавшего с тяжелой травмой трахеи и бронхов. Для ларинготрахеальных ранений характерно шумное выхождение воздуха из раны шеи с примесью крови при выдохе. При тяжелой сочетанной травме превалируют признаки шока, кровопотери и дыхательной недостаточности.
Диагностика.
Рентгенологические признаки ТБТ - подкожная эмфизема на шее и грудной стенке, пневмомедиастинум, пневмоторакс, гиповентиляция или ателектаз лёгкого, а также отек слизистой гортани и трахеи и ранениях шеи обязательно контрастирование пищевода для исключения его повреждения. Компьютерная томография высоко информативна для выявления повреждений хрящей, подслизистых гематом гортани и трахеи, а также экстратрахеальных повреждений, т.е. переломов и вывихов позвонков, повреждений спинного и головного мозга, крупных сосудов. Фибротрахеобронхоскопия (ФТБС) - основной метод ранней диагностики ТБТ, который во многом определяет хирургическую тактику.
Лечение.
Первоочередной задачей при стридоре и нарастающей гипоксии является восстановление и поддержание проходимости дыхательных путей у пострадавшего. При невозможности выполнить интубацию трахеи через гортань или через шейную рану необходима экстренная трахеостомия или коникотомия. При пневмотораксе показано срочное дренирование плевральной полости, а при его неэффективности и нарастании пневмомедиастинума - и переднего средостения. Обильное («без конца») отхождение воздуха по дренажной трубке и сохранение пневмоторакса на фоне активного плеврального дренажа - признаки интраплеврального разрыва трахеи или крупного бронха, что может потребовать дополнительное хирургическое лечение.
Большинство авторов считают, что консервативное лечение трахеобронхиальной травмы (антибиотикотерапия, глюкокортикоиды, осмодиуретики, эндоскопическое применение фибринового клея, лазерная терапия) показано только при ушибах ларинготрахеального сегмента, неполных и, крайне редко, при незначительных полных дефектах трахеи или бронха при адекватной их проходимости без нарастающего «газового синдрома» и симптомов медиастенита. Во всех остальных случаях необходимо срочное хирургическое лечение . При сочетанных повреждениях магистральных сосудов, нарастающем пневмогемомедиастинуме, продолжающемся внутриплевральном кровотечении операция должна быть выполнена в экстренном порядке.
Объем хирургического вмешательства может быть самым различным: от первичной хирургической обработки раны шеи с ушиванием повреждения трахеи до резекции трахеи и наложения циркулярного межтрахеального или бронхотрахеального анастомоза. При разрывах трахеи ИВЛ с помощью маски проводить не следует из-за опасности нарастания компрессионного синдрома. Если интубация трахеи не удается и нет возможности срочно выполнить ФТБС, то пострадавшего следует срочно оперировать, чтобы наладить адекватную вентиляцию легких через операционное поле. Оптимальна ФТБС-интубация поврежденной трахеи, при которой трубка под визуальным контролем по эндоскопу проводится ниже зоны разрыва. При разрывах бифуркации трахеи, отрыве главного бронха от карины показана бронхоскопическая однолегочная интубация. Хирургический доступ выбирается индивидуально. При ларинго-трахеальной травме оптимальна поперечная или продольная цервикотомия, а при повреждениях верхней или средней трети грудного отдела трахеи - поперечная цервикотомия и верхняя продольно-поперечная стернотомия. Правосторонняя боковая торакотомия в IV межреберье показана при разрыве надбифуркационного и бифуркационного сегментов трахеи. При отрыве главного бронха от карины, разрывах долевых бронхов выполняется боковая торакотомия в IV межреберье на стороне повреждения.
Частота наложения трахеостомы у пострадавших с трахеобронхиальной травмой достигает 45%. Абсолютными показаниями к первичной трахеостомии при повреждениях трахеи и бронховявляются а) невозможность проведения срочной ФТБС и интубации трахеи при ее циркулярных разрывах; б) невозможность сформировать герметичный циркулярный анастомоз без натяжения; в) выполнение вмешательства в условиях гнойного процесса; г) крайне тяжелое состояние пострадавшего (шок, кровопотеря, сепсис); д) сочетанная тяжелая ЧМТ, переломы и вывихи шейного отдела позвоночника. При циркулярном разрыве шейного отдела трахеи надо быстро найти каудальный конец трахеи, который обычно смещается в средостение. Его захватывают зажимами Алиса и интубируют через операционное поле. Операция может быть завершена наложением ларинго-трахеального или межтрахеального анастомозов, выполнением трахеопластики на эндопротезах или на Т-образном стенте. При невозможности немедленной реконструкции формируется концевая трахеостома, которая может спасти жизнь пострадавшему, но в то же время она увеличивает риск инфицирования раны, нарушает надгортанный и кашлевой рефлексы, приводит к повреждению канюлей слизистой и нижележащих хрящевых полуколец трахеи.
Небольшие дефекты трахеи и бронхов ушивают сквозными узловыми швами как нерассасывающимся, так и рассасывающимся шовным материалом. Шов обязательно следует укрыть участком плевры или мышечным лоскутом. При ушибленных и огнестрельных ранах без расхождения концов необходима клиновидная резекция поврежденных краев трахеи или бронха с восстановлением герметизма узловыми швами. Иссечение краёв дефекта и наложение циркулярного анастомоза выполняется при размозжении стенки трахеи или главного бронха на протяжении нескольких колец, при полном поперечном их разрыве или отрыве главного бронха от карины без массивных повреждений сосудов корня легкого и его паренхимы. При повреждении бифуркации трахеи, если бронхоскопическая однолегочная интубация не удалась, а гипоксия нарастает - показана срочная торакотомия. После восстановления адекватной вентиляции через операционное поле показано формирование трахеобронхиального или межбронхиального анастомоза. Вначале формируют задний полупериметр соустья с использованием «шунт-наркоза», а затем уже на оротрахеальной трубке - передний. Лобэктомия или пульмонэктомия выполняется при разрушении доли или всего легкого, массивном повреждении сосудов корня лёгкого и невозможности восстановить проходимость бронха. Как вариант завершения операции, возможно ушивание концов главного бронха с переводом легкого в ателектаз. При сочетанной трахео-пищеводной травме дефект пищевода ушивается в два ряда узловыми швами и разобщается с зоной трахеорафии мышечным лоскутом. При циркулярных разрывах трахеи и пищевода оптимально первичное одномоментное наложение конце-концевых анастомозов.
При активной хирургической тактике лечения большинство пострадавших с повреждениями трахеи и бронхов может быть спасено.
Операции при стенозах трахеи
Самой частой причиной для операции на трахее (не считая трахеостомию) является сужение трахеи (стеноз). Стенозы могут быть как следствием опухолей, так и рубцеванием после травмы трахеи. Обычно торакальные хирурги выполняют два вида операций: циркулярную резекцию трахеи и стентирование.
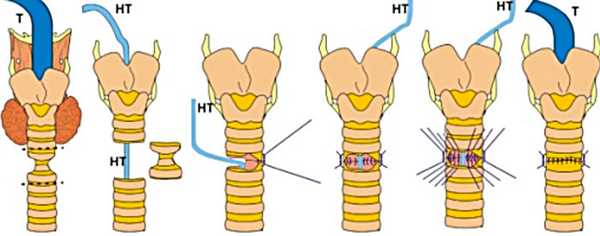
Циркулярная резекция предполагает удаление поврежденной части трахеи с последующим сшиванием пересеченных концов. Таким образом суженный участок вырезают и человек опять может свободно дышать. После операции часто требуется зафиксировать голову с приведенным к груди подбородком на 5-7 дней, чтобы сшитая трахея не травмировалась дополнительно при движениях головы. К сожалению, циркулярную резекцию трахеи не всегда можно выполнить. Трахея — это орган, который имеет конечную длину растяжения. Удалить более половины его длины невозможно, потому что не удастся стянуть швами оставшиеся концы трахеи.
Для таких больных, а также для больных, у которых операция представляет слишком большой риск, используется установка внутреннего протеза трахеи (стента). Этот стент устанавливается через рот под контролем бронхоскопа и рентген-телевидения. Конструкция стента — саморасправляющаяся, поэтому он после установки позволяет поддерживать проходимость трахеи. Стенты необходимо периодически проверять, прочищать, извлекать и переустанавливать.
Иногда причиной стеноза трахеи является доброкачественная опухоль, которую можно удалить эндоскопически или хирургически из просвета трахеи.
Читайте также:
