Техника срединного трансперитонеального доступа к пояснично-крестцовому сочленению позвоночника
Добавил пользователь Алексей Ф. Обновлено: 01.02.2026
Транспедикулярная фиксация поясничного отдела позвоночника
Транспедикулярная фиксация позвоночника (далее ТПФ) является одной из самых распространенный операций в современной нейрохирургии.
Она используется при различных заболеваниях и травмах: дегенеративно-дистрофические заболевания позвоночника (стеноз позвоночного канала, спондилолистез — дегенеративный и спондилолизный, нестабилность); травмах позвоночника, воспалительных заболеваниях — спондилиты и спондилодисциты; первичные и вторичные опухоли позвоночника.
Транспедикулярная фиксация позвоночника может быть многоуровневой (фиксировать несколько позвоночно-двигательных сегментов позвоночника) или фиксировать только один сегмент.
Бывает динамической, когда есть небольшая подвижность в дугоотростчатых суставах после установки системы, что замедляет прогрессию спондилоартроза и как следствие болевого синдрома и ригидной, когда исключается любая микроподвижность.
По способу установки — ТПФ для «открытых» операций, когда осуществляется широкий доступ к структурам позвоночника и система устанавливается с использованием внешних анатомических ориентиров и дополнительного рентгенологического контроля, ПЕРКУТАННЫЕ ТПФ — системы, когда проводятся несколько маленьких разрезов в проекции введения винтов, сохраняется целостность многораздельных мышц, значительно снижается риск нагноения, кровопотери, связанной с доступом. Данная операция под рентгенологическим контролем, относится к минимально-инвазивной хирургии позвоночника (MIS).
Фиксация на 360 градусов
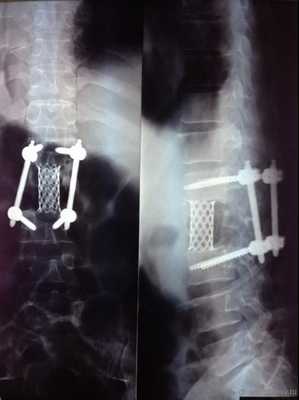
Фиксация на 270 градусов — использование только с одной стороны 2-х винтов (там, где проводилось удаление фасет-сустава и устанавливался межтеловой кейдж (т.н. TLIF)
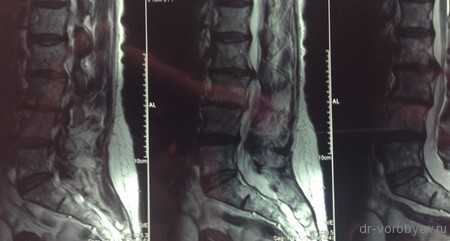
МРТ до операции
Рентген послеоперационной перкутанной ТПФ у пациентки с множественными переломами позвоночника
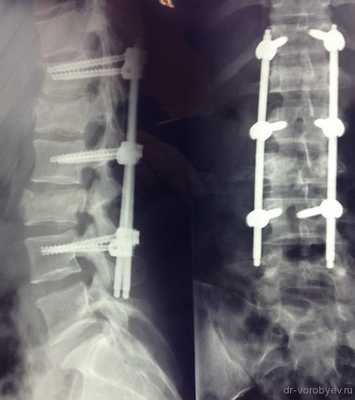
Реабилитация после транспедикулярной фиксации (ТПФ)
Понятно, что восстановление после операции ТПФ на позвоночнике будет зависеть от заболевания или травмы, по поводу которого проводится лечение, вида вмешательства и его травматичности. При всех прочих равных условиях менее травматичные и миниинвазивные операции помогают быстрее реабилитировать пациента.
Операции на позвоночнике, особенно при неосложненной неосложненной травме (перелом тип А, например) призваны помочь как можно раньше поднять пациента на ноги и сделать работоспособным, сделать независимым от посторонней помощи, избежать осложнений, связанных с длительным постельным режимом — пролежни, тромботические осложнения, пневмония и пр.
Вплоть до начала 90-х годов прошлого века наиболее распространенным видом лечения и реабилитации пациентов с переломом позвоночника был функциональный метод Гориневской-Древиг, требовавший длятельного постельного режима с постепенной реклинацией компремированного позвонка. В настоящее время, благодаря внедрению ТПФ данный процесс значительно упростился и сократился по времени.
Пример лечения перкутанной транспедикулярной фиксацией спондилодисцита
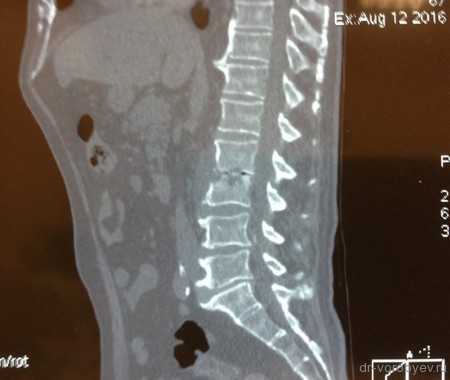
После длительного курса лечения антибиотиками выполнена транспедикулярная фиксация системой viper II
Транспедикулярная фиксация системой expedium
Пациенту по поводу спондилолизного спондилолистеза выполнена декомпрессия и позвоночно-тазовая стабилизация системой expedium
Рентген до операции
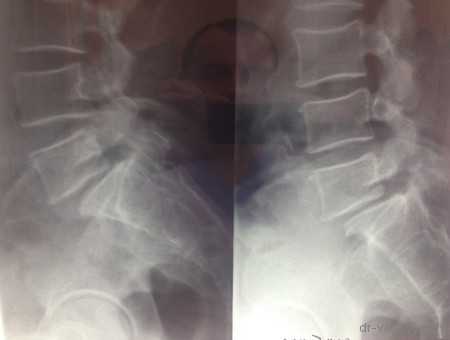
Фото транспедикулярной фиксации позвоночника
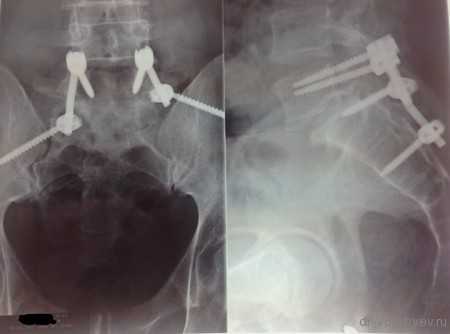
Рентгеновского снимка после операции
Таким образом сроки реабилитации зависят от заболевания, по поводу которого проводилось оперативное вмешательство, а операция транспедикулярной фиксации способствует ускорению реабилитационного процесса.
Автор статьи: врач-нейрохирург Воробьев Антон Викторович Рамка вокруг текста
Реабилитация после операции на позвоночнике с металлоконструкцией
Нарушение функционирования позвоночника является довольно частой патологией. Виной этому не только возрастные изменения, но и образ жизни, многочисленные заболевания и травмы, которым подвержен в течение жизни человек. Современная медицина располагает множеством методик, позволяющих эффективно справляться с механическими повреждениями позвоночника. Это очень важно, поскольку, в большинстве случаев серьезное травмирование позвоночной зоны, которая является вместилищем спинного мозга и нервных окончаний, несовместимо с жизнью пациента. В случае позвоночных повреждений один из способов эффективной хирургической помощи - оперативное вмешательство, включающее установку металлоконструкции.

Когда устанавливается металлоконструкция
Разумеется, помочь она может не всегда, и применяется данная операция не во всех проблемных случаях. Ставят в ходе хирургической операции металл на позвоночные кости в случае его серьезного повреждения.
Позвоночный столб может оказаться поврежден по следующим причинам.
- Падение человека со значительной высоты.
- Дорожная автокатастрофа.
- Обрушение чего-либо (крыша, снежная лавина, другое) и сильный удар по позвоночнику.
- Заболевания позвоночника, ведущие к дегенеративно-дистрофическим последствиям.
Человек, перенесший операцию на позвоночнике по установке металлоконструкций, должен быть готов к тому, что ему могут быть противопоказаны занятия любыми видами спорта
Чаще всего травмируется поясница и шея. При этом, если при поясничной травме человек может выжить, оказавшись, однако, полностью обездвиженным, то при шейной наиболее вероятен летальный исход.
Соблюдение правил реабилитации после хирургического вмешательства позволит избежать тяжелых осложнений и в установленные сроки восстановить трудоспособность
Операция, проводимая для установки металлоконструкции, необходима в следующих случаях.
- Сокращен диаметр спинномозгового канала.
- Возникли дегенеративные изменения в связочном аппарате.
- Повреждены межпозвоночные диски.
- Образовалась межпозвоночная грыжа.
Во всех этих и ряде других случаев необходимой становится операция с установкой стабилизирующих пластин или стержневых конструкций. Эти инородные тела призваны иммобилизировать необходимый участок, чтобы обездвижить его и способствовать срастанию (заживлению).
Кстати. Оперативный метод применяется довольно широко по причине того, что срок посттравматической реабилитации значительно сокращается, и пациент может практически полностью вернуть себе нормальный образ жизни.
Благодаря развитию медицинских технологий, конструктивные имплантаты для позвоночных операций имеют многообразные формы, множество размеров и классифицируются определенным образом.
Таблица. Классификация операционных конструкций.
| Вид | Способ установки |
|---|---|
| Сплошные стержневые | Закрепляются внутри канала кости |
| Полые стержни | Внутри канала |
| Стержни, снабженные блокировкой | Внутри канала |
| Стержни без блокировки | Внутри канала |
| Скобы | Ставятся на кость |
| Винтообразные конструкции | На кость |
| Пластины | На кость |
Кстати. После установки (вживления) конструктивных приспособлений минимизируются последствия позвоночного повреждения, и постоперационные восстановительные процедура по срокам сокращается в несколько раз.
Тем не менее, операция по внедрению является хирургическим внедрением повышенной сложности. И от качества проведенной впоследствии реабилитации во многом зависит степень возвращения функций жизнедеятельности организма.

Проведение постоперационной реабилитации
После всякого травмирования человеческий организм должен восстановиться. Это может произойти быстро или занимать весьма длительное время. В любом случае необходимо первоначальное соблюдение общих правил восстановления, выполнение которых относится и к пациентам, пережившим операцию с внедрением конструктивных имплантатов в одну из позвоночных зон.

Если вы хотите более подробно узнать, этапы восстановления и реабилитацию после удаления грыжи поясничного отдела позвоночника, вы можете прочитать статью об этом на нашем портале.
Общие привила
Если пациент будет внимательно относиться к соблюдению данных восстановительных рекомендаций, это поможет не только вернуть здоровье в короткие сроки, но и обойтись без тяжелых осложнений, которые с большой вероятностью могут возникнуть в постоперационный период.
- Если операция со вставкой металлоконструкции любого характера проходила на поясничной зоне, в течение нескольких месяцев (количество - по указанию хирурга) запрещено занимать сидячее положение.
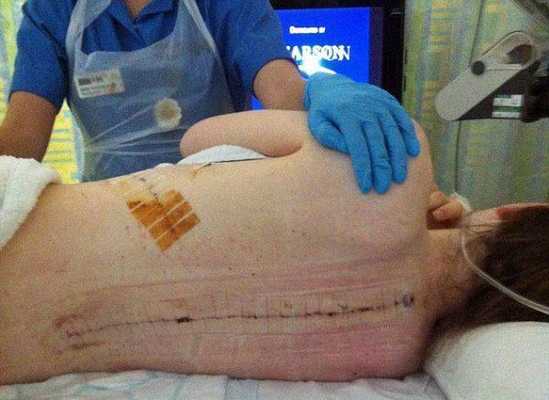
Операция по установке металлоконструкции на позвоночник относится к сложным хирургическим вмешательствам
Реабилитационные этапы
На восстановление после любого вмешательства извне или травмирования организму нужно время, и во всех случаях оно разное. Зависит продолжительность восстановления от многих факторов. Позвоночные операции разного характера могут потребовать времени от нескольких месяцев до нескольких лет. К последним относятся спинномозговые травмы, оперирование при парезах и другие.

Важно! Восстановительный срок тем больше, чем шире захвачена область фиксации внедряемой металлоконструкцией. Если это лишь несколько позвонков, может понадобиться около четверти года, если большой участок столба - более полутора лет.
Вся восстановительная процедура, а точнее, комплекс процедур, делится на три этапа.
Таблица. Этапы реабилитации и их характеристика.
В этот период пациент принимает медпрепараты, которые оказывают обезболивающий эффект, поскольку боль, как правило, ощущается сильно.
Все предпринимаемые в данное время меры направлены на недопущение осложнений. Рана должна заживляться активно, необходимо снятие отека, удаление воспаления из тканей. Также врач-реабилитолог отслеживает состояние швов, чтобы не пропустить их начавшегося нагноения. Если это произойдет, швы удаляются (извлекается материал), раны обеззараживаются, накладываются новые швы.

Врач обязан продемонстрировать пациенту упражнения, которые он в обязательном порядке будет выполнять ежедневно самостоятельно. Кроме того несколько раз в неделю понадобиться посещать занятия ЛФК. В этот этап включен курс массажа и физиотерапевтические мероприятия, а также ношение специальных корсетных изделий.


Тесная связь с врачом и контроль с его стороны процесса - залог того, что реабилитация пройдет успешно. Если игнорировать обязательные контрольные осмотры, есть риск отторжения имплантируемой конструкции, инфицирования и других осложнений, которые могут возникнуть.
Восстановительные методики
Необходимо рассмотреть подробно, какие методики применяются для восстановления после операций с имплантированием конструкций из металла в позвоночные зоны. Основных методик шесть. Они должны применяться в комплексе, без исключений.
- Терапия медикаментами.
- Массажный курс.
- Физиотерапия.
- Гидротерапия.
- Коррекция питания.
Терапия лекарственная
Предполагает прием обезболивающих, а также снимающих воспаление препаратов, регенерирующих хондропротекторов, кальцийсодержащих препаратов, витаминных комплексов.
Целый комплекс, который включает не только занятия физкультурой в специально созданных при больницах и клиниках группах, под управлением профессионального инструктора. Лечебной физкультурой нужно продолжать заниматься на дому, особенно индивидуально подобранными врачом ежедневными упражнениями.
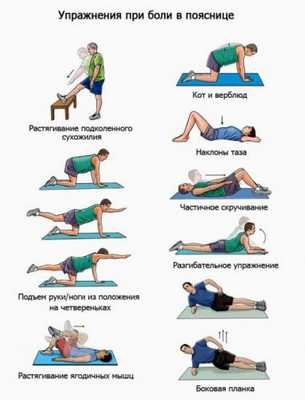
Совет. Эффективным может оказаться применение специальных ортопедических тренажеров, но все действия на них должны быть санкционированы реабилитационным врачом.
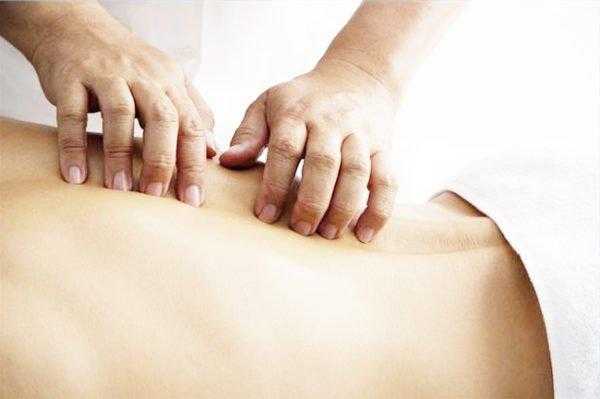
Массаж
Чрезвычайно важный восстановительный рычаг, который позволит вернуть нарушенное кровоснабжение, привести ткани к нормальному снабжению кислородом, убрать отеки и разогнать воспалительные процессы. Благодаря массажу будут лучше срастаться ткани, и повысится мобильность конечностей, а с ней вернется двигательная способность.
Если вы хотите более подробно узнать, как правильно делать массаж поясницы, а также рассмотреть обзор техники и ознакомиться с инструкцией, вы можете прочитать статью об этом на нашем портале.
Физиотерапевтический комплекс
Он включает обширный спектр мероприятий. К ним может относиться как аппаратное воздействие, так и грязево-парафиновое лечение, ванны с радоном и иные процедуры.
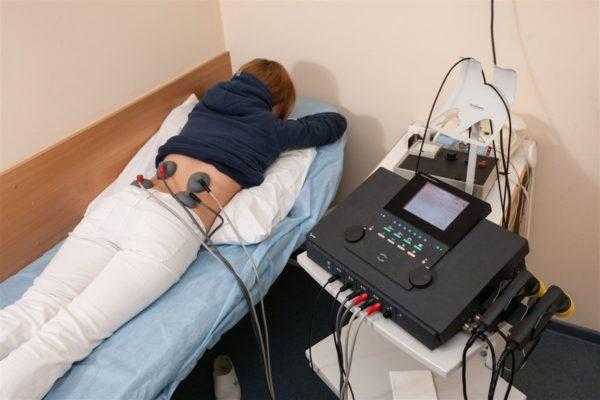
Совет. Также не возбраняется иглорефлексотерапия, использование остеопатических и мануальных техник. Показано санаторно-курортное лечение.
Гидротерапия
Плавание или водная лечебная физкультура назначаются в большинстве случаев. Игнорируют данный пункт лишь при обстоятельствах, категорически не позволяющих пациенту плавать, находиться в воде (водобоязнь, аллергия и так далее).

Коррекция питания
Если для травмы позвоночника и следующей за ней операции с имплантированием конструктивных элементов пациент питался правильно и вел здоровую жизнь, особой корректировки не потребуется. Все, что нужно, это перейти на легкоусвояемую пищу на раннем реабилитационном этапе, насытить рацион минерально-витаминной составляющей, сократить жирные продукты и соблюдать достаточный питьевой режим.
Важно! Напитки и продукты, содержащие кофеин, абсолютно противопоказаны на протяжении всего реабилитационного срока. Они удаляют из организма кальций, необходимый для заживления и регенерации ткани костей.

Тщательное соблюдение реабилитационных норм позволит в самые короткие сроки избавиться от болей и последствий оперативного вмешательства в виде ограниченности подвижности и неполного функционирования тела. Также это предотвратит грыжи, проявления остеохондроза и других возможных постоперационных эффектов.
Техника срединного трансперитонеального доступа к пояснично-крестцовому сочленению позвоночника
КГБУЗ «Краевая клиническая больница города Красноярска», ул. Партизана Железняка, 3а, Красноярск, Россия, 660022
Краевая клиническая больница, Красноярск, Россия
ГБОУ ВПО «Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого» Минздрава России, ул. Партизана Железняка, 1, Красноярск, Россия, 660022;
КГБУЗ «Краевая клиническая больница города Красноярска», ул. Партизана Железняка, 3а, Красноярск, Россия, 660022
Сравнительная характеристика эффективности использования различных доступов к сегменту LV—SI поясничного отдела позвоночника при рецидивирующем дегенеративном процессе
Журнал: Оперативная хирургия и клиническая анатомия. 2017;1(2): 13‑16
Цель исследования. Анализ критериев доступности и эффективности вентрального и дорзального подходов для стабилизации сегмента L—S поясничного отдела позвоночника. Материалы и методы. Обследовали 96 пациентов (в возрасте от 23 до 68 лет, из них 57 женщин и 39 мужчин), находившихся на лечении в нейрохирургическом отделении Краевой клинической больницы Красноярска с 2012 по 2016 г. и прооперированных повторно по поводу рецидивирующего дегенеративного поражения пояснично-крестцового отдела позвоночника. Из них 42 больным операцию выполняли из вентрального доступа с тотальной дискэктомией и установкой межтелового эндопротеза, 54 больным — ригидную транспедикулярную стабилизацию с межтеловым корпородезом кейджем и декомпрессией невральных структур из дорзального доступа. Результаты. Выявлено, что наилучшим методом, сопровождающимся наименьшим количеством осложнений является удаление рецидивной грыжи диска из вентрального забрюшинного доступа с межтеловым протезированием. При наличии противопоказаний к протезированию диска из вентрального доступа вторым по эффективности остается метод удаления грыжи диска из дорзального доступа с расширенной интерляминэктомией, фасетэктомией или ляминэктомией дополненной транспедикулярной фиксацией с межтеловым корпородезом. Заключение. Вентральный доступ к поясничному отделу позвоночника на уровне L—S характеризуется меньшей длиной раны, меньшими показателями угла операционного действия и угла наклона оси операционного действия по сравнению с дорзальным доступом, что затрудняет техническое выполнение операции. Применение вентрального доступа у пациентов с рецидивирующим течением дегенеративного процесса на уровне L—S после ранее выполненного вмешательства дорзальным доступом имеет преимущества по меньшей продолжительности операции, меньшей кровопотере и меньшему количеству послеоперационных осложнений.
Дегенеративные заболевания позвоночника являются серьезной социально-экономической проблемой в мире. По данным ВОЗ, вертеброневрологические поражения по количеству больных вышли на третье место после сердечно-сосудистой и онкологической патологии по причине инвалидизации [1—3].
Количество рецидивов грыж межпозвонковых дисков в раннем и позднем послеоперационных периодах на уровне поясничного отдела позвоночника достигает 15—17%, при этом клинически значимые рецидивы встречаются в 4—9% [4—7]. Развитие постнуклеотомной нестабильности в дегенерированном позвоночно-двигательном сегменте (ПДС) может достигать 50%, кроме того, может нарушаться сагиттальный баланс всего позвоночника [8]. Применяемые при этом декомпрессивно-стабилизирующие операции позволяют восстановить анатомическое взаимоотношение элементов пораженного ПДС и его статическую функцию. Среди наиболее частых причин неудовлетворительных исходов операций по поводу грыж и протрузий межпозвонковых дисков выделяют проблему рубцово-спаечного эпидурита. Таким образом, хирург, выполняя ревизионную операцию из дорзального доступа, сталкивается не только с измененной анатомией после первой операции, но и с выраженным рубцово-спаечным процессом. Однако существует альтернативный подход к поясничному отделу позвоночника, заключающийся в переднем забрюшинном доступе к пораженному сегменту позвоночника минуя рубцово спаечный процесс. В настоящее время вопрос о наиболее эффективном, удобном и безопасном доступе к поясничному отделу позвоночника является очень актуальным среди специалистов.
Цель исследования — оптимизировать метод выбора хирургического доступа и способа стабилизации позвоночника на уровне L5—S1 поясничного отдела при лечении пациентов с рецидивирующим течением остеохондроза.
Задачи исследования: определить параметры хирургического доступа по А.Ю. Сазон-Ярошевичу, при различных подходах к диску LV—SI на уровне поясничного отдела позвоночника; провести сравнительную оценку хирургических осложнений при операциях, выполненных различными доступами с применением разных технологий лечения.
Обследовали 96 пациентов (в возрасте от 23 до 68 лет, из них 57 женщин и 39 мужчин), находившихся на лечении в нейрохирургическом отделении Краевой клинической больницы Красноярска с 2012 по 2016 г. и прооперированных повторно по поводу рецидивирующего дегенеративного поражения пояснично-крестцового отдела позвоночника. Из них 42 больным операцию выполняли из вентрального доступа с тотальной дискэктомией и установкой межтелового эндопротеза (1-я группа), 54 больным — ригидную транспедикулярную стабилизацию с межтеловым корпородезом кейджем и декомпрессией невральных структур из дорзального доступа (2-я группа).
На этапе дооперационного планирования и интраоперационно пациентам выполняли оценку хирургического доступа по А.Ю. Сазон-Ярошевичу: измеряли ось операционного действия, глубину раны, индекс глубины раны, угол операционного действия, угол наклона оси операционного действия. Кроме того, оценивали кровопотери, длительность операции и послеоперационных осложнений операции.
Анализ данных проводили с использованием статистической программы Statistica 8.0. Тестирование параметров распределения выполняли с помощью критериев Колмогорова—Смирнова, асимметрии и эксцесса. При сравнении дискретных переменных использовали критерий χ 2 Пирсона. Различия считали достоверными при двустороннем р
В 1-й группе пациентов выполняли вентральный внебрюшинный доступ к уровню LV—SI, тотальную дискэктомию с передней декомпрессией дурального мешка, во 2-й группе — декомпрессию дурального мешка и корешков дорзальным срединным доступом с установкой межтелового кейджа и транспедикулярной винтовой фиксацией для формирования спондилодеза.
В 1-й группе пациентов угол операционного действия колебался от 10 до 19°, в среднем составляя 12,3±3,1°. Угол оси операционного действия колебался от 69 до 92° и составил в среднем 76,2±6,3°. Длительность операции составляла 89—140 мин, в среднем 112±23 мин. Длина операционной раны колебалась от 71 до 105 мм, в среднем 84±18 мм. Глубина операционной раны достигала 52—145 мм, в среднем 93±42 мм (большое отклонение от средней величины обусловлено широким спектром вариантов размера подкожной жировой клетчатки в области передней брюшной стенки у пациентов). Кровопотеря составила от 15 до 50 мл, в среднем 34,4±7,3 мл. При этом в двух случаях отмечалось повреждение общей подвздошной вены с кровопотерей 1500 и 2100 мл соответственно. При этом стоит указать, что эти два осложнения развились при отработке методики на первых операциях и не повторялись впоследствии.
Отмечались следующие периоперационные осложнения: повреждение брюшины на этапе доступа — 3 (7,2%), гематома мошонки — 1 (2,4%), в 1 (2,4%) отмечалось нарастание нижнего парапареза до 2 баллов в дистальных отделах.
Клинический пример. Пациентка К., 39 лет, обратилась с рецидивом болевого синдрома после выполненной 6 мес назад микрохирургической интерляминэктомии на уровне LV—SI, удаления грыжи диска. По данным магнитно-резонансной томографии выявлены рецидив грыжи диска без миграции фрагмента в краниальном и каудальном направлениях, снижение высоты диска на 75% от исходной, что в совокупности с остеофитами вызывало компрессию корешка LV справа. С учетом необходимости восстановить высоту диска с заданным углом принято решение о целесообразности тотальной дискэктомии из забрюшинного доступа с межтеловым эндопротезированием. Угол операционного действия составил 15°. Несмотря на столь небольшой угол операционного действия, рана длинной 83 мм и глубиной 94 мм при угле наклона оси операционного действия в 78° позволили без затруднений технически выполнить декомпрессию дурального мешка и нервных корешков. Длительность операции составила 92 мин, кровопотеря — 20 мл.
Решение поставленных задач у данной пациентки из дорзального доступа имело бы сложности из-за рубцового процесса по ходу доступа и в канале, а также сопровождалось неизбежным кровотечением из эпидуральных вен, что повлекло бы увеличение длительности операции и большую кровопотерю.
Во 2-й группе пациентов показатели угла операционного действия колебались от 79 до 95°, в среднем 87,1±8°. Угол оси операционного действия колебался от 75 до 89° и составил в среднем 82,1±4,1°. Длительность операции колебалось от 140 до 242 мин, в среднем 210±23 мин. Длина операционной раны колебалась от 80 до 140 мм, в среднем 108±14 мм. Глубина операционной раны колебалась от 70 до 130 мм и составила в среднем 103±21 мм. Кровопотеря колебалась от 80 до 760 мл, в среднем 440±23,5 мл. Такая большая кровопотеря обусловлена работой в эпидуральном пространстве с наличием большого количества расширенных эпидуральных вен на фоне рубцово-спаечного процесса.
Наблюдались следующие виды послеоперационных осложнений: в 5 (9,2%) случаях повреждение твердой мозговой оболочки в условиях рубцового конгломерата, в 4 (7,4%) случаях отмечалось инфицирование подкожно-жировой клетчатки, в 1 (1,8%) случае отмечалось нарастание пареза стопы.
Клинический пример. Пациентка Т., 42 года, обратилась с признаками рецидива грыжи диска LV—SI, подтвержденной данными магнитно-резонансной томографий. В анамнезе перенесенный перитонит, и как следствие — спаечный процесс в брюшной полости и по левому флангу забрюшинно в местах, в которых стояли дренажи. В связи с этим пациентке выполнена операция из дорзального доступа: декомпрессия дурального мешка, корешков LV, SI справа, удаление рецидивной грыжи с межтеловым корпородезом кейджем и транспедикулярной фиксацией LV—SI. Угол операционного действия составил 84°, длина раны — 98 мм, глубина раны — 74 мм, угол наклона оси операционного действия составил 82°. При этом, несмотря на удовлетворительный обзор и комфортные условия для выполнения операции, доступ осуществлялся с техническими трудностями через рубцово-измененные ткани, что потребовало длительного и деликатного выделения нервных корешков на фоне кровотечения из эпидуральных вен, в связи с чем время операции составило 167 мин, кровопотеря — 430 мл.

Сравнительная характеристика полученных результатов в 1-й и 2-й группах представлена в таблице. Сравнение вентрального (1-я группа) и дорзального (2-я группа) доступов к поясничному отделу позвоночника на уровне LV—SI Примечание. Для всех межгрупповых сравнений рV—SI становится более оправданным и должно рассматриваться как приоритетное в отсутствие противопоказаний.
Вентральный доступ к поясничному отделу позвоночника на уровне LV—SI характеризуется меньшей длиной раны, меньшими показателями угла операционного действия и угла наклона оси операционного действия в сравнении с дорзальным доступом, что затрудняет техническое выполнение операции. Применение вентрального доступа у пациентов с рецидивирующим течением дегенеративного процесса на уровне LV—SI после ранее выполненного вмешательства дорзальным доступом имеет преимущества по меньшей продолжительности операции, меньшей кровопотере и меньшему количеству послеоперационных осложнений.
Авторы заявляют об отсутствии конфликта интересов.
Участие авторов:
Ботов А.Г. — предложил концепцию исследования, принимал участие в исследовании на всех этапах
Шнякин П.Г. — сформулировал цель исследования, принимал участие в исследовании на всех этапах
Ермакова И.Е. — принимала участие в экспериментальном исследовании, осуществила подбор литературы по теме исследования
Сведения об авторах
Транспедикулярная фиксация позвоночника
Когда-то серьезные повреждения и переломы позвоночника приводили к инвалидности практически в 100% случаев, но с развитием медицины лечение подобных травм стало протекать гораздо проще. Один из методов восстановления целостности позвоночного столба под названием транспедикулярная фиксация позвоночника (сокращенно ТФП) был разработан в 50-60-х годах прошлого столетия, и с успехом используется современными хирургами. Он позволяет в короткие сроки восстановить нормальную работу опорно-двигательного аппарата после тяжелых повреждений, но вместе с тем представляет собой сложную хирургическую операцию, которая сопряжена с некоторыми рисками и осложнениями.
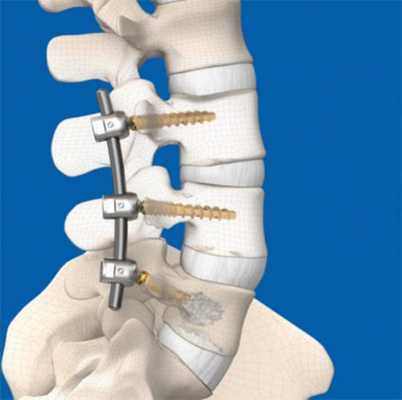
Что такое ТФП
Суть оперативного вмешательства заключается в фиксации поврежденных позвонков с помощью педикул - специальных винтов, которые вживляются в костные ткани и соединяются креплениями, что дает больному шанс на восстановление нормальной работы опорно-двигательного аппарата.

По сравнению с другими методами восстановления целостности позвоночника, ТФП имеет следующие преимущества:
- полная биологическая совместимость с тканями, минимальный риск отторжения имплантов;
- сохранение анатомического строения и функций позвоночника, стабильности позвонков и нормальной высоты межпозвоночных дисков;
- устойчивость к механическим повреждениям и износу;
- удобство монтажа (систему фиксации позвоночника можно установить без разрезов кожи через небольшие проколы, а ее конструкция в точности повторяет изгибы и анатомические особенности позвоночника);
- возможность в будущем проводить пациенту КТ м МРТ.

ТПФ - единственная возможность сохранить мобильность пациента, качество его жизни, а нередко и саму жизнь
Использование технологии ТПФ существенно сокращает срок лечения позвоночника и последующей реабилитации, а при использовании так называемых цементируемых винтов проводить операцию у больных остеопорозом.
Для справки: вышеперечисленные преимущества системам ТФП во многом обеспечивает специальный титановый сплав, который используется для изготовления винтов - при использовании стали и других металлов характеристики конструкции значительно ухудшаются.
Видео - Транспедикулярная система фиксации
Когда применяется
В число показаний к транспедикулярной фиксации позвоночника входят следующие патологии и механические повреждения:
- нарушение целостности, переломовывихи и серьезные ушибы позвонков в пояснично-крестцовом и грудном отделе;
- деформация структур позвоночного столба;
- сильное смещение дисков, ведущее к нестабильности позвоночника;
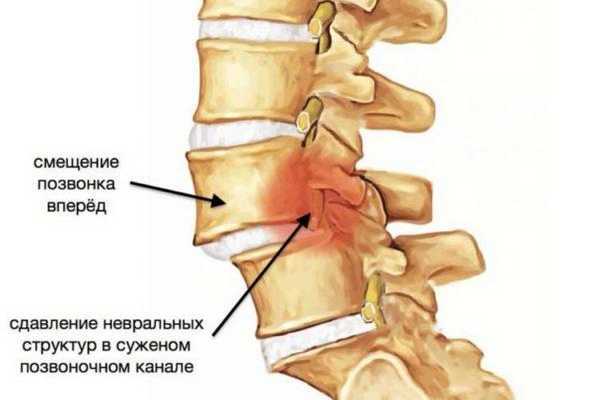
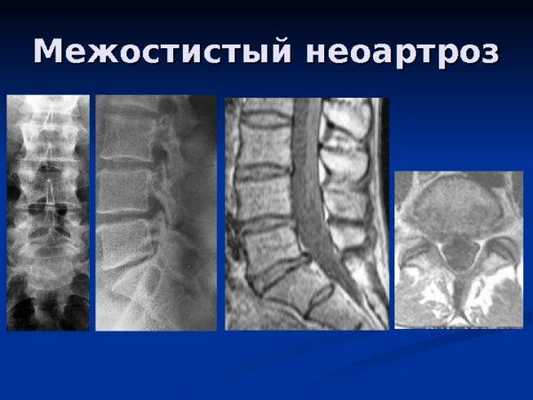
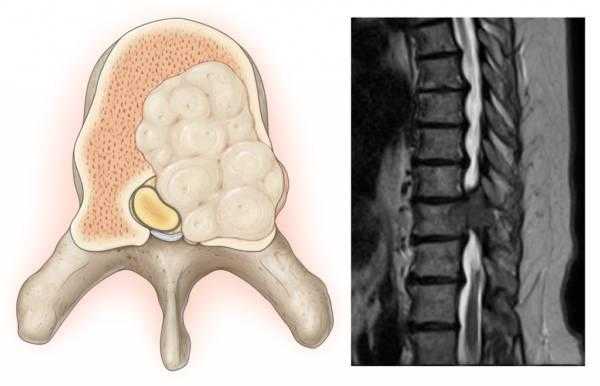
Прямыми показаниями к операции в вышеперечисленных случаях являются болевой синдром, а также существенный риск нарушения функций всего опорно-двигательного аппарата и обездвиживания больного. Если говорить о противопоказаниях, то применение ТФП запрещено в следующих случаях:
- беременность;
- высокий ИМТ (ожирение);
- индивидуальная непереносимость титана;
- инфекционные поражения участка спины, который будет подвергаться оперативному вмешательству;
- запущенные формы остеопороза.
При переломах и патологических процессах в шейном отделе транспедикулярная фиксация не используется из-за небольших дужек позвонков, которые не позволяют должным образом закрепить винты.
Как проводится операция
Операция ТФП - достаточно сложная хирургическая процедура, которая проводится в несколько этапов: планирование и подготовка, установка системы, реабилитация. Каждый из этапов должен проводиться с учетом клинического течения заболевания и особенностей организма больного
Планирование (подготовка)
На предварительном этапе проводится планирование операции - подбираются типы и длина винтов, определяется оптимальный вариант конструкции.

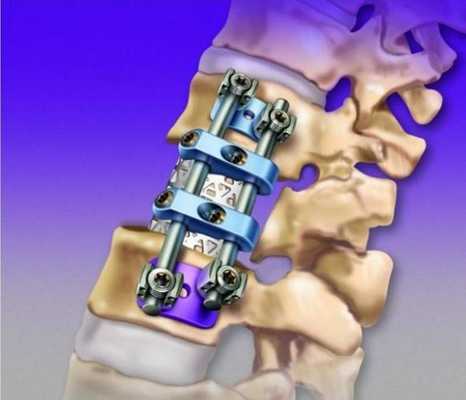
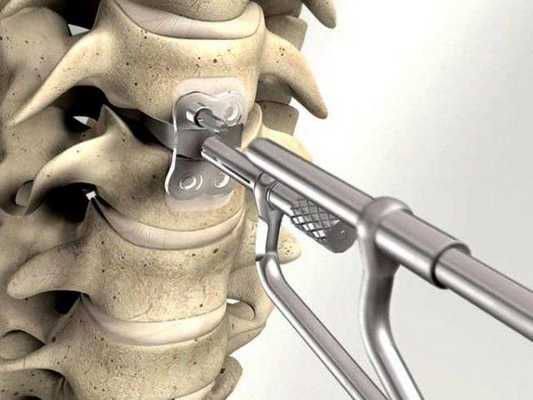
Стандартная фиксация подразумевает использование 4 винтов - 2 устанавливаются в позвонок, который находится выше поврежденного, а еще 2 в нижний позвонок, но иногда используются другие схемы.
Схема введения винтов через дужки позвонка при транспедикулярной фиксации позвоночника. Серым цветом указана зона удаления дужки позвонка

Схема транспедикулярной фиксации L5-S1 позвонков титановой конструкцией. Окончательный вид конструкции в сборе (вид сверху). Серым цветом указана зона удаления дужки L5 позвонка
Выбор способа и материалов для фиксации выполняется после комплексного обследования больного (рентген, КТ, МРТ и т.д.), причем особое внимание уделяется минимизации риска повреждения сосудов и негативного воздействия на нервную систему. В зависимости от конструктивных особенностей системы и способа ее установки, транспедикулярная фиксация может быть динамической, ригидной, одно- или многоуровневой.
Если вы хотите более подробно узнать, как проходит процедура МРТ позвоночника, а также рассмотреть, когда показано магнитно-резонансное исследование, вы можете прочитать статью об этом на нашем портале.
| Вид фиксации позвоночника | Особенности |
|---|---|
| Одноуровневая | Конструкция фиксирует один позвоночный сегмент |
| Многоуровневая | В ходе оперативного вмешательства фиксируется сразу несколько позвоночно-двигательных сегментов |
| Динамическая | Подвижность позвоночника сохраняется, хотя амплитуда движений может быть ограничена |
| Ригидная | Любая подвижность позвоночника полностью исключается |
По способу установки конструкции для ТФП могут быть «открытыми» или перкутанными. В первом случае для фиксации позвоночника хирургу необходим полный доступ к его структурам, а во втором систему можно установить через небольшие разрезы на коже. Фиксация позвоночника перкутанными конструкциями относится к малоинвазивным хирургическим вмешательствам и проводится под рентгенологическим контролем.
Если необходимо воздействовать на несколько сегментов позвоночника, этап подготовки к операции усложняется - для подбора оптимальной конструкции создается специальный шаблон из проволоки (при наличии необходимой аппаратуры трехмерная модель), по которому создается система для ТФП.
Для справки: оптимальным способом фиксации позвоночного столба считаются динамические системы - они значительно снижают риск формирования ложных суставов, повторного возникновения болевого синдрома и других осложнений.
Видео — Набор для транспедикулярной фиксации позвонков
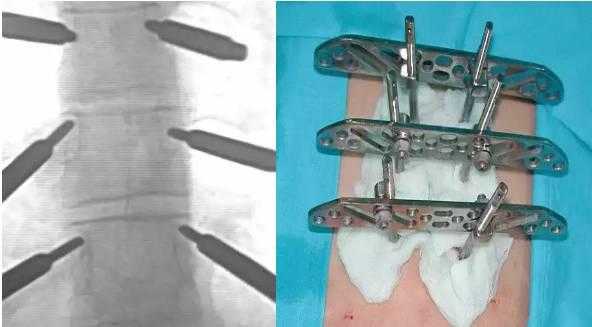
Установка конструкции
Второй этап процедуры ТФП - непосредственная установка винтовой системы. Это сложная операция, которая продолжается не менее 2,5-4 часов. Больного укладывают на живот, под тело подкладывают специальные приспособления, чтобы позвоночник находился в нейтральном состоянии, а давление на внутренние органы уменьшилось. После этого под анестезией проводится введение винта на глубину около 80% так, чтобы не затронуть нервные волокна и кровеносную систему. В конце операции стержни крепятся поперечным стабилизатором, и транспедикулярная фиксация считается завершенной.

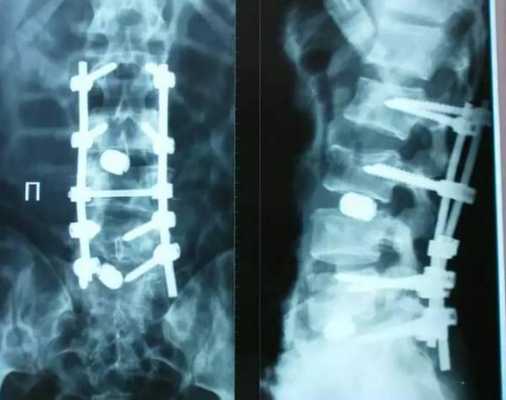
Реабилитация
Самостоятельно менять положение тела и даже вставать больной может уже через несколько дней после установки транспедикулярной системы, но в стационаре нужно провести не менее недели. На протяжении месяца или двух нужно будет носить специальный корсет, а полное сращивание костей наблюдается в течение года.
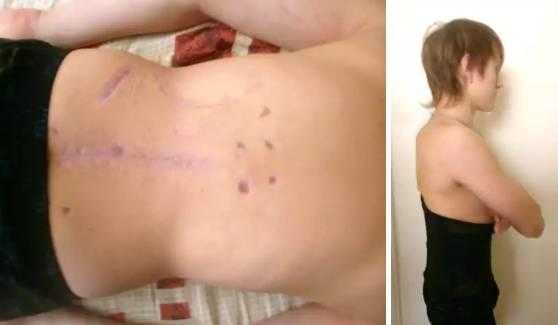
Срок фиксации в аппарате составил 2 месяца. Аппарат демонтирован. Фиксация полужестким пояснично-крестцовым корсетом
При соблюдении всех врачебных рекомендаций болевой синдром и другие проявления заболеваний, который наблюдался до выполнения ТФП, полностью исчезает - человек может ощущать небольшой дискомфорт, связанный с вмешательством в структуры позвоночника.
Важную роль в реабилитации после процедуры ТФП играет массаж, физиотерапия и лечебная физкультура - комплекс должен разрабатываться индивидуально для каждого пациента, а занятия проходят под наблюдением специалиста.
В первые 10 дней после проведения оперативного вмешательства следует выполнять дыхательную гимнастику, а также легкие движения конечностями - сжимать и разжимать кулаки, сгибать локти и колени, делать вращательные движения кистями и стопами.
Начиная с 11 дня в комплекс включают упражнения, направленные на укрепление мышц спины и живота, а с 21 по 60 день вводятся тренировки с утяжелением и интенсивные движения конечностями. Во время занятий следует внимательно следить за самочувствием - допустимым считается легкий дискомфорт в мышцах и чувство усталости. При возникновении боли, головокружения и других неприятных симптомов выполнение упражнений нужно прекратить, немного отдохнуть и снизить нагрузку.

Вместе с ЛФК больным может назначаться механотерапия - тренировки с использованием специальных аппаратов и тренажеров (комплекс также подбирается врачом). Этот способ реабилитации позволяет восстановить функции опорно-двигательного аппарата быстрее, чем ЛФК, но имеет ряд противопоказаний. К ним относятся серьезные патологии почек, склонность к тромбообразованию и расстройства системы кроветворения, замедление процесса формирования костной мозоли.
Чтобы ускорить процесс выздоровления больному нужно правильно питаться. В рацион необходимо включить свежие овощи и фрукты, нежирное мясо, кисломолочные продукты, рыбу, блюда с содержанием желатина (содержащийся в них коллаген способствует регенерации мышечных и хрящевых тканей). Меню должно быть питательным, но достаточно легким - лишний вес может вызвать осложнения и деформацию конструкции, фиксирующей позвонки. От курения, употребления алкоголя и большого количества поваренной соли следует отказаться.
Если вы хотите более подробно узнать, как проходит реабилитация после операции на позвоночнике с металлоконструкцией, а также рассмотреть этапы восстановления, вы можете прочитать статью об этом на нашем портале.
Возможные осложнения
Основной недостаток ТФП заключается в том, что оперативное вмешательство требует от хирурга соответствующих навыков и опыта, а также может повлечь за собой серьезные неприятные последствия, в число которых входят:
- повреждения нервных волокон, элементов кровеносной системы и спинного мозга вследствие неправильной фиксации винтов;
- воспалительные и септические процессы в местах соединения винтов с костными тканями;
- поломка винтов или их выпадение из костных тканей.
Послеоперационный период осложнился воспалением мягких тканей, остеомиелитом L2-S1 позвонков. Вид послеоперационной раны после нагноения
Санация очага инфекции, удаление погружной конструкции и фиксация поясничного отдела позвоночника аппаратом наружной транспедикулярной фиксации
Наиболее опасное осложнение - переломы и повреждения винтов, которые, как правило, происходят на протяжении 4-5 месяцев после операции, когда кости еще не успевают полностью зажить. В результате происходит дестабилизация конструкции, которая грозит повторной деформацией позвоночника, развитием болевого синдрома, и требует повторного проведения операции.
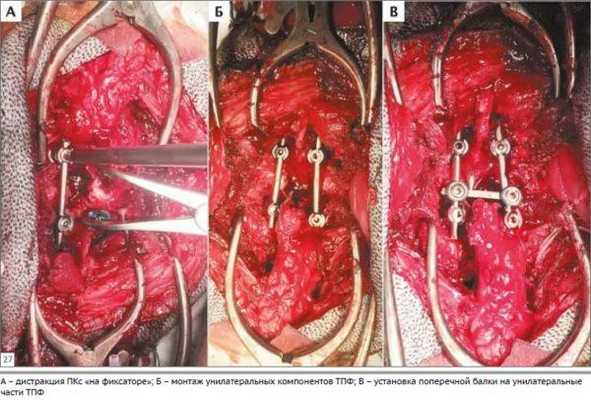
При несоблюдении техники введения стержней-шурупов возможно повреждение нервных структур, располагающихся в позвоночном канале, либо органов, расположенных вблизи позвоночника (легкие, крупные сосуды)
Внимание: чаще всего осложнения после транспедикулярной фиксации наблюдаются при неверном планировании процедуры и ошибках при реабилитации, поэтому особое внимание следует уделить предварительному и завершающему этапу операции.
Видео - преимущества и недостатки ТФП
Жизнь после ТФП
В большинстве случаев транпедикулярная фиксация проходит успешно - осложнения наблюдаются всего у 10-15% больных. Операция не накладывает каких-либо серьезных ограничений на образ жизни человека - через несколько месяцев он может вернуться к привычным делам, но при этом соблюдать щадящий режим (ограничить физические нагрузки на позвоночник).
Через год, после полного сращивания костей все ограничения снимаются, но беречь позвоночник все же нужно - несмотря на то, что для ТФП используются прочные современные металлы, переломы и механические повреждения все же возможны. Иногда люди, у которых установлена система фиксации позвоночника, сталкиваются с определенными проблемами при выполнении медицинских процедур (при использовании стали под запрет попадает МРТ), а также во время прохождения контроля с применением металлоискателя в аэропортах и других местах.
Проведение транспедикулярной фиксации позвоночника с применением современных материалов и медицинской аппаратуры имеет благоприятный прогноз, и в большинстве случаев позволяет полностью восстановить функции опорно-двигательного аппарата и улучшить качество жизни больного.
Транспедикулярная фиксация или ТПФ - операция, при которой позвонки фиксируются и стабилизируются при помощи специальных имплантов (транспедикулярных винтов). В каждом позвонке есть точка ввода винта, которую установил в 1985 году Рой Камилл — это точка пересечения поперечного отростка позвонка с верхнем суставным отростком. С помощью специальных инструментов в эту точку, вкручиваются винты определяя анатомически правильное расположение позвоночника, тем самым излечивая заболевание. Первые попытки установки имплантов были в 60-70 гг. прошлого века и с тех пор является «золотым стандартом» в лечения переломов и различных заболеваний позвоночника.

В «SL Клиника» выполняются все виды оперативного лечения, связыные с транспедикулярной фиксацией позвоночника по доступной стоимости с пребыванием в комфортабельном стационаре и с обеспечением тщательного врачебного контроля над протеканием восстановительного периода.
Особенно активно технология ТПФ развивалась в последние 20 лет, в течение которых было досконально изучены не только особенности монтажа металлоконструкций в позвоночник, но и точно определен перечень показаний и противопоказаний к ее применению. Поскольку транспедикулярная фиксация используется уже более полувека, современные хирурги обладают большой накопленной базой знаний, касательно возможных осложнений и степени ее эффективности в разных клинических случаях.

ТПФ выполняется под рентгеновским контролем, что позволяет хирургу точно контролировать каждое движение и избежать повреждения близкорасположенных анатомических структур. Чаще для этого используется ЭОП или КТ.
Очень важно при установки винтов соблюсти следующие моменты: отсутствие пространства между костью и винтом, исключение травматизации нервных и сосудистых структур или смежных дугоотросчатых суставов. Импланты устанавливаются согласно размерной линейки каждого позвонка и винта, бикортикально не касаясь замыкательных пластин.
Межтеловой кейдж для фиксации позвонков
Чтобы операция дала наилучший результат, часто используется межтеловой кейдж, который должен отвечать таким требованиям:
- обеспечивать стабильность тел позвонков;
- гарантировать сохранение нормальной высоты межпозвоночных дисков, что позволяет избежать компрессии нервов;
- быть изготовленным со специальным пространством через которое, можно вводить костный цемент, искусственную костнозамещающую крошку или препаратов увеличивающих рост костной ткани ;
- Корригировать и фиксировать боковой (сагиттальный) и передний (фронтальный) баланс позвоночника;
- Удерживать нагрузку которая ложиться на ось позвоночника.
Безусловно, предельно качественное выполнение ТПФ обеспечивается при применении устройств 3-го поколения. Современные имплантируемые кейджи позволяют надежно зафиксировать патологически измененный сегмент позвоночника и устранить болевой синдром, обусловленный его остаточной подвижностью.
Размер закрепляющих винтов для каждого больного подбирается индивидуально. Различают моноаксиальные и полиаксиальные винты, также разработаны варианты с боковой фиксацией стержня. Они вводятся по конвергентной монокортикальной методике, подразумевающей перфорацию позвонка только в точке входа винта.
Винты изготавливаются из титана, что гарантирует их высокую стойкость к различным деформирующим нагрузкам. Они оснащены поверхностными колпаками, обеспечивающими стабильность положения конструкции и ее защиту от перекоса. Все винты установленной системы объединяются специальными пружинистыми металлическими механизмами, что равномерно перераспределяет нагрузку на них.
Точка установки винта в корень дуги подбирается на основании расположения двух анатомических ориентиров - поперечного и суставного отростков позвонка. Непосредственно позвонок перфорируют с помощью специального зонда.
Операция — показания, противопоказания и реабилитация
Прежде чем приступить к операции, спинальный хирург осуществляет сбор анамнеза, назначает проведение КТ или МРТ для подбора оптимальной конструкции металлической системы. На основании полученных данных он планирует каждый шаг предстоящей операции. Пациент госпитализируется в клинику как минимум за сутки до хирургического вмешательства. В течение 12 часов до нее нельзя есть и пить. Непосредственно перед началом операции медперсонал устанавливает пациенту венозный катетер, предназначенный для введения препаратов и погружения больного в общий наркоз. Пациента переводят в операционный блок и просят лечь на стол на живот. Для обеспечения сохранения природного лордоза и устранения давления на органы грудной и брюшной полости перед процедурой под грудь больного укладывают валики. Это снижает давление в венах позвоночного канала, что приводит к уменьшению кровопотери.
Ход операции
Анестезиолог вводит наркоз, после чего хирург:
- делает разрез мягких тканей;
- отделяет паравертебральные мышцы от остистых отростков и дуг позвонков;
- при необходимости добиться спондилодеза выделяет поперечные отростки и укладывает костный имплантат;
- ввинчивает самонарезающие винты выбранного размера и формы;
- устанавливает поперечный стабилизатор;
- ушивает рану.
После операции пациент остается под наблюдением в стационаре 5-7 дней. На протяжении этого времени, он начинает проходить следующий этап лечения — реабилитацию, завершение которой уже будет происходить в домашних условиях.
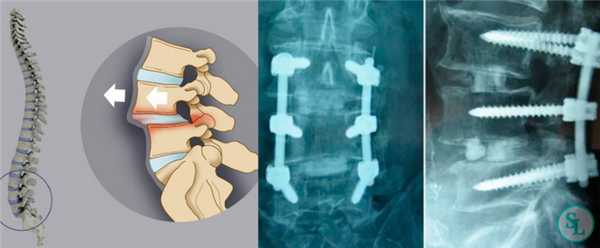
Показания
Подобное хирургическое вмешательство широко используется для лечения огромного числа заболеваний и повреждений позвоночника в любом отделе. В основном оно проводится в тяжелых ситуациях, когда возможности других методов исчерпаны или отсутствуют альтернативные варианты помощи пациенты.
Показаниями для ТПФ служат:
Практика показывает, что именно техника ТПФ имеет значительные преимущества над остальными при необходимости лечения переломов позвоночника. Она обеспечивает замыкание лишь короткого сегмента, перемещение в анатомически правильное положение и стабильную фиксацию за счет монтажа только одной конструкции. Это гарантирует возможность ранней мобилизации больного, при этом не требует внешней иммобилизации.
Нестабильность позвоночника считается одним из распространенных заболеваний и основным методом лечения является транспедикулярная фиксация подвижного сегмента, декомпрессивная ляминэктомия, дискэктомия с установкой между телами позвонков кейджа который фиксирует сегмент на 360 градусов (золотой стандарт). В подобных ситуациях метод обеспечивает надежный спондилодез у 80- 95% пациентов. ТПФ является одним из наиболее часто применяемых методов оперативного лечения заболеваний и травм в связи с тем, что современные хирурги стараются добиться спондилодеза на 360°. Достичь этого позволяет сочетание ТПФ с межтеловым спондилодезом, что обеспечивает высокую частоту костных сращений и отсутствие остаточной незначительной подвижности в передних отделах прооперированного сегмента. Поэтому при успешном завершении операции и правильном восстановлении пациенты гарантировано избавляются от болевого синдрома.
Транспедикулярная фиксация отличается:
- Малой травматичностью;
- Наличие быстрого сращения костей и возникновения спондилодеза. Данный фактор способствует надежной фиксации позвоночника и гарантирует отсутствие поломок в будущем ;
- невысоким риском повреждения нервов, кровеносных сосудов и дугоотросчатых суставов при правильности выполнения;
- малыми сроками госпитализации и последующей нетрудоспособности;
- легкостью реабилитации;
- возможностью ранней активизации.
При правильном проведении техника обеспечивает ярко-выраженные положительные результаты лечения в подавляющем большинстве ситуаций. С ее помощью возможно частичное или даже абсолютное восстановление функциональной способности позвоночника после перенесения серьезных травм, приведших к параличу. Она же позволяет устранить болевой синдром, сопровождающий заболевания, включая сколиоз.
Транспедикулярная фиксация относится к числу сложных хирургических вмешательств, требующих ювелирной точности от хирурга. Малейшая ошибка может спровоцировать череду осложнений, включая: воспаление в области установки винтаповреждение нервов и сосудов, что может привести к потере чувствительности тех частей тела, за который отвечал данный корешок и поломку имплантата. По этому при выборе нейрохирурга стоит обратить внимание на опыт и отзывы пациентов!
Противопоказания
ТПФ не рекомендуется выполнять при:
- ожирении 4 степени;
- тяжелом остеопорозе, сопровождающимся сильным истощением костной ткани;
- беременности на любом сроке
- индивидуальной повышенной чувствительности к материалам кейджей и винтов.
ТПФ не всегда может быть проведена при травмах верхних сегментов грудного отдела позвоночника, так как они отличаются малыми размерами.
До полного восстановления пациенты должны отказаться от подъема тяжелых предметов и повышенной физической активности. Допускается выполнение легкой бытовой работы, пешие прогулки. Впоследствии с разрешения врача подключаются сеансы лечебной физкультуры. Специально подобранный комплекс упражнений поможет закрепить достигнутый результат и ускорить восстановление организма.
Транспедикулярная фиксация - сложное хирургическое вмешательство, методикой проведения которого досконально владеют только спинальные хирурги. Мы проводим операции на все отделы позвоночника включая L5-S1 и L4-L5.
Стоимость транспедикулярной фиксации от 410 000 руб и зависит от:
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты.
— Операцию;
— Наркоз;
— Послеоперационное наблюдение.
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе

Шаболдин Андрей Николаевич Cпинальный хирург, вертебролог, кандидат Медицинских Наук, Травматолог ортопед
Читайте также:
- Синдром Гейбнера-Гертера (Heubner-Herter)
- Фокусировка ультразвукового аппарата. Глубина ультразвукового исследования
- Методика, показатели постурографии в норме и при болезни
- Подбор донора для трансплантации стволовых клеток. Отторжение трансплантата
- Чем полезно кокосовое масло? Масло кокоса в косметологии
