Теории состава зубного микробного налета. Зубной камень
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Наддесневой камень обычно относят к слюнному типу, а поддесневой - к сывороточному, основываясь на предположении, что первый образуется из слюны, а второй - из сыворотки крови. В настоящее время доказано, что минералы для образования наддесневого камня поступают из слюны, тогда как десневая жидкость, которая напоминает сыворотку, является источником минералов для поддесневого камня.
Зубные отложения характеризуются по их количественным и качественным признакам.
1.6.4. Теории образования зубного камня
Существует несколько точек зрения на этот счёт.
1. Минерализация бляшки происходит в результате местного
повышения степени насыщения ионами кальция и фосфата,
повышения РН слюны;
застоя слюны.
2. В образовании зубного камня существенную роль играют
микроорганизмы.
Считается, что бактерии бляшки изменяют РН бляшки,
вызывая её минерализацию.
3. На образование зубного камня оказывает влияние диета.
Образование камня зависит от консистенции пищи.
Осаждение камня задерживается грубой очищающей пищей
и ускоряется мягкой и размельченной пищей.
4. Недостаток витамина С и увеличение в пище кальция и
углеводов способствует повышенному образованию камня.
5. Повышенное образование камня связывают с
эмоциональным состоянием.
Большинство исследователей придерживается слюнной
теории происхождения наддесневого зубного камня.
Согласно этой теории
В слюне человека содержатся фосфорно-кислые и углекислые соли кальция, которые находятся в слюне в растворённом состоянии, вследствие избытка угольной кислоты. Выпадение солей из раствора происходит в результате улетучивания части CO2 при соприкосновении с воздухом.
Доказательством этому является то, что зубной камень откладывается там, где открываются протоки больших слюнных желез.
Вспомогательные моменты образования
наддесневого камня
Количество слюны -
в норме суточное количество слюны в среднем равно 1,5 -2 литра. При увеличении этого количества происходит осаждение солей, и отложение зубного камня идёт более интенсивно.
Неполноценный акт жевания -
отсутствие того или иного количества зубов препятствует естественному очищению зубов.
Наличие больных зубов или десны -
Вызывает болезненность при приёме пищи, накусывании на больной зуб, что также препятствует очищению полости рта.
Привычка разжевывать пищу только на одной стороне -
может способствовать повышенному отложению мягких налётов и наддесневого зубного камня на зубах противоположной стороны, не участвующей в акте жевания.
Общие вспомогательные факторы
Причину отложения зубного камня, как и образование камней вообще в организме связывают с нарушением обмена веществ.
Зубной камень - симптомы и лечение
Что такое зубной камень? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сафроновой Евгении Леонидовны, стоматолога со стажем в 6 лет.
Над статьей доктора Сафроновой Евгении Леонидовны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Зубной камень — это отвердевший зубной налёт, минерализованная бактериальная бляшка (биоплёнка). Она образуется на поверхности зубов из остатков пищи, погибших микроорганизмов, солей кальция, фосфора и железа.
Этот вид зубных отложений обнаруживается при осмотре примерно у 80-90 % пациентов [14] [15] . Чаще всего зубной камень образуется на нижних резцах. Эти отложения имеют жёлтый или коричневый оттенок.
Если зубной камень расположен над десной, пациент может увидеть его самостоятельно невооружённым глазом. Камень, расположенный внутри десны, сможет обнаружить только врач-стоматолог при помощи специальных инструментов.
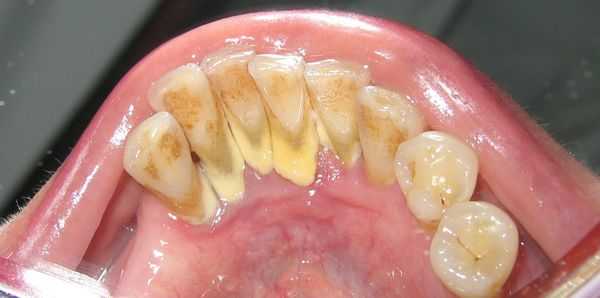
Главная причина образования зубного камня — плохая гигиена полости рта. Во время еды на зубах образуется мягкий зубной налёт, скапливаются остатки пищи, которые создают почву для развития бактерий. Лучше всего бактерии "растут" на легко усваиваемых углеводах, которые содержатся в мучных и сладких продуктах.
Мягкий зубной налёт (зубная бляшка, или микробная биоплёнка) интенсивнее всего скапливается там, где зубы не самоочищаются от пищи в процессе жевания. Зубной налёт со временем пропитывается минеральными компонентами и затвердевает.
Зубной налёт начинается активно образовываться после каждого приёма пищи. Микроорганизмы прикрепляются к поверхности зуба и создают довольно стабильную зубную бляшку. Бактерии размножаются, зубная бляшка растёт и опускается всё ниже в десневую бороздку. Со временем бляшка уплотняется и приобретает желтоватый цвет. По мере затвердевания доступ кислорода внутрь отложений прекращается, что способствует ещё большему размножению анаэробных бактерий.
Зубной налёт может появится на любом зубе, но более стойкие формы он приобретает рядом с большими слюнными железами, которые расположены у центральной группы нижних зубов под языком. Слюна содержит минеральные вещества, которые воздействуют на налёт. Постепенно он темнеет, становится более плотным и трансформируется в зубной камень, который уже невозможно очистить зубной щёткой.
У появления зубного налёта несколько причин:
- нерегулярная или недостаточно тщательная чистка зубов;
- обилие мягкой пищи в рационе;
- нарушение обмена веществ и солевого баланса в организме;
- неправильное положение зубов;
- наличие пломб, брекетов.
Причины образования зубных камней у детей
Образование зубного камня на молочных зубах встречается очень редко. Появлению зубного камня у детей и подростков могут способствовать хронические заболевания почек и анатомические особенности строения зубочелюстной системы [17] [18] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы зубного камня
Симптомы при наличии зубного камня связаны с процессом воспаления дёсен. Сами по себе отложения не вызывают болезненных ощущений, но когда зубной камень формируется в больших количествах и начинает травмировать дёсны, у пациента появляются жалобы.
Наличие зубного камня можно определить по следующим признакам:
- Неприятный запах изо рта из-за жизнедеятельности микроорганизмов, скапливающихся на зубах, — они производят летучие соединения серы с характерным запахом.
- Гиперемия и отёчность дёсен. Десны ярко-красного цвета, зубодёсневые сосочки увеличены в размерах и могут закрывать часть коронки зуба.
- Кровоточивость, которая чаще всего возникает при чистке зубов или когда пациент использует зубную нить. В более тяжёлых случаях дёсны начинают кровоточить при приёме пищи. Этот симптом иногда сопровождается болью в дёснах.
- Повышенная чувствительность отдельных зубов, связанная с процессом рецессии десны зубов. Из-за уменьшения тканей десны зубной корень оголяется, и зуб становится более восприимчивым к воздействиям и разной температуре пищи.
- Неудовлетворительная эстетика, наличие плотных тёмно-коричневых и желтоватых отложений. Наличие зубного камня значительно сказывается на виде улыбки и белизне зубов [3] .
Патогенез зубного камня
Зубная бляшка формируется, когда микроорганизмы прикрепляются к поверхности зуба. На зубах через несколько минут после приёма пищи начинается формирование плёнки (пелликулы), которая состоит из гликопротеинов слюны.
Через 4 часа в состав пелликулы добавляются бактерии стрептококки (Spreptococcus mitis, S.sanguis, S.anguis). Далее прикрепляются актиномицеты. На 2-4 день снижается количество стрептококков, увеличивается количество анаэробных бактерий. Через неделю присоединяются спирохеты и подвижные палочки.
Зубная бляшка завтердевает за счёт минералов, которые содержатся в слюне или десневой жидкости. Скорость минерализации зубной бляшки отличается у разных людей. У кого-то зубной камень образуется быстро, у кого-то с умеренной скоростью. У незначительного количества людей зубной камень не формируется вообще.
Также появлению зубного камня способствуют ортодонтические проблемы, такие как скученность зубов или поворот зубов по своей оси. Такие особенности создают благоприятные условия для минерализации — из-за неправильного расположения зубы тяжелее очищать от мягкого налёта [5] [8] [11] .
Классификация и стадии развития зубного камня
Зубной камень образуется из неорганического и органического компонента. В минеральную составляющую входит фосфат кальция, карбонат кальция, фосфат магния и другие металлы. Органический компонент содержит смесь белково-полисахаридный комплекса, эпителий, лейкоциты и микроорганизмы.
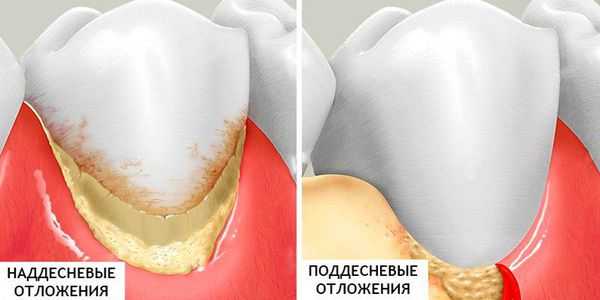
Зубной камень по локализации делится:
- наддесневой: расположен выше уровня десны. Чаще всего образуется в области передних нижних зубов, а также верхних первых моляров;
- поддесневой: расположен ниже уровня десны в пародонтальном кармане на поверхности корня зуба;
- каменный мост: твёрдый налёт охватывает поверхность нескольких зубов, расположенных рядом.
Зубной камень формируется в несколько стадий:
- Накопление минеральных компонентов и начальный рост кристаллов.
- Рост и совершенствование кристаллов.
- Насыщение кристаллов.
Зубные отложения на начальной стадии представляют собой мягкий зубной налёт, а на второй и третьей — зубной камень. На формирование твёрдого зубного камня уходит от нескольких месяцев до полугода.
Выделяют четыре вида прикрепления зубного камня к поверхности зуба:
- при помощи органической пелликулы на цементе (на специфической костной ткани, покрывающей корень и шейку зуба);
- при помощи органической пелликулы на эмали;
- фиксация на неровных поверхностях, например, на кариозном поражении или на месте разрушения костной ткани (лакунарной резорбции);
- тесная адаптация нижней поверхности камня к впадинам или выступам неповрежденной поверхности цемента и проникновения бактериального налёта в цемент [2][6] .
Осложнения зубного камня
Активное нарастание зубных камней в будущем обязательно приводит к воспалительным заболеваниям пародонта — сначала к гингивиту, а потом к пародонтиту.
Гингивит — это заболевание дёсен, которому сопутствует воспаление, отёчность и кровоточивость дёсен. Пациенты жалуются на неприятный запах изо рта, наличие зубных камней, налёт, появление крови при чистке зубов и во время приёма пищи. Гингивит образуется за счёт ферментатов и токсинов, выделяемых патогенными бактериями зубного налёта. При обследовании обнаруживаются зубные отложения, десна отёчные, кровоточат при зондировании, патологический зубодесневой карман отсутствует.
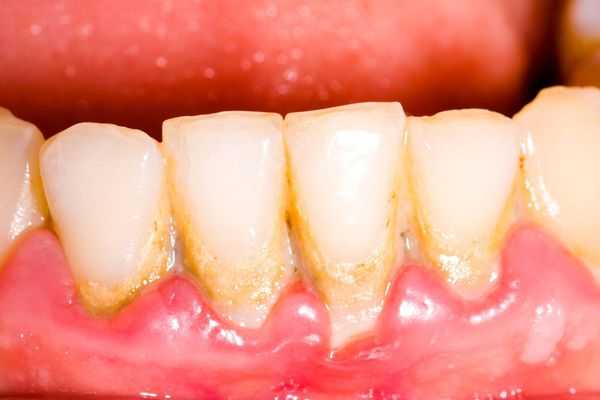
Прогрессирование гингивита в конечном счёте приводит к пародонтиту. При пародонтите в процесс воспаления вовлекается не только десна, но и костная ткань вокруг зуба. К типичным симптомам гингивита добавляются поддесневые зубные отложения, формирование патологических зубодесневых карманов глубиной 3-7 мм. На рентгенологическом исследовании обнаруживается уменьшение костной ткани в области межзубных перегородок.
При отсутствии лечения пародонтит может привезти к потере не только костной ткани, но и самих зубов.
Микробная биоплёнка, длительно существующая в полости рта, оказывает влияние не только на пародонт, но и на внутренние органы. В одном из исследований в Швеции, которое проводилось с 1985 по 2011 годы выяснилось, что риск возникновения сердечно-сосудистых заболеваний (в данном случае внимание заострялось на инфаркте миокарда) повышается при наличии зубного камня у больных [12] .
Зубной камень способствует развитию заболеваний дёсен, но не вызывает кариес и его осложнения. Как показывают клинические наблюдения, в тех местах, где располагается минерализованный налёт, как правило, нет кариеса [7] [12] .
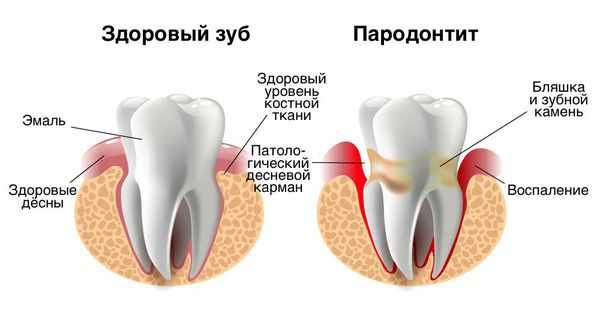
Диагностика зубного камня
Диагностика зубного камня обычно не требует специфических видов исследования. Он обнаруживается в полости рта при осмотре и инструментальном обследовании.
При наличии зубного камня у пациентов во время осмотра обнаруживаются пять признаков воспаления пародонта:
- покраснение десны;
- отёчность десны;
- повышенная температура в области воспаленных тканей;
- боль при агрессивных процессах, например при язвенно-некротическом гингивите;
- подвижность зуба.
Наддесневой зубной камень располагается над десневым краем и хорошо визуализируется в полости рта при осмотре. Это белое или бело-жёлтое образование твёрдой глиноподобной консистенции. При зондировании достаточно легко отделяется от поверхности зуба.
Наддесневой зубной камень часто образуется в щёчных поверхностях верхних моляров и язычных поверхностях нижних передних зубов, потому как именно здесь скапливается больше всего слюны.
Поддесневой зубной камень располагается ниже уровня десневого края и может быть незаметен при обычном осмотре. Наличие таких зубных отложений определяют при помощи пародонтологического зонда. Также камень можно увидеть на рентгенологическом снимке ротовой полости. Поддесневой зубной камень имеет чёрный или тёмно-коричневый цвет, чаще всего он плотно прикреплён к поверхности зуба. Поддесневой камень опасен своим расположением — его наличие говорит о том, что десна уже начала отходить от зуба, и появился патологический зубодесневой карман.
Помимо обнаружения десневого камня при диагностике осматривается зубодесневое прикрепление. Если его нет, стоматолог определяет глубину патологического кармана.
При зондировании десневой борозды чаще всего появляется кровоточивость дёсен, что указывает на влияние наддесневых зубных отложений [6] .
Лечение зубного камня
Лечение зубного камня в зависимости от сложности случая может включать в себя несколько действий:
- полное снятие зубного камня во время гигиены полости рта в кабинете стоматолога;
- замена пломб, которые находятся в неудовлетворительном состоянии;
- ортодонтическое лечение для устранения дополнительных участков, на которых регулярно образовывался зубной камень из-за неправильного расположения зубов;
- лечение зубного камня и снятие налёта состоит из следующих этапов: удаления зубного камня с зуба, обработки полости рта антисептиком и полировки поверхности зуба.
Чистка зубов от камня может осуществляться ручным способом или при помощи специального аппарата — звукового или ультразвукового скалера.
Ручной, или механический, метод удаления зубного камня
К ручным инструментам относятся: ручные скалеры, экскаваторы, рашпили и долота, кюреты.
- скалеры — используются для снятия наддесневого зубного камня, бывают прямыми и изогнутыми;
- экскаваторы — используют для снятия камней большого размера;
- долота — применяют для разбивания «мостов» из зубного камня на фронтальных зубах;
- кюреты — это зоноспецифические инструменты для снятия поддесневого зубного камня;
- рашпили — используются для соскабливания отложений с поверхности зуба.

Чистка зубов ультразвуком
Звуковые и ультразвуковые скалеры помогают стоматологу быстро и легко удалить зубные отложения во время профессиональной чистки зубов.
При работе скалера наблюдается эффект кавитации (образуются и схлопываются пузырьки воздуха в потоке жидкости, что сопровождается гидравлическими ударами), инструмент вибрирует при контакте с зубом, что обеспечивает создание энергии, достаточной для снятия отложений. Важно, что при правильном использовании аппарата не происходит повреждения мягких и твёрдых тканей.
Перед ультразвуковой чисткой каменных мостов в том случае, если они плотно сцеплены с эмалью, используется химическое протравливание твердых зубных отложений. Это покрытие зубов щелочными и кислотными растворами, которые делают камень мягким.
Антисептическая обработка заключается в орошении полости рта 0,05 % раствором хлоргексидина. Некоторые виды скалеров позволяют снимать зубной камень сразу с подачей хлоргексидина. В обычных скалерах через наконечник подается вода.
После удаления зубного камня поверхность зубов полируется, чтобы создать неблагоприятные условия для закрепления мягкого налёта. Полировка осуществляется при помощи резиновых чашечек и щёточек с добавлением низкоабразивной пасты [4] [5] [9] .
Когда нельзя чистить зубы ультразвуком
Абсолютных противопоказаний к ультразвуковой чистке зубов нет, могут быть некоторые ограничения, которые врач учитывает после осмотра полости рта.
Метод пескоструйной обработки (Air Flow)
Метод Air Flow позволяет бережно избавиться от любого налёта на зубах. Процедура выполняется с помощью устройства, которое подаёт плотную струю из смеси воздуха, воды и веществ, очищающих поверхность зубов и десневые карманы.
Химический способ удаления зубного камня
Химический метод заключается в применении специального геля, размягчающего зубные камни. Эффективность этого метода ниже, чем у чистки ультразвуком.
Лазерная чистка
Лазер для снятия зубных отложений не используется.
Комбинированный метод
Комбинированный метод может сочетать Air Flow, ультразвук и химический методы.
Для чего необходима профессиональная чистка зубов
Профессиональная чистка нужна для удаления зубных отложений. Зубной камень идеально удерживает мягкий зубной налёт, поэтому без профессиональной чистки он увеличивается в размерах и может спровоцировать развитие болезней десён [8] [10] [11] .
Можно ли произвести удаление зубного камня самостоятельно
Зубной камень в домашних условиях удалить невозможно. Народные методы удаления зубного камня неэффективны, их применение может привести к необратимым последствиям.
Прогноз. Профилактика
После удаления зубной налёт может образоваться снова, если пациент не делает никаких изменений в уходе за зубами. Поэтому профилактика зубного камня и сопутствующих ему заболеваний десён прежде всего заключается в правильной личной гигиене полости рта.
Чистка зубов помогает ежедневно удалять микробную бляшку и предотвращать её разрастание на поверхности зубов. Без личной гигиены адекватное лечение заболеваний пародонта будет просто невозможно. Как упоминалось ранее, зубная бляшка является основной причиной развития заболеваний пародонта, и именно из неё формируется зубной камень.
Как выбрать щётку для чистки зубов
Прежде всего пациенту необходимо подобрать качественную зубную щётку, основной инструмент гигиены полости рта. На рынке представлен огромный выбор зубных щёток, различных по форме, размерам и дизайну. Рекомендуется использование щётки средней жёсткости с щетинками из нейлона с закруглёнными концами для меньшего травмирования дёсен. Рукоятку пациент выбирает на свой вкус. Американская стоматологическая ассоциация рекомендует менять зубную щётку раз в 3-4 месяца.
Пациентам, которые склонны к быстрому образованию камней, следует назначать специальные профилактические зубные пасты. Этот вид зубных паст содержит в своём составе пирофосфаты, которые уменьшают осаждение нового зубного камня на зубах.
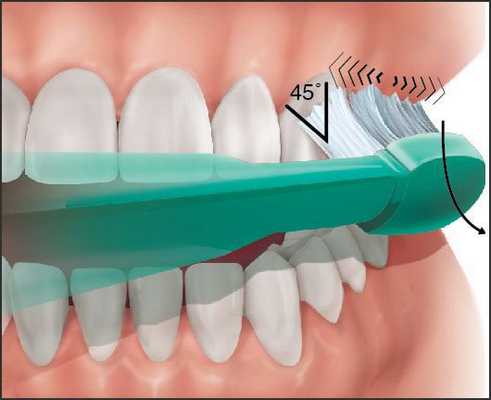
Рекомендуется научиться чистке зубов в технике Bass, при которой особое внимание уделяется очистке зоны десневой борозды от мягкого зубного налёта. Это техника позволяет эффективно и нетравматично снять наддесневой налёт и получить доступ к поддесневому [16] .
Чистку в технике Bass стоит выполнять так:
- расположите щётку параллельно зубам, так, чтоб щетинки смотрели в сторону дёсен;
- наклоните щётку на 45 градусов и без нажима двигайте щетинками так, чтоб они попадали в десневую бороздку;
- лёгкими движениями направляйте щетинки под десневую ткань, по кругу или быстро двигая щёткой вперёд-назад 15-20 раз, после переходите к следующим зубам. Щётка должна покрывать 2-3 зуба одновременно;
- после того, как почистите всю переднюю поверхность зубов, продолжайте в той же технике чистить область со стороны языка;
- чтобы почистить внутренние поверхности передних зубов, поверните щётку щетинками вертикально;
- почистите жевательную поверхность моляров.
Помимо зубной щётки и зубной пасты следует назначать дополнительные средства гигиены полости рта. К ним относится следующее:
- Флосс для эффективного удаления налета на апроксимальных поверхностях зубов (поверхностях, контактирующих с соседними зубами своего ряда).
- Межзубные ёршики для межзубной чистки. Они также эффективно помогают избавиться от зубной бляшки.
- Ирригатор — устройство, которое помогает вымывать мягкий зубной налёт из труднодоступных мест, тем самым предупреждая минерализацию налёта. Помимо удаления налёта данный аппарат осуществляет гидромассаж дёсен.
Кроме личной гигиены полости рта рекомендовано проведение профессиональной чистки зубов раз в полгода у стоматолога.
Чем дольше существует зубной налёт и чем быстрее он развивается, тем выше вероятность появления осложнений, требующих серьёзного стоматологического вмешательства. Поэтому прогноз во многом зависит от того, как быстро пациент обратится к врачу для удаления зубного налёта и насколько ответственно будет поддерживать гигиену полости рта в дальнейшем. Помимо регулярной профессиональной чистки задача стоматолога в данном случае — это правильная мотивация пациента и рекомендации [1] .
Зубной налет - симптомы и лечение
Что такое зубной налет? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сидихиной Натальи Олеговны, стоматолога со стажем в 12 лет.
Над статьей доктора Сидихиной Натальи Олеговны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Зубной налёт — это мягкая, липкая биоплёнка, которая состоит из бактерий, продуктов их жизнедеятельности, слюны, остатков еды и тканевого детрита (разрушенных клеток). Налёт появляется на участках, на которых проще закрепиться:
- на шероховатых поверхностях зубов;
- в пришеечной области коронок;
- около пломб;
- в местах крепления зубных протезов;
- в промежутках между зубами;
- в естественных углублениях зуба;
- в труднодоступных для чистки местах;
- на негерметичных краях реставрации зубов;
- над и под десной;
- на мостах, брекетах, коронках.
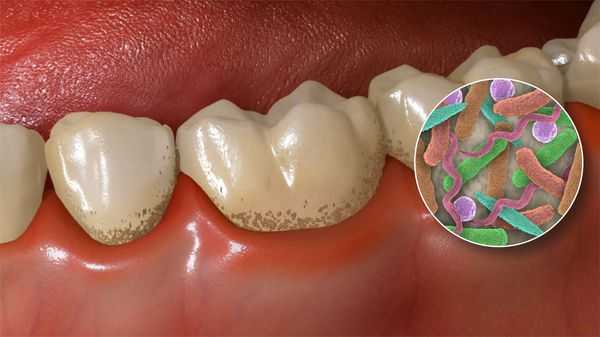
Зубной налёт состоит из скоплений микроорганизмов, обитающих в полости рта: стрептококков, лактобактерий, стафилококков, нейссерий, вейлонелл, фузобактерий, актиномицетов и дрожжеподобных грибков. Микробы прикрепляются к пелликуле — тонкой плёнке на поверхности зубов. Уже через сутки их число увеличивается до сотен миллионов. А течение нескольких дней микроорганизмы объединяются и образуют бляшку, покрывающую зубную эмаль.
Чтобы сформировалась зубная бляшка, необходимо одновременное действие нескольких факторов:
- нехватка слюны, в том числе во время сна, её застой и повышение кислотности;
- количественный и видовой состав микрофлоры полости рта;
- присутствие углеводов;
- плохая гигиена полости рта.
Зубной налёт появляется при употреблении большого количества углеводов и неправильной или нерегулярной гигиене полости рта. Сахара, которые ест человек, употребляют и микробы, составляющие бляшку. Бактерии способны превращать углеводы в кислоту, которая разрушает зубную эмаль и способствует развитию кариеса [1] [4] [24] .
Симптомы зубного налета
Зубной налёт может проявляться следующими изменениями в полости рта:
- эмаль теряет блеск и приобретает тёмный оттенок;
- жизнедеятельность микроорганизмов вызывает неприятный запах изо рта;
- зубы на ощупь становятся шероховатыми;
- дёсны начинают кровоточить, особенно во время чистки зубов;
- пациенты, избегая кровоточивости, недостаточно хорошо чистят зубы, в результате количество налёта увеличивается;
- возникают покраснение и припухлость дёсен, боль при чистке и пережёвывании пищи;
- повышается чувствительность зубов к температурным или химическим раздражителям;
- усиливается подвижность зубов;
- образуется зубной камень;
- выделяется гной [1][5][18][26] .
Патогенез зубного налета
Через несколько минут после приёма пищи на зубах начинается формироваться плёнка — пелликула , которая состоит из гликопротеинов слюны. Пелликула плотно фиксирована на поверхности зуба, е ё невозможно смыть водой или слюной. Сама по себе плёнка ещё не содержит колоний бактерий и не приводит к кариесу. Патологический процесс начинается спустя несколько суток:
1. Через 48 часов количество микроорганизмов значительно увеличивается и образуется единая бактериальная сеть из более чем 750 различных видов бактерий.
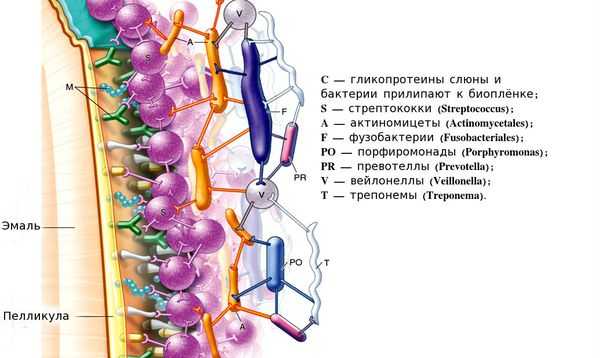
2. На четвёртый — девятый день на зубной эмали формируется зрелая бляшка. Бактерии в её составе преобразуют сахара в кислоты, которые растворяют кальций и разрушают поверхность эмали.
3. Промежутки между призмами эмали увеличиваются. Микроорганизмы проникают в эти пространства и начинается образование кариеса.
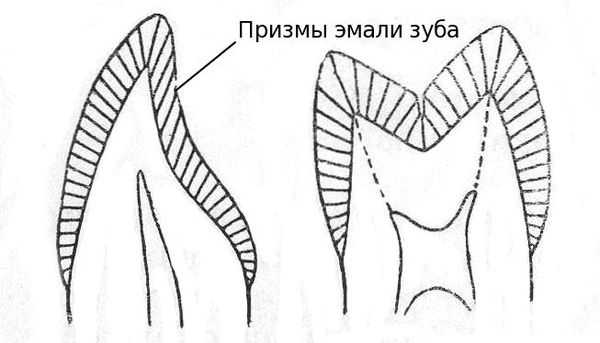
4. Зубная бляшка ограничивает доступ кислорода к поверхности эмали, что способствует размножению анаэробных бактерий (способных жить без кислорода). Сквозь бляшку из слюны не могут проникать и кальций с фосфором, поэтому если из-за плохой гигиены на поверхности зуба образовалась бляшка, то фторсодержащие пасты и эликсиры, даже самых лучшие и дорогостоящие, совершенно бесполезны.
Выраженные нарушения в биохимическом составе полости рта приводят к заболеваниям дёсен, зубов (и как следствие неприятному запаху изо рта) и даже осложнениям на внутренних органах, например на сердце. [1] [17] [21] [24] .
Классификация и стадии развития зубного налета
Зубные отложения подразделяют на минерализованные и неминерализованные:
1. Неминерализованные — это кутикула, пелликула, мягкий зубной налёт и зубная бляшка:
- Кутикула — это остатки оболочки, которая присутствовала на зубе в момент его прорезывания и исчезла после;
- Пелликула (приобретённая кутикула), с одной стороны, защищает эмаль от кислот, с другой — способствует прикреплению микроорганизмов к поверхности зуба;
- Мягкий зубной налёт — клейкие наслоения микроорганизмов, продуктов их жизнедеятельности, слюны, остатков еды и разрушенных клеток.
- Зубная бляшка — плотное образование из микробов и продуктов их жизнедеятельности, способное создать кислую среду и разрушить эмаль.
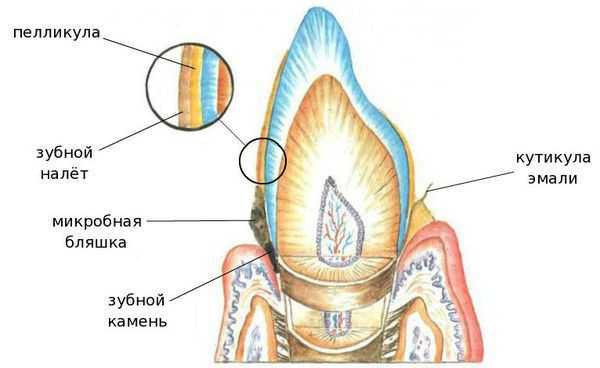
2. Минерализованные отложения — это наддесневой и поддесневой зубной камень (затвердевший налёт):
- Наддесневой зубной камень располагается на поверхности зубов наддесневого края. Чем светлее зубной камень, тем он плотнее и быстрее образуется. Зубной камень является отвердевшей зубной бляшкой. Расположен в основном в области открытия протоков больших слюнных желёз: на язычной поверхности нижних фронтальных зубов, в подъязычной области расположения протоков подъязычных и поднижнечелюстной слюнных желёз, на щёчной поверхности верхних моляров.
- Поддесневой камень расположен на поверхности корня зуба ниже уровня десны. Этот вид камня встречается у пациентов с различными заболеваниями пародонта ( тканей, окружающих и удерживающих зуб ).
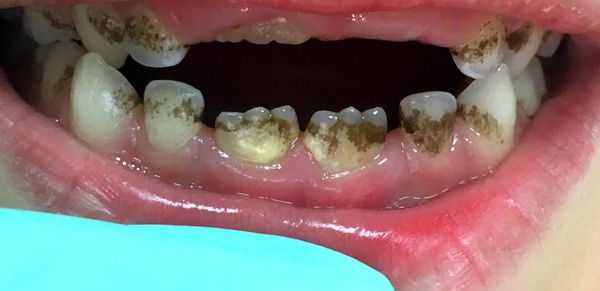
Зубной налёт различают по цвету:
- Липкая плёнка желтовато-белого оттенка — естественные отложения на поверхности зуба, которые появляются во время сна, после приёма пищи. При отсутствии гигиены полости рта возникает затхлый или гнилостный запах изо рта и кислый привкус. Приводит к появлению зубных камней, которые сможет убрать только стоматолог при помощи специальных инструментов.
- Пигментированный зубной налёт образуется при употреблении красящих продуктов: кофе, крепкого чая. Налёт у курильщиков окрашен в коричневый цвет, это вызвано отложением табачных смол и никотина.

- Тёмный зелёный налёт (налёт Пристли), как правило, образуется на молочных зубах и проходит с появлением постоянного прикуса. Выглядит как неровная тёмная кайма, может распределиться вдоль всего зуба или быть в виде пятнышек, и является источником неприятного запаха. Его образуют некоторые видов бактерий, обитающие в полости рта ребёнка. Возможны и другие причины возникновения пигментированного налёта — эндокринологические и желудочно-кишечные заболевания (нарушение обмена веществ, патологии щитовидной железы, гастрит, дуоденит, холецистит, воспаление поджелудочной железы, печени и желчевыводящих протоков), приём препаратов железа и иных витаминов; смена климата. В этих случаях оттенок налёта может быть чёрным, зелёным, коричневым или оранжевым. Налёт и бактерии, которые его образуют, не разрушают ткани зуба, но могут маскировать кариес [1][3][27] .
Осложнения зубного налета
Если налёт не убирать, то он превращается в зубной камень и приводит к воспалению слизистой оболочки рта и дёсен. Отёчность десневого края способствует формированию ложных карманов и одновременно с этим усиливает выделение десневой жидкости. Это создаёт благоприятные условия для развития бактериальной микрофлоры, которая является ключевым фактором тяжёлых осложнений: кариеса, гингивита, пародонтита, стоматита, инфекционного эндокардита.
Кариес — это размягчение твёрдых тканей зуба кислотами, выделяемыми бактериями зубного налёта. Разрушению способствует частое употребление сахаров, высокая кислотность в полости рта, снижение слюноотделения [1] [4] [5] .
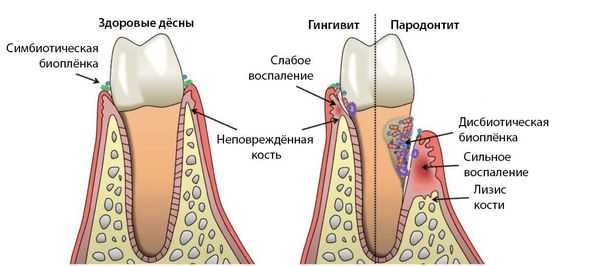
Гингивит — это воспаление дёсен, которое сопровождается покраснением, отёком, кровоточивостью и неприятным запахом изо рта. Плохая гигиена позволяет микробным бляшкам накапливаться между десной и зубами, что приводит к воспалению. При этом бороздки между зубами и десной увеличиваются и появляются десневые карманы. Они содержат бактерии, которые, помимо гингивита, могут вызывать кариес корня зуба и пародонтит. Чаще всего к гингивиту приводит зубной налёт. К второстепенным факторам относят: неправильный прикус, зубной камень, плохое восстановление зубов, сухость во рту, изменения гормонального фона, системные нарушения (сахарный диабет, СПИД, авитаминоз, лейкоз, лейкопения), приём лекарственных препаратов [14] [16] [24] .
Пародонтит — это воспалительное заболевание дёсен, при котором атрофируются ткани, в том числе костные, удерживающей зуб в лунке. Ведущую роль в развитии заболевания играют патогенные микроорганизмы зубного налёта. Продукты жизнедеятельности бактерий увеличивает проницаемость кровеносных сосудов, это приводит к иммунному ответу организма и хроническому воспалению.При пародонтите появляется кровоточивость, покраснение и отёк десны, её отхождение от корней зубов, в тяжёлых случаях — гнойное отделяемое из пародонтальных карманов. Также увеличивается подвижность зубов при жевании, а между зубами и десной начинают застревать остатки пищи. Пародонтит — необратимый процесс, так как сопровождается уже деструкцией тканей [18] [19] [26] [28] .
Стоматит — воспалительное заболевание полости рта с образованием язв и эрозией. К патологии приводят бактерии, которые поражают участки с микротравмами. В тяжёлых случаях на слизистой оболочке появляются пузыри, участки отмирания клеток (некроз). У лиц с ослабленным иммунитетом стоматит может стать причиной общей интоксикации [1] [27] .
Галитоз — дыхание с неприятным запахом, вызванное патологическим ростом микроорганизмов в пародонтальных карманах вокруг зубов. Галитоз может быть проявлением общих расстройств при метаболических нарушениях и поражении органов желудочно-кишечного и дыхательного тракта [29] [30] .
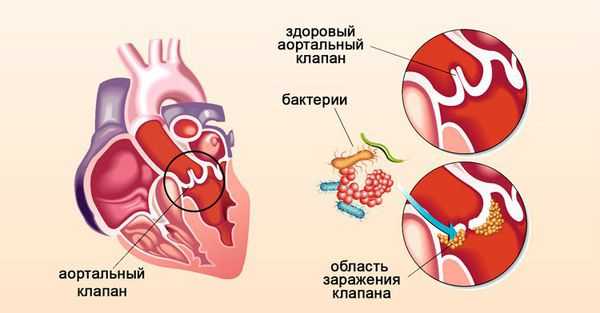
Инфекционный эндокардит — это воспаление внутренней оболочки сердца, которое сопровождается поражением клапанного аппарата и клеток сосудов условно-патогенными возбудителями (в большинстве случаев стрептококками и стафилококками). Бактерии из десневых карманов попадают в кровь, затем прилипают к клеткам сердца или сосуда (чаще уже повреждённого) и вызывают воспаление [6] [12] [25] [32] [32] .
Диагностика зубного налета
Зубной налёт определяется визуально во время осмотра. При этом стоматолог отмечает:
- уровень самостоятельной гигиены полости рта;
- прикус (расположение зубов, скученность);
- изменение формы, цвета, текстуры, поверхности, размеров слизистой полости рта;
- наличие и вид зубных отложений.
Здоровая десна имеет бледно-розовый оттенок, по рельефу похожа на апельсиновую корку. В норме контур десны плотно прилегает к зубу, сосочки полностью заполняют межзубные пространства, слизистая десневой границы легко определяется.
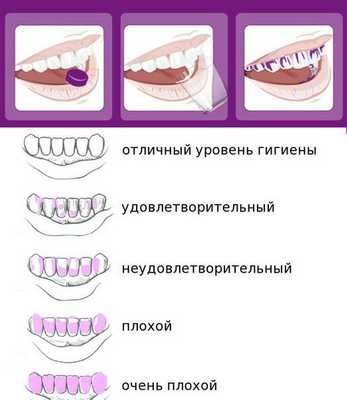
После осмотра стоматолог при помощи окрашивания специальными красителями выявляет количество зубных отложений и оценивает уровень гигиены: от хорошего до очень плохого. Для большинства пациентов достигнуть удовлетворительной гигиены полости рта — достаточно сложная задача.
Реакция на воспаление со стороны мягких тканей оценивается по показателям:
- объём мягких тканей и глубина поддесневых карманов;
- интенсивность кровоточивости;
- подвижность зубов.
Воспалительную реакцию со стороны костей челюстей и убыль костной ткани определяют при помощи рентгенологического обследования [1] [7] [9] [27] .
Лечение зубного налета
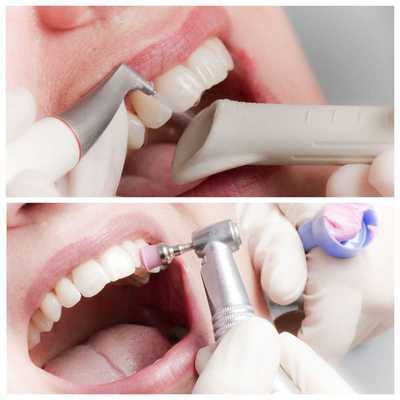
После диагностики стоматолог удаляет бактериальный налёт. Для этого:
- полость рта обеззараживают антисептиками;
- поверхности зубов с помощью аппарата Air Flow под давлением обрабатывают специальным раствором;
- зубы полируют щёткой, резиновыми чашечками, пастой со фторидами, полировочной штрипсой (тонкой полоской из металла или пластика).
В завершении гигиены врач проводит антисептическую обработку, останавливает кровотечение и накладывает лечебные и антисептические повязки на десну. При выраженном воспалении слизистой назначается курс антимикробных аппликаций и заживляющих мазей. При обильных зубных отложениях рекомендован повторный осмотр [5] [12] [22] [25] .
При регулярном посещении стоматолога зубной налёт выявляют на начальной стадии и легко удаляют. Гигиеническую чистку зубов рекомендовано проводить раз в шесть месяцев. Если налёт не удалён, он переходит в плотное образование и развивается кариес. При своевременном обращении к врачу и правильном лечении прогноз будет благоприятным. При остром кариесе следует 2-4 раза в год посещать стоматолога, обрабатывать полость рта хлоргексидином, есть меньше углеводов и каждые 2-3 года контролировать микробиологические показатели слюны.
Профилактические осмотры, своевременное лечение, удаление зубного налёта существенно оздоравливают полость рта и предупреждают развитие заболеваний дёсен и зубов, однако без удовлетворительной самостоятельной гигиены добиться благоприятных долгосрочных результатов невозможно [7] [9] [15] .
Самое первое в гигиене и борьбе с налётом — это зубная щётка. Её подбирают индивидуально, согласно анатомическим особенностям пациентов. При выборе и использовании учитывают основные моменты:
- Предпочтительны щётки с искусственными щетинками с закруглёнными концами. Натуральную щетину, как правило, быстро колонизируют бактерии, к тому же она недолговечна, а острые концы щетинок могут травмировать десну и твёрдые ткани зуба.
- Охват щетины — не более двух-трёх зубов, это позволит чистить их лучше.
- Ручка удобно располагается в руке.
- Зубные щетки меняют каждые 6-10 недель.
Электрические щетки с вращающимися или колеблющимися головками рекомендованы пациентам с нарушенными мануальными навыками. Они хорошо удаляют налёт при постоянном использовании.
Помимо щётки, важную роль играет зубная паста. Она должна хорошо очищать, не повреждать эмаль, быть приятной на вкус, надолго защищать от микробов. Важное значение в её составе имеют следующие соединения:
- фториды (соединения фтора, например с натрием) — стабилизируют уровень минералов в зубной эмали;
- пирофосфат, хлорид цинка, цитрат цинка — уменьшают наддесневой зубной камень;
- хлорид стронция, гидроксиапатиты и нитрат калия — избавляют от повышенной чувствительности зубов;
- карбонат кальция — нейтрализует кислоты, тем самым защищая зубы [2][3][8] .
Для гигиены межзубных пространств будут полезны зубные нити(флоссы) и нити на держателе (флоссеты). Они легко проникают в межзубные промежутки и удаляют остатки пищи и налёт.
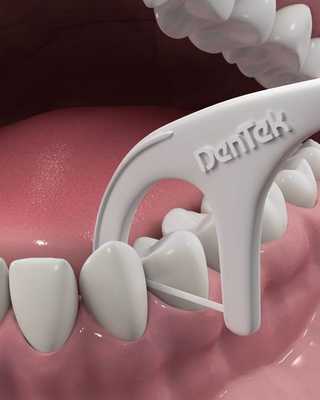
Пациентам с имплантами следует применять интерпроксимальные ёршики. Они состоят из спирально-изогнутого основания с конически или цилиндрически расположенными щетинками. Зубные нити и интерпроксимальные ёршики предназначены только для одноразового применения.
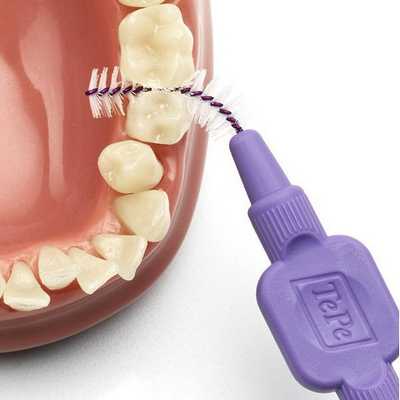
Для удаления остатков пищи можно применять деревянные или пластиковые зубочистки, но следует помнить, что они не избавят от налёта.
При наличии несъёмных конструкций (брекеты, коронки, импланты) полезен и незаменим ирригатор — прибор, который струёй воды под давлением очищает зубную поверхность и маcсирует мягкие ткани.
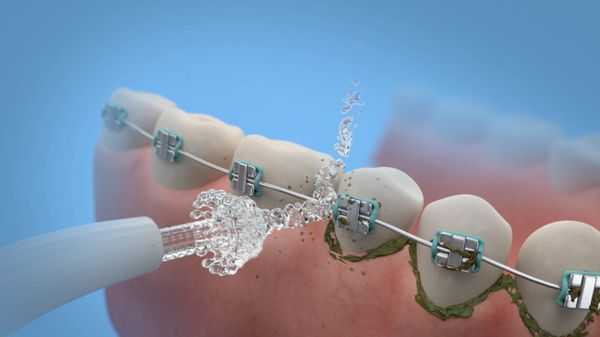
Ополаскиваетели для рта не являются самостоятельным средством для устранения зубных отложений, и удаляют налёт только в комплексе с другими средствами. При хронических заболеваниях пародонта полоскать рот не рекомендуется — это повышает риск попадания частичек инфицированных отложений в десневой карман и может усилить воспаление.
Хлоргексидин — это антисептик, который обладает антибактериальным действием и уменьшает зубные отложения. Но из-за побочного раздражающего действия (вплоть до химического ожога сосочков языка с нарушением вкусовой чувствительности) курс хлоргексидина в составе ополаскивателя ограничивают до двух недель, с повторением через три месяца.
Жевательная резинка в течение 15-20 минут после приема пищи механически очищает зубы за счёт повышения слюноотделения. Жевательные резинки следует выбирать без сахара, с ксилитом — сахарозаменителем, который препятствует размножению бактерий в полости рта.
Одним из важных факторов профилактики зубных отложений является питание. Для предотвращения кариеса важно получать из пищи достаточно минералов (кальция и фтора) и снижать количество сахара. Также следует исключить курение и уменьшить употребление красящих продуктов — чёрного кофе или чая [2] [3] [8] [10] .
Деминерализация эмали зубов - симптомы и лечение
Что такое деминерализация эмали зубов? Причины возникновения, диагностику и методы лечения разберем в статье доктора Панькиной Светланы Юрьевны, стоматолога со стажем в 7 лет.
Над статьей доктора Панькиной Светланы Юрьевны работали литературный редактор Юлия Липовская , научный редактор Пётр Козлов и шеф-редактор Маргарита Тихонова

Деминерализация эмали зубов ( tooth demineralization) — это разрушение зубной эмали из-за утраты минералов (в первую очередь кальция), от которых зависит её целостность и прочность. Можно сказать, что это начальная стадия кариеса . При этом состоянии эмаль утрачивает блеск, на ней появляются белые пятна.
Деминерализация считается одним из самых распространённых нарушений в стоматологии.
![Деминерализация и здоровая эмаль [13]](https://probolezny.ru/media/bolezny/demineralizaciya-emali-zubov/demineralizaciya-i-zdorovaya-emal-13_s.jpg)
Причины возникновения деминерализации эмали зубов
Факторы, которые предрасполагают к деминерализации эмали и развитию кариеса:
- Географический. Климатические условия и наличие различных минеральных веществ в почве и воде влияют как на организм в целом, так и на зубы. Например, в США заболеваемость кариесом составляет 99 %, а в Нигерии — всего 2 %. Это связано с количеством фтора в питьевой воде: ч ем больше фтора, тем выше стойкость людей к кариесу. Однако избыток фтора может привести к другому патологическому процессу — флюорозу, при котором зубы меняют цвет и на них появляются дефекты [1] .
- Профессиональный. Деминерализация зубов чаще возникает у людей, работающих в кондитерских цехах, на производстве кислот и щелочей, а также у людей, чья работа связана с повышенным стрессом [1] .
- Возрастной. Установлено, что деминерализация эмали и кариес чаще развиваются в возрасте от 2 до 40 лет. Скорее всего, это связано с тем, что после 2 лет ребёнок обычно ест больше углеводной пищи, если при этом в организме недостаточно фтора и не проводится нормальная гигиена, состояние полости рта будет ухудшаться. В 12 - 14 лет на зубы влияет гормональная перестройка организма. В возрасте 20 - 40 лет состояние полости рта во многом зависит от телесных заболеваний (например, расстройств ЖКТ), а после 40 лет активность всех функций организма снижается [11] .
- Половой. Женщины чаще страдают кариозными поражениями. Это может быть связано с более частым употреблением сладкого. Также в период беременности и лактации женщины передают ребёнку много витаминов и микроэлементов, поэтому прочность зубов может снижаться. Токсикоз, нарушение углеводного обмена, заболевания желудочно-кишечного тракта и щитовидной железы повышают риск д еминерализации эмали и образования кариеса.
Общие факторы риска:
- Генетическая предрасположенность.
- Несбалансированное питание и питьевая вода с низким содержанием минеральных веществ.
- Соматические заболевания. Больше всего на состояние полости рта влияют хронические патологии органов пищеварения. Например, гастрит, язвенная болезнь желудка и 12-перстной кишки, гепатит, панкреатит и другие болезни ЖКТ сопровождаются дефицитом витаминов, минеральных веществ, белков, углеводов и нарушением иммунной регуляции, что приводит к развитию различных заболеваний полости рта. Также могут повлиять другие патологии:
- При заболеваниях центральной нервной системы (детском церебральном параличе, эпилепсии и др.) повышается риск кариеса зубов из-за плохой гигиены полости рта.
- При патологиях системы кровообращения больные всех возрастов чаще страдают от кариеса и потери зубов [12] .
- Стрессы и экстремальные факторы: превышение скорости, невесомость, перегрузка организма, травмы, работа в высокогорьях.
Местные факторы риска:
- Плохая гигиена полости рта.
- Изменение свойств и состава слюны . Слюна очищает зубы и дёсны от прилипших частиц пищи и зубного налёта, тем самым снижает количество и активность бактерий. Если слюны выделяется меньше или меняются её свойства, риск деминерализации и кариеса увеличивается.
- Вредные привычки : курение , употребление алкоголя и большого количества сладкого [1][5][8][11][12] .
Симптомы деминерализации эмали зубов
Выявить первые признаки деминерализации достаточно трудно, особенно при обильных зубных отложениях ( налёте и камнях ). Вымывание минеральных компонентов, как правило, происходит незаметно.
Деминерализация эмали развивается постепенно: сначала структура эмали становится шероховатой и утрачивает естественный блеск, затем появляется меловидное пятно. Оно выглядит так, будто по зубу провели белым мелом.
![Меловидные пятна на эмали [14]](https://probolezny.ru/media/bolezny/demineralizaciya-emali-zubov/melovidnye-pyatna-na-emali-14_s.jpg)
Эмаль зуба становится более пористой, поэтому быстрее изменяет цвет (желтеет и темнеет) под воздействием неблагоприятных факторов. Также повышается чувствительность зубов на раздражители — сладкое и холодное.
При появлении первых подозрительных признаков нужно сразу записаться на приём к стоматологу. Если откладывать лечение, начнётся кариозный процесс и твёрдые ткани будут разрушаться [5] [8] [9] .
Патогенез деминерализации эмали зубов
Через несколько минут после еды на зубах появляется плёнка — пелликула, которая состоит из компонентов слюны. В этой плёнке ещё нет бактерий, разрушающих зуб. Патологический процесс начинается через несколько суток. Через 48 часов на пелликуле скапливается большое количество микроорганизмов. На 4 - 9 день на зубной эмали формируется зрелая бляшка — отложение, состоящее из микроорганизмов и продуктов их жизнедеятельности.
Микроорганизмы зубной бляшки усваивают сахариды, которые поступают с углеводной пищей, и вырабатывают кислоты. Эти кислоты растворяют кальций и разрушают поверхность эмали. Главную роль играет воздействие на твёрдые ткани зуба молочной кислоты.
Из-за повышенной проницаемости эмали под её поверхностью появляется очаг поражения (меловидное пятно) — признак деминерализации. В дальнейшем образуется кариозная полость [2] .

Классификация и стадии развития деминерализации эмали зубов
По характеру течения выделяют медленнотекущую и быстротекущую деминерализацию.
Стадии деминерализации:
- начальная;
- развившаяся;
- стадия дефекта.
Если на начальной стадии медленнотекущая и быстротекущая деминерализация проявляются одинаково — в виде белого пятна размером 1 - 3 мм — то на развившейся стадии появляются отличительные признаки:
- Для медленнотекущей деминерализации характерны однородные изменения поверхности эмали. При зондировании ( « прощупывании » зуба стоматологическим зондом) отмечается шероховатость эмали, но её поверхность ещё плотная.
- Быстротекущая форма на второй стадии более активна. Очаги деминерализации теряют чёткие границы. Поверхность эмали становится шероховатой, тусклой, как будто матовой. Зонд легко погружается в участок деминерализации. Эмаль утрачивает плотность, соскабливается стоматологическим экскаватором. При окрашивании очага специальными средствами интенсивность окрашивания увеличивается, так как эмаль становится более пористой. Быстротекущая деминерализация переходит в стадию дефекта, поэтому задача врача-стоматолога остановить процесс на раннем этапе [5][6][8] .
Осложнения деминерализации эмали зубов
Деминерализации зубов может привести к образованию среднего и глубокого кариеса.
Средний кариес затрагивает эмаль и поверхностный слой дентина. При зондировании отмечается болезненность в области эмалево-дентинного соединения. Температурные раздражители вызывают боль, но она быстро проходит после устранения раздражающего фактора.
При глубоком кариесе поражение твёрдых тканей зуба обширнее. Патология затрагивает глубокие слои дентина. При зондировании отмечается болезненность по дну кариозной полости. Температурные раздражители вызывают резкую, сильную боль, но после устранения раздражающего фактора она быстро проходит.
Если не вылечить кариес, развивается пульпит (воспаление сосудисто-нервного пучка зуба). В дальнейшем может развиться периодонтит (воспаление ткани между костной стенкой лунки и корнем зуба), что может привести к удалению зуба.

Ещё о дним осложнением деминерализации является эрозия тканей зуба . Она выглядит как овальный или округлый дефект эмали. Дно эрозии как правило гладкое, не тусклое и твёрдое. Дальнейшее углубление и распространение границ эрозии приводит к потере всей эмали и части дентина. При этом отмечается повышенная чувствительность дентина. Причиной возникновения эрозии является воздействие кислот на твёрдые ткани зуба. В отличие от кариозных поражений, эрозия не связана с бактериями полости рта [4] [5] [6] [8] .
![Эрозия тканей зуба [15]](https://probolezny.ru/media/bolezny/demineralizaciya-emali-zubov/eroziya-tkanyay-zuba-15_s.jpg)
Диагностика деминерализации эмали зубов
Диагностика начинается с опроса пациента, который включает сбор жалоб, анамнеза жизни и заболевания.
Сбор жалоб и анамнеза
На приёме врач сначала подробно расспросит, что беспокоит пациента. При деминерализации жалобы обычно связаны с появлением на зубах белых, жёлтых или тёмных пятен. Если пациент жалуется на боль, врач может спросить:
- где возникает боль;
- боль постоянная или появляется в ответ на раздражители;
- как долго она длится;
- какова интенсивность и характер боли: ноющая, рвущая или пульсирующая;
- в какое время суток возникает, беспокоит ли ночью;
- отдаёт ли в другие зоны, если да, то в какие;
- что помогает облегчить боль.
Чтобы установить связь заболевания с внешними факторами, условиями жизни или перенесёнными болезнями, врач собирает анамнез (историю) жизни. Уточняется:
- место рождения;
- материально-бытовые условия в детстве: где и в каких условиях рос и развивался, характер вскармливания и т. д.;
- трудовой анамнез: условия труда и профессиональные вредности в прошлом и по настоящее время;
- бытовые условия в настоящий момент;
- рацион питания;
- вредные привычки: курение, употребление алкоголя и др.;
- перенесённые ранее заболевания, травмы и операции;
- заболеваемость близких родственников;
- аллергический статус.
Сбор анамнеза заболевания. Врач уточняет:
- когда, где и при каких обстоятельствах возникло заболевание;
- с чем пациент его связывает;
- как болезнь начиналась — остро или постепенно;
- какими были первые симптомы;
- как болезнь развивалась от момента первых проявлений до настоящего времени;
- проводилось ли ранее какое-либо обследование и лечение, сколько длилось и каковы его результаты.
Все собранные сведения часто имеют решающее значение в постановке диагноза. Далее врач проводит обследование. В диагностике деминерализации эмали можно выделить основные и дополнительные методы.
Основные методы диагностики
- Осмотр . Чтобы провести осмотр, сначала врач высушивает эмаль струёй воздуха. При деминерализации на эмали видно чёткое матовое пятно белого цвета или пигментированный коричневатый очаг с шероховатой поверхностью.
- Зондирование . Здоровая эмаль при обследовании плотная и гладкая, текстура поражённой эмали шероховатая. Обычно зондирование при деминерализации безболезненно, боль возникает только при среднем и глубоком кариесе, а также при других некариозных патологиях.

- Термометрия . Это обследова ние позволяет определить реакцию зуба на тепло или холод. Термометрия может проводиться с помощью воды (холодной или тёплой) либо воздуха. При деминерализации поражение не доходит до дентина, поэтому обычно температурные раздражители не вызывают сильной боли, но при повышенной чувствительности боль может быть резкой.
Дополнительные методы диагностики
- Люминесцентный метод . Здоровая эмаль под действием ультрафиолетовых лучей даёт голубое свечение, а очаг деминерализации остаётся тёмным.
![Люминесцентный метод [13]](https://probolezny.ru/media/bolezny/demineralizaciya-emali-zubov/lyuminescentnyy-metod-13_s.jpg)
- Лазерная диагностика. Этот метод основан на том, что здоровая и поражённая эмаль по-разному отражают световые лучи. При деминерализации прибор издаёт звуковой сигнал и на экране появляются значения, отличные от нормы. Высокие показания прибора свидетельствуют о глубине поражения.
- Витальное окрашивание. На эмаль зуба наносится кариес-детектор — специальный краситель, который окрашивает очаги деминерализации. При других патологиях цвет эмали не меняется. Чем сильнее окрашивается пятно, тем интенсивнее процесс деминерализации.
![Витальное окрашивание [16]](https://probolezny.ru/media/bolezny/demineralizaciya-emali-zubov/vitalnoe-okrashivanie-16_s.jpg)
Дифференциальная диагностика
Дополнительные методы исследования нужны в тех случаях, когда есть сомнения в диагнозе и врачу нужно исключить другие патологии, т. е. провести дифференциальную диагностику.
Дифференциальную диагностику деминерализации тканей зуба проводят с начальными стадиями флюороза и гипоплазии эмали:
- При флюорозе , в отличие от деминерализации, поражаются несколько или все поверхности зубов, нет повышенной чувствительности на термические раздражители, поражение стабильно, (т. е. болезнь не прогрессирует), при зондировании поверхность поражения гладкая, а не шероховатая.
- Отличительные признаки гипоплазии : затронуты все или несколько зубов. Признаки поражения обычно находятся на вестибулярной (со стороны губ) поверхности резцов и клыков, буграх моляров и премоляров, что несвойственно для деминерализации. Поражение стабильно. При зондировании поверхность гладкая, блестящая, полированная [3][5][7][10] .
Лечение деминерализации эмали зубов
Лечение деминерализации эмали в большинстве ситуаций не требует применения бормашины. Чаще проводят р еминерализацию, г лубокое фторирование или л ечение по технологии Icon.
1. Реминерализация. Метод подразумевает наполнение эмали зуба минеральными компонентами. В основе реминерализирующих гелей — фосфор и кальций, которые обеспечивают прочность эмали.
Перед процедурой нужно провести профессиональную гигиену полости рта, т. е. удалить зубной камень и налёт. Затем эмаль высушивают тёплым воздухом и н а зубы наносят реминерализирующий гель на 15-20 минут. Обычно требуется 10-20 процедур. После каждой процедуры в течение двух часов нельзя есть и чистить зубы.
Преимущества реминерализующей терапии:
- защищает зубы от кариеса;
- устраняет гиперчувствительность зубов.
2. Глубокое фторирование. Это обработка твёрдых тканей зуба специальным фторсодержащим раствором. Перед процедурой также нужно провести профессиональную гигиену полости рта. Затем высушить эмаль тёплым воздухом и нанести на поверхность зубов препараты, содержащие фтор, гидроксид меди и кальций. Чтобы закрепить результат, врач может порекомендовать использовать фторсодержащие пасты. Хороший эффект появляется после 3-5 процедур.
Преимущества глубокого фторирования:
- участки деминерализации и микротрещины заполняются, эмаль становится плотнее;
- создаётся защитный барьер между бактериями полости рта и эмалью , который защищает зуб от разрушений и снижает риск развития кариеса;
- полученный результат сохраняется примерно на год, после этого нужно будет повторить курс.
3. Лечение по технологии Icon . Это современный безболезненный метод лечения деминерализации и раннего кариеса без бормашины, который даёт хороший результат. Суть метода в том, что поражённые участки заполняются специальным веществом, которое благодаря капиллярному эффекту проникает в пористую эмаль, делает её плотнее, а также уничтожает кариозные образования и препятствует размножению патогенных бактерий.
Этапы лечения по технологии Icon.
- На поражённый зуб устанавливается изоляционная система типа коффердам, которая защищает зубы от влаги и позволяет врачу лучше видеть зону поражения.
- Наносится первый компонент — гель соляной кислоты (Icon-Etch), который открывает поры эмали. Его выдерживают 2 минуты, затем в течение 30 секунд смывают водой.
- Обработанная область продувается сухим воздухом.
- На 30 секунд наносится второй компонент — этанол (Icon-Dry), который удаляет остатки жидкости.
- Наносится третий компонент — текучая смола (Icon-Infiltrant). Её нужно выдержать 3 минуты. Затем остатки смолы аккуратно сдувают и материал «засвечивают» на протяжении 40 секунд, чтобы он затвердел.
- Излишки смолы удаляются полировочными штрипсами и флоссами, затем снимается коффердам [4][6][7][8] .
4. Пломбирование. При деминерализации проводится редко, обычно только на стадии тёмного пятна, когда реминерализирующая терапия не помогает. В этом случае световая пломба считается наиболее эффективной, поскольку помогает защитить зуб от влияния внешних факторов и остановить развитие кариеса, а также вернуть эстетику зуба.
Этапы пломбирования световым композиционным материалом:
- Поверхность зуба очищается от налёта, подбирается цвет пломбы, например с помощью специальной шкалы Вита. В выборе цвета должны участвовать врач, ассистент и пациент. Желательно это делать при естественном освещении, лучше всего в первой половине дня, зуб при этом должен быть влажным.
- Если есть показания (например, гиперчувствительность), делается анестезия.
- Устанавливается коффердам.
- Очаг поражения препарируется, т. е. удаляются мёртвые ткани зуба.
- Выполняется кондиционирование (обработка кислотой) и адгезивный протокол — обработка поверхностей зуба спиртовым раствором и нанесение адгезива, который создаёт сцепление тканей зуба с пломбой.
- Послойно наносится световой композиционный материал, пломба шлифуется и полируется.
Прогноз деминерализации эмали зубов благоприятный, если своевременно её пролечить, в противном развивается кариес и другие осложнения [4] [6] [7] .
Читайте также:
