Травмы поверхностных образований коленного сустава. Диагностика и лечение
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Категории МКБ: Разрыв мениска свежий (S83.2), Разрыв суставного хряща коленного сустава свежий (S83.3), Растяжение, разрыв и перенапряжение (наружной)(внутренней) боковой связки (S83.4), Растяжение, разрыв и перенапряжение (передней) (задней) крестообразной связки коленного сустава (S83.5), Растяжение, разрыв и перенапряжение других и неуточненных элементов коленного сустава (S83.6), Травма нескольких структур коленного сустава (S83.7), Ушиб коленного сустава (S80.0)
Общая информация
Краткое описание
Закрытые повреждения коленного сустава — травма структур коленного сустава без нарушения целости кожи вследствие воздействия механической энергии [1].
Пользователи протокола: травматологи-ортопеды, хирурги, врачи общей практики, врачи скорой помощи, фельдшера.
Класс I - польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс III - имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
В - результаты одного рандомизировнного клинического исследования или крупных нерандомизированных исследований
С - Общее мнение экспертов и /или результаты небольших исследований, ретроспективных исследований, регистров.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
4. Магнитно-резонансная томография коленного сустава (показания: разрыв, растяжение и повреждение связок коленного сустава)
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: плановая госпитализация не проводится.
1. Магнитно-резонансная томография коленного сустава (показания: разрыв, растяжение и повреждение связок коленного сустава)
1. Сбор жалоб и анамнеза, физикальное обследование.
Анамнез: наличие травмы с прямым (сильный удар коленом, падение на колено) или с непрямым (резкое вращение туловищем при фиксированной стопе) механизмом травмы.
3) грубая патологическая подвижность в области коленного сустава.
• рентгенография коленного сустава в двух проекциях: костная патология отсутствует, но выявляются вторичные признаки повреждения мягких тканей: расширение щели сустава, расхождение синдесмоза.
• магнитно-резонансная томография: определяются признаки повреждения капсульно-связочного аппарата и сухожилии.
Лечение
Цель лечения: устранение боли, восстановление объема движении в коленном суставе и устранение патологической подвижности.
Диета - стол 15, другие виды диет назначаются в зависимости от сопутствующей патологии.
Антибактериальная терапия. При воспалении послеоперационной раны и для профилактики послеоперационных воспалительных процессов применяются антибактериальные препараты. С этой целью применяются цефазолин или гентамицин при аллергии на b-лактамы или ванкомицин при выявлении/высоком риске наличия метициллин-резистентного золотистого стафилококка. Согласно рекомендациям Scottish Intercollegiate Guidelines и др. антибиотикопрофилактика при данном виде операций настоятельно рекомендована [2,3,4]. Изменение перечня антибиотиков для периоперационной профилактики должно проводиться с учетом микробиологического мониторинга в стационаре.
НПВС в целях послеоперационного обезболивания следует начинать за 30-60 мин до предполагаемого окончания операции внутривенно. Не показано внутримышечное введение НПВС для послеоперационного обезболивания из-за изменчивости концентраций препаратов в сыворотке крови и боли, вызванной инъекцией [6], исключением является кеторолак (возможно внутримышечное введение).
НПВС противопоказаны пациентам с язвенными поражениями и кровотечениями из желудочно-кишечного тракта в анамнезе. В данной ситуации препаратом выбора будет парацетамол, не оказывающий влияния на слизистую желудочно-кишечного тракта.
Комбинация трамадола и парацетамола является эффективной [6].
Таблица 1. Лекарственные средства, применяемые при повреждениях коленного сустава (за исключением анестезиологического сопровождения)
Кетопрофен раствор для инъекций 100 мг/2мл в ампулах по 2 мл 150мг пролонгированный в капсулах 100мг в таб. и капс.
В/м введение взрослым рекомендуемая начальная доза составляет 10 мг, с последующим повторением доз до 30 мг каждые 6 часов до максимальной суточной дозы 90 мг/день.
Травмы коленного сустава
Травма коленного сустава - повреждение мягких тканей и костных структур, образующих коленный сустав. Относится к категории часто встречающихся травм. Может значительно различаться по степени тяжести - от легких ушибов до внутрисуставных раздробленных и многооскольчатых переломов. Чаще возникает при падении или ударе по колену. Сопровождается отеком, болью и ограничением движений. Обычно наблюдается гемартроз. Для диагностики используют рентгенографию, УЗИ сустава, артроскопию, КТ, МРТ и другие исследования. Лечебная тактика зависит от вида повреждения.
МКБ-10

Общие сведения
Травма коленного сустава - одно из самых распространенных повреждений, что обусловлено высокой нагрузкой на этот сегмент и его анатомическими особенностями. Большинство травм легкие, возникают в быту (например, при падении на улице) и подлежат амбулаторному лечению в травмпункте. Кроме того, коленный сустав нередко страдает во время занятий различными видами спорта, при этом тяжесть и характер травм могут сильно варьировать.
Реже в травматологии встречаются повреждения колена в результате падений с высоты, автодорожной и производственной травмы. В таких случаях возрастает процент внутрисуставных переломов с нарушением целостности структур сустава. Лечение обычно осуществляется в условиях травматологического отделения. Возможны сочетания с другими повреждениями: черепно-мозговой травмой, переломами костей туловища и конечностей, а также разрывами полых и паренхиматозных органов.

Ушиб коленного сустава
Ушибом коленного сустава называют повреждение мягких тканей, при котором отсутствуют признаки нарушения целостности каких-либо анатомических структур. Однако на микроскопическом уровне при ушибах страдают не только кожа и подкожная клетчатка, но и внутрисуставные элементы, что обуславливает явления реактивного воспаления, образование гемартроза или синовита. Признаки ушиба неспецифичны и могут выявляться при других травмах, поэтому диагноз выставляют после исключения остальных повреждений.
Пострадавший жалуется на боль. Сустав незначительно либо умеренно отечен, на коже нередко выявляется кровоподтек. Опора обычно сохранена, возможно ограничение движений и легкая хромота. При ощупывании определяется болезненность в зоне ушиба. Пальпация связок и костных элементов безболезненна, признаков патологической подвижности нет. Нередко в суставе скапливается жидкость (в первые дни - кровь, со 2-3 недели - выпот).
Для исключения других травм коленного сустава пострадавшего направляют на рентгенографию. Иногда назначают МРТ, УЗИ, КТ коленного сустава или артроскопию. Лечение осуществляется в травмпункте. При гемартрозе и синовите выполняют пункцию сустава. При легких ушибах рекомендуют покой, при тяжелых ушибах накладывают гипс на 2-3 недели. В первые сутки к колену советуют прикладывать холод, с третьего дня пациентов направляют на УВЧ. Назначают регулярные осмотры, по показаниям проводят повторные пункции. Срок нетрудоспособности колеблется от 2 до 4 недель.
Повреждение связок
Повреждение связок может быть полным либо частичным. Медиальная связка страдает при подворачивании голени кнаружи, латеральная - при подворачивании кнутри. Травмы передней и задней крестообразных связок (ПКС и ЗКС) образуются при прямых ударах и сложном многокомпонентном воздействии, например, переразгибании или развороте бедра при фиксированной голени. Подобные травмы коленного сустава часто выявляются у спортсменов (борцов, хоккеистов, легкоатлетов). В числе других причин - несчастные случаи в быту, ДТП и падения с высоты.
В момент травмы пострадавший чувствует интенсивную боль. Разрыв ПКС часто сопровождается щелчком, при разрыве ЗКС щелчок обычно отсутствует. Пациент жалуется на нестабильность сустава, ощущение смещения голени при движениях. В ходе осмотра выявляется припухлость и гемартроз. При разрыве ЗКС гемартроз может отсутствовать, поскольку при таких травмах иногда одновременно разрывается задняя часть капсулы сустава, кровь изливается в подколенную ямку, а потом распространяется по межфасциальным пространствам.
Ощупывание сопровождается резкой болью. При травмах медиальной и латеральной связок определяется боковая патологическая подвижность голени, при разрывах крестообразных связок выявляются симптомы переднего и заднего выдвижного ящика. В остром периоде исследования проводят после местной анестезии, при старой травме предварительное обезболивание не требуется. После стихания острых явлений сохраняются признаки нестабильности сустава. Чтобы избежать постоянного «подвихивания» больные вынуждены фиксировать ногу эластичным бинтом. Со временем развивается атрофия мышц, появляются признаки посттравматического артроза.
На рентгенограммах коленного сустава выявляется неравномерность суставной щели. На МРТ коленного сустава определяется нарушение целостности связки. Наиболее информативным диагностическим методом является артроскопическое исследование, позволяющее визуально оценить состояние связки, а в ряде случаев - и восстановить ее целостность. Лечение надрывов обычно консервативное. Выполняют пункцию сустава, накладывают гипс на 3-4 нед., по возможности отклоняя ногу в сторону травмированной связки. В последующем назначают ЛФК и массаж. При разрывах обычно требуется оперативное лечение - сшивание или пластика связки. После восстановления целостности связки назначают физиотерапевтические процедуры, осуществляют реабилитационные мероприятия.
Разрыв сухожилия четырехглавой мышцы и собственной связки надколенника происходит вследствие удара либо резкого сгибания голени при напряженных мышцах бедра. Появляется интенсивная боль и нарушение походки, нога пациента подгибается при ходьбе. Больной не может поднять выпрямленную ногу. Гемартроз отсутствует. Пальпация травмированной области болезненна, признаки патологической подвижности отсутствуют, ощупывание костных структур безболезненно.
Травму коленного сустава диагностируют на основании клинических признаков, при необходимости пациента направляют на МРТ. При надрывах проводят иммобилизацию в течение 3-4 нед., затем назначают физиотерапию, массаж, ЛФК и водные процедуры. При разрывах показано хирургическое вмешательство - шов сухожилия или связки. После операции назначают анальгетики, антибиотики и физиотерапию. Обязательно проводят ЛФК для предотвращения развития контрактуры коленного сустава, сохранения тонуса и силы мышц.
Повреждения менисков
Повреждения менисков - еще одна распространенная травма коленного сустава, часто возникающая у спортсменов (фигуристов, хоккеистов, лыжников, легкоатлетов). Нередко выявляется у танцоров, артистов балета и людей, занятых тяжелым физическим трудом. Без предшествующего травматического воздействия иногда образуется при гонартрозе. Тяжесть травмы коленного сустава может сильно различаться, возможны как небольшие надрывы, так и полные разрывы мениска или размозжения. В ряде случаев наблюдается сочетание с повреждением других структур сустава.
В остром периоде симптомы неспецифичны: отмечается боль, припухлость, ограниченность движений. В суставе обнаруживается жидкость. Через 2-3 недели явления острого воспаления стихают, и признаки повреждения мениска становятся более яркими. На уровне суставной щели при пальпации выявляется болезненный валик. Отмечаются повторные блокады сустава, возможен рецидивирующий синовит. Определяется ряд характерных симптомов: симптом Перельмана (боли при спуске по лестнице), симптом Штеймана (боль при вращательных движениях согнутой голенью), симптом Ландау (боль при сидении в позе «по турецки») и т. д.
Рентгенография при этой травме коленного сустава неинформативна и выполняется для исключения других повреждений. Для диагностики используется МРТ и артроскопия коленного сустава, реже - УЗИ коленного сустава. Лечебная тактика определяется видом и объемом повреждения. При небольших надрывах проводят консервативную терапию. При обширных разрывах с повторными блокадами, синовитом и болевым синдромом показано хирургическое вмешательство. Операциями выбора являются ушивание и резекция мениска. Полное удаление мениска осуществляют только в крайних случаях (при размозжении, множественных и/или тяжелых разрывах), поскольку после такой операции увеличивается вероятность развития артроза.
Переломы в области коленного сустава
Перелом надколенника образуется при падении на переднюю поверхность колена. Сопровождается интенсивной болью, припухлостью, гемартрозом и невозможностью удержать поднятую прямую ногу. Опора затруднена или невозможна. При пальпации надколенника может определяться «провал» - диастаз между отломками, образующийся из-за сокращения четырехглавой мышцы. Диагноз подтверждают при помощи рентгенографии коленного сустава. Лечение переломов без смещения консервативное - иммобилизация на 6-8 нед. При переломах со смещением показано оперативное вмешательство, в ходе которого отломки стягивают и соединяют между собой специальной проволокой. Затем назначают физиотерапию, массаж, ЛФК и обезболивающие. Срок восстановления колеблется от двух до трех месяцев.
Переломы мыщелков голени и бедра относятся к наиболее тяжелым травмам коленного сустава. Образуются в результате высокоэнергетического воздействия. Обычно сопровождаются повреждением других структур (связок, менисков). Нередко наблюдаются в составе сочетанной травмы. Проявляются острой болью, значительным отеком, гемартрозом и деформацией колена. Движения невозможны. При пальпации иногда определяется крепитация. Лечение, как правило, консервативное: скелетное вытяжение или гипс. При выраженном смещении проводят остеосинтез отломков винтами, пластиной или болтами-стяжками. Пациентам назначают ЛФК и физиотерапевтические процедуры, в восстановительном периоде проводят реабилитационные мероприятия.
Травмы суставов
Травмы суставов - большая группа повреждений, различающихся по последствиям и степени тяжести. Включает в себя ушибы, повреждения связок, вывихи и внутрисуставные переломы. Причиной может стать бытовая или спортивная травма, ДТП, криминальный инцидент, несчастный случай на производстве, промышленная или природная катастрофа. Самые постоянные симптомы - боль, отек и ограничение движений. При некоторых травмах суставов выявляется деформация, гемартроз и патологическая подвижность. Для уточнения диагноза используют рентгенографию, КТ, МРТ, УЗИ, артроскопию и другие исследования. Лечение может быть как консервативным, так и оперативным.
Травмы суставов - повреждения костных и мягкотканных структур суставов. Составляют около 60% от общего количества травм опорно-двигательного аппарата. Могут диагностироваться у лиц любого возраста и пола. Часто возникают в быту. Нередко встречаются у спортсменов, при этом выявляются закономерности между занятиями тем или иным видом спорта и частотой повреждений определенных суставов. Чаще всего страдают голеностопный и коленный суставы, несколько реже - суставы верхней конечности (плечевой, локтевой, лучезапястный).
Травма сустава может быть изолированной или сочетаться с другими повреждениями: переломами костей конечностей, переломом таза, переломами ребер, переломом позвоночника, ЧМТ, тупой травмой живота, повреждением почки, разрывом мочевого пузыря и т. д. Причиной изолированных травм суставов обычно становится удар, падение или подворачивание ноги. Сочетанные повреждения возникают при падениях с высоты, несчастных случаях на производстве, ДТП, природных и промышленных катастрофах. Лечение травм суставов осуществляют травматологи.
Анатомия
Сустав - прерывистое подвижное соединение между двумя и более костями скелета. Суставы, состоящие из двух костей, называются простыми, из трех и более - сложными. Суставные поверхности разделяются между собой щелью и соединяются при помощи суставной сумки. В определенных местах сумка укреплена плотными и прочными связками, которые дополнительно фиксируют сустав и одновременно являются своеобразными направителями, ограничивающими одни движения и допускающими другие. В суставах возможны следующие движения: разгибание, сгибание, приведение (аддукция), отведение (абдукция), пронация (разворот кнутри), супинация (разворот кнаружи) и вращение.
Суставные поверхности костей покрыты гиалиновым хрящом и располагаются в суставной полости, которая содержит небольшое количество синовиальной жидкости. Гладкие хрящи легко скользят друг относительно друга и, благодаря своей эластичности, смягчают толчки при ходьбе и движениях, играя роль своеобразных амортизаторов. Снаружи сустав покрыт суставной сумкой, которая прикрепляется к костям рядом с краями суставных поверхностей или чуть ниже их. Прочная наружная часть капсулы предохраняет сустав от внешних повреждений, а тонкая и нежная внутренняя оболочка выделяет синовиальную жидкость, которая питает и увлажняет сустав, а также уменьшает трение суставных поверхностей.
Вокруг сустава расположены околосуставные ткани: связки, сухожилия, мышцы, сосуды и нервы. Повреждение этих структур оказывает негативное влияние на сам сустав из-за препятствия движениям, нарушения амплитуды и направления движений, ухудшения питания и т. д. Суставы снабжаются кровью за счет разветвленных артериальных сетей, состоящих из 3-8 артерий. Все элементы сустава, кроме гиалинового хряща, снабжены большим количеством нервных окончаний. При травме эти окончания могут стать источником болевых ощущений.
Классификация травм суставов
Если на коже в области повреждения есть рана, травму сустава называют открытой, если целостность кожных покровов не нарушена - закрытой. В зависимости от характера повреждения различают следующие травмы суставов:
- Ушиб - закрытая травма сустава, при которой отсутствуют серьезные повреждения внутрисуставных структур. В основном страдают поверхностно расположенные мягкие ткани.
- Повреждение связок - нарушение целостности связок. Может быть полным (разрыв связок) или неполным (надрыв и растяжение связок).
- Внутрисуставной перелом - перелом суставного конца кости. Различают перелом с нарушением конгруэнтности суставных поверхностей, перелом с сохранением конгруэнтности суставных поверхностей и оскольчатый внутрисуставной перелом.
- Околосуставной перелом.
- Вывих - расхождение суставных поверхностей, обычно сопровождающееся нарушением целостности капсулы. Может быть полным или неполным (подвывих).
- Переломовывих - сочетание перелома и вывиха.
В коленном суставе, в отличие от других суставов, есть хрящевые прокладки (мениски), поэтому при его повреждении может возникать травма, не включенная в приведенную выше классификацию, - разрыв мениска.
Симптомы и диагностика травм суставов
Наиболее постоянными симптомами являются боль и припухлость в области сустава. Возможны кровоизлияния. Наблюдаются ограничения движений различной степени выраженности. При этом, как правило, чем тяжелее травма сустава, тем больше ограничены движения. Вместе с тем, при некоторых повреждениях (разрывах связок, переломах) может обнаруживаться избыточная (патологическая) подвижность. При переломах со смещением и разрывах связок определяется видимая деформация: контуры сустава нарушаются, дистальный сегмент может отклоняться в сторону.
Особенно выраженная деформация выявляется при вывихах: линия конечности грубо искривляется, естественные костные выступы в области сустава исчезают, иногда становится видимым выпирающий суставной конец дистального и/или проксимального сегмента. Очень часто при травмах в суставе скапливается кровь (гемартроз), в таких случаях сустав увеличивается в объеме, становится шарообразным, его контуры сглаживаются, определяется флюктуация.
Для уточнения диагноза при травмах суставов используют рентгенографию, УЗИ, КТ, МРТ и артроскопию. Рентгенография - самая доступная и информативная методика, позволяющее исключить тяжелую скелетную травму либо подтвердить диагноз перелома или вывиха, а также определить положение суставных концов и костных отломков. В большинстве случаев данных рентгенологического исследования достаточно как для определения общей тактики лечения (репозиция, скелетное вытяжение, оперативное вмешательство), так и для детального планирования лечебных мероприятий (выбор способа репозиции или метода хирургического вмешательства).
При необходимости при травмах сустава с повреждением костей и хрящей дополнительно используют КТ сустава. При травмах мягких тканей рентгенографию назначают только для исключения костной патологии, а для уточнения диагноза в подобных случаях применяют МРТ суставов и УЗИ. При некоторых травмах суставов оптимальным вариантом становится артроскопия - лечебно-диагностическое исследование, в ходе которого врач может провести непосредственный визуальный осмотр внутрисуставных структур, а иногда - сразу устранить возникшие нарушения.
Травмы коленного сустава
Травмы колена очень разнообразны - от ушибов, повреждений менисков и разрывов связок до переломов надколенника и суставных концов большеберцовой и бедренной кости. При ушибах назначают покой, УВЧ и возвышенное положение конечности. При надрывах боковых связок накладывают гипс сроком на 3-4 недели, при полных разрывах выполняют хирургическое вмешательство (сшивание или пластику связки) с последующей иммобилизацией в течение 2-3 недель.
При надрывах крестообразных связок срок иммобилизации составляет 3-5 недель. При полных разрывах назначают операцию, в ходе которой поврежденная связка заменяется лавсановой лентой. В послеоперационном периоде также проводят иммобилизацию в течение 2-3 недель. При переломах мыщелков бедра и большеберцовой кости выполняют репозицию с последующей иммобилизацией, накладывают скелетное вытяжение либо осуществляют остеосинтез шурупом, болтом или гвоздем.
При повреждениях менисков необходимо хирургическое вмешательство. В настоящее время предпочтение отдают экономным операциям, мениски по возможности не удаляют, а резецируют, поскольку такая тактика лечения позволяет уменьшить вероятность развития посттравматического артроза. Операции проводят как через открытый доступ, так и с использованием артроскопического оборудования. При всех видах травм сустава назначают физиотерапевтические процедуры и ЛФК.
Травмы голеностопного сустава
Наиболее распространенными травмами голеностопа являются повреждения связок и переломы лодыжек. Надрывы и разрывы связок лечат консервативно: в зависимости от тяжести травмы накладывают давящую повязку или гипсовую лонгету, назначают обезболивающие и физиолечение. Перелом лодыжек может быть однолодыжечным (повреждена только наружная или только внутренняя лодыжка), двухлодыжечным (повреждены внутренняя и наружная лодыжки) и трехлодыжечным (повреждены обе лодыжки и передний или задний край большеберцовой кости).
Возможны переломы со смещением и без смещения отломков, с подвывихом и без подвывиха. Лечение обычно консервативное. При необходимости выполняют репозицию и накладывают гипс. Срок иммобилизации - по 4 недели на каждую сломанную лодыжку: для однолодыжечного перелома - 4 недели, для двухлодыжечного - 8 недель, для трехлодыжечного - 12 недель. При неустранимом смещении и нестабильных переломах выполняют оперативное вмешательство - остеосинтез винтами, спицами, двухлопастным гвоздем. Пациентам назначают анальгетики, УВЧ и ЛФК.
Травмы плечевого сустава
Самые распространенные травмы сустава - вывихи плеча и переломы хирургической шейки плечевой кости. Вывихи чаще диагностируются у мужчин трудоспособного возраста, переломы хирургической шейки - у пожилых женщин. Вправление свежих вывихов осуществляют под местной анестезией, несвежих - под наркозом. Затем проводят иммобилизацию в течение 3 недель, назначают УВЧ и ЛФК. При слабости связочного аппарата и преждевременном начале движений возможно формирование привычного вывиха плеча. В таких случаях показано оперативное лечение.
Переломы хирургической шейки обычно являются внесуставными, иногда трещины, отходящие от основной линии излома, распространяются под капсулу сустава. Повреждения шейки могут быть вколоченными, абдукционными (отводящими) и аддукционными (приводящими). На начальном этапе осуществляют репозицию и иммобилизацию. При абдукционных и вколоченных повреждениях в подмышечную область укладывают валик, при аддукционных применяют треугольную шину. И при вывихах, и при переломах шейки назначают обезболивающие и физиотерапевтические процедуры, используют практически аналогичный комплекс ЛФК.
Травмы локтевого сустава
Локтевой сустав считается одним из самых сложных и «капризных» в лечении. В раннем периоде при тяжелых травмах сустава могут возникать неврологические и сосудистые нарушения, в отдаленном периоде нередко формируются контрактуры, возможно развитие посттравматического артроза. Наиболее легкой травмой сустава считаются ушибы. Лечение ушибов консервативное: покой, анальгетики, возвышенное положение конечности. Локтевой сустав плохо переносит интенсивные тепловые процедуры, поэтому физиолечение при ушибах обычно не назначают.
Перелом локтевого отростка относится к категории прогностически благоприятных повреждений. Эта травма сустава практически всегда сопровождается выраженным смещением отломка и требует оперативного лечения. Показан остеосинтез локтевого отростка пластиной, винтами или спицами, результат лечения обычно хороший - движения восстанавливаются в полном объеме, ограничения функции не возникает. Наиболее тяжелыми повреждениями являются внутрисуставные переломы дистальных отделов плеча и проксимальных отделов предплечья, в том числе оскольчатые переломы, переломы со смещением и переломовывихи.
При внутрисуставных переломах без смещения накладывают гипс, при сложных У- или Т-образных переломах осуществляют открытую репозицию и остеосинтез винтами, шурупами или спицами. После операции проводят иммобилизацию, применяют антибиотики и анальгетики. В восстановительном периоде назначают ЛФК, массаж и бережные физиотерапевтические процедуры: ультразвук или интерферентные токи. Реабилитационный период составляет от 1-2 месяцев до полугода и более в зависимости от тяжести травмы сустава.
Повреждение менисков коленного сустава ( Разрыв менисков коленного сустава )
Повреждения менисков - нарушение целостности хрящевой прокладки, расположенной в полости коленного сустава. В остром периоде пациента беспокоит боль в колене и ограничение движений, отмечается блокировка сустава, отечность, возможно появление жидкости в суставе или развитие гемартроза. В последующем иногда наблюдаются повторные блокады, признаки воспаления, рецидивирующий синовит. Диагноз устанавливает травматолог на основании данных осмотра, анамнеза, в некоторых случаях - МРТ коленного сустава. Лечение включает устранение блокады, обеспечение полного покоя, по показаниям - пункцию сустава. При невозможности устранения блокады, повторных блокадах, сохранении болевого синдрома требуется операция.

Повреждения менисков занимают первое место по распространенности среди всех травм коленного сустава. Чаще всего повреждения менисков являются следствием спортивной травмы. Внутренний мениск повреждается в 4-7 раз чаще наружного.
Причины
Обычно причиной разрыва менисков становится ротация (вращение) полусогнутой или согнутой голени в момент нагрузки на ногу (во время бега на коньках или лыжах, игры в хоккей или футбол). Повреждение внутреннего мениска происходит при вращении голени кнаружи, повреждение наружного - при вращении голени кнутри. Реже повреждения менисков возникают в результате падения на выпрямленные ноги (прыжки в длину и высоту, соскок со снаряда) или прямого удара в область коленного сустава (удары о край ступеньки, удары движущимся предметом).
Вероятность разрыва менисков увеличивается при дегенерации в результате повторных травм, хронических интоксикаций, подагры или ревматизма. Повреждения менисков могут сопровождаться травмами других элементов коленного сустава (связок, хряща, жирового тела или капсулы).
Патанатомия
Менисками называются хрящевые прокладки, расположенные внутри коленного сустава. Два мениска: латеральный (наружный) и медиальный (внутренний) находятся между суставными поверхностями большеберцовой и бедренной кости. Основные функции менисков - амортизация при беге и ходьбе. Кроме того, мениски выступают в роли стабилизаторов коленного сустава. Мениски эластичны и могут изменять свою форму во время движений в коленном суставе. Подвижность менисков неодинакова. Внутренний мениск связан с медиальной боковой связкой и менее подвижен, чем наружный, поэтому его повреждение возникает чаще.
По краям мениски срастаются с капсулой сустава и кровоснабжаются за счет сосудов капсулы. Внутренние части менисков не имеют собственных артерий и получают питание из внутрисуставной жидкости. Эта особенность питания обуславливает хорошее сращение менисков при краевых повреждениях и полное отсутствие сращения при повреждении внутренних частей.
В травматологии и ортопедии выделяют следующие разновидности разрывов менисков:
- отрыв мениска в месте прикрепления (возможен отрыв переднего и заднего рога и отрыв тела мениска в зоне, расположенной рядом с капсулой сустава);
- разрывы внутренней (расположенной вдали от капсулы сустава) части тела, переднего и заднего рогов менисков;
- сочетание повреждений внутренней и перикапсулярной (расположенной рядом с капсулой сустава) зоны менисков;
- менископатия (изменения менисков в результате дегенерации или хронической травмы);
- кистозное перерождение мениска (обычно страдает наружный мениск).
Различают неполные, полные, поперечные, продольные («ручка лейки»), раздробленные и лоскутообразные разрывы менисков. Возможны повреждения менисков со смещением и без смещения оторванной части. Чаще всего наблюдаются продольные разрывы менисков по типу «ручки лейки». Реже встречаются изолированные повреждения заднего (25-30%) и переднего (9%) рогов. В результате повторных блокировок сустава при разрывах мениска возникают повреждения хряща внутреннего мыщелка бедренной кости (хондромаляция) и передней крестообразной связки.
Симптомы повреждения менисков
Выделяют острый и хронический периоды травмы. Острый период начинается непосредственно после разрыва мениска. Пациент жалуется на выраженные боли в области колена. Движения в суставе резко ограничены. Голень фиксирована в положении сгибания. При попытке движений появляется чувство заклинивания сустава - блокировка (блокада, блок) сустава. Возможно повреждение мениска, не сопровождающееся блокировкой коленного сустава. В этом случае боль вначале носит разлитой характер, а, после появления отека и гемартроза (крови) или выпота (жидкости) в суставе становится строго локализованной по линии суставной щели.
Даже если повреждение мениска не диагностировано, со временем боль, отек и выпот в суставе исчезают, однако, в последующем вновь появляются после незначительной травмы или неловкого движения. Если симптомы повреждения менисков появляются повторно, говорят о хроническом периоде заболевания, который характеризуется болями, уменьшением объема движений и воспалительными явлениями.
При отсутствии блокировки выявление разрыва мениска в остром периоде представляет значительные затруднения. Отсутствие характерных симптомов приводит к тому, что пациентам часто выставляют диагноз растяжения связок или ушиба коленного сустава. Диагностика наиболее информативна в подостром периоде (2-3 неделя с момента травмы), когда неспецифические симптомы травмы становятся менее выраженными. На этом этапе врач-травматолог может установить диагноз разрыва мениска на основании локальной боли и инфильрации в области суставной щели, специальных болевых тестов (медиолатеральный тест, симптомы компрессии, симптомы разгибания (Ланды, Байкова, Роше) и ротационные симптомы) и данных МРТ коленного сустава.
Лечение повреждения менисков
В остром периоде при блокировке сустава под местной анестезией выполняют устранение блокады, при наличии жидкости (гемартроза или выпота в суставе) проводят пункцию сустава. Затем на полусогнутый коленный сустав накладывают гипсовую логнету сроком на 3 недели. В последующем пациенту назначают ЛФК и физиолечение.
Операция показана при невозможности устранить блокаду в остром периоде, повторных блокадах, болях и ограничении движений в суставе в хроническом периоде. В настоящее время при выборе метода хирургического лечения предпочтение отдается артроскопическим вмешательствам, которые позволяют уменьшить уровень травматизации сустава и снизить вероятность развития осложнений. Мениск, по возможности, стараются сохранить, поскольку после его удаления ускоряется изнашивание суставных поверхностей, приводящее к быстрому развитию остеоартроза.
1. Повреждение менисков коленного сустава: клинические рекомендации/ Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР) - 2013
2. О хирургическом лечении пациентов с повреждением менисков при травме коленного сустава: от удаления до трансплантации (обзор литературы)/ Клюквин И.Ю., Филиппов О.П., Сластинин В.В.// Трансплантология - 2013 - №3
3. Диагностика и лечение повреждений менисков при травме коленного сустава: автореферат диссертации/ Филиппов, О.П. - 2014
Бурсит коленного сустава - симптомы и лечение
Что такое бурсит коленного сустава? Причины возникновения, диагностику и методы лечения разберем в статье доктора Башкуровой Ирины Станиславовны, врача УЗИ со стажем в 12 лет.
Над статьей доктора Башкуровой Ирины Станиславовны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Бурсит коленного сустава — это воспаление синовиальной (суставной) сумки колена, которое проявляется болями в суставе и ограничивает его подвижность, в некоторых случаях вызывает припухлость и покраснение. Протекает в острой или хронической форме.
Краткое содержание статьи — в видео:
Синовиальная сумка (или бурса) — это небольшая полость с жидкостью. Бурсы расположены в местах наибольшего трения различных тканей: сухожилий, мышц и костных выступов. Благодаря нормальному функционированию суставных сумок, трение при движении уменьшается. Стенка бурс двухслойная: наружный слой состоит из плотной соединительной ткани; внутренний называется синовиальной оболочкой, в норме он вырабатывает небольшое количество жидкости. При нарушении работы синовиальных сумок движения сустава невозможны.
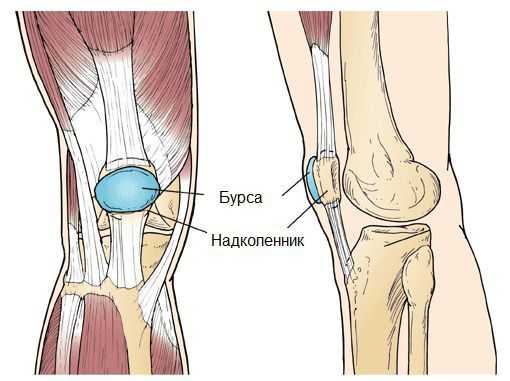
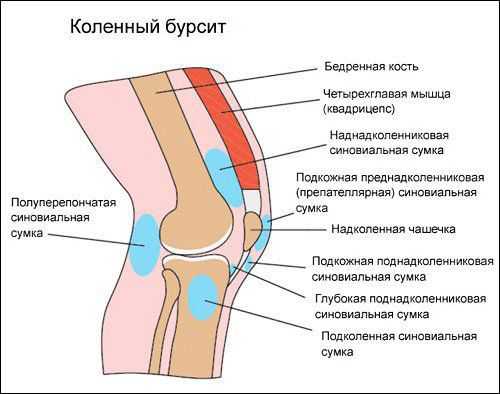
Коленный сустав — один из наиболее сложных суставов в теле человека. Он имеет в своём составе большое количество синовиальных сумок:
- наднадколенниковая (супрапателлярная);
- преднадколенниковая (препателлярная);
- поднадколенниковые поверхностная и глубокая (инфрапателярные);
- сумка гусиной лапки (анзериновая);
- сумка медиальной (внутренней) боковой связки;
- сумка латеральной (наружной) боковой связки;
- сумка илиотибиального тракта;
- сумка сухожилия полуперепончатой мышцы (полуперепончатая);
- сумка медиальной (внутренней) головки икроножной мышцы — икроножная сумка;
- сумка подколенной мышцы — подколенная.
Бурсит может возникнуть в любой из этих видов сумок [10] .
Причины возникновения бурсита коленного сустава могут быть различными [5] :
- травмы единократные или хроническое микротравмирование при постоянных перегрузках часто вызывают бурсит у спортсменов или у людей, занятых физическим трудом. К однократным травмам можно отнести падение на колено, удары в область коленного сустава, частичные или полные разрывы связочного аппарата и сухожилий коленного сустава. Хроническая перегрузка возможна также при избыточной массе тела и длительном ношении тяжестей.
- микрокристаллические артропатии — ещё одна причина бурсита. Это заболевания суставов, при которых в них откладываются микрокристаллы солей различного состава. К таким болезням относится подагрическая артропатия (отложение в суставах солей мочевой кислоты) и пирофосфатная артропатия (образование в суставах пирофосфата кальция).
- воспалительный артрит различных видов, например ревматоидный артрит (аутоиммунное системное заболевание, вызывающее воспаление в суставах, в том числе в суставной сумке), псориатический артрит, подагрический артрит.
- бактериальная инфекция, вызванная гноеродными микроорганизмами (например Staphylococcus aureus), является ещё одной причиной возникновения бурсита.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы бурсита коленного сустава
У бурсита есть общие симптомы, которые будут проявляться при воспалении любой синовиальной сумки, и есть симптомы, характерные только для воспаления сумки определённой локализации.
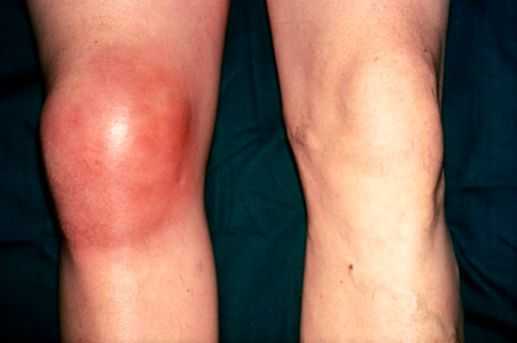
К общим проявлениям для бурсита любой локализации относятся [1] [5] :
- болевой синдром;
- отёк (припухлость) в области сумки или всего сустава;
- покраснение в области сумки;
- повышение температуры в области воспаления, в некоторых случаях — общее повышение температуры тела;
- ограничение движений в суставе разной степени выраженности, начиная от незначительного ограничения сгибания и разгибания и заканчивая полной невозможностью совершить движения, невозможностью встать на больную ногу;
- симптомы интоксикации (слабость, головные боли, тошнота) появляются при присоединении инфекции и нагноении воспалённой сумки.
Симптомы бурсита коленного сустава могут различаться в зависимости от того, какая именно сумка воспалена.
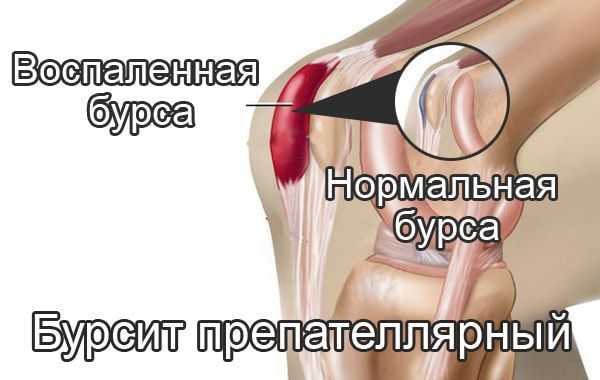
Препателлярный бурсит - боль и отёк развиваются в области преднадколенниковой сумки, то есть перед коленной чашечкой.
Инфрапателлярный бурсит — боль и отёк развиваются в проекции поднадколенниковых сумок, приблизительно на уровне бугристости большеберцовой кости и несколько выше. На начальных стадиях процесса ограничения движений в суставе нет, но по мере прогрессирования воспаления усиливается боль и отёчность, появляются ограничения в сгибании и разгибании, отёк, гиперемия, гипертермия, симптомы интоксикации.
Анзериновый бурсит (бурсит "гусиной лапки") — гусиной лапкой называется соединение сухожилий трёх мышц (полусухожильной, тонкой и портняжной) в месте их прекрепления к большеберцовой кости. Все местные проявления (отёк, боль, покраснение, локальное повышение кожной температуры) локализуются в проекции анзериновой сумки.
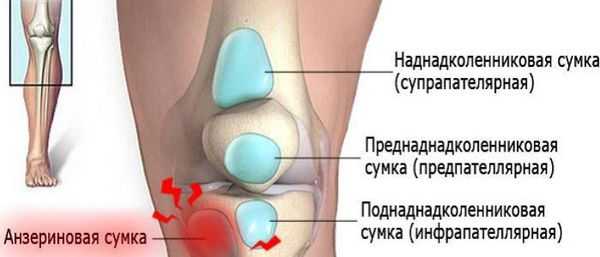
Бурсит полуперепончатой мышцы — это воспаление сумки, расположенной в зоне прикрепления сухожилия полуперепончатой мышцы к задне-медиальной поверхности большеберцовой кости. То есть вся местная симптоматика будет локализоваться в подколенной области с внутренней стороны. Если бурсит переходит в хроническую форму, то формируется киста Бейкера (грыжа в области колена).
Патогенез бурсита коленного сустава
В основе механизма развития бурсита лежит реакция синовиальной оболочки [1] . Синовиальная оболочка в норме как продуцирует жидкость, так и абсорбирует её. При нарушении баланса продукции и абсорбции происходит накопление избыточной жидкости в полости сумки [5] [8] . К нарушению этого баланса могут привести:
- травмы в области синовиальной сумки с повреждениями синовиальной оболочки;
- аутоиммунные процессы — организм начинает воспринимать свои ткани как чужеродные, что приводит к воспалению;
- инфекционные агенты — бактерии и вирусы, которые вызывают воспаление синовиальной оболочки. Инфекционные агенты могут проникать в сумку несколькими путями: извне через повреждённые мягкие ткани или изнутри с током крови (гематогенный путь) и лимфы (лимфогенный путь).
На первых этапах развития бурсита избыточная жидкость (серозный экссудат) прозрачная и однородная. При отсутствии своевременного лечения жидкость в полости синовиальной сумки накапливается, к этому процессу может присоединиться бактериальная инфекция. Основной признак наличия инфекции — нагноение (серозный экссудат становится гнойным). Местно это проявляется нарастанием отёка и болевого синдрома, появляется покраснение кожи, повышается её температура. При прогрессировании гнойного процесса начинают появляться симптомы интоксикации — лихорадка, слабость, недомогание.
В основе патогенеза бурситов при микрокристаллических артропатиях (пирофосфатной, подагрической) лежит отложение солей в виде депозитов в стенке бурсы, что приводит к микротравмам синовиальной оболочки, которая реагирует на повреждение продукцией избыточного количества жидкости и развитием воспаления.
Классификация и стадии развития бурсита коленного сустава
Бурситы, в частности и воспаление синовиальных сумок коленного сустава, классифицируются по ряду признаков [1] [2] [5] [7] :
По клиническому течению: острый, подострый, хронический, рецидивирующий.
По причине возникновения:
- асептический, в том числе и травматический бурсит. Причиной могут быть самые разные факторы, аутоиммунные, дисметаболические, например подагра и другие кристаллические артропатии;
- инфекционный, или септический, бурсит. В зависимости от возбудителя, вызвавшего воспаление, септические бурситы подразделяются на неспецифические (вызваны стафиллококком, стрептококком и другими бактериями) и специфические (туберкулёзные, гонококковые, бруцеллёзные, сифилитические).
По характеру воспаления выделяют серозный бурсит, серозно-фибринозный, гнойный и гнойно-геморрагический.
По расположению воспалённой сумки:
- поверхностный — синовиальная сумка расположена поверхностно, под кожей. К ним относится препателлярный или преднадколенниковый бурсит, поверхностный инфрапателлярный бурсит;
- глубокий (подсухожильный, подмышечный) — синовиальная сумка расположена под достаточно большим слоем мягких тканей. И иногда воспаление такой сумки имитирует патологию сустава, около которого она расположена.
Осложнения бурсита коленного сустава
Осложнения воспалительного процесса синовиальной сумки развиваются при следующих факторах:
- несвоевременное лечение;
- незавершённое лечение или недостаточный объём лечебных мероприятий;
- изменения в иммунной системе (снижение иммунитета, в том числе иммунодефицит различной этиологии, или чрезмерная напряжённость иммунной системы);
- сопутствующая онкологическая патология, химиотерапия или ближайший после химиотерапии период;
- тяжёлые поражения внутренних органов (почек, печени), в том числе и алкогольное поражение; , подагра, ревматоидный артрит, патология щитовидной и паращитовидных желёз.
В случае присоединения бактериальной инфекции и нагноения синовиальной сумки возможно распространение гнойного процесса как на окружающие ткани, так и на сустав. В первом случае формируются абсцессы и флегмоны, во втором развивается гнойный артрит.
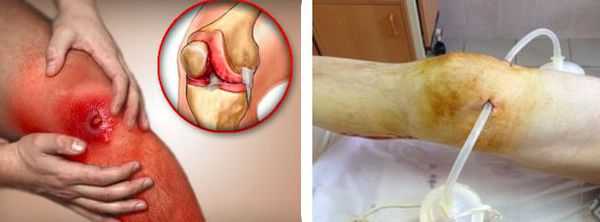
Любой гнойный процесс, особенно распространённый, может привести к развитию интоксикации и сепсиса. Сепсис — это крайне тяжёлое состояние с высокой летальностью, которое лечится только в условиях хирургического стационара или в реанимации.
В итоге после перенесённой флегмоны или гнойного артрита возможно ограничение объёма движений в суставе вплоть до полного отсутствия движений.
Ещё один возможный вариант развития событий — это распространение гнойного процесса на кость. В этом случае происходит разрушение костной ткани и развивается остеомиелит. Это состояние в итоге может приводить не только к ограничению движений в суставе, но и к нарушению опорной функции конечности. Пациент не сможет передвигаться без помощи опорных приспособлений, в зависимости от объёма поражения это могут быть трость, костыли, ходунки или коляски.
Диагностика бурсита коленного сустава
Алгоритм диагностики бурситов коленного сустава достаточно чёткий:
- Сбор жалоб и анамнеза.
- Осмотр зоны поражения и противоположного сустава.
- Пальпация (ощупывание), в ходе которой определяются зона наибольшей болезненности, температура кожи в зоне поражения на предмет локальной гипертермии, наличие/отсутствие объёмных образований.
- Тесты для определения объёма движений и выявления наиболее болезненных движений.
- Инструментальная диагностика [8] .
В инструментальную диагностику входит:
УЗИ — позволяет оценить структуру околосуставных тканей (сухожилий, связок, мышц) и менисков, наличие или отсутствие избыточной жидкости в полости сустава и околосуставных сумках, определить характер жидкости и её приблизительный объём. Ультразвуковое исследование позволяет с точностью до 100 % определить локализацию, степень выраженности и распространённость бурсита в том числе [4] [9] .
МРТ — метод визуализации, позволяющий получить целостную картину сустава, детально оценить состояние околосуставных и внутрисуставных структур. Информативный метод, но отличается относительно высокой стоимостью.
Рентгенография или КТ — проводится для оценки состояния костной ткани. Позволяет определить наличие или отсутствие очагов разрушения (деструкции) кости, дегенеративно-дистрофических изменений.
Диагностическая пункция — из суставной сумки извлекается экссудат (воспалительная жидкость), определяется характер и объём жидкости. В дальнейшем он отправляется на лабораторный анализ.
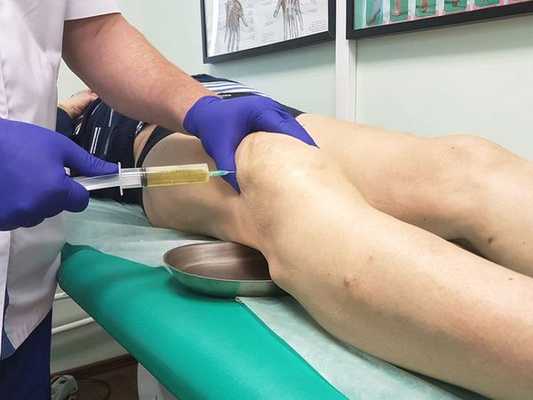
Лабораторная диагностика включает в себя следующие анализы:
- анализ крови на ВИЧ, сифилис, вирусные гепатиты В и С;
- биохимический анализ крови: обязательно определение уровня глюкозы (сахара) в крови, по показаниям проверяется печёночный профиль (АлАТ, АсАТ, билирубин с фракциями, щелочная фосфатаза, ГГТ), мочевина, креатинин;
- при подозрении на аутоиммунную природу заболевания проводятся анализы крови на С-реактивный белок, ревматоидный фактор, АЦЦП;
- иммунологическое обследование (в тяжёлых случаях);
- микроскопический, бактериологический, серологический анализ жидкости, полученной из сустава при пункции [1][2][7] .
Лечение бурсита коленного сустава
Методы лечения бурсита делятся на консервативные (медикаментозное, физиотерапевтическое лечение) и хирургические.
Лечение бурсита коленного сустава начинается с обеспечения покоя поражённому суставу: фиксация ортезом или повязкой, устранение нагрузки и полной опоры на ногу.
Далее назначается медикаментозное лечение. Если бурсит неспецифической и неаутоиммунной природы, то врач назначает нестероидные противовоспалительные средства (НПВС) в таблетках или инъекциях, например ибупрофен, мовалис, кеторолак, кетопрофен, препараты группы коксибов.
При наличии у пациента противопоказаний к приёму НПВС назначаются анальгин или парацетамол. При сильно выраженном болевом синдроме и отсутствии эффекта от анальгина и парацетамола назначают трамадол. По показаниям возможно назначение нестероидных противовоспалительных мазей на зону поражения. Если у пациента постоянно повторяющийся бурсит, то возможно местное инъекционное введение глюкокортикостероидных препаратов, например дипроспана.
Назначенное лечение проводится 5-7 дней. При наличии хорошего эффекта в виде уменьшения воспалительной симптоматики к лечению добавляют физиотерапию. Если эффекта от лечения нет или он недостаточный, то препараты заменяют на другие той же группы (НПВС). При присоединении инфекции назначают антибиотики.
При большом количестве жидкости в полости сумки в асептических условиях выполняется пункция — как для удаления экссудата, так и с целью введения противовоспалительного лекарственного средства. При наличии гнойного воспаления выполняется пункция с последующим дренированием полости сумки для обеспечения постоянного оттока отделяемого.
При развитии гнойного процесса, формировании абсцесса или флегмоны назначается хирургическое лечение (бурсэктомию) — гнойник вскрывается под местной или общей анестезией. При отсутствии эффекта прибегают к иссечению поражённой бурсы [6] .
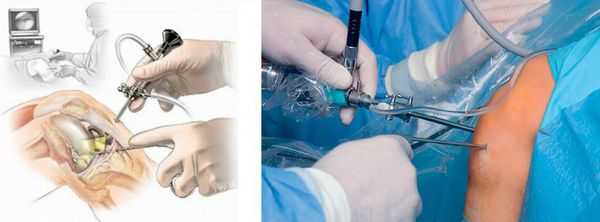
При ревматоидной и подагрической природе заболевания проводится лечение основного заболевания и его местных проявлений. Лечение в этом случает назначает врач-ревматолог.
Разница в лечении хронического и острого бурсита заключается в том, что при хроническом бурсите покой и иммобилизация менее целесообразны, но важное значение имеют физиотерапевтические упражнения, направленные на увеличение мобильности сустава.
Прогноз. Профилактика
Прогноз при своевременном адекватном лечении бурсита благоприятный, в большинстве случаев воспалительный процесс сходит на нет. Но при наличии ряда факторов, которые были освещены в разделе "осложнения", возможна хронизация процесса и ограничение объёма движений в суставе вплоть до контрактуры ( состояние, при котором нога не может быть полностью согнута или разогнута) . В более сложных случаях это может привести к нарушению опорной функции конечности [1] .
Профилактика бурсита направлена на устранение возможных причин возникновения заболевания [1] [5] [7] :
Читайте также:
- Иннервация лица. Нервы лица
- Вестибулярные проводящие пути. Головокружение при поражении вестибулярных проводящих путей
- Синдром Ашерсона
- Иммунная терапия. Иммуномодулирующая терапия. Иммуностимулирующая терапия. Типы иммуностимулирующей терапии. Применение иммуномодуляторов
- Пороговое раздражение эмоциогенных зон. Степень эмоционального напряжения
