Укладка при рентгенограмме запястья в аксиальной ЗП проекции с ульнарной девиацией (проекция ладьевидной кости)
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Укладки больного для выполнения снимков. Предложен ряд укладок как для рентгенографии запястья в целом, так и для изучения отдельных костей. К типичным укладкам относят рентгенографию запястья в прямой, боковой проекции, косой ульнарной и косой радиальной проекциях; к специальным — укладки для рентгенографии ладьевидной, трехгранной, гороховидной кости и канала запястья. При съемке можно использовать либо кассеты размером 13Х 18 см для каждого снимка, либо кассеты большего размера (18X24 или 24X30 см), перекрывая поочередно неэкспонируемые участки листами просвинцованной резины.
Снимок запястья в прямой проекции может быть выполнен как при ладонном, так и при тыльном прилежании кисти к кассете. Больной сидит боком к столу. Рука согнута в локтевом суставе, лежит на столе.
Кисть в положении пронации или супинации укладывают на горизонтально расположенную кассету.
Пучок рентгеновского излучения направляют перпендикулярно к кассете на середину запястья (рис. 349).
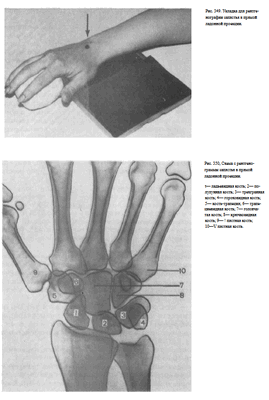
На рентгенограмме хорошо дифференцируются все кости запястья, за исключением гороховидной, которая проекционно наслаивается на трехгранную кость. В проксимальном ряду запястья определяются ладьевидная, полулунная и трехгранная кости, в дистальном ряду — кость-трапеция, трапециевидная, головчатая и крючковатая кости. Между этими двумя рядами костей выявляется щель межзапястного сустава. Между дистальным рядом костей запястья и основаниями пястных костей прослеживаются запястно-пястные суставы (рис. 350).
Снимок запястья в боковой проекции — выполняется при том же положении больного и кассеты. Кисть укладывают на кассету медиальным (ульнарным) краем строго боком. I палец отводят вперед.
Пучок рентгеновского излучения центрируют на ладьевидную кость (рис.351).
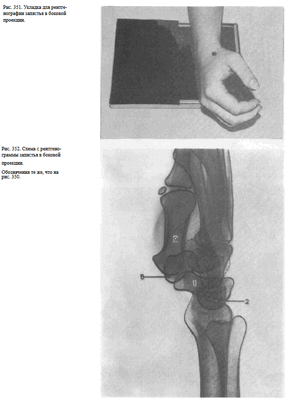
На рентгенограмме запястья в боковой проекции кости запястья проекционно наслаиваются друг на друга. Однако можно проследить контуры костей, зная их анатомическое расположение (рис. 352).
Снимок запястья в косой тыльной ( ульнарной ) проекции . Исследуемая конечность прилежит к кассете ульнарным краем.
Пучок рентгеновского излучения направляют на локтевое возвышение запястья (рис. 353).
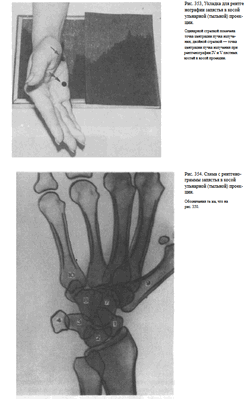
На рентгенограмме наиболее четко выявляются гороховидная, трехгранная кость и крючок крючковатой кости, а также основание и тело I пястной кости. При необходимости получить неискаженное изображение V пястной кости применяют именно эту укладку, но пучок рентгеновского
излучения центрируют дистальнее на проекцию тела V пястной кости (рис. 354).
Снимок в косой лодоной( ульнарной ) проекции. Кисть прилежит к кассете ульнарным краем, отклонена кпереди; ладонная ее поверхность образует с поверхностью кассеты угол в 45°.
Пучок рентгеновского излучения направлен на проекцию межзапястного сустава (рис. 355).
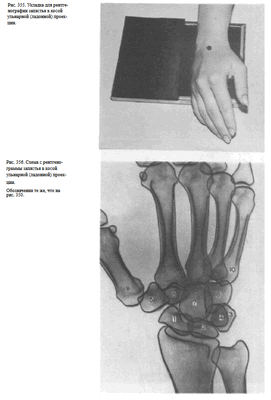
На рентгенограмме хорошо прослеживаются кость-трапеция, ладьевидная и трапециевидная кости (рис. 356).
Специальные укладки для выявления отдельных костей запястья.
Для выявления ладьевидной кости применяют два варианта укладок:
1) кисть лежит ладонью на кассете, отведена в локтевую сторону Пальцы выпрямлены или согнуты. Пучок рентгеновского излучения направлен на проекцию ладьевидной кости (рис. 357, 358); 2) кисть примыкает ульнарным краем к кассете, находится в положении максимального тыльного сгибания.
Пальцы согнуты в кулак. Пучок рентгеновского излучения направлен на проекцию ладьевидной кости (рис. 359, 360).
Для выявления гороховидной кости. Кисть прилежит к кассете ульнарным краем, отклонена кзади так, что тыльная ее поверхность образует с плоскостью кассеты угол в 60°. Пучок рентгеновского излучения центрируют на проекцию гороховидной кости (рис.361, 362).
Для выявления трехгранной кости. Кисть прилежит к кассете ульнарным краем, наклонена вперед так, что ладонная ее поверхность образует с плоскостью кассеты угол в 60° и согнута в лучезапястном суставе под углом 45°. Пучок рентгеновского излучения направляют на проекцию трехгранной кости (рис. 363, 364).
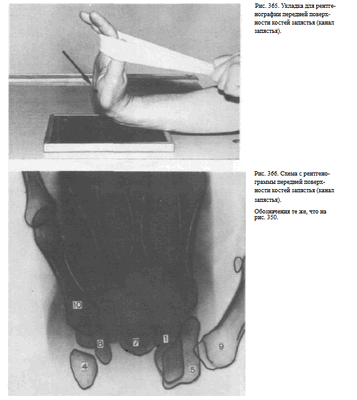
Снимок передней поверхности костей запястья (канала запястья) осуществляют следующим образом: предплечье передней поверхностью прилежит к поверхности стола. Область лучезапястного сустава соответствует средней линии кассеты. Кисть максимально отогнута кзади так, что плоскость ладони находится под углом 90° к плоскости кассеты. Пучок рентгеновского излучения направляют под углом 45° к плоскости ладони, центрируя на проекцию межзапястного сустава (рис. 365, 366).
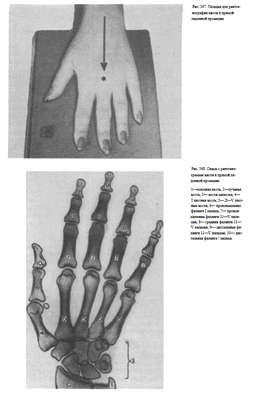
СНИМКИ КИСТИ В ПРЯМОЙ ЛАДОННОЙ ПРОЕКЦИИ
Назначение снимка — изучение скелета кисти в целом, включая запястье, пястье и фаланги.
Укладка больного для выполнения снимка. Больной сидит боком к краю стола. Рука отведена, согнута в локтевом суставе; кисть находится в положении пронации. Пальцы выпрямлены и сомкнуты.
Кассета размером 18Х 24 см расположена в плоскости стола. Ладонь плотно прилежит к кассете.
Средней поперечной линии кассеты соответствует проекция головок пястных костей.
Пучок рентгеновского излучения направлен отвесно на головку III пястной кости (рис. 367).
Информативность снимка. На снимке выявляются дистальные метаэпифизы костей предплечья, рентгеновская суставная щель лучезапястного сустава, запястье, пястные кости и фаланги. Хорошо видны рентгеновские суставные щели мелких суставов кисти.
При правильно подобранных физико-технических параметрах съемки четко видна губчатая структура костей запястья, концов пястных костей и фаланг. В телах коротких трубчатых костей определяются мозговые полости и корковое вещество (рис. 368).
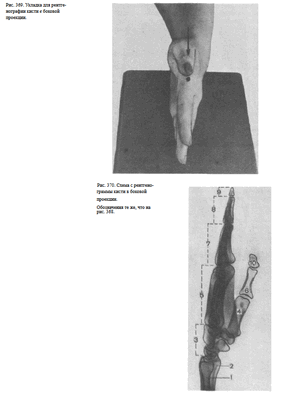
СНИМОК КИСТИ В БОКОВОЙ ПРОЕКЦИИ
Назначение снимка. Снимок кисти в боковой проекции сравнительно мало информативен, так как II—V пястные кости и фаланги II—V пальцев проекционно наслаиваются друг на друга; изолированно видны лишь I пястная кость и фаланги I пальца. Поэтому в практической работе боковой снимок кисти часто заменяют снимком кисти в косой проекции.
Укладка больного для выполнения снимка. Кисть прилежит к кассете ульнарным краем. Пальцы выпрямлены и сомкнуты.
Плоскость ладони перпендикулярна плоскости кассеты. Пучок рентгеновского излучения направлен в проекции головок пястных костей в центр кассеты (рис. 369).
Информативность снимка. Снимок используют в травматологии как дополнительный снимок для определения смещения отломков пястных костей (рис. 370).
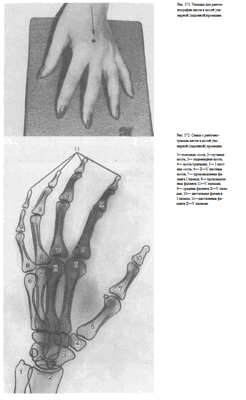
СНИМОК КИСТИ В КОСОЙ УЛЬНАРНОЙ ПРОЕКЦИИ
Назначение снимка. Снимок кисти в косой проекции значительно более информативен, чем снимок кисти в боковой проекции, и именно его чаще всего вместе со снимком в прямой проекции выполняют при исследовании кисти.
Укладка больного для выполнения снимка. Кисть прилежит к кассете ульнарным краем и отклонена вперед таким образом, что плоскость ладони образует с плоскостью стола угол в 45°. Пальцы слегка согнуты и веерообразно раздвинуты, концы пальцев прилежат к кассете. Пучок рентгеновского излучения направляют на проекцию головки 111 пястной кости (рис.371).
Информативность снимка. На снимке видны дистальные метаэпифизы костей предплечья, рентгеновская суставная щель лучезапястного сустава.
Из костей запястья лучше всего прослеживаются кость-трапеция, трапециевидная и ладьевидная кости. Пястные кости и фаланги отображены изолированно, доступны анализу их тыльная и ладонная поверхности. На снимке хорошо видны структура костей, рентгеновские суставные щели мелких суставов кисти (рис. 372).
СНИМКИ ПАЛЬЦЕВ КИСТИ
Назначение снимков. Снимки пальцев выполняют при травме и при воспалительных заболеваниях (костный панариций, артриты и др-).
Укладки при выполнении снимков. Снимки пальцев производят в прямой и боковой проекциях.
Укладки при рентгенографии I пальца и II —V пальцев имеют ряд отличий.
Снимок I пальцакисти в прямой тыльной проекции.
I палец прилежит к кассете тыльной поверхностью. Кисть и предплечье максимально ротированы кнутри. Для фиксации кисти в заданном положении больной удерживает ее здоровой рукой.
Используют кассету размером 13X1 8 см, перекрывая ее поперек листом просвинцованной резины.
Пучок рентгеновского излучения направляют отвесно на проекцию пястно-фалангового сустава (рис. 373).
На рентгенограмме видны фаланги и частично I пястная кость, их медиальные и латеральные поверхности, рентгеновские суставные щели пястно-фалангового и межфалангового суставов, бугристость дистальной фаланги (рис. 374).
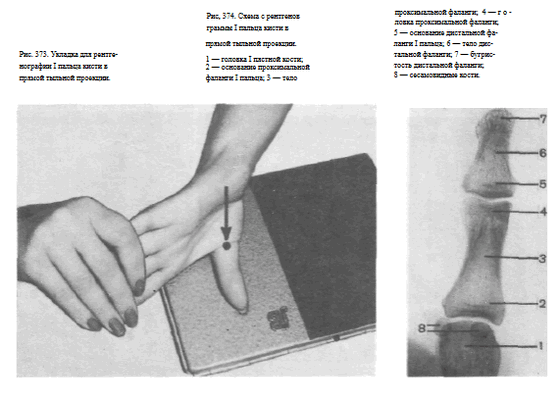
Снимок I пальца в боковой проекции. I палец прилежит к кассете лучвым (наружным) краем.
Остальные пальцы слегка согнуты, опираются концами на перекрытую листом просвинцованно резины уже проэкспонированную половину кассеты.
Пучок рентгеновского излучения направлен на проекцию пястно-фалангового сустава (рис. 375).
На рентгенограмме выявляются тыльная и ладонная поверхности фаланг и частично I пястной кости.
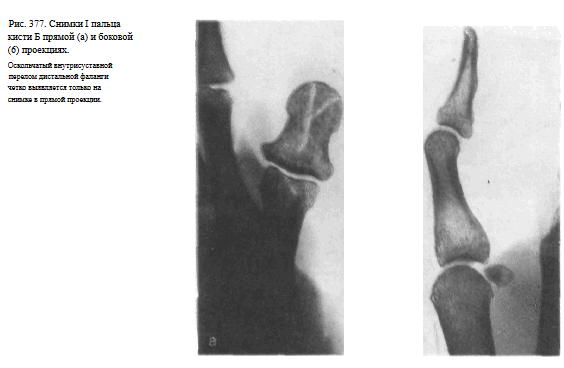
Видны наслаивающиеся друг на друга сесамовидные кости рядом с головкой I пястной кости (рис. 376). Снимки необходимо выполнять в двух взаимно перпендикулярных проекциях (рис. 377, а, б).
Снимки 11—V пальцев в прямой ладонной проекции .
Исследуемый палец укладывают ладонной поверхностью на неперекрытую половину кассеты размером 13X18 см. Пучок рентгеновского излучения направляют на проекцию проксимального межфалангового сустава (рис. 378).
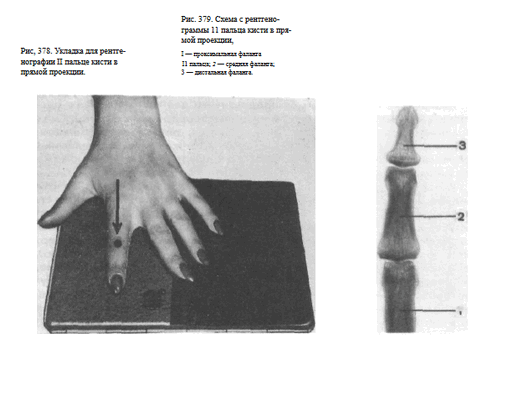
На рентгенограмме видны фаланги и может быть частично видна I пястная кость, их медиальные и латеральные края, щели межфаланговых суставов (рис. 379).
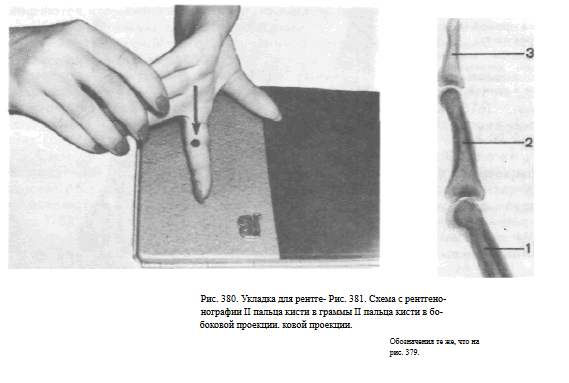
Снимки 11—V пальцев в боковой проекции. Исследуемый палец укладывают на свободную половину кассеты размером 13X18 см ульнарным или радиальным краем (как удобнее для данного пальца).
Остальные пальцы отгибают, для фиксации удерживают противоположной кистью.
Пучок рентгеновского излучения направляют отвесно на проекцию проксимального межфалангового сустава (рис. 380).
На рентгенограмме видны фаланги пальцев, их тыльная и ладонная поверхности, бугристость дистальной фаланги, рентгеновские суставные щели межфаланговых суставов (рис.381).
Теги: кисть
234567 Описание для анонса:
234567 Начало активности (дата): 25.12.2019 15:00:00
234567 Кем создан (ID): 989
234567 Ключевые слова: гороховидная кость, кисть, прямая проекция, боковая проекция, ладонь, пальцы
12354567899
Укладка при рентгенограмме запястья в аксиальной ЗП проекции с ульнарной девиацией (проекция ладьевидной кости)
Для цитирования: Стадии рентгенологических изменений в суставах при ревматоидном артрите. РМЖ. 2014;7:551.
Костно-суставная система кистей и дистальных отделов стоп является основным объектом исследования для постановки диагноза и определения стадии ревматоидного артрита (РА) и проведения дифференциального диагноза с другими заболеваниями ревматической и неревматической природы.
Синовиальная оболочка периферических суставов является органом-мишенью, где при РА разворачивается хроническое аутоиммунное воспаление, приводящее в дальнейшем к характерному для РА множественному и симметричному поражению суставов. Симметричность изменений в суставах кистей и стоп является отличительной особенностью РА. Типичные признаки РА - симметричное поражение пястно-фаланговых и плюсне-фаланговых суставов, суставов запястий, проксимальных межфаланговых суставов кистей. Первые рентгенологические симптомы артрита, в т. ч. и появление первых эрозий, могут обнаруживаться во 2-х и 3-х пястно-фаланговых суставах, 3-х проксимальных межфаланговых суставах кистей, суставах запястий, лучезапястных суставах, шиловидных отростках локтевых костей, 5-х плюсне-фаланговых суставах. При более выраженных стадиях РА изменения могут обнаруживаться в дистальных межфаланговых суставах кистей и стоп. РА никогда не начинается с поражения дистальных межфаланговых суставов кистей и стоп, проксимальных межфаланговых суставов стоп.
Наиболее часто в повседневной практике применяется рентгенологическая классификация, основанная на делении РА на модифицированные стадии по Штейнброкеру с использованием обзорных рентгенограмм кистей и дистальных отделов стоп в прямой проекции.
Выделяются 4 рентгенологические стадии РА, отражающие прогрессирование симптомов артрита в суставах кистей и дистальных отделов стоп.
К 1-й стадии (ранним рентгенологическим изменениям) РА относятся периартикулярное утолщение и уплотнение мягких тканей, околосуставной остеопороз (повышение рентгенпрозрачности костной ткани), единичные кистовидные просветления костной ткани и сужение отдельных суставных щелей в типичных для начального РА суставах. Рентгенологические симптомы 1-й стадии неспецифичны для РА и могут быть обнаружены при других ревматических заболеваниях, что требует обязательного учета клинико-лабораторных показателей заболевания.
Стадия 2 характеризуется нарастанием околосуставного остеопороза, появлением множественных кистовидных просветлений костной ткани в эпифизах коротких трубчатых костей и костях запястий в сочетании с множественными сужениями суставных щелей, эрозивными изменениями в суставах и небольшими краевыми деформациями костей. Эта стадия подразделяется на неэрозивную и эрозивную формы в зависимости от отсутствия или наличия деструктивных изменений в суставах. Как правило, первые эрозии появляются во 2-3-х пястно-фаланговых, 5-х плюсне-фаланговых суставах, костях запястий, в области шиловидного отростка локтевой кости. Отличительная особенность 2-й стадии РА - отсутствие умеренных или выраженных деформационных изменений, подвывихов, вывихов и костных анкилозов суставов.
Стадия 3 характеризуется нарастанием рентгенологических симптомов, выявляемых при 2-й стадии. Деструктивные изменения выраженные, определяются во многих суставах кистей и дистальных отделов стоп. Преобладают в типичных для РА суставах. Отличительная особенность 3-й стадии - умеренные и выраженные деформации эпифизов костей, подвывихи и вывихи в отдельных или многих суставах.
4-я стадия характеризуется симптомами 3-й стадии и появлением костных анкилозов суставов. Для РА типичны анкилозы в суставах запястий (межзапястных, 2-5-х запястно-пястных суставах). Крайне редко выявляются анкилозы в проксимальных межфаланговых суставах кистей и лучезапястных суставах. Выраженные деструктивные изменения в костях запястий могут приводить к коллапсу запястий, который характеризуется снижением высоты запястий, выраженными деформациями, уменьшением размеров или остеолизом костей запястий. Остеолитические изменения могут выявляться в пястно-фаланговых и, реже, плюсне-фаланговых суставах. Рентгенологические стадии РА представлены на рисунках 1-11.
Лента новостей → Мнение ревматолога о рентгенодиагностике суставных болезней

Актуальные вопросы рентгенологической диагностики болезней суставов. Взгляд ревматолога
Наиболее часто встречаемые ошибки, совершаемых при проведении рентгеновского обследования при ревматических заболеваниях. Часто встречаемые рентгенологические признаки поражения суставов и их интерпретации. Анализ опыта работы на консультативном ревматологическом приеме в областной клинической больнице.

Триполка Светлана Анатольевна, к.м.н., доцент кафедры терапии, ревматологии и клинической фармакологии ХМАПО, КУОЗ «ОКБ ЦЭМП и МК»
Общие сведения
В подавляющем большинстве случаев после анализа жалоб, анамнеза и данных осмотра больному поставлен тот или иной предварительный диагноз заболевания суставов и позвоночника. Однако, в последующем, он нуждается в подтверждении диагноза с помощью дополнительных методов исследования: инструментальных, лабораторных, реже морфологических. Золотым стандартом диагностики суставной патологии остается рентгенологическое исследование. Рентгенография представляет собой важный инструмент не только для диагностики того или иного артрита или артроза, но и для оценки прогрессирования заболевания и эффективности терапии.
Значительной части из обратившихся в областную больницу больных рентгенографическое исследование уже было проведено в лечебных учреждениях районов области и требовало интерпретации в условиях областной больницы. Необходимо отметить, что врачи терапевтической практики нередко руководствуются описательными составляющими рентгеновских снимков (протоколами), предоставляемыми им рентгенологами, и самостоятельно не оценивают те или иные рентгенологические изменения.
И хорошо, если эти протоколы готовит рентгенолог, подготовленный по вопросам артрологии и вертебрологии, но, исходя из собственного клинического опыта, зачастую в описании рентгенограмм рентгенологи не детализируют тех специфических изменений, которые позволяют ревматологу или терапевту провести дифференциальную диагностику изменений в суставах. В заключении рентгенолога достаточно частой является формулировка «признаки артрозаартрита», однако, для каждого вида артритов согласно данным литературы можно выделить свои специфичные признаки, позволяющие определить его нозологическую принадлежность.
Поэтому в данной статье хотелось бы остановиться на наиболее часто встречаемых ошибках, совершаемых при проведении рентгеновского обследования при ревматических заболеваниях и некоторых наиболее важных и часто встречаемых рентгенологических признаках поражения суставов и их интерпретации.
Самые частые ошибки рентгенолога
Анализируя опыт работы на консультативном ревматологическом приеме в областной клинической больнице, среди наиболее часто встречаемых ошибок при использовании рентгеновского метода диагностики хотелось бы выделить следующие:
- Неправильно выбранный объем обследования
- Неправильная укладка пациента при выполнении рентгенологического обследования
- Неправильная трактовка полученных результатов
Первым этапом рентгенологического обследования для врача общей практики должен бытьправильный выбор области исследования для ее проведения, а именно такой, рентгенологические изменения в которой наиболее информативны для диагностики того или иного заболевания.
К примеру, при повторных атаках подагрического артрита клиническая симптоматика в виде боли и отечности может быть наиболее выражена в голеностопных суставах, а плюсне-фаланговые суставы могут оставаться интактными, и частой ошибкой является проведение больному рентгенографии голеностопных суставов, которая в данной ситуации малоинформативна. Аналогичная тактика и в ситуации с подозрением на реактивный спондилоартрит или периферическую форму анкилозирующего спондилоартрита с поражением голеностопных суставов. Патогномоничные рентгенологические изменения необходимо выявлять в крестцово-подвздошных сочленениях и позвоночном столбе, а рентгенологических изменений в периферических суставах, особенно в начальной стадии болезни, может не быть.
Нужно отметить, что в целом проведение рентгенографии голеностопных суставов из-за ее крайне низкой информативности нужно проводить редко и по строгим показаниям в случаях изолированного поражения одного голеностопного сустава и подозрении на специфическую (туберкулезную, гонококковую) природу артрита. Этот дефект влечет за собой необоснованную лучевую нагрузку и дополнительные материальные затраты для больного при проведении повторных необходимых для уточнения диагноза исследований.
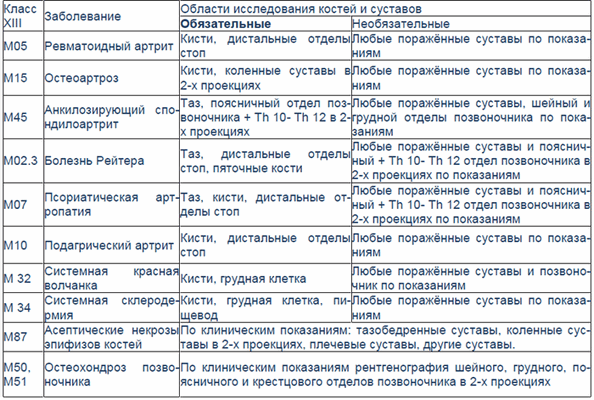
Чтобы помочь врачу терапевту правильно определиться с выбором зоны исследования, в качестве примера может помочь следующая таблица (Смирнов А.В., 2005 г.).
Таблица
Необходимый минимум рентгенологических обследований при ревматических болезнях
Зона обследования
Также хотелось обратить внимание на неправильно выбираемую зону обследования. Например, зачастую при наличии односторонних клинических изменений в одном пястно-фаланговом или плюсне-фаланговом суставе врачи ограничиваются рентгенографией исключительно этой области. Однако, именно характер патологических изменений в обеих кистях, их локализация и распространённость, анализ того какие группы суставов изменяются в самом начале заболевания должны обязательно учитываться при оценке рентгенограмм для того, чтобы правильно интерпретировать полученные данные и провести дифференциальный диагноз между различными ревматическими заболеваниями. Поэтому в ревматологической практике для уточнения диагноза необходимо проводить по показаниям либо прямую сравнительную рентгенограмму кистей с захватом лучезапястных суставов либо прямую сравнительную рентгенограмму стоп.
Исходя из нашего опыта, результаты рентгенографии нередко могут зависеть от техники и правильного позиционирования объекта съемки. В настоящее время требованием всех протоколов исследований является соблюдение максимально унифицированных условий проведения рентгенограмм кистей и стоп. Так для общей оценки поражения суставов необходимо снимать обе кисти или стопы на одной пленке, обязателен захват лучезапястного сустава. Требования к расположению пациента при рентгенографии кистей и стоп изложены в соответствующих руководствах по рентгенологии. Врачу общей практики при направлении к рентгенологу обязательно необходимо указывать, что больной направляется на сравнительную рентгенограмму кистей в прямой проекции с захватом лучезапястных суставов или на прямую сравнительную рентгенограмму стоп.
Наконец важным моментом является трактовка полученных результатов. О наиболее часто встречающихся в практике терапевта суставных синдромах и наиболее характерных рентгенологических изменениях, присущих им, в продолжении данной статьи.
Рентген мелких суставных кистей
Наиболее информативным и обязательным практически при всех проявлениях суставного синдрома является проведение рентгенологического обследования мелких суставов кистей и стоп, поэтому хотелось бы остановиться на патогномоничных изменениях, характерных для того иного проявления артрита, происходящих именно в кистях или стопах.
Для подагрического артрита характерно преимущественное поражение дистальных отделов стоп с преобладанием изменений в области I плюсне-фаланговых сочленений, реже изменения выявляются в мелких суставах кистей. При остром подагрическом артрите рентгенологические изменения, как правило, отсутствуют. Поэтому речь идет об изменениях, характеризующих хроническую стадию болезни. Типичным для хронического подагрического артрита является обнаружение узловых образований (тофусов) в костях в виде кистовидных просветлений и участков повышения плотности мягких тканей в области фаланг пальцев кистей и стоп. Деструкция костной ткани в виде эрозий, часто выявляемая при хроническом течении подагры, локализуется в основном на краях эпифизов костей и в дальнейшем распространяется на центральные отделы суставов.
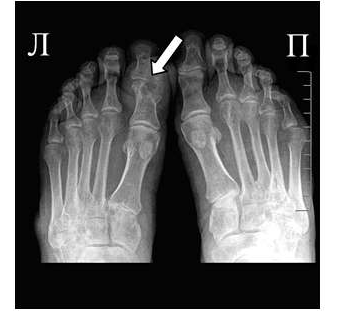
Эрозии при подагрическом артрите имеют округлую или овальную форму, часто со склеротическим ободком. Склеротический ободок вокруг внутрисуставного тофуса создает типичный для подагрического артрита симптом «пробойника» (см. рис. 1).
В отличие от ревматоидного артрита и полиостеоартроза ширина суставной щели при подагре обычно сохраняется в норме даже в поздних стадиях заболевания. Также для хронической стадии, в отличие от ревматоидного артрита, не характерен остеопороз. Таким образом, I плюснефаланговый сустав наиболее характерная локализация при подагрическом артрите.
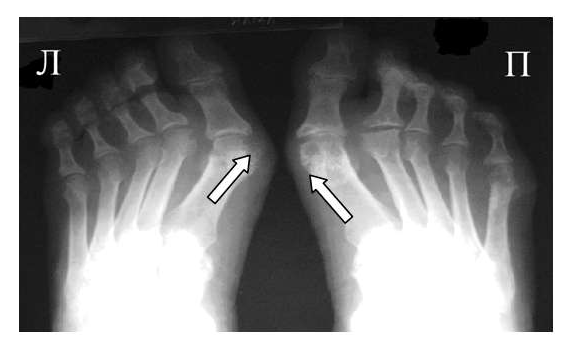
Рис. 2 Симптом «пробойника» в головках плюсневых костей обеих стоп в сочетании с вальгусной девиацией I плюсне-фаланговых суставов
Эрозии часто обнаруживаются в верхней и медиальной части плюсневой головки и часто в сочетании с вальгусной девиацией суставов. Типичным является асимметричность изменений (рис. 2).
Одним из главных отличительных признаков ревматоидного артрита (РА) от других заболеваний является симметричность изменений мелких суставах кистей и стоп, которые становятся суставами-«мишенями» в первую очередь и поэтому именно эти области изучаются для определения стадии заболевания. Наиболее часто используемой в повседневной практике рентгенологической классификацией является деление ревматоидного артрита на стадии по Steinbrocker в различных модификациях.
Основные симптомы
Основными рентгенологическими симптомами РА являются следующие: остеопороз, кистовидные просветления костной ткани (кисты), сужение суставной щели, эрозии суставов, костные анкилозы, деформации костей, остеолиз, вывихи, подвывихи и сгибательные контрактуры суставов. Рентгенологическая диагностика развернутых стадий РА, исходя из нашей практики, как правило, затруднений не вызывают.
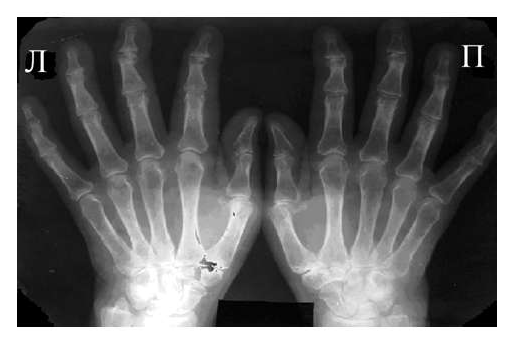
Рис. 3 Сочетание ревматоидного артрита и остеоартроза
Большинство ошибок встречаются при начальных стадиях, особенно при начале РА в пожилом возрасте и сочетании его с остеоартрозом (см. рис. 3). В этом случае для подтверждения диагноза РА и предупреждению случаев его гипердиагностики служит выявление симметричных эрозий в типичных для ревматоидного артрита суставах (запястья, плюснефаланговые, пястно-фаланговые).
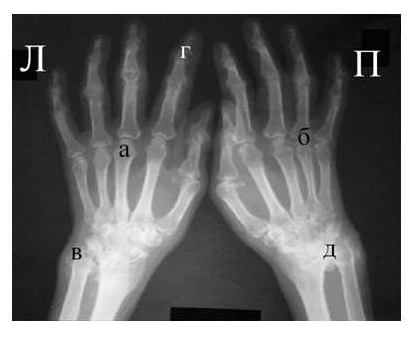
Рис. 4. Изменения кистей при ревматоидном артрите (а остеопороз, бсужение суставных щелей, в кистовидные просветвления, г костные эрозии, д анкилозирование)
Необходимо также помнить, что, как правило, при РА эрозии не предшествуют околосуставному остеопорозу, кистам и сужению суставных щелей. Имеет место последовательность развития стадий РА (см. рис. 4), в отличие от эрозивных артритов другого генеза (псориатического, серонегативного)
Костные анкилозы выявляются только в суставах запястий и во 2-5-м запястно-пястном суставах, редко в лучезапястных и суставах предплюсны. Никогда анкилозы не формируются в межфаланговых суставах кистей и стоп, в первых запястно-пястных и плюснефаланговых суставах. Анализируя сроки появления основных рентгенологических проявлений наиболее типичным по нашим данным и по данным других авторов [LandeweR.] является появление первых симптомов РА (околосуставного остеопороза и кистовидных просветлений) через несколько месяцев (до года) от начала заболевания, эрозии выявляют на 2-3 год от начала заболевания.
Какое значение для врача клинициста имеет скорость рентгенологической прогрессии у конкретного пациента? Выраженность деструкции в мелких суставах кистей и стоп является наиболее объективным маркером прогрессирования РА и/или недостаточной эффективности терапии, а появление эрозий в мелких суставах конечностей в первый год заболевания является предиктором неблагоприятного варианта развития болезни. Связь между скоростью нарастания деструкции и выраженностью и стойкостью воспалительной активности РА показана во многих исследованиях. Необходимо отметить, что у конкретного больного динамика рентгенологических изменений представляет собой не линейный процесс, а включает в себя эпизоды замедления и ускорения, связанные в том числе, и с активностью заболевания.
Для псориатического артрита, также поражающего мелкие суставы кистей, отличительным признаком от РА является отсутствие стадийности, поражение суставов, как правило, несимметрично, частые проявления артрита без околосуставного остеопороза, являющегося патогномоничным для РА. Изолированное поражение дистальных межфаланговых суставов кистей при отсутствии изменений в других мелких суставах кистей, осевое поражение 3-х суставов одного пальца.
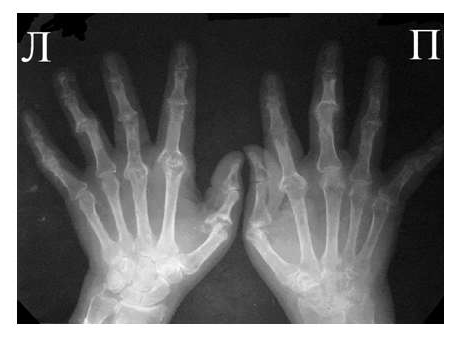
Рис. 5 Множественный остеолиз и деструкции эпифизов костей с разнонаправленными деформациями суставов при псориатическом артрите.
При развернутой картине болезни деструкция концевых фаланг (акроостеолиз) и чашеобразная деформация проксимальной части фаланг пальцев кистей вместе с концевым сужением дистальных эпифизов симптом «карандаш в колпачке» (рис. 5), множественный остеолиз и деструкции эпифизов костей с разнонаправленными деформациями суставов (мутилирующий артрит).
Часто при псориазе рентгенологические проявления в мелких суставах кистей и стоп сочетаются с воспалительными изменениями крестцово-подвздошных сочленений сакроилиитами, обычно двусторонними асимметричными или односторонними.
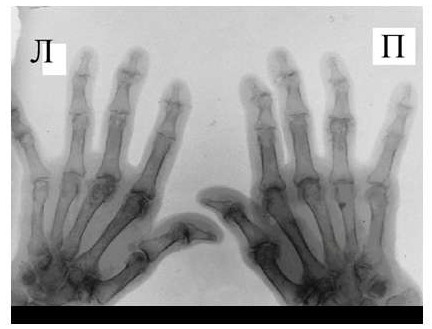
Рис. 6 Сужение суставной щели, остеофиты и субхондральный остеосклероз, кистовидные просветления костной ткани, костные дефекты (псевдоэрозии), деформации эпифизов костей при остеоартрозе.
Среди обязательных диагностических критериев для верификации остеоартроза необходимо выделить сужение суставной щели, наличие остеофитов и субхондрального остеосклероза, вспомогательными являются кистовидные просветления костной ткани, костные дефекты (псевдоэрозии), деформации эпифизов костей (рис. 6), подвывихи и вывихи суставов, синовиты и обызвествленные хондромы.
Оценка рентгенологических стадий остеоартроза проводится по критериям, предложенным J.Kellgren, J. Lawrence в 1957 году.
Для серонегативных спондилоартритов более типичным является наличие эрозий суставных поверхностей в дистальных отделах стоп.
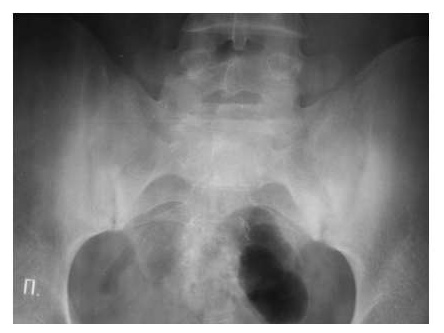
Рис. 7. Двусторонний сакроилиит у больного серонегативным спондилоартритом.
Околосуставной остеопороз в отличие от РА выявляется только в острую стадию артрита. Одна из основных локализаций, где развиваются костные пролиферации - это краевые отделы крестца и подвздошных костей (рис. 7).
Наиболее частыми проявлениями болезни Рейтера являются асимметричные артриты проксимальных межфаланговых суставов кистей (чаще 1 пальца), плюснефаланговых и проксимальных межфаланговых суставов, в отличие от псориатического артрита, поражающего дистальные межфаланговые суставы. Изолированные выраженные изменения в межфаланговом суставе 1-го пальца стопы предполагают в первую очередь диагноз реактивного спондилоартрита (болезни Рейтера) или псориатического артрита. Поражения пяточных костей обнаруживаются у 25-50%. Ахиллобурсит с наличием жидкости в слизистой сумке проявляется на боковой рентгенограмме пяточной кости затемнением, расположенным между верхней частью пяточной кости и ахилловым сухожилием. Таким образом, для диагностики и дифференциальной диагностики артритов принципиальное значение имеет раннее выявление патологических изменений в костях (кисты, эрозии). Выбор зоны для первичного обследования должен быть индивидуален, но рентгенография кистей или стоп является наиболее обоснованной, потому что позволяет наиболее рано и достоверно отличить изменения, характерные для того или иного заболевания суставов.
Рентген костей кисти

Кисть руки - часть верхней конечности со сложным анатомическим строением. Это важнейший инструмент человеческого тела, который участвует во многих повседневных задачах. Ежедневно на кисти рук оказывается серьезная нагрузка, из-за чего они подвержены повреждениям. Рентген этой области позволяет определить состояние костной структуры, суставов, выявить имеющиеся патологии и отклонения от нормы. Своевременная диагностика способна на ранних стадиях выявить заболевание и предотвратить его дальнейшее развитие. Рентген абсолютно безопасен, он не вызывает никакого дискомфорта для пациента.
Рентген костей кисти - неинвазивная диагностическая процедура. Она назначается пациентам, которые жалуются на боль, отечность и припухлость в руке. По результатам рентгенологического обследования специалист сможет выявить нарушения в строении костей и суставов, их целостности. С помощью этой процедуры врач легко определит вывихи, трещины, переломы и любые другие патологические состояния.

Что покажет рентгенография?
Кисть руки состоит из запястья, пястья и пальцев. Связочный аппарат представлен лучезапястным суставом. С помощью рентгена врач проверяет целостность костей и суставов, может выявить воспалительные очаги, обызвествление мягких тканей, обнаружить некроз, эрозию, остеофиты, определить костный возраст. Благодаря рентгеновскому сканированию кисти рук диагностируются следующие патологии:
- синовит - состояние, при котором происходит расширение суставной щели и скоплении жидкости в суставе;
- тендинит и теносиновит - уплотнение либо утолщение запястья, вызванное воспалительным процессом;
- кальцификаты - патологические отложения кальция в мягких тканях кисти;
- остеофиты - костные врастания на поверхности суставов;
- остеопороз - характеризуется истончением кортикального слоя короткотрубчатых костей;
- эрозивный артрит - это иммуновоспалительный процесс, вызывающий множественные изменения в суставах;
- кисты - новообразования, которые в основном локализуются в центральном отделе костного эпифиза.
Кроме того, рентген кисти позволяет выявить переломы - как открытые, так и закрытые. Диагностика эффективна и в определении трещин. При помощи рентгеновского сканирования врач может классифицировать нарушения целостности костей кисти, выполнить их правильную укладку.
Также исследование применяется в ревматологии: для определения системных патологий, затрагивающих суставы. Оно помогает диагностировать ревматоидный артрит, системную красную волчанку. Нередко процедура назначается для определения костного возраста, выявления нарушения метаболизма фосфора и кальция.

Показания для проведения исследования
В большинстве случаев рентген кисти проводится из-за перенесенных травм или патологических процессов, которые влияют на функциональность руки. Стандартно показанием для проведения исследования являются следующие симптомы:
- болезненные ощущения в покое и движении;
- отечность, деформация кисти;
- покраснение кожного покрова;
- скованность в движениях;
- деформация сустава;
- воспаление или новообразования.
С помощью рентгена врач оценит состояние костных структур, наличие уплотнений вокруг суставов или наростов хрящевой ткани, изменение плотности костей и многое другое. По результатам специалист поставит диагноз и подберет необходимую тактику лечения.
Противопоказания
Рентген кисти рук связан с определенной лучевой нагрузкой на организм. Однако она абсолютно безопасна - сравнима с той, что получает человек после нескольких часов просмотра телевизора. Несмотря на это, категорически запрещено проводить процедуру при наличии следующих противопоказаний:
- первый триместр беременности;
- общее тяжелое состояние здоровья;
- психические заболевания (из-за которых пациент не может сохранять неподвижность);
- ранее полученная высокая доза облучения.
Рентген кисти не вызывает никаких ограничений для лактации - женщина может продолжать кормление, как и раньше. Сканирование проводится детям, но только при наличии веских показаний для этого. При этом остальные части тела закрываются свинцовыми накидками.

Подготовка к рентгену кисти руки
Проведение рентгеновского сканирования кисти руки не требует от пациента специальной подготовки. Перед процедурой необходимо снять все металлические предметы и ювелирные украшения, которые могут сделать снимок неточным. Чтобы защитить организм от лучевой нагрузки, врач надевает на пациента специальный свинцовый фартук. Средства иммобилизации не снимают, во время снимка важно соблюдать абсолютную неподвижность.
Как проводится процедура?
Рентген кисти руки проводится в специально оборудованном кабинете. Когда пациент зайдет, врач подробно расскажет о процедуре. Необходимо сесть на стул, стоящий около рентгеновского аппарата. Кисть кладут на стол, руку - сгибают в локте. Врач самостоятельно уложит вашу конечность, ведь от правильности ее расположения зависит информативность снимка. Используется один из вариантов укладки:
- Прямая проекция. Кисть кладут горизонтально, на стол - ладно или тыльную сторону. Рентгеновский луч пройдет перпендикулярно кассете с пленкой, за счет чего на снимке можно будет хорошо рассмотреть все кости запястья, в том числе лучезапястный, запястно-пястные, межзапястный суставы;
- Боковая проекция. Ладонь располагают ульнарным краем на кассете, при этом большой палец необходимо слегка отвести вперед. За счет такого расположения на снимке хорошо визуализируются контуры костей запястья, пястные кости, фаланги. Боковая проекция имеет наибольшую популярность в травматологии, так как позволяет выявить смещения;
- Косая тыльная проекция. Кисть располагают так, чтобы ее тыльная сторона находилась под углом в 45 градусов с кассетой. Благодаря такому снимку можно оценить состояние трехгранной, крючковидной, гороховидной, 1 и 5 пястных костей;
- Косая ладонная проекция. Ладонь располагают так, чтобы она образовывала угол в 45 градусов с кассетой. За счет этого врач подробно рассмотрит на снимке ладьевидную, трапециевидную и кость-трапецию.
После расстановки руки пациенту нужно на некоторое время замереть, ведь от этого полностью зависит информативность полученных результатов. При необходимости применяются и другие виды укладки. Для уточнения диагноза специалист может выполнить прицельный снимок или комбинацию из нескольких.

Преимущества процедуры
Рентген кисти является популярной диагностической процедурой. Среди преимуществ этого метода обследования:
- низкая стоимость;
- быстрота - длительность процедуры в среднем занимает 10-15 минут;
- ограниченность исследуемой зоны;
- низкая лучевая нагрузка на организм;
- высокая четкость получаемых изображений.
Данное исследование может проводиться нетранспортабельным больным, для которых противопоказано МРТ. Рентген обладает высокой информативностью, позволяет выявить многие патологии за считанные минуты.
Расшифровка
Расшифровкой снимка рентгена кисти руки занимается врач-рентгенолог. Он приступает к изучению результатов сразу же после исследования. В первую очередь специалист оценивает расположение костей относительно друг друга, их соединение между собой, целостность. Особого внимания заслуживает плотность и структура костной ткани.
В норме кости должны иметь однородную структуру: на снимках должны отсутствовать какие-либо затемнения. Также у здоровой кости присутствует щель - ее сужение либо отсутствие указывает на патологию. В среднем расшифровка снимка занимает 10-20 минут. После этого рентгенолог выдает результат, с которым пациенту нужно обращаться к своему врачу. Именно он будет ставить диагноз и назначать лечение.
Если вам необходимо выполнить рентген кисти руки, вы можете обратиться в медицинский центр Медскан. Опытные врачи проведут диагностику и расшифруют полученный результат. Они смогут выявить патологию на начальных стадиях и при необходимости отправят на консультацию к специалисту. Узнать всю необходимую информацию вы можете у администратора - он ответит на любой интересующий вас вопрос.
Запишитесь на Рентген костей кисти
Медицинские центры Медскан гарантирует соблюдение европейских и израильских стандартов при проведении диагностики и лечения заболеваний на деле, а не на бумаге
Рентгенография тазобедренного сустава
Тазобедренный сустав является сложным многоосным сочленением, которое выполняет сгибание/разгибание, отведение/приведение, пронацию и супинацию бёдер и принимает на себя серьёзную нагрузку. Любые нарушения в его функционировании не только приводят к серьёзному дискомфорту для человека, но и могут стать причиной развития серьёзных нарушений. Рентген тазобедренного сустава (ТБС) — это неинвазивный диагностический метод, ценность которого сложно переоценить.
Он нашёл широкое применение в разных областях медицины, включая травматологию, ревматологию, ортопедию, гнойную хирургию для диагностики заболеваний и последствий перенесённых травм, для определения объёма предстоящей операции или эффективности проведённого лечения. Процедура достаточно безопасна, высокоэффективна и проста, но при этом позволяет получить ценные данные о состоянии ТБС пациента.
Если не знаете, где сделать рентген тазобедренного сустава, но хотите быть уверены в том, что диагностика будет проведена на достойном качественном уровне, обращайтесь в диагностический центр многопрофильной клиники ЦЭЛТ.
Показания и противопоказания к рентгенографии тазобедренных суставов
Диагностику ТБС проводят при многих заболеваниях опорно-двигательного аппарата. Она позволяет выявить патологические состояния сустава, которые наступили вследствие:
- Перенесённых травм: вывихов, трещин и травм;
- Дегенеративно-дистрофического заболевания — остеоартроз;
- Отмирания костной ткани головки бедра — некроз;
- Новообразований костной ткани ТБС;
- Патологий воспалительной этиологии: артритов, остемиелита;
- Врождённых аномалий в виде гипоплазии или дисплазии;
- Нарушения обменных процессов, которые представлены такими заболеваниями, как остепороз и подагра.
Помимо этого, рентгенография таза и тазобедренных суставов проводится в рамках предоперационной подготовки с целью определить объём вмешательства и его тактику.
Несмотря на то, что доза облучения при проведении диагностики минимальна и не причиняет вреда человеческому организму, к процедуре прибегают только в крайних случаях — если:
- пациентка беременна или кормит грудью;
- больной находится в тяжёлом состоянии;
- если пациенту не исполнилось 15-ти лет;
- если пациента получил высокую дозу облучения за последние 12 месяцев;
- при заболеваниях щитовидной железы.
Что касается противопоказаний при использовании рентгеноконтрастных веществ, то они, помимо вышеперечисленного, заключаются в следующем:
- индивидуальная непереносимость составляющих контраста;
- тяжёлая почечная и печёночная недостаточность;
- непроходимость кишечника;
- нарушения свёртываемости крови; в тяжёлой форме.
Подготовка к рентгенографии тазобедренных суставов
Исследование ТБС с применением рентгена не требует от пациента специфической подготовки. Как и большинство исследований, в которых диагностируемая область расположена возле кишечника, подготовка направлена на снижение газообразования, поскольку газовые среды негативно влияют на качество визуализации. За несколько дней до проведения процедуры пациенту нужно исключить из рациона продукты, способствующие повышенному газообразованию, а также по рекомендации врача принимать активированный уголь или другие адсорбенты.
Проведение рентгенографии ТБС
Стандартная рентгенография тазобедренного сустава проводится в 2-х проекциях. Помимо прямой используют вспомогательную, которая может быть боковой или задней косой, предусматривающей отведение бедра. Выбор, в данном случае, зависит от целей исследования и характера нарушений у пациента.
Рентгенография тазобедренного сустава в прямой проекции
Пациент принимает положение лёжа на спине, выпрямив нижние конечности. Стопа со стороны поражения должны быть повёрнута кнутри. Такое положение тела пациента обеспечивает хороший обзор медиальной части шейки бедра и даёт возможность определить медиальные переломы.
Рентгенография ТБС в косой проекции
Пациент принимает положение лёжа на спине, поражённая конечность согнута в колене и повёрнута кнаружи при косой проекции. В случае, если имеется подозрение на перелом бедра, локализующийся в области шейки, косую проекцию не используют, поскольку она может привести к смещению отломков кости и усугубить ситуацию.
Рентгенография ТБС в боковой проекции
Пациент принимает положение лёжа на спине, поражённая конечность согнута в колене и бедре под углом 90°. Под пятку ставят специальную подставку, трубку рентгена располагают сбоку со стороны здоровой ноги.
Рентген ТБС в ЦЭЛТ
Обращение в ЦЭЛТ за рентгенографической диагностикой имеет ряд преимуществ, поскольку мы:
- гарантируем получение качественных снимков;
- предлагаем доступные цены на рентген тазобедренного сустава;
- располагаем современными рентгеновскими аппаратами;
- предлагаем услуги опытных рентгенологов со стажем работы от 15-ти лет;
- проводим процедуру максимально безопасно для пациента, соблюдая все нормы.
Читайте также:
- Гастроэнтерит. Сальмонеллезный гастроэнтерит. Возбудители сальмонеллезного гастроентерита. Источник заражения сальмонеллезом. Формы сальмонеллезного гастроэнтерита.
- Исследования позы и походки при головокружении. Головокружение и нарушение позы с походкой
- Эмбриогенез и дифференциация структур стекловидного тела
- Анатомия : Мышцы плеча. Задние мышцы плеча.
- Хронический сап. Диагностика и лечение сапа
