Уретероцистонеостомия у детей. Экстрофия мочевого пузыря ребенка
Добавил пользователь Валентин П. Обновлено: 10.01.2026
Экстрофия мочевого пузыря - врожденное отсутствие передней стенки мочевого пузыря и участка передней брюшной стенки. Это один из наиболее тяжелых пороков развития мочевых путей. Она сопровождается расхождением лонных костей, и, как правило, полной эписпадией. Кроме того, экстрофия мочевого пузыря сочетается с пороками развития верхних мочевых путей и другими аномалиями (крипторхизм, анальные свищи, открывающиеся в мочевой пузырь либо промежность, выпадение прямой кишки). Частота экстрофии мочевого пузыря варьирует от 1:10000 до 1:50000 новорожденных, клоакальная форма экстрофии встречается значительно реже 1:200000 до 1:400000. Эта аномалия встречается в 3-6 раз чаще у мальчиков, чем у девочек. По данным некоторых авторов, риск рождения детей с экстрофией мочевого пузыря увеличивается в семьях, где у одного из родителей присутствует данная патология 5.
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| КОД | НАЗВАНИЕ | Код | НАЗВАНИЕ ОПЕРАЦИИ |
| Q64.1 | Экстрофия мочевого пузыря | 57.86 | Восстановление экстрофии мочевого пузыря |
Дата разработки протокола: 2016 год.
Пользователи протокола: ВОП, педиатры, нефрологи, хирурги, урологи.
Категория пациентов: дети (от 0 до 18 лет).
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ**
Диагностические критерии
Обычная пренатальная ультразвуковая диагностика плода позволяет выявить экстрофию на ранних сроках гестации. При экстрофии визуализируется образование передней брюшной стенки, отсутствие заполненного мочевого пузыря при повторных исследованиях у 70-90% плодов, дефект передней брюшной стенки - у 50-80%, уменьшенный пенис - 50%, низкое отхождение пуповины - 30%, широкое стояние тазовых костей - 18%. Тщательное исследование места отхождения пупочного канатика помогает провести дифференциальную диагностику с грыжей пупочного канатика и гастрошизисом. Отсутствие заполненного мочевого пузыря считается основной симптом экстрофии. В случае, если пузырь не визуализируется, беременная женщина должна быть осмотрена через 1 час повторно. Заболевание важно выявить до 20 недели, поскольку экстрофия относится к тяжелейшим порокам и при уточненном диагнозе, беременность подлежит прерыванию. В сроке до 20 недели эта процедура будет максимально щадящей и более безопасной [6].
Клиническая картина специфичная, поэтому постановка диагноза проблем не вызывает.
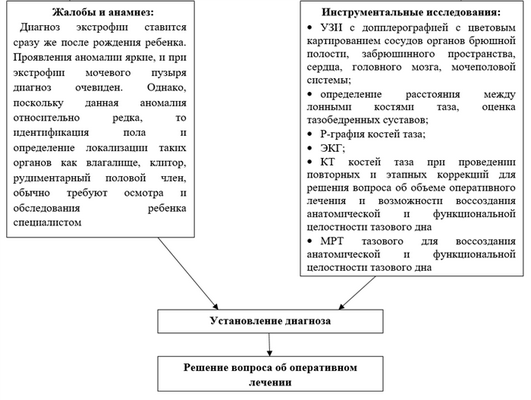
Жалобы и анамнез:
Диагноз экстрофии ставится сразу после рождения ребенка. Проявления аномалии яркие, и при экстрофии мочевого пузыря диагноз очевиден. Однако, поскольку данная аномалия относительно редка, то идентификация пола и определение локализации таких органов как влагалище, клитор, рудиментарный половой член, обычно требуют осмотра и обследования ребенка специалистом [7].
Физикальное обследование:
· осмотр уролога с оценкой и измерением размеров экстрофированной площадки.
Лабораторные исследования: (лабораторные показатели берутся у ребенка для оценки общего состояния)
· ОАК;
· ОАМ;
· БАК: АЛаТ, АСаТ, креатинин, мочевина, холестерин, билирубин общий, билирубин прямой, калий, натрий, кальций, железо;
· группа крови и резус фактор;
· коагулограмма;
· КЩС крови.
Инструментальные исследования:
· УЗИ с допплерографией с цветовым картированием сосудов органов брюшной полости, забрюшинного пространства, сердца, головного мозга, мочеполовой системы;
· определение расстояния между лонными костями таза, оценка тазобедренных суставов;
· Р-графия костей таза;
· ЭКГ;
· КТ костей таза при проведении повторных и этапных коррекций для решения вопроса об объеме оперативного лечения и возможности воссоздания анатомической и функциональной целостности тазового дна
· МРТ тазового для воссоздания анатомической и функциональной целостности тазового дна
Диагностический алгоритм:

Перечень основных диагностических мероприятий
Перечень дополнительных диагностических мероприятий:
· Р-графия грудной клетки, черепа, конечностей;
· экскреторная урография;
· радиоизотопная сцинтиграфия;
· фистулография (при наличии ректовагинальных или мочевых свищей).
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ**
Тактика лечения **: Единственным рациональным методом лечения при этом пороке является оперативное вмешательство, которое необходимо выполнять в первые дни жизни ребенка. Коррекция экстрофии мочевого пузыря направлена на решение следующих задач [8,9,10,11,12]:
· устранение дефектов мочевого пузыря и передней брюшной стенки;
· создание полового члена, приемлемого как в косметическом, так и в сексуальном отношении (формирование уретры и устранение деформации кавернозных тел);
· сохранение функции почек и обеспечение удержания мочи.
На современном этапе предпочтение отдается трехэтапному методу лечения данного порока [13,14,15,16].
Немедикаментозное лечение: нет.
Медикаментозное лечение: в послеоперационный период для купирования болевого синдрома применяются нестероидные противовоспалительные препараты.
Ибупрофен 17 с целью обезболивания:
· 10-20 мг/кг 3 раза в день 2-3 дня;
С целью профилактики гнойных осложнений:
Цефазолин [20]
· по 50-100 мг на кг, одномоментно, за 30 мин перед операцией;
Хирургическое вмешательство: хирургическое лечение детей с данной патологией проводится поэтапно [13,14,15,16].
I этап - большое значение имеет успешно проведенный этот этап операции, закрытие мочевого пузыря со сведением лонных костей (или остеотомией, в случае если ребенку более 10-15 дней или размер площадки более 5см).
Цели первичного закрытия мочевого пузыря следующие:
1. ротация безымянных костей для сведения лонных костей и замыкания диафрагмы таза;
2. закрытие пузыря и смещение его в заднее положение в полость малого таза;
3. обеспечение свободного выделения мочи через уретру;
4. мобилизация кавернозных тел от костей таза для первичного удлинения полового члена;
5. закрытие дефекта передней брюшной стенки.
Достигнуть полного удержания мочи у большинства пациентов крайне сложно. По данным многих авторов, добиться полного удержания мочи после первого этапа операции не представляется возможным. И только последующие оперативные вмешательства могут способствовать удержанию мочи.
II этап - реконструкция эписпадии у мальчиков, которую осуществляют в возрасте 2-3 лет;
III этап - в зависимости от размера мочевого пузыря, при достаточном объеме производиться пластика шейки мочевого пузыря, при недостаточном объеме мочевого пузыря производиться аугментационная цистопластика.
Варианты оперативных методик:
1. пластика шейки мочевого пузыря (процедура Келли);
2. пластика шейки мочевого пузыря с внутрипузырными инъекциями ботулинического токсина типа А;
3. аугментация мочевого пузыря с формированием континентной стомы из аппендикса (процедура Митрофанова);
4. аугментация мочевого пузыря с формированием континентной стомы из участка кишечника (процедура Монти);
5. аугментация мочевого пузыря с формированием континентной стомы из мочеточника;
6. лапароскопически ассистированная аугментация мочевого пузыря;
7. аугментация мочевого пузыря с формированием континентной стомы с неоимплантацией мочеточников с антирефлюксной защитой;
8. уретровезикопексия.
Другие виды лечения: нет.
Показания для консультации специалистов:
Тяжелые пороки, к которым относится данная патология является показанием для консультации специалистов:
· консультация генетика и генетическое обследование;
· консультация гинеколога;
· консультация уроандролога;
· консультация эндокринолога;
· консультация анестезиолога для проведения анестезиологического пособия.
Показания для перевода в отделение интенсивной терапии и реанимации:
· состояние ребенка с данной патологией является показанием к госпитализации сразу же после рождения в палату интенсивной терапии, для постоянного мониторинга жизненных функции пациента и для проведения интенсивной терапии по показаниям.
Индикаторы эффективности лечения:
· ликвидация недержания мочи;
· восстановлении наружных половых органов;
· социальная реабилитация.
Дальнейшее ведение:
План мероприятий медицинской помощи для каждого пациента должен разрабатываться индивидуально в зависимости от тяжести поражения. Детям с экстрофией показано наблюдение урологом, хирургом, педиатром в поликлинике по месту жительства. Диспансерное наблюдение в амбулаторных условиях должно продолжаться до 18 лет и далее и включать в себя:
· ОАМ 1 раз в 3 месяца и/или по показаниям;
· уход за слизистой мочевого пузыря у больных с экстрофией (укрытие слизистой мягкой полиэтиленовой пленкой с точечными отверстиями), использование противогрибковых топических средств при наличии опрелостей
· УЗИ органов мочевой системы 1 раз в 6 месяцев и/или по показаниям;
· бак посев мочи с определением чувствительности к антибиотикам по показаниям при изменениях в анализах мочи;
· консультация уролога при недержании мочи - 1 раз в 3-6 месяцев для коррекции терапии;
· консультация уролога 1 раз в 6 месяцев первые 5 лет, затем 1 раз в год и по показаниям;
· консультация врача физиотерапевта 1 раз в год и по показаниям;
· комплексное обследование в стационаре / дневном стационаре рекомендовано проводить не реже 1 раза в год;
· комплексное уродинамическое обследование целесообразно проводить при наличии показаний;
· наблюдение психолога и дефектолога постоянно и по показаниям;
· проведение семейной психотерапии и консультаций сексопатолога для пациентов старше 16 лет.
Медицинская реабилитация
Реабилитационные мероприятия предусматривают восстановление функции мочеполового аппарата, включая сексуальную, ко времени вступления пациента во взрослое состояние, психолого-педагогическую коррекцию и социальную адаптацию на всех этапах развития ребенка.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ**
Показания для плановой госпитализации: проведение следующего этапа операции.
Показания для экстренной госпитализации: новорожденный с экстрофией мочевого пузыря.
Информация
Источники и литература
Информация
СОКРАЩЕНИЯ, ИСПОЛЬЗУЕМЫЕ В ПРОТОКОЛЕ
| АЛаТ | Аланинаминотрансфераза |
| АСаТ | Аспартатаминотрансфераза |
| КЩС | Кислотно-щелочной состав |
| УЗИ | Ультразвуковое исследование |
| КТ | Компьютерная томография |
| МРТ | Магнитно-резонансная томография |
| ОАК | Общий анализ крови |
| ОАМ | Общий анализ мочи |
| БАК | Биохимический анализ крови |
| ЭКГ | Электрокардиограмма |
1) Майлыбаев Бахытжан Муратович, доктор медицинских наук, профессор, врач- уролог высшей категории КФ «University Medical Center» «Национальный научный центр материнства и детства»;
2) Аскаров Мейрамбек Сатыбалдиевич, доктор медицинских наук, профессор, РГП на ПХВ «Карагандинский государственный медицинский университет» врач детский уролог высшей категории, заведующий кафедрой детской хирургии и урологии;
3) Жарасов Даулет Аманаевич, врач детский уролог-андролог высшей категории отделения детской урологии КФ «University Medical Center» «Национальный научный центр материнства и детства»;
4) Абдимажитов Бахытжан Хабитович, врач детский уролог второй квалификационной категории отделение урологии КФ «University Medical Center» «Национальный научный центр материнства и детства»;
5) Иманбердиев Жандос Жолдасович, врач детский уролог отделения урологии КФ «University Medical Center» «Национальный научный центр материнства и детства»;
6) Тулеутаева Райхан Есенжановна, кандидат медицинских наук, РГП на ПХВ «Государственный медицинский университет города Семей», заведующая кафедрой фармакологии и доказательной медицины, член «Ассоциации врачей терапевтического профиля».
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
Айнакулов Ардак Жаксылыкович, кандидат медицинских наук, врач детский уролог высшей категории, заведующий отделением урологии КФ «University Medical Center» «Национальный научный центр материнства и детства».
Указание условий пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Экстрофия мочевого пузыря ( Выворот мочевого пузыря , Эктопия мочевого пузыря )
Экстрофия мочевого пузыря - это порок развития мочеполовой системы, при котором формирование мочевого пузыря и передней брюшной стенки в его проекции остается незавершенным. С рождения наблюдается открытая и вывернутая наружу слизистая оболочка задней стенки мочевого пузыря, а также постоянное отделение и стекание мочи из открывающихся в нижней части органа протоков мочеточников. Экстрофия мочевого пузыря часто сочетается с пороками наружных и внутренних половых органов, мочеточников и почек. Диагностируется по характерным внешним признакам, дополнительно проводится рентгенологическое и УЗИ-обследование. Лечение оперативное, выполняются реконструктивно-пластические и заместительные операции.
МКБ-10
Общие сведения
Экстрофия мочевого пузыря - одна из наиболее часто встречаемых аномалий развития мочеполовой системы. Частота в популяции - 1 случай на 30-50 тысяч новорожденных, примерно 1/5 часть пациентов имеет сочетанные пороки развития. В большей степени страдают мальчики, по данным разных авторов распространенность патологии среди них в 2-6 раз выше, чем среди девочек.
Специалисты в сфере педиатрии и хирургии сталкиваются с большими трудностями в лечении экстрофии мочевого пузыря, хотя первые операции для коррекции этой аномалии были предложены еще в 1960-х годах. Реконструкция и пластика не приводят к излечению. Сохраняющееся недержание мочи значительно ухудшает качество жизни ребенка, а частые восходящие инфекции становятся причиной хронической почечной недостаточности, представляющей серьезную опасность для жизни.
Причины
Конкретной причины данной аномалии развития не выявлено, патология считается мультифакториальной. Доказана генетическая предрасположенность к некоторым сочетанным порокам органов брюшной полости, в числе которых присутствует и экстрофия мочевого пузыря. Кроме того, повышает риск развития аномалии воздействие различных токсических и инфекционных агентов во время беременности, в частности, курение, внутриутробные инфекции, некоторые медикаменты и т. д. Травмы плода также могут способствовать нарушению правильного эмбриогенеза с развитием пороков.
Патогенез
Основной патогенетический момент экстрофии мочевого пузыря - задержка обратного развития клоакальной перегородки, которая препятствует внедрению мезодермального листка между наружным и внутренним эмбриональными слоями. Это приводит к тому, что процесс формирования стенок мочевого пузыря оказывается незавершенным, и орган остается открытым и вывернутым наружу. Описанные процессы в норме протекают на 4-6 неделе эмбрионального развития, поэтому воздействие тератогенных факторов наиболее опасно в самом начале беременности. Впрочем, это касается не только экстрофии мочевого пузыря, но и большинства пороков развития.
Симптомы
Проявления порока визуально заметны сразу после рождения. Неонатолог при осмотре новорожденного обращает внимание на ярко-красную слизистую оболочку мочевого пузыря, которая замещает отсутствующую часть передней брюшной стенки. Слизистая, как правило, имеет обычную морфологию, но возможно и псевдопапилломатозное изменение. В нижней части заметны отверстия мочеточников, из которых постоянно выделяется моча.
С течением времени основной проблемой при экстрофии мочевого пузыря становится раздражение окружающих тканей мочевыми солями, постоянная мацерация вокруг открытого участка и в области бедер. Инфицирование слизистой оболочки мочевого пузыря является причиной восходящей инфекции мочеточников и почек.
Экстрофия мочевого пузыря часто сочетается с аномалиями верхних мочевыводящих путей. Кроме того, экстрофии всегда сопутствует расхождение лобкового симфиза. Вследствие анатомических различий у мальчиков и девочек наблюдаются разные изменения в соседних органах. У мальчиков встречается расщепление пещеристых тел или их редукция, у девочек - расщепление клитора, аномалии развития влагалища.
Диагностика
В последние годы активно развиваются методы антенатальной диагностики данного порока. Экстрофия мочевого пузыря может быть заметна уже на втором УЗИ-скрининге, однако такое случается не всегда. Часто аномалия развития обнаруживается только после рождения. Поскольку симптоматика специфична, диагноз не вызывает сомнений.
Обязательно проведение рентгенографии брюшной полости для выявления сочетанных пороков, в первую очередь, в мочевыделительной системе, но также в кишечнике и спинном мозге (наиболее характерные сочетания с экстрофией мочевого пузыря). С этой же целью проводится УЗИ. Рекомендована экскреторная урография, которая позволяет убедиться в целостности и правильном развитии мочеточников и почек.
Лечение экстрофии мочевого пузыря
Лечение оперативное. Тип операции зависит от степени экстрофии мочевого пузыря, а именно - от размеров вывернутой части органа и, соответственно, отсутствующего сегмента передней брюшной стенки, а также от сопутствующих пороков развития. Если размер дефекта не превышает 4 см, проводится реконструктивно-пластическое вмешательство, цель которого - закрытие дефекта с помощью близлежащих тканей и восстановление целостности мочевого пузыря. Этого достаточно, поскольку гистологически орган развит правильно, несмотря на патологию в анатомии.
В случае больших размеров дефекта создается искусственный мочевой пузырь, который может выполнять функцию резервуара и опорожняться по желанию. Также часто мочеточники выводятся в сигмовидную кишку (уретеросигмостомия) - это обязательная мера в случае их расщепления.
Большую проблему для детских хирургов представляет расхождение костей таза при экстрофии мочевого пузыря. Накопленный врачебный опыт говорит о высокой частоте неудовлетворительных результатов операций, что связано с большим количеством сочетанных пороков и значительным дефектом передней брюшной стенки.
Прогноз и профилактика
Прогноз для выздоровления сомнительный. Неоперированные пациенты редко доживают до 10 лет. Что касается успеха оперативного лечения, то 20-80% проведенных вмешательств приводят лишь к незначительному улучшению. Нарушения уродинамики продолжают прогрессировать, сохраняется недержание. Риск развития восходящей инфекции остается высоким.
Профилактика экстрофии мочевого пузыря возможна в антенатальном периоде, еще лучше - на этапе планирования беременности, чтобы максимально исключить воздействие тератогенных факторов, особенно на этапе закладки основных органов и систем, то есть в первые 4-8 недель внутриутробного развития.
Нейрогенный мочевой пузырь у детей
Нейрогенный мочевой пузырь у детей - функциональные расстройства наполнения и опорожнения мочевого пузыря, связанные с нарушением механизмов нервной регуляции. Нейрогенный мочевой пузырь у детей может проявляться неконтролируемыми, учащенными или редкими мочеиспусканиями, ургентными позывами, недержанием или задержкой мочи, инфекциями мочевых путей. Диагноз нейрогенного мочевого пузыря у детей ставится по данным лабораторных, ультразвуковых, рентгенологических, эндоскопических, радиоизотопных и уродинамических исследований. Нейрогенный мочевой пузырь у детей требует комплексного лечения, включающего медикаментозную терапию, физиопроцедуры, ЛФК, хирургическую коррекцию.
Нейрогенный мочевой пузырь у детей - резервуарная и эвакуаторная дисфункция мочевого пузыря, обусловленная нарушением нервной регуляции мочеиспускания на центральном или периферическом уровне. Актуальность проблемы нейрогенного мочевого пузыря в педиатрии и детской урологии обусловлена высокой распространенностью заболевания в детском возрасте (около 10%) и риском развития вторичных изменений мочевыводящих органов.
Зрелый, полностью контролируемый днем и ночью, режим мочеиспускания формируется у ребенка к 3-4 годам, прогрессируя от безусловного спинального рефлекса до сложного произвольно-рефлекторного акта. В его регуляции принимают участие кортикальные и субкортикальные центры головного мозга, центры спинальной иннервации пояснично-крестцового отдела спинного мозга, периферические нервные сплетения. Нарушение иннервации при нейрогенном мочевом пузыре у детей сопровождается расстройствами его резервуарно-эвакуаторной функции и может стать причиной развития пузырно-мочеточникового рефлюкса, мегауретера, гидронефроза, цистита, пиелонефрита, хронической почечной недостаточности. Нейрогенный мочевой пузырь значительно снижает качество жизни, формирует физический и психологический дискомфорт и социальную дезадаптацию ребенка.
Причины нейрогенного мочевого пузыря у детей
В основе нейрогенного мочевого пузыря у детей лежат неврологические нарушения разного уровня, приводящие к недостаточной координации активности детрузора и/или наружного сфинктера мочевого пузыря при накоплении и выделении мочи.
Нейрогенный мочевой пузырь у детей может развиваться при органическом поражении ЦНС вследствие врожденных пороков (миелодисплазии), травм, опухолевых и воспалительно-дегенеративных заболеваний позвоночника, головного и спинного мозга (родовой травме, ДЦП, спинномозговой грыже, агенезии и дисгенезии крестца и копчика и др.), приводящих к частичному или полному разобщению супраспинальных и спинальных нервных центров с мочевым пузырем.
Нейрогенный мочевой пузырь у детей может быть обусловлен неустойчивостью и функциональной слабостью сформировавшегося рефлекса управляемого мочеиспускания, а также нарушением его нейрогуморальной регуляции, связанным с гипоталамо-гипофизарной недостаточностью, задержкой созревания микционных центров, дисфункцией вегетативной нервной системы, изменением чувствительности рецепторов и растяжимости мышечной стенки мочевого пузыря. Основное значение имеет характер, уровень и степень поражения нервной системы.
Нейрогенный мочевой пузырь чаще встречается у девочек, что связано с более высокой эстрогенной насыщенностью, повышающей чувствительность рецепторов детрузора.
Классификация нейрогенного мочевого пузыря у детей
По изменению пузырного рефлекса различают гиперрефлекторный мочевой пузырь (спастическое состояние детрузора в фазу накопления), норморефлекторный и гипорефлекторный (гипотония детрузора в фазу выделения). В случае гипорефлексии детрузора рефлекс на мочеиспускание возникает при функциональном объеме мочевого пузыря, значительно превышающем возрастную норму, в случае гиперрефлексии - задолго до накопления нормального возрастного объема мочи. Наиболее тяжелой является арефлекторная форма нейрогенного мочевого пузыря у детей с невозможностью самостоятельного сокращения полного и переполненного мочевого пузыря и непроизвольным мочеиспусканием.
По приспособленности детрузора к нарастающему объему мочи нейрогенный мочевой пузырь у детей может быть адаптированный и неадаптированный (незаторможенный).
Нейрогенная дисфункция мочевого пузыря у детей может протекать в легких формах (синдром дневного частого мочеиспускания, энурез, стрессовое недержание мочи); среднетяжелых (синдром ленивого мочевого пузыря и нестабильного мочевого пузыря); тяжелых (синдром Хинмана - детрузорно-сфинктерная диссенергия, синдром Очоа - урофациальный синдром).
Симптомы нейрогенного мочевого пузыря у детей
Нейрогенный мочевой пузырь у детей характеризуется различными расстройствами акта мочеиспускания, тяжесть и частота проявлений которого определяется уровнем поражения нервной системы.
При нейрогенной гиперактивности мочевого пузыря, преобладающей у детей раннего возраста, отмечаются учащенные (> 8 раз/сутки) мочеиспускания малыми порциями, ургентные (императивные) позывы, недержание мочи, энурез.
Постуральный нейрогенный мочевой пузырь у детей проявляется только при переходе тела из горизонтального положения в вертикальное и характеризуется дневной поллакиурией, ненарушенным ночным накоплением мочи с нормальным объемом ее утренней порции.
Стрессовое недержание мочи у девочек пубертатного возраста может возникать при физической нагрузке в виде упускания небольших порций мочи. Для детрузорно-сфинктерной диссинергии характерны полная задержка мочеиспускания, микции при натуживании, неполное опорожнение мочевого пузыря.
Нейрогенная гипотония мочевого пузыря у детей проявляется отсутствующими или редкими (до 3-х раз) мочеиспусканиями при полном и переполненном (до 1500 мл) мочевом пузыре, вялым мочеиспусканием с напряжением брюшной стенки, ощущением неполного опорожнения из-за большого объема (до 400 мл) остаточной мочи. Возможна парадоксальная ишурия с неконтролируемым выделением мочи вследствие зияния наружного сфинктера, растянутого под давлением переполненного мочевого пузыря. При ленивом мочевом пузыре редкие мочеиспускания сочетаются с недержанием мочи, запорами, инфекциями мочевыводящих путей (ИМП).
Нейрогенная гипотония мочевого пузыря у детей предрасполагает к развитию хронического воспаления мочевых путей, нарушению почечного кровотока, рубцеванию почечной паренхимы и формированию вторичного сморщивания почки, нефросклероза и ХПН.
Диагностика нейрогенного мочевого пузыря у детей
При наличии расстройств мочеиспускания у ребенка необходимо проведение комплексного обследования с участием педиатра, детского уролога, детского нефролога, детского невролога и детского психолога.
Диагностика нейрогенного мочевого пузыря у детей включает сбор анамнеза (семейная отягощенность, травмы, патология нервной системы и др.), оценку результатов лабораторных и инструментальных методов исследования мочевой и нервной системы.
Для выявления ИМП и функциональных нарушений со стороны почек при нейрогенном мочевом пузыре у детей выполняют общий и биохимический анализ мочи и крови, пробу Зимницкого, Нечипоренко, бактериологическое исследование мочи.
Урологическое обследование при нейрогенном мочевом пузыре включают УЗИ почек и мочевого пузыря ребенку (с определением остаточной мочи); рентгенологическое исследование (микционную цистографию, обзорную и экскреторную урографию); КТ и МРТ почек; эндоскопию (уретроскопию, цистоскопию), радиоизотопное сканирование почек (сцинтиграфию).
Для оценки состояния мочевого пузыря у ребенка отслеживают суточный ритм (количество, время) и объем спонтанных мочеиспусканий при нормальном питьевом и температурном режиме. Высокую диагностическую значимость при нейрогенном мочевом пузыре у детей имеют уродинамическое исследование функционального состояния нижних мочевых путей: урофлоуметрия, измерение внутрипузырного давления при естественном заполнении мочевого пузыря, ретроградная цистометрия, профилометрия уретры и электромиография.
Лечение нейрогенного мочевого пузыря у детей
В зависимости от типа, тяжести нарушений и сопутствующих заболеваний при нейрогенном мочевом пузыре у детей используют дифференцированную лечебную тактику, включающую немедикаментозную и медикаментозную терапию, хирургическое вмешательство. Показано соблюдение охранительного режима (дополнительный сон, прогулки на свежем воздухе, исключение психотравмирующих ситуаций), прохождение курсов ЛФК, физиотерапии (лекарственного электрофореза, магнитотерапии, электростимуляции мочевого пузыря, ультразвука) и психотерапии.
При гипертонусе детрузора назначают М-холиноблокаторы (атропин, детям старше 5 лет - оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты Ca+ (теродилин, нифедипин), фитопрепараты (валерианы, пустырника), ноотропы (гопантеновая кислота, пикамилон). Для лечения нейрогенного мочевого пузыря с ночным энурезом у детей старше 5 лет применяют аналог антидиуретического гормона нейрогипофиза - десмопрессин.
При гипотонии мочевого пузыря рекомендованы принудительные мочеиспускания по графику (каждые 2-3 часа), периодические катетеризации, прием холиномиметиков (ацеклидин), антихолинэстеразных средств ( дистигмин), адаптогенов (элеутерококк, лимонник), глицина, лечебные ванны с морской солью.
В целях профилактики ИМП у детей с нейрогенной гипотонией мочевого пузыря назначают уросептики в малых дозах: нитрофураны (фуразидин), оксихинолоны (нитроксолин), фторхинолоны (налидиксовая кислота), иммунокорригирующую терапию (левамизол), фитосборы.
При нейрогенном мочевом пузыре у детей выполняют внутридетрузорные и внутриуретральные инъекции ботулотоксина, эндоскопические хирургические вмешательства (трансуретральную резекцию шейки мочевого пузыря, имплантацию коллагена в устье мочеточника, операции на нервных ганглиях, ответственных за мочеиспускание), проводят увеличение объема мочевого пузыря с помощью кишечной цистопластики.
Прогноз и профилактика нейрогенного мочевого пузыря у детей
При правильной лечебной и поведенческой тактике прогноз нейрогенного мочевого пузыря у детей наиболее благоприятен в случае гиперактивности детрузора. Наличие остаточной мочи при нейрогенном мочевом пузыре у детей увеличивает риск развития ИМП и функциональных нарушений почек, вплоть до ХПН.
Для профилактики осложнений важно раннее выявление и своевременное лечение нейрогенной дисфункции мочевого пузыря у детей. Детям с нейрогенным мочевым пузырем необходимо диспансерное наблюдение и периодическое исследование уродинамики.
Эписпадия у детей
Эписпадия - редкий порок развития, проявляющийся врожденным расщеплением всей или только части передней стенки мочеиспускательного канала. В противоположность гипоспадии, наружное отверстие уретры открывается на дорсальной поверхности полового члена. Расщепление затрагивает не только мочеиспускательный канал, но и пещеристые тела полового члена. Эписпадия входит в комплекс пороков экстрофия мочевого пузыря и эписпадия. Часто сочетается с гипоплазией яичек и предстательной железы, крипторхизмом.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
У мальчиков выделяют следующие формы заболевания (в основу классификации положена степень расщепления передней стенки мочеиспускательного канала):
При субтотальной форме наблюдается частичное неудержание мочи, обусловленное пороком сфинктера мочевого пузыря.
При тотальной эписпадии наблюдается расщепленная головка, полностью открытый мочеиспускательный канал, лонные кости не соединены между собой, имеется дефект сфинктера мочевого пузыря. Дети с тотальной эписпадией имеют недержание мочи, постоянное выделение её наружу. Половой член у больных с эписпадией значительно уменьшен в размерах за счет расхождения лонного сочленения и выраженной деформации кавернозных тел вверх.
Этиология и патогенез
Возникновение эписпадии связывают с нарушением эмбрионального развития зародыша, которое происходит на 3 — 4-й неделе и заключается в смещении первичного парного зачатка полового бугорка в каудальном направлении, тогда как мочеполовой синус остается на своем обычном месте. Такое смещение и замедленное формирование полового бугорка сопровождаются нарушением закладки мезодермальной пластинки, что приводит к рассасыванию экто- и энтодермальной пластинок мочеполового синуса. В дальнейшем это обусловливает отсутствие передней стенки уретры и мышечного слоя передней стенки мочевого пузыря в области его шейки с образованием субмукозной щели. Если патология первичного полового бугорка не сопровождается нарушением хода мезодермальной закладки, процесс несмыкания ограничивается пределами уретры.
Эпидемиология
Клиническая картина
Cимптомы, течение
Эписпадия головки - наиболее легкая, но и наиболее редко встречающаяся форма эписпадии, не проявляется значительной клинической симптоматикой. Анатомические изменения полового члена незначительные. Наружное отверстие уретры располагается в области венечной бороздки на тыльной поверхности полового члена. Сама головка полового члена несколько уплощена, не покрыта крайней плотью. Возможно небольшое искривление полового члена, которое при эрекции может ликвидироваться. Мочеиспускание не нарушено, но учитывая то, что половой член несколько подтянут к передней стенке живота, может отмечаться разбрызгивание струи. Данная форма не требует оперативного лечения, но в последние годы стало возможным проведение косметической пластики головки члена.
Эписпадия полового члена характеризуется тем, что наружное отверстие уретры представляет собой желобок, протянувшийся по всему стволу члена от венечной бороздки до корня. Желобок покрыт слизистой оболочкой задней стенки мочеиспускательного канала. Головка, кавернозные тела и крайняя плоть расщеплены. Мочу пациент удерживает, но иногда, при натуживании, кашле, смехе возможно недержание мочи, что связано со слабостью сфинктера мочевого пузыря. Для совершения акта мочеиспускания больной оттягивает рукой половой член книзу или, для уменьшения разбрызгивания струи, вынужден присаживаться на корточки.
Полная (тотальная) эписпадия - наиболее тяжелая форма, часто сочетающаяся с экстрофией мочевого пузыря. Отмечается расхождение лонных костей. Половой член недоразвит, в виде «крючка», подтянут к животу. Наружное отверстие уретры представлено широкой воронкой, располагается у корня полового члена под симфизом. Передняя стенка уретры полностью отсутствует. Отмечается недержание мочи, пролабирование слизистой мочевого пузыря. Выраженный диастаз лонного сочленения приводит к появлению «утиной» походки. У трети больных отмечается сочетание порока с недоразвитием мошонки, крипторхизмом, гипоплазией яичек и др.
Эписпадия у девочек - редкий порок развития уретры, при котором отмечается расщепление передней стенки мочеиспускательного канала, расщепление клитора и расхождение в сторону половых губ. При тяжелых формах отмечается частичное неудержание мочи или полное недержание мочи. Подразделяется на три формы: клиторная, подлобковая и полная (залобковая). Анатомические изменения у девочек менее выражены.
При клиторной форме незначительно расщеплено наружное отверстие уретры. И это часто остается незамеченным. При более внимательном осмотре отмечается незначительное расщепление клитора, отверстие уретры располагается между его двумя половинками. Мочеиспускание не нарушено. Хирургического лечения при данной форме гипоспадии не требуется.
При подлобковой (субсимфизарной) форме мочеиспускательный канал расщеплен до шейки мочевого пузыря. Клитор также расщеплен. В зависимости от наличия или отсутствия расщепления сфинктера мочевого пузыря возможно присоединение недержания мочи.
Полная (залобковая) эписпадия - проявляется постоянным недержанием мочи. Обусловлено это отсутствием передней стенки мочеиспускательного канала и стенки переднего сегмента шейки мочевого пузыря. Наружное отверстие уретры настолько широкое, что пропускает палец. Малые и большие половые губы расщеплены. Отмечается диастаз прямых мышц живота. Возможно сочетание порока с пороками развития матки, яичников и др.
Диагноз эписпадии обычно устанавливается сразу после рождения ребенка (исключение - головчатые и клиторальная форма эписпадии, когда нет ярких анатомических деформаций).
При физикальном обследовании больного кроме традиционного осмотра (перкуссии, пальпации и аускультации) особое значение придается осмотру наружных половых органов и детальной оценке составных элементов порока для решения вопроса о необходимости хирургической коррекции и объема оперативного вмешательства.
Для подтверждения диагноза обычно не требуется.
• Рекомендуется проведение ультразвукового исследования (УЗИ) органов мочевыводящей системы (обязательно до и после мочеиспускания) для выявления сопутствующих пороков развития. [1,8,11-14,25].
• Рекомендуется проведение уродинамического обследования для выявления сопутствующих пороков развития.
Комментарии: комбинированное уродинамическое обследование включает выполнение урофлоуметрии и ретроградной цистометрии для определения формы и степени нарушения функции мочевого пузыря и назначения медикаментозной терапии и физиотерапии (ФЗТ).
• Рекомендуется проведение по показаниям (а также с учетом выявленных изменений при УЗИ) дополнительных диагностических мероприятий (для выявления сопутствующих пороков развития: подозрении на наличие порока развития верхних мочевыводящих путей и уточнения диагноза):
- При необходимости провести магнитно-резонансную и компьютерную томографию (при подозрении на наличие порока развития верхних мочевыводящих путей и уточнения диагноза. Также рекомендуется рассмотреть возможность проведения магнитно-резонансной томографии тазового дна с 3D реконструкцией и компьютерной томографии костей таза - для выбора оптимальной техники оперативного лечения при проведении пособий, направленных на формирование шейки мочевого пузыря и коррекцию недержания мочи).
Нейрогенный мочевой пузырь
Нейрогенный мочевой пузырь - это дисфункция мочевого пузыря, обусловленная врожденной или приобретенной патологией нервной системы. В зависимости от состояния детрузора дифференцируют гипер- и гипорефлекторный тип патологии. Заболевание может проявляться поллакиурией, недержанием мочи или ее патологической задержкой. Диагностика синдрома заключается в полном невролого-урологическом обследовании (анализы, урография, УЗИ почек и мочевого пузыря, урофлоурометрия, цистография и цистоскопия, сфинктерометрия, рентгенография и МРТ позвоночника, МРТ головного мозга и пр.). Лечение может включать немедикаментозную и лекарственную терапию, катетеризацию мочевого пузыря, оперативное вмешательство.
Нейрогенный мочевой пузырь - достаточно распространенное состояние в клинической урологии, связанное с невозможностью осуществления произвольно-рефлекторного накопления и выделения мочи из-за органического и функционального поражения нервных центров и путей, регулирующих данный процесс. Расстройства мочеиспускания имеют социальный аспект, поскольку могут ограничивать физическую и психическую активность человека, создавать проблему его социальной адаптации в обществе.
Патология часто сопровождается миофасциальным синдромом, синдромом тазовой венозной конгестии (венозного застоя). Более чем в 30% случаев наблюдается развитие вторичных воспалительно-дистрофических изменений со стороны мочевыделительной системы: пузырно-мочеточникового рефлюкса, хронического цистита, пиелонефрита и уретерогидронефроза, приводящих к артериальной гипертензии, нефросклерозу и хронической почечной недостаточности, что может грозить ранней инвалидизацией.
Сбой, происходящий на любом этапе сложной многоуровневой регуляции процесса мочеиспускания, может привести к развитию одного из многочисленных клинических вариантов нейрогенного мочевого пузыря. У взрослых синдром связан с повреждением головного и спинного мозга (при инсульте, сдавлении, хирургическом вмешательстве, переломе позвоночника), а также с воспалительно-дегенеративными и опухолевыми заболеваниями нервной системы - энцефалитом, рассеянным энцефаломиелитом, полинейропатией, полирадикулоневритом, туберкуломой, холестеатомой и т. д.
Нейрогенный мочевой пузырь у детей может иметь место при врожденных дефектах развития ЦНС, позвоночника и мочевыделительных органов, после перенесенной родовой травмы. Недержание мочи может быть вызвано снижением растяжимости и емкости мочевого пузыря вследствие цистита или неврологических заболеваний.
Выделяют гиперрефлекторный нейрогенный мочевой пузырь, проявляющийся в фазу накопления гиперактивностью детрузора (при надсегментарных поражениях нервной системы) и гипорефлекторный - со сниженной активностью детрузора в фазу выделения (при поражении сегментарно-периферического аппарата регуляции мочеиспускания). Синдром может иметь в основе рассинхронизацию деятельности детрузора и сфинктера мочевого пузыря (внутренняя и наружная детрузорно-сфинктерная диссинергия).
Синдром нейрогенного мочевого пузыря может иметь постоянные, периодические или эпизодические проявления, а многообразие его клинических вариантов определяется различием уровня, характера, степени тяжести и стадии поражения нервной системы. Типичными для гиперактивного варианта патологии являются поллакиурия, в т. ч. никтурия, императивные позывы и недержание мочи. Преобладание тонуса детрузора ведет к значительному повышению внутрипузырного давления при малом количестве мочи, что при слабости сфинктеров вызывает императивные позывы и учащенное мочеиспускание.
Гиперактивный тип синдрома характеризуется спастическим состоянием и опорожнением при накоплении менее 250 мл мочи; отсутствием или малым объемом остаточной мочи, затруднением произвольного начала и самого акта мочеиспускания; появлением вегетативных симптомов (потливости, подъема артериального давления, усиления спастики) перед микцией в отсутствии позывов; возможностью спровоцировать мочеиспускание раздражением области бедра и над лобком. При наличии ряда неврологических нарушений может возникать неконтролируемое стремительное выделение большого объема мочи - «церебральный незаторможенный мочевой пузырь».
Относительное преобладание тонуса сфинктеров при детрузорно-сфинктерной диссинергии выражается полной задержкой мочи, мочеиспусканием при натуживании, наличием остаточной мочи. Гипоактивный нейрогенный мочевой пузырь проявляется снижением или отсутствием сократительной активности и опорожнения при полном и даже переполненном пузыре в фазу выделения.
Из-за гипотонии детрузора нет повышения внутрипузырного давления, необходимого для преодоления сопротивления сфинктера, что ведет к полной задержке или вялому мочеиспусканию, натуживанию во время микции, наличию большого (до 400 мл) объема остаточной мочи и сохранению ощущения наполненности пузыря. При гипотоничном растянутом мочевом пузыре возможно недержание мочи (парадоксальная ишурия), когда при переполнении органа происходит механическое растяжение внутреннего сфинктера и неконтролируемое выделение мочи каплями или небольшими порциями наружу.
Осложнения
Денервация вызывает развитие выраженных трофических нарушений и осложнений в виде интерстициального цистита, приводящего к склерозированию и сморщиванию мочевого пузыря. В мочевыводящих путях могут формироваться камни, нарушающие отток мочи, провоцирующие развитие инфекции. В случае спазма сфинктера может возникать пузырно-мочеточниковый рефлюкс (обратный заброс мочи в мочеточники и почки, приводящий к воспалению). Синдром часто сопровождается функциональными невротическими расстройствами, которые в дальнейшем могут стать определяющими.
Для диагностики необходимо провести тщательный сбор анамнеза, лабораторное и инструментальное обследование. В опросе родителей ребенка с нейрогенным мочевым пузырем выясняют, как протекали роды, имеется ли наследственная предрасположенность к заболеванию. Для исключения воспалительных заболеваний мочевыделительной системы выполняют анализ крови и мочи - общий, по Нечипоренко, функциональную пробу Зимницкого, биохимическое исследование мочи и крови.
Основными методами инструментальной диагностики синдрома являются УЗИ почек и мочевого пузыря, цистоскопия, МРТ, рентгенологическое исследование мочевыводящих путей (обычная и микционная уретроцистография, экскреторная урография, восходящая пиелография, радиоизотопная ренография), уродинамические исследования (цистометрия, сфинктерометрия, профилометрия, урофлоуметрия).
При отсутствии заболеваний со стороны мочевыделительной системы проводят неврологическое обследование для выявления патологии головного и спинного мозга с применением электроэнцефалографии, КТ, МРТ, рентгенографии черепа и позвоночника. Осуществляется дифференциальная диагностика с гипертрофией простаты, стрессовым недержанием мочи у пожилых людей. При невозможности установить причину заболевания говорят о нейрогенном мочевом пузыре с неясной этиологией (идиопатическом).
Лечение нейрогенного мочевого пузыря
Терапия проводится совместно врачом-урологом и неврологом; ее план зависит от установленной причины, типа, степени выраженности дисфункции мочевого пузыря, сопутствующей патологии (осложнений), эффективности ранее проведенного лечения. Применяют немедикаментозное, медикаментозное и хирургическое лечение, начиная с менее травматичных и более безопасных лечебных мероприятий.
Гиперактивный вариант лучше поддается лечению. Используют лекарственные средства, снижающие тонус мышц мочевого пузыря, активизирующие органное кровообращение и устраняющие гипоксию: антихолинергические препараты (гиосцин, пропантелин, оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты кальция (нифедипин), альфа-адреноблокаторы (фентоламин, феноксибензамин).
В последнее время довольно перспективным в лечении гиперрефлексии, детрузорно-сфинктерной диссенергии и инфравезикальной обструкции считают применение инъекций ботулотоксина в стенку мочевого пузыря или уретры, внутрипузырное введение капсаицина и резинфератоксина. В дополнение назначают препараты на основе янтарной кислоты, L-карнитин, гопантеновая кислота, N-никотиноил-гамма-аминобутировая кислота, коферментные формы витаминов, обладающие антигипоксическим и антиоксидантным действием.
Параллельно применяют немедикаментозные методы лечения нейрогенного мочевого пузыря: лечебную физкультуру (специальные упражнения для тазовых мышц), физиотерапию (электростимуляцию, лазеротерапию, гипербарическую оксигенацию, диадинамотерапию, тепловые аппликации, ультразвук), тренировку мочевого пузыря, нормализацию режима питья и сна, психотерапию.
Гипоактивный вариант болезни труднее поддается терапии. Имеющиеся застойные явления в мочевом пузыре создают риск присоединения инфекции, развития вторичных поражений мочевой системы. В лечении нейрогенного синдрома с признаками гипотонии важно обеспечение регулярного и полного опорожнения мочевого пузыря (с помощью принудительных мочеиспусканий, наружной компрессии (прием Креде), методами физиотерапии, тренировки мышц мочевого пузыря и тазового дна, периодической или постоянной катетеризацией).
В качестве медикаментозной терапии применяют непрямые и М-холиномиметики (бетанехол хлорид, дистигмина бромид, ацеклидин, галантамин), позволяющие усиливать моторику мочевого пузыря, снижать его эффективный объем и количество остаточной мочи. Индивидуально назначают альфа-адреноблокаторы (феноксибензамин - при внутренней детрузорно-сфинктерной диссинергии, диазепам и баклофен - при внешней детрузорно-сфинктерной диссинергии), альфа-симпатомиметики (мидодрин и имипрамин - в случае недержания мочи при напряжении).
При медикаментозной терапии нейрогенного мочевого пузыря для профилактики мочевых инфекций необходимы контроль количества остаточной мочи и прием антибактериальных препаратов (нитрофуранов, сульфаниламидов), особенно пациентам с пузырно-мочеточниковым рефлюксом.
Хирургическое эндоскопическое вмешательство при гипотонии органа заключается в трансуретральной воронкообразной резекции шейки мочевого пузыря, обеспечивающей в дальнейшем возможность опорожнения слабым нажатием снаружи. При гиперрефлекторном варианте (со спастикой тазового дна и детрузорно-сфинктерной диссинергией) проводят надрез наружного сфинктера, что снижает напор мочеиспускания, а в последующем - гиперреактивность детрузора, увеличивая вместимость пузыря.
Также возможно оперативное увеличение мочевого пузыря (с использованием пластики тканей), ликвидация пузырно-мочеточникового рефлюкса, постановка цистостомического дренажа для опорожнения мочевого пузыря. Патогенетическое лечение синдрома нейрогенного мочевого пузыря позволяет уменьшить риск повреждения мочевыделительных органов и необходимость оперативного вмешательства в будущем.
Читайте также:
