Увеит при хроническом детском кожно-неврологическом и суставном синдрома
Добавил пользователь Евгений Кузнецов Обновлено: 22.01.2026
ГБУЗ «Детская городская поликлиника № 122 ДЗМ»;ГБУ «НИИ организации здравоохранения и медицинского менеджмента ДЗМ»
Московский городской центр детской ревматологии ГБУЗ «Морозовская детская городская кли- ническая больница ДЗМ»;ФГАОУ ВО «Первый МГМУ им. И.М. Сеченова» Минздрава России (Сеченовский Университет)
Ревматоидный увеит рассматривается как внесуставное проявление ювенильного идиопатического артрита (ЮИА). В большинстве случаев увеит носит двусторонний характер и протекает бессимптомно, а также может привести к значительной потере зрения и слепоте. Своевременные диагностика и начало терапии увеита позволят снизить частоту слепоты и инвалидизации пациентов с ЮИА. Большинство современных противоревматических препаратов эффективны не только в отношении активности суставного синдрома, но и оказывают действие на активность увеита.
Цель исследования: изучить клинико-демографические данные пациентов, страдающих ЮИА с увеитом, на основе анализа городского регистра детей, получающих генно-инженерную биологическую терапию.
Материал и методы: проанализированы данные 53 пациентов, в возрасте от 1 года до 17 лет, страдающих ЮИА с увеитом, находящихся на генно-инженерной биологической терапии (ГИБТ) в г. Москве. В общем количестве исследуемых детей 12 (22,6%) мальчиков и 41 (77,4%) девочка. Данные о пациентах были получены из Единого московского регистра пациентов, получающих генно-инженерную биологическую терапию, в который включено 237 пациентов. Проанализированы следующие показатели: структура вариантов течения ЮИА с увеитом; структура генно-инженерных биологических препаратов; сопутствующая базисная противовоспалительная терапия.
Результаты и выводы: доля пациентов, страдающих ЮИА с увеитом, среди пациентов с ЮИА, получающих генно-инженерную биологическую терапию, составляет 22,4%. У 66% пациентов увеит носит двусторонний характер. Средний возраст дебюта ЮИА, ассоциированного с увеитом, составил 3,4 года (1,0-12,5 года). Большинство пациентов (71,7%), страдающих ЮИА с увеитом, нуждающихся в терапии ГИБП, получают терапию адалимумабом. В структуре ЮИА с ревматоидным увеитом преобладают пациенты с полиартикулярным серонегативным по РФ вариантом - 26 (49,0%) пациентов и олигоартикулярным вариантом - 22 (41,5%) пациента. Эффективность генно-инженерных биологических препаратов составляет 66%. Базисную противовоспалительную терапию в сочетании с ГИБТ получают 44 (83%) пациента, из них 42 пациента получают метотрексат.
Ключевые слова: ревматические заболевания у детей, ювенильный артрит, ревматоидный увеит, генно-инженерная биологическая терапия.
Uveitis associated with juvenile idiopathic arthritis according to the register of children receiving engineered biological therapy in Moscow
Sevost'yanov V.K. 1 , Zholobova E.S. 2 , 3
1 Children's City Polyclinic No. 122, Moscow
2 Moscow City Center of Pediatric Rheumatology, Morozov Children's City Clinical Hospital
3 I.M. Sechenov First Moscow State Medical University
Background. Rheumatoid uveitis is considered as an extra-articular manifestation of juvenile idiopathic arthritis (JIA). In most cases, uveitis is bilateral and asymptomatic and may result in significant visual loss and blindness. Early diagnosis and treatment of uveitis decrease the rate of blindness and disability in JIA patients. Most current anti-rheumatic medications are effective against both articular syndrome and uveitis.
Aim. To assess clinical demographic characteristics of patients with JIA and uveitis based on the analysis of city register of children who receive engineered biological therapy.
Material and methods. Data on 53 children aged 1-17 (10 boys, 22.6%, and 41 girls, 77.4%) with JIA and uveitis who receive engineered biological therapy in Moscow were evaluated. Medical information was obtained from the common Moscow register of patients receiving engineered biological therapy which includes 237 patients. The structure of variants of JIA with uveitis, the structure of engineered biological agents, and additional basic anti-inflammatory treatment were analyzed.
Results and conclusions. 22.4% of patients with JIA receiving engineered biological therapy are diagnosed with uveitis. In 66% of patients, uveitis is bilateral. Mean age of the debut of JIA associated with uveitis is 3.4 years (1-12.5 years). Most patients (71.7%) with JIA and uveitis requiring engineered biological therapy receive adalimubab. Among patients with JIA and rheumatoid uveitis, 26 patients (49.0%) are diagnosed with poly-articular seronegative type and 22 patients (41.5%) are diagnosed with oligo-articular type. The efficacy of engineered biological agents is 66%. 44 patients (83%) receive basic anti-inflammatory treatment with engineered biological agents, 42 of 44 patients receive methotrexate.
Key words: rheumatic disorders in children, juvenile arthritis, rheumatoid uveitis, engineered biological therapy.
For citation: Sevost'yanov V.K., Zholobova E.S. Uveitis associated with juvenile idiopathic arthritis according to the register of children receiving engineered biological therapy in Moscow // RMJ. 2017. № 12. P. 924-928.
Для цитирования: Увеит, ассоциированный с ювенильным идиопатическим артритом, по данным регистра детей на генно-инженерной биологической терапии в городе Москве. РМЖ. Мать и дитя. 2017;25(12):924-928.
Статья посвящена проблеме увеита, ассоциированного с ювенильным идиопатическим артритом
Ювенильный идиопатический артрит (ЮИА) на современном этапе рассматривается как артрит неустановленной причины, возникший ранее 16-летнего возраста и протекающий не менее 6 нед. При ведении пациентов с ЮИА одной из важнейших проблем является возможность развития ревматоидного увеита. Увеит - воспаление различных частей сосудистой оболочки глаза, может проявляться покраснением глаза, болезненностью, светочувствительностью, снижением зрения, в этом случае диагностика не представляет сложности. В большинстве же случаев увеит протекает бессимптомно и может привести к значительной потере зрения и слепоте. Ревматоидный увеит рассматривается как внесуставное проявление ЮИА. В большинстве случаев ревматоидный увеит носит двусторонний характер, а при одностороннем процессе прогрессирование его с поражением контралатерального глаза часто отмечается в течение первых 12 мес. от манифестации суставного синдрома ЮИА [1]. Ранняя диагностика и своевременное начало терапии увеита, как топической, так и в рамках противоревматической терапии, позволят снизить частоту слепоты у пациентов с ЮИА, а также снизить бремя инвалидизации для пациента, его семьи и государства.
Факторы риска развития увеита при ЮИА:
- раннее начало, до 6-7 лет 4;
- повышение СОЭ [2];
- положительные антинуклеарные антитела 3;
- олигоартикулярный вариант 5.
Основной клинической задачей в ведении пациента с ЮИА и поражением глаз является подавление воспалительной активности, как суставного синдрома, так и увеита. Большинство современных противоревматических препаратов эффективны не только в отношении активности суставного синдрома, но и оказывают действие на активность увеита 6. В то же время даже современные биологические высокоэффективные препараты не всегда предупреждают развитие так называемого увеита de-novo.
Цель и задачи исследования: на основе анализа городского регистра детей, получающих генно-инженерную биологическую терапию, изучить клинико-демографические данные пациентов, страдающих ЮИА с увеитом; оценить варианты течения увеита (одно- и двустороннее поражение глаз, активность процесса, дебют увеита по отношению к дебюту суставного синдрома); выявить варианты течения ЮИА, при которых достоверно чаще встречается увеит; оценить эффективность терапии.
Материал и методы
Проанализированы данные 53 пациентов, проживающих в г. Москве, в возрасте от 1 года до 17 лет, страдающих ЮИА с увеитом и находящихся на генно-инженерной биологической терапии (ГИБТ). Данные о пациентах были получены из Единого московского регистра пациентов, получающих генно-инженерную биологическую терапию [10]. В данный регистр включено 237 пациентов, получающих следующие генно-инженерные биологические препараты: этанерцепт, адалимумаб, тоцилизумаб, абатацепт. Нами проанализированы следующие показатели: структура вариантов течения ЮИА с увеитом, структура генно-инженерных биологических препаратов, сопутствующая базисная противовоспалительная терапия (метотрексат, циклоспорин А), использовавшиеся у данных пациентов.
Результаты исследования
1. Место увеита в популяции пациентов с ювенильным идиопатическим артритом
Всего в Москве на 01.06.2016 237 детей с ЮИА получают генно-инженерную биологическую терапию: 110 (46,4%) пациентов получают этанерцепт, 63 (26,6%) - адалимумаб, 46 (19,4%) - тоцилизумаб, 18 - (7,6%) абатацепт. Доля пациентов, страдающих ЮИА с увеитом, составляет 22,4% (53 пациента).
Клинико-демографические данные. Среди пациентов с ЮИА и увеитом, находящихся на ГИБП, 41 (77,4%) девочка и 12 (22,6%) мальчиков, средний возраст на период исследования составил 9,5 года (4 года - 17 лет). Средний возраст дебюта ЮИА, ассоциированного с увеитом, составил 3,4 года (1,0-12,5 года). Дебют ЮИА с поражением глаз в 3,8% случаев (2 человека) отмечался до начала суставного синдрома, в 13,2% случаев (7 человек) увеит выявлен параллельно с дебютом суставного синдрома, в 83% случаев (44 человека) - после дебюта суставного синдрома. У 66% пациентов (35 человек) увеит носит двусторонний характер. Антинуклеарный фактор был положительным у 20,8% пациентов (11 человек).
У 66% пациентов (35 человек) к настоящему времени достигнута ремиссия увеита, что свидетельствует о достаточно высокой эффективности ГИБП. Активность увеита сохраняется у 34% пациентов (18 человек). В настоящее время выявить достоверные причины сохранения активности увеита не удалось. У ряда пациентов ввиду недавно начатой ГИБТ еще не достигнута контрольная точка эффективности терапии, у другой группы пациентов в настоящее время достигнута ремиссия суставного синдрома, но сохраняется вялотекущее течение увеита.
Терапия биологическими препаратами инициируется в федеральных центрах: ФГАУ НЦЗД МЗ РФ, ФГБНУ «НИИ ревматологии им. В.А. Насоновой», УДКБ Первого МГМУ им. И.М. Сеченова, а также в Морозовской детской городской клинической больнице. Рабочей группой по детской ревматологии г. Москвы, разработан план диспансерного наблюдения за пациентами с ЮИА, в т. ч. ассоциированного с увеитом. Пациенты в обязательном порядке осматриваются офтальмологами с кратностью от 1 раза в 3 мес. до 1 раза в год, что позволяет своевременно выявлять увеит и контролировать лечение. Назначения офтальмолога включают местную терапию топическими кортикостероидами, мидриатиками и нестероидными противовоспалительными препаратами (НПВП). Квалифицированная офтальмологическая помощь в виде консультаций, а при необходимости и оперативного лечения оказывается в Московском НИИ глазных болезней им. Гельмгольца, а также в офтальмологическом отделении Морозовской ДГКБ.
Анализ терапии ГИБП больных с ЮИА и увеитом представлен на рисунке 1.
Доминирующее число пациентов (38 человек, 71,7%), страдающих увеитом, получают терапию адалимумабом. Это обусловлено высокой эффективностью терапии данным препаратом как в отношении активности суставного синдрома, так и активности увеита [7, 9, 11]. Отдельная группа пациентов (8 человек, 15,1%) получает терапию абатацептом, это связано с тем, что на сегодняшний день накоплен значительный успешный опыт в применении данного препарата у пациентов с увеитом [8, 12]. По данным регистра, тоцилизумаб используется у 5 пациентов. Из них в 2-х случаях как препарат первой линии (в первом случае у пациента с системной формой ЮИА, во втором случае - у пациента с полиартикулярным серонегативным вариантом ЮИА с высокой клинико-лабораторной активностью). В 2-х случаях тоцилизумаб используется как препарат второй линии (после применения адалимумаба, вследствие обострения суставного синдрома) и в 1 случае как препарат четвертой линии (после применения инфликсимаба, адалимумаба, абатацепта, вследствие обострения суставного синдрома на каждом из препаратов). В настоящее время появляются работы, свидетельствующие о высокой эффективности тоцилизумаба в отношении активности увеита и рекомендующие данный препарат во второй и третьей линии терапии 14. Этанерцепт используется в 2-х случаях. В первом случае у ребенка с отягощенным анамнезом по туберкулезной инфекции, на фоне активности суставного процесса и увеита. Во втором случае увеит дебютировал на 4-м году от начала генно-инженерной биологической терапии этанерцептом.
Также нами рассчитана доля пациентов с увеитом по каждому генно-инженерному биологическому препарату (табл. 1).
Как видно из таблицы 1, 60,3% (38 человек) и 44,4% (5 человек) пациентов, получающих терапию адалимумабом и абатацептом соответственно, страдают увеитом.
2. Структура вариантов течения ювенильного идиопатического артрита с увеитом у пациентов г. Москвы, получающих генно-инженерную биологическую терапию
3. Место базисной противовоспалительной терапии в лечении ювенильного идиопатического артрита с увеитом
Всего из пациентов, страдающих увеитом и получающих ГИБП, сопутствующую базисную противовоспалительную терапию получают 44 пациента (83%), из них 42 пациента получают метотрексат в дозе от 7,5 до 20 мг/нед. и 2 пациента получают циклоспорин А в дозе 150-200 мг/сут (табл. 3).
Выводы
1. Доля пациентов, страдающих ЮИА с увеитом, среди пациентов с ЮИА, получающих генно-инженерную биологическую терапию, составляет 22,4%.
2. Средний возраст дебюта ЮИА, ассоциированного с увеитом, составляет 3,4 года (1,0-12,5 года).
3. Дебют увеита в 3,8% случаев отмечался до появления суставного синдрома ЮИА, в 13,2% случаев - параллельно с ним, в 83% случаев - после развития суставного синдрома.
4. У 66% пациентов увеит носит двусторонний характер.
5. Активность увеита на фоне ГИБП сохраняется у 34% пациентов, у 66% пациентов увеит находится в состоянии ремиссии.
6. Доминирующее число пациентов (71,7%), страдающих увеитом, получают терапию адалимумабом.
7. В группах пациентов, получающих терапию адалимумабом и абатацептом, 60,3 и 44,4% соответственно страдают увеитом.
8. В структуре ЮИА с увеитом преобладает полиартикулярный серонегативный по РФ вариант - 49,0% и олигоартикулярный вариант - 41,5%.
9. Сопутствующую базисную противовоспалительную терапию получают 44 (83%) пациента с ЮИА и увеитом, получающих ГИБТ, из них 42 пациента получают метотрексат.
Ювенильный идиопатический артрит (педиатрия)
Ювенильный идиопатический артрит (ЮИА) - артрит неустановленной причины, длительностью более 6 недель, развивающийся у детей в возрасте до 16 лет, при исключении другой патологии суставов.
Название протокола: Ювенильный идиопатический артрит
Код (ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| М08.0 | Юношеский (ювенильный) ревматоидный артрит (РФ+ и РФ-) |
| М08.1 | Юношеский анкилозирующий спондилит |
| М08.2 | Юношеский (ювенильный) артрит с системным началом |
| М08.3 | Юношеский (ювенильный) полиартрит (серонегативный) |
| М08.4 | Пауциартикулярный юношеский (ювенильный) артрит |
| М08.8 | Другие ювенильные артриты |
| М08.9 | Юношеский артрит неустановленный |
Дата разработки/пересмотра протокола: 2014 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| ANA | антинуклеарные антитела |
| AKR (ACR) | Американская коллегия ревматологов (American College of Rheumatology) |
| АКРпеди | педиатрические критерии улучшения Американской коллегии ревматологов |
| HLA B-27 | Human Leukocyte Antigen (HLA) B27 (Человеческий лейкоцитарный антиген В 27) |
| ILAR | Международная Лига Ассоциаций Ревматологов |
| IgG,IgM,IA | иммуноглобулины G, М, А |
| АЛТ | аланинаминотрансфераза |
| АСТ | аспартатаминотрансфераза |
| Анти-ФНО | анти-Фактор некроза опухолей |
| АНФ | антинуклеарный фактор |
| АЦЦП | антитела к циклическому цитруллинированному пептиду |
| БПВП | базисные противовоспалительные препараты |
| ГИБП/БП | генно-инженерные биологические препараты / биологические препараты |
| БМАРП | болезнь-модифицирующие антиревматические препараты |
| ВВИГ | внутривенный иммуноглобулин |
| ВАШ | визуально-аналоговая шкала |
| ГК | глюкокортикоиды |
| иАПФ | ингибиторы ангиотензинпревращающего фермента |
| ИЛ | интерлейкины |
| ИФА | иммуноферментный анализ |
| КТ | компьютерная томография |
| КФК | креатинфосфокиназа |
| ЛДГ | лактатдегидрогеназа |
| МКБ | международная классификация болезней |
| МНО | международное нормализованное отношение |
| МРТ | магнитно-резонансная томография |
| НПВП | нестероидные противовоспалительные препараты |
| ПМСП | первичная медико-санитарная помощь |
| РФ | ревматоидный фактор |
| САМ | синдром активации макрофагов |
| СОЭ | скорость оседания эритроцитов |
| СРБ | С-реактивный белок |
| УДД | уровень достоверности доказательств |
| УЗИ | ультразвуковое исследование |
| ЭКГ | электрокардиограмма |
| ЦНС | центральная нервная система |
| ЮИА | ювенильный идиопатический артрит |
| сЮИА | системный ювенильный идиопатический артрит |
Пользователи протокола: педиатры, ревматологи (детские, взрослые), врачи общей практики, врачи скорой медицинской помощи.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация
Таблица 1- Классификация ювенильного идиопатического артрита по ILAR [1]:
| Подтип | Диагностические критерии |
| Системный | Лихорадка как минимум 2 недельная длительность и артрит как минимум >1 суставе Плюс одни или более из нижеследующих: Эритематозная сыпь Лимфоаденопатия Серозиты Гепато и /или спленомегалия Исключение: а), b) с) d) |
| Олигоартрит | Артрит, поражающий ≤4 суставов в течение первых 6 месяцев заболевания Есть 2 подкатегории: Персистирующий: поражает 4 или меньше суставов в течение всей болезни. Распространяющийся: поражает более 4 суставов после первых 6 месяцев заболевания. Исключение:а), b) с), d), е) |
| РФ (-) полиартрит | Артрит, поражающий ≥5 суставов в течение первых 6 месяцев заболевания РФ-отрицательный Исключение: а), b) с), d), е) |
| РФ (+) полиартрит | Артрит, поражающий ≥5 суставов в течение первых 6 месяцев заболевания Два или более анализа на РФ являются положительными не менее 3 месяцев в течение первых 6 месяцев заболевания Исключение:а), b) с), е) |
| Энтезит ассоциированный артрит | Артрит и энтезит, или артрит или энтезит с по меньшей мере 2 последующими симптомами: Персистенция или наличие в анамнезе болезненность в илеосакральных сочленениях и / или воспалительная пояснично-крестцовая боль Присутствие антигена HLA-B27 Начало артрита у мужчин старше 6 лет Острый (симптоматический) передний увеит История анкилозирующего спондилоартрита, связанного с энтезитом артрита, сакроилита с воспалительным кишечником болезни, синдрома Рейтера или острого переднего увеита у родственника первой степени Исключение: a), b),е) |
| Псориатический артрит | Артрит и псориаз, или артрит, и как минимум 2 из следующих симптомов: Дактилит Язва ногтей или онихолиз Псориаз у родственника первой степени Исключение: b) с), d),е) |
| Недифференцированный артрит | Артриты неизвестной причины у детей, не отвечающие полным критериям какой-либо категории или отвечающие критериям более чем одной из представленных категорий. |
РФ: ревматоидный фактор; HLA: антиген лейкоцитов человека. Одна из основных целей классификации ILAR является взаимной исключительностью подтипов. Поэтому был определен следующий список возможных исключений для каждой категории; а)Псориаз или история псориаза у пациента или родственника первой степени; b) Артрит у мужчин с HLA-B27-положительным началом после шести лет; c) Анкилозирующий спондилоартрит, энтезит-ассоциированный артрит, сакроилит с воспалительным заболеванием кишечника или острым передним увеитом или история одного этих расстройств у родственника первой степени; d) Наличие ревматоидного фактора иммуноглобулина M и по меньшей мере два раза не менее 3 месяцев; e) Наличие системной ЮИА у пациента.
- с активными системными проявлениями и разной степенью активности артритом;
- без активных системных проявлений и разной степенью активности артрита;
- с признаками синдрома активации макрофагов.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [2-9,18]
Диагностические критерии вариантов ювенильного идиопатического артрита 8
Диагностика ЮИА:
Жалобы и анамнез:
Жалобы на (УД - D):
Осмотр каждого сустава проводят, сравнивая его с симметричным. Сначала проводят визуальный осмотр, затем пальпацию, и наконец, сравнивают объем пассивных и активных движений.
Лабораторные исследования [4,7,9,18]:
- Общий анализ крови - увеличение СОЭ (≥20 мм/час). При олигоартикулярном ЮИА показатели крови могут не изменяться. Количество тромбоцитов может снижаться при САМ синдроме [18];
- Биохимический анализ крови - повышение уровня СРБ. При олигоартикулярном ЮИА показатели крови могут не изменяться. Аспартат аминотрансфераза повышается при САМ синдроме [18].
- Биохимический анализ крови РФ - положительный тест на РФ может указывать на серопозитивный ЮИА, 2-3 % от всех ЮИА, однако имеет прогностическую значимость [4,7,9].
- Иммунологическое исследование - Антинуклеарные антитела (ANA), антинуклеарный фактор (АНФ)- определение методом непрямой иммунофлуоресценции обнаруживают у 40-75% детей с олигоартикулярным поражением. Он не является специфичным, но позволяет диагностировать особый подтип, при котором высок риск развития увеита, часто протекающий бессимптомно [4,7,9,21].
- Иммунологическое исследование -Антитела к циклическому цитруллинированному пептиду (АЦЦП) - определение суммарных антител к циклическим цитруллиновым пептидам в сыворотке крови ИФА-методом (если РФ+) [4,7,9].
- Молекулярно-генетическое исследование - Человеческий лейкоцитарный антиген В 27 (HLA B-27) - с помощью метода проточной цитометрии показано при подозрении на полиартикулярный вариант ЮИА и на артрит, ассоциированный с энтезитом, сакроилеитом, псориатическим артритом[4,7,9].
- Иммунологическое исследование (Хемилюминесцентный иммуноанализ) Ферритин- определяют у пациентов с системным ЮИА и подозрением на САМ синдром [18].
- Биохимический анализ крови -Триглицериды- повышается при САМ синдроме [18].
- Коагулограмма- Фибриноген- понижается при САМ синдроме [18].
- Иммунологическое исследование-Фактор некроза опухолей альфа (ФНО -альфа),интерлейкины (ИЛ -6, ИЛ-1) - определяют при вторичной неэффективности и сложности в подборе биологической терапии [4,7,9].
Инструментальные исследования [5]:
- Рентгенологическое исследование суставов - остеопороз, мелкокистозная перестройка костной структуры эпифиза, сужение суставных щелей, костные эрозии, анкилоз суставов.
- УЗИ суставов: возможно наличие выпота и утолщения синовиальной оболочки суставов.
- МРТ суставов (с контрастированием): возможно наличие выпота и утолщения синовиальной оболочки суставов.
- Исследование синовиальной жидкости: при ЮИА количество лейкоцитов в синовиальной жидкости повышается до 25 000 в 1 микролитре за счёт нейтрофилов (25-90%), содержание белка достигает 40-60 грамм/литр. В цитоплазме лейкоцитов обнаруживают включения, вакуоли, похожие на кисть винограда (рагоциты). Эти клетки содержат фагоцитированный материал - липидные или белковые вещества, РФ, иммунные комплексы, комплемент. Рагоциты обнаруживают и при других заболеваниях: ревматических, псориатическом артритах, системной красной волчанке, бактериальных артритах, подагре, но не в таком количестве, как при ревматоидном артрите.
Показания для консультации узких специалистов:
- консультация ревматолога - при наличии любых клинических проявлений, позволяющих заподозрить ЮИА;
- консультация онколога/онкогематолога - с целью исключения новообразования (лимфаденопатия, оссалгии и/или упорные артралгии и/или тяжелое не типичное состояние, и/или гематологические нарушения);
- консультация фтизиатра - при положительной пробе Манту с целью исключения туберкулеза;
- консультация инфекциониста - с целью исключения вирусных гепатитов, зоонозных и других инфекций;
- консультация офтальмолога - с целью проведение биомикроскопии глаза щелевой лампой, офтальмоскопии глазного дна;
- консультация ортопеда-травматолога - с целью исключения травмы, врожденной патологии костно-суставной системы, асептического некроза, новообразования, с целью ортопедической коррекции;
- консультация невропатолога - с целью исключения неврологической симптоматики;
- консультация иммунолога - с целью исключения ИДС;
- консультация гастроэнтеролога - с целью исключения заболеваний желудочно-кишечного тракта на фоне медикаментозной терапии;
- консультация нефролога - с целью исключения патологии почек (при сЮИА);
- консультация нейрохирурга - с целью исключения объемного процесса головного мозга;
- консультация пульмонолога - с целью исключения патологии легких при сЮИА;
- консультация генетика - с целью исключения генетических синдромов, протекающих с поражением костно-суставной системы;
- консультация оториноларинголога - с целью исключения инфекции, санации носоглотки;
- консультация стоматолога-терапевта - с целью исключения инфекции, санации зубов;
- консультация психолога - с целью диагностики и коррекции психических расстройств;
- консультация эндокринолога - при нарушении роста, синдроме Кушинга;
- консультация хирурга - с целью исключения острой хирургической патологии;
- консультация клинического фармаколога - перед назначением лекарственных средств с узким терапевтическим индексом;
- консультация врача по лечебной физкультуре и спорту - перед назначением реабилитационного лечения;
- консультация физиотерапевта - с целью назначения физиотерапевтических процедур.
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований [3,7,9]
Таблица 2 - Дифференциальная диагностика ЮИА у детей [3,7,9]:
Увеит у детей
Увеит у детей — это общее название воспалительных болезней сосудистой оболочки глаза. Основные причины — системные аутоиммунные заболевания, инфекции (вирусные, бактериальные, грибковые), аллергические и токсические воздействия на хориоидею. Передние увеиты проявляются корнеальным синдромом и болью в глазу, задние — резким ухудшением зрения при отсутствии болевого синдрома. Для диагностики назначаются биомикроскопия, когерентная оптическая томография, визометрия, другие инструментальные исследования. Лечение проводится противовоспалительными, десенсибилизирующими, этиотропными антибактериальными и противовирусными средствами. По показаниям выполняется хирургическая коррекция.
МКБ-10
Общие сведения
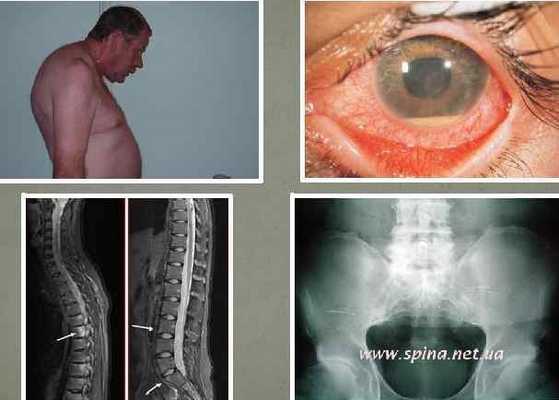
Распространенность заболевания в детской офтальмологии колеблется в пределах 15-38 случаев на 100 тыс. населения, а его удельный вес среди всех глазных болезней составляет 10-15%. Пик диагностики увеитов в педиатрической практике приходится на подростковый возраст, мальчики и девочки болеют одинаково часто. Полиэтиологичность, многообразие и неспецифичность симптоматики ставят увеит в ряд наиболее опасных заболеваний глаза и требуют от врача применения разных методов диагностики, чтобы своевременно выявить патологию и начать лечение.
Причины
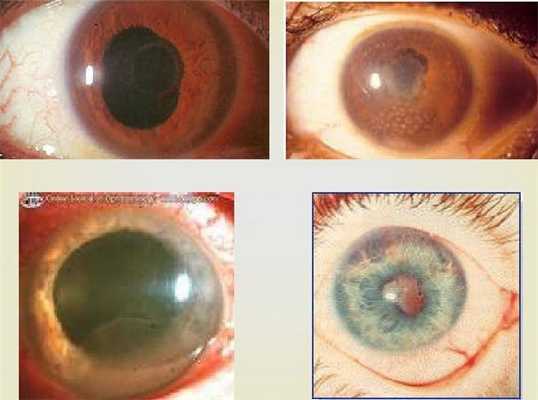
Этиологические факторы увеитов у детей разнообразны, однако их не всегда удается выявить даже современными методами диагностики, поэтому в 28% случаев процесс имеет идиопатическую природу. Остальные причины воспалений хориоидеи подразделяются на несколько групп:
- Инфекционные факторы. Основными возбудителями являются герпесвирусы: вирус простого герпеса, вирус ветряной оспы, цитомегаловирус. Задние и средние увеиты возникают как осложнение туберкулеза и сифилиса, а в эндемичных регионах они могут быть спровоцированы болезнью Лайма. Изредка увеит вызван кандидозной инфекцией.
- Системные аутоиммунные процессы. Ювенильный идиопатический артрит (ЮИА), который в 20-30% осложняется поражением глаз, является основным неинфекционным фактором увеитов у детей. Реже патология связана со спондилоартропатиями, дерматомиозитом, красной волчанкой. Описаны случаи повреждения хориоидеи при болезни Бехчета.
- Регионарные воспалительные процессы. Высокий риск развития заболевания у детей наблюдается при нелеченых синуситах, отитах, пульпитах. В этом случае возбудители проникают через общие пути кровотока в глазное яблоко, провоцируя инфекционно-аллергическое поражения сосудистой оболочки.
- Воздействие токсинов. Изредка болезнь возникает при длительном приеме сильнодействующих лекарств: сульфаниламидов, бифосфонатов, противотуберкулезных антибиотиков. Причины увеитов также включают экзогенные токсические влияния, применение медикаментов, изменяющих работу иммунной системы (ингибиторы контрольных точек).
Патогенез
Сосудистая оболочка представляет собой густую сеть из капилляров с замедленным кровотоком, что предрасполагает оседание в ней инфекционных возбудителей, токсинов и иммунных комплексов. Еще один важный фактор патогенеза — близость глазничной артерии, питающей хориоидею, к сосудистому бассейну других отделов лица, что повышает риск местного распространения воспалительного процесса из челюстно-лицевой зоны.
Инфекционные увеиты протекают по общим правилам воспаления. На клеточные и гуморальные механизмы влияют конкретные причины болезни (бактериальные, вирусные или грибковые агенты). В патогенезе неинфекционных воспалений хориоидеи у детей на первый план выходят иммунные реакции, которые возникают под влиянием генетической предрасположенности, молекулярной мимикрии и повышенной продукции провоспалительных цитокинов.
Патоморфологически болезнь характеризуется диффузной или очаговой инфильтрацией сосудистой оболочки активизированными иммунными клетками, среди которых преобладают макрофаги, плазматические клетки и Т-лимфоциты. Разнообразие клинических форм обусловлено активацией разных субклассов Т-хелперов и регуляторных молекул, что учитывает врач, когда подбирает лечение. Закономерный исход увеитов — фиброз, неоангиогенез и атрофические процессы.
По клиническому течению патология имеет острую (до 3 месяцев), хроническую (обострения с менее чем 3-месячным интервалом) и рецидивирующую формы. С учетом причины болезнь делится на эндогенную, вызванную внутренними факторами, и экзогенную форму, спровоцированную инфекциями или аллергическими триггерами. В практической офтальмологии широко используется систематизация по локализации процесса, согласно которой выделяют 4 вида увеитов:
- Передний (37-62%). Воспаление развивается в радужке (ирит) либо одновременно поражаются радужка и цилиарное тело (иридоциклит).
- Срединный (до 4%). В патологический процесс вовлекаются задние отделы ресничного тела (задний циклит), периферия сетчатки, подлежащие участки сосудистой оболочки (парспланит).
- Задний (9-38%). Происходит поражение собственно сосудистой оболочки (хориоидит) и сетчатки (хориоретинит), реже в процесс вовлекается диск зрительного нерва (нейроретинит).
- Генерализованный (7-38%). Тотальное вовлечение всей сосудистой оболочки глазного яблока (панувеит) с распространением на другие анатомические структуры.
По интенсивности воспаления выделяют активные формы, для которых типична клеточная реакция +0,5 и более, и патологию в стадии ремиссии. Передние увеиты по характеру воспалительных изменений классифицируются на серозные, фибринозные, гнойные и геморрагические. В зависимости от локализации патологического очага хориоидиты бывают центральными, парацентральными, экваториальными и периферическими.
Симптомы увеита у детей
Для увеитов детского возраста характерно малосимптомное постепенное начало, что затрудняет их раннюю диагностику. Клинические признаки определяются локализацией поражения. При иритах и иридоциклитах симптомы сходны с кератитами: пациент жалуется на слезотечение, светобоязнь, непроизвольное смыкание век. Больной глаз становится красным, при прикосновениях к нему через кожу верхнего века ребенок ощущает сильную боль.
При средних и задних увеитах основной жалобой ребенка является снижение зрения различной степени. Центральный хориоидит проявляется значительным ухудшением функции зрения, искажением видимых изображений и наличием вспышек света перед глазами (фотопсий). Для парацентральных форм типично преходящее затуманивание зрения и появление плавающих точек, периферический вариант протекает преимущественно бессимптомно.
В 25-30% случаев увеит сочетается с поражениями других внутренних органов, поэтому жалобы разнообразны и зависят от основной причины. При ревматических патологиях беспокоят суставные боли и скованность движений, над пораженным суставом заметны краснота и припухлость кожи. Увеиты аллергической природы дополняются признаками поллиноза, аллергобронхита, бронхиальной астмы.
Осложнения
У детей увеиты зачастую имеют тяжелое рецидивирующее течение, несмотря на комплексное лечение, поэтому у них быстрее наступают осложнения. При поражении передних отделов сосудистой оболочки формируются передние синехии — сращение радужки с эндотелием роговицы и задние синехии — фиброзные тяжи между радужкой и хрусталиком. В тяжелых случаях происходит полное заращение зрачка.
Опасным последствием увеитов является офтальмогипертензия или вторичная глаукома, возникающая при нарушении оттока внутриглазной жидкости. К наиболее частым осложнениям хориоидитов и хориоретинитов относят дистрофию и отслойку сетчатки, неврит зрительного нерва, кровоизлияния в стекловидное тело. Большая медицинская и социально-экономическая значимость увеита заключается в риске необратимого ухудшения зрения вплоть до слепоты.
При объективном осмотре пациента с иридоциклитом детский офтальмолог обращает внимание на перикорнеальную инъекцию сосудов, стушеванность рисунка радужки, появление преципитатов на роговице. Задний увеит не имеет типичных внешних проявлений. Для выявления воспалительного поражения и установления его возможной причины ребенку назначается полный комплекс лабораторно-инструментальных методов, в который включаются:
- Биомикроскопия глаза. Диагноз переднего увеита ставится при наличии клеточной взвеси в передней камере более +0,5 (что соответствует 1-5 клеткам на поле площадью 1 мм 2 ). При хориоретинитах присутствуют экссудат в стекловидном теле, серовато-желтые ретинальные инфильтраты, макулярный отек сетчатки, ретиноваскулит.
- Оптическая когерентная томография. Оптическое исследование сетчатки показано при хориоидитах и хориоретинитах для оценки макулярного отека, детальной визуализации структурных изменений задних отделов глазного яблока. Для уточнения зон ишемии и неоваскуляризации ОКТ у детей дополняется флюоресцентной ангиографией (ФАГ).
- Дополнительные инструментальные методы. Острота зрения оценивается с помощью классической визометрии, а функции сетчатки и проводящих путей — при периметрии или электрофизиологическом исследовании. Реоофтальмография и ангиография ретинальных сосудов информативны для обнаружения очагов хориоретинита.
- Анализы крови. При оценке биохимических показателей учитывают уровень острофазовых белков, данные протеинограммы и маркеры азотистого обмена. При подозрении на ревматические причины глазной патологии определяют антиген HLA-B27, антистрептолизин-О, ревматоидный фактор. При возможном сифилисе проводится ИФА на Treponema pallidum.
Лечение увеита у детей
Консервативная терапия
Медикаментозная терапия заболевания преследует несколько целей: купирование активного воспалительного процесса, профилактику синехий, других фиброзных осложнений, по возможности устранение этиологического фактора. Лечение назначает офтальмолог в тесном сотрудничестве с врачами других специальностей — детским ревматологом, инфекционистом, иммунологом-аллергологом. В комплексной терапии увеитов у детей используются следующие группы препаратов:
- Мидриатики. Глазные капли с М-холиноблокаторами вызывают стойкое расширение зрачка и предупреждают развитие фиброзных изменений. Они эффективны в остром периоде заболевания.
- Противовоспалительные препараты. Купирование воспаления проводят при помощи системных нестероидных противовоспалительных средств и местных глюкокортикоидов (ГКС). Для повышения эффективности терапии ГКС вводятся субконъюнктивально или парабульбарно.
- Иммуносупрессоры. Если гормональное лечение неэффективно, его усиливают системными цитостатиками. Такая терапия в основном применяется при увеитах на фоне заболеваний соединительной ткани.
- Фибринолитики. Для предупреждения фибринозно-пластических процессов и других осложнений увеита рекомендованы ферментные растворы (лидаза, вобэнзим, коллализин) в виде субконъюнктивальных инъекций.
- Дезинтоксикационные средства. Для десенсибилизации организма используются инфузии солевых и глюкозных растворов, при выраженных аллергических процессах назначаются антигистаминные препараты.
- Антибиотики. Этиотропные средства применяются при задних увеитах после подтверждения чувствительности возбудителя. При инфицировании простейшими (токсоплазма) показаны специфические противопротозойные препараты.
Хирургическое лечение
Помощь офтальмохирургов необходима при осложненном течении заболевания. При неоваскуляризации и периферической отслойке сетчатки эффективна лазерокоагуляция, а круговые синехии удаляются методами лазерной синехиотомии и иридотомии. При распространенном фиброзном поражении стекловидного тела показана витрэктомия. При панувеитах сопровождающихся тотальным вовлечением глаза, иногда приходится выполнять эвисцерацию глазного яблока.
Прогноз и профилактика
Раннее выявление и лечение заболевания повышает шансы на полное выздоровление. Прогноз благоприятный у детей с легким течением увеита, отсутствием системных патологий, хорошим ответом на проводимую терапию. Менее оптимистичный прогноз для больных с изначально низкой остротой зрения, развитием осложнений, длительным течением болезни с частыми рецидивами.
Профилактические мероприятия при увеитах не разработаны. Детям с ревматическими заболеваниями и другими факторами риска необходимы регулярные профосмотры у офтальмолога для контроля зрительной функции. Чтобы предупредить инфекционные формы, необходимо соблюдать общие противоэпидемические мероприятия. После перенесенного воспаления хориоидеи назначается диспансерное наблюдение каждые 3-6 месяцев для своевременного выявления и лечения обострений.
2. Вопросы классификации и эпидемиологии увеитов/ Е.А. Дроздова // РМЖ «Клиническая офтальмология». — 2016.
3. Воспалительные заболевания сосудистого тракта глаза (увеиты)/ Н.В. Волкова, А.А. Веселов, Ю.С. Самсонова, Д.А. Яблонская. — 2015.
4. Увеиты при болезни Бехчета у детей. Анализ литературы и описание случаев/ Л.А. Катаргина, Е.В. Денисова, А.В. Старикова, Н.А. Гвоздюк и др.// Российская педиатрическая офтальмология. — 2014.
Увеит
Увеит - общее понятие, обозначающее воспаление различных частей сосудистой оболочки глаза (радужки, цилиарного тела, хориоидеи). Увеит характеризуется покраснением, раздражением и болезненностью глаз, повышенной светочувствительностью, нечеткостью зрения, слезотечением, появлением плавающих пятен перед глазами. Офтальмологическая диагностика увеита включает визометрию и периметрию, биомикроскопию, офтальмоскопию, измерение внутриглазного давления, проведение ретинографии, УЗИ глаза, оптической когерентной томографии, электроретинографии. Лечение увеита проводят с учетом этиологии; общими принципами являются назначение местной (в виде глазных мазей и капель, инъекций) и системной лекарственной терапии, хирургическое лечение осложнений увеита.
Увеит или воспаление увеального тракта встречается в офтальмологии в 30-57% случаев воспалительных поражений глаза. Увеальная (сосудистая) оболочка глаза анатомически представлена радужной оболочкой (iris), цилиарным или ресничным телом (corpus ciliare) и хориоидеей (chorioidea) - собственно сосудистой оболочкой, лежащей под сетчаткой. Отсюда основными формами увеита являются ирит, циклит, иридоциклит, хориоидит, хориоретинит и др. В 25-30% наблюдений увеиты приводят к слабовидению или слепоте.
Большая распространенность увеитов связана с разветвленной сосудистой сетью глаза и замедленным кровотоком в увеальных путях. Данная особенность в определенной мере способствует задержке в сосудистой оболочке различных микроорганизмов, которые при определенных условиях могут вызывать воспалительные процессы. Другая принципиально важная особенность увеального тракта заключается в раздельном кровоснабжении его переднего отдела, представленного радужкой и ресничным телом, и заднего отдела - хориоидеи. Структуры переднего отдела снабжаются кровью задними длинными и передними ресничными артериями, а хориоидея - задними короткими ресничными артериями. За счет этого поражение переднего и заднего отделов увеального тракта в большинстве случаев происходит раздельно. Иннервация отделов сосудистой оболочки глаза также различна: радужку и ресничное тело обильно иннервируют цилиарные волокна первой ветви тройничного нерва; хориоидея не имеет чувствительной иннервации. Названные особенности влияют на возникновение и развитие увеитов.
Классификация увеитов
По анатомическому принципу увеиты делятся на передние, срединные, задние и генерализованные. Передние увеиты представлены иритом, передним циклитом, иридоциклитом; срединные (промежуточные) - парс-планитом, задним циклитом, периферическим увеитом; задние - хориоидитом, ретинитом, хориоретинитом, нейроувеитом.
В передний увеит вовлекается радужка и цилиарное тело - эта локализация заболевания встречается чаще всего. При срединных увеитах поражается ресничное тело и хориоидея, стекловидное тело и сетчатка. Задние увеиты протекают с вовлечением хориоидеи, сетчатки и зрительного нерва. При вовлечении всех отделов сосудистой оболочки развивается панувеит - генерализованная форма увеита.
Характер воспалительного процесса при увеитах может быть серозным, фибринозно-пластинчатым, гнойным, геморрагическим, смешанным.
В зависимости от этиологии увеиты могут быть первичными и вторичными, экзогенными или эндогенными. Первичные увеиты связаны с общими заболеваниями организма, вторичные - непосредственно с патологией органа зрения.
По особенностям клинического течения увеиты классифицируются на острые, хронические и хронические рецидивирующие; с учетом морфологической картины - на гранулематозные (очаговые метастатические) и негранулематозные (диффузные токсико-аллергические).
Причины увеитов
Причинными и пусковыми факторами увеитов служат инфекции, аллергические реакции, системные и синдромные заболевания, травмы, нарушения обмена и гормональной регуляции.
Самую большую группу составляют инфекционные увеиты - они встречаются в 43,5 % случаев. Инфекционными агентами при увеитах чаще всего выступают микобактерии туберкулеза, стрептококки, токсоплазма, бледная трепонема, цитомегаловирус, герпесвирус, грибки. Такие увеиты обычно связаны с попаданием инфекции в сосудистое русло из любого инфекционного очага и развиваются при туберкулезе, сифилисе, вирусных заболеваниях, синуситах, тонзиллите, кариесе зубов, сепсисе и т. д.
В развитии аллергических увеитов играет роль повышенная специфическая чувствительность к факторам среды - лекарственная и пищевая аллергия, сенная лихорадка и пр. Нередко при введении различных сывороток и вакцин развивается сывороточный увеит.
Увеиты посттравматического генеза возникают после ожогов глаз, вследствие проникающих или контузионных повреждений глазного яблока, попадания в глаза инородных тел.
Развитию увеита могут способствовать нарушения обмена и гормональная дисфункция (при сахарном диабете, климаксе и т. д.), болезни системы крови, заболевания органа зрения (отслойка сетчатки, кератиты, конъюнктивиты, блефариты, склериты, прободение язвы роговицы) и др. патологические состояния организма.
Симптомы увеита
Проявления увеитов могут различаться в зависимости от локализации воспаления, патогенности микрофлоры и общей реактивности организма.
В острой форме передний увеит протекает с болью, покраснением и раздражением глазных яблок, слезотечением, светобоязнью, сужением зрачка, ухудшением зрения. Перикорнеальная инъекция приобретает фиолетовый оттенок, часто повышается внутриглазное давление. При хроническом переднем увеите течение нередко бессимптомное или со слабо выраженными признаками - незначительным покраснением глаз, «плавающими» точками перед глазами.
Показателем активности передних увеитов служат роговичные преципитаты (скопление клеток на эндотелии роговицы) и клеточная реакция во влаге передней камеры, выявляемая в процессе биомикроскопии. Осложнениями передних увеитов могут являться задние синехии (сращения между радужной оболочкой и капсулой хрусталика), глаукома, катаракта, кератопатия, макулярный отек, воспалительные мембраны глазного яблока.
При периферических увеитах отмечается поражение обоих глаз, плавающие помутнения перед глазами, снижение центрального зрения. Задние увеиты проявляются ощущением затуманивания зрения, искажением предметов и «плавающими» точками перед глазами, снижением остроты зрения. При задних увеитах может возникать макулярный отек, ишемия макулы, окклюзия сосудов сетчатки, отслойка сетчатки, оптическая нейропатия.
Наиболее тяжелой формой заболевания служит распространенный иридоциклохориоидит. Как правило, данная форма увеита возникает на фоне сепсиса и часто сопровождается развитием эндофтальмита или панофтальмита.
При увеите, ассоциированном с синдром Фогта-Коянаги-Харада, наблюдаются головные боли, нейросенсорная тугоухость, психозы, витилиго, алопеция. При саркоидозе, кроме глазных проявлений, как правило, отмечается увеличение лимфоузлов, слезных и слюнных желез, одышка, кашель. На связь увеита с системными заболеваниями может указывать узловатая эритема, васкулиты, кожная сыпь, артриты.
Диагностика увеита
Офтальмологическое обследование при увеитах включает проведение наружного осмотра глаз (состояния кожи век, конъюнктивы), визометрии, периметрии, исследование зрачковой реакции. Поскольку увеиты могут протекать с гипо- или гипертензией, необходимо измерение внутриглазного давления (тонометрия).
С помощью биомикроскопии выявляются участки лентовидной дистрофии, преципитаты, клеточная реакция, задние синехии, задняя капсулярная катаракта и т. д. Гониоскопия при увеитах позволяет выявить экссудат, передние синехии, неоваскуляризацию радужки и угла передней камеры глаза.
В процессе офтальмоскопии устанавливается наличие очаговых изменений глазного дна, отека сетчатки и ДЗН, отслойки сетчатки. При невозможности проведения офтальмоскопии (в случае помутнения оптических сред), а также для оценки площади отслойки сетчатки используется УЗИ глаза.
Для дифференциальной диагностики задних увеитов, определения неоваскуляризации хориоидеи и сетчатки, отека сетчатки и ДЗН показано проведение ангиографии сосудов сетчатки, оптической когерентной томографии макулы и ДЗН, лазерной сканирующей томографии сетчатки.
Важные диагностические сведения при увеитах различной локализации могут давать реоофтальмография, электроретинография. Уточняющая инструментальная диагностика включает парацентез передней камеры, витреальную и хориоретинальную биопсию.
Дополнительно при увеитах различной этиологии может потребоваться консультация фтизиатра с проведением рентгенографии легких и реакции Манту; консультация невролога, КТ или МРТ головного мозга, люмбальная пункция; консультация ревматолога, рентгенография позвоночника и суставов; консультация аллерголога-иммунолога с проведением проб и др.
Из лабораторных исследований при увеитах по показаниям выполняется RPR-тест, определение антител к микоплазме, уреаплазме, хламидиям, токсоплазме, цитомегаловирусу, герпесу и т. д., определение ЦИК, С-реактивного белка, ревматоидного фактора и др.
Лечение увеита
Лечение увеита осуществляется офтальмологом при участии других специалистов. При увеитах необходима ранняя дифференциальная диагностика, своевременное проведение этиотропного и патогенетического лечения, корригирующая и заместительная иммунотерапия. Терапия увеитов направлена на предупреждение осложнений, которые могут привести к потере зрения. Одновременно требуется лечение заболевания, вызвавшего развитие увеита.
Основу лечения увеитов составляет назначение мидриатиков, стероидов, системных иммуносупрессивных препаратов; при увеитах инфекционной этиологии - противомикробных и противовирусных средств, при системных заболеваниях - НПВС, цитостатиков, при аллергических поражениях - антигистаминных препаратов.
Инстилляции мидриатиков (тропикамида, циклопентолата, фенилэфрина, атропина) позволяют устранить спазм цилиарной мышцы, предупредить образование задних синехий или разорвать уже сформировавшиеся сращения.
Главным звеном в лечении увеитов является применение стероидов местно (в виде инстилляций в конъюнктивальный мешок, закладывания мазей, субконъюнктивальных, парабульбарных, субтеноновых и интравитреальных инъекций), а также системно. При увеитах используют преднизолон, бетаметазон, дексаметазон. При отсутствии лечебного эффекта от стероидной терапии показано назначение иммуносупрессивных препаратов.
При повышенном ВГД используются соответствующие глазные капли, проводится гирудотерапия. По мере стихания остроты увеита назначается электрофорез или фонофорез с ферментами.
В случае неблагоприятного исхода увеита и развития осложнений может потребоваться рассечение передних и задних синехий радужки, хирургическое лечение помутнений стекловидного тела, глаукомы, катаракты, отслойки сетчатки. При иридоциклохориоидите нередко прибегают к проведению витреоэктомии, а при невозможности спасти глаз - эвисцерации глазного яблока.
Прогноз и профилактика увеита
Комплексное и своевременное лечение острых передних увеитов, как правило, приводит к выздоровлению через 3-6 недель. Хронические увеиты склонны к рецидивам в связи с обострением ведущего заболевания. Осложненное течение увеита может привести к формированию задних синехий, развитию закрытоугольной глаукомы, катаракты, дистрофии и инфаркта сетчатки, отека ДЗН, отслойки сетчатки. Вследствие центральных хориоретинитов или атрофических изменений сетчатки значительно снижается острота зрения.
Профилактика увеита требует своевременного лечения болезней глаз и общих заболеваний, исключения интраоперационных и бытовых травм глаза, аллергизации организма и т. д.
Читайте также:
- Ферменты крови при стрессовой кардиомиопатии (СКМП). Дифференциация с инфарктом миокарда (ОИМ)
- Оценка функции тромбоцитов. Методы
- Оценка зрительного нерва. Изменения зрительного нерва
- Рубеолярная эмбриопатия. Признаки поражения краснухой эмбриона и плода
- Вирусные пневмонии. Сегментарные ателектазы легких
