УЗИ, КТ при эмфизематозном пиелонефрите
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Что такое острый пиелонефрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Закуцкого Александра Николаевича, уролога со стажем в 16 лет.
Над статьей доктора Закуцкого Александра Николаевича работали литературный редактор Маргарита Тихонова , научный редактор Александр Комаров
Определение болезни. Причины заболевания
Острый пиелонефрит — это воспалительное заболевание почек бактериальной причины с преимущественным поражением лоханки, чашечек и межуточной ткани паренхимы почек. В Международной классификации болезней отказались от термина «острый пиелонефрит», заменив его на «острый интерстициальный нефрит». [3]
Пиелонефрит следует отличать от гломерулонефрита. Обе формы нефрита характеризуются воспалением паренхимы почек, но при пиелонефрите поражается межуточная ткань, а при гломерулонефрите — клубочки почек. Поэтому пиелонефрит называют «интерстициальным нефритом», от слова «интерстиций» — межуточная ткань, а гломерулонефрит можно назвать «клубочковым нефритом», от слова «гломерула» — почечный клубочек. [2]
Причина пиелонефрита — бактериальная инфекция. Среди возбудителей заболевания лидирует кишечная палочка (Escherichia coli). Реже встречаются другие микробы, такие как протей, энтерококк, синегнойная палочка и стафилококк. [4]
Особую опасность представляют БЛРС+ бактериями. Аббревиатура «БЛРС» расшифровывается как «бета-лактамазы расширенного спектра действия». БЛРС — это группа бактериальных ферментов, которые позволяют бактериям игнорировать антибиотики. Благодаря БЛРС бактерии расщепляют и нейтрализуют несколько групп антибактериальных препаратов, включая пенициллины и цефалоспорины. Продуцировать подобные ферменты могут далеко не все микробы, довольно часто эта способность наблюдалась у кишечной палочки и клебсиеллы пневмонии. Современные микробиологические лаборатории всегда отмечают подобные микробы либо русской аббревиатурой БЛРС+, либо английским аналогом ESBL+. Согласно европейским данным, БЛРС, продуцируемые кишечной палочкой, встречаются в 10% случаев, а клебсиелла пневмонии продуцирует БЛРС в 20% случаев. Таким образом, проблема БЛРС+ бактерий имеет важное клиническое значение. [8]
Острый пиелонефрит может возникнуть в любом возрасте и у любого пола. Чаще всего заболевание возникает у женщин активного репродуктивного возраста, что объясняется особенностями строения женской мочеполовой системы. Однако нередко пиелонефрит выявляют у детей и половозрелых мужчин, поэтому возраст и пол заболевавшего не могут быть использованы в качестве дифференциального признака данного заболевания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого пиелонефрита
Для острого пиелонефрита типично сочетание высокой температуры с болями в области воспалённой почки. Если почка располагается на своём месте, то боль беспокоит в проекции рёберно-позвоночного угла. При опущении почки боль возникает по фланкам живота. Пиелонефрит может затрагивать как одну почку, так и обе почки, соответственно боль может беспокоить как с одной стороны, так и с обеих сторон одновременно.
Выраженность боли может быть различной — от умеренной до интенсивной. Как правило, боль носит постоянный характер и не зависит от положения тела или движений. Иными словами, невозможно найти такое положение в кровати, когда боль будет беспокоить меньше или пройдет совсем. Также верно и то, что движения туловищем в виде сгибания, разгибания или поворотов не приводят к обострению болей.
В отдельных случаях боль носит приступообразный характер. Это характерно для пиелонефритов, которые возникают на фоне закупорки мочевых путей камнем. Если при классической почечной колике боль между приступами отступает совсем, то при сопутствующем пиелонефрите болевой синдром сохраняется и между приступами.
Развитие острого пиелонефрита может сопровождаться изменения со стороны мочеиспускания, хотя это не является обязательным условием. Можно отметить появление мути в моче и неприятного запаха. Кроме того, воспалённая моча потенциально способна спровоцировать учащённое мочеиспускание. В целом мочевые симптомы выходят на первый план только в том случае, если острый пиелонефрит осложняет уже имеющееся воспаление мочевого пузыря. [1] [4]
Патогенез острого пиелонефрита
Бактерия попадает в почку либо с кровью, либо с мочой. Кровяной занос бактериальной инфекции получил название «гематогенного» пути передачи. Иногда врачи говорят о нисходящем пути развития острого пиелонефрита. Например, тот же нелеченный бронхит может осложниться развитием пиелонефрита за счёт обильного поступления бактерий в кровь. Нужно понимать, что почки фильтруют кровь со всего организма, поэтому пиелонефрит может осложнить любой несвоевременно пролеченный гнойник, даже расположенный в ногах или руках.
Альтернативой кровяному пути попаданию бактерий является мочевой путь распространения микробов. В научной литературе такой путь передачи возбудителя именуется «уриногенным», от слова «урина» — моча. Раньше такой путь заражения называли «восходящим», так как инфекция фактически "карабкается" вверх из мочевого пузыря. Вот почему очень важно своевременно пролечивать воспаление мочевого пузыря в виде цистита, не дожидаясь распространения бактерий вверх в почку.
Уриногенный путь передачи особенно характерен для детей из-за широкого распространения пузырно-мочеточникового рефлюкса. Так называют заброс мочи из мочевого пузыря обратно в почку. Несмотря на широкое распространение рефлюкса именно в детском возрасте, многие взрослые страдают аналогичным заболеванием. Особенно часто рефлюкс, то есть обратный заброс мочи, наблюдается при переполнении мочевого пузыря. Поэтому очень важно своевременно опорожнять мочевой пузырь. [8]
Классификация и стадии развития острого пиелонефрита
Традиционно острый пиелонефрит подразделяют на серозный и гнойный, хотя гнойный пиелонефрит является скорее осложнением острого пиелонефрита.
Существует несколько форм гнойного пиелонефрита:
- апостематозный пиелонефрит;
- абсцесс почки;
- карбункул почки;
- некротический папиллит;
- эмфизематозный пиелонефрит.
Если гнойников много, и они небольшие по размеру, то говорят об апостематозном пиелонефрите. В том случае, если гнойник большой и одиночный, то мы имеем дело с абсцессом почки.
Почечный абсцесс нужно дифференцировать с карбункулом почки. Карбункул — это часть почечной паренхимы, погибшая вследствие закупорки крупного почечного сосуда микробным эмболом. Рано или поздно погибшие от эмболии ткани подвергаются гнойному расплавлению, что приводит к абсцедированию карбункула.
Особой формой острого пиелонефрита является некротический папиллит — это грозное и смертельно опасное заболевание. К счастью, эта болезнь встречается настолько редко, что даже опытные урологи со стажем работы в несколько десятков лет могут вспомнить лишь несколько случаев данной формы острого пиелонефрита. При некротической папиллите происходит некроз, то есть омертвление и гибель почечного сосочка. Это сопровождается почечной недостаточностью и появлением крови в моче. Причина некротического папиллита сходна с причиной карбункула: закупорка почечного сосуда микробным эмболом. Только при папиллите страдает сосуд, питающий почечный сосочек. [4]
Также пиелонефрит можно подразделить на первичную и вторичную форму. Первичный острый пиелонефрит развивается в интактной почке, то есть без аномалий развития, камней и значимых нарушений оттока мочи. Вторичный острый пиелонефрит возникает на фоне заболеваний, которые нарушают пассаж мочи. Между вторичной формой острого пиелонефрита и первичным обострением хронического пиелонефрита очень тонкая грань, поэтому в МКБ-10 введён код № 12 «Тубулоинтерстициальный нефрит, не уточнённый как острый или хронический». [3]
Осложнения острого пиелонефрита
Местные осложнения острого пиелонефрита включают апостематоз, абсцесс почки, эмфизематозный пиелонефрит, а также тромбоз почечных сосудов либо в виде карбункула почки, либо в виде некротизирующего папиллита. [10]
Эмфизематозный пиелонефрит является исключительно редким заболеванием и отличается от прочих гнойных осложнений пиелонефрита появлением пузырьков газа. Воздушные скопления могут быть в почечной паренхиме, полостной системе почек или даже в паранефральной клетчатке. К счастью, эмфизематозный пиелонефрит встречаются существенно реже других гнойных осложнений почки. [7]
Среди системных осложнений нужно отметить острую почечную недостаточность и синдром системной воспалительной реакции (сепсис). Именно поэтому часть пациентов нуждается в госпитализации в урологические стационары. В условиях стационара проводится регулярный контроль анализов и УЗИ для своевременного выявления осложнений острого пиелонефрита. [4]
Некоторые осложнения пиелонефрита в большей степени ассоциированы с хронической формой этого заболевания, но так как острый пиелонефрит может перейти в хронический, то нельзя не упомянуть о таком важном осложнении как мочекаменная болезнь. В некоторых ситуациях воспаление почечной паренхимы вызывают уреаза-продуцирующие микробы. Уреаза — это фермент, который позволяет бактериям расщеплять мочевину из мочи. После срабатывания фермента мочевина расщепляется до углекислоты и аммиака. Именно эти два компонента запускают сложный биохимический каскад, который приводит к образованию инфекционных камней: струвита и гидроксиапатита. К счастью, самый частый возбудитель пиелонефрита — кишечная палочка — не умеет производить уреазу, этой способностью обладают другие более редкие возбудители пиелонефрита — протей, клебсиелла и синегнойная палочка.
Важным осложнением острого пиелонефрита является хроническая форма этого заболевания. Именно поэтому очень важно диспансерное наблюдение после удачного излечения острого пиелонефрита. Словосочетание «диспансерное наблюдение» немного пугает своей бюрократической составляющей, но по сути это означает необходимость контролировать анализы мочи в течение минимум трёх месяцев после перенесённого острого пиелонефрита.
Диагностика острого пиелонефрита
Минимальный объём обследований:
- общий анализ мочи;
- посев мочи на флору с определением чувствительности к антибиотикам;
- клинический анализ крови;
- анализ крови на креатинин;
- УЗИ почек и мочевого пузыря.
Общий анализ мочи
Типичным для пиелонефрита является повышение уровня лейкоцитов и обнаружение бактерий. Могут быть и другие неспецифичные для данного заболевания изменения, включая повышенный уровень белка или положительный тест на нитриты. Обнаружение большого количества эритроцитов требует проведения дифференциальной диагностики с мочекаменной болезнью и гломерулонефритом.
Посев мочи на флору и чувствительность к антибиотикам
Этот анализ имеет смысл сдавать до назначения антибиотиков. Посев мочи позволяет выявить возбудитель пиелонефрита и определить наиболее эффективные антибактериальные препараты.
Клинический анализ крови
Неспецифическим признаком пиелонефрита является повышенный уровень лейкоцитов со сдвигом лейкоцитарной формулы влево. Как правило, больной с острым пиелонефритом повторяет клинический анализ крови два или три раза во время лечения. Данный анализ позволяет оценить эффективность антибактериальной терапии и своевременно сигнализировать о развитии гнойных осложнений в воспаленной почке.
Анализ крови на креатинин
Этот анализ является обязательным для всех пациентов с пиелонефритом прежде всего потому, что в ряде случаев острый пиелонефрит может осложниться развитием острой почечной недостаточности. Кроме того, анализ крови на креатинин необходим для решения вопроса о рентгенологическом исследовании почек с применением контраста.
УЗИ почек и мочевого пузыря
Ультразвуковое исследование позволяет исключить обструктивный пиелонефрит, связанный с нарушением оттока мочи из почки. Кроме того, УЗИ почек необходимо для своевременного выявления апостематоза, абсцесса и карбункула в паренхиме почки. Все вышеперечисленные термины используются для описания осложнений острого пиелонефрита.
Важнейшим преимуществом ультразвукового исследования является возможность повторения этого исследования в динамике без нанесения какого-либо вреда или даже дискомфорта организму. Важно помнить, что нормальные результаты УЗИ не исключают наличие острого пиелонефрита.
Рентгеновское обследование почек: внутривенная урография или компьютерная томография почек с внутривенным контрастированием.
Рентгеновское обследование почек является самым точным и достоверным методом диагностики. Традиционный рентген в виде внутривенной урографии подразумевает обязательное внутривенное введение йодсодержащего контраста. Это не всегда возможно из-за сопутствующих причин: аллергия на йод, приём гормонов щитовидной железы и повышенный уровень креатинина в крови. По сути, в настоящее время внутривенная урография необходима только для установления степени нефроптоза при опущении почек.
Значительно более широко применяется КТ почек (компьютерная томография). КТ относится к рентгеновским методам исследования, однако его информативность значительно выше, чем у обычного рентгена. Вопрос о введении йодсодержащего внутривенного контраста решается лечащим урологом индивидуально с каждым пациентом. [2] [4]
Лечение острого пиелонефрита
Стационарное лечение обычно требуется для беременных, детей, пожилых людей, пациентов с ослабленным иммунитетом, плохо контролируемым диабетом, после трансплантации почек и, конечно же, всех людей с обструкцией мочевых путей. Также желательно госпитализировать людей с острым пиелонефритом единственной существующей или единственно функционирующей почки. Здоровые, молодые, небеременные женщины, которые болеют неосложнённым пиелонефритом, могут лечиться амбулаторно.
Обычно острый пиелонефрит требует исключительно медикаментозного лечения. Показания к хирургическому лечению возникают крайне редко.
Первоначальный выбор антибиотика при остром пиелонефрите является эмпирическим. Через 4-7 дней антибактериальная терапия может быть скорректирована по результатам посева мочи. Эмпирический выбор антибиотика остаётся на усмотрение лечащего врача.
В национальных рекомендациях в качестве средства выбора при остром пиелонефрите указаны фторхинолоны второго и третьего поколения. [4] Тоже самое сказано и в рекомендациях Европейской ассоциации урологов: начиная с 2020 года, она рекомендует использовать фторхинолоны и цефалоспорины в качестве препаратов для эмпирической терапии, т. е. в случаях, когда не готов посев мочи. [11] Между тем, ещё в 2016 году FDA (Управление по контролю качества пищевых продуктов и лекарственных препаратов) рекомендовала отказаться от использования данных антибиотиков из-за большого количества осложнений в отношении связок, суставов и периферических нервов. [6] Поэтому в качестве первой линии терапии рекомендуют использовать цефалоспорины третьего поколения.
Также Европейская ассоциация урологов не рекомендует назначать фосфомицин для приёма внутрь и нитрофурантоин при лечении пиелонефрита, так как у них нет накопительного эффекта [11] .
Наиболее широко используемым цефалоспорином третьего поколения является цефтриаксон. Активно практикуется ступенчатая терапия с плавным переходом от внутривенно вводимого антибиотика к его пероральному аналогу. С внутривенного цефтриаксона можно перейти на пероральный цефиксим, который также относится к цефалоспоринам третьего поколения. Цефиксим больше известен под своими торговыми названиями: «Супракс», «Супракс солютаб» и «Панцеф».
Часто можно встретить комбинацию из двух антибиотиков для лечения острого пиелонефрита. Как правило, комбинируют цефалоспорины с фторхинолонами или аминогликозидами. Аминогликозиды в виде амикацина обладают явным нефротоксическим действием, поэтому их использование для эмпирической терапии оправдано только в тяжёлых случаях.
Если в посеве мочи обнаружили микроорганизмы, устойчивые к большинству антибиотиков, могут назначить альтернативные препараты в виде карбапенемов — антибиотики группы бета-лактамов. [11]
В целом выбор антибиотика — на усмотрение лечащего врача. [9]
Показания к оперативному лечению возникают при гнойной форме воспаления и остром вторичном пиелонефрите. При вторичном пиелонефрите главная цель хирургического вмешательства состоит в дренировании мочи. Это можно сделать как путём установки почечного стента, так и благодаря чрезкожной пункционной нефростомии.
Гнойная форма острого пиелонефрита требует ревизии и декапсуляции почки, вскрытия гнойных очагов или даже нефрэктомии при гнойном разрушении большей части почки. [4]
Прогноз. Профилактика
Прогноз при пиелонефрите благоприятный. Большинство острых пиелонефритов успешно лечатся амбулаторно, и лишь небольшая доля случаев требует госпитализации. Тем не менее сохраняется определённый процент летальный исходов. Причиной неблагоприятного течения заболевания являются возраст старше 65 лет, присоединение острой почечной недостаточности, несвоевременно выявленные гнойные осложнения, требующие хирургического вмешательства либо приводящие к уросеспису, и тяжёлые сопутствующие заболевания наподобие декомпенсированного сахарного диабета. [5]
Составление плана индивидуальной профилактики начинается с изучения истории конкретного заболевания. В частности, необходимо ответить на вопрос, каким образом бактерии попали в почку: с кровью или с мочой? При гематогенном пути заражения необходимо санировать имеющиеся в организме очаги хронической инфекции, исключить переохлаждение и проводить профилактику сезонных простудных заболеваний. При уриногенном пути заражения необходимо заняться профилактикой воспалительных заболеваний мочевого пузыря.
В случае вторичной формы острого пиелонефрита целесообразно восстановить нормальный отток мочи из поражённой почки.
Вне зависимости от пути попадания микробов в почку всем пациентам рекомендуется потреблять достаточное количество жидкости и разнообразные урологические сборы растительного происхождения. [4]
Эмфизематозный пиелонефрит причины, симптомы, методы лечения и профилактики
Эмфизематозный пиелонефрит — это тяжелое острое воспалительное заболевание почек, при котором происходит некроз почечной ткани с образованием пузырьков, наполненных газом. Вызывается некоторыми микроорганизмами, разлагающими глюкозу до воды и углекислого газа. Диагностикой и лечением занимается врач-уролог.
Причины и виды эмфизематозного пиелонефрита
К развитию эмфизематозного воспаления в почках могут привести кишечная палочка, псевдомонады и протеи. Бактерии попадают в ткань почки при закупорке мочевыводящих путей камнем, абсцессе почки или гематогенным путем на фоне сахарного диабета. По локализации различают односторонний и двухсторонний эмфизематозный пиелонефрит.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 25 Октября 2022 года
Содержание статьи
Симптомы эмфизематозного пиелонефрита
- повышение температуры до 40-41 градуса по Цельсию, жар, озноб
- боли в мышцах, костях и суставах
- слабость, потеря веса
- учащенное сердцебиение
- тошнота и рвота
- боли в области пояснице с одной или обеих сторон, задержка мочеиспускания
- иногда — боли в животе
В некоторых случаях эмфизематозный пиелонефрит протекает с исключительно общими симптомами без характерной почечной колики, что затрудняет диагностику.
Методы диагностики
Диагноз может быть установлен на основании характерных жалоб, данных анамнеза заболевания с учетом объективного осмотра больного. Врач назначает лабораторные анализы и инструментальные методы диагностики: общий анализ крови и мочи, УЗИ и КТ почек.
УЗИ (ультразвуковое исследование)
КТ (компьютерная томография)
К какому врачу обратиться
Диагностикой и лечением эмфизематозного пиелонефрита занимается врач-уролог.
Как лечить эмфизематозный пиелонефрит
Лечение медикаментозное и включает в себя специфическую антибактериальную терапию в большом объеме, дезинтоксикационные и общеукрепляющие мероприятия. При развитии абсцесса почки может понадобиться оперативное лечение. Иногда больным с двусторонним поражением может потребоваться гемодиализ.
Последствия
Отсутствие своевременного лечения может привести к некрозу почки, массивному тромбозу крупных сосудов живота и забрюшинного пространства, септическому шоку. Двустороннее поражение почек чревато развитием почечной недостаточности и потребностью в дальнейшей трансплантации почки. При первых признаках заболевания необходимо обратиться к врачу для диагностики и назначения актуального лечения.
МРТ при пиелонефрите
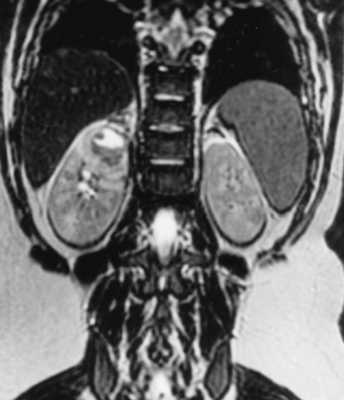
Пиелонефрит - инфекция почек, возникающая в чашечно-лоханочной системе и паренхиме. Возбудителем является бактериальная инфекция, в том числе туберкулезная. Очень редко встречается грибковый пиелонефрит. Клиническая симптоматика острого пиелонефрита типична: острое начало с лихорадкой, боли в пояснице. Увеличение количества лейкоцитов и наличие бактерий в моче подтверждает диагноз. Попадает инфекция в почки ретроградным путем из нижних мочевых путей, а затем распространяется через чашечно-лоханочную систему в паренхиму почек, нарушая микроциркуляцию крови и приводя к ишемии. Обычно после клинического обследования пациентам назначают УЗИ, при котором лишь изредка удается найти изменения - локальные нарушения эхогенности паренхимы, скопления газа при эмфизематозном пиелонефрите и участки сниженной васкуляризации коры при дуплексном исследовании. Наиболее полезен метод при осложненном пиелонефрите - абсцессе, гидронефрозе, инфаркте почки. КТ без контрастирования также малочувствительна. После введения контраста при КТ можно увидеть участки отека со снижением плотности, между медуллярным и кортикальным веществом почки появляется полоска сниженного контрастирования (“кортикальный ободок”). Отмечается длительная задержка контраста в почке. При МРТ почки пиелонефрит проявляется в виде гиперинтенсивных участков на Т2-взвешенных МРТ. Также отмечается сниженное накопление контрастного вещества в пораженных участках при МРТ с контрастированием. Осложнениями острого пиелонефрита являются абсцесс ( при его прорыве с пиелонефрозом) и инфаркт почки. Изменение сигнала на диффузионно-взвешенных МРТ неспецифично, так как наблюдается и при почечно-клеточном раке.
МРТ почек. Корональная диффузионно-взвешенная МРТ. Инфаркт левой почки (стрелки).
Хронический приелонефрит - бактериальная инфекция почек, представляюший собой периодически возникающие обострения пиелонефрита. Инфекция затрагивает чашечки. При МРТ почек могут быть видны рубцовые изменения чашечек, почечная атрофия, истончение кортикального слоя почек, вторичное расширение чашечно-лоханочной системы. К редким вариантам хронического воспалительного процесса относится малакоплакия - представляющая собой воспалительный очаг по псевдоопухолевому типу. Малакоплакия отличается прогрессирующим течением и часто летальным исходом. При МРТ почек маоакоплакия выглядит как узлы 1-2 см низкой интенсивности сигнала на Т1- и Т2- взвешенных МРТ. Контрастирование при МРТ отмечается по отсроченному типу.
МРТ почек. Т2-взвешенная корональная МРТ. Абсцесс верхнего полюса правой почки.
При МРТ в СПб мы в наших клиниках выполняем МРТ почек при подозрении на пиелонефрит в тех случаях, когда имеются противопоказания к КТ с контрастированием.
Эмфизематозный пиелонефрит
Эмфизематозный пиелонефрит (ЭП) — тяжелое инфекционное заболевание, поражающее почечную паренхиму, при котором газообразующие бактерии за счет спиртового брожения глюкозы превращают ее в газ, накапливающийся в некротизированных очагах и распространяющийся в околопочечную и забрюшинную клетчатку.
Этиология
Факторы риска, обусловливающие высокую летальность пациентов:
- тромбоцитопения;
- острая почечная недостаточность;
- нарушения сознания;
- обструкция мочевыводящих путей (мочекаменная болезнь и др.);
- иммунокомпрометированные лица;
- шок;
- гиперкреатининемия > 140 мкмоль/л.
Патогенез
Исследования Huang и Tseng выявили неотъемлемые звенья патогенеза заболевания:
- наличие бактерий, способных образовывать газ;
- высокий уровень тканевой глюкозы;
- нарушение иммунного ответа;
- ишемия паренхимы почек.
Классификация
Существуют две основные классификации ЭП, основанные на данных компьютерной томографии. Первая классификация Вана и соавт. [1] включает в себя два различных типа заболевания:
А. I тип ( ~ 33 % случаев):
- поражается более одной трети почки;
- пузыреобразные или линейные скопления газа, располагающиеся от мозгового до коркового слоя;
- полное отсутствие скоплений жидкости в некротизированных полостях (отсутствует эффективный иммунный ответ);
- более агрессивная быстро прогрессирующая форма с крайне неблагоприятным прогнозом (летальность ~ 70 %).
Б. II тип ( ~ 66 % случаев):
- патологический процесс затрагивает менее одной трети почки;
- те же газовые полости, но меньшего размера и с экссудативной жидкостью;
- более благоприятный прогноз (летальность ~ 20 %).
Другая классификация, предложенная Huang и Tseng [2], все формы заболевания делит на 5 классов:
- класс I: газ в собирательной системе почек (эмфизематозный пиелит);
- класс II: газ в внутрипочечной паренхиме;
- класс IIIa: выход газа в околопочечное пространство;
- класс IIIb: выход газа в паранефральное пространство;
- класс IV: двусторонний эмфизематозный пиелонефрит.
Клинические проявления
- Симптомы тяжелого пиелонефрита (озноб, лихорадка, вялость сознания, боль с напряжением в проекции почек спереди и в реберно-позвоночном углу), неподдающиеся лечению
- Позитивные бактериологические тесты крови и мочи
- Уросепсис
- Шок
Часто имеются тяжелые сопутствующие нарушения:
- неконтролируемая гипергликемия;
- ацидоз;
- обезвоживание;
- электролитный дисбаланс.
Диагностика
Самые ценные методы для установления диагноза — это компьютерная томография органов брюшной полости (ОБП) с бактериологическим исследованием мочи и крови. Обзорная урограмма и УЗИ ОБП также могут помочь в верификации диагноза.
Компьютерная томография
Основные задачи КТ диагностики: выявление наличия, объема и расположения газа (внутрипочечное или в окружающих почки пространствах). Определение степени поражения паренхимы почки и степени распространения в окружающие ткани может быть полезно для выбора тактики лечения. Хотя и бесконтрастные снимки дают отличные результаты, возможно использование контраста, если нет противопоказаний, для лучшего описания внутриренального расположения газа. Основные диагностические находки у лиц с ЭП:
- увеличенные почки с разрушенной паренхимой;
- маленькие пузырьковидные или линейные радиально направленные вдоль пирамид скопления газа;
- некротизированные очаги с горизонтальным уровнем жидкости и газовыми пузырями над ним;
- газ, распространяющийся через фасцию Героты в забрюшинное пространство.
Рисунок 1 | Компьютерная томограмма органов брюшной полости в аксиальной проекции без контрастирования. В паренхиме и околопочечном прострастве обеих почек массивные скопления газа, больше справа.
Рисунок 2 | А . На обзорной урограмме видны характерные для ЭП скопления газа различных локализаций: длинная белая стрелка — внутриренальное скопление; короткие белые стрелки — субкапсулярные скопления; черные стрелки — периренальные скопления газа.
В. Аксиальная компьютерная томография с контрастированием демонстрирует значительные скопления газа в паренхиме почек и околопочечном пространстве.
Обзорная урография (ОУ)
Полученная урограмма отлично визуализирует наличие газа в паренхиме или околопочечном пространстве, причем с увеличением объема газа увеличивается чувствительность метода. На обзорной урограмме иногда наблюдается искривление позвоночника в сторону пораженной почки и отсутствие тени поясничной мышцы на этой стороне. Обструкция рентген-позитивными камнями тоже легко поддается диагностике при при помощи ОУ. При отсутствии КТ возможно проведение экскреторной урографии, но с осторожностью, так как у многих пациентов имеется почечная недостаточность.
Ультразвуковая диагностика
Использование УЗИ у лиц с ЭП затруднена рядом факторов: большинство пациентов страдают ожирением, многие имеют вздутие живота, из-за чего бывает трудно дифференцировать газ из кишечника с газом в некротизированных почках. Несмотря на все трудности диагностики, ЭП может быть заподозрен у пациентов со следующими находками:
- увеличенные в размерах почки;
- высокоамплитудные эхо-сигналы в почечном синусе и/или почечной паренхиме, связанные с «грязным» затемнением;
- почка вообще может и не визуализироваться из-за деструкции и замещении газом, следует дифференцировать с кишечными газами.
В целом ультразвуковая диагностика с вероятностью 50 % может дать неправильные диагнозы у пациентов с 1 и 2 классами заболевания.
Рисунок 3 | УЗИ левой почки пациентки 50 лет с СД и ЭП. Увеличенная левая почка с нарушенной кортикомедуллярной дифференцировкой и линейными воздушными тенями в нижнем сегменте.
Дифференциальный диагноз
Лечение
Все пациенты должны быть госпитализированы в реанимационное отделение. Основное лечение на первоначальном этапе включает в себя стабилизацию гемодинамики, нормализацию уровня глюкозы и внутривенную антибиотикотерапию. В ходе лечения может понадобиться вентиляционная поддержка и постоянный контроль сахара крови и функции почек. После стабилизации состояния пациента следует решить, требуется ли чрескожное дренирование или экстренная нефрэктомия.
Антибиотикотерапия (АБТ)
В связи с тем, что наиболее частыми возбудителями ЭП являются грам-отрицательные микроорганизмы, начинать АБТ следует начинать с ингибиторов бета-лактамаз, фторхинолонов, цефалоспоринов и аминогликозидов. Аминогликозиды следует применять с осторожностью по отношению к пациентам с нарушенной почечной функцией. После получении данных антибиотикограммы, следует провести коррекцию лечения согласно резистентности возбудителей. При получении из проб более 1 микроорганизма возможно применение комбинированных или 2-х и более антибиотиков с учетом чувствительности каждого возбудителя.
Чрескожное дренирование (ЧД)
Впервые ЧД был предложен, как альтернативный нефрэктомии метод у клинически трудных пациентов, которые не перенесли бы операцию. На сегодняшний день ЧД наиболее распространенный метод лечения ЭП. ЧД показано при локализованных формах с сохраненной функционирующей тканью почки. Для процедуры лучше всего использовать дренажные трубки диаметром более 14 Fr и проводить ее под контролем КТ. При использовании трубок 14+ Fr промывание не требуется, но при необходимости орошения следует его проводить раствором антибиотика [11]. Дренажи должны быть установлены до тех пор, пока на контрольном снимке КТ не будет полного исчезновения газа и разрешения очагов воспаления. После установки дренажа пациентам в 13 % случаев требовалась нефрэктомия. Это были пациенты, у которых лекарственная терапия была неэффективна и по результатам радиоизотопных исследований обнаруживались нефункционирующие почки. Ряд авторов предлагают проводить дренирование всем пациентам перед удалением почки.
Нефрэктомия
Согласно исследованиям 1898-1982 гг. использование только медикаментозного лечения сопровождалось высоким процентом смертности (75-78 %), в то время как при использовании хирургических методов (ЧД и нефрэктомия) в 1898-1970 гг. смертность составила 42 %, а в 1970-1982 гг. вовсе 11 %. На этапе современной медицины нефрэктомия является методом выбора, но как и у любого оперативного вмешательства для ее проведения имеются четкие показания. Показания к нефрэктомия включают в себя:
- полная утрата почкой своей функции;
- обширная деструкция почечной паренхимы;
- класс IIIa и IIIb по классификации Huang и Tseng;
- наличие двух или более факторов риска (см. факторы риска для пациентов).
Нефрэктомия может быть простой или радикальной, из открытого или лапароскопического доступа.
Рисунок 4 | Лечебный алгоритм для типичных и особых групп пациентов с симптомами ЭП.
Ультразвуковая диагностика пиелонефрита и рака почек
Пиелонефрит и рак почек - это патологии мочевыделительной системы, которые можно диагностировать при помощи ультразвукового метода исследования на ранних этапах развития.
5.00 (Проголосовало: 1)
- Пиелонефрит
- Рак почки
- УЗИ при пиелонефрите
- Подготовка
- Ультразвуковая диагностика рака почек
- Солидный рак
- Инфильтративный рак
- Мультикистозный рак
- Рак стенки кисты
- Карцинома лоханки
Пиелонефрит
Пиелонефрит - воспаление почек с вовлечением в воспалительный процесс почечной паренхимы, чашечек и лоханки. Возбудителями чаще всего становятся бактерии - кишечная палочка, энтерококки, протей, стафилококки и синегнойная палочка. Микробы могут проникать в почки восходящим путем из нижних отделов мочеполового тракта, а также попадать в них с кровью из отдаленных инфекционных очагов (например, из кариозных очагов, воспаленных миндалин).
![]()
По течению различают две основные формы пиелонефрита - острую и хроническую. Для острого воспаления характерны признаки общей интоксикации и местные симптомы:
- слабость;
- головная боль;
- снижение работоспособности;
- повышение температуры;
- боль в пояснице обычно ноющего характера;
- учащение мочеиспускания;
- необычный цвет мочи, появление неприятного запаха.
Хронический пиелонефрит во время обострения проявляется практически теми же симптомами, что и острый пиелонефрит. Со временем присоединяются признаки хронической недостаточности почек - анемия, отечность, хроническая интоксикация, повышение артериального давления.
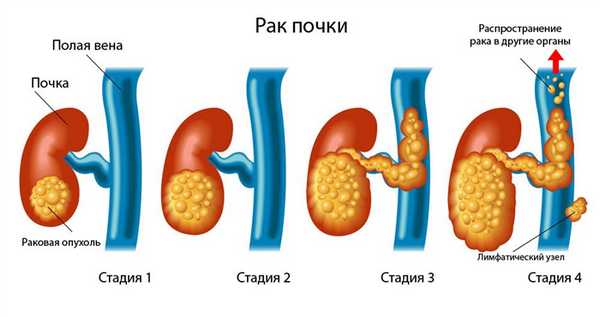
Рак почки
![]()
Заболеваемость раком почки за последнее время возросла. Часто эту патологию обнаруживают случайно при ультразвуковом или рентгенологическом исследовании по поводу другого заболевания. Рак почек может какое-то время протекать бессимптомно, а его начальные признаки порой напоминают пиело- или гломерулонефрит. К ним относятся:
- боли в пояснице;
- появление крови в моче;
- артериальная гипертензия;
- слабость;
- снижение веса;
- отеки;
- симптомы анемии;
- длительное незначительное повышение температуры без видимых причин;
- симптомы со стороны других органов вследствие метастазирования - переломы костей, кровохаркание, кашель, признаки сдавления спинного мозга и др.
УЗИ при пиелонефрите
УЗИ почек и надпочечников - один из основных методов диагностики пиелонефрита, который позволяет оценить структурные изменения почечной ткани.
Подготовка
Перед проведением процедуры примерно за 3 дня рекомендуется придерживаться диеты, направленной на снижение газообразования в кишечнике. Для этого исключают из пищи бобы, фасоль, горох и другие бобовые, зерновые крупы, черный и отрубной хлеб, фрукты и свежее молоко. При метеоризме на это время назначают препараты, снижающие газообразование (эспумизан, активированный уголь и др.). В некоторых случаях требуется наполненный мочевой пузырь, с целью чего пациент должен выпить за час до исследования 1 литр жидкости. Обычно об этом специалист предупреждает заранее.
УЗ-признаки острого пиелонефрита:
- почки увеличены в размерах;
- подвижность почек ограничена во время дыхания;
- расширена чашечно-лоханочная система;
- наблюдается везикуло-уретральный рефлюкс (обратный ток мочи из мочевого пузыря в мочеточники).
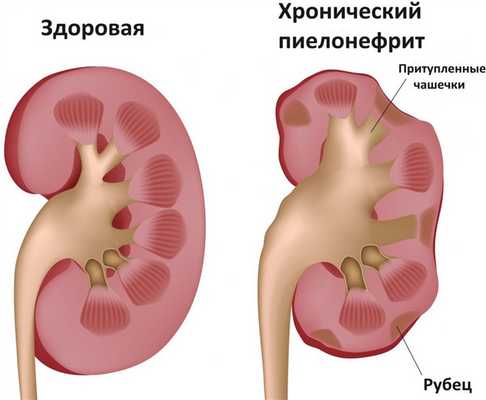
Ультразвуковые признаки хронического пиелонефрита:
- размеры почек уменьшены;
- контур имеет неровности и деформации;
- неравномерность эхосигнала в области лоханок;
- истончение и повышенная эхогенность паренхиматозного слоя почек.
![]()
Ультразвуковая диагностика рака почек
УЗИ почек и надпочечников не только помогает диагностировать различные заболевания этих органов, но и дифференцировать их между собой. Как сказано выше, симптомы рака почки часто схожи с признаками пиелонефрита. Ультразвуковое исследование позволяет разграничить эти патологии без инвазивных вмешательств. Существует несколько форм почечного рака, ультразвуковые признаки которых отличаются.
Солидный рак
УЗ-признаком солидной формы рака является обнаружение в области почки однородного гипо- или изоэхогенного образования. Солидная опухоль обычно растет «наружу». Определяется неровный внешний контур, нередко имеются участки кальцификации (отложение солей кальция). С помощью допплеровского картирования (разновидность УЗИ) можно определить кровоток опухоли, который усилен в центре и ослаблен по периферии образования.
Инфильтративный рак
Инфильтрирующая опухоль прорастает внутрь почечных синусов. Она имеет однородную структуру и сниженную эхогенность. По мере роста приобретает неоднородную структуру вследствие появления очагов кровоизлияний. Чашечно-лоханочная система может быть расширенной. Вследствие инфильтративного роста такая форма рака почек раньше дает симптомы, поэтому диагностируется на более ранних стадиях, чем солидные опухоли.
Мультикистозный рак
В почке обнаруживается анэхогенное (т.е. темное на картинке) образование, которое часто имеет внутренние перегородки. Может быть принято за многокамерную кисту.
Рак стенки кисты
На ранней стадии в почках при УЗИ обнаруживают кисту с плотными стенками. По мере роста раковой опухоли на стенке кисты начинает определяться гипоэхогенное образование, состоящее из нескольких кистозных полостей, заполненных гипоэхогенным содержимым (некротические массы). Необходима дифференциальная диагностика с гематомой надпочечников, полученной в результате травмы.
Карцинома лоханки
На ранней стадии в чашечно-лоханочной системе определяется образование с однородной структурой и сниженной эхогенностью. Постепенно структура теряет однородность, опухоль прорастает в ткани мочевого пузыря и уретры.
Дифференциальная диагностика пиелонефрита и рака почки
В отличие от пиелонефрита, рак почек чаще бывает односторонним. В большинстве случаев при УЗ-исследовании определяется отдельное образование, а при пиелонефрите изменения бывают более диффузные. Для уточнения диагноза используют дополнительные лабораторно-инструментальные методы диагностики. Рак почки - очень серьезное заболевание, которое можно вылечить на ранних стадиях. Пиелонефрит имеет более благоприятный прогноз, но при несвоевременном лечении может приводить к развитию хронической почечной недостаточности и другим осложнениям (гидронефроз, сепсис и т. др.).
Поэтому при любых симптомах патологии почек необходимо как можно скорее пройти обследование, в частности, УЗ-исследование почек и надпочечников.
Читайте также:
- Контуры тени легкого на рентгеновском снимке
- Глазной рубцовый пемфигоид: причины, диагностика, лечение
- УЗИ при симпатической шванноме
- Клиническая классификация острой дыхательной недостаточности ( ОДН ). Симптоматика острой дыхательной недостаточности ( ОДН ). Стадии острой дыхательной недостаточности ( ОДН ). Гипоксемический синдром.
- УЗИ анатомия шеи