УЗИ при симпатической шванноме
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
Хемодектомы шеи - опухоли мягких тканей, развиваются из рецепторных клеток параганглиев, ими представлено 18% внеорганных опухолей шеи и 40% всех внеорганных опухолей.
Источник хемодектом - каротидное тельце (гломус). Первое описание в 1748 г. Heller, гистологическое исследование в 1862 г. Luchka. В результате эмбриональных исследований известно, что мезенхимальная основа каротидного гломуса закладывается из адвентиции бифуркации сонной артерии. Это является причиной слияния капсулы каротидного гломуса и исходящих из него опухолей с адвентицией сосудов. Каротидный гломус имеет размеры 3-7 мм, находится позади или у края внутренней сонной артерии. Его тельце представлено полигональными клетками с круглыми ядрами типа эпителиоцитов, отделенные друг от друга кровеносными синусоидами, окруженные сплетениями нервных волокон. Таким образом, каротидное тельце это конгломерат артериовенозных анастомозов (Roos, 1959). Каротидное и югулярное тельца (нехромаффинные параганглии) являются единой морфологической и функциональной системой. Иннервацию каротидного гломуса осуществляет нерв Геринга (ветвь языкоглоточного нерва). Нехромаффинные параганглии также встречаются в ganglion nodosum блуждающего нерва, луковице яремной вены, клетчатке орбиты, в области дуги аорты, около устья брыжеечной артерии, у основания черепа. Кроме того существуют крылонебный, окологлоточный и надключичный гломусы.
Нехромаффинным параганглиям присуща хеморецепторная функция: при дефиците кислорода рефлекс с параганглия приводит к стимуляции дыхания, повышению АД, секреции АКТГ, глюкокортикоидов, адреналина, инсулина, повышению числа эритроцитов периферической крови. Именно хеморецепторная функция явилась причиной появления термина хемодектома, предложено было Mulligan в 1950 г.
Впервые опухоль каротидного тельца описана в 1891 г. Marchand у женщины 32 лет, при ее удалении были перевязаны сонные артерии, пациентка умерла после операции. В 1889 г. произведена первая успешная операция по удалению опухоли каротидного тельца доктором Albert без перевязки сонных артерий. Было установлено, что строение опухоли повторяет нормальную гистологическую структуру каротидного тельца.
Хемодектома блуждающего нерва впервые описана Stout в 1935 г., первое описание в отечественной медицине в 1959 г. А. С. Лурье.
По гистологическому строению хемодектомы являются доброкачественными, однако, в 5-30% злокачественное течение заболевания (Фалилеев Г.В., 1978; Подвязников CO., Кропотов М.А., 1991; Fachinetti P. et al., 1991): наличие рецидивов и метастазов (Матякин Е.Г., 1995; Sauter E. et al, 1991). Хемодектомы имеют медленно прогрессирующий рост, в 36 % случаев при наличии злокачественности обнаруживают метастазы в регионарные лимфатические узлы и в 41 % — в отдаленные, преимущественная локализация в позвоночнике и легких (Подвязников CO., Кропотов М.А., 1991). Процесс метастазирования обычно протекает бурно.
Чаще хемодектомы встречаются у пациентов старше 40—50 лет, у мужчин и женщин с одинаковой частотой (Torres-Patino F. et al., 1991; Rossi P. et al., 1994). В 5—10 % хемодектомы обнаружены у членов одной семьи (Sobol S. et al., 1990; Ridge B. et al., 1993; Rossi P. et al., 1994). У пациентов с наследственными хемодектомами множественное поражение наблюдается в 27—87%, а при отсутствии семейного анамнеза — примерно в 3 % случаев (Ridge В. et al., 1993; Lajtman Z. et al., 1994; Netter-ville J. et al., 1995).
Анатомической особенностью расположения хемодектом является их тесная взаимосвязь с сонными артериями, черепными нервами, основанием черепа и глоткой. Кровоснабжение сонные артерии, щитошейный ствол, позвоночные артерии.
Для роста хемодектом характерна значительная инфильтрация близлежащих тканей, особенно адвентиции сонных артерий, а при хемодектомах блуждающего нерва — периневральных элементов. Хемодектомы обычно циркулярно обрастают сонные артерии, имеют тенденцию к распространению вдоль сосудистого пучка к основанию черепа.
Клиника каротидных хемодектом
Чаще всего единственной жалобой является обнаруженное объемное образование. Реже пациенты жалуются на головную боль, боль и болезненность в области опухоли, головокружение. Иррадиация боли возможна в висок, зубы и надплечье. Иногда встречаются неврологические проявления: осиплость голоса, кашель, затруднение глотания, обусловленные давлением на близлежащие нервы (чаще всего на блуждающий нерв). При гормонально-активных опухолях отмечается общая слабость, быстрая утомляемость, бессонница.
Типичная локализация: на боковой поверхности шеи, ниже угла нижней челюсти, в зоне сонного треугольника, реже в зачелюстной ямке. Опухоль может контурировать в виде припухлости, покрытой неизмененной кожей, обычно безболезненна, плотной или плотноэластической консистенции, с гладкой поверхностью. При пальпации пульсация на передней или наружной ее поверхности, выражена более интенсивно, чем на противоположной стороне. Аускультативно над опухолью в 5—10 % случаев выслушивается систолический шум. Особенностью хемодектом является заметная смещаемость в горизонтальном направлении и ограниченная в вертикальном направлении. Отвести опухоль от пульсирующей артерии невозможно. При надавливании на опухоль возможно кратковременное коллаптоидное состояние (бледность кожных покровов, падение АД) вследствие раздражения каротидного синуса. Для каротидных хемодектом типичен медленный рост. При длительном течении опухоли могут достигать значительных размеров, возможно сдавление и оттеснение гортани и глотки. Злокачественный вариант встречается довольно редко; метастазы располагаются, как правило, вблизи образования в виде инкапсулированного узла.
Клиника вагальных хемодектом
Вагальные хемодектомы образуются из параганглионарной (хеморецепторной) ткани нодозного узла блуждающего нерва, располагающегося вблизи от яремного отверстия. К нодозному ганглию интимно прилежат ВСА, внутренняя яремная вена, подъязычный и языкоглоточный нервы.
Пациенты предъявляют жалобы на наличие опухолевидного образования в подчелюстной области. Субъективно отмечают чувство инородного тела в глотке, изменение тембра голоса, реже затруднение при глотании. Неврологические проявления при вагальных хемодектомах более существенны, чем при каротидных. Чаще это триада Горнера (птоз, миоз, энофтальм). Возможны также симптомы, связанные с выпадением функции блуждающего, подъязычного и языкоглоточного нервов.
Обычно вагальные хемодектомы локализуются на боковой поверхности шеи под углом нижней челюсти. Верхний полюс не определяется, так как уходит в зачелюстную ямку в парафарингеальное пространство. Для вагальных хемодектом типично выпячивание боковой стенки глотки с отклонением мягкого неба и языка вперед и медиально. Слизистая оболочка при этом не изменена, смещается над опухолью. На слизистой могут быть видны многочисленные извитые сосуды диаметром до 1 мм. При других объемных образованиях, распространяющихся в парафарингеальное пространство, подобный симптом отсутствует. Пульсация сонных артерий над опухолью определяется редко. Верхний полюс опухоли может достигать основания черепа, а нижний развилки ОСА. ВСА обычно соприкасается с медиальной поверхностью опухоли и на 30—40 % окружена опухолью.
Также характерен медленный рост. Однако, в отличии от каротидных хемодектом, более частое озлокачествление с агрессивным инфильтративным ростом по отношению к окружающим тканям, особенно к сонным артериям и нервам. При прогрессировании рост опухоли происходит в сторону основания черепа и височной кости.
Регионарные метастазы вагальных хемодектом располагаются вблизи основной опухоли и часто составляют с ней единый конгломерат. Отдаленные метастазы локализуются в позвоночнике и легких.
Хемодектомы атипичной локализации располагаются на боковой поверхности шеи вблизи сосудисто-нервного пучка, но вне его фасциального футляра, отличаются упорным местным рецидивированием и более частым метастазированием.
Обследование: цветное дуплексное сканирование, ультразвуковая допплерография, компьютерная томография, включая спиральную, рентгеноконтрастное исследование сосудов, транскраниальная допплерография, бронхоскопия.
При анализе результатов исследований обращают на топографию сонных артерий и их взаимоотношение с опухолью, протяженность поражения сосудов и степень их обрастания, расположение верхнего полюса опухоли, состояние дистальной части ВСА, характеристику (качественную и количественную) кровотока по сонным артериям.
Дифференциальный диагноз.
Внеорганные новообразования шеи схожи по своим клиническим проявлениям. Нередко единственным симптомом является наличие опухоли на шее. Боли, компрессионные синдромы и неврологическая симптоматика наблюдаются редко. Все это затрудняет дифференциальную диагностику. Диагностические ошибки довольно типичны: чаще при первичном обращении ошибочно диагностируется лимфаденит, что связано с редкостью внеорганных опухолей шеи и недостаточной осведомленностью докторов в этой патологии, ложной связью обнаруженной опухоли с воспалительными явлениями (кариес, хронический тонзиллит, фарингит и др.).
При обнаружении опухоли на шее, особенно солитарной, в первую очередь необходимо исключить метастатический генез, гемобластоз.
Неспецифические лимфадениты чаще наблюдаются у детей при хронических воспалительных заболеваниях кожи лица и головы, слизистой оболочки рта, верхних дыхательных путей. При этом лимфоузлы обычно увеличены, плотноваты, множественны, безболезненны; признаки периаденита отсутствуют. Необходимо дифференцировать от метастазов в лимфатические узлы шеи и лимфоретикулярных поражений. Метастатические лимфатические узлы более плотные, округлые. Окончательный диагноз обычно ставят при цитологическом или гистологическом исследовании.
Специфический хронический лимфаденит при туберкулезе и сифилисе. Туберкулезное поражение чаще двустороннее, характерно изменение подчелюстных и яремных узов. На ранних стадиях плотные, подвижные, безболезненные, не спаяны между собой и с окружающими тканями. Затем приобретают вид пакета, нарастают явления периаденита, могут появляться абсцессы и свищи.
Хемодектомы шеи и невриномы, локализованные вблизи сонных артерий, в первую очередь следует дифференцировать с аневризмами сонных артерий. При аневризме определяется более четкая пульсация и систолический шум, характерно отставание пульсовой волны на височной или лицевой артерии, что при хемодектомах отсутствует.
Кроме того, хемодектомы данной локализации следует отличать от неврином блуждающего или подъязычного нервов и солитарных метастазов. При невриномах, расположенных в непосредственной близости к сонным артериям, иногда возможно ощутить передаточную пульсацию. Дифференциальной диагностике способствуют попытки отведения опухоли от сосудов, которая возможна при невриномах, а при хемодектомах образование смещается только вместе с сосудом.
Наибольшую трудность для дифференциальной диагностики представляют образования парафарингеального расположения. Их следует дифференцировать от злокачественных опухолей ротоглотки, чаще опухолей миндалин. Для рака миндалин характерны боли, неловкость при глотании, ощущением инородного тела. При осмотре: изъязвленная кровоточащая опухоль. Это крайне важно, так как при парафарингеальных опухолях не бывает изъязвления слизистой оболочки.
Также представляют значительные трудности в дифференциальной диагностике первично-множественные опухоли. Чаще обнаруживаются комбинации опухолей щитовидной железы с хемодектомами, невриномами, лимфосаркомой. В этих случаях солитарные опухоли на шее принимают за метастазы рака щитовидной железы.
При сборе анамнеза следует обращать внимание на длительность развития заболевания, темп роста образования, на наличие опухоли ранее, метастазом или рецидивом которой может быть обнаруженная в настоящее время опухоль.
Исследование групп лимфатических узлов проводится последовательно, целесообразно осуществлять пальпацию со спины пациента, при этом четче определяются все анатомические структуры в надключичной области и вдоль сосудистого пучка.
При парафарингеальной локализации используют бимануальную пальпацию. Ее следует проводить при расслаблении мышц шеи (голова исследуемого наклонена вперед), а также в положении лежа с валиком под плечами, голова повернута в сторону. Это дает возможность определить локализацию, взаимоотношение опухоли с магистральными сосудами.
Важное значение в дифференциальной диагностике внеорганных новообразований шеи имеет их локализация: для неврином и ганглионеврином характерно расположение в парафарингеальной зоне, нейрофибром — в боковых отделах шеи, липом — в боковом треугольнике или надключичной области, лимфангиом — вдоль кивательной мышцы или над ключицей, десмоида — вблизи мышечных массивов плечевого пояса и в нижнебоковых отделах шеи, срединной кисты и опухоли щитоязычного протока — строго по средней линии шеи, вблизи подъязычной кости.
Из методов лабораторной диагностики важное значение при диагностики гемобластозов имеет клинический анализ крови.
Обзорную рентгенографию в обязательном порядке проводят при пальпируемых плотных, неподвижных небольших образованиях в надключичной области для исключения шейных ребер и вторичных поражений костей. Рентгенологическое обследование также дает возможность выявить наличие известковых включений (симптом отсутствует при хемодектомах, метастазах рака, липомах).
Важнейшее место в дифференциальной диагностике различных внеорганных опухолей шеи занимает ультразвуковое исследование. В В-режиме метастазы в лимфатические узлы имеют неоднородную структуру, капсулу толщиной до 2 мм, невриномы — изоэхогенную однородную структуру без выраженной капсулы, кисты - гипоэхогенную структуру с наличием мелкодисперсного жидкого содержимого и капсулу толщиной до 1.5 мм. Кровоток по сонным артериям характеризуется отсутствием локального повышения скорости, что свидетельствует о неизменности гемодинамики. В 30 % случаев определяют гемодинамически значимую компрессию яремной вены. Сосудистый рисунок неврином чаще представлен множеством сосудов, преимущественно артериями, диаметром до 2.2 мм с коллатеральным типом кровотока, в шванноме сосуды с венозным характером кровотока, внутри кист сосудистый рисунок не выражен.
Безусловно ангиография помогает в дифференциальной диагностике внеорганных новообразований шеи. Ангиографическая картина при метастатических опухолях характеризуется смещением оси сонных артерий в трех направлениях — кнутри, кпереди и кзади. Чаще сонные артерии отклоняются медиально, смещения сонных артерий кнаружи не бывает. В 20 % случаев выявляется компрессия ОСА или ВСА. Метастатические образования обычно прилегают к сонным артериям в области бифуркации ОСА, реже в начальных отделах ВСА и НСА. Известны единичные случаи циркулярного расположения метастатических опухолей вокруг сонных артерий. Чаще опухоль спаяна с наружной стенкой артерии.
При лимфоретикулярных опухолях шеи (лимфогранулематоз, ретикулосаркоматоз) характерна локализация сонных артерий медиально по отношению к опухоли, поэтому на ангиограммах определить их ход не представляется возможным.
Наиболее частая локализация образований в области бифуркации ОСА при метастатических образованиях объясняется несколькими причинами: находящимся вблизи бифуркационным лимфатическим узлом, в который чаще метастазируют опухоли головы и шеи, а также фиксацией развилки ОСА ветвями НСА.
Признаки опухолей черепных нервов на ангиограммах:
• при невриномах, исходящих из блуждающих нервов, в прямой проекции характерно отдавливание сонных артерий кнаружи, в боковой — кпереди
• при опухолях симпатического ствола (невролейомиомы, неврофибромы) в прямой проекции бифуркация ОСА, ВСА и НСА оттеснены новообразованием кнаружи в латеральном направлении, в боковой — ВСА смещена кзади, а НСА — кпереди
• при опухолях из сосудов (ангиофибромы) в прямой проекции отклоняют ВСА кнаружи, а в боковой — кпереди
• при синовиальной саркоме смещение в прямой проекции дистального отдела ОСА и начального отдела ВСА кпереди и в боковой латерально.
Лечение.
Консервативное лечение хемодектом шеи малоэффективно: полное излечение при лучевой терапии достигается только в 23 %, а частичное улучшение — в 54 % случаев (Valdagni R., Amichetti M., 1990; Dinges S. et al., 1993). Поэтому отдают предпочтение радикальному удалению опухоли (Матякин Е.Г., 1995; Kogel H. et al., 1991; Williams M. et al., 1992). Хирургическая тактика дает хорошие результаты в 93—96 % случаев (Kraus D. et al., 1990; Van-der-Mey A. et al, 1992).
До середины 50-х годов прошлого века смертность при хирургическом лечении каротидных хемодектом достигала более 30 %, а среди выживших инвалидность вследствие афазии, гемипарезов, параличей каудальной группы черепных нервов до 50 %.
Расположение хемодектом в непосредственная связи с сонными артериями обусловливает сложность и опасность оперативного лечения, что в 28—43 % случаев определяет необходимость реконструкции сонных артерий (Lee-lamanit V. et al, 1993). Операция выбор удаление новообразования с сохранением проходимости внутренней сонной артерии.
Важные условия хирургического вмешательства:
- определение толерантности больного к пережатию сонной артерии путем оценки функциональных возможностей виллизиева круга: в дооперационном периоде транскраниальная допплерография, тест на пережатие сонной артерии, в интраоперационном — транскраниальная допплерография, измерение ретроградного давления в общей сонной артерии
- эндотрахеальный наркоз
- широкий доступ: по внутреннему краю кивательной мышцы, при распространении в парафарингеальное пространство — от сосцевидного отростка до края хрящей гортани (дугообразный) с пересечением двубрюшной мышцы в сухожильной части, при необходимости НС;
- по показаниям резекция, пластика или протезирование ВСА; техника операций не отличается от аналогичных на брахиоцефальных сосудах
Отдаленные результаты, прогноз.
Показатели 5-летней выживаемости после хирургического лечения каротидных и вагальных хемодектом составляют 93—99 %, атипичных (учитывая в 100 % случаев злокачественный вариант течения болезни) — 50-61 %.
УЗИ сосудов расшифровка в таблицах (часть1)
Примечание: Vps - пиковая систолическая скорость кровотока, Vmean - усредненная по времени средняя скорость кровотока, Ved - конечная диастолическая скорость кровотока, PI - индекс пульсативности.
Таблица 7. Показатели кровотока в сосудах глазного яблока в норме.
| Артерия | Vs, см/с | Vd, см/с | ТАМХ, см/с | PI | RI |
| Глазная артерия | 31,8±3,3 | 9,2±1,58 | 16,89±3,9 | 1,3±0,04 | 0,70±0,02 |
| Центральная артерия сетчатки | 11,05+1,4 | 2,6±0,59 | 4,99±1,1 | 1,55±0,08 | 0,72±0,02 |
| Задние короткие цилиарные артерии | 14,2±0,3 | 5,44±0,3 | 9,35±0,46 | 1,4+0,05 | 0,61±0,03 |
| Задние длинные цилиарные артерии | 16,8±0,85 | 5,1+0,28 | 9,9±5,6 | 1,13+0,05 | 0,68±0,03 |
Таблица 8. Критерии степени стеноокклюзирующего поражения внутренней сонной артерии по данным спектра допплеровского сдвига частот.
Степень поражения, % (по диаметру)
Таблица 9. Критерии стеноза внутренних сонных артерий по данным спектральной допплерографии. (Консенсус по критериям диагностики стеноза ВСА с помощью режима серой шкалы и допплерографии, 2003).
УЗИ шванномы слюнной железы
Околоушная шваннома Ключевые факты при ультразвуковом исследовании
- Четко выраженное образование от округлой до овальной формы
- Гипоэхогенная структура на УЗИ по отношению к фоновой паренхиме околоушной железы
- Часто присутствуют анэхогенные кистозные компоненты
- Заднее акустическое усиление часто присутствует даже в преимущественно солидных опухолях
- Сужающиеся концы на границе раздела опухоль-нерв. Обычно не наблюдается, так как лицевой нерв обычно слишком мал, чтобы быть хорошо видимым на УЗИ.
- Отсутствие сопутствующей шейной лимфаденопатии
- От легкой до умеренной степени внутренней гиперваскуляризации (сдавленной при давлении датчиком)
Основной дифференциальный диагноз
- При ультразвуковом сканировании бывает трудно отличить от плеоморфной аденомы даже при цитологическом исследовании.
- Интрапаротидная злокачественная опухоль: нечеткие / инфильтративные края, твердые, гипоэхогенные, ± васкуляризация, ± аномальные узлы
- Интрапаротидная нейрофиброма крайне редка, но неотличима от шванномы при визуализации.
УЗИ при шванноме околоушной железы
- Околоушные шванномы имеют общие черты с другими доброкачественными околоушными опухолями при УЗИ
- Сужающиеся концы на границе опухоль-нерв выявляются редко, но, если они присутствуют, это указывает на шванному.
- Когда прямая визуализация невозможна, расположение опухоли по отношению к лицевому нерву можно определить по взаимосвязи с ретромандибулярной веной / наружной сонной артерией (РМВ / НСА). Расширение шилососцевидного отверстия
- Когда характерные особенности отсутствуют на УЗИ, следует выполнить МРТ или КТ, чтобы найти типичную картину опухоли нервной ткани.
Терминология. Синонимы. Опухоль нервной оболочки. Неврилеммома. Нейрогенная опухоль (включая опухоль нервной оболочки и нейрофиброму)
Определения. Доброкачественная опухоль, возникающая из шванновских клеток интрапаротидного лицевого нерва
Связанные синдромы. Нейрофиброматоз 2 типа. Обычно двусторонние и с опухолями нервных оболочек на других участках тела
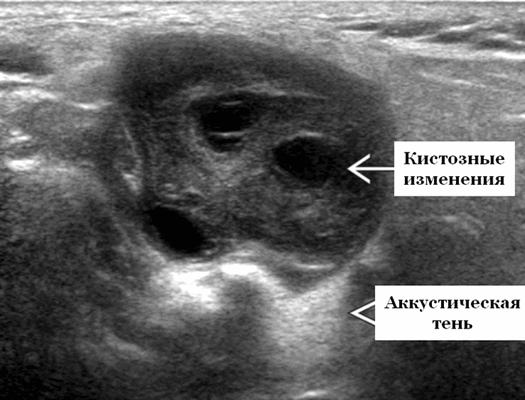
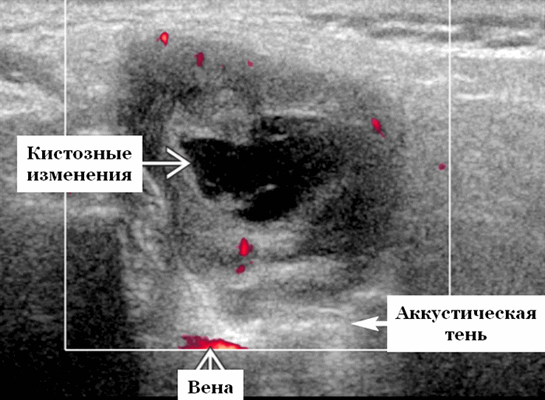
Данные УЗИ слюнных желез
Лучшая диагностическая подсказка - визуализация границы опухоль-нерв. Расположен вдоль известного пути внутрипаротидного сегмента лицевого нерва [отношение к ретромандибулярной вене (РМВ) и наружной сонной артерии (НСА)]. Четко выраженная, сильно увеличивающаяся опухоль (КТ и МРТ). Внутренние резко очерченные кистозные области ± легкая / умеренная васкуляризация по допплерографии
Расположение. Возникает из влагалища лицевого нерва вдоль его интрапаротидного сегмента. Путь лицевого нерва внутри околоушной железы. Заднебоковая зона по отношению к РМВ, которая простирается от канала нижнего лицевого нерва к шилососцевидному отверстию. Только 9% шванном лицевого нерва возникают в подвисочном, интрапаротидном сегменте. Большинство опухолей оболочки нервов единичные и спорадические.
Размер. Переменная, может вырасти до> 5 см
Морфология. Форма от округлой до овальной, иногда дольчатая. Края хорошо очерченные, отражающие их инкапсулированный характер.
Основные результаты ультразвукового исследования
Серошкалльное УЗИ. Четко выраженная опухоль от округлой до овальной формы. Гипоэхогенная по отношению к фоновой паренхиме околоушной железы. Часто присутствуют анэхогенные кистозные компоненты. Заднее акустическое усиление или через передачу часто присутствует даже в преимущественно солидных опухолях. Сужающиеся концы на границе раздела опухоль-нерв обычно не наблюдается, так как лицевой нерв обычно слишком мал, чтобы быть визуализированным на ультразвуковом сканировании, но если присутствует, настоятельно рекомендуется выставлять диагноз шванномы. Отсутствие сопутствующей шейной лимфаденопатии
Цветной допплер. От легкой до умеренной степени внутренней гиперваскуляризации (кротокок компрессируется давлением датчика).
Результаты КТ. Гипо- к изоаттенуирующему по отношению к паренхиме околоушной железы. Внутриочаговые кистозные области в более крупных (> 2 см) опухолях. Резкое усиление контраста твердых компонентов поражения. Области без улучшения, представляющие кистозную дегенерацию или кровоизлияние
КТ костей. Расширение шилососцевидного отверстия при более крупных поражениях
Результаты MРТ
- T1WI. Изо- до гипоинтенсивное образование относительно околоушной паренхимы
- T2WI. Высокая интенсивность сигнала относительно околоушной паренхимы. Периферическая гиперинтенсивность с центральной гиперинтенсивностью, дающей знак «мишень». Сообщается о 15% экстракраниальных шванномах. Внешний ободок высокой интенсивности соответствует содержанию миксоидов, тогда как внутренняя область состоит из большего количества клеточных компонентов. Кистозный компонент отображает гиперинтенсивный сигнал жидкости. Лицевой нерв расположен эксцентрично относительно образования, но нечасто виден на МРТ
- T1WI C +. Сильно улучшает видимость солидных компонентов. Области без улучшения соответствуют кистозной дегенерации или кровоизлиянию.
Ультразвуковое сканирование слюнных желез при шванноме
УЗИ не является окончательным методом и диагноз может быть рассмотрен, если видны сужение границы раздела нерв-опухоль, резко очерченные кистозные области внутри, заднее усиление и расположение вдоль лицевого нерва. В сомнительных случаях назначают КТ или МРТ для выявления характерных улучшений и оценки анатомического расположения и степени. T2WI лучше всего визуализирует кистозные компоненты. T1WI C + для выявления сильно увеличивающейся солидной опухоли
Дифференциальная диагностика при ультразвуковой диагностике
- Околоушная доброкачественная смешанная опухоль (плеоморфная аденома). Сходные признаки околоушной шванномы на УЗИ (дольчатая, преимущественно солидная опухоль, заднее усиление ± васкуляризация). Может быть трудно дифференцировать даже при цитологическом исследовании. Не возникает из лицевого нерва. Связь с лицевым нервом не всегда очевидна на снимках. Менее слабое повышение контрастности при КТ и МРТ по сравнению с опухолями нервной оболочки
- Опухоль Вартина. Четкие, солидные и кистозные компоненты ± заднее усиление. Расположение в околоушном хвосте. Минимальное усиление контрастности при КТ и МРТ
- Злокачественные новообразования околоушной железы с периневральной инвазией. На УЗИ нечеткие / инфильтративные края, солидные, гипоэхогенные, ± васкуляризация, ± аномальные узлы. Нечеткие мягкие ткани, повышенный сигнал T2WI или гиперусиление, распространяющееся по ходу лицевого нерва. Клинический анамнез быстрого роста и паралича лицевого нерва
- Нейрофиброма. Невозможно отличить от шванномы при визуализации, но околоушная нейрофиброма встречается крайне редко.
Патология, постановка, оценка и классификация
- Тип A: экзофитный рост от ветви CNVII; резекция CNVII не требуется
- Тип B: собственный рост ветви CNVII; требуется резекция ветви
- Тип C: собственный рост магистрали CNVII; требуется резекция и реконструкция
- Тип D: закрывает основной ствол и ответвления CNVII; требуется резекция и реконструкция
Макропатологические и хирургические особенности. Четко выраженная инкапсулированная опухоль. Настоящая капсула, состоящая из эпиневрия. Периферически прикрепляется к нижележащему нерву, но может отделяться от него. Опухоль, как правило, эксцентричная по отношению к нерву
Микроскопические особенности. Содержит смесь упорядоченного клеточного компонента (Антони А) и миксоидного компонента (Антони Б). Области Антони А состоят из плотного разрастания клеток нервной оболочки. Обычно присутствуют тельца Верокаи. Области Антони В состоят из вакуолярной дегенерации и иногда крупных сосудов с неправильным расположением.
Клинические проблемы и проявления. Наиболее частые признаки / симптомы. Безболезненная опухоль лица или отек. Дисфункция лицевого нерва встречается редко. При наличии паралича лицевого нерва, обычно из-за растягивающего эффекта большой опухоли оболочки нерва, а не инфильтрации
Другие признаки / симптомы. ТАБ может вызывать неврапраксию или паралич лицевого нерва, который прекращается самостоятельно.
Демография. Возраст. Преимущественно в 3-6 десятилетиях жизни
Пол. Нет значительных гендерных пристрастий. Некоторые исследователи сообщают о небольшом преобладании женщин
Естественная история и прогноз. Доброкачественное течение. Опухоль может быть статичной или иметь медленный прогрессивный рост.
Лечение
Невринома: виды, симптомы, диагностика
Виды неврином по локализации и соответствующие им симптомы
Рассмотрим основные виды патологии и то, какими признаками они сопровождаются.
Невринома позвоночника (шейная, грудного отдела)
Чаще всего поражает грудной и шейный отдел позвоночника. В соответствии с общепринятой классификацией относится к внемозговому типу. Развивается на спинномозговых корешках и сдавливает снаружи спинной мозг.
Возникающие при этом симптомы:
- Корешковый синдром. Характеризуется болью по ходу спинного мозга, может наблюдаться вялый паралич, нарушение чувствительности в пораженном участке.
- Вегетативные нарушения. Симптоматика зависит от того, какой нерв вегетативной системы был поражен опухолью. Могут нарушаться функции органов малого таза (задержка либо недержание мочи, стула), органов ЖКТ (боль в животе, трудности при глотании), сердца (изменение ритма, брадикардия, стенокардия).
- Синдром Броун Секара, когда сдавливается спинной мозг. Ниже уровня расположения опухоли возникает спастический парез, вялый паралич на уровне шванномы, выпадение чувствительности на стороне поражения, утрата ощущения температуры и боли с противоположной стороны.
- Дискомфорт между лопаток, боли, утрата чувствительности.
Признаки патологии могут то появляться, то проходить. По мере роста новообразования симптоматика становится сильной и постоянной. Боли обычно усиливаются в положении лежа.
Невринома головного мозга
Шваннома черепно-мозговых нервов - это опухоль, растущая в пределах черепа. Чаще всего развивается на тройничном и слуховом нервах. В 90% случаев - односторонняя. Симптомы обычно включают:
- внутричерепную гипертензию;
- проявления сдавления окружающего мозгового вещества;
- признаки поражения нервного волокна;
- психические расстройства;
- судороги;
- атаксию;
- нарушения интеллекта;
- гипотонию мышц ног и рук;
- нарушение функции сердца и дыхания;
- изменение зрительных полей.
Невринома тройничного нерва
Это около 35% от всех внутричерепных шванном, вторая по частоте диагностирования шваннома головного мозга. Симптомы зависят от размера новообразования:
- сначала нарушается чувствительность на той половине головы, где есть опухоль;
- позднее поражаются жевательные мышцы, наступает их слабость;
- при росте образования далее появляется тошнота, рвота, распирающая головная боль, сдавливается кора височной доли;
- на запущенных стадиях добавляются обонятельные и вкусовые галлюцинации.
Невринома слухового нерва (акустическая шваннома)
Из-за расположения в мозжечково-мостовом углу опухоль быстро сдавливает окружающие участки головного мозга и нервы. Симптомы делятся на три вида:
- поражение улиткового участка нерва - звон и шум в ухе на стороне поражения;
- ухудшение слуха - постепенно, с высоких тонов;
- при размере опухоли 2-3 см появляется похожая на зубную боль, атрофируются жевательные мышцы;
- когда опухоль достигает 4-5 см поражается отводящий и лицевой нерв, в связи с чем теряется вкус на языке, неправильно работают слюнные железы, нарушается чувствительность лица на стороне поражения, возникает косоглазие с двоением в глазах;
- вестибулярные нарушения (размер образования 5-6 см) - головокружения, обмороки.
Шваннома лицевого нерва
Последствия такой невриномы - нарушение вкуса на первой половине языка, онемение и асимметрия лица, гипотония мимических мышц, нарушение процесса слюноотделения. Возможно разрушение костных структур.
Невринома Мортона (стопы)
Представляет собой доброкачественное разрастание фиброзной ткани в зоне подошвенного нерва. В основном развивается между 3-м и 4-м пальцами. Симптомы - это боль в стопе, ощущение инородного тела, усиление дискомфорта при ношении узкой обуви и нагрузке.
Невринома конского хвоста
Локализуется в самом нижнем отделе позвоночного канала. Сначала проявляется односторонним корешковым синдромом, затем - двухсторонним. Возникает вялый парез ног, нарушения чувствительности мозаичного типа, затруднения при дефекации и мочеиспускании.
Методы диагностики невриномы
Перечень исследований подбирает нейрохирург или невролог. Диагностика начинается с исключения заболеваний с похожей симптоматикой, проводится физикальное обследование - осмотр, опрос пациента на предмет жалоб.
Далее могут назначаться следующие обследования:
- При внутричерепной шванноме - МРТ или КТ головного мозга. КТ менее информативна, потому что не «видит» новообразования менее 2 см. Если МРТ сделать нельзя, то делают КТ с контрастом.
- МРТ или КТ позвоночника. Позволяет обнаружить опухоли, сдавливающие спинной мозг и спинномозговые нервные корешки.
- Аудиометрия. Это часть комплексной диагностики шванномы слухового нерва. Она дает возможность узнать степень потери слуха, причину его снижения.
- УЗИ или МРТ при расположении новообразования на периферических нервах. Первое обнаруживает утолщение неврилеммы. МРТ определяет точную локализацию опухоли, ее структуру и степень поражения нервного волокна.
- Электронейромиография. Таким способом оценивают проходимость по нерву электрических импульсов. Применяется почти при любом виде патологии и оценивает степень нарушения структуры нерва.
- Биопсия. Это прижизненный забор биоматериала с последующим цитологическим анализом. Определяет, злокачественная опухоль или доброкачественная.
Лечение и удаление шванномы
Данную опухоль нельзя вылечить консервативно. Поэтому ее либо удаляют хирургически, либо облучают. Иногда избирается выжидательная тактика:
- при слабых и не прогрессирующих симптомах;
- при случайном обнаружении опухоли во время диагностики другой болезни с помощью КТ или МРТ.
Хирургическое удаление невриномы
Основные показания к операции - это:
- быстрое увеличение новообразования;
- продолжение роста опухоли после ее частичного удаления;
- рост опухоли после радиохирургического вмешательства;
- нарастание симптомов;
- появление новых симптомов у пациентов в возрасте до 45 лет.
При нейрохирургической операции опухоль удаляется полностью, если она не проросла в окружающие ткани. Риск рецидива сводится в такой ситуации к абсолютному минимуму. Однако операция противопоказана людям старше 65 лет, при общем плохом состоянии и при соматических болезнях в стадии декомпенсации.
Если опухоль срослась с нервами, то приходится удалять ее не полностью и далее применять методы радиохирургии (гамма- или кибер-нож).
Когда операцию нельзя провести технически, пациенту назначают лучевую терапию - направленное облучение образования потоком элементарных частиц. Для этого применяется установка линейный ускоритель.
Пластика нервов и сухожилий - самые сложные хирургические манипуляции. Хирург должен быть опытным, хорошо знакомым с .
Прием хирурга может понадобиться при плановой госпитализации, диспансеризации, для получения некоторых видов медицинских карт .
Преимуществ платной медицины очень много. Это удобно, приятно, комфортно. Однако многие выбирают государственные поликлиники .
Диссекция внутренних сонных и позвоночных артерий: клиника, диагностика, лечение

Диссекция ВСА и ПА является частой причиной ИИ в молодом возрасте, реже - причиной изолированной шейной/головной боли. Диссекция представляет собой проникновение крови через разрыв интимы из просвета артерии в ее стенку с формированием интрамуральной гематомы (ИМГ), которая стенозирует/окклюзирует просвет артерии либо является источником артерио-артериальной эмболии, что в свою очередь приводит к ишемическому инсульту.
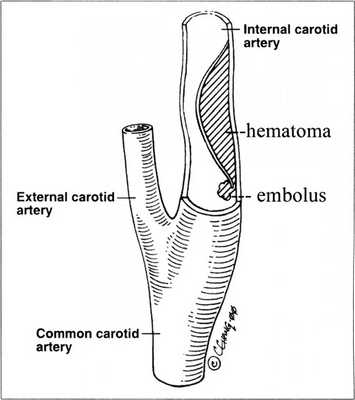
В последние годы в мире неуклонно растет интерес к диссекции артерий, кровоснабжающих головной мозг, - относительно новой и недостаточно изученной проблеме цереброваскулярных заболеваний. Ее основное клиническое проявление - ишемический инсульт (ИИ), чаще развивающийся в молодом возрасте. Изучение и прижизненная диагностика диссекции церебральных артерий стала возможной благодаря широкому внедрению в клинику магнитно-резонансной томографии (МРТ). МРТ позволяет безопасно для больного проводить повторное ангиографическое исследование, что важно для диагностики диссекции, поскольку она представляет собой динамическую патологию, а также с помощью режима Т1 с подавлением сигнала от жировой ткани (Т1 f-s) визуализировать непосредственно интрамуральную (внутристеночную) гематому (ИМГ) - прямой признак диссекции. Применение МРТ показало, что диссекция является весьма распространенной патологией, а не редкостью, как считалось ранее. Кроме того, стало очевидным, что диссекция церебральных артерий лишь в небольшом числе случаев приводит к летальному исходу, тогда как первоначально она рассматривалась как фатальное заболевание.
В России целенаправленное изучение диссекции церебральных артерий начали проводить с конца 90-х годов прошлого столетия в Научном центре неврологии РАМН (до 2007 г. - Научно-исследовательский институт неврологии РАМН) практически одновременно с исследованиями, выполняемыми за рубежом. Но первые морфологические описания отдельных случаев церебральной диссекции, клинически, однако, нераспознанной, были сделаны в 80-е годы XX в. в нашей стране Д. Е. Мацко, А. А. Никоновым и Л. В. Шишкиной и соавт. В настоящее время исследование данной проблемы ведут в Научном центре неврологии РАМН, где обследовано более 200 больных с прижизненно верифицированной диссекцией церебральных артерий, из которых более половины - больные с диссекцией внутренней сонной (ВСА) и позвоночной (ПА) артерий.
Диссекция церебральных артерий представляет собой проникновение крови из просвета артерии в ее стенку через разрыв интимы. Формирующаяся при этом ИМГ, разделяя слои артериальной стенки, распространяется по длине артерии на различное расстояние, чаще всего в сторону интимы, приводя к сужению или даже окклюзии просвета артерии, что служит причиной ишемии головного мозга. Стеноз незначительной степени, обусловленный ИМГ, клинически может протекать бессимптомно. Распространение ИМГ в сторону наружной оболочки (адвентиции) приводит к развитию псевдоаневризмы, которая может стать причиной изолированной шейно-головной боли, или к истинной расслаивающей аневризме. Тромбы, образующиеся в расслаивающей аневризме, являются источником артерио-артериальной эмболии и ИИ. Диссекция развивается как в магистральных артериях головы (ВСА и ПА), так и в их ветвях (средняя, задняя, передняя мозговые артерии, основная артерия). При этом большинство исследователей полагают, что диссекция чаще возникает в ВСА и ПА, чем в их ветвях. Вместе с тем нельзя исключить, что диссекция в ветвях ВСА и ПА часто недоучитывается из-за трудности визуализации в них ИМГ и ошибочно расценивается как тромбоз. Диссекция может развиваться в любом возрасте - от младенческого до пожилого, однако в большинстве случаев (по данным НЦ Неврологии РАМН - 75%) она наблюдается у лиц молодого возраста (до 45 лет). Отмечено, что при интракраниальном поражении возраст больных, как правило, меньше, чем при экстракраниальном, а при вовлечении ПА - меньше, чем при поражении сонных артерий. Распределение больных по полу также зависит от локализации диссекции: ВСА чаще поражается у мужчин, а ПА - у женщин. Диссекция обычно развивается у лиц, считающих себя здоровыми, не страдающих атеросклерозом, тромбофилией, сахарным диабетом и редко имеющих умеренную артериальную гипертонию.
Диссекция внутренней сонной артерии.
Основными провоцирующими факторами диссекции ВСА являются травма головы или шеи, как правило, легкая; физическая нагрузка с напряжением мышц плечевого пояса и шеи; наклоны, запрокидывание, повороты головы; прием алкоголя; текущая или предшествующая инфекция; прием контрацептивов или послеродовый период у женщин. В условиях предшествующей слабости артериальной стенки указанные факторы и состояния играют провоцирующую, а не каузальную роль, приводя к разрыву интимы и развитию диссекции, которая в этих случаях рассматривается как спонтанная.
Клинически диссекция ВСА чаще всего проявляется ИИ, реже - преходящим нарушением мозгового кровообращения (НМК). К более редким (менее 5%) ее проявлениям относятся изолированная шейная/головная боль, локализующаяся в большинстве случаев на стороне диссекции; изолированное одностороннее поражение черепных нервов вследствие их ишемии, когда питающие нерв артерии отходят от расслоенной ВСА; изолированный синдром Горнера, обусловленный воздействием ИМГ на периартериальное симпатическое сплетение, когда гематома в основном распространяется в сторону адвентиции и существенно не сужает просвет ВСА. Небольшие ИМГ могут протекать бессимптомно и случайно выявляются при МРТ. Характерный признак НМК при диссекции ВСА - головная/шейная боль. Боль, обычно тупая, давящая, реже пульсирующая, стреляющая, появляется за несколько часов или дней до ИИ на стороне диссекции. Ее причиной служит раздражение чувствительных рецепторов сосудистой стенки развивающейся в ней гематомой. Примерно у трети больных ИИ предшествует преходящее НМК в церебральном бассейне ВСА или глазничной артерии в виде кратковременного снижения зрения на стороне диссекции. НМК, как правило, развивается в бассейне средней мозговой артерии (СМА) и проявляется двигательными, чувствительными и афатическими нарушениями, которые в половине случаев выявляются утром при пробуждении, в другой половине случаев - во время активного бодрствования.
Прогноз для жизни в большинстве случаев благоприятный, летальный исход наблюдается примерно в 5% случаев. Обычно он наступает при обширных инфарктах мозга, обусловленных диссекцией интракраниального отдела ВСА с переходом на СМА и переднюю мозговую артерию. У большинства же больных, особенно при поражении экстракраниального отдела ВСА, прогноз для жизни благоприятный и наблюдается хорошее восстановление нарушенных функций. При вовлечении интракраниального отдела ВСА и распространении диссекции на СМА либо при эмболии последней восстановление нарушенных функций значительно хуже.
Рецидивы диссекции возникают нечасто и обычно отмечаются в 1-й месяц после дебюта заболевания. Они могут появляться как в интактной, так и в уже подвергавшейся диссекции артерии.
Основной механизм развития ИИ - гемодинамический в условиях нарастающего стенозирующе-окклюзирующего процесса в ВСА, обусловленного ИМГ. Реже НМК развивается по механизму артериоартериальной эмболии. Ее источником служат тромбы, образующиеся в расслаивающей аневризме, тромбированные фрагменты ИМГ, попадающие в кровоток при вторичном прорыве интимы, или тромботические наслоения в месте разрыва интимы.
Диссекция позвоночной артерии.
Диссекция ПА, по данным большинства авторов, наблюдается несколько реже, чем диссекция ВСА. Однако нельзя исключить, что ПА вовлекается чаще, чем указано в литературе, так как многие случаи диссекции ПА, проявляющейся изолированной цервикоцефалгией, клинически не распознаются и статистически не учитываются.
Основные клинические признаки диссекции ПА - ишемические НМК и изолированная шейная/головная боль. Такая боль возникает примерно в трети случаев. К редким проявлениям относятся нарушения кровообращения в шейном отделе спинного мозга, изолированная радикулопатия, нарушение слуха. Более чем у трети больных диссекция обнаруживается в обеих ПА, причем диссекция одной ПА может быть причиной НМК, а второй ПА - причиной изолированной шейной/головной боли, либо клинически протекать бессимптомно и выявляется только при нейровизуализации. Характерной особенностью НМК при диссекции ПА, как и при диссекции ВСА, является ее ассоциация с шейной/головной болью на стороне расслоенной ПА. Обычно боль локализуется по задней поверхности шеи и в затылке, появляясь за несколько дней или 2-3 недель до очаговых неврологических симптомов. Боль часто возникает после повторных наклонов, поворотов головы, длительного нахождения головы в неудобном положении, реже - после травмы головы/шеи, как правило, легкой. Наблюдаемое при этом натяжение ПА при слабости сосудистой стенки вызывает разрыв интимы и инициирует диссекцию. Причинами шейной/головной боли при диссекции ПА служат раздражение болевых рецепторов артериальной стенки формирующейся в ней гематомой, а также ишемия мышц шеи, в кровоснабжении которых участвуют ветви ПА. Еще одна особенность НМК состоит в том, что часто (около 80%) она развивается в момент поворота или наклона головы. Очаговые неврологические симптомы - атаксия, вестибулярные нарушения, реже - расстройство чувствительности, дизартрия, дисфагия, дисфония, парезы.
Наиболее частым механизмом развития НМК при диссекции ПА является артерио-артериальная эмболия. На это указывают клинические проявления (острое развитие симптомов ишемии головного мозга, обычно во время активного бодрствования, часто при повороте/наклоне головы) и результаты ангиографии (наличие у большинства больных гемодинамически незначимых стенозов, которые существенно не нарушают церебральную гемодинамику и обеспечивают дистальное продвижение эмболов). Источником эмболии многие исследователи считают фрагменты ИМГ, попадающие в кровоток при вторичном прорыве интимы. По мнению других исследователей, это внутрисосудистые пристеночные тромбы, сформировавшиеся в месте разрыва интимы. Решающее значение в верификации диссекции ВСА и ПА имеет нейровизуализационное исследование, в первую очередь МРТ в режиме ангиографии (МРА) и МРТ в режиме Т1 f-s, позволяющие выявить ИМГ. Наиболее частым характерным ангиографическим признаком диссекции ВСА/ПА является неравномерный, реже - равномерный пролонгированный стеноз («симптом четок», или «нитки бус», «симптом струны»), предокклюзионное конусообразное сужение просвета ВСА («симптом пламени свечи»). Такие характерные ангиографические признаки диссекции, как расслаивающая аневризма и двойной просвет, встречаются значительно реже. Диссекция представляет собой динамическую патологию: стенозы ВСА/ПА, обусловленные ИМГ, во всех случаях полностью или частично разрешаются через 2-3 месяца. Реканализация исходной окклюзии, вызванной диссекцией, наблюдается только в половине случаев. Характерными МРТ-признаками диссекции служат ИМГ, которая визуализируется в режиме Т1 f-s на протяжении ≥2 месяцев, и увеличение наружного диаметра артерии. Следует иметь в виду, что в течение 1-й недели заболевания ИМГ при МРТ в режиме Т1 f-s не выявляется, поэтому диагностическое значение приобретают компьютерная томография (КТ) и МРТ в режиме Т2 f-s.
В большинстве случаев с течением времени происходит хорошее или полное восстановление нарушенных функций. Диссекция ПА может рецидивировать. Через 4-15 месяцев рецидив отмечен у 10% пациентов.
Морфологическое исследование артерий мозга при диссекции играет основополагающую роль в выяснении причин слабости артериальной стенки, приводящей к диссекции. Оно позволяет выявить расслоение, истончение, а иногда и отсутствие внутренней эластической мембраны, участки фиброза в интиме, неправильную ориентировку миоцитов в медии. Предполагается, что изменение сосудистой стенки обусловлено генетически детерминированной слабостью соединительной ткани, в первую очередь патологией коллагена. Однако мутации в гене коллагена не обнаружены. Впервые в мире сотрудниками НЦ неврологии РАМН высказано предположение, что причиной слабости артериальной стенки является митохондриальная цитопатия. Это подтвердило исследование биоптатов мышц и кожи. При гистологическом и гистохимическом исследовании мышц обнаружены красные рваные волокна, изменение реакции на сукцинатдегидрогеназу и цитохромоксидазу, субсарколеммальный тип окрашивания в волокнах с сохранной реакцией. Электронно-микроскопическое исследование артерий кожи выявило изменения митохондрий, вакуолизацию, отложение жира, липофусцина и гликогена в клетках с измененными митохондриями, отложения кальция в экстраклеточном матриксе. Комплекс выявленных изменений, характерных для митохондриальной цитопатии, позволил российским исследователям предложить термин «митохондриальная артериопатия» для обозначения патологии артерий, предрасполагающей к диссекции.
Лечение ИИ, обусловленного диссекцией, окончательно не определено, так как отсутствуют рандомизированные плацебоконтролируемые исследования с включением большого количества больных. В связи с этим нет четко установленных методов лечения в остром периоде инсульта. Чаще всего рекомендуется введение прямых антикоагулянтов с последующим переходом на непрямые антикоагулянты, которые применяют в течение 3-6 месяцев. Цель их назначения - предотвращение артерио-артериальной эмболии и поддержание ИМГ в разжиженном состоянии, что способствует ее разрешению. Следует иметь в виду, что назначение больших доз антикоагулянтов может привести к нарастанию ИМГ и ухудшению кровоснабжения головного мозга. В качестве альтернативы этим препаратам в остром периоде инсульта рекомендуется применение антиагрегантов, при этом различия в исходах инсульта, по предварительным данным, отсутствуют. С целью оценки безопасности лечения низкомолекулярным гепарином и аспирином в остром периоде диссекции французские исследователи провели измерение объема и протяженности ИМГ в течение 1-й недели лечения. Небольшое увеличение этих параметров наблюдалось у трети больных, однако ни в одном случае не отмечено нарастания степени стеноза или развития повторной диссекции. Применение антикоагулянтов и антиагрегантов ограничивается 2-3 месяцами, в течение которых происходит развитие ИМГ. Дальнейший профилактический прием этих препаратов нецелесообразен, так как причиной ИИ при диссекции является не гиперкоагуляция, а слабость артериальной стенки. Поскольку основная причина, предрасполагающая к развитию диссекции - слабость артериальной стенки, лечебные мероприятия как в остром, так и в отдаленном периоде инсульта должны быть направлены на ее укрепление. Если учесть данные о митохондриальной цитопатии, приводящей к энергетической недостаточности клеток артериальной стенки и ее дисплазии, способствующей возникновению диссекции, можно считать обоснованным применение препаратов с «трофическим» и энерготропным действием. Одним из таких препаратов является актовегин, который используется как в остром, так и в отдаленном периоде инсульта, обусловленного диссекцией. Он представляет собой биологически активное вещество естественного происхождения - депротеинизированный дериват телячьей крови. Основное действие актовегина заключается в активизации клеточного метаболизма за счет облегчения поступления кислорода и глюкозы в клетку, что обеспечивает дополнительный приток энергетических субстратов и увеличивает в 18 раз продукцию АТФ - универсального донатора энергии, необходимой для жизнедеятельности и функционирования клетки. Используются и другие препараты с нейрометаболическим действием для восстановления нарушенных вследствие инсульта функций: церебролизин, пирацетам, глиатилин, цераксон.
В остром периоде диссекции, помимо медикаментозного лечения, большое значение имеет соблюдение следующих правил: необходимо избегать резких движений головой, травм, физического напряжения, натуживания, которые могут привести к нарастанию диссекции.
Диссекция ВСА и ПА является частой причиной ИИ в молодом возрасте, реже - причиной изолированной шейной/головной боли.
Знание клинических и ангиографических особенностей данного вида сосудистой патологии головного мозга позволяет провести правильное ее лечение и вторичную профилактику.
Читайте также:
- Диагностика метастаза в дыхательные пути на рентгене, КТ
- Торможение антителообразования. Синтез антител по принципу обратной связи
- Клиника функциональной легочной гипертонии. Пример функциональной легочной гипертонии
- Комбинированные показания к применению коронок. Рекомендации
- Чем полезен зеленый лук? Целебные свойства зеленого лука
