УЗИ при газе в желчных протоках
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
УЗИ желчевыводящих путей называется метод диагностирования, во время которого на кожные покровы не оказываются никакие воздействия иглами или различными хирургическими инструментами. Он позволяет узнать очень точную информацию о состоянии желчного пузыря и его протоков. Как правило, исследование этого органа проводят в составе комплексного исследования органов брюшной полости и особенно часто в совокупности с УЗИ печени.
Показания к проведению диагностики
Ультразвуковой метод диагностики желчного пузыря врач-гастроэнтеролог может назначить в следующих ситуациях:
- многократные болезненные ощущения с правой стороны подреберья, которые можно снять только с помощью болеутоляющих средств;
- дискомфорт и чувство тяжести в области печени;
- привкус горечи во рту;
- желтый цвет кожи и наружных слизистых покровов;
- нерегулярный режим питания;
- злоупотребление жирной, копчёной, острой, жареной пищей;
- слишком частое применение низкокалорийных диет;
- слишком продолжительный прием лекарственных препаратов;
- ненормальные показатели в лабораторном анализе крови (АСТ, АЛТ, билирубин и прочие);
- дискинезия желчевыводящих путей;
- ожирение;
- желчнокаменная болезнь;
- травмы брюшной полости;
- при назначении и выборе женских гормональных контрацептивов;
- п роцесс наблюдения состояния желчевыводящих путей при наличии опухолей;
- мониторинг эффективного действия терапии.
Противопоказания к исследованию
Данное исследование - это полностью безопасная процедура. Поэтому единственным противопоказанием к применению УЗИ желчевыводящих путей являются тяжелые повреждения кожных покровов в области обследования. Например, ожоги, раны, инфекционные поражения.
Подготовка к ультразвуковой диагностике желчного пузыря
Подготовка к данному процессу диагностирования желчевыводящих путей по большей части такой же, как и программа подготовки к УЗИ других органов брюшной полости.За несколько дней до проведения диагностики следует отказаться от употребления алкоголя и жирной еды, а также продуктов, стимулирующих образование газов в кишечнике, к которым относятся:
- сырые фрукты, овощи и ягоды;
- молочнокислые продукты;
- з ерновой хлеб и прочие изделия из дрожжевого теста;
- бобовые;
- крепкий чай, кофе и газированные напитки;
- каши, сваренные на воде;
- обезжиренный творог;
- говядину или куриное мясо;
- паровую или отварную рыбу;
- яйца, сваренные «всмятку».
Во время приёма пищи необходимо употреблять различные ферментные средства («Креон», «Фестал», «Мезим») и препараты, уменьшающие метеоризм («Смекта», «Эспумизан», «Активированный уголь», «Мотилиум»), но не чаще трёх раз в день.Вечером перед процедурой УЗИ желчевыводящих путей рекомендуется соблюдать следующие правила:
- крайняя трапеза должна быть лёгкой и сытной, к примеру, можно скушать кашу, приготовленную на воде без сахара, но не позже 19 часов вечера;
- следует естественным путём опорожнить кишечник. Если возникли затруднения, то необходимо использовать легкие слабительные средства или микроклизму;
- если исследование планируется провести в первой половине дня, то следует отказаться от завтрака;
- если процедуру назначили на 2-ю половину дня, то допускается лёгкий завтрак - сухарик и чай (интервал между исследованием и завтраком должен быть не менее 6 часов);
- нельзя употреблять жидкость за несколько часов до проведения диагностирования, поэтому следует проконсультироваться со специалистом насчёт приёма жизненно необходимых лекарственных средств;
- также нельзя использовать жевательную резинку и курить.
Стоит не забывать, что эндо-УЗИ желчевыводящих путей необходимо проводить строго натощак, потому что в таком случае желчный пузырь максимально наполнен желчью, из-за которой происходит его увеличение. Если выпить даже немного жидкости, то запустятся желчевыводящие процессы, а пузырь уменьшится в размерах, что сильно затруднит обследование.
Метод проведения обследования
При дискинезии желчевыводящих путей УЗИ всех внутренних органов пищеварительного тракта будет наилучшим вариантом. По этой причине желательно проводить процедуру в специализированном медицинском центре и проходить наблюдение у одного лечащего врача.
Простая ультразвуковая диагностика желчного пузыря
УЗИ печени и желчевыводящих путей проводится с использованием наружных датчиков на передней брюшной стенке. Пациенту необходимо лечь на спину и освободиться от одежды в верхней части живота. После этого доктор наносит специальный водорастворимый гель на датчик для того, чтобы при контакте с кожными покровами устранить воздушную прослойку и облегчить прохождение ультразвуковых волн.Если дно желчевыводящих путей покрыли петли кишечника, то врач попросит пациента глубоко вдохнуть и максимально надолго задержать дыхание, либо перевернуться на левый бок.Чтобы выявить патологические включения в желчевыводящих путях (песок, камни), пациента могут попросить встать и сделать несколько наклонов вперед.Подготовка к УЗИ печени и желчевыводящих путей должна быть проведена в обязательном порядке.
Ультразвуковая диагностика желчевыводящих путей с выявлением функции
Иное название метода диагностирования - УЗИ с желчегонным завтраком или холесцинтиграфия динамическая.Данная процедура позволяет определить, какова сократительная функция желчного пузыря в реальном времени.После первой процедуры диагностики желчевыводящих путей натощак пациенту необходимо принять пробный завтрак из двух варёных (или сырых) желтков и 250 г творога (или сметаны). Также в виде желчегонного завтрака можно использовать раствор сорбита.
Ультразвуковая диагностика при удаленном желчном пузыре
Сначала доктор оценивает диаметр и состояние желчного протока (строго натощак). После этого пациенту дают пищевую нагрузку в виде растворенного в воде сорбита, а затем снова проводят повторную диагностику через 0,5-1 час.В процессе исследования врач должен зафиксировать жалобы пациента на появление боли, нарастание, интенсивность, ее отсутствие или длительность.
Расшифровка УЗИ желчевыводящих путей
- расположение и подвижность желчного пузыря;
- толщину, размеры и форму стенок органа;
- наличие новообразований, полипов и камней;
- сократительную функцию желчного пузыря;
- диаметр желчных протоков.
- ширина около 4 см;
- длина в пределах от 8 до 10 см;
- поперечный размер от 3 до 3,5 см;
- объём 30-70 куб. см;
- диаметр общего желчного протока около 7 мм;
- н е более 4 мм толщина стенок;
- внутренний диаметр протоков данного органа должен составлять не более 3 мм.
У желчного пузыря должна быть овальная или грушевидная форма, чёткие контуры. Допускается выделение дна пузыря на 1-1,5 см из-под края печени.
Что показывает УЗИ желчевыводящих путей?
- множество внутренних перегородок;
- стенка желчного пузыря толще 4 мм;
- орган увеличился в размерах;
- в пузырной артерии присутствует усиленный кровоток.
Хроническую форму данного заболевания можно определить по следующим симптомам:
- контуры нечеткие и размытые;
- желчный пузырь уменьшился в размерах;
- стенки органа уплотнились, деформировались и стали толще;
- в просвете пузыря можно увидеть мелкие включения.
Дискинезия желчевыводящих путей определяют по наличию одной или нескольких перетяжек в желчном пузыре, а также обнаружив уплотнение и повышение тонуса стенок органа.
- неровность контуров и утолщение стенки органа;
- наличие в полости желчного пузыря камней, которые при смене положения тела перемещаются;
- наличие за камнем тёмного участка;
- наличие в осадке мочи кристаллов билирубина.
Стоит помнить о том, что ультразвук не показывает камни маленьких размеров. Их можно выявить по расширению желчевыводящего протока чуть выше закупорки.Наличие полипов желчевыводящих путей по наличию на стенке исследуемого органа округлых образований. Если полип имеет диаметр более 11 см, то существует риск развития злокачественного образования. Если во время повторного проведения ультразвуковой диагностики зафиксируют ускоренный рост полипа, то это будет говорить о том, что процесс носит злокачественный характер.
Имеющиеся опухоли определяют по наличию образований размером не менее 1-1,5 см, деформированным контурам исследуемого органа, а также чрезмерно утолщенной стенке желчного пузыря.
- эктопической локализации желчного пузыря;
- отсутствию желчевыводящих путей;
- добавочному желчному пузырю;
- выпячиванию стенки.
Все патологии, обнаруженные при УЗИ желчевыводящих путей, требуют уточнения и динамического наблюдения. По этой причине после первой процедуры исследования врач назначает повторную - через две или три недели.Необходимо повторять исследование регулярно, даже если никаких отклонений не было обнаружено.
УЗИ при патологии желчного пузыря (окончание)
Холедохолитиаз подразделяется на первичные и вторичные формы. Первичный холедохолитиаз — это новое образование кальциевых камней в желчных протоках. Эти камни могут быть результатом болезни, вызывающей стриктуры или расширение желчных протоков, приводящей к застою, как это происходит при склерозирующем холангите, болезни Кароли, паразитарных инфекциях, хронических гемолитических заболеваниях и предшествующей желчной хирургии. Вторичная форма означает, что большинство камней в общем желчном протоке мигрировали из желчного пузыря. Камни общего протока обычно связаны с калькулезным холециститом.
Сонографические находки
Камни, как правило, поражают дистальную часть внутрипеченочного протока и ампулу Фатера и могут выступать в двенадцатиперстную кишку. Именно по этой причине важно, чтобы хирурги проверяли общий желчный проток при удалении желчного пузыря. Врач УЗИ должен искать расширенный проток с протоковым камнем, который выглядит гиперэхогичным и отбрасывает заднюю тень. Не все протоковые камни могут затеняться, и они не будут проявлять подвижность. Изменения в положении пациента в диапазоне от правого заднего косого до вертикального сканирования могут помочь отличить пораженный протоковый камень от двенадцатиперстной кишки.
Другие причины затенения на УЗИ желчного пузыря
Врач УЗИ должен знать, что структуры или сужения, отличные от камней, могут привести к ослаблению ультразвукового луча или затенению. Кальцификации в печеночной артерии и головке поджелудочной железы могут вызвать затенение в области желчного пузыря и быть неправильно истолкованы как камни. Воздух или газ в двенадцатиперстной кишке может также дать начало интенсивной тени в правом верхнем квадранте.
Внутрибилиарный газ иногда трудно отделить от камней, хотя газ обычно производит более яркое отражение с артефактом кольца и более грязной тенью против чистой острой тени от камня. Другой причиной затенения в правом подреберье является газ в желчном дереве. Это спонтанное явление, возникающее в результате образования желчно-кишечного свища при хроническом заболевании желчного пузыря. Камни внутрипеченочных протоков встречаются реже, чем камни обычных желчных протоков. Камни внутрипеченочных протоков, как правило, образуются в основном в желчных протоках и обычно являются осложнением другой аномалии желчных путей.
Гемобилия на УЗИ
Билиарная травма, вторичная по отношению к чрескожным билиарным процедурам или биопсии печени, является причиной большинства случаев гемобилии. Другие причины включают холангит, холецистит, сосудистые мальформации, травмы живота и злокачественные новообразования.
Обычными клиническими проявлениями являются боль, кровотечение и желтуха. На УЗИ вид крови в желчном дереве будет зависеть от времени присутствия крови. Острое кровотечение будет проявляться в виде жидкости с низким уровнем внутреннего эха. При ультразвуковом исследовании необходимо найти сгустки крови, которые могут двигаться в протоке с расширением в желчный пузырь.
Пневмобилия на ультрасонографии
Пневмобилия — это воздух внутри желчного дерева, вторичный по отношению к билиарному вмешательству, билиарно-кишечным анастомозам или общим стентам желчных протоков. У пациента с острым животом пневмобилия может быть вызвана эмфизематозным холециститом, воспалением от воздействия камня в общем желчном протоке или связана с длительным острым холециститом, который может привести к эрозии кишечника. На сонографии воздух в желчных протоках представляет собой яркие, эхогенные линейные структуры, которые следуют за портальными триадами. Видна задняя тень и отражающийся артефакт. Врач УЗИ должен следить за движением крошечных пузырьков воздуха при изменении положения пациента.
Холангит на УЗИ
Холангит — это воспаление желчных протоков, которое приводит к утолщению их стенки. Он может проявляться в виде острого бактериального холангита, рецидивирующего пиогенного холангита или первичного склерозирующего холангита. Причина холангита зависит от типа заболевания, но обструкция может включать стриктуры протоков, паразитарную инвазию, бактериальную инфекцию, камни, холедохальные кисты или новообразования.
Холангит может быть идентифицирован как восточный склерозирующий холангит. Другие формы холангита включают СПИД холангит и острый обструктивный гнойный холангит. Клинически у больного наблюдаются недомогание и лихорадка с последующим потоотделением и ознобом. Возможны боли в правом подреберье и желтуха. В тяжелых случаях пациент находится в летаргическом состоянии, в состоянии прострации и шока. Повышенные лабораторные показатели показывают лейкоцитоз, а также повышение уровня сывороточной щелочной фосфатазы и билирубина.
Холангит является состоянием, когда нужна неотложная медицинская помощь, так как он развивает повышение давления в желчном дереве с накоплением гноя. Необходима декомпрессия общего желчного протока. Более половины больных склерозирующим холангитом имеют язвенный колит. Как склерозирующий, так и СПИД-холангит могут иметь внутрипеченочные билиарные изменения, которые почти идентичны при ультразвуковом исследовании.
Сонографические находки
Врач УЗИ должен определить причину и уровень обструкции, а также исключить другие заболевания, такие как холецистит или гепатит. Желчное дерево расширено, и общая стенка желчного протока может показать гладкое или нерегулярное утолщение. Может быть холедохолитиаз с осадком. Стенка протока может быть настолько утолщена, что ее трудно распознать по сонографии без тщательной оценки. Холангит обычно поражает желчные протоки в более генерализованном виде. Тщательная оценка паренхимы печени также должна быть сделана для поиска печеночных абсцессов.
Субкостальная косая визуализация ворот печени для изображения портальной венозной системы является ориентиром для поиска желчного дерева. Общий желчный проток может быть увеличен или не увеличен, но стенки могут стать немного нерегулярными и утолщенными. Камни обычно застревают в дистальном отделе общего желчного протока или должны быть подвижными, чтобы вызвать прерывистую обструкцию.
У больных восточным холангитом чаще всего поражается боковой сегмент левой доли печени. В острой септической фазе пациенту может потребоваться срочная чрескожная декомпрессия желчевыводящих путей или операция. Атрофия пораженного протока развивается с хроническим застоем и воспалением с последующим билиарным циррозом и холангиокарциномой. УЗИ отлично подходит для наблюдения за этими пациентами. Когда желчное дерево расширяется, внутренний просвет может быть гипоэхогенным или эхогенным с камнями, то эти камни могут не затенять, особенно если они крошечные.
Аскаридоз на УЗИ
Это паразитический круглый червь (Ascaris lumbricoides), который использует фекально-оральный путь передачи. Червь может быть от 20 до 30 см длиной и 6 мм в диаметре. Он растет в тонком кишечнике перед входом в желчное дерево через ампулу Фатера. Эти черви вызывают острую обструкцию желчных путей и являются драматическими, если смотреть их на УЗИ. Клинически пациент может быть бессимптомным или иметь желчные колики, панкреатит или желчные симптомы.
Сонографические находки
На сонографии врач может обозначить увеличенный проток с движущейся "трубкой" или параллельными эхогенными линиями внутри желчных протоков. По мере того, как датчик повернут в поперечное положение, червь окружен стенкой протока и дает возникновение симптома «цели». Если датчик удерживается на месте над измененной областью, на изображении могут быть видны небольшие дискретные движения. Червь может сворачиваться, или может быть несколько червей, которые присутствуют как аморфный эхогенный дефект заполнения в правом верхнем квадранте.
Внутрипеченочные желчные новообразования на УЗИ
Изменения внутрипеченочных желчных протоков в большинстве случаев происходят вторично по отношению к внепеченочной обструкции желчных протоков. Иногда внутрипеченочные поражения ответственны за изменения в протоке. Внутрипеченочные желчные опухоли встречаются редко и в основном ограничиваются цистаденомой и цистаденокарциномой. Опухоли чаще встречаются у женщин среднего возраста, у которых клинически присутствуют боль в животе, образование или желтуха (если опухоль находится вблизи ворот печени). Сонографический вид - кистозное образование с множественными перегородками и сосочковыми наростами. Образование может иметь вариации в этой структуре и может быть однородной, кальцифицированной или множественной. Поражение может быть связано с расширением внутрипеченочных протоков. Дифференциальная диагностика включает геморрагическую кисту или инфекцию, эхинококковую кисту, абсцесс или кистозный метастаз.
Холангиокарцинома на УЗИ
Холангиокарцинома является редким злокачественным новообразованием, которое возникает в более крупных желчных протоках, которые обычно являются общим желчным протоком или общим печеночным протоком. Заболеваемость встречается редко, и частота увеличивается с возрастом. Наиболее распространенным фактором риска в западном мире является первичный склерозирующий холангит. Классификация опухоли основана на анатомической локализации: внутрипеченочная (периферическая), хилярная (Клацкина) и дистальная. Большинство холангиокарцином являются аденокарциномами, за которыми следуют плоскоклеточные карциномы. Опухоли делятся на подтипы: склерозирующие, узловые и папиллярные. Наиболее распространенными являются узловые склерозирующие опухоли. Хилярная холангиокарцинома представляет собой узловую склерозирующую опухоль, плотное образование, окружающую и сужающую пораженный проток с узловым внутрипротоковым компонентом. Папиллярные холангиокарциномы на УЗИ чаще обнаруживаются в дистальном отделе общего желчного протока.
Внутрипеченочная холангиокарцинома на УЗИ
Хотя это наименее распространенное место для холангиокарцином, она представляет собой второе по распространенности первичное злокачественное новообразование печени. Значительный рост этого тумора по сравнению с прошлыми 2 декадами произошел наряду с увеличением числа пациентов с циррозом печени гепатитом C. Эти опухоли часто неоперабельны, с плохим прогнозом.
Сонографические находки
На сонографии можно увидеть большое образование в печени. Внешний вид разнообразен, от гипоэхогенного до гиперэхогенного. Может быть гетерогенная текстура или гиповаскулярная плотное образование. Расширение желчных протоков связано с этими обструктивными изменениями от опухоли в трети случае. Необычно, внутрипеченочная холангиокарцинома представляет собой одну или несколько полипоидных интрадуктальных масс. Другая необычная форма может присутствовать в виде образования внутри кистозной структуры, которая представляет собой опухоль в очень расширенном протоке, который не сообщается с желчным деревом.
Холангиокарцинома Клацкина (рак желчных протоков) на ультрасонографии
Опухоль Клацкина является специфическим типом холангиокарциномы, которая может возникать при раздвоении общего печеночного протока с вовлечением как центрального левого, так и правого протока. Наиболее показательной сонографической особенностью холангиокарциномы является изолированное расширение внутрипеченочных протоков. Несмотря на то, что обструктивная масса не может быть изображена, для опухоли Клацкина характерно отсутствие соединения правого и левого протоков.
Эта опухоль является сложной задачей для большинства методов визуализации. У больного клинически отмечаются желтуха, зуд и повышенные холестатические показатели печени. Это заболевание обычно начинается в правом или левом желчном протоке, а затем распространяется в проксимальный проток и дистально в общий печеночный проток и контралатеральные желчные протоки. Опухоль может выходить за пределы протоков и поражать соседние воротные вены и артерии. Хроническая непроходимость приводит к атрофии пораженной доли. Узловое образование возникает в воротах печени и удлиняется к чревной оси с последующими метастазами к печени. Хотя хирургическая резекция используется, большинство пациентов умирают в течение года после постановки диагноза.
При сонографии особое внимание уделяется области воротам печени. Врач УЗИ должен оценить уровень обструкции, наличие образования, лобарной атрофии, проходимость магистральных, правых и левых воротных вен, а также оценить оболочку печеночной артерии и искать местную и отдаленную аденопатию и метастазы.
Если протоки расширены, врач УЗИ должен проследить за их направлением в центральной части к печеночному вороту, чтобы определить, какой порядок ветвления связан с опухолью. Резекция исключается при обнаружении расширения опухоли в сегментарных протоках.
Оценка системы портала имеет решающее значение. Сужение правой или левой воротной вены приводит к компенсаторному увеличению кровотока в печеночной артерии. Сужение или оболочка опухоли, которая облитерирует главную воротную вену или соответствующую печеночную артерию, делает опухоль неоперабельной.
Дистальная холангиокарцинома на УЗИ
Эту опухоль трудно отличить от хилярной холангиокарциномы, хотя прогрессирующая желтуха наблюдается у большинства больных. Опухолевая масса может быть склерозирующей или полиповидной. Оценка распространения опухоли в верхней протоковой системе и внепеченочной области должна быть тщательно оценена. Опухоль может распространиться на соседние лимфатические узлы.
Сонографические находки
При сонографии склерозирующая опухоль узеловая с очаговым неправильным сужением протока и утолщением стенки. Опухоль гипоэхогенная и гиповаскулярная с плохо выраженными краями. Более распространенная полипоидная опухоль рассматривается как гиповаскулярная хорошо выраженное образование, обнаруженная в дистальной системе протоков.
Метастазы в желчное дерево на УЗИ
Наиболее распространенные участки опухоли, которые могут распространиться на желчевыводящую систему от груди, толстой кишки или меланомы. Эти метастазы могут повлиять на внутрипеченочную и внепеченочную протоковую систему. На УЗИ появление метастазов аналогично появлению холангиокарциномы с опухолью, представляющей собой гиперэхогенную или гипоэхогенную и гиповаскулярную опухоль с плохо выраженными краями.
Холангит — воспаление желчных протоков

Воспаление желчных протоков — это состояние, характеризующееся скоплением желчи в протоках внутри печени. Заболевание вызывается микроорганизмами, заселяющими двенадцатиперстную кишку и проникающими в желчные протоки. В основном это: дизентерийный амебиаз, пневмония, кишечные бактерии, иногда дрожжи.
Определение и классификация холангита
Воспаление желчных протоков — это состояние, при котором желчь накапливается в протоках внутри печени. Это может повредить клетки печени.
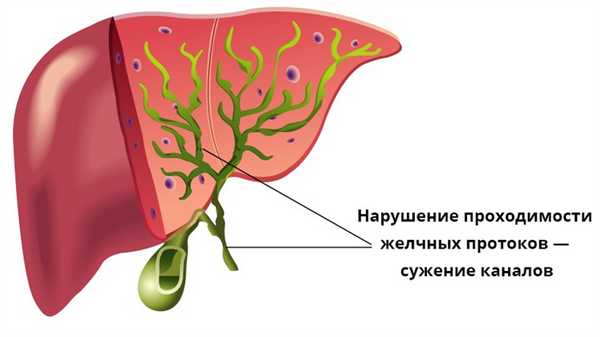
Воспаление желчных протоков
Недуг бывает двух форм:
- первичный билиарный холангит — не обусловлен наличием какого-либо другого заболевания и не является следствием какого-либо другого недуга, в отличие от вторичного холангита.
- вторичный холангит — возникает как следствие другой проблемы с печенью или желчевыводящими путями.
Строение желчевыводящих путей
Мы делим желчевыводящие пути на:
- внутрипеченочные — построены из желчных протоков, которые образуют печеночные желчные протоки. Их задача — вывести желчь из печени. Покидая печень, они образуют один большой общий печеночный проток, который дает начало внепеченочным желчным протокам;
- внепеченочные.
Общий печеночный проток после того, как он соединяется с желчным пузырем и выходит из области соединения, называется общим желчным протоком.
Желчный пузырь — находится под печенью, внутри него собирается желчь. Когда мы едим, он начинает сокращаться, а это означает, что желчь автоматически выделяется в желудочно-кишечный тракт, а затем попадает в двенадцатиперстную кишку. Таким образом, воспаление развивается, когда отток желчи по желчным протокам затруднен или подавлен.
К характерным симптомам воспаления желчного пузыря и желчевыводящих путей относятся:
- лихорадка;
- озноб;
- желтуха;
- боль в правом подреберье.
Первичное воспаление желчных путей
Первичный холангит может поражать как внутрипеченочные, так и внепеченочные пути и является редким заболеванием. Это заболевание также называют склерозирующим заболеванием, потому что рубцы возникают в области желчных протоков, которые теряют свою эластичность. Наличие рубцовой ткани вызывает сужение желчных протоков, что, в свою очередь, приводит к задержке желчи в протоках внутри печени. Лечение и профилактика различаются, как и прогноз.
Остаточная желчь разрушает клетки печени, разливаясь по протокам печени, вызывает цирроз и отказ органа. Состояние цирроза печени прогрессирует и поначалу может протекать бессимптомно, поэтому его часто диагностируют на поздней стадии. При первичном холангите функция печени постепенно ухудшается, что приводит к серьезным последствиям для здоровья.
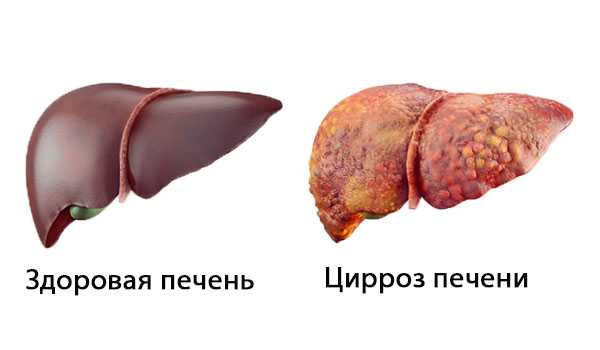
Цирроз печени
Причины развития холангита
Причины возникновения этого недуга до конца не известны. Речь идет о семейном анамнезе заболевания, то есть о генетических факторах. Более чем у половины пациентов диагностированы:
- язвенный колит;
- воспалительное заболевание кишечника;
- иногда болезнь Крона.
Однако к заболеваниям, которые могут повышать риск первичного холангита, относятся сахарный диабет и панкреатит.
Симптомы
Первичный холангит встречается у пациентов любого возраста, но чаще всего встречаются люди старше 40 лет. У большинства пациентов недуг не имеет никаких симптомов, а если да, то через несколько недель или даже месяцев.
Осложнения первичного билиарного холангита
Осложнением при этом заболевании может быть дефицит витаминов A, D, E и K. Обычно организм переваривает их вместе с жирами, но при отсутствии желчи, переваривающей жиры из пищи, всасывание витаминов из желудочно-кишечного тракта блокируется.
Желчь, остающаяся в желчных протоках, может инфицироваться. Затем у пациента появляется высокая температура, озноб и боли в животе. Заболевание может привести к циррозу печени, единственным эффективным методом лечения которого является трансплантация. Кроме того, у некоторых может развиться печеночная недостаточность, а у десяти процентов пациентов может развиться рак печени с очень плохим прогнозом.
Диагностика холангита
Первичный холангит довольно часто выявляется случайно во время осмотра, поскольку вначале он обычно не дает никаких симптомов. Самый важный диагностический тест — это анализ крови , который помогает оценить уровень ферментов печени. У пациентов с первичным холангитом значительно повышены ферменты AST, ALP, ALT и GGTP, а также уровни билирубина.
ERCP (ретроградная холангиопанкреатография) считается тестом, который однозначно помогает диагностировать заболевание. Это визуальное обследование, при котором врач вводит зонд через рот, затем через пищевод в желудок. Затем трубка направляется к двенадцатиперстной кишке, где находится сосочек с отверстием, в которое выходят желчный и панкреатический протоки. Врач дает контраст желчевому протоку через сосок, чтобы иметь возможность лучше визуализировать ход желчевыводящих путей. Затем (после введения контраста) проводится рентгенологическое исследование, которое прекрасно иллюстрирует все сужение или расширение.
Важно! В случае противопоказаний к введению контраста врач назначает повторную визуализацию с помощью магнитно-резонансной томографии.
При подозрении на цирроз печени проводится биопсия печени.
Лечение первичного холангита
Терапия первичного холангита основана в основном на расширении стриктур желчных протоков. Для этого используется эндоскопический метод с использованием ERCP. Трансплантация печени — единственное эффективное лечение для некоторых пациентов, особенно если воспаление повторяется и лечение не приносит ожидаемой пользы. К сожалению, даже после пересадки воспаление может снова атаковать.
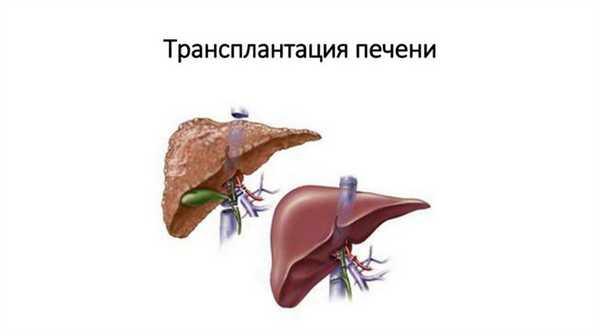
Трансплантация печени
Предупреждение! Для проведения трансплантации должны быть выполнены определенные условия!
Более того, лечение может быть симптоматическим. Помимо снятия зуда, пациент также принимает обезболивающие.
Вторичное воспаление желчных путей
Вторичный холангит возникает в результате заболевания желчевыводящих путей или других заболеваний печени. Сужение желчных протоков затрудняет отток желчи. Накапливающаяся над сужением желчь заражается (чаще всего бактериями Coli, Klebsiella или Escherichia) и, как следствие, возникает воспаление желчных протоков.
Как происходит заражение?
Бактерии попадают в пищеварительную систему, когда мы едим зараженную пищу, а затем через желчные протоки попадают в печень. Кроме того, заражение может происходить из-за присутствия паразитов в печени в виде аскариды человека или печеночной двуустки (обычно это редкие случаи заражения).
Некоторые паразиты вызывают сужение желчных протоков и застой желчи одновременно. Другие причины проблем с оттоком желчи включают:
- сужение желчных протоков из-за воспаления в печени или желчных протоках;
- сужение желчных протоков из-за операций на печени;
- желчекаменная болезнь ;
- использование некоторых лекарств (в психиатрии) — также может повредить желчевыводящие пути.
Как проявляется вторичный холангит?
У пациентов со вторичным холангитом могут наблюдаться:
Воспаление желчных протоков может быть очень опасным, поскольку в некоторых случаях может привести к опасному для жизни септическому шоку. У пациентов, у которых воспаление имеет бактериальное происхождение, в организме размножаются многие токсины, вырабатываемые инородными телами. Сепсис не только вызывает опасные для жизни осложнения, но и значительно ухудшает работу жизненно важных органов. Любой невылеченный септический шок приведет к смерти!
Диагностика
Врачи назначают анализы крови и визуализацию для диагностики вторичного холангита. Первый из них выявляет повышенную концентрацию ферментов печени, таких как ALP, AST, ALT или GGTP, увеличение билирубина и лейкоцитов, которые обладают защитными свойствами организма против заражения вирусами и бактериями.
В свою очередь, визуализирующим тестом, выполняемым в диагностике, является ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография), сочетающая эндоскопический и рентгенологический методы.
Как лечить холангит?
Лечение основано, прежде всего, на соблюдении правильного питания. Пациентам, госпитализированным по поводу вторичного холангита, проводят регидратацию с помощью капельного орошения. Кроме того, им дают антибиотики.
Некоторым пациентам может потребоваться хирургическое лечение с помощью ЭРХПГ с расширением желчных протоков.
УЗИ при патологии желчного пузыря (продолжение)
Гиперпластический холецистоз представлен различными дегенеративными и пролиферативными изменениями желчного пузыря, характеризующимися гиперконцентрацией, гипервозбудимостью и гиперэкскретией. Холестероз и аденомиоматоз желчного пузыря являются двумя типами этого состояния.
Холестероз
Холестероз — это состояние, при котором холестерин откладывается в пластинках желчного пузыря. Процесс заболевания часто связан с холестериновыми камнями. Это часто упоминается как «клубничный желчный пузырь», потому что слизистая напоминает поверхность клубники.
У большинства пациентов с холестерозом УЗИ не показывает утолщение стенок желчного пузыря, а небольшой процент пациентов с этим условием покажет холестериновые полипы, которые могут быть обнаружены с ультразвуком. Полипы желчного пузыря представляют собой небольшие, четко очерченные мягкотканные структуры со стороны стенки желчного пузыря. Холестериновый полип представляет собой небольшую структуру, покрытую одним слоем эпителия и прикрепленную к желчному пузырю тонкой ножкой. Эти полипы обычно находятся в средней трети желчного пузыря и имеют диаметр на УЗИ менее 10 мм. Холестериновые полипы являются наиболее распространенной псевдопухолью желчного пузыря. Другие образования, при которых происходит гиперплазия слизистой оболочки - это воспалительные изменения в полипах, слизистые кисты и гранулемы (в результате паразитарных инфекций).
Сонографические находки
Холестериновые полипы представляют собой небольшие гладкие выступы яйцевидной формы, образующиеся из стенки желчного пузыря. Полипы на УЗИ обычно бывают множественными, не затеняются и остаются фиксированными к стенке с изменениями положения больного. Может присутствовать артефакт кометного хвоста, исходящий от холестериновых полипов, и это состояние может быть неотличимо от аденомиоматоза.

Аденомиоматоз на УЗИ
Аденомиоматоз доброкачественное состояние, которое демонстрирует гиперпластическое изменение в стенке желчного пузыря. Это вызвано увеличением нормальных инвагинаций эпителия в просвет ЖП (синусы Рокитанского-Ашоффа) с сопутствующей пролиферацией гладкой мускулатуры.
Кристаллы холестерина могут оседать в этих синусовых карманах. Это состояние характеризуется гиперплазией слизистой оболочки и утолщением мышечного слоя стенки желчного пузыря. Папилломы могут возникать поодиночке или группами и могут быть рассеяны по большей части слизистой поверхности желчного пузыря. Эти папилломы не являются предшественниками рака.
Сонографические находки
Доброкачественные опухоли появляются в виде небольших возвышений в просвете желчного пузыря. На пораженных участках отмечается утолщение стенки желчного пузыря с внутренними кистозными пространствами. Аденомиоматоз может быть очаговым или диффузным. На УЗИ обычно видны небольшие эхогенные очаги в стенке желчного пузыря, которые создают очень специфический артефакт кометы. Различные положения пациента и сжатие датчиком показывают, что выявленные изменения неподвижны в желчном пузыре. Позади этого папилломатозного возвышения акустическая тень не видна.
Аденома желчного на УЗИ
Аденомы представляют собой доброкачественные новообразования желчного пузыря с предраковым потенциалом значительно ниже, чем аденомы толстой кишки. Это состояние обычно возникает как одиночное поражение. Более мелкие поражения имеют ножку, тогда как более крупные могут содержать очаги злокачественной трансформации. Аденомы имеют тенденцию быть однородно гиперэхогенными на УЗИ, но становятся более гетерогенными по мере роста. Если стенка желчного пузыря утолщена рядом с аденомой, следует заподозрить злокачественность.
Рак желчного пузыря на УЗИ
Первичная карцинома желчного пузыря встречается редко и почти всегда является быстро прогрессирующим заболеванием со смертностью, приближающейся к 100%. Это связано с желчнокаменной болезнью примерно в 80% до 90% случаев (хотя нет прямых доказательств того, что камни в желчном пузыре являются канцерогенным агентом). Он встречается в два раза чаще, чем рак желчных протоков, и наиболее часто встречается у женщин в возрасте 60 лет и старше. Опухоль возникает в теле желчного пузыря или редко в пузырном протоке. Опухоль проникает в желчный пузырь локально или диффузно и вызывает утолщение и ригидность стенки. В соседнюю печень часто проникает прямая непрерывность, проходящая через тканевые пространства, протоки Лушки, лимфатические каналы или их комбинацию. Обструкция пузырного протока возникает в результате прямого расширения опухоли или внешней компрессии вовлеченными лимфатическими узлами (эта обструкция возникает рано).
Опухоль желчного пузыря обычно представляет собой столбчато-клеточную аденокарциному, иногда муцинозного типа. Плоскоклеточный рак встречается редко. Метастатическая карцинома желчного пузыря может быть вторичной по отношению к меланоме. Это состояние обычно сопровождается метастазами в печень. Большинство пациентов не имеют симптомов, которые относятся к желчному пузырю, если нет осложняющего острого холецистита.
Сонографические находки
Наиболее распространенным сонографическим проявлением образования является гетерогенная твердая или полутвердая эхо-текстура. Опухоль чаще сосредоточена в ямке желчного пузыря, которая полностью или частично облитерирует просвет. Стенка желчного пузыря заметно аномальна и утолщена. Это утолщение может быть фокальным или диффузным, но обычно нерегулярным и асимметричным. Идентификация камней в желчном пузыре помогает идентифицировать образование как часть желчного пузыря. Соседняя ткань печени, в области шейки, часто неоднородна из-за прямого распространения опухоли. В паренхиме печени могут быть расширены желчные протоки, что приводит к появлению знака «дробовик» («двуствольное» появление воротных вен и расширенных протоков).
Карцинома желчного пузыря практически не выявляется на стадии резекции. Закупорка пузырного протока опухолью или лимфатическими узлами происходит в начале течения заболевания и вызывает не визуализацию желчного пузыря на оральной холецистограмме. Дифференциальная диагностика образований желчного пузыря включала опухолевидный сладж, утолщение воспалительной стенки, полипы, метастазы и очаговый аденомиоматоз.
Патология желчного дерева. Кисты холедоха на УЗИ
Кисты холедоха - необычная, разнообразная группа заболеваний, которые могут проявляться как врожденное, очаговое или диффузное кистозное расширение желчного дерева. Киста холедоха может быть результатом рефлюкса панкреатических соков в желчный проток из-за аномального соединения панкреатического протока в дистальный общий желчный проток, вызывая аномалию стенки протока, слабость и выпячивание его стенок. Эти кисты редки; заболеваемость чаще встречается у женщин, чем у мужчин (4:1), с увеличением заболеваемости у младенцев (состояние может возникнуть менее чем у 20% взрослых). Кисты холедоха могут быть связаны с желчными камнями, панкреатитом или циррозом печени. Больной имеет абдоминальное образование, боль, лихорадку или желтуху. Диагноз может быть подтвержден с помощью УЗИ. Большинство случаев считаются врожденными и являются результатом рефлюкса желчи. Образование представлена в виде кистозного расширения желчевыводящей системы.
Классификация кист холедоха делится на пять типов. Тип I - веретенообразное расширение общего желчного протока. Кисты II типа являются истинным дивертикулярным выпячиванием желчных протоков. Кисты III типа (холедохоцеле) представляют собой расширение дистальной муральной части общего желчного протока, которая выступает в двенадцатиперстную кишку. Кисты IV типа представляют собой мультифокальные желчные расширения внутрипеченочных и внепеченочных протоков. Кисты типа V были классифицированы как болезнь Кароли.
Сонографические находки
Кисты холедоха появляются как истинные кисты в правом подреберье с видимой связью с желчной системой или без нее. Кистозная структура может содержать внутренний осадок, камни или твердые новообразования. Если киста очень большая, то соединение с желчным протоком бывает трудно выявить на сонографии.
Болезнь Кароли на УЗИ
Болезнь Кароли является редкой врожденной аномалией, которая, скорее всего, наследуется аутосомно-рецессивным способом. Это состояние представляет собой сообщающуюся кавернозную эктазию внутрипеченочных протоков, характеризующуюся врожденной сегментарной мешковидной кистозной дилатацией крупных внутрипеченочных желчных протоков. На УЗИ обычно встречается у молодых взрослых или у детей и может быть связано с почечной болезнью или врожденным фиброзом печени. Симптомы включают повторяющиеся судорожные боли в верхней части живота, вторичные по отношению к застою желчных протоков, камням в протоках, холангиту и фиброзу печени. Кистозная болезнь почек (медуллярная губчатая почка) тесно связана с болезнью Кароли. Почечная недостаточность может быть доминирующим признаком. Существует два типа болезни Кароли: простая классическая форма и более распространенная форма, связанная с перипортальным фиброзом печени.
Сонографические находки
При уотразвуковом исследовании множественные кистозные структуры в области протоковой системы сходятся к воротам печени. Эти образования можно рассматривать как локализованные или диффузно рассеянные кисты, которые сообщаются с желчными протоками. Дифференциальная диагностика будет включать кистозное заболевание печени или обструкцию желчевыводящих путей. В дополнение к патологии в воротах печени, протоки могут выглядеть симптомом «вышивка бисером» возникающим по мере того, как они удлиняют в периферию печени. На УЗИ могут присутствовать эктазии внепеченочных и общих желчных протоков. Кроме того, осадок или камни могут находиться в расширенных каналах. Могут возникать вторичные признаки портальной гипертензии. Классическим для заболевания Кароли является знак «центральная точка» и вызван растянутым протоком окрущего смежную печеночную артерию и портальную вену.
Расширенные желчные протоки на ультрсонографии
Небольшой размер периферических внутрипеченочных желчных протоков (обычно менее 2 мм) означает, что сонография не может отображать протоки регулярно, пока их размер не расширится до более чем 4 мм. Оценка портальных структур позволит врачу УЗИ искать расширенные протоки, так как они параллельны ходу воротных вен. Общий печеночный проток имеет внутренний диаметр менее 4 мм. Диаметр канала 5 мм является пограничным, и один из 6 мм требует дальнейшего исследования. У пациента может быть печеночный проток нормального размера и дистальная обструкция. Дистальный проток часто затенен газом в дуоденальной петле. Общий желчный проток имеет внутренний диаметр, немного превышающий диаметр печеночного протока. Обычно канал диаметром более 6 мм считается пограничным и более 10 мм расширенным. Расширенный проток отличается от воротной вены своей извитостью, увеличенной за счет передачи и центральной звездчатой конфигурации.
Обструкция желчевыводящих путей на УЗИ
Наиболее распространенной причиной обструкции желчных протоков является наличие опухоли или закупорки в системе протоков. Процесс может быть найден в внепеченочном или внутрипеченочном протоковом пути. Обструкция желчевыводящей системы диагностируется на УЗИ, когда врач обнаруживает наличие расширения протока. Это открытие было названо на сонографии как «слишком много трубок» или знак «дробовик», когда внутрипеченочные протоки расширены. Эти расширенные внутрипеченочные протоки можно рассматривать как параллельные каналы, прилегающие к воротным венам. Нормальные внутрипеченочные протоки должны составлять не более 40% диаметра соседней воротной вены. Кроме того, диаметр периферийных каналов не должен превышать 2 мм. Желчные протоки расширяются центрифугально от точки закупорки. Поэтому внепеченочное расширение происходит перед внутрипеченочным расширением. У пациентов с механической желтухой может наблюдаться изолированное расширение внепеченочного протока. Фиброзная или инфильтративная болезнь печени может предотвратить внутрипеченочную дилатацию из-за несоответствия печеночной паренхимы. Клинически повышение холестатических показателей печени может проявляться желтухой. Болезненная желтуха проявляется острой обструкцией или инфекцией, которая может проникнуть в желчное дерево.
Внепеченочная обструкция желчных путей на УЗИ
Работа врача УЗИ заключается в локализации уровня и причины обструкции. Наименее ограничивающим сегментом желчного протока является средний сегмент между правой печеночной артерией и поджелудочной железой, поэтому этот сегмент сначала расширяется при обструкции. Расширение присутствует, когда диаметр становиться больше, чем 7 мм. Врач должен иметь в виду, что проток действительно увеличивается в размерах с возрастом и после холецистэктомии.
Другая оценка расширения внепеченочного протока заключается в измерении проксимального протока в точке, где он пересекает правую печеночную артерию. Канал более 4 мм является аномальным на этом пересечении. Этот сегмент не может расширяться уже в средней части. Также может наблюдаться частичная или прерывистая непроходимость протока.
Существует три основных области возникновения обструкции: 1) интрапанкреатическая, 2) супрапанкреатическая и 3) портальная (в воротах печени).
Интрапанкреатическая обструкция на УЗИ
Существуют три важных состояния, которые вызывают большую часть обструкции желчевыводящих путей на уровне дистального протока и вызывают полное расширение внепеченочного протока: 1) рак поджелудочной железы, 2) холедохолитиаз и 3) хронический панкреатит со стриктурным образованием.
Супрапанкреатическая обструкция на УЗИ
Эта непроходимость возникает между поджелудочной железой и воротами печени. Наиболее распространенной причиной этой обструкции является злокачественная опухоль или аденопатия на этом уровне.
Печеночная непроходимость в области ворот печени
Эта область обструкции обычно обусловлена новообразованием. У пациентов с обструкцией на уровне ворот печени УЗИ покажет внутрипеченочное расширение протока и нормальный общий проток. Водянка желчного пузыря также может присутствовать.
Синдром Мириззи является редкой причиной внепеченочной обструкции желчных путей в результате воздействия камня в пузырном протоке или шейке желчного пузыря, что создает внешнюю механическую компрессию общего печеночного протока. Больной страдает болезненной желтухой. Этот камень может проникать в общий печеночный проток или кишечник, что приводит к образованию холецистобилиарного или холецистентериального свища. В этом случае пузырный проток входит необычно низко в общий печеночный проток, и, таким образом, два протока имеют параллельное выравнивание, что позволяет развивать этот синдром. Используя УЗИ, внутрипеченочная дуктальная дилатация может быть увидена с общим протоком нормального размера и большим камнем в шейке желчного пузыря или в пузырном протоке.
Сонографические находки
Минимальная дилатация может наблюдаться у пациентов с желчными камнями или панкреатитом или у пациентов с желтухой с камнем или опухолью общего протока. Однако диаметр более 11 мм предполагает обструкцию камнем или опухолью протока или поджелудочной железы или другого источника.
Расширенные протоки также могут быть найдены при отсутствии желтухи. У пациента может быть обструкция желчевыводящих путей, включающая один печеночный проток. Ранняя обструкция, вторичная по отношению к карциноме, или камню в желчном пузыре, вызывающие прерывистую обструкцию в результате действия типа шарового клапана.
УЗИ желчного пузыря
Желчный пузырь относят к вспомогательным органам пищеварения. В его основную задачу входит накопление желчи, которую продуцирует печень. Желчь нужна нашему организму для усвоения животных жиров. Поэтому нарушения работы пузыря сопровождаются расстройствами пищеварения и болями в правом подреберье. В таком случае пациенту проводят УЗИ всех органов брюшной полости, в рамках которого исследуют желчный пузырь.
Что такое ультразвуковое исследование желчного пузыря?
Желчный пузырь расположен чуть ниже печени, примерно на уровне последнего ребра, в правой части брюшной полости. В нормальном состоянии данный орган не прощупывается. Для его диагностики применяют инструментальные и лабораторные методы (УЗИ, рентгенография, компьютерная томография). Самым простым и доступным способом исследования органа является УЗИ.
УЗИ, или эхография, — это быстрый, информативный и безопасный для здоровья пациента метод диагностики. Основан он на способности ультразвуковых волн проникать через структуры нашего организма и отражаться от них. Чем плотнее ткань или орган оказались на пути ультразвука, тем сильнее меняются характеристики отраженной волны. Аппарат УЗИ улавливает эти изменения, обрабатывает их и выводит изображение органа на монитор.
Эхография желчного пузыря позволяет определить форму и локализацию органа, его размеры, исследовать протоки и выявить камни и опухоли. Для ультразвукового исследования желчного пузыря применяют трансабдоминальный способ, то есть сканируют через переднюю стенку живота. Проводят процедуру датчиками УЗИ с частотой 2.5-3.5 МГц. При данном режиме сканирование ультразвуковые волны могут проникать лишь на глубину 23-25 см. Поэтому для очень полных людей УЗИ является мало информативным методом.
Кроме стандартной процедуры ультразвукового сканирования желчного пузыря назначают еще эхографию для определения функции пузыря (УЗИ с желчегонным завтраком). Суть такого УЗИ — проследить, насколько орган сокращается при употреблении пищи. При проведении исследования пациента просят съесть желчегонную пищу (яйца или сметана), затем наблюдают за выделением желчи. Диагностика функции пузыря проходит в несколько этапов. Такое УЗИ занимает около часа.
Кому назначают УЗИ желчного пузыря?
Желчный пузырь исследуют при нарушениях работы печени, а также во время проведения ультразвуковой диагностики органов брюшной полости. Кроме этого, причинами для назначения УЗИ служат:
- боли с правой стороны туловища,
- дискомфорт или тяжесть в области печени,
- желтушный синдром,
- травмы и повреждения,
- мониторинг за проведенным лечением,
- подозрения на образовавшиеся камни или опухоли.
Единственным противопоказанием для УЗИ является открытая рана в области сканирования. Использование датчика УЗИ в такой ситуации может быть чревато занесением инфекции в рану.
Как нужно готовиться к УЗИ?
Чтобы эхография желчного пузыря получилась точной и информативной, пациентам необходимо сесть на диету. Основная цель диеты — уменьшить процесс газообразования в кишечнике. Пузырьки газа препятствуют прохождение ультразвуковых волн, что влияет на качество изображения УЗИ.
За несколько дней до эхографии следует отказаться от:
- газированных и алкогольных напитков,
- молочных продуктов,
- жирной и острой пищи,
- свежих овощей,
- сладких фруктов,
- бобовых,
- черного хлеба и дрожжевой выпечки.
Ограничения в питании касаются и детей. Уберите из рациона вашего ребенка сладости и фрукты за несколько дней до УЗИ. Детям, как и взрослым, процедуру проводят натощак. Детей до года нельзя кормить за 3 часа до УЗИ, в возрасте до 4 лет — за 4 часа, до 8 лет — за 6 часов. Подготовка к ультразвуковому исследованию для детей старше 8 лет такая же, как и для взрослых.
Если вы проходили ранее ультразвуковое исследование желчного пузыря, то захватите с собой копии протоколов, сравних их можно будет оценить динамику выздоровления или усугубление состояния органа. Перед эхографией с определением функции возьмите в клинику небольшое количество еды. Это могут быть вареные желтки куриных яиц, творог или сметана Что именно взять и в каких количествах, вам расскажут при назначении УЗИ.
Как проходит процедура?
Как правило, УЗИ проводят в первой половине дня, обязательно натощак. Ни в коем случае нельзя пить или кушать перед процедурой. Даже небольшое количество воды или пищи провоцирует выделение желчи из пузыря. Орган уменьшается в размерах, что затрудняет его диагностику. Стоит воздержаться и от употребления жевательной резинки перед посещением клиники, она также провоцирует выделение желудочного сока и желчи. Если вам назначили ультразвуковое исследование во второй половине дня, то допускается легкий завтрак за 6-8 часов до УЗИ.
Длительность процедуры составляет 10-15 минут. Пациента просят снять верхнюю часть одежды и лечь спиной на кушетку. Перед УЗИ сонолог наносит небольшое количество геля на кожу пациента в исследуемую область. Гель обеспечивает непрерывный контакт между датчиком УЗИ и кожей и улучшает проходимость ультразвуковых волн.
Во время сканирования врач водит датчиком по коже пациента в месте локализации органа. Чтобы рассмотреть желчный пузырь с другого ракурса, пациента просят изменить положение (сесть или перевернуться на левый бок). На мониторе отображается орган и окружающие его ткани. Полученные данные вносят в протокол исследования, который выдают пациенту. Его расшифрует ваш лечащий врач и поставит предварительный диагноз.
Проведение УЗИ с желчегонным завтраком отличается от стандартной процедуры. Во время исследования пациенту нужно съесть несколько куриных яиц, стакан жирной сметаны или сливок. Вместо еды могут использовать раствор сорбитола. Сначала сканируют орган в состоянии покоя. Затем пациент должен съесть желчегонный завтрак, после которого проводят 4 УЗИ с интервалом в 15 минут. На каждом из них врач-узист отмечает, насколько сократился желчный пузырь. УЗИ с определением функции позволяет установить, какой именно вариант дискинезии желчных путей у пациента (гипомоторное или гипермоторное нарушение).
Какие нормальные показатели для желчного пузыря?
Во время УЗИ, прежде всего, определяют форму, контуры и размеры органа. Желчный пузырь имеет форму полой груши, с ровными и четким краями. Его длина колеблется в пределах 7-14 см, а ширина — от 3 до 5 см. У пузыря толщина стенок составляет 2-3 мм. Объем желчного — 40-70 мл. Эти параметры считаются нормой УЗИ для взрослого человека. Нормальные размеры для желчного пузыря детей зависят от роста и веса ребенка, их определяют по специально составленным таблицам.
Кроме определения размеров органа, в процессе сканирования изучают его протоковую систему (общий желчный и долевые желчные протоки). Определяют их диаметр, проходимость и наличие конкрементов (камней) в них. Диаметр долевых протоков составляет 2-3 мм, а общего желчного протока — 6-8 мм. Общий желчный проток объединяется с Вирсунговым (поджелудочным) протоком и впадает в двенадцатиперстную кишку. По этому пути желчь попадает пищевой тракт.
В нормальном состоянии орган и его протоки не имеет камней или иных образований. При выявлении каких-либо отклонений от нормальных показателей пациенту назначают дополнительную диагностику.
Нормой для УЗИ с определением функции считается его сокращения на 70% от начального уровня, что позволяет говорить об отсутствии дискинезии.
Какие патологии желчного пузыря можно выявить на УЗИ?
Посредством УЗИ можно выявить следующие патологии:
- холецистит (в острой или хронической форме),
- дискинезию органа,
- холелитиаз (наличие камней),
- опухоли,
- врожденные патологии (отсутствие или нетипичное положение желчного пузыря, выпячивание его стенок).
Холецистит — это воспаление органа. Воспаление пузыря может проходить в хронической или острой форме. Острая форма сопровождается интенсивными болями в правом боку, хроническая — тошнотой, тяжестью, дискомфортом и тупыми болями в районе локализации органа. Острый холецистит на изображении УЗИ определяется по утолщению стенок и увеличению размеров органа, при этом в артериях пузыря усиливается кровоток. При хронической форме визуализируется утолщение и деформация стенок, а также уменьшение размеров органа.
Дискинезия — это нарушение моторной функции, при которой наблюдается недостаточное сокращение мышц органа. На изображении УЗИ проявляется перегибом шейки органа и повышением тонуса его мышц.
Холелитиаз, или желчнокаменная болезнь, — это формирование конкрементов (камней) в желчном или его протоках. На эхографии камни отображаются в виде участков с плотной эхоструктурой, которые могут смещаться в зависимости от положения тела. Поскольку камни хорошо отражают сигнал, на эхограмме можно увидеть акустическую тень от них. При опухолях на УЗИ видны образования на стенках органа, превышающие размерами 2 см. Также наблюдается уплотнение его стенок и деформация контуров.
Процедуры УЗИ иногда недостаточно для постановки точного диагноза, поэтому пациентам назначают дополнительные исследования. УЗИ позволяет оперативно выявить возникшие нарушения, что делает его незаменимым методом диагностики заболеваний желчного пузыря.
Читайте также:
- Исследование зрительного пути. Методы обследования зрительных нервов
- Показания и техника установки мочевого катетера
- Ганглионеврома средостения на рентгенограмме, КТ, МРТ
- Радиоактивность минеральных вод. Лечебное применение минеральных вод
- Сердечные гликозиды при легочной гипертензии. Антагонисты b-адренорецепторов, ингибиторы АПФ, НПВС при легочной гипертензии
