УЗИ при краевом и оболочечном прикреплении пуповины плода
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026

Пуповина - прочный и эластичный канатик, который надежно связывает растущего в материнской утробе малыша с плацентой, с мамой. Если пуповина здорова и не имеет аномалий в строении, малыш получает достаточное количество кислорода, питательных веществ. Его развитие не нарушается. Однако аномалии пуповины могут стать причиной возникновения патологий и даже гибели плода. О том, какие виды прикреплений пуповины существуют, какие последствия для ребенка они могут повлечь, мы расскажем в этой статье.
Норма
Нормальная, здоровая пуповина имеет три сосуда: две артерии и одну вену. По вене к малютке поступает материнская кровь, обогащенная кислородом, витаминами, микроэлементами, которые нужны для роста и развития плода. По артериям обратно к плаценте, а оттуда - в материнский организм выводятся продукты метаболизма ребенка (креатин, углекислый газ, мочевина и так далее).
В норме пуповина имеет длину около 50-70 сантиметров. Более длинная пуповина создает опасность обвития и удушения плода при активных его движениях. Более короткая ограничивает движения крохи, а также представляет опасность при родах: ее натяжение может спровоцировать отслойку плаценты, кровотечение и острую гипоксию плода.
Одной стороной пуповина примыкает к передней брюшной стенке плода, а второй - к плаценте. Нормальным считается центральное прикрепление пуповины. При нем пупочный канатик прикрепляется к центральной части «детского места».
Аномалии прикрепления
К аномалиям в акушерстве относят любые структурные изменения в пуповинном канатике: изменение количества сосудов, наличие тромбов, недостаточная или избыточная длина, а также наличие узлов, кист и варианты прикрепления пуповины, которые не считаются нормальными.
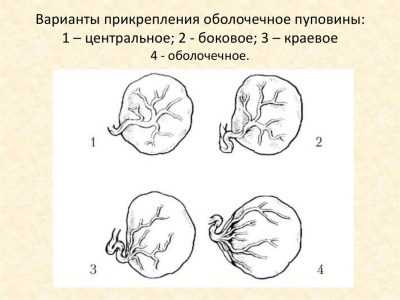
Существует несколько видов аномального прикрепления пуповины к плаценте:
- Краевое. При таком прикреплении канатик состыковывается с плацентой по ее периферическому краю.
- Оболочечное. При данном прикреплении пуповина соединяется с плодными оболочками.
При краевом прикреплении вена и две артерии, которые обеспечивают жизнедеятельность ребенка, прикрепляются слишком близко к краю «детского места». Большой опасности такой тип прикрепления не несет, на беременности в большинстве случаев он никак не отражается. Мнения врачей в отношении краевого прикрепления обычно схожи: женщина может рожать естественным путем. Кесарево сечение, если нет других показаний к нему, не требуется.
Единственная угроза, которую может создать краевое (боковое) прикрепление пупочного канатика - неверные действия акушерской бригады при родах. При рождении медики иногда помогают, потягивая за пуповину. В случае с краевым креплением такие действия могут привести к отрыву канатика, и плаценту придется извлекать вручную.
Оболочечное (или оболочное) прикрепление канатика к пуповине в утробе матери встречается довольно редко - примерно в 1-1,5% случаев. Сам канатик примыкает к оболочкам, которые отдалены от плаценты. На протяжении этого самого расстояния пуповинные сосуды совершенно ничем не защищены, к плацентарному диску они подходят напрямую. Это более опасная аномалия плаценты, чем краевое крепление.

При оболочечном типе у ребенка довольно часто возникает синдром задержки развития (из-за недостаточного питания и обеспеченности кислородом в процессе вынашивания). Такие детки часто рождаются маловесными. Хроническая гипоксия, которой подвержены малыши в утробе матери, нередко приводит к задержке не только физического, но и умственного развития, а также к нарушениям со стороны центральной нервной системы.
Почти в 9% случаев выявления оболочечного прикрепления пуповины у ребенка диагностируются пороки развития: отсутствие пищевода, расщепление нёба, врожденный вывих бедра, аномальная форма головы и так далее.
Врачи говорят, что оболочечное прикрепление может самостоятельно преобразоваться в нормальное, центральное, но такой вариант не слишком распространен.
Такое прикрепление очень опасно даже не в период беременности, а в момент родов. При нарушении целостности плодного пузыря происходит отрыв пуповины, что приводит к кровотечению и может обернуться гибелью плода. Врачи стараются проводить родоразрешение при такой аномальной пуповине путем кесарева сечения, чтобы минимизировать риски.
Эти два основных вида аномалий пуповины еще называют эксцентричными прикреплениями. Если же канатик крепится к пуповине в центральной части, но немного сдвинут в любом направлении, говорят о парацентральном креплении, которое считается вариантом нормы.
Причины
Причина краевого прикрепления пуповины - аномалии развития пупочного тяжа еще на этапе формирования плаценты. Чаще всего такая аномалия появляется у женщин, которые вынашивают первенца, а также у будущих мам, которые забеременели в достаточно юном возрасте (от 18 до 23 лет).
В группу риска входят беременные, которые вынуждены по долгу работы или из-за других обстоятельств много времени проводить на ногах, в вертикальном положении (особенно в том случае, если они часто испытывают серьезные физические нагрузки).
Не последнее место среди причин аномального крепления пупочного канатика занимают патологии беременности: многоводие и маловодие, предлежание плаценты, аномальное расположение плода в матке. Наиболее часто краевое прикрепление сочетается с другими патологиями пуповины: с узлами, нарушением расположения сосудов внутри.
Причины оболочечного прикрепления пупочного канатика до сих пор до конца не ясны, но наблюдения показывают, что чаще всего патология свойственна женщинам, которые вынашивают двойню или тройню, а также женщинам, которые рожают много и часто.
Среди причин аномального оболочечного (плевистого) крепления рассматриваются и генетические патологии плода. Очень часто при синдроме Дауна у ребенка формируется именно оболочечное прикрепление пуповины.

Лечение
К сожалению, медицина на сегодняшний день не может предложить ни одного способа лечения аномального крепления пуповины к плаценте. Во время беременности патологию нельзя устранить ни медикаментами, ни гимнастикой, ни диетами, ни хирургическим путем. Повлиять на расположение пуповины нет никакой возможности. По этой причине врачи, диагностируя отклонения в расположении пупочного канатика, берут на вооружение тактику выжидания и наблюдения.
Женщине с краевым или оболочечным креплением рекомендуется чаще посещать женскую консультацию, чаще делать УЗИ, а на более поздних сроках - КТГ, чтобы убедиться в том, что ребенок не испытывает гипоксии. При обнаружении признаков, которые говорят о неблагополучии плода (нарушение состояния и сердцебиения по данным КТГ, задержка развития на УЗИ), могут быть проведены досрочные роды: путем кесарева сечения при оболочечном или естественным путем при краевом прикреплении.

Если срок беременности недостаточный для того, чтобы врачи могли быть уверенными в жизнеспособности плода (нет 36 недель), женщину госпитализируют в стационар, где проводится стандартная в таких случаях сохраняющая терапия. Это спазмолитики для снятия симптомов тонуса матки, витамины и препараты, улучшающие маточно-плацентарный кровоток.
Есть и хорошая новость: в большинстве случаев при аномальном креплении, если оно не сопровождается пороками развития плода и генетическими патологиями, а также другими аномалиями пуповины и плаценты, женщины благополучно рожают (сами или с помощью хирургов) совершенно нормальных детей, а послеродовой период протекает без особенностей. Важно только соблюдать все рекомендации врача во время вынашивания крохи.
О гипоксии и обвитии пуповиной плода смотрите в следующем видео.
Типы прикреплений пуповины к плаценте: нормы и опасность отклонений

Нормальное течение и развитие беременности невозможно представить без двух крайне важных органов — плаценты и пуповины. Они непосредственно связаны друг с другом во время внутриутробного развития плода. Эта статья расскажет о том, какие существуют типы прикрепления пуповины к плаценте, а также о норме и опасности отклонений.
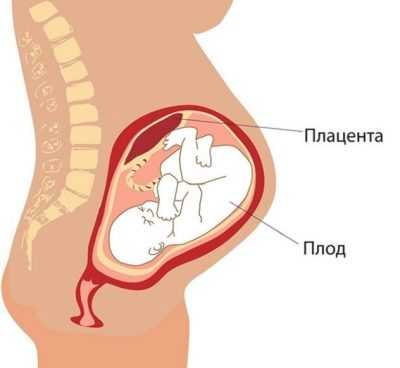
Пуповина или, как ее еще могут называть, пупочный канатик представляет собой удлиненный жгутик, внутри которого проходят кровеносные сосуды. Они необходимы для того, чтобы плод во время своей внутриутробной жизни получал все необходимые питательные вещества для роста и развития. Нормальный пупочный канатик выглядит как серо-синий тяж, который прикрепляется к плаценте. В норме он формируется на самом раннем сроке беременности и продолжает развиваться вместе с растущим малышом.
Пуповину легко можно визуализировать уже во 2 триместре беременности. Она хорошо определяется во время проведения ультразвукового обследования. Также посредством УЗИ доктор может оценить и состояние активно формирующейся плацентарной ткани. Во время обследования врач обязательно оценивает и то, как пуповина прикрепляется к плаценте.
Окончательно пуповина формируется только ко 2 месяцу с момента зачатия. По мере роста пупочного канатика увеличивается и его длина. Сначала пуповина достигает в длину всего нескольких сантиметров. Постепенно она увеличивается и достигает, в среднем, 40-60 см. Окончательно определить длину пупочного канатика можно только после родов. Во время нахождения ребенка в материнской утробе пуповина может несколько сворачиваться.
В норме пуповина прикрепляется к центру плаценты. Такое расположение врачи называют центральным. В этом случае внутриутробное развитие протекает физиологично. Кровеносные сосуды, которые находятся в пупочном канатике, достигают плаценты и обеспечивает достаточный кровоток.
При эксцентрическом прикреплении пупочного канатика происходит его прикрепление не к центральной части плацентарной ткани, а ближе к ее краю. Обычно в таком случае пуповина не доходит парой сантиметров до края плаценты. Эксцентричное прикрепление пупочного канатика обычно не сопровождается развитием каких-либо неблагоприятных функциональных нарушений. Однако парацентральное прикрепление пупочного канатика к плацентарной ткани требует достаточно внимательного отношения врачей к развитию беременности.
Проще всего определить тип прикрепления пуповины к плаценте в том случае, если плацентарная ткань располагается по передней или боковой стенке матки.
Если по каким-то причинам плацента расположена на задней стенке, то в таком случае определить тип прикрепления становится гораздо сложнее. В таком случае проводить обследования лучше на аппаратах экспертного уровня. Это позволяет получить более информативные и точные результаты.
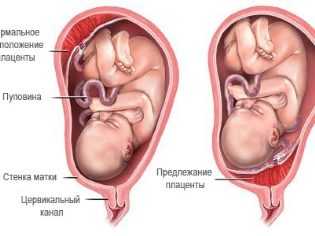
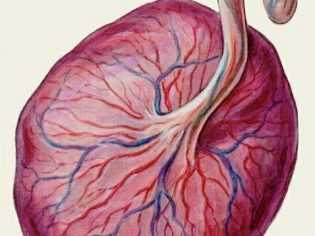
Однако не всегда во время беременности формируется центральное прикрепление пуповины к плацентарной ткани. Аномальные варианты прикрепления в таком случае могут привести к развитию различных функциональных нарушений.
Патологии
Врачи выделяют несколько аномальных вариантов прикрепления пуповины к плаценте. Так, пуповина может быть непосредственно прикреплена к краю плаценты. Такое прикрепление специалисты называют краевым. Это состояние характеризуется тем, что кровеносные сосуды, находящиеся в пуповине, находятся достаточно близко к краю плаценты.
Боковое прикрепление пуповины к плаценте не всегда является причиной, ведущей к развитию опасных осложнений во время беременности. Акушеры-гинекологи особо выделяют состояние, при котором пуповина располагается на расстоянии менее 0,5 радиуса плаценты от края. В таком случае риск развития различных осложнений довольно высокий.
Еще одним клиническим вариантом прикрепления пуповины к плаценте является оболочечное. Также это состояние называется плевистым. В таком случае кровеносные сосуды, которые находятся в пупочном канатике, прикрепляются к амниохориальной мембране.
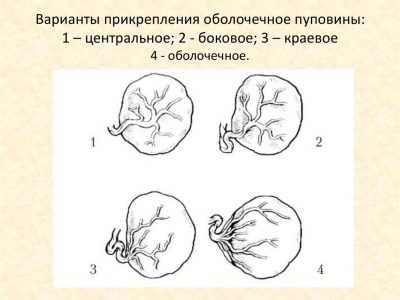
В норме артериальные сосуды, которые находятся в пуповине, покрыты вартоновым студнем. Это студенистое вещество защищает артерии и вены, которые имеются в пуповине, от различных повреждений. При оболочечном прикреплении пуповины к плаценте кровеносные сосуды не на всем своем протяжении покрыты вартоновым студнем. Это способствует тому, что риск развития различных травматических повреждений артерий и вен достаточно высокий.
По статистике, оболочечное прикрепление пуповины встречается при беременности одним малышом приблизительно в 1,2% случаев. Если будущая мама ждет двойню, то в такой ситуации риск развития данной патологии увеличивается и составляет уже почти 8,8%.
В акушерской практике встречаются случаи, когда пуповина может поменять свое крепление к плаценте. Причины для этого могут быть разные. Это может быть обусловлено неточностями в определении первоначального места прикрепления пуповины к плаценте (пресловутый человеческий фактор), а также вследствие миграции плацентарной ткани во время беременности. Отметим, что изменение места прикрепления пуповины все-таки происходит нечасто.

Возможные последствия
Аномальное прикрепление пуповины к плаценте грозит развитием ряда осложнений, которые могут проявиться на разных сроках беременности. Для того чтобы их своевременно определить, врачи прибегают к различным способам диагностики, основным из которых является ультразвуковое обследование. УЗИ в таком случае назначается несколько раз. Это необходимо для того, чтобы доктора могли оценивать динамику развития патологии и вовремя провести коррекцию возникающих нарушений.
Так как через пуповину проходят кровеносные сосуды, то для оценки интенсивности кровотока врачи прибегают к назначению еще одного диагностического метода — допплерографии. Это обследование позволяет оценить, присутствуют ли какие-то дефекты кровоснабжения плаценты и организма плода. От того, как прикреплена пуповина к плаценте, во многом зависят и возможные осложнения.
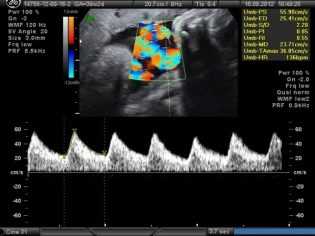
При оболочечном прикреплении пуповины к плаценте довольно высок риск развития различных травматических повреждений. Также при таком варианте прикрепления довольно высок риск развития опасного кровотечения, которое может развиться во время родов. Некоторые исследователи считают, что при таком типе прикрепления пупочного канатика к плаценте довольно высока угроза развития задержки внутриутробного развития плода.
В ряде случаев оболочечное прикрепление пуповины к плаценте сопровождается и развитием сочетанных патологий. Так, при данном состоянии также могут развиться аномалии и пороки развития внутренних органов у плода (в том числе пороки сердца и сосудов, дефекты в строении опорно-двигательного аппарата, атрезия пищевода), сосудистые патологии, появление добавочных долек в плацентарной ткани и другие нарушения.
Еще одним возможным осложнением, которое может развиться при оболочечном прикреплении пупочного канатика к плаценте, является развитие внутриутробной гипоксии плода. В этом случае в детский организм не поступает достаточного количества кислорода, необходимого для «тканевого» дыхания. Возникающий кислородный дефицит способствует тому, что функционирование внутренних органов у плода нарушается. Данная ситуация чревата развитием опасных патологий, которые могут проявиться даже после появления ребенка на свет.
При оболочечном прикреплении пупочного канатика к плаценте нередко способом родовспоможения является кесарево сечение. В ряде случаев естественные роды могут быть опасны развитием опасных родовых травм и повреждений. Для того чтобы их избежать, врачи и назначают кесарево сечение.
Отметим, что выбор способа родовспоможения выбирается индивидуально с учетом различных особенностей течения конкретной беременности.
О низкой плацентации при беременности и расположении плаценты смотрите в следующем видео.
Опухоль пуповины: ультразвуковая диагностика в I триместре
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Патологические состояния пуповины многообразны. Это и аномалии размеров, и пространственного расположения сосудов, и расположения фрагментов пуповины вокруг друг друга и плода, и патология вартонова студня, и отсутствие пуповины, и сосудистые аномалии, и неоплазии и т.д. [1]. Частота их встречаемости различна, от «привычного» для акушеров обвития вокруг туловища плода до редких форм, опухолей в частности. Влияние перечисленных состояний - неоднозначно, от отсутствия негативных последствий, когда завершение беременности может быть нормальным, до фатального исхода вследствие острой обструкции пуповинного кровотока в результате перекрута, компрессии, тромбоза, стеноза артерии, интраамниального кровотечения. По данным T. Vougioklakis и соавт. [2], из 32 случаев гемангиомы пуповины в 10 (31,3%) был благоприятный перинатальный исход, в 22 (68,7%) случаях - перинатальная смертность. E. Daniel-Spiegel и соавт. приводят данные о случаях перинатальной смертности (37,5%) и перинатальной заболеваемости (33,3%) у плодов, имевших гемангиому пуповины [3].
К чрезвычайно редким патологическим состояниям пуповины относятся истинные опухоли. Достоверных данных об их частоте в современной литературе нет. Рандомизированные исследования, посвященные данной проблеме, пока не проводились. Клинических рекомендаций высокого уровня доказательности по мониторингу и срокам родоразрешения, достоверной статистики с математическими расчетами рисков осложнений не существует [4]. К «традиционным» умбиликальным опухолям относятся гемангиомы и тератомы при относительном приоритете первых [5]. Пренатальная диагностика их основана на обнаружении патологических гетерогенных «узловых» образований различного размера и, по логике рассуждения, при тщательном соблюдении алгоритма эхографии пуповины не представляет значительных трудностей.
Мировой опыт пренатальной диагностики опухолей пуповины, несмотря на редкость аномалии, достаточно богат 7 (вследствие ограничения количества цитируемых источников список далеко не полон). Отечественный архив менее представителен 12. Архив пренатальных случаев опухолей пуповины сформирован за счет случаев, диагностированных во II и III триместрах гестации 8. Это, вероятно, объясняется поздней манифестацией патологического процесса.
С целью пополнения банка пренатальных диагнозов представляем собственное наблюдение ультразвуковой диагностики опухоли пуповины в I триместре беременности.
Клиническое наблюдение
Первородящая Щ., 26 лет (репродуктивный анамнез не отягощен), обратилась для планового осмотра в рамках раннего пренатального скрининга в сроке 12 +6 нед. Сканирование проводилось при трансабдоминальном и трансвагинальном доступе. При эхографии выявлено: размеры плода соответствовали сроку гестации: КТР плода 62 мм, БПР 18 мм, ОЖ 60 мм, толщина воротникового пространства 1,8 мм, длина носовой кости 2,3 мм. ЧСС плода 157 в минуту, ритм правильный. Диаметр желточного мешка 6 мм. Плацента располагалась по передней стенке матки, без особенностей размеров и структуры. Прикрепление пуповины к плаценте центральное. Экзоцеломическая полость не определялась. При допплерометрии выявлено отсутствие диастолического компонента кровотока в d. venosus и пуповине. У плода выявлен асцит (рис. 1). Ультразвуковых данных о ВПР плода не обнаружено. На расстоянии 4 мм от передней брюшной стенки плода визуализировалось гетерогенное образование с четкими ровными контурами округлой формы диаметром 25 мм (рис. 1-4), связанное с пуповиной, сложной эхоструктуры, представленное анэхогенным толстостенным включением, окруженным линейными септами повышенной эхогенности. В режиме ЦДК в выявленном образовании пуповины регистрировались единичные цветовые локусы (рис. 3, 4).
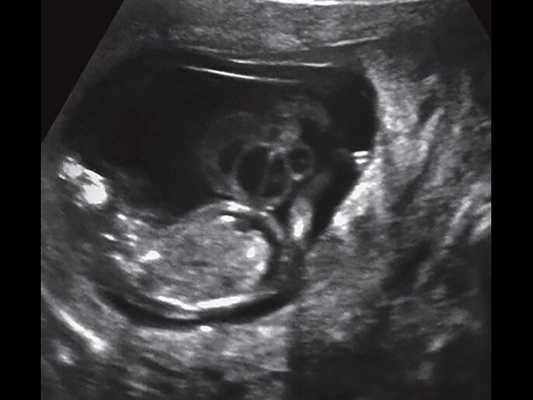
Рис. 1. Гетерогенное образование, связанное с пуповиной, асцит. Парасагиттальное трансабдоминальное сканирование.
Истинные узлы пуповины: современный подход к пренатальной ультразвуковой диагностике
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
ИУП наблюдаются нечасто. Согласно данным зарубежной литературы, частота этой аномалии составляет 0,04-2,1 % [1, 3]. По результатам ретроспективного анализа, проведенного ранее нами за 5-летний период, частота ИУП составила 0,06-2,6 % от общего числа родов [2].
ИУП могут быть единичными и множественными. В основном они образуются в ранние сроки беременности, когда плод очень подвижен и может проскользнуть через петлю пуповины. Теоретически можно предположить образование ИУП и в более поздние сроки. Факторами, предрасполагающими к этому, чаще всего могут служить: длинная пуповина, многоводие, моноамниотическая двойня, повышенная двигательная активность плода. При этом основную роль играет фактор случайности ввиду нецеленаправленности его хаотичных движений 2.
Диагностика ИУП представляет значительные трудности в связи с невозможностью визуализации всех отделов пуповины, однако в единичных случаях эта патология выявляется как диагностическая находка [2-5, 7-10]. Существенные преимущества в диагностике ИУП имеет ультразвуковая ангиография [10].
В настоящей статье представлено описание случая ИУП, диагностированного у плода с помощью двухмерной эхографии в 18 нед беременности при динамическом наблюдении в течение исследования, а затем идентифицированного с помощью других различных режимов, в том числе объемной реконструкции, а также подтвержденного после рождения ребенка при осмотре последа.
Материал и методы
За 2 года и 9 месяцев - в 2013-2015 гг., во II и III триместрах беременности было осмотрено 7019 плодов: 2808 - в сроки второго, 4211 - в сроки третьего ультразвуковогоскрининга. Диагностировано 20 ИУП. Из них во II триместре беременности выявлено 6, а в III триместре - 14 ИУП. Таким образом, частота выявления ИУП в ходе скрининговых эхографических исследований во II триместре составила 0,2 %, в III триместре - 0,3 %.
Пациентка М., 30 лет. Наследственный, соматический, аллергологический анамнезы не отягощены. Настоящая беременность четвертая. Первая закончилась срочными родами, две последующие - артифициальными абортами на ранних сроках беременности. В нашем центре скрининговое ультразвуковое исследование проводилось в 18 нед беременности с использованием трансабдоминального метода двухмерной эхографии, различных режимов допплерографии и недопплеровской визуализации кровотока B-Flow и объемной эхографии. Эхографические исследования в I и III триместрах, выполненные в других лечебных учреждениях, были без особенностей.
Результаты
В ходе исследования фетометрические показатели плода, показатели кривых скоростей кровотока в артериях пуповины соответствовали номограммам для данного срока.
При исследовании в В-режиме экстраэмбриональных структур в амниотической полости на фоне нормального количества околоплодных вод среди множества тесно прилегающих друг к другу петель пуповины обнаружено несколько, не менявших характера своего первоначального расположения при изменении положения пациентки и движениях плода на протяжении всего исследования. После изучения данного участка в различных плоскостях с применением режимов допплеровской и недопплеровской визуализации кровотока был идентифицирован ИУП, прежде всего по характерной картине его поперечного среза (рис. 1). C помощью объемной эхографии предварительный пренатальный диагноз "ИУП" был окончательно уточнен (рис. 2).
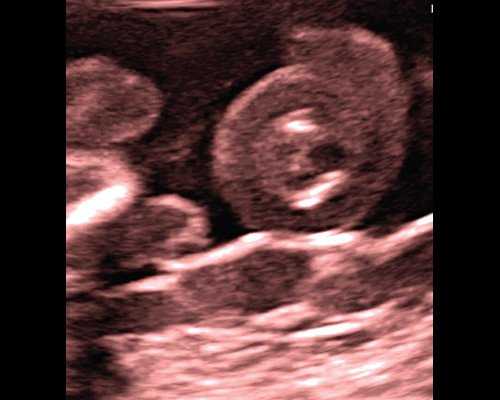
Рис. 1. Характерная эхографическая картина истинного узла пуповины.
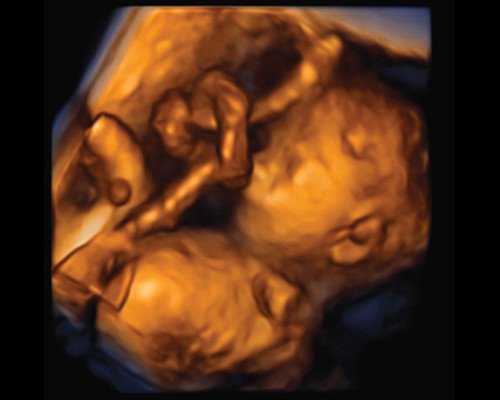
Рис. 2. Истинный узел пуповины в режиме поверхностной объемной реконструкции.
В 40 нед под кардиомониторным наблюдением произошли нормальные срочные роды плодом женского пола массой 3250 г без асфиксии, с оценкой по шкале Апгар 9/10 баллов. На расстоянии 32 см от пупочного кольца констатирован ИУП (рис. 3). Длина самой пуповины составила 150 см.

Рис. 3. Изображение истинного узла пуповины после рождения плода и последа.
По результатам ретроспективного анализа 15-летней давности было установлено, что частота наблюдения ИУП у новорожденных за 5 лет составила 0,06-0,26 % [2]. В проведенных собственных исследованиях за последние 2,5 года частота выявления ИУП в ходе скрининговых эхографических исследований во II триместре достигает 0,2 %, в III триместре - 0,3 %. Представленные цифры, с одной стороны, подтверждают мысль о том, что пренатальная диагностика ИУП представляет существенные трудности, прежде всего в связи со сложностью или невозможностью визуализации пуповины на всем ее протяжении [3]. С другой стороны, получается, что относительная теснота, в условиях которой плод развивается внутри матки в III триместре беременности, как оказывается, не всегда является основным препятствием для диагностики ИУП. Но означает ли это то, что ИУП могут образовываться и в более поздний период, вплоть до начала III триместра беременности, когда количество околоплодных вод и двигательная активность плода повышены? Как показывает практика, это возможно и еще позже, при многоводии, длинной пуповине и повышенной двигательной активности плода [2].
Еще одна причина, также влияющая на точность диагностики ИУП, на наш взгляд, та, что до сих пор большинством специалистов в ходе исследования так и не прослеживается траектория пупочного канатика от места его выхода из плаценты вплоть до пупочного кольца, даже в случае оптимальной визуализации. Впрочем, существующие рекомендации ISUOG, так же, как и наши протоколы, ограничиваются лишь исключением наличия кист, осмотром места прикрепления пуповины в области пупка на предмет наличия дефектов передней брюшной стенки, таких как гастрошизис и омфалоцеле, и оценкой умбиликальных сосудов в области мочевого пузыря. Последние относятся к структурам для дополнительной оценки по выбору, необязательным параметрам протоколов и оцениваются, если это технически возможно [11, 12]. Однако, как и в случае диагностики единственной артерии пуповины (ЕАП), осмотр пупочного канатика, по нашему мнению, должен проводиться так же на максимально доступном его протяжении [13].
Впервые о пренатальной ультразвуковой диагностике ИУП было сообщено J.H. Collins еще в 1991 году [7]. Но до настоящего времени пренатальное выявление ИУП по-прежнему относится к случайным диагностическим находкам. Наверное, поэтому в мировой литературе имеется описание небольшого количества случаев пренатальной ультразвуковой диагностики ИУП. Возможно, ИУП остаются часто нераспознанными еще и потому, что не у всех специалистов ультразвуковой диагностики они ассоциируются с определенным характерным для ИУП эхографическим признаком [2, 3].
Однако уже 15 лет прошло с момента первой публикации в отечественной литературе исследований по данной теме, в которой нами были предложены характерные эхографическим критерии ИУП в его поперечном сечении в обычном В-режиме: в центре наружной кольцевидной петли - поперечный срез пуповины с тремя циркулярными анэхогенными структурами, соответствующими ее сосудам (см. рис. 1). При этом использование цветового допплеровского картирования (ЦДК) или режима энергетического допплера позволяет уточнить траекторию сосудов интересующего участка пуповины и дифференцировать истинный узел от ложного (рис. 4, а, б). Особенности данной эхографической картины, не меняющиеся при динамическом наблюдении при движениях плода и петель пуповины при изменении положения пациентки или использовании метода флюктуации, позволяют безошибочно диагностировать ИУП во время беременности с помощью ультразвука [2].
Что означает краевое предлежание плаценты, чем оно опасно и на что влияет?

Во время беременности может развиться довольно опасная патология, связанная с нарушением нормального расположения плаценты. В таком случае вынашивание малыша может быть осложнено развитием определенных неблагоприятных симптомов. Следует более подробно рассмотреть, что означает краевое предлежание плаценты, а также чем оно может быть опасно и на что влияет во время беременности.

Что это?
Предлежанием плаценты врачи считают патологию, при которой место первоначального прикрепления плацентарной ткани находится в непосредственной близости от внутреннего маточного зева. В норме оплодотворенная яйцеклетка прикрепляется во время имплантации в области верхней части матки, которая называется дном.
Расположение будущего хориона во многом определяет и исходное расположение плацентарной ткани. Она образуется из плодных компонентов, поэтому находится с ним в непосредственной близости. Если по каким-то причинам оплодотворенная яйцеклетка смещается к внутреннему маточному зеву, то в этой зоне в дальнейшем и начинает образовываться плацентарная ткань. Это и приводит к развитию патологии — предлежания плаценты.
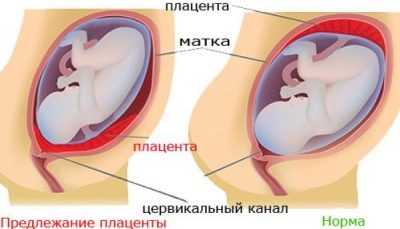
Врачи выделяют несколько клинических вариантов этого патологического состояния. Они определяют их из того, насколько сильно плацентарная ткань соприкасается с внутренним маточным зевом. Одним из таких клинических вариантов является краевое предлежание. В этом случае не вся поверхность плацентарной ткани, а лишь ее отдельные участки соприкасаются с маточным зевом своими краями.
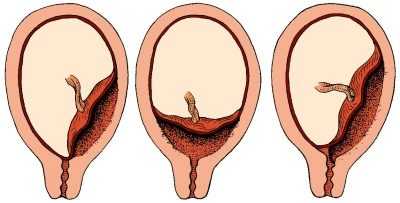
Причины возникновения
К развитию данной патологии могут привести самые разнообразные причинные факторы. Довольно часто этому патологическому состоянию предшествуют хронические заболевания репродуктивных органов. Женщины, страдающие еще до беременности эндометриозом, аднекситом, цервицитом и другими заболеваниями половых органов, находятся в группе повышенного риска по развитию данной патологии.
Риск развития краевого предлежания также довольно высок у женщин, которые перенесли хирургические операции на матке или ее придатках. Врачи отмечают, что развитию краевого предлежания также могут способствовать рубцы на матке, которые появились вследствие раньше проведенного кесарева сечения.
К развитию краевого предлежания плаценты могут привести и последствия перенесенных инфекционных заболеваний. Так, кокковая флора, поражающая внутренние маточные стенки, приводит к изменению слизистых оболочек, что способствует нарушению имплантации. В таком случае обычно оплодотворенная яйцеклетка спускается в нижние отделы матки, где эндометрий более функционален.
К развитию данной патологии могут привести и врожденные аномалии женских половых органов. Так, при двурогой матке риск развития предлежания плаценты несколько увеличивается. Наличие полипов и миоматозных узлов, которые находятся в области маточного дна, также может стать определенным препятствием для имплантации оплодотворенной яйцеклетки в этой зоне.
К предлежанию плаценты могут привести не только патологии со стороны женщины. Некоторые аномалии развития хориона также могут стать причиной развития данной патологии. При некоторых генетических патологиях в трофобласте отсутствуют определенные ферменты, необходимые для имплантации в стенку матки. В таком случае прикрепления к матке не происходит, в результате беременность самостоятельно прерывается практически в самом начале своего развития.
Врачи отмечают, что риск развития краевого предлежания плаценты несколько выше у женщин, которые рожают второго и последующего малышей. Если при этом предыдущая беременность закончилась кесаревым сечением, то вероятность развития краевого предлежания увеличивается.

Особенности течения беременности
Краевое предлежание плаценты может существенно осложнить процесс вынашивания малыша. Такая беременность обычно характеризуется неспокойным течением, а также периодическим появлением неблагоприятных симптомов. Стоит отметить, что при крайнем предлежании все же вынашивание происходит несколько спокойнее, чем при полном. В этом случае и прогноз течения беременности является более благоприятным.
Неблагоприятные симптомы при данной патологии обычно проявляются после 16-20 недели беременности. К третьему триместру они могут нарастать. В самые первые недели с момента оплодотворения какие-либо существенные дискомфортные симптомы у будущей мамы могут отсутствовать.

Как определить?
Расположение плацентарной ткани в настоящее время определить довольно просто. Для этого врачи прибегают к назначению ультразвуковых обследований. При краевом предлежании плаценты нежелательно проводить трансвагинальное УЗИ. В этом случае возможность повреждения низко расположенной плацентарной ткани довольно высокая. В данной ситуации лучше выбрать трансабдоминальное УЗИ.
Локализацию плаценты можно определить и посредством проведения рутинного влагалищного обследования. Однако при краевом предлежании плаценты прибегать к этой методике часто не стоит. При неосторожном проведении такого обследования можно повредить нежную ткань плаценты. Именно поэтому врачи свое предпочтение больше отдают ультразвуковым методикам.
Если при проведении диагностики было определено краевое предлежание, в таком случае будущей маме назначаются и следующие дополнительные исследования. Они необходимы для того, чтобы оценивать динамику течения данной патологии.
Если патология была обнаружена довольно рано - на 12-16 неделе беременности, то в такой ситуации локализация плацентарной ткани еще может измениться. Смещение плаценты вверх врачи называют миграцией. Она протекает довольно медленно и завершается только к 3 триместру беременности. Именно поэтому локализацию плаценты при ее предлежании определяют за весь период вынашивания малыша несколько раз. К сожалению, миграция плаценты происходит не во всех случаях.
Возможные осложнения
Самым ярким признаком, который обычно заставляет беременную женщину, имеющую краевое предлежание плаценты, обратиться за консультацией к акушеру-гинекологу, является появление крови из половых путей. При данной патологии кровь появляется обычно после поднятия тяжелых предметов или после интенсивных физических упражнений. Появление крови на нижнем белье может быть только изолированным симптомом. В некоторых же случаях оно сочетается с появлением болевого синдрома в животе.
Если беременная женщина увидела кровотечение из половых путей и при этом у нее сильно болит живот, то это значит, что ей не стоит медлить с обращением за медицинской помощью.
Кровотечение из половых путей при очень низком положении плаценты может развиться и после секса. Возможность ведения половой жизни при наличии такой патологии обязательно обсуждается с акушером-гинекологом. Обычно все же доктора рекомендуют своим пациенткам, имеющим краевое предлежание плаценты, ограничить занятия сексом и назначают половой покой.
Многие беременные женщины путают патологии плаценты и пуповины. Так, краевое предлежание плацентарной ткани не имеет ничего общего с краевым отхождением пуповины. Предлежание плаценты является патологией, а краевое отхождение пуповины лишь физиологической особенностью течения конкретной беременности.

Не менее опасным осложнением, которое может развиться во время беременности, осложненной краевым предлежанием плаценты, является развитие отслойки плацентарной ткани от стенок матки. Эта патология обычно встречается как последствие травматических воздействий. Чем больше отслаивается плацентарная ткань от стенки матки, тем менее благоприятен прогноз течения беременности. Чтобы избежать развития возможной отслойки плаценты, врачи составляют целый комплекс различных рекомендаций. Так, к противопоказаниям относятся и интенсивные занятия спортом, а также бег. Беременной женщине, у которой беременность протекает с развитием краевого предлежания, запрещено поднимать слишком тяжелые предметы. Очень важно, чтобы будущая мама больше отдыхала.
Помимо занятий спортом, беременной женщине, имеющей краевое предлежание плаценты, врач может запретить и посещать бассейн. Отзывы многих женщин, которые имели данную патологию во время беременности, это подтверждают. При крайне тяжелом течении предлежания могут быть ограничены любые физические нагрузки, а в некоторых случаях даже предписан постельный режим.
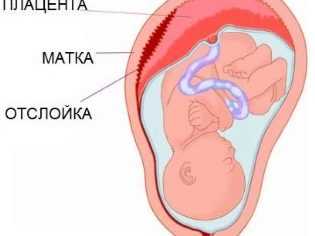

Сильные стрессы также могут способствовать усугублению ситуации. Соблюдать такие рекомендации будущей маме следует неукоснительно.
Профилактика инфицирования низкорасположенной плаценты - это еще одна задача во время осложненной беременности. Болезнетворные организмы при этом чаще всего попадают в полость матки из наружных половых органов. Для того чтобы предупредить такое инфицирование, беременной женщине следует тщательно соблюдать правила личной гигиены. Крайнее положение плаценты относительно маточного зева также может быть опасно и для развивающегося в материнской утробе плода.
Нарушение маточно-плацентарного кровотока может привести к развитию фетоплацентарной недостаточности. В такой ситуации интенсивность внутриутробного развития плода существенно снижается.

Как проводятся роды?
Беременность, протекающая с краевым предлежанием плаценты, может иметь крайне непредсказуемый прогноз. На любом этапе вынашивания малыша могут возникнуть опасные осложнения, которые способствуют смене тактики, изначально выбранной врачами. Так, при возникновении сильного кровотечения или угрозе жизни плода, доктор будет вынужден прибегнуть к экстренному проведению хирургического родовспоможения.
Беременным, имеющим краевое предлежание плаценты, как правило, выполняют кесарево сечение. В этом случае можно минимизировать риск развития опасных осложнений, которые возникают во время самостоятельных родов.
Если до проведения родов у женщины была выявлена сильная анемия, вследствие частых предшествующих кровотечений из половых путей, то в такой ситуации ей будут назначены лекарственные железосодержащие препараты. Для быстрейшей компенсации общего состояния такие лекарства вводятся посредством инъекций. Даже во время проведения кесарева сечения при беременности, сопровождающейся краевым предлежанием плаценты, высок риск развития сильного кровотечения. Во время операции врачи обязательно контролируют пульс и артериальное давление женщины.
При развитии сильного кровотечения и массивной кровопотери эти показатели начинают критически снижаться. В такой ситуации врачи обычно прибегают к парентеральному ведению окситоцина или кровоостанавливающих средств. Главная цель в проведении такой лекарственной терапии - это сохранение жизни матери и ее малыша.
После того как малыш родился на свет, врачи обязательно оценивают его общее состояние. При необходимости ребенку проводится комплекс реанимационных мероприятий. Обычно их проведение требуется в том случае, если малыш появился на свет намного раньше положенного срока. Проводит такие врачебные манипуляции врач-неонатолог, который находится в родовом зале во время проведения родов. После проведения родов врачи обязательно следят и за состоянием роженицы.
При предлежании плаценты часто бывает так, что во время появления малыша на свет женщина теряет довольно много крови. Для того чтобы быстрее восстановить ее состояние, врачи прибегают к ведению лекарственных растворов, а при необходимости и кровоостанавливающих препаратов.


О том, чем опасно краевое предлежание плаценты, смотрите в следующем видео.
Читайте также:
- Гематогенные формы менингита. Механизмы возникновения гематогенного менингита
- УЗИ, МРТ, рентгенограмма при атрезии двенадцатиперстной кишки у плода
- Синдром отмены алкоголя. Головная боль.
- Поверхностная аппликация радия при раке века глаза. Эффективность
- Болезни вертебрального происхождения. Виды спондилогенных заболеваний
