УЗИ при рануле
Добавил пользователь Alex Обновлено: 22.01.2026
УЗИ горла, что показывает? Киста щитовидно-язычного протока - это самый распространенное образование на УЗИ в области горла и шеи. Пациенты с кистой щитовидно-язычного протока (возникают на уровне подъязычной кости) приходят на обследование, когда чувствуют образование в области подъязычного и щитовидно-язычного протока. На УЗИ горла данное образование выглядит как киста, поэтому исследование имеет важное значение в дифференциальной диагностике различных опухолей в подбородочной области. Киста щитовидно-язычного протока подробно будет обсуждаться дальше, в разделе, посвященном передней области шеи.
Ранула - как выглядит на УЗИ горла?
Простая ранула - это слизистая ретенционная киста подъязычной железы, в результате закупорки протока. Это истинная киста с эпителиальной выстилкой. Клинически ранула представляет, как безболезненный, кистозный, синеватый отек дна полости рта. На УЗИ дна полости рта, это хорошо определенная, одногнездная, анэхогенного кистозного строения образование, расположенное недалеко от срединной линии в подъязычном пространстве, глубоко в челюстно-подъязычной области и тесно связана с подъязычной железы. Ранула часто включена в челюстно-подъязычную и подбородочно-язычную мышцу. Ее содержание может быть эхогенным из-за увеличенного содержания белка или инфекции.
Иногда возникает нарушение целостности ранулы, когда происходит простой разрыв и формирование псевдокисты с излиянием слюны в ткани дна полости рта. Разрыв ранулы может представить, как в шейном, так и в подбородочном, либо в подчелюстном пространстве, входя в область шеи со стороны заднего края челюстно-подъязычной или через дефект в челюстно-подъязычной мышце. На УЗИ горла дефект в челюстно-подъязычной мышце нами был отмечен у 80% пациентов.
Дермоидные и эпидермоидные кисты при ультразвуковом сканировании
Дермоидные и эпидермоидная кисты образуются в результате секвестра эмбриологической эктодермальной ткани. Семь процентов всех эпидермоидных и дермоидных кист возникают в области головы и шеи, в латеральной части бровей. При этом на УЗИ горла наиболее распространенным является расположение, сопровождается областью дно полости рта. Эпидермоидные кисты содержат кератин и холестерин, которые создаются из-за слущивания роговой эпителиальной выстилки. Они не содержат придатков кожи.
Дермоидные кисты содержат придатки кожи, зубов, волос и сальных желез. Последние отвечают за содержание жировых элементов кожи. Как правило, эти кисты представляют овоидные, с тонкой капсулой образования на надподъязычной линии. Они мягкие и часто демонстрируют «сохраняющееся изъязвление». Они непривязанны к коже, и в отличие от кисты щитовидно-язычного протока, не тесно связана с подъязычной мышцей, поэтому не двигаются при протрузии языка.
Хотя они являются дермоидные и эпидермоидные изменения являются кистами, на УЗИ горла они имеют четко определенные псевдосолидные поражения, содержащие однородные мелкочаговые внутренние тени, которые варьируются в зависимости от количества кератина. Дермоиды могут иметь более разнородный внешний вид. Фокусные гиперэхогенные глобулы жира могут быть видны, и они соответствуют появлению мешковидных шариков, которые видно на УЗИ, компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). Остеоинтеграции стоматологических конструкций могут также рассматриваться как гиперэхогенные очаги с задними акустическими тенями.
Большинство из этих новообразований находятся в глубоком подъязычном пространстве. Они также могут представлять поверхностные челюстно-подъязычные, подподбородочные и подчелюстные пространства. Клиническое различие между эпидермоидными и дермоидными кистами - это расположение по отношению к челюстно-подъязычной области, что имеет важное значение для хирургической тактики.
Псевдокисты и псевдосолидные поражения горла на УЗИ можно отличить с применением энергетического допплера и нежного давления датчиком, которое может привести к "движению" содержимого и является полезным в дифференциации данных типов поражений.
Псевдосолидные поражения
- Дермоидные и эпидермоидные кисты
- Киста щитовидно-язычного протока
- Бранхиогенные кисты (боковые кисты шеи)
Псевдокистозные поражения
- Лимфома
- Плеоморфные аденомы
- Шванномы/нейрофиброма
- Эктопическая ткань щитовидной железы
Эктопическая ткань щитовидной железы на УЗИ горла встречается редко, эктопической ткани щитовидной железы может производить тироксин, но уровни, как правило, ненормально. Одна треть пациентов с инфантильным гипотиреозом имеет эктопическую ткань щитовидной железы. Девяносто процентов из эктопической ткани щитовидной железы находится на уровне основания языка, но также может происходить в любом месте вдоль щитовидно-язычный тракта. В 75% случаев эктопической щитовидной железы, существует без другой функционирующей ткани щитовидной железы.
На ультразвуковом исследовании горла имеются выступления, которые являются хорошо определенными, однородно эхогенными, плотными сосудистыми образованиями в подъязычной или подподбородочной области. Нормальная ткань щитовидной железы в обычном месте исключает эктопическое расположение щитовидной железы.
Ангина Людвига
Ангина Людвига - это потенциально опасное для жизни флегмона подъязычного пространства, что приводит к отеку тканей дна полости рта. Она вызывает возвышение языка, так как инфекция находится челюстно-подъязычной области, приводящие к обструкции верхних дыхательных путей. Наиболее распространенной причиной является заболевания тканей парадонта в виде хронической одонтогенной инфекции, но это может также быть связано с сиалоаденитом, когда инфекция проникает через подчелюстной проток из подчелюстной железы и в подъязычное пространство. УЗИ горла может быть полезным в диагностике не стоматологических причин и для оценки формирования абсцесса.
УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ ПОДНИЖНЕЧЕЛЮСТНОЙ ОБЛАСТИ
Нормальная анатомия и методика ультразвукового сканирования
При исследовании датчик проводиться от подподбородочной позиции до угла нижней челюсти. Подчелюстное пространство в основном содержит подчелюстную железу и лимфатические узлы. Оно свободно сообщается с подчелюстным пространством на противоположной стороне, а также с подъязычным пространством вокруг заднего края челюстно-подъязычной области, которое может оказаться важным по отношению к распространению инфекции. Из-за ранней эмбриологической инкапсуляции подчелюстные железы не содержат каких-либо лимфатических узлов.
Ультрасонография подчелюстных узлов, расположенных вокруг железы.
Подчелюстные железы хорошо инкапсулированны и однородно эхогенны, внутри железы видны канальцы и протоки как короткие гиперэхогенные полосы. Подчелюстная железа - это смешанная серозно-слизистая железа, и в отличие от околоушной не содержит существенного количество жира. Глубоко и параллельно челюстно-подъязычной, лежит подъязычно-язычная мышца, которая может быть выявлена путем расспроса, так, что пациент будет помахивать своим языком.
Подчелюстной проток (проток Уортона) выходит кнутри от ворота железы, затем идя кзади вокруг челюстно-подъязычной области и проходит кпереди между челюстно-подъязычной и подъязычно-язычной мышцей в полость рта. Он может быть легко выявлен между этими двумя смешанный мышцами, и просматривается у нормальных людей, размером примерно 1 мм в диаметре. Язычные вены также работают в одном направлении и не должны быть ошибочно приняты за протоки.
Задняя сторона двубрюшной мышцы находится кзади от поднижнечелюстной железы. Это также полезно, чтобы определить поднижнечелюстной проток в поперечном сечении, который лучше выводить в косой продольной плоскости. Зонд расположен так, что он лежит на линии, соединяющей угол нижней челюсти и подъязычной кости. Челюстно-подъязычная и подъязычно-язычная мышца будут рассматриваться как буква " V " -образная структура сходящихся на подъязычной кости структур, между которыми подчелюстной проток и язычная вена, могут быть определены в поперечном сечении.
Подчелюстные области на УЗИ горла также должны быть рассмотрены в продольном сечении. Передние поднижнечелюстные лимфатические узлы хорошо выявляют себя в этом позиции под нижней челюстью. Надо иметь виду, что сзади, хвост околоушной железы иногда опускается в подчелюстное пространство и прилегает к задней поверхности поднижнечелюстной железы.
Цистотомия по поводу ранулы подъязычной слюнной железы
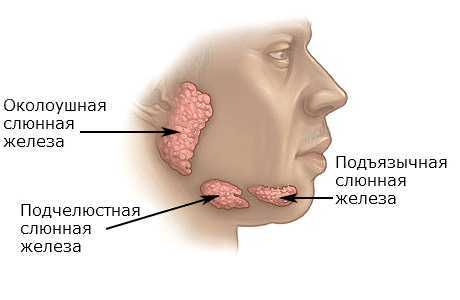
Киста подъязычной области или ранула. Образование, которое происходит из-за закупорки протоков слюнной железы. Эта патология может сопровождаться болевыми ощущениями, да и наличие под языком инородного тела доставляет существенный дискомфорт. Закупорка протоков может образоваться из-за травмы инфекции или образования камней. Прогрессирует заболевание по-разному. Зависит от состояния самого пациента.
Диагностировать кисту, сначала, можно самостоятельно. Но существует и другой вид кисты подъязычного пространства. Ныряющая киста, располагается глубже, и при осмотре ротовой полости её не видно, возможна припухлость нижней части подбородка, которую часто путают с воспалением лимфоузла. Если не обратиться за медицинской помощью, со временем киста лопнет и процесс повториться. Ныряющая киста, может вызвать более серьезные последствия.
Цистомия по поводу ранулы подъязычной железы - это на сегодняшний день основной способ, избавиться от патологии раз и навсегда. Врач полностью удаляет не только содержимое ранулы, но и удаляет причинные её появления, поэтому рецидивы составляют менее 3%. Если вы обратитесь в наше Клинику Боли, мы можем безболезненно удалить данное образование, лазером «Сургитрон». Этот аппарат действует только на пораженные ткани, поэтому уже через несколько часов, вы забудете о том, что были у врача. Запишитесь на предварительную консультацию или прием, просто позвонив нам по телефонам или заполнив форму обратной связи на нашем сайте.
Ультразвуковая диагностика закрытых травм живота
Большой интерес в диагностике закрытой травмы живота представляет ультразвуковое исследование, особенно при множественной и сочетанной травме, когда из-за тяжести состояния пострадавшего невозможно выполнить полный объем исследований. УЗИ имеет массу преимуществ перед другими диагностическими методами исследования: это достаточно быстрый, неинвазивный метод исследования, предоставляющий информацию о структуре и морфологических изменениях внутренних органов, позволяющий определить наличие жидкости в брюшной полости, не несущий лучевой нагрузки, экономически эффективен и рентабелен в сравнении с компьютерной томографией и лапароцентезом при диагностике закрытых травм живота. Многие авторы считают УЗИ обязательным методом исследования у всех больных с закрытыми травмами живота. По данным разных авторов, чувствительность УЗИ составляет 73,3-94,6%, специфичность — 90,0-97,5%, точность — 94,9- 96,0%. Чувствительность метода возрастает при повторных осмотрах пострадавших с закрытыми травмами живота с 82,7 до 92,6%. Отказ от динамического УЗИ ведет к поздней диагностике повреждений органов брюшной полости и ухудшает результаты лечения больных с закрытыми травмами живота.
Однако при тяжелой сочетанной травме, по данным ряда авторов, информативность УЗИ резко снижается, при этом у 16,1% пострадавших с повреждением органов брюшной полости и гемоперитонеумом более 500 мл эхографическая картина в динамике была не информативна, в 15% — эхографические изменения однозначно интерпретировать не удается. Проведение исследования затрудняется парезом кишечника, подкожной эмфиземой, повреждениями передней брюшной стенки. Некоторые авторы считают, что УЗИ несовершенно для идентификации повреждения отдельных органов и совершенно для выявления гемоперитонеума. При исследовании больных с ЗТЖ перед УЗИ в первую очередь ставится задача обнаружения внутрибрюшного кровотечения, которое характеризуется появлением эхонегативной зоны в результате разобщения кровью париетального и висцерального листков брюшины в боковых отделах живота. При этом выявлена четкая зависимость между величиной разобщения листков брюшины в латеральных каналах и количеством свободной жидкости. Скопление крови более 200 мл определяется как эхонегативная однородная зона между брюшной стенкой и стенкой кишки шириной 3-4 мм в латеральном канале. Минимальный объем жидкости в брюшной полости, определяемый при УЗИ 100-200 мл. По мнению ряда авторов, УЗИ особенно показано при закрытой травме живота, сопровождающейся гипотонией, при этом чувствительность и специфичность метода составляет 100%. Большое количество жидкости в брюшной полости при УЗИ в сочетании с относительными признаками кровотечения (пульс 100 уд/мин и более, АД менее 90 мм рт.ст.) являются показанием к лапаротомии. По данным разных авторов, чувствительность метода в выявлении свободной жидкости в брюшной полости при закрытой травме живота составляет 84-94,6%, специфичность — 90-96,6%, точность — 94,9-96%. Диагностические возможности УЗИ при повреждениях внутренних органов при закрытой травме живота достаточно широко дискутируются в литературе.
УЗИ пострадавших при закрытой травме живота с подозрением на повреждение печени дает возможность определить локализацию и характер повреждений, источник и объем гемоперитонеума, визуализировать объемные образования при повреждениях печени, оценить их локализацию, размеры, эхоструктуру, контуры, характер взаимодействия с окружающими структурами, а метод дуплексного ультразвукового сканирования позволяет детально оценить повреждения сосудистой, билиарной системы и степень функциональных изменений печени. Выделяются два вида повреждений печени: с разрывом капсулы, сопровождающееся кровотечением в брюшную полость и без таковой, ограничивающееся образованием внутрипеченочной гематомы или биломы. Эхографическая картина гематомы имеет определенную динамику, связанную с характером травмы, со временем существования гематомы и возможным повторяющимся поступлением свежей крови. Некоторые авторы условно выделяют следующие стадии развития гематом. В первые 2 суток визуализируется гиперэхогенное образование с полициклическими контурами — «свежее кровоизлияние». Стадия фибринолиза: к 5-7-м суткам очаг становится негомогенным с эхонегативными включениями неправильной формы с нечеткими контурами (фибринолиз). Третья стадия: к 10-14-м суткам появляются поля повышенной эхогенности (начало соединительнотканной организации) [23, 24]. После этого этапа развитие эхокартины гематомы может идти несколькими путями. Во-первых, может продолжаться процесс организации гематомы с уменьшением ее размеров и появления участков кальцификации, во-вторых, при преобладании процессов лизиса содержимого гематомы превращается в однородную жидкость — вариант серомы мало отличается от простой солитарной кисты печени [35], в-третьих, возможно поступление небольших порций свежей крови из поврежденного сосуда. В этом варианте эхографическая картина гематомы как бы «замораживается» — сохраняется и жидкостное содержимое, и сгустки, и нити фибрина. При разрыве субкапсулярно расположенной гематомы с кровоизлияниями или кровотечением в брюшную полость задача УЗИ — обнаружить дефект капсулы печени в виде перерыва ее контура и поиск свободной жидкости, которая имеется в типичных местах и выглядит как эхонегативная полоска различной толщины. УЗИ при изолированной травме печени информативно до 99,3%, при сочетанной травме — 87%. Чувствительность УЗИ при травме печени 94,4%, специфичность — 99,2%, точность — 98,9%. Несмотря на внедрение новых визуализирующих технологий, своевременная оценка локальных изменений при травме селезенки до сегодняшнего времени остается трудной задачей. Данные о чувствительности клинических и инструментальных методов исследования остаются разноречивыми.
При УЗИ пострадавших с закрытой травме живота с повреждением селезенки выделяются два вида повреждений этого органа: разрыв органа и ушиб органа с образованием гематомы. Для эхографической картины разрыва селезенки характерны: прерывистость контура органа, в результате разрыва его капсулы; появление двойного контура с эхонегативной структурой; возможна спленомегалия с признаками гематомы или увеличение размеров селезенки в динамике. При повреждениях селезенки с образованием внутриорганной гематомы имеется стадийность изменений в поврежденном органе, наблюдаемая при УЗИ. Стадия геморрагическая (стадия тромба) длится от нескольких минут до 1 суток и эхографически характеризуется появлением участков повышенной эхогенности и гипоэхогенных фокусов в паренхиме селезенки. Стадия гемолиза характеризуется начинающимся гемолизом в гематоме. Длительность процесса 2-3 суток. При эхографии отмечается появление в области дефекта паренхимы анэхогенных включений разной формы и размеров. Процесс начинается от центра к периферии, постепенно вырисовывая дефект паренхимы. Стадия репарации (организация гематомы) — происходит восстановление поврежденного участка паренхимы, что проявляется уменьшением в размерах анэхогенных очагов. Процесс начинается от периферии к центру. При наличии больших дефектов и гематом возможно образование посттравматических кист. Срок их образования 2-3 недель с момента повреждения. На эхограмме это нечетко отграниченные образования с неровными, «изрытыми» контурами, без эхопризнаков сформированной капсулы. Полость этих образований может быть выполнена различным по эхогенности содержимым, чаще гипоэхогенным. Динамическое УЗИ позволяет произвести оценку полиморфных очаговых изменений при травме селезенки, а это в свою очередь своевременно определить рациональный объем лечебных мероприятий. По данным М.М.Абакумова, при УЗИ пострадавших с повреждением селезенки удалось выявить свободную жидкость в 98% наблюдений, неоднородность паренхимы — в 66%, увеличение размеров селезенки — в 47%. Показанием к экстренной операции явились эхографические признаки значительного количества свободной жидкости в брюшной полости. УЗИ в динамике позволило выделить группу больных с тяжелой сочетанной травмой и повреждением селезенки, которых можно вести консервативно. Нарастание гематомы, наличие в ней кровотока, увеличение размеров селезенки являются показанием к хирургическому лечению. При наличии крупных одиночных подкапсульных гематом селезенки некоторые авторы рекомендуют выполнять пункции гематомы под контролем УЗИ или лапароскопа. Специфичность УЗИ в диагностике повреждений селезенки составила 97-100%, общая точность — 96-99%, чувствительность — 82-92%.
Эффективность УЗИ в диагностике травмы двенадцатиперстной кишки дискутируется. Некоторые авторы считают его информативным, так как оно позволяет установить наличие внутристеночной или забрюшинной гематомы у 73% пациентов, «завуалированность» правой почки, наличие свободной жидкости в брюшной полости. В тактическом плане заслуживает внимания лечение интрамуральных гематом ДПК. Описаны наблюдения успешного консервативного лечения внутристеночных гематом, диагностированных с помощью УЗИ и компьютерной томографии. При лечении детей с подобными травмами показания к операции были строгими: сохранение явлений непроходимости через 10-14 дней от начала лечения, развитие перитонита или забрюшинной флегмоны.
При повреждении тонкой кишки УЗИ позволяет определить наличие свободной жидкости в брюшной полости, в то время как повреждение полого органа остается нераспознанным. Чувствительность метода при повреждении полого органа 55%, специфичность — 100%, точность — 98,4%. Повреждения брыжейки — нередкий вид травмы.
Повреждения поджелудочной железы относятся к одному из самых тяжелых видов травм органов брюшной полости. В диагностике травматических повреждений поджелудочной железы используют комплексные методы исследования, включающие общеклинические, специальные исследования панкреатических ферментов в сыворотке крови и других биологических средах, данные специальных методов исследования: рентгенологического, УЗИ, лапароскопии, ретроградной холедохопанкреатографии, компьютерной томографии. Ряд авторов, описывая эхографическую картину травм поджелудочной железы, указывали, что повреждения могут протекать либо по типу контузии органа (без нарушения его целости или структуры), либо частичного или полного разрыва поджелудочной железы. При контузии поджелудочной железы эхографическая картина соответствует варианту острого локального или диффузного панкреатита, с характерными эхографическими признаками. Фаза отека: форма ПЖ сохранена за исключением локального или очагового панкреатита, когда поражаются отдельные части и происходит увеличение размера и изменение формы этой части поджелудочной железы. Контуры поджелудочной железы при слабо и умеренно выраженном отеке подчеркнуты. При распространении отека на окружающие ткани контуры поджелудочной железы четко не дифференцируются. При сегментарном или очаговом поражении контуры железы становятся бугристыми, размеры ее увеличиваются, эхогенность паренхимы поджелудочной железы снижается, причем неравномерно в различных участках. Отграничение измененного участка от неповрежденных тканей нечеткое. Субкапсульная или внутриорганная гематомы выглядят как эхонегативные образования без четких границ с наличием линейных ответвлений, которые через 3- 4 дня приобретают ровные, четкие контуры, напоминающие картину кисты. При отечной форме острого панкреатита в динамике наблюдается постепенное восстановление эхогенной картины: уменьшение размеров, восстановление эхогенности и структуры органа. При дальнейшем прогрессировании процесса наступает фаза некроза. При этом контуры поджелудочной железы становятся неровными, крайне неотчетливыми. Размеры поджелудочной железы еще больше увеличиваются. Эхогенность поджелудочной железы становится более неравномерной, включающей ан-, гипо- и гиперэхогенные участки. Внутренняя структура поджелудочной железы характеризуется выраженной неоднородностью. При частичном или полном разрыве поджелудочной железы наблюдается частичное или полное нарушение контура, формы и структуры с эхографическими признаками острого панкреатита, с формированием посттравматических псевдокист с неоднородным жидкостным содержимым, в виде включений различных размеров и эхогенности. Жидкость в сальниковой сумке и забрюшинном пространстве расценивается как эхографический признак внутреннего кровотечения.Метод УЗИ позволяет проводить динамическое наблюдение за травмированным органом. Чувствительность УЗИ при травме поджелудочной железы 83,9%, специфичность — 99,2%, точность — 98,2% . Выбор тактики лечения травмы поджелудочной железы зависит от характера повреждений. В.Я.Васюков и соавт. указывали, что УЗИ позволяет иногда выполнить лечебные и диагностические пункции гематомы поджелудочной железы, установить в полость гематомы стилет-катетеры.
Забрюшинные гематомы довольно часто сопровождают закрытую травму живота. УЗИ позволяет провести дифференциальную диагностику забрюшинных гематом с другими видами повреждений брюшной полости: достоверно можно определить забрюшинные гематомы, расположенные в поясничной области; нижние гематомы удавалось обнаружить только тогда, когда они выходили за пределы таза и располагались проксимальнее крыла подвздошной кости. Особые трудности для диагностики представляют сочетания забрюшинных гематом с повреждениями внутренних органов.
Повреждения почек — нередкий вид травмы. УЗИ существенно повышает эффективность диагностики этого вида повреждения. При ультразвуковом обследовании больных с повреждением почек С.В.Кириллов выделил три группы повреждений: 1-я — субкапсулярные гематомы; 2-я — надрыв паренхимы почки и паранефральные гематомы; 3-я — разрыв сосудов почки, чашечно-лоханочные системы, паренхимы и капсулы (урогематома). Ряд авторов, давая эхографическую оценку ведущих очаговых изменений при травме почек, описали морфодинамические стереотипы при повреждениях почек: контузия со специфическими интра- и параренальными тканевыми проявлениями; нарушение целости структуры паренхимы и капсулы (эхографические признаки их дефекта); нарушение целости стенок коллекторной системы (признаки интра- и экстраренальной экстравазации мочи); геморрагия (гематомы); ишемия (повреждение, тромбоз, отек); острые воспалительные проявления. Динамическое УЗИ имеет решающее значение для определения характера лечебной тактики. Точность УЗИ при повреждениях почек 94,8%, чувствительность — 63,1%, специфичность — 99,8%.
Таким образом, до настоящего времени вопросы диагностики и лечебной тактики при закрытых травмах живота остаются актуальными и далеко не решенными. Закрытая травма живота и особенно сочетанная абдоминальная травма характеризуются тяжелым течением, трудностью диагностики и лечения. Отсутствие четких критериев диагностики внутрибрюшных катастроф приводит к значительному числу не нужных лапаротомий. Ведущее значение в диагностике сочетанных повреждений органов брюшной полости имеют инструментальные методы исследования. Вспомогательные методы диагностики позволяют в более ранние сроки уточнить диагноз и определить тяжесть повреждений, с чем связан выбор хирургического метода лечения. По нашему глубокому убеждению, УЗИ органов брюшной полости при ЗТЖ — доступный неинвазивный метод исследования, который необходимо применять в качестве скрининговой диагностики и в режиме динамического контроля. При подозрении на закрытую травму живота УЗИ позволяет своевременно поставить показания к лапаротомии. Применение УЗИ в динамическом режиме позволяет исключить повреждения внутренних органов . Внедрение УЗИ в хирургическую практику значительно расширяет возможности оказания своевременной хирургической помощи пострадавшим с закрытой травмой живота.
УЗИ при рануле
На сервисе СпросиВрача доступна консультация хирург-стоматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Здравствуйте, на вид по фото похожа на кисту , но в любом случае надо смотреть очно. лучше лечь в стационар для обследования и лечения.Лечение в данном случае только хирургическое удаление и вылущивание кисты.Да возможно под наркозом.
Анна, Спасибо за ответ . Вопрос в том на сколько сложная операция. У меея маленький ребенок и лежать в больнице возможности нет .
Анна, сделала УЗИ Заключение:Эхопризнаки регионарной лимфаденопатии. Очаг инфильтрации в полости рта. Помимо обычного УЗИ , Врач посмотрел это место непосредственно во рту , вагинальным датчиком)) Кисты не видит.
Ольга, сделала УЗИ Заключение:Эхопризнаки регионарной лимфаденопатии. Очаг инфильтрации в полости рта. Помимо обычного УЗИ , Врач посмотрел это место непосредственно во рту , вагинальным датчиком)) Кисты не видит.
Ольга, здравствуйте !
Маловероятно , такое скоротечное формирование и прогрессирование кисты !
Скорее всего речь пойдёт просто о воспалении железы и , скорее всего , вирусной этиологии !
Пока обработайте 3 - 4 раза в день раствором Мирамистина , а дообследование в понедельник прояснит ситуацию !
Удачи Вам !
Возникнут вопросы, - напишите !
Кратко, но емко о рануле тут
Маргуба, сделала УЗИ Заключение:Эхопризнаки регионарной лимфаденопатии. Очаг инфильтрации в полости рта. Помимо обычного УЗИ , Врач посмотрел это место непосредственно во рту , вагинальным датчиком)) Кисты не видит.
Это действительно удаляют под общим наркозом. Но для того чтобы планировать операцию нужно хотя бы сделать УЗИ этой области. Только тогда будет видно что это. Для кисты не очень характерен такой быстрый рост. Возможно это всё-таки воспаление слюнной железы
Наталья, Здравствуйте, А УЗИ в теории может отличить воспаление от кисты ? Записалась платно на сегодня
Наталья, сделала УЗИ Заключение:Эхопризнаки регионарной лимфаденопатии. Очаг инфильтрации в полости рта. Помимо обычного УЗИ , Врач посмотрел это место непосредственно во рту , вагинальным датчиком)) Кисты не видит.
Да, однозначно, опытный специалист легко отличит чёткие контуры кисы , от расплывчатых при воспалении !
Яков, сделала УЗИ Заключение:Эхопризнаки регионарной лимфаденопатии. Очаг инфильтрации в полости рта. Помимо обычного УЗИ , Врач посмотрел это место непосредственно во рту , вагинальным датчиком)) Кисты не видит.
Я, этого ожидал ! Лимфаденопатия скорее всего имеет вирусное происхождение, потому , было бы правильно проведение анализа крови методом ПЦР на : ВЭБ ; ЦМВ; ВПГ !
Здравствуйте!
Это ранула,киста подьязычной слюнной железы.Оперативное лечение в плановом порядке,выполняется под местной анестезией
Мария, Здравствуйте, я сделала УЗИ. Заключение:Эхопризнаки регионарной лимфаденопатии. Очаг инфильтрации в полости рта. Помимо обычного УЗИ , Врач посмотрел это место непосредственно во рту , вагинальным датчиком)) Кисты не видит.
Тогда я бы понаблюдала ещё пару дней. Снова должен посмотреть хирург стоматолог. Возможно из кисты выдавиламь жидкость и отался вокруг лишь инфильтрат
Ольга,ранулу видно не будет по УЗИ,особенно если полость уже опорожнена.Трогать ее и ткани,протоки вокруг не нужно вообще до должного оперативного лечения.Лимфоаденопатия говорит просто об увеличении лимфоузлов,как может быть реакция на многие процессы в организме,это не говорит об остром процессе
По фото очень похоже на ранулу . Это киста подъязычной слюнной железы. УЗИ может и ничего не показать. Удаляют не обязательно под общим наркозом. Лежать в больнице не всегда обязательно ., Это зависит от размеров и тяжести операции по высушиванию оболочки. Обычно такие операции. Не требуют госпитализации ,но проводятся в стационаре.
Пренатальная диагностика опухолей у плода

Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
В настоящей публикации представлены два случая пренатальной ультразвуковой диагностики опухолей у плодов. Эти опухоли относятся к разным морфологическим группам, однако объединяющим моментом в данных представлениях является большой объем образований.
Клиническое наблюдение 1
Лимфангиомы относятся к зрелым, доброкачественным опухолям, исходящим из лимфатических сосудов. Микроскопическая структура лимфангиомы представлена тонкостенными кистами различных размеров. Лимфангиомы встречаются достаточно редко и составляют примерно 10-12 % всех доброкачественных образований у детей. Лимфангиомы могут быть наружными (шейными, шейно- подмышечно-грудными) и внутренними (средостенными, внутренних органов, забрюшинными, тазовыми). Наиболее частыми являются лимфангиомы шейной локализации - от 74 до 82 %, шейно- подмышечно-грудные лимфангиомы встречаются у 6 % больных, средостенной локализации - у 10-16 % больных, в органах брюшной полости - 1-2 %, забрюшинного расположения - у 1-2 % пациентов, тазовой локализации - у 1-2 % пациентов.
Различают простые, кавернозные и кистозные лимфангиомы.
Простая лимфангиома, состоящая из расширенных лимфатических сосудов и соединительнотканных щелей, заполненных лимфой, встречается чаще на языке, реже на губах. Клинически это проявляется диффузным увеличением указанных органов, их тестообразной консистенцией.
Кавернозная лимфангиома, состоящая из беспорядочно расположенных соединительнотканных полостей, разделенных перемычками, выстланных эндотелием и заполненных лимфой, имеет вид нечетко ограниченного образования, возвышающегося над окружающими тканями, покрытого нормальной кожей или слизистой оболочкой. Является наиболее частой формой, наблюдаемой у детей.
Кистозная лимфангиома, представляющая собой одну или несколько крупных полостей, заполненных лимфой, возвышается над окружающими тканями. При пальпации лимфангиомы этого вида определяется флюктуация, чего не отмечается при кавернозной лимфангиоме [1, 2, 3].
Беременная М., 24 лет, обратилась в клинику в сроке 21 нед. Данная беременность первая.
Исследование проводилось на аппарате SonoAce R7 (компании Sumsung Medison), конвексным датчиком 2-8 МГц. Фетометрические показатели плода соответствовали сроку беременности. Пол плода мужской.
В процессе ультразвукового исследования впервые выявлен распространенный опухолевый процесс, занимающий всю правую подмышечную область плода, правое плечо (поперечный размер в средней трети плеча составил 26 мм, соответственно аналогичный размер левого плеча - 17 мм), включая локтевую область, правую боковую поверхность грудной клетки с переходом на ее переднюю поверхность и правую боковую поверхность шеи. Опухоль была представлена мелкокистозными структурами ячеистого характера, с анэхогенным содержимым, аваскулярная.
С учетом ультразвуковой картины, патогномоничной для кавернозной лимфангиомы, выдано соответствующее заключение.
Учитывая тяжесть обнаруженной аномалии у плода, семья обратилась в израильскую клинику Ultrasound Unit of the Department of Obstetrics and Gynecology Hadassah-Hebrew University Hospital, где было проведено повторное исследование в 25 недель беременности, и диагноз "лимфангиома" был подтвержден. С разрешения Dr. Dan Valsky, проводившего исследование, публикуем сонограммы для иллюстрации динамики процесса.
Учитывая тяжесть и распространенность опухолевого процесса, по желанию семьи было принято решение о прерывании беременности. Диагноз "кавернозная лимфангиома" был подтвержден при патологоанатомическом исследовании
Читайте также:
