Синдром Келера (Kohler) - синонимы, авторы, клиника
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Перед тем как рассматривать клинический случай хотелось бы внести ясность в определения и терминологию используемую по отношении к болезни Келера. Болезнь Келера (Köhler) названная так в честь своего первооткрывателя в 1908 году, представляет собой аваскулярный некроз ладьевидной кости стопы. Всего в литературе описано около 40 различных заболеваний характеризующихся развитием аваскулярного некроза эпифизов, апофизов и малых костей и объединённых в группу остеохондрозов. Этиология данной группы заболеваний не до конца изучена, наиболее вероятно, что к аваскулярному некрозу приводит группа причин, таких как сосудистые аномалии, нарушения в системе свёртывания крови, и генетические причины. Наиболее распространёнными являются такие остеохондрозы как болезнь Кинбека, Фрайберга и Паннера (Kienbock, Freiberg, and Panner diseases). Болезнь Фрайберга это и есть аваскулярный некроз головки 2 плюсневой кости. Болезнь Кинбека - аваскулярный некроз полулунной кости запястья, а болезнь Паннера - аваскулярный некроз головчатого возвышения мышелка плечевой кости.
В нашей стране по какой то причине болезнь Фрайберга называетися болезнью Келлера 2, а собственно болезнь Келлера называется болезнью Келлера 1. Болезнь Келлера 1 (или просто болезнь Келлера) крайне редкое заболевание, и встречается она у мальчиков в возрасте 6-7 лет.
Таким образом, мы будем говорить о болезни Фрайберга, так как это наименование используется в международной практике, но помнить о том, что в нашей стране это называется болезнью Келлера 2.
Болезнь Фрайберга - аваскулярный некроз головки плюсневой кости, наиболее часто (в 68% случаев) наблюдается аваскулярный некроз головки 2 плюсневой кости, в 27 % случаев головки 3 плюсневой кости, в 3% случаев - 4 плюсневой кости. Головки 1 и 5 плюсневых костей не поражаются, в 10 % случаев наблюдается двухстороннее поражение.
На начальных стадиях заболевания (1-2 ст) лечение чаще консервативное, сводится к функциональной разгрузке и иммобилизации на срок 6-8 недель. Для последующей разгрузки могут использоваться ортопедические стельки и специальная обувь исключающая перекат стопы. Также проводятся упражнения по растяжке ахиллова сухожилия и икроножной мышцы.
Хирургическое лечение зависит от стадии заболевания. На ранних стадиях возможно использование декомпрессии и реваскуляризации. Наиболее часто пациенты обращаются за хирургической помощью на более поздних стадиях, когда рост остеофитов и коллапс головки плюсневой кости приводят к уменьшению амплитуды движений и появлению болей в области 2 плюсне-фалангового сустава. По этой причине наиболее часто выполняется дебридмент - удаление свободных внутрисуставных тел, резекция остеофитов. Также в литературе описаны различные варианты остеотомий с поднятием плантарной части головки вверх. На заключительных стадиях заболевания иногда применяется резекция головки плюсневой кости с возможным использованием интерпозиционной артропластики.
Клинический случай, болезнь Келлера 2, болезнь Фрайберга.
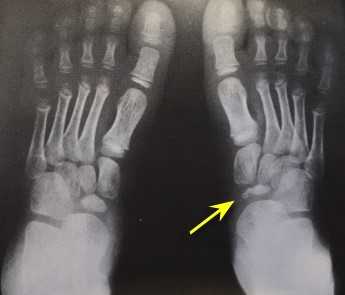
Пациент А, 55 лет, длительное время отмечал боли и ограничение амплитуды движений во 2 плюсне-фаланговом суставе правой стопы. В связи с нарастающим болевым синдромом обратился в К+31. Осмотрен травматологом, выполнены рентгенограммы, МРТ правой стопы. Диагностирован асептический некроз головки 2 плюсневой кости, Болезнь Фрайберга (в отечественной литературе болезнь Келлера 2).
Что характерно, болезнь началась задолго до обращения пациента в нашу клинику, ещё в юности, но болевой синдром регрессировал, и в последующей жизни мешало только ограничение амплитуды движений. Только спустя 30-35 лет, рост остеофитов по тыльной поверхности головки 2 плюсневой кости затронул сухожилия разгибателей 2 пальца и постепенно привёл к полному ограничению амплитуды тыльного сгибания, что и доставляло неудобства нашему пациенту, особенно при его любимом занятии - игре в гольф.
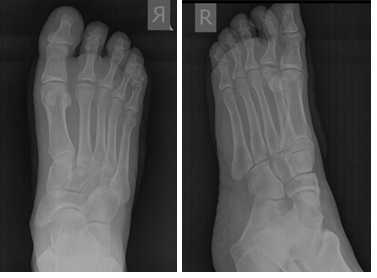
При клиническом осмотре определяется умеренный отёк в средней части переднего отдела стопы, при пальпации боль в проекции 2 плюсне-фалангового сустава. При оценке амплитуды движений во втором плюсне-фаланговом суставе провоцируется боль, движения качательные, амплитуда менее 5 градусов. На рентгенограммах отчётливо видны разрастания костной ткани в области головки 2 плюсневой кости и свободное внутрисуставное тело.
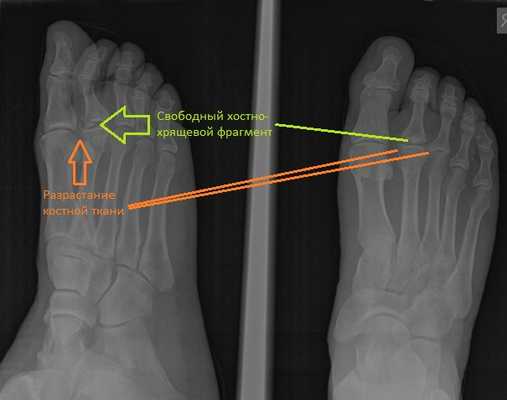
МРТ позволяет оценить мягкотканные структуры, на представленных ниже снимках видно как сухожилие разгибателя пальца буквально натянуто на огромныйостеофит выросший по тыльной поверхности головки 2 плюсневой кости.
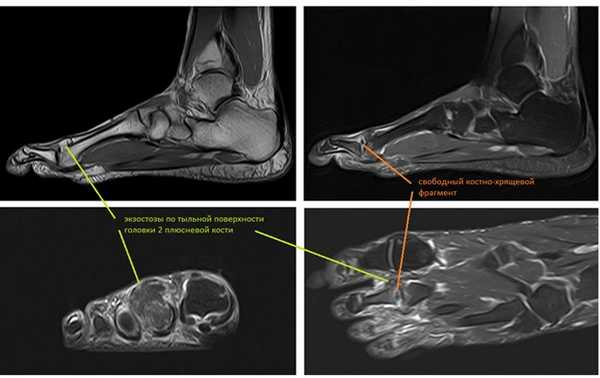
Принято решение о выполнении оперативного вмешательства. Учитывая пожилой возраст пациента, длительное существование проблемы (более 30 лет) операция выполнена в объёме удаления свободных внутрисуставных тел, резекции костно-хрящевых экзостозов, синовэтомии.
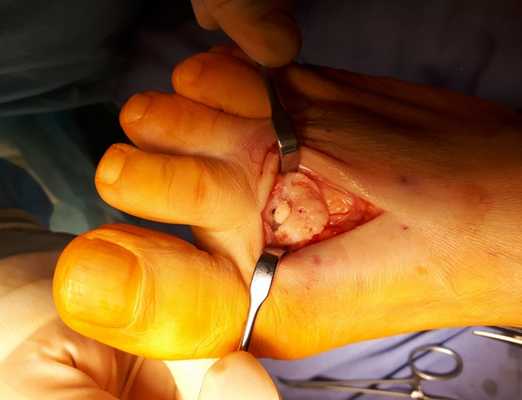
После выполнения доступа ко 2 плюсне-фаланговому суставу визуализируются значительные костные разрастания по тыльной поверхности головки 2 плюсневой кости а также свободный хрящевой фрагмент эллипсовидной формы, лежащий в углублении подобно яйцу птицы в гнезде. Экзостозы резецированы, свободные тела удалены, выполнено иссечение воспалительно изменённой синовиальной оболочки сустава.
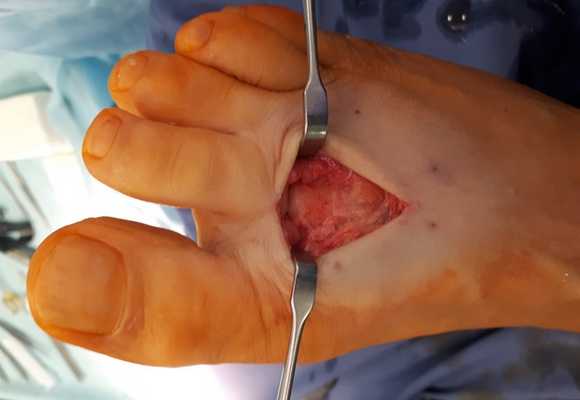
Капсула сустава ушита отдельными узловыми швами.
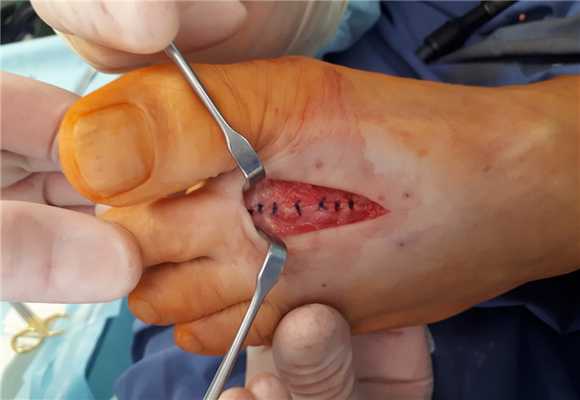
При оценке амплитуды движений определяется тыльное сгибание до 60 градусов.
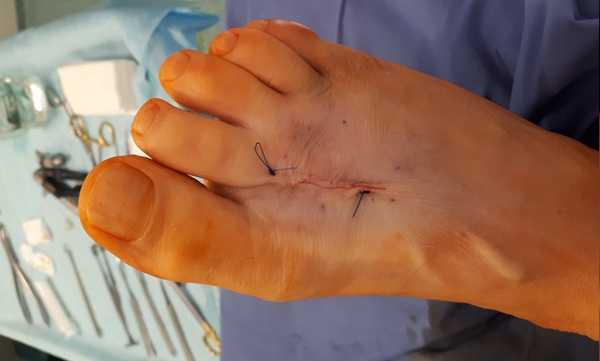
Кожа ушита внутрикожным швом. В послеоперационном периоде пациент использовал специальную обувь с разгрузкой переднего отдела стопы на протяжении 2 недель, с дальнейшим переходом к ношению обычной обуви. С целью обезболивания были назначены НПВП, а также холод местно по 30 минут каждые 4 часа на протяжении 10 дней. Ниже представлены рентгенограммы после операции.
Через 3 дня после операции начата пассивная ЛФК, с 3 недели активная ЛФК во 2 плюсне-фаланговом суставе. Пациент восстановил безболезненную амплитуду движений во 2 плюсне-фаланговом суставе правой стопы и смог вернуться к своему любимому делу - игре в гольф.
Таким образом, болезнь Фрайберга (или болезнь Келлера 2) - редкое заболевание, которое приводит к нарушению функции переднего отдела стопы. Очень важно чтобы врачи травматологи- ортопеды первичного звена были в курсе о существовании данного заболевания и знали о возможных методах его лечения.
Рассмотрим ещё один интересный пример пациента который обратился к нам с диагнозом болезнь Келлера 2.
Остеохондропатия может развиться и на фоне травмы. В этом случае пациентка Л.25 лет ударилась 2 пальцем стопы о камень. В большинстве случаев при таком типе травмы происходит перелом основной фаланги пальца, однако в редких случаях возможен и вдавленный перелом головки плюсневой кости. Развивающиеся за этим изменения по своей клинике соответствуют болезни Фрайберга (или болезни Келлера 2).
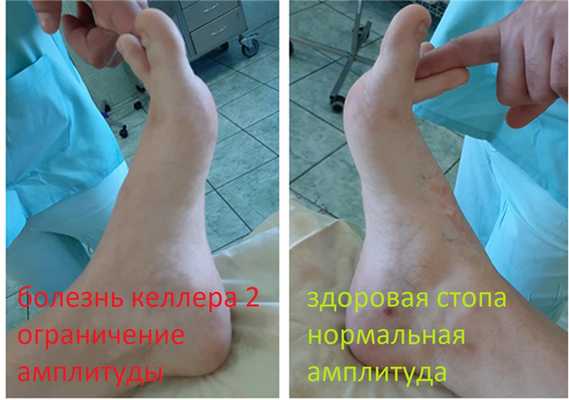
На МСКТ выполненной в ходе предоперационного планирования хорошо виден как вдавленный участок головки, так и экзостоз на её тыльной поверхности.
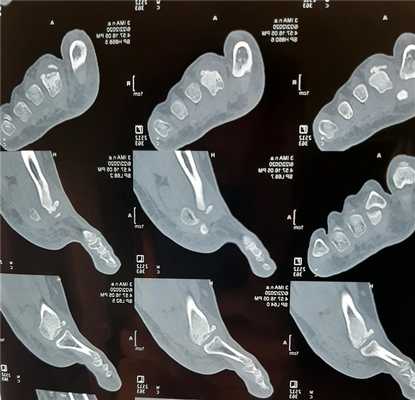
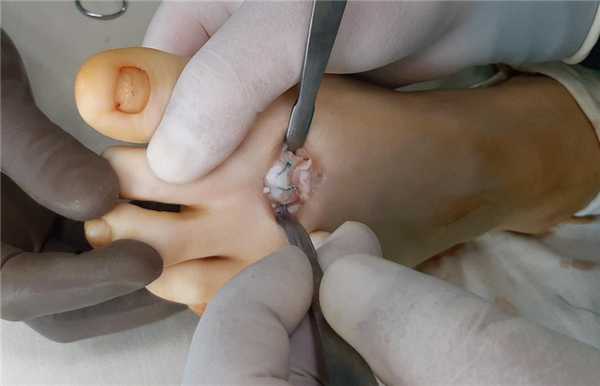
Выполнен доступ по тыльной поверхности 2 плюсне-фалангового сустава. Визуализируется экзостоз, хрящ головки 2 плюсневой кости отслоен по тыльной поверхности.
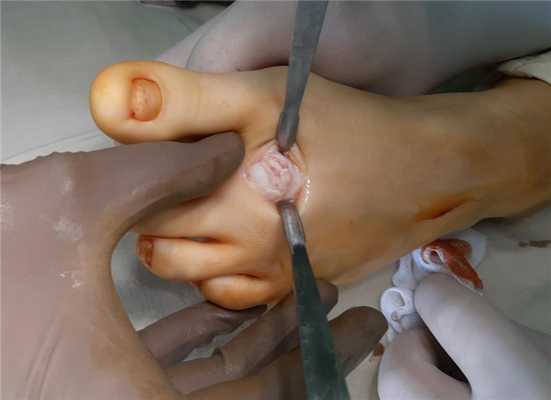
Первым этапом производится резекция экзостоза, удаление разрастаний синовиальной оболочки сустава. Уже после этого движения в суставе становятся более свободными. Но учитывая наличие дефекта хрящевой ткани по тыльной поверхности головки целесообразно проведение клиновидной резекции по типу Weil с небольшим укорочением и поднятием головки, чтобы не повреждённый суставной хрящ оказался на тыльной поверхности и обеспечивал нормальное скольжение.
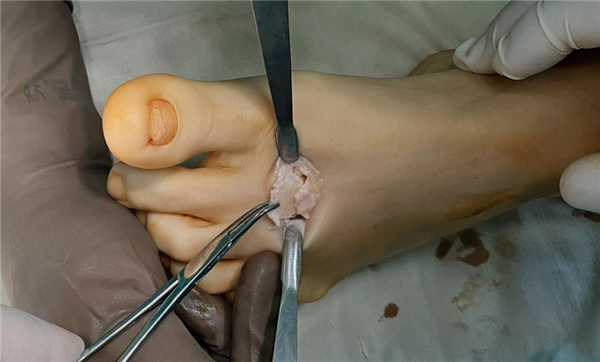
После проведения клиновидной резекции производится фиксация остеотомии при помощи винта с двойной резьбой типа Герберта диаметром 3,5 мм. Данный тип фиксатора обеспечивает стабильную фиксацию отломков и в дальнейшем не требует удаления.
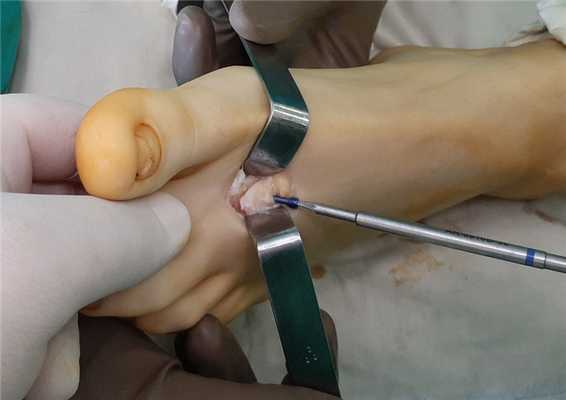
Отслоенный хрящ фиксируется трансоссальными швами, для обеспечения возможности его приростания обратно к кости.
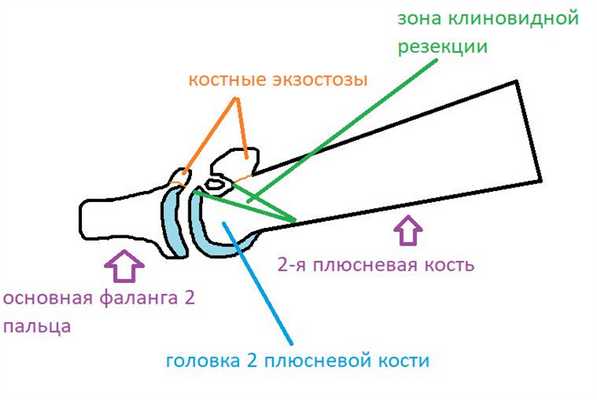
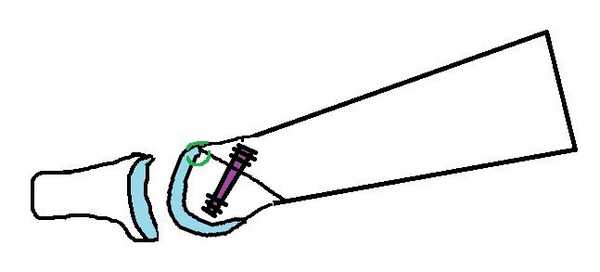
Ниже приведен схематичный результат выполненной операции.
После операции производится оценка амплитуды движения.
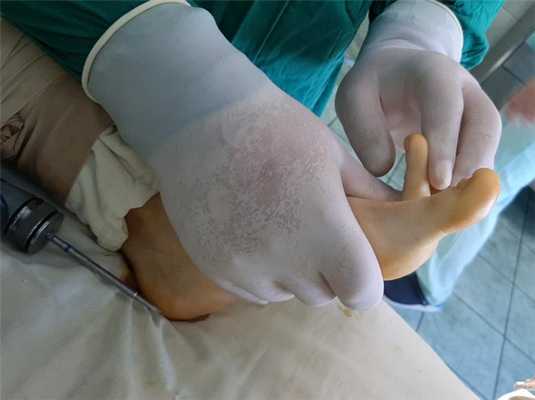
Технически возможно полное восстановление амплитуды движений. В послеоперационном периоде крайне важно сразу же начать разработку пассивной амплитуды движений. Первые 4 недели используется обувь с разгрузкой переднего отдела - ботинки Барука. Полная нагрузка, включая занятия спортом разрешается через 12 недель после операции.
Клинический пример функционального результата у пациентки с двухсторонней болезнью Келлера 2, 2 плюсневой кости на левой стопе, и 2-3 плюсневых костей на правой стопе. Оценка амплитуды движений через 12 недель после операции.
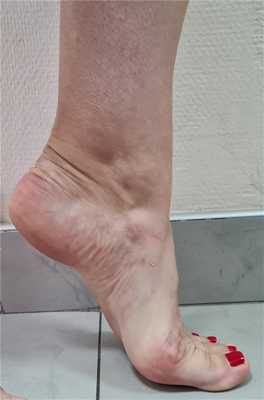
Пациентка вернулась к занятиям в спортзале, и снова с лёгкостью выполняет выпады, приседания, отжимания. Также возобновила длительные пешие прогулки (более 10 км)
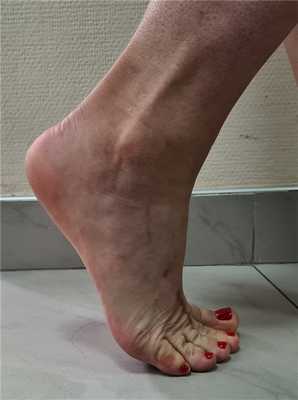
Такой хороший функциональный результат не был бы возможен без хирургического лечения и строгого соблюдения реабилитационного протокола. Пациентка была настроена на результат, каждый день занималась лечебной физкультурой, и в итоге полностью восстановила амплитуду тыльного сгибания пальцев.
Болезнь Келлера
Болезнь Келлера — это хроническое дистрофическое заболевание костей стопы, приводящее к их асептическому некрозу. Заболевание может протекать с поражением ладьевидной кости (болезнь Келлера I) или плюсневых костей (болезнь Келлера II). Болезнь Келера проявляется отечностью и болями в стопе в области пораженной кости, усилением болевого синдрома при ходьбе и его прогрессированием с течением времени, изменением походки и хромотой при одностороннем поражении. Характерным признаком является отсутствие воспалительных изменений пораженной области. Диагностика заболевания основывается на данных рентгенологического исследования. Лечение состоит в снятии нагрузки с пораженной стопы путем ее иммобилизации и последующей восстановительной терапии (лечебная гимнастика, физиотерапия, массаж).
МКБ-10

Общие сведения
Заболевание, описанное Келлером в 1908 году, получило название болезнь Келлера I. Оно представляет собой асептический некроз ладьевидной кости, а болезнь Келлера II — асептический некроз головок костей плюсны. Дегенеративно-дистрофические процессы в костной ткани, лежащие в основе данной патологии, послужили основанием для ее причисления к группе остеохондропатий, куда также входят болезнь Кальве, болезнь Тиманна и болезнь Шляттера. Страдают преимущественно пациенты детского и подросткового возраста.

Причины
Как и этиология других остеохондропатий, факторы, вызывающие болезнь Келлера, пока окончательно не изучены. Большинство исследователей склонны считать основной причиной некротических изменений костной ткани нарушение ее питания за счет расстройств местного кровоснабжения. Расстройства васкуляризации кости, в свою очередь, могут быть обусловлены следующими состояниями:
- врожденные особенности кровообращения пораженной области;
- наличие продольного или поперечного плоскостопия;
- ношение неудобной или слишком тесной обуви;
- повторные травмы: ушибы, подвывихи или вывихи стопы, переломы костей стопы и т. п.
Роль способствующих факторов в развитии болезни Келлера могут играть различные обменные нарушения и эндокринопатии (гипотиреоз, сахарный диабет, ожирение).
Патогенез
Из-за локальных нарушений кровоснабжения в губчатом веществе ладьевидной или плюсневой кости формируется участок некроза. Затем начинается процесс репарации, однако из-за сохраняющихся расстройств кровоснабжения, которые усугубляются местным отеком, спазмом или парезом мелких артерий, полноценного восстановления костной ткани не происходит. Зона некроза постепенно распространяется до кортикального слоя.
В результате снижения механической прочности кости образуются импрессионные (вдавленные) патологические переломы. В последующем участки некроза замещаются соединительной тканью. Начинаются интенсивные процессы репарации, которые через 1-3 года с момента начала заболевания завершаются восстановлением костной ткани. При этом кость в различной степени деформируется из-за предыдущих вдавленных переломов и дефрагментации.
Классификация
В своем развитии заболевание проходит определенные фазы, установление которых необходимо для подбора оптимальной тактики лечения. В отечественной травматологии и ортопедии применяют следующий вариант стадирования патологии:
- 1 стадия (некроза) - асептическое разрушение кости, обусловленное сосудистыми нарушениями.
- 2 стадия (импрессионных переломов) - возникновение патологических переломов.
- 3 стадия (фрагментации) - кость разделяется на фрагменты.
- 4 стадия (репарации) - отмечается интенсивный рост соединительной ткани и ее постепенное замещение костной тканью, не имеющей нормальной структуры.
- 5 стадия (консолидации) - структура костной ткани восстанавливается с сохранением формы кости или развитием деформаций разной степени тяжести.
Симптомы болезни Келлера
Болезнь Келлера I
Чаще диагностируется у мальчиков 3-7 лет. Патология характеризуется появлением на тыльной стороне стопы ближе к ее внутреннему краю припухлости, обусловленной отечностью тканей этой области. Отсутствие покраснения кожи и местного повышения температуры в зоне отека свидетельствует в пользу невоспалительного характера происходящих изменений.
Отмечается болезненность пораженной зоны при прощупывании и при нагрузке на стопу, утомляемость ребенка при ходьбе. Чтобы избежать боли, дети ставят ногу с упором на наружный край стопы. Может наблюдаться хромота. Со временем боль усиливается и приобретает постоянный характер, не исчезая даже при полном покое. Болезнь Келлера I длится в среднем около года и может привести к стойкой деформации ладьевидной кости.
Болезнь Келлера II
Обычно выявляется у девочек 10-15 лет. Заболевание проявляется припухлостью и болезненностью в области пораженной плюсневой кости. Чаще всего встречается поражение II и III плюсневых костей. Возможен двусторонний характер патологических изменений. При этом симптомы воспаления не наблюдаются. Болезнь Келлера начинается с появления неинтенсивного болевого синдрома, поначалу проявляющегося лишь при нагрузке на передние отделы стопы.
Характерно усиление боли при прощупывании пораженной области и во время ходьбы, особенно по неровному грунту или в обуви со слишком тонкой и мягкой подошвой. Со временем пациенты начинают жаловаться на то, что боль в стопе становится постоянной, более интенсивной и сохраняется даже в покое. Отмечается укорочение пальца, который примыкает к головке подвергшейся некрозу плюсневой кости. Объем движений в суставе, сформированном пораженной плюсневой костью, ограничивается. Болезнь Келлера II протекает в среднем в течение 2-3 лет.
Осложнения
В число возможных осложнений болезни Келлера входят артрозы мелких суставов стопы. Возможно ограничение движений. У некоторых пациентов возникают боли, обусловленные деформацией свода стопы и патологическим перераспределением нагрузки. Типично усиление болевого синдрома после нагрузки (стояния, длительной ходьбы). Все перечисленное может накладывать определенные ограничения при выборе профессии, возможности заниматься различными видами спорта и пр.
Диагностика
Болезнь Келлера диагностируется клинически и рентгенологически. Детский ортопед выясняет жалобы и анамнез заболевания, проводит объективный осмотр. Основным методом исследования является рентгенография стопы:
- Болезнь КеллераI. На рентгенограммах вначале отмечается остеопороз ладьевидной кости, вызванный асептическим разрушением ее губчатого вещества. Затем выявляется уплотнение точек окостенения, сплющивание и уплотнение ладьевидной кости. Позже наблюдается дефрагментация ладьевидной кости, т. е. ее распад на отдельные костные фрагменты в результате прогрессирования некротического процесса.
- Болезнь КеллераII. На снимках выявляются патологические изменения в головке пораженной плюсневой кости. В зависимости от срока заболевания может обнаруживаться остеопороз, уплотнение и деформация головки плюсневой кости, ее патологический перелом и дефрагментация.
Дифференциальная диагностика
При первом типе болезни Келлера может потребоваться дифференцировка с индивидуальными особенностями окостенения ладьевидной кости (многоядерным, замедленным), туберкулезным поражением. Второй тип заболевания дифференцируют с маршевой стопой, остеофитами, костным туберкулезом, инфекционным артритом и последствиями переломов.

Лечение болезни Келлера
Лечение патологии длительное (до полного восстановления структуры кости), обычно проводится в амбулаторных условиях, включает в себя специальный охранительный режим, иммобилизацию, ЛФК и физиотерапию. Медикаментозное лечение назначается при наличии показаний. Хирургические вмешательства требуются редко.
Консервативное лечение
На начальной стадии болезнь Келдера лечится путем разгрузки пораженной некрозом кости, что позволяет предотвратить прогрессирование некроза и остановить деформацию костных структур. Это достигается ограничением физической нагрузки и иммобилизацией стопы. В последующем нагрузку постепенно увеличивают. В периоде восстановления возрастает значимость немедикаментозных методов лечения. Программа терапии включает следующие мероприятия:
- Иммобилизация. При болезни Келлера I на стопу накладывается гипсовая повязка, моделирующая продольный свод стопы. Ее ношение рекомендовано в течение 4-8 недель. При болезни Келлера II иммобилизация достигается ношением гипсового сапожка в течение 1 месяца. В этот период пациент может передвигаться при помощи костылей.
- Ограничение нагрузки. После снятия гипса для уменьшения нагрузки на стопу во время ходьбы необходимо пользоваться специальными супинаторами. Рекомендуется избегать прыжков, длительной ходьбы и бега.
- Лекарственная терапия. Для купирования болевого синдрома применяются анальгетики. Для устранения отека могут назначаться противовоспалительные средства. Для нормализации метаболических процессов используются витаминные комплексы, медикаменты, содержащие кальций и фосфор.
- Физиотерапия. После периода иммобилизации проводят комплекс физиотерапевтических и гимнастических лечебных мероприятий, направленных на восстановление функции стопы. Лечение болезни Келлера осуществляется с применением массажа стопы, рефлексотерапии, магнитотерапии, грязелечения, ножных ванн и лечебной физкультуры.
Правильно проведенная терапия приводит к сокращению сроков протекания болезни Келлера, предупреждает необратимую деформацию кости и способствует полному восстановлению функции стопы.
Хирургическое лечение
Если, несмотря на проводимое консервативное лечение, развивается деформирующий остеоартроз пораженного сустава, то рассматривается вопрос об оперативном лечении. Методом выбора является артропластика суставов стопы, предусматривающая ремоделирование суставных поверхностей, иссечение участков фиброза.
КТ стопы. Болезнь Келера-2 (остеохондропатия головки 3-й плюсневой кости: снижение высоты головки вследствие остеонекроза, с наличием свободного костно-хрящевого фрагмента).
Прогноз и профилактика
Прогноз определяется временем начала лечебных мероприятий, соблюдением рекомендаций врача-ортопеда, наличием остаточных явлений. Предупредить болезнь Келлера у ребенка поможет правильный подбор обуви, которая должна соответствовать размеру ноги, быть удобной и не слишком жесткой. Следует избегать травм стопы, а при их получении незамедлительно обращаться к травматологу и следовать всем его рекомендациям. Поскольку болезнь Келлера связана с плоскостопием, то его своевременное лечение также имеет профилактическое значение.
Болезнь Келлера I
Синонимы: болезнь Келлера, болезнь Келлера I, болезнь Келлера-Альбау, Kohler disease, асептический некроз ладьевидной кости.
Впервые данное заболевание описано Kohler в 1908 году, относится к остеохондропатиям, так же известным в литературе как остеохондральные поражения (osteochondral lesion). Патогенетически оно представлено в основном дегенеративными и некротическими поражениями суставного хряща и подлежащего костного вещества пораженной кости ( в данном случае ладьевидной кости). Выступая на ранних стадиях как локализующийся источник хронического воспаления, процесс приводит к слущиванию суставного хряща, формированию субкортикальных кист, патологическому перелому ладьевидной кости и, как следствие, к развитию тяжелого деформирующего остеоартроза таранно-ладьевидного, ладьевидно-клиновидного сустава стопы. Примечательно, что заболевание начинается в детстве, и приводит к поражаению пациентов в молодом, трудоспособном возрасте, чаще страдает мужское население.
Этиология.
Причина остается неясной до наших дней. Есть литературные данные о нарушении кровообращения ладьевидной кости (os naviculare). Причиной нарушения кровообращения являются анатомические особенности, повторяющаяся травматизация данной области, аномальная васкуляризация.
До сих пор ни одна из теорий не была окончательно подтверждена, так что, заболевание считается полиэтиологичным.
Клиническая картина.
Больной предъявляет жалобы на боль по медиальной поверхности стопы, учитывая прогрессирование болевого синдрома, пациенты стараются разгрузить внутренний отдел стопы и передвигаются с опорой на ее наружной стороне. При внешнем осмотре отмечается отечность в области среднего отдела стопы, а при глубокой пальпации предъявляют жалобы, но болевой синдром в проекции ладьевидной кости.
Несмотря на отсутствие точных данных об истинной заболеваемости пациентов с Келлера I, известно о бессимптомном его течении и о возможности самоизлечения пациентов.
Диагностика.
Диагностика основана на оценке клинических данных, полученных врачом во время обследования стопы пациента, характерных жалобах и данных опроса больного.
Основу диагностики составляют инструментальные методы исследования, рентгенография обеих стоп в прямой и боковой проекциях стоя в опоре дополненная МСКТ и МРТ исследованием пораженной стопы.
Лечение
Безусловно, в ряде случаев консервативное лечение неэффективно и продолжаются изматывающие боли, присоединяется грубая деформация стопы, досаждает косметический дефект , что особенно важно пациентам. В этих случаях решением проблемы является хирургическое лечение, о чем подробную информацию можно получить на амбулаторном приеме у специалиста по с проблемам стопы и голеностопного сустава.
Болезнь Келлера II
Причина остается неясной до наших, дней, как и всей остеоартропатий. В литературе большинство ученых придерживаются мнения, предполагает нарушение кровообращения в головке плюсневой кости. Причиной нарушения кровообращения являются анатомические особенности, повторяющаяся травматизация данной области, аномальная васкуляризация.
До сих пор ни одна из теорий не была окончательно подтверждена, так что, заболевание считается полиэтиологичным. Тяжесть заболевания объясняется неизбежным наступлением «провала» омертвевшей части головки плюсневой кости и вывихом пальца стопы. Повторяющаяся нагрузка на стопу во время ежедневной бытовой и трудовой активности приводит к быстрому и необратимому разрушению пораженного плюснефалангового сустава с исходом в деформирующий остеоартроз.
Пациенты обычно жалуются на боль, отек и ограничение движений в области пораженного плюснефалангового сустава. Отмечают усиление боли при ходьбе босиком и ношении высокого каблука, в результате чего увеличивается нагрузка на передний отдел стопы.
При внешнем осмотре отмечается отечность в области переднего отдела стопы, а при глубокой пальпации предъявляют жалобы, но болевой синдром в проекции пораженного плюснефалангового сустава.
Безусловно, в ряде случаев консервативное лечение неэффективно и продолжаются изматывающие боли, присоединяется грубая деформация стопы, досаждает косметический дефект , что особенно важно пациентам. В связи с этим особо актуальным является раннее обращение пациента к специалисту по стопе и голеностопному суставу. Лучшие результаты лечения достигаются при операциях, проведенных до «провала» (коллапса) головки плюсневой кости. Это особенно важно иметь в виду, так как эндопротеза для плюснефалангового сустава не существует, а в запущенных случаях арсенал лечебных средств не позволяет рассчитывать на гарантированный успех лечения.
Болезнь Келлера — дегенеративные изменения губчатой ткани костей, при котором возникает асептический некроз в области костей стопы. Имеет хроническое течение. Повреждаются чаще всего ладьевидная или плюсневые кости. Альбан Келлер — первооткрыватель этой разновидности остеохондропатии. Рассмотрим основные причины развития патологии, методы диагностики и лечения.
Рассказывает специалист ЦМРТ
Дата публикации: 19 Июля 2022 года
Дата проверки: 19 Июля 2022 года
Содержание статьи
Причины болезни Келлера
Точные причины возникновения заболевания не были определены. Согласно мнению ученых, повреждение клеток костей в большинстве случаев связано с недостаточным притоком крови. Когда ткань не получает питательные вещества и кислород, формируется очаг некроза.
Следующие факторы могут играть роль в появлении болезни Келлера:
- наследственная предрасположенность к ишемическим процессам в области нижней конечности
- нарушение анатомии стопы при плоскостопии
- постоянное ношение неподходящей обуви
- повреждение костной ткани
- периодическое травмирование стопы
- вывих голеностопного сустава
- повреждение костной ткани
Патологии метаболизма и эндокринной системы также влияют на состояние стопы. Это гипотиреоз, избыточная масса тела, сахарный диабет.
Проявления некроза костной ткани в области стопы зависит от типа заболевания. Болевой синдром — основная жалоба от пациентов с таким диагнозом. Проявляющаяся поражением ладьевидной кости болезнь Келлера 1 типа вызывает следующие дополнительные симптомы:
- отек в области стопы с набуханием с ее тыльной стороны
- болевые ощущения усиливаются во время ходьбы или пальпации
- чтобы стопа не болела, ребенок опирается на наружный край ступни
- нарушение походки
- изменение формы ладьевидной кости
Второй тип заболевания характеризуется некрозом в области плюсневых костей. Помимо болевого синдрома пациенты жалуются на изменение походки, отек, усиление неприятных ощущений во время движений и ношения тесной обуви. Болезнь Келлера 2 типа чаще диагностируется у девочек в возрасте 11-16 лет. Первый тип характерен для мальчиков в возрасте от 3 до 7 лет. Для взрослых пациентов такое патологическое состояние нехарактерно.
Стадии развития болезни Келлера
В современной ортопедической и травматологической практике врачи используют следующую классификацию патологии Келлера с учетом степени повреждения анатомических структур:
- 1 стадия. Постепенное нарушение притока крови сопровождается разрушением клеток костной ткани.
- 2 стадия. Возможны патологические переломы, не связанные с травмой.
- 3 стадия. Наблюдается расщепление пораженной кости на отломки.
- 4 стадия. Формирующаяся фиброзная ткань постепенно замещается костью с нарушенной структурой.
- 5 стадия. Восстановление костной ткани или ее деформация.
Для определения стадии патологического состояния требуются результаты визуальной диагностики.
Как диагностировать
Врач спрашивает пациента о жалобах, осматривает ступню для обнаружения внешних признаков поражения и собирает анамнез. Нужно исключить аутоиммунные патологии, апофизит, другие заболевания с похожими клиническими признаками. Без визуализации поставить окончательный диагноз нельзя.
Рентгенография. На снимках видны характерные дегенеративные процессы в зоне головки плюсневой кости или в области ладьевидной кости.
Магнитно-резонансная томография. С помощью МРТ врач может более детально рассмотреть анатомические структуры и исключить наличие других патологий.
МРТ — предпочтительный метод диагностики. В клинике ЦМРТ работают опытные рентгенологи.
Читайте также:
