УЗИ при солидном образовании почки
Добавил пользователь Евгений Кузнецов Обновлено: 21.01.2026
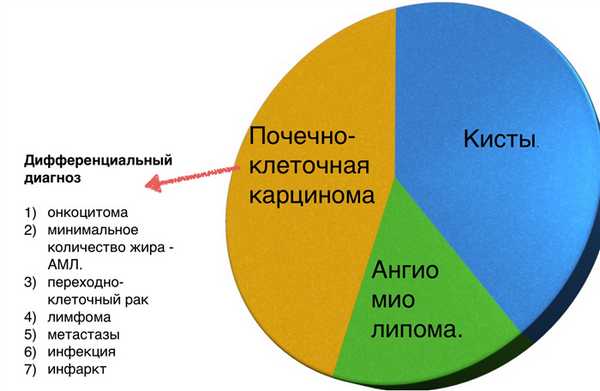
Почечные новообразования на ультразвуковом исследовании
УЗИ почек часто является первым методом визуализации, который обнаруживает различные образования. Часто диагностика рака является случайной находкой. Несмотря на то, что ультразвуковое исследование может быть не таким чувствительным, как КТ или МРТ, при обнаружении небольших опухолей, УЗИ почек способно точно отличать кисты от солидных образований, особенно в тех случаях, когда КТ и МРТ этого не делают. Сонографическое проявление большинства рака почки неспецифично. Очень часто на УЗИ характерные паттерны доброкачественных и злокачественных опухолей невозможно отличить друг от друга. При ультразвуковом исследовании солидных почечных масс роль сонографии должна быть сосредоточена на дифференцировке почечно-клеточного рака и ангиомиолипомы, наиболее распространенных злокачественных и доброкачественных солидных опухолей почки.
Исследования по использованию контрастной сонографии вместе с допплером для выявления сосудистой опухоли с целью дифференциации доброкачественного и злокачественного образования дали обнадеживающие результаты. Однако использование контрастных веществ при УЗИ остается не сильно распространенным из-за дороговизны процедуры. Если обнаружена солидное образование, следует учитывать почечно-клеточный рак, онкоцитому, ангиомиолипому, переходно-клеточный рак или вторичные новообразования (например, метастазирование, лимфома).
Карцинома почек на УЗИ
Почечно-клеточный рак (ПКР), также называемый гипернефромой или опухолью Гравица, является наиболее распространенным из всех новообразований почек и составляет 85% всех опухолей почки. Этот рак на УЗИ встречается в два раза чаще у мужчин, чем у женщин, обычно в шестом-седьмом десятилетии жизни. Классическая клиническая картина неспецифична, однако пациент может сообщить о гематурии, боли в боку и ощутимом образовании. Рак может быть двустороннем у 0,1-1,5% пациентов, и мультифокальным - в 13% случаев. Сообщается о связи с болезнью фон Гиппеля - Линдау, приобретенными кистозными заболеваниями (у пациентов на диализе) и туберозным склерозом. Независимо от гистологического подтипа, сонографическая картина большинства почечно-клеточного рака является солидной, без какой-либо склонности к левой или правой почке или расположению в органе. От одного до двух процентов ПКР являются преимущественно кистозными, и очень редко опухоль может быть полностью кистозной.
Сонографические результаты почечно-клеточного рака почки
Большинство случаев ПКР являются изоэхогенными, но они также могут быть гиперэхогенными. Обычно это крупные опухоли, которые имеют гетерогенную эхотекстуру, вызванную внутриопухолевым кровоизлиянием и некрозом. Небольшие опухоли (диаметром менее 3 см) имеют такой же гиперэхогенный вид, как и жиросодержащие опухоли, такие как ангиомиолипомы. Гипоэхогенный ободок, представляющий собой сосудистую псевдокапсулу на цветном допплере, может быть очень полезным при постановке диагноза почечно-клеточного рака. Наличие внутриопухолевых кальцификаций считается специфическим для ПКР. В тех случаях, когда почечно-клеточный рак представлен кистозной структурой, при сонографии может быть продемонстрировано множество типов, таких как однокамерный, мультилокулярный, полностью некротический и опухоль, возникающая в кисте.
Использование цветного допплера для выявления опухолевой васкуляризации показывает высокую чувствительность к злокачественным опухолям почек, особенно ПКР. При почечно-клеточном раке на УЗИ опухолевая васкуляризация может быть продемонстрирована в 92% случаев, и наиболее распространенные сосудистые паттерны включают «знак корзины» и / или «сосуды в опухоли». Высокий систолический и высокий диастолический артериальный поток с низким резистивным индексом является наиболее типичной схемой потока в спектральных доплеровских сигналах. На момент постановки диагноза инвазия в почечную вену и нижнюю полую вену происходит в 5-24% случаев почечно-клеточного рака, а метастазирование злокачественных новообразований почек наблюдается в легких, средостении, других узлах, печени, кости, надпочечниках и противоположной почке. КТ и МРТ с контрастом являются наиболее чувствительными рентгенологическими исследованиями для выявления и характеристики почечных масс.
Переходно-клеточный рак на УЗИ
(ПХКР) составляет 90% злокачественных новообразований, которые затрагивают почечную лоханку, мочеточник и мочевой пузырь, и составляет до 7-10% всех почечных опухолей. Опухоль часто многоочаговая, с частотой от 40 до 80%. Переходно-клеточный рак на УЗИ встречается в два раза чаще у мужчин, чем у женщин, с пиком в седьмом десятилетии. ПХКР почечной лоханки встречается в 2-3 раза чаще, чем новообразования мочеточника, и почти в 50 раз реже, чем мочевого пузыря и может быть папиллярным или плоским.
Папиллярные переходно-клеточный рак являются более распространенными, с экзофитной полиповидной внешностью, прикрепленной к слизистой оболочке. Обычно они представляют собой злокачественные новообразования низкой степени злокачественности и имеют тенденцию к более доброкачественному течению. Маленькие ПХКР имеют тенденцию быть плоскими и их трудно обнаружить с помощью любого типа изображений. Некоторые типы этого рака, как правило, представляют собой злокачественные опухоли высокой степени злокачественности и легко метастазируют в другие ткани и органы. Клинически у пациента может быть грубая или микроскопическая гематурия и боль в боку. Дифференциальный диагноз включает другие опухоли почечной лоханки, такие как плоскоклеточная опухоль, аденома, сгусток крови или грибковое поражение.
Сонографические результаты переходно-клеточного рака на УЗИ
Типичный вид - гипоэхогенная масса в системе сбора мочи, с низкой васкуляризацией на цветном допплере и, очень редко, с кальцификацией. ПХКР может проникать в соседнюю почечную паренхиму и образовывать инфильтрирующую массу, которая обычно сохраняет почечный контур.
Плоскоклеточный рак на УЗИ
Плоскоклеточный рак - редкая, высокоинвазивная опухоль с плохим прогнозом. Клинически, пациент обычно имеет хроническое раздражение в анамнезе и сильную гематурию с болезненной почкой, вторично увеличенной по отношению к тяжелому гидронефрозу. Сонографические результаты. Обнаруженные изменения на УЗИ обычно представляет собой большую опухоль в почечной лоханке. Обструкция от камней в почках также может присутствовать.
Системный подход — солидные образования почки
Большинство образований почки встречаются в практике, как случайные находки, из которых часть является почечно-клеточная карцинома. Задачей диагностики является дифференцировка доброкачественного и злокачественного образований почки, хотя во многих случаях это не представляется возможным.
В данной статье рассмотрены радиологические находки характерные для доброкачественных и злокачественных образований почки.
Алгоритм анализа при выявлении образования почки:
- определить кистозное образование или нет?
- если данное образование не кистозное — определите есть ли макроскопические включения жира, что в большей степени соответствует ангиомиолипоме.
- исключить рак почки, маскирующийся под инфаркт или инфекционное поражение, у пациентов с различными клиническими проявлениями.
- исключить лимфому или метастатическое поражение почек. Метастазирование в почки (менее 1%) и поражение почек при лимфоме (0,3%) — это редкость и свидетельствует о тотальном распространении заболевания.
Вы еще много раз столкнетесь с тем, что после выполнения данного алгоритма вы не придете к окончательному диагнозу, а на первом месте дифференциального ряда — почечно-клеточная карцинома.
Затем оцените КТ и МРТ-изображения и ответьте на вопрос, что больше соответствует доброкачественному образования почки, а что злокачественному выделив из этой группы признаки низкодифференцируемой опухоли и высокодифференцируемой почечно-клеточной карциномы.
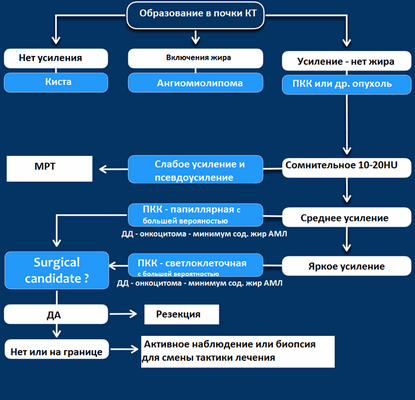
КТ
Гиперденсное образование на бесконтрасном КТ.
Образование с плотностью выше 70HU на нативном (бесконтрастном) КТ-изображении является геморрагическая киста. Геморрагические кисты также могут быть с плотностью ниже, чем 70HU, но в данном случае должен осуществлен контроль за образованиями на пост-контрастных изображениях. Если на пост-контрастных изображениях отсутствует контрастное усиление, то, следственно, подтверждается кистозное происхождение образование.
Макроскопическое включение жира в образовании почки плотностью 20HU явный признак ангиомиолипомы. Тонкие срезы лучше при исследовании плотности. К сожалению 5% ангиомиолипом макроскопический жир не содержат. КТ-картина данных ангиомиолипом неотличимо схожа с почечно-клеточной карциномой. Как ни странно, но почечно-клеточная карцинома в некоторых случаях также содержит жир. При включениях жира и кальцификатов в образование почки дифференциальный диагноз должен склонятся в сторону почечно-клеточной карциномы.
Сомнительное усиление на 10-20HU псевдо-усиление в кисте, как результат увеличения жесткости излучения. МРТ в данных случаях является отличным методом в дифференциальном диагнозе. Сомнительное усиление также характерно для папиллярной карциномы почки, для которой характерно слабое усиление и которая менее агрессивная опухоль, чем светлоклеточная карцинома.
Гомогенное усиление, а также ослабление (> 40 HU) на нативных снимках в большей степени характерны для ангиомиолипомы с малым содержанием жира, хотя почечно-клеточную карциному нельзя также исключать.
Сильное усиление визуализируется при светло-клеточной карциноме, ангиомиолипомах с малым содержанием жира и онкоцитомах. Светло-клеточная карцинома встречается чаще, чем онкоцитома и ангиомиолипома с малым содержанием жира, поэтому диагноз карциномы ставится чаще в особенности в тех случаях, когда образование гетерогенное и больших размеров.
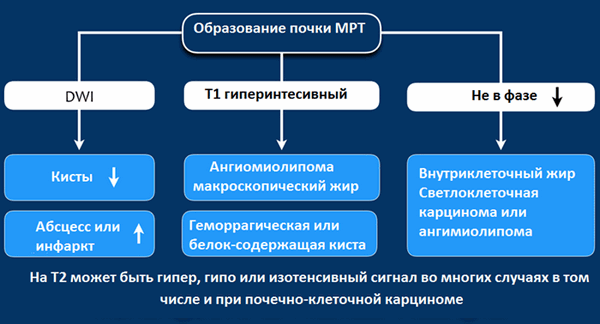
МРТ при образованиях почки
Гиперинтенсивный сигнал на Т1-взвешенных изображениях, как правило, визуализируется при геморрагических кистах или кистах с белковым содержимым, а также при ангимиолипомах, содержащие макроскопический внеклеточный жир.
Если жир внутри клетки, то на Т1-изображениях не будет гиперинтенсивного сигнала, сигнал будет снижаться на out-phase изображениях, что не характерно для ангимиолипомы, а типичнее для светлоклеточной карциномы почки.
МРТ чувствительнее , чем КТ при определении кистозного образования, а также МРТ показано для дифференциации, если на КТ выявлено псевдо-усиление.
На Т2 гипоинтенсивный сигнал характерен в большей степени для папиллярной карциномы почки и в меньшей степени для ангиолипомы с малым содержанием жира.
На Т2 гиперинтенсивный сигнал характерен для светлоклеточной карциномы, но признак не является специфичным, потому как схожие изменения и при онкоцитомах.
По данным МРТ изображений также трудно, как и по данным КТ изображений сказать однозначно о доброкачественности и злокачественности процесса.
Размер и форма образования.
Ещё один способ в оценке солидных образований почки — это оценка формы образования. Солидные образования разделяют на шарообразные и бобообразные образования .
Шарообразные образования являются наиболее распространёнными образованиями почки. Данные образование чаще обширные деформирующие контур органа. Типичные представители шарообразных образований являются онкоцитома и почечно-клеточная карцинома.
Бобовидные образования не деформируют контур почки и «встроены» в паренхиме органа.
Бобовидные образования более трудно обнаружить и обычно не визуализируются на КТ без контраста.
Обратите внимание, что существует много подводных камней в дифференциальной диагностике шарообразных и бобовидных образований.

Бобовидные образования.
Радиологические признаки образований бобовидной формы обычно не специфичны. Данное явление заметно если обратить внимание на схожесть образований, представленных на рисунке. Дифференциальный диагноз обычно строят, исходя из клинических данных и, соответственно, данных визуализации.
Инфильтрирующее почку по центру образование у пожилого пациента соответствует переходно-клеточному раку почки. Инфильтрирующее почку по центру образование у молодого пациента с серповидной перегородкой внутри больше соответствует медуллярной карциноме почки. Мультифокальные и билатеральные или диффузные образования почки в сочетании с лимфоаденопатией, а также с вовлечением в патологический процесс других органов характерны для лимфомы.
Мультифокальные и двусторонние поражения почек характерны для злокачественных образований, в частности для метастазирования. У пациентов с клиникой характерной при инфекции, конечно же, в первую очередь нужно подозревать пиелонефрит. Для инфаркта почки характерно клиновидное поражение почки.

Размер образования.
Размер опухоли является наиболее важным показателем злокачественности опухоли вместе с гистологической оценки дифференцировки образования.
Риск возникновения метастазов зависит от размера опухоли.
Если размер опухоли меньше 3 см риск метастазирования незначительна.
Большинство образований почки в размере обычно меньше, чем 4 см. Многие из данных образований низкодифференцированная почечно-клеточная карцинома, безболезненно протекающие злокачественные или доброкачественные образования.
Образования размером от 1 до 2 см, которые удалили хирургически, в 56% доброкачественные образования. 13% образований размером от 6 до 7 см только являются доброкачественные.
Почечно-клеточный рак. Светлоклеточная карцинома почки.
Почечно-клеточная карцинома является типичным шарообразным образованием. Почечно-клеточная карцинома является случайной находкой выявленная у пациентов, обратившихся с жалобами не связанными с патологии мочевыделительной системы.
Пик заболеваемости 60-70 лет. Почечно-клеточная карцинома связана с наследственными синдромами такими, как синдром Хиппель-Линдау, туберозным склерозом и Бирт-Хогг-Дубе.
Самый распространённый подтип почечно-клеточной карциномы является светло-клеточная карцинома почек, затем папиллярная и хромофобная почечно-клеточная карцинома. Медуллярная и кистозных многокамерная почечно-клеточная карцинома встречается крайне редко.

Светло-клеточная карцинома.
Светло-клеточная карцинома почек составляет 70% случаев рака почек.
Данная опухоль чаще больших размеров и прорастает из почечной коры. Светло-клеточная карцинома является гиперваскулярным образованием с неоднородным содержимым, как следствие некроза, кровоизлияний, кальцинирования или образование внутри кист. В редких случаях почечно-клеточная карцинома содержит внеклеточный жир, соответственно, образование с включением жира и кальцинатов следует рассматривать, как почечно-клеточную карциному.

Характерной особенностью светлоклеточной карциномы явлечётся значительное усиление в кортикомедуллярную фазу.
Хотя трудности бывают, когда образование небольших размеров и локализуется в почечной коре, которая также хорошо контрастируется.
Поэтому нефрографическая фаза при образованиях такой локализации и размеров является для оценки наиболее важной так, как паренхима контрастируется гомогеннее и сильнее, чем опухоль, что хорошо заметно на ниже приведённых изображениях.
На МРТ светло-клеточная карцинома визуализируется, как гипоинтенсивное образование на Т1 и гиперинтенсивное на Т2. Как правило, почечно-клеточная карцинома не имеет экстрацеллюлярного жира, что, соответственно, отличает её от ангиомиолипомы. Хотя в 80% случаях светло-клеточной карциномы есть внутриклеточный жир, что приводит к снижению сигнала на Т1 opposed-phase в сравнении с in-phase изображениями. В данных ситуациях не стоит делать вывод о том, что жир внеклеточный, который характерен в большей степени для ангиомиолипомы. Болезнь Фон-Гиппель-Линдау ассоциирована с развитием светло-клеточной карциномы почек, чаще мультифокальной и билатеральной. Пациенты со светло-клеточной карциномой имеет 5-летнюю выживаемость, что является прогнозом хуже, чем у пациентов с папиллярной и хромофобной карциномой.

Порядка 5% всех светло-клеточных карцином имеют инфильтративный характер роста. Несмотря на то, что это лишь небольшая часть от всех почечно-клеточных карцинома, нельзя забывать про них при построении дифференциального ряда бобовидных образований почки с инфильтративным типом роста. Почечно-клеточные карциномы с инфильтративным типом роста являются агрессивными и гиперваскулярными, которые изменяют внутреннюю архитектуру почек, но не наружные контуры, а изменения лоханки схожи с изменениями при переходно-клеточном раке почки.

Папиллярная почечно-клеточная карцинома
Папиллярная почечно-клеточная карцинома встречается в 10-15% случаях от всех случаев почечно-клеточных карцином. Данные образования чаще гомогенные и гиповаскулярные, поэтому схожи с кистами. В отличии от светло-клеточной карциномы при контрастировании разница плотности образования до и после контрастирования составляет всего 10-20HU. Папиллярные почечно-клеточные карциномы больших размеров могут быть гетерогенными, в следствии геморрагий, некрозов и кальцификатов.
На МРТ данные образования на Т1 дают от изо- до гипотенсивный сигнал и на Т2 гипоинтенсивный. Включения макроскопического жира встречается чаще с кальцификатами.
Образования обычно билатеральные и мультифокальные, что в свою очередь намного чаще встречается в сравнении с другими почечно-клеточными карциномами. 5-летняя выживаемость составляет 80-90%.

Хромофобная почечно-клеточная карцинома
5% от почечно-клеточных карцином типа хромофобная ПКК.
Это твердое, резко ограниченное и иногда с дольчатым строением образование.
Данное образование имеют схожее строение с онкоцитомой так, как в центре визуализируется перегородка или паттерн с радиальным строением, поэтому её невозможно отличить от онкоцитомы при визуализации, хотя и при гистологии тоже сложно.
При контрастировании хромофобная почечно-клеточная карцинома чаще однородная и менее интенсивная, чем светло-клеточная почечная карцинома при контрастировании.
Прогноз хромофобной ПКК схожий с прогнозом папиллярной ПКК и равен 5-летней выживаемости в 80-90% случаях.

Синдром Бёрта — Хога — Дьюба (англ. Birt-Hogg-Dubé syndrome) — редко встречающееся аутосомно-доминантное генетическое заболевание, обусловленное мутацией в гене FLCN и проявляющееся развитием доброкачественных опухолей волосяного фолликула (фиброфолликулом), кистами в лёгких и повышенным риском возникновения рака почки (хромофобная почечной карциномы) и рака толстого кишечника.

Стадирование почечно-клеточной карциномы.
Почечно-клеточная карцинома может распространяться на почечную фасцию и надпочечники, в почечную вену, полую вену.
Для хирурга при планировании операции важно знать, если тромб в нижней полой вене. Это важно в ситуациях, когда тромб поднялся выше диафрагмы, тогда необходимо планирование манипуляций вместе с торакальным хирургом.
Применение УЗИ и КТ в диагностике кистозных образований почек I и II категории
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Простая (солитарная) киста почки - доброкачественное, тонкостенное, объемное образование, развивающееся в паренхиме почки, четко отделенное от основной паренхимы фиброзной капсулой (которая выстлана плоскоклеточным или кубическим эпителием), содержащее, как правило, серозную жидкость. По данным разных авторов, простая киста почки встречается от 1,8 до 50% случаев 1. С использованием в клинической практике УЗИ и КТ количество обнаруженных солитарных кист почек значительно возросло у обследуемых больных с урологической патологией. Простые кисты почек наблюдаются чаще в возрасте 50 лет и старше, встречаются чаще у мужчин, чем у женщин в соотношении от 3:2 до 2:1.
Считается, что удобной в клинической практике является следующая классификация простой кисты почки: 1) врожденная или приобретенная; 2) односторонняя или двусторонняя; 3) одиночная или множественная; 4) серозная, геморрагическая или инфицированная; 5) интрапаренхимная, кортикальная, окололоханочная, субкапсулярная.
Общеприняты три основные теории патогенеза простой кисты почки.
- Ретенционно-воспалительная. Киста развивается в результате обструкции канальцевых и мочевых путей, а также воспаления, в том числе, возникающего в период внутриутробной жизни.
- Пролиферативно-неопластическая. Киста возникает как следствие избыточной пролиферации почечного эпителия (уротелия) с нередким злокачественным превращением.
- Эмбриональная. Киста развивается в результате дефектного соединения между фильтрационной и секреторной частями метанефронов и экскреторной ткани мезонефральных протоков (вольфов проток).
Большинство простых кист почек протекают бессимптомно и выявляются случайно при обследовании взрослого человека. В других же ситуациях на фоне аномалии структуры паренхимы почки развиваются различные заболевания и осложнения.
Боли в поясничной области встречаются у 66,3-90,8% пациентов, обычно носят тупой характер и объясняются повышением внутрипочечного давления или натяжением сосудисто-нервного сплетения по ходу почечной ножки, либо острым нарушением оттока мочи из чашечнолоханочной системы.
Пальпируемое опухолевидное образование определяется у 7,6-52% пациентов, а пиурия при сочетании кистозных образований с пиелонефритом - у 56,3-78,8%.
Мнения о влиянии простых кист на функциональное состояние почек противоречивы. Одни авторы считают, что наличие кистозного образования сопровождается нарушением экскреторной функции почки, другие - отрицают это влияние.
Некоторые авторы полагают, что наличие кистозного образования приводит к артериальной гипертензии, которая обусловлена увеличивающейся выработкой ренина. Данный симптом встречается у 7,1-44% пациентов и чаще всего при поликистозе почек.
На фоне аномалий развития почек различные заболевания (хронический пиелонефрит, гидронефроз, нефролитиаз) встречаются в два раза чаще, при этом многократно возрастает угроза присоединения таких грозных осложнений, как хроническая почечная недостаточность и нефрогенная гипертония.
Лабораторные методы исследования (анализ крови, мочи) в диагностике кистозных заболеваний почек позволяют получить информацию о функциональном состоянии почек, выявить наличие воспалительного процесса в мочевыделительной системе.
При наличии более информативных методов диагностики традиционные рентгенологические методы исследования (обзорная и экскреторная урография, ретроградная пиелография) уже не могут удовлетворять современным требованиям диагностики простых кист почек. Они должны рассматриваться как вспомогательные методы, позволяющие уточнить некоторые анатомо-функциональные особенности почек, определить наличие или отсутствие нарушения оттока мочи из почки, сопутствующих урологических патологических изменений.
Благодаря высокой информативности ультрасонография стала одним из ведущих методов выявления простой кисты почки. УЗИ позволяет выявить кистозный характер объемного образования, оценить четкость контуров, определить размеры и локализацию, уточнить взаимоотношения с прилегающими органами. В 90% наблюдений этот метод дает возможность определения дальнейшей тактики в отношении больного. Кроме того, УЗИ является одним из надежных методов контроля за безопасностью выполнения диагностических и лечебных пункций кист почек. Данный метод неинвазивен, экономически выгоден, не причиняет неудобств больному, легко выполним, обычно не требует подготовки больного, не зависит от функционального состояния почек, не подвергает риску облучения, позволяет проводить динамическое наблюдение и скрининг 8.
КТ почек - наиболее точный метод диагностики кист почек. Является методом выбора для решения вопроса о возможном онкологическом процессе, оценки состояния кровоснабжения образования, определения размеров, контуров, распространении образования внутри и вне почки. КТ позволяет получить высоко информативное прямое изображение структуры почек и имеющихся новообразований, в сравнительном аспекте судить об их форме и величине, определить значения "плотности" разных участков тканей [1-13, 15, 16].
Преимущества КТ проявляются при выполнении так называемой "методики усиления", которая заключается во внутривенном введении водорастворимых йодсодержащих контрастных препаратов. В отличие от кист, злокачественные новообразования накапливают рентгеноконтрастный препарат, при этом плотность опухоли увеличивается более чем на 5-15Н.
Диагностические пункции кист почек следует применять при получении противоречивых результатов от предыдущих методов обследования. Кроме того, диагностическая часть пункционного метода при простой кисте почки закономерно переходит непосредственно в лечебное воздействие и в подавляющем большинстве случаев заканчивается введением в полость кисты склерозирующих веществ [1, 3, 4, 8, 12].
Первая категория - простая солитарная киста почки. При УЗИ простая киста почки представляется в виде эхонегативного образования округлой или овальной формы. Характерны отсутствие визуализации стенок и внутренних структур в образовании, четкие ровные непрерывные контуры. Возможно наличие эффекта дорсального усиления соответственно объему кисты (рис. 1).
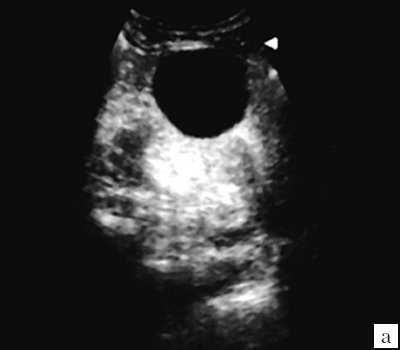
а) Образование имеет округлую форму, четкие ровные контуры. Стенка не видна, внутренние структуры и перегородки отсутствуют.
Форма и размер образования почки

Солидный рак
Опухоли — это патологические образования, которые образуются из-за нарушения роста и дифференцировки клеток. Они могут развиваться практически из любой ткани: эпителиальной, нервной, соединительной, кроветворной и др. В зависимости от того, из какой ткани развилось новообразование выделяют солидные опухоли и гемобластозы.
К группе гемобластозов относят лейкозы, лимфомы и миеломы. Их особенностью является повсеместное распространение по организму, без образования локализованных очагов.
Все остальные опухоли относятся к солидным (от английского solid — твердый). Солидная опухоль - это такая, которая имеет вид разрастаний в виде уплотнений или утолщений. Сам термин «солидный» не является характеристикой, определяющей агрессивность заболевания — он может иметь как высокий, так и низкий уровень злокачественности. Сам термин лишь определяет его состояние.
Еще существует такое понятие, как кистозно-солидное образование - это такое состояние, когда в органе встречаются сразу два типа образований. Одни из них плотные, другие представляют собой кисты - полости, внутри которых находится жидкость или другое содержимое. Например, пациент часто спрашивают, что такое кистозно-солидное образование яичника или щитовидной железы, потому что такие образования выявлены у них во время обследования. Такие изменения не обязательно оказываются злокачественными. В окончательном диагнозе помогает разобраться биопсия и гистологическое исследование ткани.

Солидные опухоли могут быть доброкачественными и злокачественными.
- Доброкачественные опухоли состоят из высокодифференцированных зрелых клеток, растут относительно медленно, не прорастают в окружающие ткани, не дают метастазов и чаще всего не представляют смертельной опасности, за исключением опухолей головного и спинного мозга. Иногда они могут самопроизвольно исчезать. Некоторые доброкачественные опухоли могут озлокачествляться (малигнизироваться) и превращаться в рак.
- Злокачественные солидные опухоли (саркомы, карциномы, глиомы) состоят из низко или умеренно дифференцированных клеток. Они быстро увеличиваются в размерах, прорастают окружающие ткани, разрушая их, а также могут давать метастазы (очаги отсеивания, расположенные вдали от первичного новообразования) и оказывают системное воздействие на организм. Они опасны для здоровья и несут смертельную угрозу. Иногда, как мы упомянули выше, такое образование визуализируется во время обследования как кистозно-солидная опухоль (иногда еще можно услышать термин « солидная киста »).
Кроме того, термин «солидный рак» используется в гистологии. Мироскопически он является разновидностью эпителиальной злокачественной неоплазии. В толще новообразования злокачественные клетки располагаются компактными группами, разделенными прослойками соединительной ткани. Злокачественные клетки не дифференцированы, поэтому такой рак отличается быстрым ростом, ранним метастазированием и склонностью к рецидивированию. В целом, это агрессивная форма неоплазии, которая сложно поддается лечению.
Как диагностируют солидный рак
Методы диагностики солидного рака можно разделить на несколько групп:
Методы, позволяющие обнаружить наличие образования. В некоторых случаях, если солидная опухоль располагается поверхностно, её можно увидеть во время осмотра или пропальпировать. В остальных случаях на помощь приходят методы медицинской визуализации — УЗИ, КТ, МРТ, рентгенологическое исследование, ПЭТ, эндоскопическое исследование и другие. В некоторых случаях обнаружить рак помогают лабораторные анализы, в частности определение онкомаркеров — особых молекул, количество которых повышается при возникновении той или иной формы новообразования.

Методы, позволяющие верифицировать диагноз. Окончательный диагноз можно поставить только после морфологического исследования опухолевой ткани. Для этого фрагмент новообразования изучают под микроскопом после специального окрашивания. В ряде случаев для уточнения диагноза и определения молекулярно-генетического профиля образования проводят дополнительное тестирование, например, иммуногистохимическое исследование, молекулярно-генетическое тестирование. Это позволит подобрать оптимальную схему лечения, учитывая прогностические особенности рака.
После постановки диагноза необходимо определить стадию заболевания. Здесь на помощь приходят методы лучевой диагностики (то же УЗИ, КТ, МРТ), которые позволяют верифицировать размеры рака, его взаимоотношения с рядом расположенными тканями, вовлечение в процесс лимфатических узлов и наличие метастазов.
В каких органах чаще всего развивается солидный рак
Солидный рак может развиться в любом органе, в котором есть эпителиальные ткани. Чаще всего диагностируются опухоли молочной железы, легких, предстательной железы, желудочно-кишечного тракта.
Способы лечения солидного рака
В рамках лечения солидного рака применяются те же подходы, которые используются во всей онкологии. Ключевыми методами является хирургия, лучевая терапия и химиотерапия.
Хирургическое лечение
Хирургические операции в онкологии делятся на две большие группы — радикальные и паллиативные.
Радикальные операции
Радикальные вмешательства предполагают полное удаление опухоли в пределах здоровых тканей и зоны возможного метастазирования. Здесь выделяют:
- Типовые операции — удаление ткани пораженного органа в оптимальном объеме для достижения радикальности. Также выполняется необходимая лимфодиссекция.
- Комбинированные радикальные вмешательства — удаляется первично пораженный орган, и проводится частичная резекция соседних органов и тканей, на которые распространился рак.
- Расширенные операции — помимо затронутых органов и стандартных групп лимфатических узлов, на которые распространяется рак, удаляют дополнительные группы лимфатических узлов.
Раньше проведение обширных радикальных операций зачастую приводило к инвалидизации больного. Сейчас же идет тенденция не только к его излечению, но и сохранению приемлемого качества жизни. Поэтому совершенствуются хирургические технологии органосохраняющих методик и реконструктивных операций после удаления рака.
Нерадикальные операции
- Паллиативные вмешательства. Они проводятся при наличии отдаленных метастатических очагов. На первом этапе предполагается удаление первичного опухолевого очага в радикальном объеме. Вторым этапом проводятся попытки лечения метастазов, если это возможно. В целом такие операции не подразумевают полного излечения и проводятся для улучшения состояния больного и облегчения тягостных симптомов.
- Симптоматические паллиативные операции. Они выполняются по жизненным показаниям, при развитии осложнений рака. Ликвидации опухоли они не предусматривают и направлены восстановление жизненно важных функций, например, дыхания, отведение кишечного содержимого, возобновление пассажа желчи, остановку кровотечения и др.
Лучевая терапия
Лучевая терапия предполагает использование ионизирующего излучения в дозировках, приводящих к гибели раковых клеток. Все методы можно разделить на три большие группы — дистанционная лучевая терапия, контактная лучевая терапия и системная лучевая терапия.
При дистанционной лучевой, терапии источник ионизирующего излучения находится за пределами тела пациента на определенном расстоянии. При таком лечении используется сложное высокотехнологичное оборудование, которое генерирует определенный вид ионизирующего излучения (ИИ). При помощи специальных технологий производят распределение его дозы таким образом, чтобы максимально полно облучить рак и минимально затронуть не вовлеченные в процесс ткани.
Контактная лучевая терапия
При контактной лучевой терапии ИИ располагается либо непосредственно возле раковой опухоли, либо в ее толще. Здесь выделяют:
- Аппликационную ЛТ. Таким методом лечатся поверхностно расположенные опухоли, например, рак кожи, рак вульвы или рак влагалища.
- Внутриполостная ЛТ — ИИ вводят в полость полого органа (матка, желудок, мочевой пузырь и др.) с помощью специального аппликатора, заполненного радиоактивным материалом. Таким методом лечится рак полых органов.
- Внутритканевая ЛТ — ИИ вводят непосредственно в раковую опухоль с помощью игл или трубочек, заполненных радиоактивным материалом. Таким методом может лечиться рак простаты, рак тела матки, рак шейки матки, рак желудка и др.
Как правило, контактную лучевую терапию сочетают с дистанционной ЛТ, что позволяет максимально сфокусировать воздействие ионизирующего излучения на раковой опухоли, при этом минимально затронув окружающие ткани.
Системная радионуклидная терапия
Эффективность этого метода лечения основана на том, что опухоли захватывают определенные молекулы и используют их для своего дальнейшего роста. Если на эти молекулы присоединить радиоактивные изотопы, они избирательно накопятся в опухолевой ткани и разрушат ее. Как правило, таким образом проводят лечение отдаленных метастазов.
Химиотерапия при раке
Для лечения рака разработано большое количество химиотерапевтических препаратов. По оказываемому эффекту их разделяют на цитостатические и цитотоксические препараты. Цитостатики нарушают процессы размножения раковых клеток, что в конечном итоге приводит к их гибели. Цитотоксические препараты направлены на непосредственное уничтожение клеток. Химиотерапия при раке предполагает несколько курсов лечения, которые чередуются с перерывами. Это связано с двумя моментами:
- Раковые клетки имеют жизненный цикл, который состоит из активной фазы и фазы покоя. Химиотерапия действует только на активные клетки.
- Химиотерапия оказывает токсическое действие на организм, поэтому нужно время для его восстановления.
Химиотерапии солидного рака проводится в рамках комбинированного лечения совместно с хирургией или лучевой терапией. Ее преимуществом является системное воздействие на организм, что помогает уничтожить как злокачественные клетки, которые остались в первичном очаге после удаления опухоли, так и метастазы.
Иммунотерапия
Иммунотерапия является одним из новых методов лечения солидного рака. Суть метода заключается в коррекции противоопухолевого иммунного ответа, что позволит организму уничтожить рак с помощью собственных ресурсов. Вторым направлением иммунотерапии является работа с самой опухолью, которая вырабатывает определенные вещества, делающие ее незаметной для иммунной системы. Если рак демаскировать, иммунитет его уничтожит.
Чем опасен солидный рак
Солидный рак зачастую характеризуется агрессивным течением и, за редким исключением, метастазированием. При отсутствии лечения, первичная опухоль будет разрастаться, захватывая новые ткани и нарушая работу вовлеченных органов. Это чревато самыми разнообразными осложнениями, начиная от кровотечений и заканчивая кишечной непроходимостью, нарушением дыхания, болевым синдромом, неврологическими проявлениями.
По мере нарастания опухолевой массы, рак оказывает системное воздействие на организм — развивается истощение и слабость. В конце концов при отсутствии специальной помощи человек погибает.
Прогнозы на выздоровление при солидном раке
Прогноз на выздоровления при солидных опухолях определяется видом рака, степенью его дифференцировки и стадией на момент установки диагноза. Чем раньше начато лечение, тем более благоприятный прогноз.
Читайте также:
