Варианты строения капсулы голеностопного сустава на артрограмме
Добавил пользователь Владимир З. Обновлено: 21.01.2026
В последние годы специалисты всего мира отмечают рост дегенеративно-дистрофических процессов в голеностопе, постепенно приводящих к инвалидности. Артроз голеностопного сустава часто развивается в результате серьезных травм или постоянного микротравмирования у спортсменов, профессиональных танцовщиков, цирковых артистов. Как своевременно заметить признаки этого заболевания и остановить его прогрессирование, а также, как лечат его в московской клинике «Парамита», вы узнаете из этой статьи.
Артроз голеностопного сустава - что это
Голеностоп - сложный блоковидный сустав, образованный нижними (дистальными) концами большеберцовой и малоберцовой костей голени, образующих внутреннюю и наружную лодыжки (щиколотки), а также таранной костью стопы. С внутренней стороны он укреплен дельтовидной связкой, с наружной - передней и задней таранно-малоберцовыми и пяточно-малоберцовыми связками. Функция: сгибание и разгибание стопы. Голеностоп функционально связан со стопой, имеет общие связки и мышечные сухожилия с суставами стопы.
Артроз голеностопного сустава - это дегенеративно-дистрофическое заболевание, начинающееся с истончения и разрушения суставного хряща, снижения его амортизационных свойств, с последующим включение в патологический процесс всех остальных суставных тканей. Болезнь постепенно приводит к полному износу сустава и инвалидности. Код артроза голеностопного сустава мкб 10 - М19.
Заболевание встречается реже, чем аналогичное поражение колена и обычно бывает следствием серьезных травм или длительного травмирования в результате какой-либо деятельности.
Причины артроза голеностопа
Специалисты детально изучили причины, вследствие которых развивается артроз голеностопного сустава и артроз стопы. Это:
- травмы - внутрисуставные переломы сочленений, переломы лодыжек, полные и неполные разрывы связок и сухожилий;
- микротравмирование вследствие какой-либо профессиональной деятельности; это балерины, танцовщики, профессиональные спортсмены;
- повышенные нагрузки на ноги при излишней массе тела;
- неправильное распределение нагрузки при ношении обуви на высоких каблуках;
- обменные нарушения, оказывающие отрицательное воздействие на обмен веществ в хрящевой ткани - сахарный диабет, ожирение, подагра и др.;
- гормональные, в том числе, возрастные, сдвиги;
- перенесенные тяжелые острые гнойные артриты;
- длительно протекающие хронические артриты любого происхождения;
- остеохондроз поясничного отдела позвоночника и межпозвоночные грыжи, вызывающие ущемление спинномозговых корешков и ослабление мышц голени и стопы, приводящее к нестабильности сустава и травмам.
Механизм развития болезни (патогенез)
Под действием различных причин нарушается кровообращение в суставной области, что приводит к уменьшению объема синовиальной жидкости, питающей хрящевую ткань. Из-за недостатка кислорода и питательных веществ, хрящ истончается, на нем появляются трещины, эрозии. Это приводит к травмированию подхрящевого слоя кости. Он уплотняется (склерозируется) и разрастается по краям суставных поверхностей. Эти разрастания носят название остеофитов. Они сдавливают мягкие ткани сосуды и нервы, вызывая боли и еще больше нарушая кровообращение.
Из-за нарушения кровообращения и высокого напряжения страдают мышцы, они ослаблены, что приводит к нестабильности сустава и частым вывихам. Развивается артроз стопы, поражаются мелкие суставчики предплюсны, плюсне-предплюсневые, плюснефаланговые и межфаланговые суставы.
Постепенно в суставах разрастается соединительная ткать, плотно связывающая суставные поверхности и нарушающая суставную функцию. Полная утрата функции голеностопа связана со сращением костных суставных сочленений. Постепенно развивается и артроз стопы.
Симптомы артроза голеностопного сустава
Артроз голеностопа протекает медленно и вначале незаметно. Но постепенно появляются и нарастают симптомы, сигнализирующие о каких-то нарушениях в нижней конечности.
Первые признаки
Самый первый симптом артроза голеностопа - это боль при высоких нагрузках, например, при длительном хождении, танцах, игре в футбол или волейбол и т.д. Эта боль быстро проходит, поэтому человек не сразу обращает на нее внимание, списывая на мышечную усталость. Боли могут быть, как симметричными, в обоих суставах (при высоких нагрузках и микротравмах), так и односторонними (после перенесенной крупной травмы).
Потом появляется ощущение скованности по утрам или после длительного пребывания в неподвижном состоянии. Голеностоп на некоторое время становятся тугоподвижными, что затрудняет движение. На начальных стадиях это длится несколько минут и проходит после медленного расхаживания. Этот симптом уже должен насторожить и стать поводом для обращения к врачу.
Явные симптомы
Постепенно боли после нагрузок усиливаются, продолжаются все дольше. Нога может болеть весь день. Присоединяются ночные боли, обычно она появляются во второй половине ночи и иногда сопровождаются болезненными мышечными судорогами. Периоды скованности после неподвижности также удлиняются.
Из-за выраженных болевых ощущений человек начинает хромать по время ходьбы, пытается уменьшить боль в стопе, вытягивая или поджимая ее. Иногда голеностоп отекает, кожа над ним краснеет, боли усиливаются. Это признак синовита - воспаления внутренней синовиальной оболочки. Воспаление носит неинфекционный характер, развивается от механического раздражения и проходит самостоятельно без лечение. Но в то же время обострение синовита активизирует прогрессирование суставного дегенеративно-дистрофического процесса.
Опасные симптомы
Постоянные ноющие боли, усиливающиеся при физических нагрузках, нестабильность, разболтанность сустава, склонность к подвывихам, вывихам и травмам связок - опасные симптомы, требующие обращения к врачу. Голеностоп изменяется внешне: он приобретает другую форму из-за разросшихся остеофитов. Артроз щиколотки (лодыжки) приводит к ее утолщению. Движения в стопе вначале слегка ограничиваются, а потом голеностоп становится неподвижным или наоборот, разболтанным, нестабильным. Но и на этой стадии пациенту можно помочь, нужно просто обратиться в клинику. Появляются симптомы артроза стопы: боли в ступне, нарушение ее сгибания и амортизации. Развитие артроза большого пальца стопы сопровождается болями и деформацией стопы в виде выпирания загибания большого пальца кнаружи.
Чем опасен артроз щиколотки
Опасность в том, что болезнь вначале развивается незаметно и очень часто пациент обращается к врачу, имея уже далеко зашедшую стадию.
Любая локализация и форма артроза имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Классификация
Артроз голеностопа может быть первичным, когда причина его развития не установлена и вторичным, с известной причиной происхождения. В зависимости от причины развития заболевание может иметь свои отличительные особенности.
Посттравматический артроз голеностопного сустава
Последствия травматического повреждения - наиболее распространенная причина заболевания. Посттравматический артроз голеностопного сустава может развиваться после крупной травмы - разрыва связок, вывиха, внутрисуставного перелома. Травмируется обычно один сустав, поэтому посттравматический артроз является односторонним. Небольшая, но не долеченная травма может вначале никак не давать о себе знать. И только через некоторое время, когда человек уже забыл о ней, появляется небольшая нарастающая болезненность. Такой вид травм опасен тем, что пациент обращается в врачу уже в запущенном состоянии. Серьезные травмы лечатся лучше, последствия их проявляются быстрее и пациент обращается за медицинской помощью не так поздно.
Незаметное длительное микротравмирование обоих голеностопов характерно для профессиональных танцовщиков, спортсменов и лиц, профессия которых связана с длительным пребыванием на ногах. Появляются симметричные боли в голеностопах при физических нагрузках. Они, как правило, принимаются за мышечные боли при усталости, поэтому обращение к врачу также бывает поздним.
Артроз щиколотки после перенесенных артритов
Причинами данных артрозов могут быть хронические воспалительные процессы в суставах (артриты): ревматоидный, реактивный, псориатический. При этом воспалительные процессы сочетаются с дегенеративно-дистрофическими (артрозо-артрит). Это ускоряет процесс разрушения голеностопа. При обострении воспаления суставы опухают, кожа над ними краснеет, боли становятся очень сильными, особенно, ночью. Когда воспаление стихает, преобладают обменные нарушение, при этом все процессы развиваются очень быстро. Заболевание требует постоянного наблюдения и лечения у ревматолога.
Значительно реже дегенеративно-дистрофический процесс развивается после перенесенного острого гнойного артрита. Гнойный процесс разрушает суставные ткани и после выздоровления на их месте формируется соединительная ткань, нарушающая функцию конечности.
Артрозы могут формироваться также после перенесенного инфекционного артрита - туберкулеза, гонореи и др. Прогрессирование болезни связано с основным инфекционным процессом и характером разрушений. Если инфекция сохраняется, разрушение сустава будет прогрессировать.
Метаболический
Развивается при длительном течении подагры. Очень часто при этом страдает первый палец стопы. Другие мелкие суставы стопы и голеностоп поражаются реже. Так как приступы подагры продолжаются, трудно внешне определить, когда возникает дегенеративно-дистрофический процесс. Увидеть это можно только рентгеновском снимке. В любом случае больной должен регулярно наблюдаться у ревматолога и периодически проводить обследование.
Деформирующий артроз голеностопного сустава
Все виды артроза со временем приобретают деформирующий характер. Костные деформации говорят о запущенной стадии заболевания, когда хрящ уже разрушился и постоянное механическое воздействие на костную ткань способствует ее разрастанию по краям суставной поверхности. Так образуются остеофиты, изменяющие суставную форму.
Степени артроза голеностопного сустава
Есть несколько классификаций. В нашей стране чаще придерживаются классификации Косинской, которая выделяет три клинико-рентгенологических стадии артроза:
- Ранняя. Небольшая болезненность после длительного нахождения в положении стоя или ходьбы, некоторая скованность по утрам. Все это исчезает быстро без какой-либо помощи. На рентгене: норма или небольшое сужение суставной щели.
- Прогрессирующая. Болезненные ощущения после физических нагрузок сильнее и продолжительнее. Нарастает скованность, появляется хруст в суставах при движении. Иногда сустав опухает, краснеет и сильно болит - признак синовита. На рентгене видно значительное сужение суставной щели, уплотнение подхрящевой костной ткани (остеосклероз), разрастание остеофитов.
- Финальная. Болевой синдром усиливается, становится постоянным. Из-за боли человек хромает, поджимает ступни, пользуется тростью или костылями. Функция конечности нарушена, происходит развитие артроза стопы и большого пальца. Полное отсутствие сгибательно-разгибательных движений встречается редко, обычно на фоне артрозо-артритов. На рентгене: суставная щель отсутствует, остеосклероз, крупные остеофиты, деформирующие сустав.
Возможные осложнения
Если заболевания не лечить и пустить все на самотек, то возможны следующие осложнения:
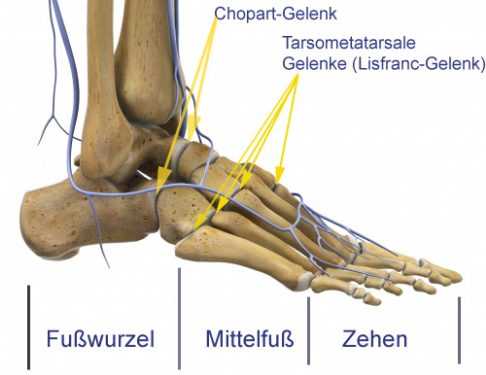
Голеностопный сустав и стопа
Это блоковидный сустав, образованный дистальными концами большеберцовой и малоберцовой костей и проксимальной частью тела таранной кости. Движения голеностопного сустава практически сводятся к подошвенному сгибанию и тыльному разгибанию.
Анатомические особенности голеностопного сустава
Суставная капсула спереди и сзади голеностопного сустава ослаблена, а с боков укреплена прочными связками. Спереди по средней линии капсула простирается от большеберцовой кости до точки, отстоящей на 1 см от шейки таранной кости. Суставная капсула выстлана синовиальной оболочкой. Синовиальная полость голеностопного сустава не сообщается с другими сочленениями и сумками в области стопы.
Голеностоп окружен сильным связочным аппаратом. Различают медиальную (дельтовидную) связку на медиальной стороне голеностопного сустава и латеральные связки:
- передняя и задняя малоберцово-таранные;
- малоберцово-пяточная.
Все сухожилия лежат сверху суставной капсулы и включены в синовиальные влагалища длиной около 8 см.
Сухожилия разгибателей (передняя большеберцовая мышца, длинный разгибатель пальцев, длинный разгибатель I пальца) и их синовиальные влагалища лежат на передней поверхности голеностопного сустава. Сухожилия и сухожильные влагалища задней большеберцовой мышцы, длинного сгибателя пальцев и длинного сгибателя I пальца огибают сустав с медиальной стороны, позади и ниже медиальной лодыжки.
Сухожилие длинного разгибателя I пальца расположено больше кзади. Общее сухожилие икроножной и камбаловидной мышц (ахиллово) лежит ближе к поверхности, чем сухожилие длинного сгибателя I пальца, и прикрепляется к задней поверхности пяточной кости, где оно подвержено травмам, воспалительным процессам и раздражениям от ближайших костных шпор.
Ахиллово сухожилие отделено от глубоких тканей прослойкой жировой ткани. На наружной поверхности голеностопного сустава, позади и ниже латеральной лодыжки, расположено общее сухожильное влагалище длинной и короткой малоберцовых мышц. Сухожилия в области голеностопного сустава окружены пучками утолщенных фасциальных волокон.
Предплюсневые суставы являются опорными участками стопы. С подошвенной стороны свод стопы поддерживается необычайно крепкими предплюсневыми связками, подошвенным апоневрозом, короткими мышцами стопы и длинными сухожилиями, пересекающими голеностоп и переходящими в подошву.
Подтаранный сустав
В клиническом смысле представляет собой функциональное единое целое, включающее не только задний таранно-пяточный сустав, но и таранно-пяточную нить таранно-пяточно-ладьевидного сочленения и таранно-пяточномежкостную связку, лежащую между этими суставами. Суставная капсула и синовиальная оболочка тесно прилегают к костям, образующим этот сустав, и почти не дают суставной полости расширяться.
Подошвенный апоневроз является прочным волокнистым образованием, простирающимся сравнительно узкой полоской кпереди от пяточной кости. В среднем отделе стопы он делится на пять пучков, расходящихся к пальцам.
Плюснефаланговые и межфаланговые суставы
Анатомическое строение плюснефаланговых и межфаланговых суставов стопы имеет сходство со строением соответствующих суставов кисти. Каждый них окружен суставной капсулой, выстланной синовиальной оболочкой. Сухожилия разгибателя укрепляют капсулу сустава с тыльной стороны, боковые связки укрепляют ее с боков, а подошвенные — с подошвенной стороны. Амплитуда сгибания небольшая, что обусловлено более плотной суставной капсулой.
Синовиальные сумки/strong>
Наиболее крупные синовиальные сумки стопы расположены над I и V плюснефаланговыми суставами и вокруг пятки. Синовиальные сумки могут размещаться под кожей в области ахиллова сухожилия/между ним и задней поверхностью пяточной кости, между кожей и подошвенной поверхностью пяточной кости возле места прикрепления подошвенной фасции. Подкожные сумки обычно образуются в местах, несущих повышенную нагрузку или подвергающихся трению.
Диагностика голеностопного сустава
К основным заболеваниям голеностопного сустава или связанных с ним сухожильных влагалищ относятся:
- ревматоидный и псориатический артриты;
- болезнь Бехтерева или Рейтера.
При этом для ревматоидного артрита и болезни Бехтерева более характерно одновременное вовлечение в процесс обоих суставов.
Среди других причин появления боли в области голеностопного сустава можно назвать реактивные артриты, включая ревматический, деформирующий остеоартроз, артриты при неспецифическом язвенном колите и болезни Крона. При наличии нескольких островоспалившихся, резко болезненных суставов с гиперемией и гипертермией кожи над ними можно предполагать подагрический артрит.
Особая осторожность требуется в тех случаях, когда припухлость возникает только в области одного голеностопного сустава. Это может указывать на наличие инфекционного бактериального (гнойного, гонококкового, туберкулезного) артрита, при котором инъекционная терапия противопоказана.
Нередко причиной боли и даже припухлости в области голеностопного сустава является воспаление сухожильного влагалища задней большеберцовой или малоберцовых мышц.
Стопы
Суставы переднего отдела стопы, пораженные ревматоидным артритом и другими заболеваниями, являются основными причинами боли и потери трудоспособности. Кроме того, есть целый ряд других причин, вызывающих болезненные ощущения в стопе. К ним относятся:
- гнойное поражение стопы, особенно у больных сахарным диабетом;
- переломы;
- остеохондрит головок плюсневых костей, включая остеохондропатию головки II плюсневой кости;
- ишемические поражения на фоне облитерирующего эндартериита, атеросклероза и других сосудистых заболеваний.
Причинами боли в области стопы также могут быть расстройства чувствительности вследствие нейропатии, перерастающие в болезненные и неприятные ощущения, которые больные связывают с суставным поражением.
При ревматоидном артрите почти всегда поражаются плюснефаланговые суставы, что является одним из основных признаков болезни. Поражение приводит к припуханию и расширению переднего отдела стопы. Вследствие отека мягких околосуставных тканей пальцы стопы отстоят друг от друга. При пальпации, а особенно при боковом сжатии, выявляется ярко выраженная болезненность. На поздних стадиях ревматоидного артрита развиваются подвывихи плюснефаланговых суставов, формируется деформация стопы. Боль связана со сдавлением под тяжестью тела структур, не приспособленных выносить ее. После того как артрит вызвал поражение плюснефаланговых суставов, через некоторое время (обычно не ранее чем через 2 года) капсула сустава ослабляется, происходит подвывих проксимальной фаланги и смещение ее в сторону тыла стопы.
Лежащие под суставом подушки, состоящие из фиброзной и жировой ткани. смещаются вперед, и суставы становятся не защищенными. Вследствие давления кожа утолщается и развивается типичная мозоль («натоптыш»). Повреждения могут усугубляться развитием эрозий головок плюсневых костей и отклонением пальцев в латеральную сторону.
Наиболее часто поражаются II и III плюснефаланговые суставные сочленения. Первый плюснефаланговый сустав является классическим местом локализации подагрического артрита. Данная патология редко нуждается в местном введении глюкокортикостероидов, так как пероральный прием нестероидных препаратов весьма эффективен. Но сустав может вовлекаться в воспалительный процесс при ревматоидном или псориатическом артрите, болезни Рейтера. Может он деформироваться и при полиостеоартрозе. Иногда сумка на медиальной стороне сустава воспаляется из-за давления на нее неправильно подобранной обуви.
Пятки
Боль в районе пяточной кости — талалгия — симптом, часто встречающийся при целом ряде суставных заболеваний. Иногда при серонегативном спондилоартрите и деформирующем остеоартрозе талалгия длительное время может быть единственным проявлением болезни. Основными причинами боли в области пятки, поддающейся инъекционной терапии, являются воспаление синовиальных сумок ахиллова сухожилия (ахиллобурсит) и болезненные пяточные шпоры.
Ахиллобурсит встречается при серонегативных формах полиартритов, включая псориатический артрит, болезнь Рейтера или Бехтерева, энтеропатические артропатии, а также при тяжелых формах ревматоидного артрита. Ахиллобурсит обычно сопровождается выраженным отеком, который придает пятке ощущение деревянной плотности при ее пальпации.
Пяточная (подошвенная) шпора в классическом варианте представляет собой хроническое болезненное воспаление места прикрепления длинной подошвенной связки к средней части пяточной кости (чуть выше точки опоры, несущей массу тела). Обычным ее морфологическим субстратом, выявляемым при рентгенологическом исследовании, является костное разрастание в указанной области, обращенное острой вершиной кпереди. Но не всегда даже шпора больших размеров может являться причиной талалгии.
Болезненные поражения обычно связаны с ранней стадией образования шпоры, а рентгенологическое исследование при этом может только показать неясные очертания надкостницы и начальные рентгенологические признаки формирования шпоры. Данное изменение, как правило, вторично. Ему обычно предшествуют микротравматизация с надрывом или разрывом отдельных волокон подошвенной связки, ахиллова сухожилия (ахиллодинии при остеоартрозе, бруцеллезном артрите), ахиллобурсит, ахиллотендинит (при серонегативных спондилоартритах), периостит (при псориатическом артрите, болезни Рейтера). Довольно редко болезненные пяточные шпоры встречаются при ревматоидном артрите.
Среди других причин болезненного состояния пятки, при которых локальная инъекционная терапия не применяется, наиболее частой является воспаление в сухожилии. При ахиллотендините происходит повреждение всего ахиллова сухожилия и места его прикрепления, где оно переходит в фиброзный периост, покрывающий заднюю часть пяточной кости. Вследствие диффузности поражения он не поддается местному лечению глюкокортикостероидами. К тому же существует опасность разрыва спустя некоторое время после инъекции ПГКС.
В ряде случаев (при серонегативных спондилоартритах и гонококковом артрите) встречаются энтезопатии в местах прикрепления ахиллова сухожилия. При этом органические изменения не выявляются даже при морфологическом исследовании.
Непосредственно под пяткой могут локализоваться ревматоидные узелки. Они редко причиняют болевые ощущения, легко могут быть пропальпированы у больного, находящегося в положении лежа на спине. Если они большие и болезненные, то проявляется хорошая реакция на инъекцию глюкокортикостероидов. Располагающиеся непосредственно на ахилловом сухожилии ревматоидные узелки (тофусы) способны вызывать боль, если травмируются обувью при ходьбе. Иногда выявляется безболезненная диффузная или ограниченная припухлость ахиллова сухожилия, обусловленная ассоциированным с гиперхолестеринемией ксантоматозом.
Разрыв ахиллова сухожилия возникает спонтанно и проявляется внезапным параличом сгибания голеностопного сустава. Боль ощущается по задней поверхности пятки в ахилловом сухожилии. При пальпации обнаруживается наличие дефекта на сухожилии за счет ретракции мышц голени.
Также может наблюдаться частичный разрыв, возникающий вследствие инъекций ПГКС в сухожильную ткань при проведении местной инъекционной терапии. Экзостозы развиваются по задней поверхности кости пятки, обычно ниже места сухожильного прикрепления. Они появляются вследствие давления обуви и легко обнаруживаются при пальпации или на рентгене.
Возможны также костные повреждения пяточной кости вследствие метастазирования опухолей, болезни Педжета, переломов. Эти патологические состояния диагностируются при рентгенологическом исследовании.
Артрит голеностопного сустава
Голеностоп - это очень загруженный сустав, поражается он достаточно часто, как при травмах, так и при различных заболеваниях. Артрит голеностопного сустава может развиваться по разным причинам, но в итоге при длительном течении и отсутствии адекватной терапии всегда приводит к инвалидности. Из этой статьи вы узнаете о симптомах артрита голеностопа и его лечении.
Общие сведения о заболевании
Артрит голеностопного сустава - это воспалительный процесс, имеющий разное происхождение, симптоматику и характер течения. Заболевание может быть самостоятельным (первичным) или развиваться на фоне уже какого-то существующего процесса (вторичным). По течению артриты делят на острые и хронические. Код МКБ-10 М00 - М99.
Голеностопный сустав - это подвижное соединение, образующееся тремя костными структурами: головками большеберцовой и малоберцовой костей голени и таранной костью стопы. Справа и слева от таранной кости располагаются костные возвышения - лодыжки. Особенность сустава является его устойчивость к внешним воздействиям, в этом он гораздо превосходит коленный сустав. Он имеет хорошее кровоснабжение и иннервацию и защищен связками, прочно удерживающими его в нужном положении.
Артрит голеностопного сустава развивается в любом возрасте. У детей это преимущественно ювенильный идиопатический артрит (ЮИА), у женщин - ревматоидные поражения, у мужчин - реактивный артрит.
Причины
Причины развития артрита голеностопного сустава разные. Очень часто суставное воспаление развивается после перенесенной травмы. Закрытая травма сопровождается асептическим воспалением, которое может пройти самостоятельно.
Причиной развития гнойного артрита голеностопа и стопы -последствия попадания в суставную полость кокковой инфекции после открытых травм, оперативных вмешательств или внутрисуставных инъекций. Иногда причиной патологического процесса является перенесенная некоторое время назад половая или кишечная инфекция. Такой артрит называют реактивным, и он имеет наследственную предрасположенность. Еще одно заболевание, имеющее генетическую основу - ревматоидный артрит, механизм развития которого связан с аутоиммунными процессами (аллергией на собственные ткани больного). Инфекционный артрит развивается на фоне специфических инфекций: бруцеллеза, сифилиса, гонореи, туберкулеза. Голеностоп при этом поражается относительно редко, обычно при гонорее.
Причиной артрита могут быть также псориаз, подагра, заболевания желудочно-кишечного тракта (ЖКТ), соединительной ткани и др.
Для наследственной патологии характерно наличие пусковых (триггерных) факторов, дающих толчок началу заболевания. Это перенесенные инфекции, переохлаждения, стрессы, наличие очагов инфекции и сопутствующих заболеваний, лишняя масса тела, малоподвижный образ жизни, тяжелые физические нагрузки, неблагоприятные условия жизни. Есть и профессиональные вредности. Риск развития артрита голеностопа повышается у лиц таких профессий, как танцоры, грузчики, спортсмены-тяжелоатлеты, военные некоторых родов войск и др.
Симптомы артрита голеностопного сустава
Несмотря на значительное отличие в течении разных клинических форм болезни, у них имеется и много общих симптомов, по которым можно заподозрить артрит стопы или голеностопа. Стоит обратить на них внимание.
При остром течении артрита голеностопного сустава возникают сильные боли в голеностопе и стопе, припухлость тканей, покраснение кожи и повышение температуры над местом воспаления. Иногда страдает общее состояние больного: появляется лихорадка, озноб, недомогание. С такими жалобами пациенты сразу же обращаются к врачу. При проведении адекватного лечения воспалительный процесс почти всегда удается вылечить. Если не лечить, то воспаление стихает, переходит в хроническое и постепенно приводит к нарушению функции конечности.
Гораздо сложнее обстоят дела с хроническими артритами стопы и голеностопа. Они начинаются постепенно, незаметно. Больной не всегда обращает внимание на такие «мелочи», как умеренные болевые ощущения в голеностопе и стопе, скованность движений по утрам и не сразу обращается за медицинской помощью. Обычно это происходит гораздо позже, когда появляются более характерные признаки болезни.
Со временем симптомы артрита голеностопного сустава приобретают постоянный нарастающий характер. Усиливаются боли, которые часто беспокоят по ночам и утром. Утренняя скованность движений продолжается не менее получаса и этот период нарастает. Отечность в области больных суставов, лодыжек и всей стопы может быть настолько значительной, что нога не вмещается в привычный вид обуви. Появляется хруст в суставах.
Артрит голеностопного сустава может иметь прогрессирующее постоянное или волнообразное течение с обострениями и ремиссиями. Явные симптомы заболевания заставляют пациента обращаться к врачу. Но происходит это уже не на начальной стадии.
Чем опасен артрит голеностопа и стопы
Болезнь опасна тем, что часто протекает незаметно и приводит к полной утрате суставной функции, то есть, человек становится инвалидом. Опасны также и острые гнойные осложнения артрита голеностопного сустава.
Артриты стопы и голеностопа начинаются постепенно, незаметно
Стадии
Выделяют несколько стадий развития болезни. Воспалительный процесс при этом развивается постепенно, переходя в дегенеративно-дистрофический:
- Ранняя - воспаление. Отекает синовиальная оболочка, в суставной полости появляется воспалительный экссудат. Боли умеренные отечность и покраснение отсутствуют или выражены незначительно.
- Явная - воспалительно-пролиферативный процесс. Синовиальная оболочка увеличивается в объеме, на хряще появляются эрозии, в суставной полости разрастаются мягкие грануляции соединительной ткани (процесс пролиферации - разрастания). Усиливается воспалительный процесс. Внешне это проявляется усилением отеков, покраснения и болей.
- Прогрессирующая - мягкий анкилоз. Хрящ разрушается, мягкие грануляции превращаются в плотную соединительную ткань, разрастающуюся в полости сустава. Появляются костные разрастания. Сустав постепенно теряет свою подвижность. Боли, отечность и покраснения продолжают беспокоить постоянно или на фоне обострений.
- Запущенная - полная неподвижность (костный анкилоз). Хрящевой ткани нет, костные разрастания соединяют суставные поверхности голеностопа, что исключает движения в голеностопе и стопе (анкилоз голеностопа). Боли постоянные, развивается артрит стопы с ограничением ее функции.
Если артрит голеностопного сустава не лечить или лечить самостоятельно домашними средствами, то возможно развитие следующих осложнений:
- гнойные процессы - абсцессы, флегмоны, сепсис;
- подвывихи и вывихи голеностопа;
- развитие артрита стопы;
- неподвижность голеностопа и невозможность передвигаться без вспомогательных приспособлений.
Клинические типы артритов голеностопа
Заболевание протекает по-разному в зависимости от вызвавшей его причины. По этому признаку выделяют несколько клинических типов артрита. В области голеностопа чаще всего развиваются: посттравматический (в том числе гнойный), ревматоидный, реактивный, ювенильный идиопатический, псориатический и подагрический артриты.
Посттравматический
Асептический артрит после травмы может протекать незаметно и проходить самостоятельно. Но иногда он осложняется присоединением гнойной инфекции. Об этом свидетельствует резкий подъем температуры тела, озноб, недомогание в сочетании с отеком, покраснением и выраженной болезненностью в области голеностопа. Осложнения: распространение гнойного процесса на окружающие ткани и по кровяному руслу на весь организм.
Иногда посттравматический артрит голеностопного сустава изначально протекает хронически при наличии незначительного, но постоянного травмирующего фактора. Часто это происходит у лиц таких профессий, как танцовщики, грузчики и спортсмены-атлеты. Осложнения: постепенная утрата функции, вывихи.
Ревматоидный (РА)
Воспаление носит аутоиммунный характер. Пусковым фактором обычно является какая-то перенесенная инфекция. Артрит суставов стопы и голеностопа развивается через некоторое время после перенесенного заболевания, переохлаждения или сильного стресса у генетически предрасположенных людей. Распространенное заболевание, болеют чаще женщины среднего возраста.
Характерно постепенное начало с симметричным поражение обоих голеностопов. Самыми первыми проявлениями являются утренняя скованность движений в голеностопе и стопе, небольшая болезненность. Болезнь развивается медленно, но неуклонно прогрессирует. Боли усиливаются, появляются отеки в области пораженного сустава. Покраснение кожи встречается гораздо реже, при остром течении заболевания.
Атрофируются мышцы в районе голеностопа, ослабевают связки, развивается плоскостопие, поражаются мелкие суставчики пальцев ноги, происходит их деформация с отклонением стопы кнаружи. На последней стадии появляются подвывихи голеностопа и суставчиков стопы. Заболевание протекает длительно, хронически, приводит к деформации конечности, утрате ее функции и инвалидности.
Для ревматоидного артрита суставов стопы и голеностопа характерны отеки в области пораженного сустава.
Реактивный (РеА)
Эта клиническая форма болезни развивается в течение месяца после перенесенной половой или кишечной инфекции. Болеют чаще мужчины, имеющие наследственную предрасположенность к заболеванию.
РеА начинается остро, с лихорадки, озноба, болезненного отека и покраснения голеностопа. Присоединяются характерные симптомы артрита стопы и околосуставных тканей - энтезиты. Развивается подпяточный бурсит с сильными болями в пятке и ступнях, воспаляется и отекает 1-ый палец стопы. Наступать на ногу невозможно из-за боли. Болезнь может продолжаться от 3 месяцев до года и более. Длительное хроническое течение с нарушением функции нижних конечностей характерна для урогенетального вида РеА.
Одним из подвидов заболевания является болезнь Рейтера, при которой воспалительный процесс развивается одновременно в уретре, голеностопах и конъюнктиве глаз. Болезнь часто протекает хронически.
Подробнее про реактивный артрит читайте в этой статье.
Ювенильный идиопатический (ЮИА)
Развивается ЮИА у детей и подростков до 16 лет. Сюда входят все артриты неуточненного происхождения, а также ревматоидный, реактивный, псориатический и другие хронически протекающие артриты.
Голеностоп и стопа поражаются часто, протекает болезнь, как остро, так и хронически. При этом конечность быстро начинает отставать с росте, появляется деформация мышц, слабость связок, что часто приводит к возникновению вывихов и подвывихов стопы.
Утрата функции конечности наступает быстро, ребенок становится инвалидом, в случае, если ему вовремя не было назначено адекватное лечение. Поэтому так важно своевременно обращаться к врачу.
Псориатический (ПсА)
Развивается обычно через несколько лет после появления первых кожных симптомов. Но иногда первым проявлением заболевания является воспаление суставов.
Голеностопы при ПсА поражаются часто. Воспаление начинается в одном голеностопе, затем поднимается вверх, как по лестнице, и захватывает колено. Часто одновременно поражаются мелкие дистальные суставчики пальцев рук и ногти. Начало ПсА острое, с высокой температурой, отеком и покраснением тканей над пораженными участками. Течение волнообразное: рецидивы сменяются ремиссиями. Со временем это приводит к нарушению функции голеностопа.
Голеностопный сустав
Голеностопный сустав © Viewmedica
Голеностопный сустав- это подвижная связь между ступней и голенью. Он должен выдерживать большие нагрузки чем остальные суставы, потому что при нормальной ходьбе на него идет нагрузка в семь раз больше основного веса. Он также является гарантией нашей прямой осанки и хорошей походки.
Что представляет собой верхний голеностопный сустав?
Верхний голеностопный сустав состоит из трех костей: большеберцовая кость, малоберцовая кость и таранная кость. Мобильность верхнего голеностопного сустава достигается за счет соединения между голеностопной вилкой и таранной костью.
Эта U-образная вилка представляет собой пружинистую основу, которая держится с помощью связок. Этот мост с тугой соединительной тканью в свою очередь имеет важное значение для опоры и стабильности. При оценки тугости связок можно определить тяжесть травмы голеностопного сустава. Как и все суставы, верхний голеностопный сустав окружен капсулой и связками. Эти связки стабилизируют сустав в зависимости от позиции лодыжки и анатомического расположения связок. Это позволяет движение между ступней и голенью, а также позволяет подъем и опущение ноги. Эти движения необходимы для отталкивания при ходьбе и прыжках.
Как устроен и какие функции у нижнего голеностопного сустава?
Нижний голеностопный сустав имеет гораздо более сложную структуру чем верхний голеностопный сустав. В этом многочастном суставе имеют соединяются таранная кость, пяточная кость (калканеус), кубовидная (cuboideum Os) и ладьевидная кость (Оs naviculare).
Он работает в особенности при ходьбе вверх или вниз, а также по неравномерному рельефу. Управление осуществляется несколькими связками и поэтому сустав особенно уязвим, потому что при опущении ступни снижается натуральная стабильность сустава. Это приводит к быстрому подвертыванию лодыжки. При этом связки голеностопного сустава могут растянуться или порваться. Переломы костей, повреждение хряща и травмы сустава могут также оставить за собой последстия. Результирующая деформация сустава и неравномерная нагрузка являются основными причинами для дальнейшего повреждения голеностопного сустава.
Боли в голеностопном суставе- это часто результат аварий, перегрузок, врожденные дефекты или застарелые травмы связок. В результате идет повреждение хряща, которые замечаются только на 3 или 4 этапе , то есть когда хрящ поврежден до кости.
Деформация и заболевания ног приводит к болям не только при ходьбе, но и даже во время отдыха. Это имеет серьезные последствия для мобильности и,следовательно, для качества жизни. Мы предлагаем Вам современную, функциональную терапию и хирургию для стопы и голеностопного сустава.
Для успешного лечения важно раннее выявление возможных причин с помощью современной диагностики и благодаря специализации и профессиональному опыту. Целью является своевременное предотвращение нарушения механического движения стопы или изменений в кости или мягких тканях.
Компьютеризированные тестирования, которые точно определяют распределение давления в стопе и анализируют походку, помогают в правильном выборе индивидуального лечения.
Методы исследования:
- Мануальная диагностика
- Рентген
- Анализ походки
- МРТ
- Педобаграгия
У нас имеются различные проверенные методы лечения, из которых специалист выбирает подходящий. С помощью консервативных терапий, таких как активная гимнастика для ног, лечение ударными волнами и ортопедическая техника можно достигнуть улучшения на ранних стадиях, на продвинутых стадиях помогут целенаправленные операции.
Общая информация и вопросы о верхнем и нижнем голеностопном суставе:
- Голеностопный сустав является самым подвижным суставом
- между ступней и голенью.
Существуют два различных раздела:
- Верхний голеностопный сустав (коротко ОСГ)
- Нижний голеностопный сустава (коротко УСГ)
Голеностопный сустав выдерживает наибольшую нагрузку по сравнению с другими суставами. При нормальной ходбе идет нагрузка в семь раз больше своего веса. Голеностопные суставы являются гарантией нашей прямой походки.
Артродез голеностопного сустава
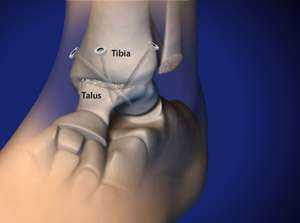
Артродез (обездвиживание) голеностопного сустава при развитом артрозе — это золотой стандарт лечения в Германии. При нормальной скорости походка не изменяется. Нехватка подвижности компенсируется элементами кости предплюсны. Спортивная активность не запрещается. © Viewmedica
Артроз голеностопного сустава приводит к боли в стопе и ограниченной подвижности ноги. Пациенты, страдающие артрозом, не могут преодолевать большие расстояния, не чувствуя боли. Нарушаются моторика и вращательные движения стопы.
Обездвиживание кости в голеностопе после артроза может обеспечить безболезненность. Артродез верхнего голеностопного сустава помогает восстановить нагружаемость между таранной костью (Talus) и большеберцовой костью (Tibia) в повседневной жизни. Уже многие годы данная хирургическая методика является золотым стандартом в лечении артроза. Подвижность верхнего голеностопа устраняется при помощи терапевтического срастания костных структур. Таким образом, кости стопы срастаются так же, как и после переломов.
После терапевтического укрепления пациент сможет оказывать прежние нагрузки на стопу, держа её в нормальном положении. Во время ходьбы с нормальной скоростью вращательная способность почти не нарушена. Лишь при быстрой ходьбе либо беге, что требует повышенной подвижности лодыжки, наблюдается изменение походки. При нормальной ходьбе утраченная подвижность компенсируется суставами предплюсны.
Когда проводится операция?
Консервативное лечение артроза:
- Обезболивающие (нестероидные противоревматические препараты)
- Инъекции гиалуроновой кислоты
- Стероидные инъекции (кортизон)
- Ортопедические стельки
- Ортезы и бандажирование
- Физиотерапия, упражнения для стабилизации голеностопного сустава
Артродез специалисты Геленк Клиники в Германии рекомендуют только в том случае, если пациент не может передвигаться без боли. Пониженный радиус движений в рамках нормальной повседневной жизни является индикатором артроза в голеностопе. Консервативные методы лечения больше не помогают. Невозможными становятся также занятия спортом и привычная организация свободного времени. Кроме того, артрозные боли негативно влияют на работоспособность пациента. В некоторых случаях наши специалисты рекомендуют ряд других хирургических мероприятий: помимо суставосохраняющего лечения, пациентам, страдающим прогрессирующей формой артроза, может понадобиться эндопротезирование.
Альтернативы артродеза голеностопного сустава:
- Остеосинтез
- Репозиция пяточной кости и её заживление в новом положении
- Пластика внешних связок
- Трансплантация связок
Кому подходит лечение при помощи артродеза?
Артродез голеностопного сустава имеет большое значение в лечение артроза. Болезненные ощущения в верхней части голеностопа, часто связанные с деформациями и повреждениями, хирурги Геленк Клиники устраняют при помощи данного хирургического вмешательства. Даже в эпоху эндопротезирования суставов, артродез всё ещё остается наиболее эффективным оперативным методом лечения. Все другие методики лечения должны оцениваться на основании результатов операции по обездвиживанию.
Артродез голеностопного сустава редко приводит к жалобам. Результаты более чем удовлетворительны, независимо от возраста пациента. Операция в Геленк Клинике в Германии обеспечит Вам более 25 лет безболезненной жизни. Кроме того, артродез поможет пациентам с сильным разрушением голеностопа, а также людям, страдающим лишним весом, добиться улучшения качества жизни.
Артродез при артрозе и после переломов голеностопного сустава
Хирургическое обездвиживание верхнего голеностопа при артрозе является наиболее распространённым вмешательством. Применение альтернативных методов лечения зависит от индивидуальных показателей.
Артроз голеностопного сустава является наиболее часто встречающимся показателем к артродезу.
Артродез после перелома голеностопного сустава
Данная методика используется в Геленк Клинике и для лечения переломов, возникших вследствие несчастных случаев. Однако сначала наши хирурги-ортопеды предложат Вам суставосохраняющее лечение. После перелома специалисты Геленк Клиники избавят пациента от боли в стопе и восстановят подвижность лодыжки. Сложность для восстановления структур голеностопа может представить перелом с повреждением суставных поверхностей. При необходимости в данном случае проводят эндопротезирование.
Если показания к эндопротезированию отсутствуют, напр. после полной потери функций внешних связок либо после инфекционных заболеваний, мы выберем надёжный и проверенный метод обездвиживания.
Артродез при серьёзных деформациях голеностопного сустава
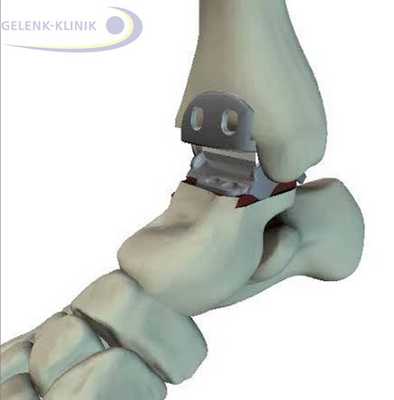
Долговечность эндопротезов значительно улучшилась. Иногда эндопротезы могут прослужить и более 10-ти лет. Вероятность повреждения выше, чем в колене и бедре. При сильных травмах голеностопа или заднего отдела стопы такой эндопротез прослужит не долго. В таких случаях артродез является оптимальным решением. © Gelenk-Klinik
Пациенты, страдающие артрозом, на протяжении нескольких лет испытывали многие ограничения. Качество жизни снижалось, а страдания только прибавлялись. Именно поэтому к нам обращаются пациенты, которые многие годы жили с эквиусной деформацией, в результате которой повредились и соседние суставы.
Своевременно проведённый артродез, а также послеоперационное лечение с использованием специальных протезов в определённом положении, может предотвратить необратимые последствия.
Поэтому мы рекомендуем обратиться в Геленк Клинику за консультацией. Наши специалисты по лечению заболеваний стопы ответят на все, интересующие Вас вопросы.
Как проходит операция в Геленк Клинике?
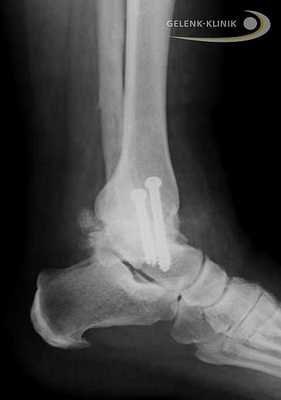
Артродез помогает восстановить безболезненность и потерянную подвижность. Данное вмешательство требует использования специальных винтов и интрамедуллярных гвоздей. Они фиксируют сустав до полной оссификации. © Gelenk-Klinik
Обездвиживание голеностопного сустава проводится под общим наркозом. Иногда используется и местная анестезия. Перед началом остеосинтеза, голеностоп освобождают от суставного хряща, то есть удаляют скользящий слой между суставными элементами голеностопа. Лишь после этой процедуры образуется прямой контакт между большеберцовой и таранной костями.
Прочное важное для остеосинтеза костное соединение, закрепляется при помощи винтов либо пластин. Артроскопические вмешательства подразумевают лишь микроскопические разрезы на коже. Сохранение мягких тканей является является важным элементов в таком лечении: только при низком рубцевании, в будущем возможно эндопротезирование.
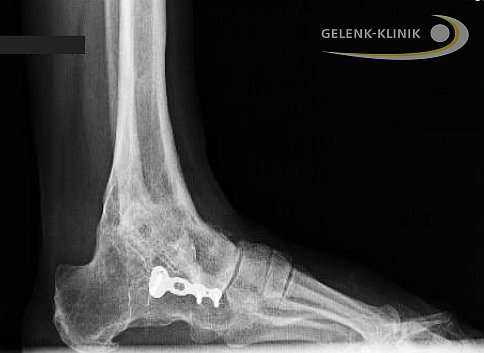
Артродез голеностопного сустава проводится и при использовании интрамедуллярных гвоздей, которые соединяют большеберцовую кость с таранной и пяточной. Артроз нижнего голеностопа и тяжелые травмы пяточной кости требуют проведения данной методики. Применение интрамедуллярных гвоздей для обездвиживания голеностопа приводит ещё и обездвиживанию сустава между пяточной и таранной костью. © Gelenk-Klinik
Послеоперационное лечение
После артроскопической операции в течение 8 недель пациентам необходимо носить специальный ортез. В это время разрешается нагружать стопу лишь половиной собственной массы тела. При открытой операции всё зависит от формы артродеза. При использовании кости, в течение 12-ти недель стопу можно нагружать лишь 20 кг. От езды на лыжах и любых других видов спорта (искл. ходьба и езда на велосипеде) следует воздержаться как минимум один год.
Если у Вас возникнут какие-либо вопросы, сотрудники Геленк Клиники в Германии ответят на все Ваши вопросы и помогут с организацией приезда.
Читайте также:
