Техника операции при посттравматической кифотической деформации грудного отдела позвоночника
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
1 ФГБУ «Российский научно-исследовательский институт травматологии и ортопедии им. Р.Р. Вредена Минздрава России»
Осуществлён ретроспективный анализ результатов хирургического лечения пациентов с посттравматической кифотической деформацией грудного и поясничного отделов позвоночника в позднем периоде ПСМТ, проведенного в одну хирургическую сессию из заднего доступа. Обследованы 64 пациента с последствиями травм грудного и поясничного отделов позвоночника, прооперированные с 2010 по 2016 год в один этап из заднего доступа. Из них 36 пациентов ранее были оперированы в разных медицинских учреждениях с неудовлетворительным клиническим и ортопедическим результатом. После операции достигнуто улучшение ряда показателей. VAS-болевой синдром снизился с 6 ±1,5 до 3 ±1,5 в наблюдении до 2 лет, индекс качества жизни ODI, до лечения составлявший 75%, в послеоперационном периоде снизился до 24,5%, результаты хирургического лечения по MacNab оценены как хорошие и отличные у 75% пациентов, у 25% - как удовлетворительные. Полученные результаты хирургического лечения в позднем периоде позвоночно-спинномозговой травмы, выполненного из заднего доступа, аналогичны результатам многоэтапного лечения по ряду показателей, таких как: сроки формирования костного блока, степень коррекции деформации, качество жизни. Более низкие величина кровопотери, продолжительность операции, выраженность послеоперационного болевого синдрома и меньший риск развития осложнений у пациентов, оперированных однократно способом заднего доступа, представляют данную тактику оперативного лечения ПСМТ как приоритетную.

1. Савельев Ю.М. Особенности эпидемиологии травмы центральной нервной системы и позвоночника у детей на примере детского нейрохирургического отделения ГБУЗ «КМКБ № 20 им. И.С. Берзона» за период 2012-2014 гг. / Ю.М. Савельев, И.Г. Малыхин, О.В. Давыдова, К.А. Галац // Сб. науч. трудов, посв. 90-летию основателя нейрохирургической службы Красноярского края, д. м. н., проф. Дралюк Н.С. (ред. П.Г. Шнякин, Н.В. Исаева, М.Г. Дралюк). - 2015. - С. 117-118.
3. Дулаев А.К. Хирургическое лечение больных с неблагоприятными последствиями позвоночно-спинномозговой травмы / А.К. Дулаев, Д.В. Усиков, Д.А. Пташников // Травматология и ортопедия России. - 2010. - № 2 (56). - С. 51-54.
4. Дулаев А.К. Диагностика и хирургическое лечение неблагоприятных последствий позвоночно-спинномозговой травмы / А.К. Дулаев, В.А. Мануковский, З.Ю. Аликов // Хирургия позвоночника. - 2014. - № 1. - С. 71-77.
5. Мартынова М.А. Сравнительный анализ исходов хирургического лечения пациентов с нестабильностью позвоночно-двигательного сегмента поясничного отдела позвоночника с применением технологий трансфораминального межтелового (TLIF) и прямого бокового спондилодеза (DLIF): автореф. дис. … канд. мед. наук (12.00.11). - М., 2016. - 26 с.
6. Рябых С.О. Использование техники VCR при лечении последствий тяжелой позвоночно-спинномозговой травмы / С.О. Рябых, М.В. Хомченков, Д.М. Савин // Хирургия позвоночника. - 2013. - № 4. - С. 13-16.
7. Рерих В.В. Посттравматические деформации грудного и поясничного отделов позвоночника в позднем периоде позвоночно-спинномозговой травмы после ранее проведенных оперативных вмешательств / В.В. Рерих, К.О. Борзых // Международный журнал прикладных и фундаментальных исследований. - 2015. - № 12-4. - С. 657-660.
8. Yang B.P., Ondra S.L., Chen L.A. et al. Clinical and radiographic outcomes of thoracic and lumbar pedicle subtraction osteotomy for fixed sagittal imbalance. J. Neurosurg. Spine, 2006, vol. 5, no 1, pp. 9-17.
9. Schwab F. The Comprehensive Anatomical Spinal Osteotomy Classification. Neurosurgery, 2014, vol. 74, no 1, pp. 112-120.
10. Buchowski J.M., Kuhns C.A., Bridvell K.N., Lenke L.G. Surgical management of posttraumatic thoracolumbar kyphosis. Spine, 2008, vol. 8, pp. 666-667.
11. Рерих В.В. Посттравматические деформации грудного и поясничного отделов позвоночника в позднем периоде позвоночно-спинномозговой травмы после ранее проведенных оперативных вмешательств / В.В. Рерих, К.О. Борзых // Международный журнал прикладных и фундаментальных исследований. - 2015. - № 12 (4). - С. 657-660.
13. MacNab I. Negative disc exploration: an analysis of the cause of nerve root involvement in sixty-eight patients. J. Bone Joint Surg., 1971, vol. 53, pp. 891-903.
Актуальность проблемы оптимизации хирургического лечения последствий позвоночно-спинномозговой травмы (ПСМТ) обусловлена высокой частотой ее регистрации. По данным ортопедических клиник различных регионов России, по причине случайного падения или дорожно-транспортного происшествия ПСМТ получают 25-45% детей Краснодарского края [1], 48 чел. на 1 000 000 населения Тульской области [2], причем подавляющее число пострадавших подлежат стационарному хирургическому лечению.
Противопоказаниями для выполнения хирургического лечения ПСМТ в полном объеме являются: наличие обширной травмы позвоночника, сочетанных травм, утяжеляющих состояние пациента, недостаточные диагностические возможности лечебных учреждений и уровень квалификации их врачей. Частыми осложнениями оперативной коррекции ПСМТ являются ригидная кифотическая деформация позвоночника и стеноз позвоночного канала, сопровождающиеся неврологическим дефицитом, а также нестабильность металлоконструкции, свидетельствующие о недостаточной эффективности лечения [3; 4]. Поэтому в позднем периоде ПСМТ задачами оперативного лечения являются: 1) спондилосинтез в поврежденном отделе позвоночника (первичный или повторный), 2) реконструкции позвоночного канала с устранением компрессии невральных структур, 3) устранение локальной кифотической деформации и 4) циркумферентная стабилизация позвоночного сегмента. Последний вид оперативного лечения, известный также как спондилодез на 360 градусов, является международным «золотым стандартом» хирургического лечения нестабильности позвоночника [5]. Протяженность фиксации определяется качеством кости, степенью и протяженностью деформации. Поставленные задачи можно решить как из одного хирургического доступа [6], так и из нескольких доступов [7].
Международный опыт коррекции кифотических деформаций позвоночника - вертебротомий: резекция задних комплексов типа Смит-Петерсона (SPO), педикулярной субтракционной остеотомии (PSO) [8] и различных модификаций резекции вентральной колонны (VCR) [9] - свидетельствует, что весь объем операции выполним только из заднего доступа. Основными преимуществами лечения, проведенного из заднего доступа, являются короткая продолжительность операции и менее выраженный болевой синдром в послеоперационном периоде [10].
В России же сложился стереотип этапного хирургического лечения травм позвоночника, при котором вначале методом переднего спондилодеза осуществляют полную коррекцию кифотической деформации [11]. Вторым этапом выполняется задний транспедикулярный спондилосинтез.
Осложнения ПСМТ, развивающиеся после установки металлоконструкции или формирования заднего костного блока, требуют двух-трёх дополнительных хирургических операций [3; 4; 11], что значительно отражается на длительности оперативного лечения и объемах кровопотерь.
Таким образом, для оптимизации хирургического лечения последствий ПСМТ актуальным является выбор тактики оперативных вмешательств, которая различается у представителей хирургических школ. Какая тактика оперативного лечения ПСМТ в позднем периоде является наиболее эффективной: многоэтапная хирургическая коррекция или аналогичный ей объём однократного хирургического вмешательства из одного заднего доступа? Осмыслению этого выбора будет способствовать анализ данных об эффективности исправления деформации, степени послеоперационных осложнений и объема кровопотерь.
Целью работы является ретроспективный анализ результатов хирургического лечения пациентов с посттравматической кифотической деформацией грудного и поясничного отделов позвоночника в позднем периоде ПСМТ, проведенного в одну хирургическую сессию из заднего доступа («спондилодез на 360 градусов»).
Материал и методы исследования. Хирургическое лечение последствий ПСМТ грудного и поясничного отделов из заднего доступа было проведено 64 пациентам Российского НИИ травматологии и ортопедии им. Р.Р. Вредена за период с 2010 по 2016 год. Среди пациентов, обращавшихся в сроки от 4 месяцев до 20 лет после травмы, было 43 мужчины и 21 женщина; средний возраст составил 51 ± 7 лет.
Всем пациентам выполняли декомпрессию невральных структур, резекцию тела позвонка, передний спондилодез с использованием межтелового меша и аутокости, транспедикулярную фиксацию и коррекцию кифотической деформации позвоночника. 36 пациентов из их общего числа обратились за лечением в остром периоде ПСМТ впервые. Показаниями оперативного лечения остальных 28 пациентов были жалобы на постоянные боли при нагрузке в парагиббарных отделах позвоночника, неврологический дефицит, выраженное ограничение физической активности.
Неврологический дефицит обследуемых классифицировали по степени выраженности, используя шкалу ASIA/ISNSCI, от «А» до «E» [12]. Использовали шкалу боли VAS (Visual Analogue Scale) и индекс качества жизни ODI (Oswestry Disability Index). Результативность лечения оценивали при помощи шкалы MacNab [13].
Эффективность оперативного лечения оценивали непосредственно после операции и далее - через 3, 6, 12 и 24 месяцев. Определяли стабильность металлоконструкции, угол кифотической деформации, формирование костного блока (под контролем рентгенологического обследования и данных компьютерной томографии), параметры функциональных тестов, объем кровопотери и продолжительность операции (по медицинским картам).
Рентгенологическое исследование включало стандартную рентгенографию в двух проекциях. Анализировали показатели локального кифоза по Cobb, ригидность и характер деформации позвоночника в трех плоскостях. По данным компьютерной томографии оценивали позвоночный канал, повреждение каудальной части позвоночника, наличие зон остеолизиса и признаков костного блока (у ранее оперированных пациентов). По результатам денситометрии оценивали минеральную плотность кости. Всем пациентам выполняли магнитно-резонансную томографию поврежденного отдела позвоночника для оценки компрессии невральных структур, выявления повреждений и посттравматических изменений спинного мозга. При отсутствии возможности выполнить магнитно-резонансную томографию проводилась компьютерная томография и миелография.
Критериями отбора пациентов для исследования были: 1) наличие кифотической деформации грудного и/или поясничного отделов позвоночника, 2) несостоятельность передней колонны позвоночника (повреждение двух замыкательных пластинок, снижение высоты тела позвонка более чем на 75%, оскольчатый характер перелома), 3) неврологический дефицит, 4) повреждение заднего комплекса позвоночника, подтверждённое данными компьютерной томографии или магнитно-резонансной томографии, 5) неудовлетворительный результат ранее проведенного оперативного лечения, 6) устойчивый болевой синдром.
Критериями исключения являлись: 1) тяжелая сопутствующая соматическая патология в стадии декомпенсации и 2) наличие интактного заднего комплекса позвоночника.
Операции осуществляли под эндотрахеальным наркозом в положении лежа на животе. После обработки операционного поля выполняли срединный доступ, скелетировали паравертебральные мышцы, обнажая дуги, фасеточные суставы и поперечные отростки. Транспедикулярную фиксацию выполняли по стандартной методике; в случаях ранее перенесенной операции проводили демонтаж металлоконструкции и последующий респондилосинтез. С целью расширенной декомпрессии поврежденного позвонка удаляли его компактную пластинку, при необходимости производили резекцию смежных дужек и эктомию ближайших пар суставных отростков. В грудном отделе с целью улучшения доступа к передней части тела поврежденного позвонка и дополнительной мобилизации позвоночника удаляли его поперечные отростки. Затем после защиты невральных структур тело позвонка удалялось путем отсечения фрагментов. При грубых кифотических деформациях пересекали переднюю продольную связку. Корешки спинномозговых нервов тщательно иммобилизовывали, из заднего доступа между телами позвонков устанавливали имплантат, заполненный аутокостью. Далее устанавливали продольные стержни, проводили окончательную коррекцию кифотической деформации и фиксацию позвоночника, создавали условия для формирования заднего спондилодеза с использованием аутокости. В ране оставляли два дренажа. Производилась оценка продолжительности операции.
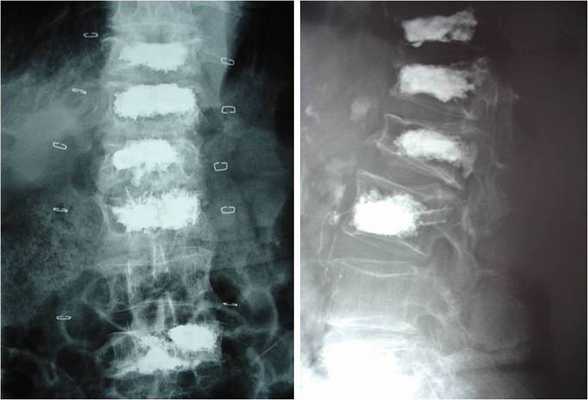
Результаты исследования. В результате одноэтапного хирургического лечения ПСМТ передний костный блок сформировался в течение 8±1,5 месяца после операции (рис. 1).

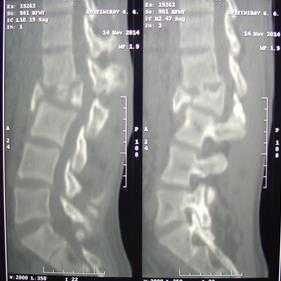



Рис. 1. Одноэтапное лечение ПСМТ пациента Г., 20 лет: рентгенограммы (вверху) и КТ-сканы (внизу). Взрывной, осложненный перелом L2. А - до лечения. Кифотическая деформация грудопоясничного отдела позвоночника со стенозом позвоночного канала. Легкий нижний парапарез (тип D по ASIA/ISNSCI). Болевой синдром. Б - после лечения. Спондилосинтез L1-L3, VCR L2 с декомпрессией невральных структур. Передний спондилодез на уровне L1-L3 из заднего доступа с коррекцией деформации
Лизис кости вокруг винтов конструкции, обнаруженный через 3-5 месяцев после операции у 3 пациентов, страдавших системным остеопорозом. Болевой синдром этих людей был значительно ниже, чем в дооперационном периоде, и регрессировал к 1,5 годам. В течение первых месяцев после операции 7 пациентов жаловались на боли в области межтелового имплантата. Инфекционные осложнения (ранние и поздние) выявлены не были. Продолжительность операции в среднем составила 260 ± 50 минут. Кровопотеря соответствовала в среднем 1000 ± 150 мл. У ранее оперированных пациентов потеря крови была выше в среднем на 300 мл; продолжительность операции была выше в среднем на 40 минут.
Ухудшения неврологического статуса в течение всего наблюдения не отмечалось (рис. 2). Неврологический дефицит у пациентов в группах А и В по ASIA/ISNSCI остался прежним, несмотря на субъективное улучшение чувствительности у 3 пациентов. В группах С и D у 75% пациентов дефицит регрессировал на одну ступень.
Рис. 2. Динамика неврологического дефицита по ASIA/ISNSCI
Сводная таблица результатов лечения: VAS, ODI, MacNab, степень коррекции деформации до и после оперативного лечения
Кифопластика позвоночника: цена операции, как делают, показания и восстановление
Кифопластика позвоночника - миниинвазивная процедура введения костного цемента в тело разрушенного позвонка после заранее подготовленной в нем полости из раздувающегося баллона. Создание полости расправляет и приподнимает костные фрагменты до нужной высоты, приближенной к здоровым анатомическим показателям. После достижения требуемой высоты, в позвонок через тонкую рабочую канюлю вводят медицинский раствор на основе полиметилметакрилата, который через несколько минут крепко затвердевает. Акриловая смесь плотно заполняет все пустоты и поры кости, образует прочное монолитное соединение, фиксируя позвонок в заданных параметрах и защищая его от перелома в будущем.
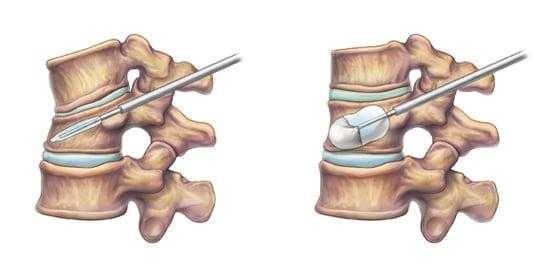
Наглядное изображение процедуры.
Исследования подтверждают высокую эффективность операции, неагрессивность и минимальную вероятность развития осложнений. Значительный спад болезненных проявлений при переломах на почве остеопороза происходит у 92% уже в ранний период. Выраженное облегчение наступает практически сразу после операции. Быстрый противоболевой эффект обусловлен нормализацией геометрии и жестким укреплением поврежденного позвонка изнутри, что устраняет его микроподвижность и связанное с этим фактором раздражение нервных корешков.
Кифопластика за счет очень грамотного восстановления баллонным способом геометрической формы «просевшего» позвонкового тела предупреждает посттравматическое развитие кифотической деформации, серьезно угнетающей внутренние органы. Такими высокими перспективами не обладает вертебропластика, тем более, безоперационные методы лечения позвоночника по компрессионному типу, особенно у пожилых людей. Вмешательство практически исключает миграцию костного цемента за анатомические ориентиры восстанавливаемого тела, что не редкость для вертебропластики.
Кифопластика в Москве и России
Тогда как в зарубежной практике кифопластику используют с 2007 года, в России ее только-только начинают осваивать и применять. Поэтому сложность для наших пациентов представляет найти российскую клинику с большим опытом. Далеко за примерами ходить не нужно. В 2012 г. появилась вертебропластика в Пензе. Эта процедура, близкая кифопластике, была открыта во Франции еще в 1984 году, с 95-го года стала популярной в Европе.
Но пока до отечественной спинальной хирургии добралась самая первая методика имплантации в позвонки метилметакрилатов, потребовалась много лет. В российских больницах цена на кифопластику 1-го сегмента составляет около 130-200 тыс. рублей. А по полису ОМС практически не оказывают помощь.
Составить достоверную информацию в процентах о результатах вмешательства невозможно в принципе. Однако, исходя из того, что едва удалось найти о клинических наблюдениях специалистов за группой больных, оперировавшихся в отечественных условиях, можно сделать вывод: риски операционных последствий у нас минимум в 3 раза выше (6%-7%), чем за границей (менее 2%).
Оба вида цементной пластики успешно практикуют в Европе и США с самых истоков их открытия. На этот вид медицинской помощи в чешских медцентрах при сопровождении Artusmed цена вместе с реабилитацией не превышает 9000 евро. В Германии она начинается с 16 тыс. евро, без учета восстановительной программы.
Кифопластика и вертебропластика: что лучше?
Хирургические вмешательства выполняют на поясничных и грудных отделах, преимущественно с целью устранения дефектов костной ткани по причине остеопороза. Рассмотрим все показания, итак, прохождение вертебропластики и кифопластики рекомендуется, если диагноз показал:
- на фоне остеопороза при снижении показателей высоты тела позвонка не больше чем на 70%, сопровождающегося болью на уровне поражения;
- остеокластические разрушения позвонков при множественной миеломе, остеолитических метастазах; тотальное и субтотальное поражение позвонка гемангиомой агрессивной формы;
- сагиттальная деформация позвоночника (кифоз), ставшая следствием коллапса тел позвонков на почве остеолиза/остеопороза (рекомендована кифопластика).
Пациенты положительно характеризуют лечение в Уфе и компетентность нейрохирургов Больницы скорой медицинской помощи. Написанные на форумах отзывы дают понять, что это - на удивление хорошее медучреждение государственного типа, где можно получить качественную медпомощь по данному профилю. Высокий статус имеет и ФГБУ «Федеральный центр нейрохирургии» в Новосибирске. Вертебропластика стоит около 75-85 тыс. руб.
Слева кифо-, справа вертебропластика.
Противопоказаниями к соответствующим разновидностям малоинвазивных спинальных операций являются:
- локальный спондилит в активной фазе;
- сильно нарушенная свертываемость крови;
- сердечно-легочные недуги в обострении;
- взрывные переломы;
- повреждения замыкательных позвонковых пластинок;
- обнаруженная линия перелома в структуре ножки дужки позвонка;
- бессимптомный перелом;
- непереносимость рентгеноконтрастных препаратов;
- аллергия на состав цементирующего средства.
Особенность манипуляций при вертебропластике - введение цемента вглубь позвонка через пункционную иглу-проводник транспедикулярно под флюорографическим контролем. Диаметр прокола равен 3-5 мм, что дает возможность осуществлять своеобразную внутрикостную инъекцию полиметилакрилата под местным наркозом в амбулаторных условиях. Цемент в позвонке застывает через 10-15 минут после введения, но пациенту разрешат вставать и ходить только через 2 часа. А еще спустя 4-5 часов при хорошем самочувствии его отпустят домой. Рана не требует наложения швов, вся процедура с момента обезболивания и до окончания сеанса длится примерно 40 минут. Результат вертебропластики - восстановление целостности костных структур, высокопрочное укрепление интересующего сегмента в полном объеме, ликвидация болевого синдрома.
Вертебропластика не способна восстановить исходную высоту позвонка и не предотвращает формирование посттравматического кифоза. Кроме того, риск экстравертебральной утечки цемента, по сравнению с кифопластикой, у нее вдвое выше. А кифопластика позволяет выполнить лечебные задачи эффективнее и снизить до минимума вероятность возникновения нежелательных осложнений.
Кифопластика - модернизированный вариант вертебропластики. Она отличается технической частью в плане возвращения нормальных анатомических параметров высоты поврежденного позвонка. Этот метод признается специалистами самым эффективным и благоразумным решением при такой частой среди пожилого контингента людей проблеме, как переломы позвоночника компрессионного вида вследствие остеопороза. Как делают кифопластику:
- Операция по большей мере проходит под общей анестезией, в порядке исключения, при необходимости может быть использовано местное анестезиологическое обеспечение.
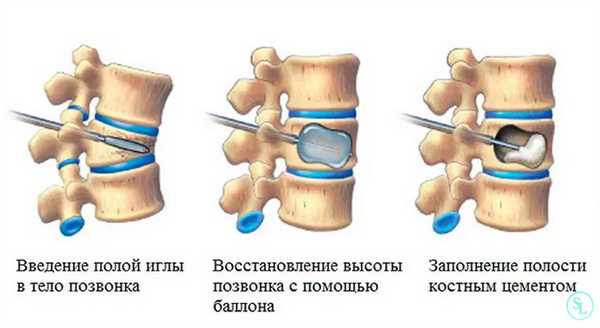
- Под наблюдением флюорографии определяют точку доступа. Она располагается в области ножки дужки позвонка. Над ней совершают разрез, длиной до 1 см.
- Далее производят введение хирургической иглы, продвигая ее так, чтобы она расположилась в промежутке между телом деформированного позвонка и ножкой дуги.
- После в полость иглы вставляется направляющая спица, ее погружение осуществляется до соприкосновения с передней замыкательной пластиной. Иглу извлекают.
- По спице производится установка диссектора с тупым концом, после чего по нему осуществляют введение рабочей канюли, через которую будут проходить все дальнейшие манипуляции. Краевой элемент канюли должен находиться кпереди от задней хрящевой пластинки, покрывающей тело позвонка. Диссектор аккуратно удаляется.
- При помощи стилета или сверла, выполняется подготовка к внедрению баллона, а именно создание канала в самом позвонке.
- После под рентгеновским флюороскоп-контролем в сформированное ложе вводится сдутый баллон из эластичного материала. Баллонное приспособление обладает рентгеноконтрастными свойствами, поэтому оно отлично визуализируется в позвонке.
- Установленный баллон подвергают постепенному раздуванию до возвращения нормальных пропорций тела позвонка. Для нагнетания баллона используют специальный физраствор с контрастным веществом, который подается через канюлю посредством шприца. Шприц снабжен измерительной системой контроля над объемом и давлением введенной жидкости.
- По достижении положительного результата в восстановлении размеров вертикальной оси пораженного сегмента баллон, которым была образована полость, спускают и извлекают из позвонка.
- Затем специалист разводит цемент до нужной вязкости, точно в соответствии с приложенной инструкцией производителя. В полость через шприц-систему, подключенную к канюле, сразу имплантируют приготовленный ПММА костный раствор для кифопластики. Процесс тщательно отслеживается на мониторе аппарата рентгенофлюорографии в прямой и боковой проекциях.
- Кремообразную субстанцию вводят аккуратно и последовательно, начиная вводить ее сперва в отдаленные участки. По мере заполнения канюлю потихоньку продвигают к выходу. Когда укрепляющая масса покроет поверхностные участки позвонка, канюлю еще не выводят наружу. Ее извлекают исключительно после того, как раствор хорошо закрепится (через 10-20 мин.), чтобы не допустить попадания незастывшей смеси обратно в рабочий инструмент.
- В конце рану ушивают (это требуется не всегда) и накладывают асептический пластырь. Общее время операции - 1-1,5 часа.
Пациента могут выписать уже на следующий день, иногда - спустя 3 суток. Однако если доктор считает, что за состоянием организма нужно продолжить квалифицированно наблюдать, прооперированный человек остается в круглосуточном стационаре дополнительно еще на несколько суток. Как правило, самый большой срок госпитализации - 1 неделя.
Обязательно после цементирования позвоночника, независимо от примененного способа, требуется адекватная послеоперационная реабилитация. Риски возникновения осложнений и окончательные результаты лечения зависят именно от качества выполнения реабилитационной программы. Реабилитационный период обычно составляет 2 месяца.
Кифопластика при кифозе
На кифопластику при кифозе стоимость зависит от сложности клинического случая и количества пораженных позвонков. В некоторых частных медучреждениях РФ за процедуру запрашивают порядка 200 тыс. рублей. Но примите к сведению, что передовой метод, даже если вы готовы заплатить за него любую сумму, не во всех ситуациях уместен. Проблема может быть запущена до такой степени, что без открытой хирургии с установкой на позвоночник стабилизирующих металлических конструкций для исправления угла изгиба обойтись невозможно.
Множественное введение метилметакрилата.
Баллонная кифопластика целесообразна только в случае недавнего компрессионного перелома, пока костные фрагменты не успели срастись в порочном положении. Специалисты предупреждают, что «возраст» вертебрального остеопоротического перелома, обусловившего кифоз, не должен превышать 8 недель. Тогда есть все шансы максимально полно восстановить анатомическое положение, форму и единство позвонка при помощи баллонной кифопластики. Обращаем внимание, что это миниинвазивное вмешательство, проведенное своевременно, оказывает мощное профилактическое действие против посттравматического кифоза. А осложнение в виде кифоза в любом случае намного проще предупредить. Как проходит процесс хирургического лечения, мы рассказывали в предыдущей части статьи.
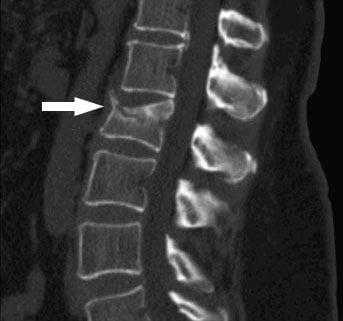
Компрессионный перелом на срезе МРТ.
Но есть одна проблема, препятствующая использованию кифопластики, в том числе и вертебропластки. При остеопорозных переломах, зачастую возникающих спонтанно и с неинтенсивной симптоматикой, пациент не спешит с визитом в медучреждение, и терапия не осуществляется годами. Еще один момент, при обращении пациента в больницу, даже с жалобами на сильную боль в спине, не каждый специалист ставит верный диагноз.
Как результат, ввиду отсутствия целенаправленных лечебных действий на раннем сроке или по причине диагностической ошибки, когда лечат совсем не ту патологию, на уровне травмы деформированный сегмент в итоге самопроизвольно фиксируется ригидным костным блоком. Стеноз, нарастающий неврологический дефицит, прогрессирующая функциональная несостоятельность позвоночника - естественное дело для такого клинического случая. К сожалению, при очень грубых и застарелых клиновидных искривлениях кифопластика бессильна. Их исправляют уже только радикально: делается корригирующая вертебротомия в комбинации со стабилизацией остеосинтезом, спондилодезом, эндофиксаторами.
Кифопластика
Кифопластика позвоночника - хирургическое вмешательство, целью которого является восстановление нормального размера позвонков грудного и поясничного отделов, подвергшихся разрушению на фоне остеопороза. Она сопряжена с минимальным травмированием тканей и обеспечивает эффективную профилактику переломов позвонков в дальнейшем. По результатам проведенных исследований, кифопластика была признана эффективным, щадящим методом лечения остеопороза при минимальном риске развития осложнений.
В Европе и США метод применяется еще с 2007 года и с недавних пор больным из России уже не нужно ехать за границу, ведь кифопластика с успехом проводится спинальными хирургами «SL Клиника». Но если за рубежом стоимость операции превышает 15 тыс. евро и требует издержек на перелет и т. д., то в Москве это обойдется значительно дешевле.
Что такое кифопластика
Как только будут достигнуты нормальные размер и положение позвонка через тонкую канюлю в созданную баллоном полость вводят костный цемент, основным компонентом которого выступает полиметилметакрилат. Благодаря его свойствам и кремообразной консистенции он распределяется в позвонке, заполняет даже малейшие пустоты и поры костей. В результате образуется прочный монолитный конгломерат, фиксирующий позвонок в необходимом состоянии.
Значительное улучшение состояния пациенты отмечают сразу же после проведения процедуры. Столь быстрый обезболивающий эффект обусловлен жестким укреплением поврежденного позвонка и восстановлением его геометрии. Это позволяет устранить его подвижность и, соответственно, раздражение нервных корешков.
Кифопластика позволяет избежать развития кифотической деформации и возникновения нарушений в работе внутренних органов.
Что является огромным преимуществом, в особенности для пожилых пациентов, перед вертебропластикой и безоперационными методами лечения позвоночника по компрессионному типу. Именно кифопластика практически полностью лишена риска миграции введенной акриловой массы за пределы восстановленного позвонка, что возможно при вертебропластике.
Показания к проведению
Кифопластика, впрочем, как и вертебропластика, проводятся с целью устранения дефектов костной ткани, возникающих при остеопорозе. К числу таковых относятся:
- компрессионные переломы при уменьшении высоты позвонков не более чем на 70%, вызывающие боли в области поражения;
- остеокластические процессы в позвонках, становящиеся следствием миеломы или остеолитических метастаз;
- кифоз, возникший в результате потери способности позвонков выполнять свои функции на фоне остеолиза или остеопороза.
Именно в последнем случае предпочтение всегда стараются отдавать кифопластике. Это микрохирургическое вмешательство способно восстановить естественную геометрию разрушенных позвонков и устранить причину развития сагиттальной деформации позвоночника.
Что лучше кифопластика или вертебропластика
Вертебропластика предполагает введение цемента на основе полиметилметакрилата через пункционную иглу внутрь позвонка. Игла-проводник вводится транспедикулярно под постоянным рентген-контролем. Ее диаметр составляет от 3 до 5 мм. Поэтому процедура проводится под местной анестезией в амбулаторных условиях. Поскольку послеоперационная рана имеет незначительные размеры, она не ушивается, а лишь заклеивается стерильной повязкой.
Для застывания костного цемента требуется примерно четверть часа, но для окончательного закрепления результата пациенту следует сохранять неподвижное положение тела на протяжении 2 часов. Только после этого он может подняться с операционного стола и ходить. Если состояние больного не вызывает подозрений у врача и не ухудшается в течение 4-5 часов, он может вернуться домой.
Вертебропластика вместе с подготовкой пациента занимает 40 минут. При ее успешном проведении достигается:
- восстановление целостности поврежденных костных структур;
- устранение болей в очаге поражения;
- прочное укрепление поврежденного позвоночно-двигательного сегмента.
Но вертебропластика не влияет на высоту разрушенного позвонка. Поэтому она не способна предотвратить развитие посттравматического кифоза в дальнейшем.
Также недостатком метода в сравнении с кифопластикой можно назвать вдвое больший риск вытекания акриловой массы за пределы прооперированного позвонка. Подобное может привести к развитию осложнений и снижению степени прочности тела позвонка.
Поскольку кифопластика лишена подобных недостатков, ее можно назвать усовершенствованным вариантом вертебропластики, но в отличие от нее, позволяет добиться близкого к полному восстановления анатомически нормальной высоты позвонка и нивелировать риск искривления позвоночника в сагиттальной плоскости.

Поэтому кифопластика считается усовершенствованным видом вертебропластики. Именно она признана спинальными хирургами наиболее эффективным и рациональным способом решения проблемы компрессионных переломов позвоночника, часто возникающих на фоне остеопороза, особенно у пожилых людей.
Техника выполнения операции
Операция проводится под общим наркозом, хотя в некоторых случаях, когда такой вид анестезии может нанести пациенту вред, ее выполнение допускается под местным анестезиологическим обеспечением. Кифопластика проводится следующим образом:
- Пациент располагается на операционном столе. С помощью рентген-аппарата нейрохирург точно определяет точку доступа в проекции ножки дужки пораженного позвонка.
- Выполняется разрез, длина которого не превышает 1 см.
- Под рентген-контролем вводится специальная полая игла так, чтобы она прошла точно между телом пораженного позвонка и ножкой дуги.
- Через иглу вводится направляющая спица до тех пор, пока она не упрется в переднюю замыкательную пластину. После этого иглу-проводник можно удалить.
- С помощью спицы устанавливается диссектор с тупым концом и рабочая канюля. Именно через эту канюлю нейрохирург будет проводить все необходимые манипуляции. Поэтому ее установке уделяют особое внимание. Ее краевой элемент должен располагаться кпереди от задней хрящевой пластинки, закрывающей тело позвонка. Как только спинальный хирург добьется этого, диссектор осторожно удаляют.
- Специальным стилетом или сверлом формируется канал в позвонке, через который в дальнейшем в него будет погружаться раздуваемый баллон из эластичного материала.
- Под рентген-контролем в созданную полость вводят сдутый баллон. Поскольку он создан из рентгенконтрастных материалов, его четко видно внутри позвонка. Это позволяет мгновенно оценить правильность установки баллона, глубину и его положение.
- К канюле присоединяется шприц с физраствором с добавлением контрастного вещества, имеющий измерительную систему контроля не только над объемом жидкости, но и давлением ее подачи. Баллон постепенно наполняют, постоянно контролируя параметры тела позвонка.
- После достижения анатомически правильной геометрии и восстановления размеров вертикальной оси деформированного позвонка баллон опорожняют и удаляют из организма.
- Готовится костный цемент. При этом важно точно соблюдать пропорции, чтобы получить акриловую массу нужной вязкости. Он сразу же вводится через подсоединенный к канюле шприц в созданную баллоном полость. С помощью рентген-аппарата тщательно контролируется весь процесс ее наполнения в прямой и боковой проекциях.
- ПММА костный раствор вводят с небольшой скоростью, постепенно заполняя отдаленные области. По мере наполнения сформированной полости рабочую канюлю продвигают к выходу, заполняя тело позвонка до конца, вплоть до того, как акриловая масса покроет его поверхность.
- Через 10-20 минут выводят рабочую канюлю. Это время необходимо для затвердения костного цемента и устранение риска обратного его заброса в рабочий инструмент, что отрицательно повлияет на геометрию и прочность позвонка.
- При необходимости послеоперационную рану ушивают или просто закрывают асептической повязкой.
Общая длительность кифопластики составляет 1-1,5 часа. Большинство пациентов выписываются из клиники на следующий день и только иногда врачи принимают решение продлить срок госпитализации до 3 суток. В единичных случаях пациенты нуждаются в квалифицированном медицинском наблюдении на протяжении недели.
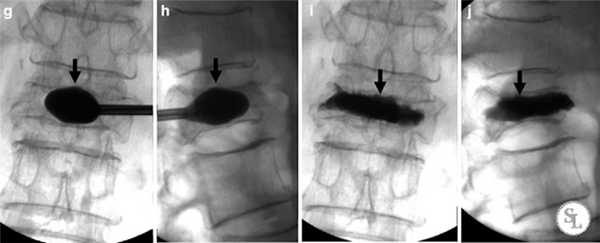
Реабилитация
Несмотря на то, что кифопластика относится к числу миниинвазивных операций, после нее пациенты обязательно нуждаются в полноценной реабилитации. Ведь эффективность и риск возникновения осложнений или нежелательных последствий напрямую зависят от правильности протекания восстановительного периода и тщательности выполнения врачебных рекомендаций.
Обычно реабилитация занимает около 2 месяцев. Существенных ограничений активности не требуется, поэтому уже через 2 часа после операции пациент может вставать и самостоятельно передвигаться. Не рекомендуется лишь поднимать тяжести, а также выполнять скручивания. Также не стоит долго сидеть. Поэтому, если работа пациента связана с продолжительным сидением, он получает больничный на 1-2 недели. Соответственно, продолжительные поездки на автомобиле также следует отложить на это время.
В некоторых случаях спинальный хирург настаивает на ношении ортопедического корсета в течение нескольких недель после операции. Также требуется регулярно заниматься ЛФК с целью укрепления мышц спины и брюшного пресса. Это позволит создать надежную опору позвоночнику и избежать развития осложнений. Когда лучше провести первое занятие и какая нагрузка не приведет к отрицательным последствиям, определяется врачом индивидуально.
Первые занятия ЛФК проводятся под контролем специалиста. Только после того, как пациент полностью освоит все упражнения и поймет, как правильно наращивать нагрузку, он может начинать ежедневно заниматься самостоятельно.
Для контроля качества проведенной операции и течения восстановительного периода пациенту назначаются контрольные осмотры и МРТ.
Противопоказания
Кифопластика, как и другие малоинвазивные хирургические вмешательства на позвоночнике, не проводится при:
- обострении хронических заболеваний сердца и легких;
- локальном спондилите в активной фазе;
- серьезных нарушениях свертываемости крови;
- взрывных переломах;
- индивидуальной повышенной чувствительности к рентгеноконтрастным препаратам или компонентам цементирующей акриловой массы;
- деформациях замыкательных позвонковых пластин;
- присутствии линии перелома в ножке дужки позвонка;
- бессимптомном переломе.
При кифозе или высокой вероятности его развития всегда стараются провести именно кифопластику. Но, к сожалению, даже если больной способен оплатить ее стоимость, это не всегда возможно.
Проводить кифопластику рационально только при недавнем получении компрессионного перелома, поскольку за короткий период времени костные фрагменты не успевают срастись в искаженном положении. Спинальные хирурги считают, что максимальным возрастом компрессионного перелома позвонка при остеопорозе для сохранения возможности выполнить кифопластику является 8 недель.
В течение этого периода вероятность полностью восстановить нормальное положение, форму и целостность поврежденного позвонка путем применения баллонной кифопластики максимальна. Поэтому при появлении первых симптомов больным важно сразу же обратиться к специалисту, пройти все диагностические исследования и немедленно приступить к предоперационной подготовке.
Основная сложность заключается именно в своевременности обращения больного к врачу и правильной диагностике. Поскольку остеопорозные переломы очень часто возникают спонтанно, без каких-либо существенных повреждающих факторов, и при этом сопровождаются маловыраженными симптомами, люди могут годами жить с ним в надежде, что все пройдет само.
При старых и грубых клиновидных искривлениях кифопластика абсолютно неэффективна. В таких случаях нормализовать положение и форму позвонков возможно исключительно путем применения радикальных методов. Чаще всего спинальные хирурги принимают решение провести корригирующую вертебротомию и зафиксировать позвонки с помощью остеосинтеза, спондилодеза или монтажа эндофиксаторов.
Поэтому для больных, особенно пожилого возраста, важно сделать все возможное, чтобы удалось выполнить кифопластику. Ведь эта микрохирургическая процедура дает весомый шанс избежать развития посттравматического кифоза, предотвратить развитие осложнений и не столкнуться со сложностями реабилитации после открытых хирургических вмешательств.
Кифоз
Кифоз - это искривление позвоночника в передне-задней (саггитальной) плоскости. Может быть как физиологическим (нормальным), так и патологическим. Патологический кифоз чаще развивается в грудном отделе, нередко сопровождается болями в спине. При значительном искривлении возможно сдавление нервных корешков и спинного мозга с соответствующей симптоматикой (слабость в ногах, нарушения чувствительности, тазовые расстройства). В особенно тяжелых случаях может наблюдаться нарушение деятельности сердца и легких. Диагностируется на основании данных внешнего осмотра и рентгенографии. Лечение кифоза, в основном, консервативное. В определенных ситуациях показана операция.
МКБ-10

Общие сведения
Кифозом называется как патологическое, так и физиологическое искривление позвоночника в передне-заднем направлении. Физиологический кифоз определяется у всех людей в грудном отделе позвоночника. О патологии говорят в тех случаях, когда угол изгиба составляет 45 и более градусов. Кифоз может наблюдаться как отдельно, так и в сочетании со сколиозом (искривлением позвоночника в боковой плоскости). Самой частой причиной развития патологического кифоза являются переломы позвонков.
В зависимости от характера искривления кифоз может быть угловым или дугообразным. Угловой кифоз обычно возникает при туберкулезе позвоночника, сопровождается образованием горба, укорочением туловища и выпячиванием груди вперед. При дугообразном кифозе наблюдается плавная С-образная деформация всего грудного отдела позвоночника.
Причины кифоза
Патология может возникнуть вследствие нарушений внутриутробного развития, неблагоприятной наследственности, травм и операций на позвоночнике, слабости мышц спины при недостаточных физических нагрузках и т. д. У пожилых людей (особенно - женщин) кифоз часто развивается вследствие патологических компрессионных переломов грудных позвонков. Причиной таких переломов становится остеопороз - уменьшение плотности костей.
Кроме того, кифоз может формироваться при некоторых инфекционных и неинфекционных заболеваниях: спондилите, анкилозирующем спондилите (болезни Бехтерева) и опухолях позвоночника. Очень редко причиной возникновения патологического кифоза становится лучевая терапия, проводимая для лечения злокачественных новообразований в детском возрасте.
Патогенез
Чрезмерное искривление грудного отдела оказывает неблагоприятное влияние как на анатомические структуры самого позвоночника, так и на расположенные рядом органы. Объем грудной клетки и емкость легких при максимальном вдохе уменьшаются. Недостаточное поступление кислорода в кровь обуславливает нарушения со стороны системы кровообращения и других систем.
Диафрагма сильнее давит на брюшную полость, из-за чего нарушается нормальная работа расположенных там органов, в частности - развиваются запоры. Из-за перераспределения нагрузки страдают межпозвоночные диски, возникает остеохондроз. При выраженном кифозе возможно сдавление спинного мозга и нервных корешков, сопровождающееся потерей или ослаблением чувствительности, мышечной слабостью и нарушениями со стороны тазовых органов.
Классификация
С учетом причины возникновения в ортопедии и травматологии выделяют следующие разновидности патологического кифоза:
- функциональный кифоз (сутулость);
- дорзальный юношеский кифоз (развивается при болезни Шейермана-Мау);
- врожденный кифоз;
- паралитический кифоз;
- посттравматический кифоз;
- дегенеративный кифоз.
С учетом угла искривления выделяют нормальный, усиленный (с увеличенным углом) и выпрямленный (с уменьшенным углом) кифоз.
Усиленный кифоз, в свою очередь, подразделяется на три степени:
- 1 степень, при которой угол изгиба составляет 35 или менее градусов.
- 2 степень, при которой угол искривления колеблется от 31 до 60 градусов.
- 3 степень, при которой угол изгиба составляет 60 и более градусов.
Виды кифоза
Функциональный кифоз
Функциональный кифоз - проявление неправильной осанки. Возникает вследствие слабого развития мышц спины либо нефизиологичного положения во время учебы или работы. В отдельных случаях такой кифоз обусловлен психологическими факторами (обычно у подростков, которые стесняются своего роста). Организм стремится скомпенсировать избыточный изгиб грудного отдела позвоночника кзади, поэтому при таком кифозе часто развивается сопутствующий поясничный гиперлордоз (избыточный изгиб поясничного отдела кпереди).
В отличие от других видов кифоза, при данной патологии избыточное искривление исчезает при попытке выпрямить спину или укладывании на твердую плоскую поверхность. На рентгенограммах каких-либо аномалий не выявляется. Лечение функционального кифоза консервативное. Пациента обучают сохранять правильное положение во время сидения, стояния и ходьбы. Для укрепления мышц спины назначаются специально разработанные комплексы упражнений (ЛФК). Ношение корсетов не показано.
Дорзальный юношеский кифоз
Причины развития данной формы кифоза (болезни Шейермана-Мау) до конца не изучены, однако точно установлено, что определенную роль в ее развитии играет наследственная предрасположенность. Предполагается, что кифоз в данном случае возникает либо вследствие аваскулярного некроза (омертвления) замыкательных пластинок (слоев гиалинового хряща между позвонком и межпозвонковым диском), либо из-за избыточного роста костной ткани в телах позвонков. Существует также предположение, что кифоз развивается из-за множественных микропереломов позвонков вследствие остеопороза.
Тела трех или более грудных позвонков при болезни Шейермана-Мау деформируются, становятся клиновидными (на боковых рентгенограммах они выглядят почти треугольными). Из-за изменения формы позвонков кифоз усиливается. Изгиб в грудном отделе позвоночника достигает 45-75 градусов.
На ранних стадиях пациенты, как правило, не предъявляют никаких жалоб. По мере прогрессирования кифоза и усиления искривления позвоночника появляются боли в пораженном отделе. Из-за сопутствующей деформации грудной клетки со временем затрудняется акт дыхания. Могут возникать нарушения сердечной деятельности. Неврологическая симптоматика обычно отсутствует.
Диагноз дорзального юношеского кифоза выставляется на основании анамнеза, клинического и рентгенографического обследования. В некоторых случаях дополнительно проводят электронейромиографию и МРТ позвоночника. Лечение обычно консервативное. Назначается массаж, физиотерапевтические процедуры, ЛФК и мануальная терапия, иногда - ношение корсета. Показанием к хирургической операции является большой угол искривления (более 75 градусов), стойкий болевой синдром, а также нарушения дыхания и кровообращения.
Врожденный кифоз
Врожденный кифоз является следствием нарушения эмбрионального развития. Возникает при появлении аномалий на этапе формирования позвонков, в результате чего могут образовываться бабочковидные или клиновидные позвонки, задние полупозвонки, микропозвонки и т.д. Реже встречаются нарушения сегментации (разделения) на отдельные позвонки.
Возможен как «чистый» кифоз, при котором позвоночник искривляется только в передне-заднем направлении, так и кифосколиоз, сопровождающийся искривлением в передне-заднем и боковом направлениях. Вершина кифотического искривления может располагаться на любом уровне - от шейно-грудного до поясничного отдела позвоночника. Кифоз при этом заболевании часто носит прогрессирующий характер.
Нередко (примерно в 13% случаев) наблюдается сочетание кифоза как с другими аномалиями позвоночного канала (дермоидные кисты, фиброзные перетяжки, дермальные синусы, аномальные спинномозговые корешки и т. д.), так и с нарушениями развития различных органов и систем (мочевыводящей, сердечно-легочной, а также конечностей, брюшной и грудной стенки). Обычно искривление позвоночника сопровождается неврологическими нарушениями.
В качестве дополнительных методов исследования используется рентгенография (обзорные и прицельные снимки в различных проекциях), КТ, МРТ. Может назначаться рентгенконтрастное исследование позвоночного канала. Обязательно проводится неврологическое обследование. Консервативное лечение врожденного кифоза малоэффективно. Рекомендуется оперативное вмешательство в детском возрасте для устранения патологического кифоза, стабилизации позвоночника и предотвращения его дальнейшей деформации.
Паралитический кифоз
Паралитический кифоз обусловлен заболеваниями, сопровождающимися парезами и параличами мышц спины (ДЦП, полиомиелит и т. д.). При ДЦП отмечается усиление грудного кифоза и увеличение его протяженности (изгиб распространяется на верхнюю часть поясничного отдела). Кифоз может сочетаться со сколиозом. Характерно постепенное прогрессировании деформации. Лечение обычно консервативное, комплексное, длительное.
Диагноз выставляется на основании анамнеза, клинического и рентгенологического исследования. По показаниям больных направляют на КТ и МРТ. Пациентам назначают массаж, ЛФК, физиолечение, мануальную терапию. Операция показана при выраженном болевом синдроме и нарушениях функции органов, расположенных в грудной клетке.
Посттравматический кифоз
Переломы грудных и поясничных позвонков - самая частая причина развития кифотической деформации (около 40% от всех кифозов). Риск возникновения кифоза зависит от тяжести травмы, нарушений со стороны костно-мышечной системы (остеопороз, слабость мышц спины) и соблюдения врачебных рекомендаций в период лечения. Основанием для постановки диагноза является соответствующий анамнез, клинические и рентгенологические признаки посттравматического кифоза.
В некоторых случаях кифоз сочетается с неврологическими нарушениями. Лечение преимущественно хирургическое. При наличии противопоказаний к операции (пожилой возраст, тяжелые сопутствующие заболевания и т. д.) проводится консервативная терапия, назначается ношение корсета.
Дегенеративный кифоз
Дегенеративный кифоз возникает в результате дегенеративных нарушений (остеопороза, остеохондроза). Чаще наблюдается у женщин пожилого и старческого возраста. Нередко сочетается с предшествующими травмами (патологическими компрессионными переломами тел позвонков). Кифоз способствует усугублению дегенеративных изменений позвоночника и носит прогрессирующий характер. Лечение преимущественно консервативное.
Диагностика
Постановка диагноза начинается с подробного опроса и осмотра пациента. Врач (лечением кифозов занимаются травматологи-ортопеды) изучает историю развития болезни, уточняет особенности болевого синдрома, обращает внимание на отсутствие или наличие неврологических нарушений. Осмотр включает в себя пальпацию спины и шеи, определение силы мышц и кожной чувствительности. Специалист исследует сухожильные рефлексы и проводит специальные тесты для оценки неврологического статуса, осуществляет аускультацию сердца и легких.
Обязательным этапом обследования является рентгенография позвоночника, которая может включать в себя как обзорные прямые и боковые снимки, так и прицельные рентгенограммы в нестандартных проекциях и при специально выбранном положении пациента (например, в условиях растягивания позвоночника).
Лечение кифоза
Лечение чаще консервативное, включает в себя ЛФК для укрепления мышечного корсета спины, массаж и физиопроцедуры. Некоторым пациентам показана мануальная терапия. Ношение корсетов назначается преимущественно для уменьшения болевого синдрома. Однако постоянное использование корсетов в большинстве случаев не рекомендуется, поскольку сами по себе они не исправляют осанку и, к тому же, могут стать причиной ослабления мышц спины с последующим усугублением кифоза.
Показанием к хирургическому вмешательству является:
- Стойкий болевой синдром, который не удается устранить консервативными методами.
- Быстрое прогрессирование кифоза, особенно - сопровождающееся неврологическими нарушениями, а также нарушениями функции легких и сердца.
- Косметический дефект, существенно снижающий качество жизни пациента и препятствующий выполнению профессиональных обязанностей.
Для фиксации позвоночника используются различные конструкции, изготавливаемые из инертных металлов (титана, никелида титана). Они не вызывают реакции отторжения и могут находиться в организме без последствий в течение многих лет.
Читайте также:
