Верхняя челюсть эмбриона. Носовые камеры плода
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Цель любого ультразвукового исследования состоит в получении пространственного изображения исследуемой области. Чтобы достичь этого при двухмерном исследовании, пользователь должен непрерывно изменять плоскости сканировании и угол наклона датчика. Другими словами, он или она мысленно создает пространственный образ интересующей области, хотя этой способностью все люди обладают в разной степени. Поэтому ранее пытались фиксировать результаты УЗИ в трех проекциях.
В настоящее время при анализе изображений все чаще стали использовать компьютеры. Первые опубликованные результаты были получены с помощью модели проволочной сетки. Вначале время сканирования и вывода изображения было слишком большим, чтобы исследование могло получить какое-либо клиническое значение.
Аппаратура для проведения трехмерного УЗИ
Трехмерные преобразователи - специальные датчики, позволяющие проводить быстрое и полностью автоматическое сканирование в В-режиме. Перемещение управляется трехмерным механизмом, который обеспечивает короткое время сканирования и одинаковое линейное разрешение.
Для получения высокого бокового разрешения используется кольцевая матрица преобразователей, которая обеспечивает равное разрешение во всех направлениях. Для разнообразных задач применяют различные преобразователи с частотой диапазона 3,5- 10 МГц. Совсем недавно был выпущен новый электронный влагалищный датчик, позволяющий проводить сканирование как в CFM режиме, так и в режиме Angio.
Сканирование изображения
По существу, трехмерное сканирование не отличается от обычных методов исследования, кроме того, что исследуемый объект должен быть помещен в объемную рамку, представленную на мониторе. Рамка имеет форму усеченной пирамиды. Ширину, протяженность и угол сканирования можно плавно менять в некоторых пределах, и когда начинается объемное сканирование, исследуемая область разделяется на 50-250 плоскостей.
Время объемного сканирования
Доступны три варианта: быстрый, нормальный или медленный. Быстрое сканирование используется, если движения исследуемого объекта значительны (т.е. на ранних сроках беременности). Движения при медленном объемном сканировании вызовут появление артефактов, уничтожающих информацию. Быстрое объемное сканирование приводит, однако, к меньшей информативности из-за меньшей линейной плотности. Объекты со значительным количеством деталей требуют более медленного сканирования с более высокой разрешающей способностью. Время сканирования при этом может варьировать от 1 до 5 секунд. Время также увеличивается при использовании режимов CFM или Angio.
Трехмерная ультрасонография лица плода
Наиболее впечатляющие изображения, которые можно получить в акушерской практике - портреты плода перед наступлением родов. Наилучшие результаты достигаются, если в ходе объемного сканирования профиль плода находится в центральном положении. Угол просмотра в 60 градусов является оптимальным, при котором можно получить полное изображение лица плода. Выбор слишком маленького угла может привести к "потере" частей лица, а артефакты, вызванные движениями, могут возникнуть при высокой линейной плотности, которую выбирают, чтобы добиться хорошего разрешения.
Трехмерное изображение лица плода может также способствовать установлению контакта между матерью и ребенком подобно первому прослушиванию сердцебиений (рис. 1).
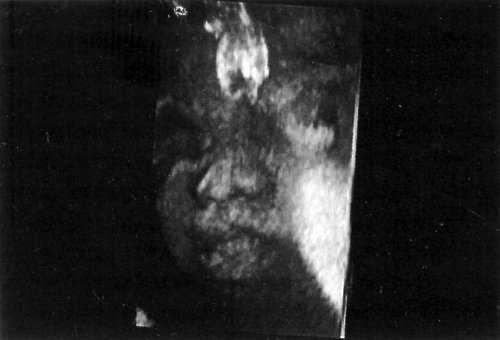
Рис. 1. Нормальное лицо плода.
Картина аномалий плода не должна причинить травму родителям, а наоборот, поможет объяснить различную тактику ведения беременности. Она также позволит лучше планировать проведение акушерских манипуляций, для проведения которых такие изображения могут быть очень ценными. Например, Вы можете диагностировать двойное обвитие пуповины вокруг шеи (рис. 2).
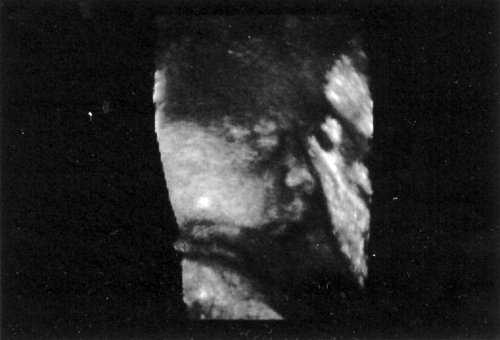
Рис. 2. Двойное обвитие пуповины вокруг шеи.
Дисморфия лица
Исследование лица плода - важный компонент любого ультразвукового скринингового исследования, проводимого с целью выявления пороков развития, таких, как заячья губа, волчья пасть и hypertelorism. Двухмерное исследование лица плода может быть очень сложным, занять много времени и не всегда оказывается более дешевым. Трехмерный режим имеет преимущества, поскольку сокращает время проведения исследования и улучшает качество диагностики. Поверхностный режим позволяет обнаружить даже незначительные изменения поверхности лица, например pendent moluscula. Лучший срок для обследования лица плода - между 20-25 неделями беременности. На более ранних сроках кожа еще недостаточно способна отражать ультразвуковые волны, чтобы можно было получить изображение высокого качества. После 25 недели лицо может стать слишком большим, чтобы уместиться в поле объемного сканирования.
Профиль плода, как это было уже выявлено с помощью двухмерного ультразвукового сканирования, может меняться при различных генетических заболеваниях. Например, плоский профиль с выраженной ретрогнатией часто наблюдается у детей с трисомией (рис. 3а).
Выступающий лоб в сочетании с седловидным носом отмечается при летальной микросомии (рис. 3б).
Оценка состояния развития зубочелюстной системы плода по данным пренатального ультразвукового скрининга во втором и третьем триместре беременности
Статья посвящена современным методам диагностики зубочелюстной системы плода беременной женщины. Применение трехмерной ультрасонографии у беременных по данным пренатального ультразвукового скрининга открывает новые возможности для предотвращения серьезных челюстно-лицевых деформаций. Результаты собственного проведенного исследования позволили установить связи и количественные зависимости для выявления групп риска формирования неправильного прикуса. Проанализированы литературные сведения об использовании ультразвуковой диагностики для оценки состояния зубочелюстной системы плода.
Ключевые слова
Полный текст
За последнее десятилетие, по мнению отечественных и зарубежных ученых, сопутствующие экстрагенитальные патологии встречаются у 60-80 % беременных [1, 4] (рис. 1).
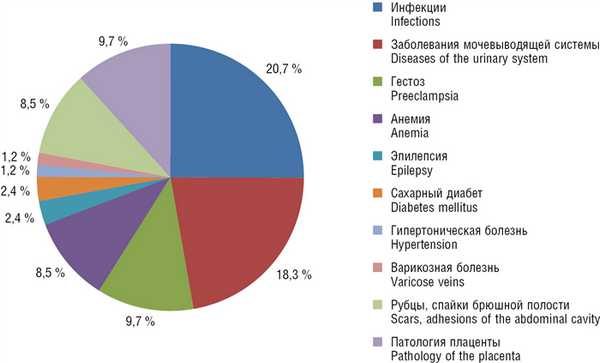
Рис. 1. Частота сопутствующей соматической патологии у беременных / Fig. 1. Frequency of concomitant somatic pathology in pregnant women
Состояние здоровья женщины во время беременности влияет на внутриутробные процессы минерализации эмали временных зубов у плода: при осложненном течении беременности обызвествление эмали замедляется, а в отдельных случаях и приостанавливается на начальном этапе [3, 4, 5].
В настоящее время профилактика врожденных аномалий челюстно-лицевой области — это своевременная диагностика [2]. Применение трехмерной ультразвуковой диагностики плода беременной женщины открывает новые возможности для предотвращения серьезных челюстно-лицевых деформаций, поскольку самый важный период в формировании зубочелюстной системы — внутриутробный (рис. 2).
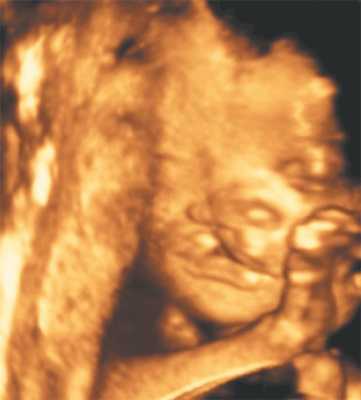
Рис. 2. Дефект верхнего нёба. Порок развития плода / Fig. 2. Upper palate defect. Malformation of the fetus
В связи с вышеуказанными литературными данными о высоких показателях заболеваемости во время беременности фактор влияния здоровья женщины на закладку зубов плода становится особенно актуальным [1].
Кроме закладки зубов у эмбриона начинают интенсивно развиваться челюсти. В период второго триместра нижняя челюсть более развита, поэтому находится в мезиальном положении — значительное выдвижение вперед нижней челюстной дуги. В период третьего триместра у эмбриона формируется твердое нёбо, что влияет и на соотношение челюстных дуг — верхняя челюсть преобладает над нижней (прогнатическое соотношение или младенческая ретрогения) [10, 12]. Это соотношение считается правильным, сохраняется после рождения малыша и исправляется благодаря последующему физиологическому функциональному развитию костей черепа и лицевых мышц. Именно в этот период, начиная с 20-й недели беременности, могут способствовать нарушению закладки зубов болезни, перенесенные матерью во время беременности: токсикоз, экстрагенитальные заболевания, а также угроза невынашивания и неблагоприятный акушерско-гинекологический анамнез [1, 5, 7].
Цель исследования — повышение эффективности оценки состояния зубочелюстно-лицевой системы плода с применением 3D/4D-ультразвуковой диагностики по данным пренатального ультразвукового скрининга.
Задачи исследования:
- Оценить возможность и качество визуализации зачатков зубов с использованием трехмерной ультрасонографии у беременных по данным пренатального ультразвукового скрининга.
- Сопоставить показатели линейных параметров длины, ширины верхней и нижней челюстей плода с бипариетальным размером, длиной бедренной кости и окружностью живота.
- Проанализировать параметры длины, ширины верхней и нижней челюстей с помощью индексов для выявления нарушений в развитии зубочелюстной системы, приведенных в литературных источниках.
Материалы и методы
Для достижения поставленной цели обследовано 18 женщин в возрасте от 18 до 39 лет (средний возраст — 29,4 года) с физиологически развивающейся одноплодной беременностью. Рассмотрены данные пренатального ультразвукового скрининга в третьем триместре.
Цель 3D-ультразвукового исследования состоит в создании объемного изображения в отличие от двухмерного метода, создающего плоскостные сечения [6, 11]. Объемная картина получается при сканировании смежных сечений — это объем пространства пирамидальной формы (рис. 3, 4).
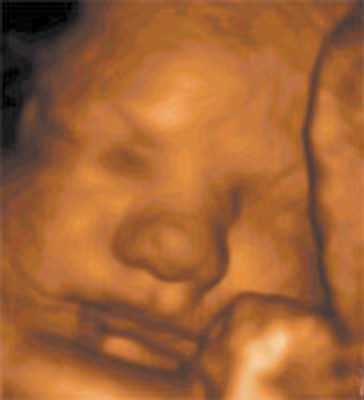
Рис. 3. Плод, 31 неделя, 3D-ультразвуковое исследование / Fig. 3. Fetus, 31 weeks, 3D
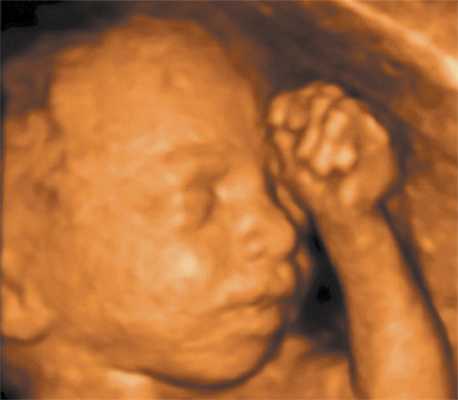
Рис. 4. Плод, 32 недели, 3D-ультразвуковое исследование / Fig. 4. Fetus, 32 weeks, 3D
Время сканирования в среднем составляет от 3 до 10 с в зависимости от важности объемной информации и требуемого качества изображения.
Объемные данные получают в нескольких возможных режимах:
- поверхностном — этот режим имеет особое значение для исследования лица и конечностей плода;
- рентгеновском — происходит сквозное сканирование объема в исследуемом блоке, после чего информация преобразуется в плоскостную, как это происходит при рентгенологическом исследовании;
- объемном — можно выбрать, например, только эхосигналы от наиболее плотных структур, чтобы визуализировать кости. В то же время можно получить изображение только анэхогенных участков для исследования жидкостных образований;
- получение изображения сосудистого дерева — стало возможным, когда при построении объемной картины применяется цветное допплеровское картирование [4, 8].
С использованием корреляционно-регрессионного анализа устанавливались количественные зависимости измерений основных размеров тела плода (бипариетальный размер, длина бедра, окружность живота) и дополнительных (длина, ширина верхней и нижней челюстей) с нахождением уравнений линейной регрессии, коэффициентов корреляции и детерминации.
Уравнение регрессии дополнялось показателем тесноты связи. При использовании линейной регрессии таким показателем был линейный коэффициент корреляции. Данный коэффициент определялся по формуле:
r x y = b σ x σ y = x y ¯ - x ¯ y ¯ x 2 - x 2 y 2 - y 2 ,
где σx и σy — среднее квадратическое отклонение x и y соответственно, b — угловой коэффициент или градиент оцененной линии, представляющий собой величину, на которую в среднем увеличивается y, если мы увеличиваем x на одну единицу.
Линейный коэффициент корреляции находился в следующих пределах: -1 ≤ rxy ≤ 1. Знак коэффициента регрессии определял знак коэффициента корреляции. Если b < 0, тогда -1 ≤ rxy ≤ 0, и наоборот, если b > 0, тогда 0 ≤ rxy ≤ 1.
Для оценки качества подбора линейного уравнения регрессии определяли также квадрат коэффициента корреляции, называемый коэффициентом детерминации R 2 = (rxy) 2 . Он отражает долю вариации результативного признака, объясненную с помощью уравнения регрессии:
R 2 = v a r ( y x ) v a r ( y ) = ∑ ( y x - y ) 2 ∑ ( y - y ) 2 .
Следовательно, величина (1 - R 2 ) характеризует долю вариации, или долю дисперсии, результата у, вызванную влиянием всех остальных, не учтенных в модели факторов. Значения коэффициента детерминации изменялись от нуля до единицы (0 ≤ R 2 ≤ 1).
Измерение соотношения ширины нижней челюсти и ширины верхней челюсти производилось в осевом положении на уровне альвеолярного отростка 10 мм кзади от передней костной границы (рис. 5, 6). Среднее значение этого коэффициента равно 1,02 ± 0,12 (SD), следовательно, коэффициент меньше 0,78.
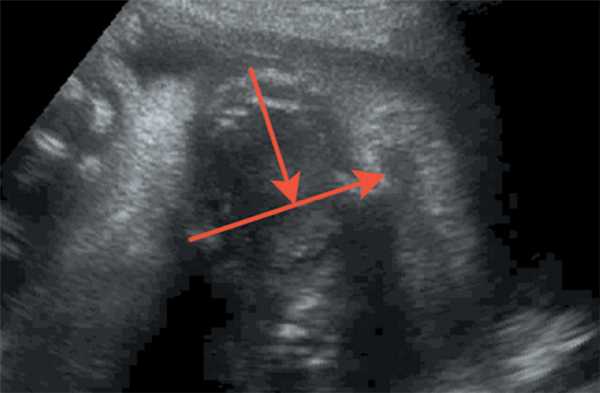
Рис. 5. Длина нижней челюсти / Fig. 5. Length of the lower jaw
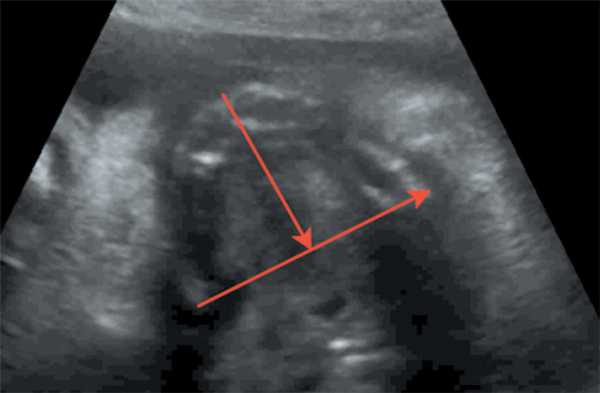
Рис. 6. Длина верхней челюсти / Fig. 6. Length of the upper jaw
Оценка развития челюстей также оценивалась по длине нижней челюсти — длина нижней челюсти в соотношении с биометрией плода (длиной бедренной кости). При измерении длины нижней челюсти проксимальным ориентиром становился височно-нижнечелюстной сустав. Увеличение длины нижней челюсти соотносится с увеличением срока гестации от 20 мм в 20 недель до 37 мм в 28 недель.
Челюстной индекс рассчитывался после измерения переднезаднего диаметра нижней челюсти плода в осевой плоскости в соотношении с бипариетальным размером (рис. 7). Данный индекс не зависел от срока гестации.
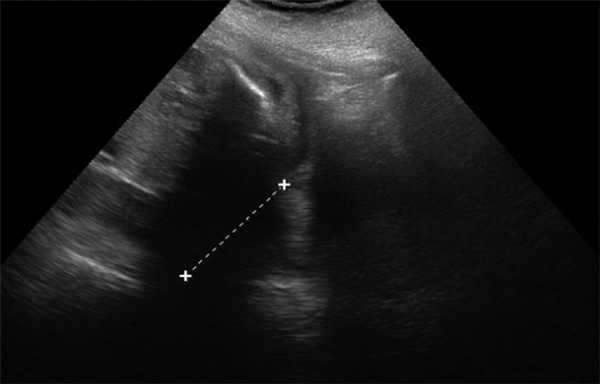
Рис. 7. Переднезадний диаметр нижней челюсти плода / Fig. 7. Anteroposterior diameter of the lower jaw of the fetus
Результаты и их обсуждение
На полученных сонограммах у 15 беременных визуализировались все 20 зубных зачатков. Лицо плода помещалось на экран таким образом, чтобы можно было вывести профиль, а сдвиг и вращение изображения давали возможность осмотра верхней и нижней челюсти (рис. 8, 9). У трех беременных визуализация была затруднена. С использованием плоскостей сканирования, оптимизированных для исследования конкретного органа, осуществлялась визуализация нижней челюсти целиком, включая сочленение с верхней челюстью.
Рис. 8. Лицо плода / Fig. 8. Fetal face
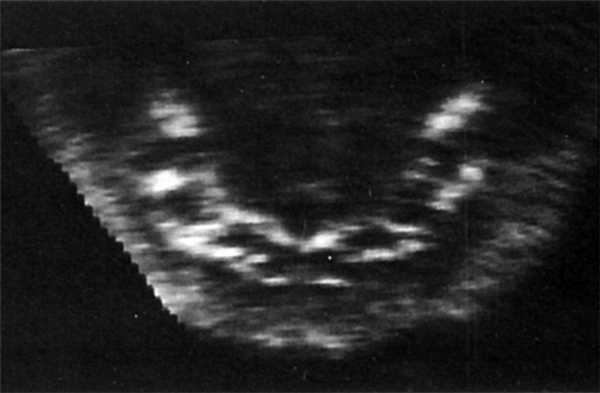
Рис. 9. Зубные зачатки / Fig. 9. Dental rudiments
В третьем триместре беременности у плодов между основными размерами тела плода (бипариетальный размер, длина бедра, окружность живота) и дополнительными (длина и ширина верхней и нижней челюсти) имеются прямые сильные связи и количественные зависимости, описываемые уравнениями линейной регрессии с высокими значениями коэффициентов детерминации. Бипариетальный размер имеет высокие корреляции как с длиной нижней челюсти (R = 0,845; R 2 = 0,713), так и с длиной бедренной кости [коэффициенты корреляции (R) = 0,839; коэффициенты детерминации (R 2 ) = 0,704]. Для длины верхней челюсти соответствующие коэффициенты корреляции составили 0,691 (R 2 = 0,477) и 0,656 (R 2 = 0,430). С помощью регрессионного анализа были получены оценки длины нижней и верхней челюстей в зависимости от бипариетального размера и длины бедренной кости. Среднее соотношение было 0,628 ± 0,043.
Пороки развития челюстно-лицевой области эмбриона на УЗИ
Количество выявляемых врожденных челюстно-лицевых аномалий за 40 лет выросло вдвое. По данным ВОЗ частота таких случаев составляет 1,6 на 1000 новорождённых детей, занимая второе место после пороков сердца.
![патологии]()
Чем опасны такие пороки
Врожденные дефекты развития лица ребенка — это одно из самых опасных осложнений беременности. В отличите от конечностей или других органов, пороки этой области даже при современном уровне челюстно лицевой хирургии устраняются плохо, приводя к инвалидности: нарушению зрения, слуха, речи, обоняния.
Лицевые дефекты часто сочетаются с пороками развития других органов или умственной отсталостью. Такие дети умирают в раннем возрасте.
Причины развития внутриутробных пороков лица
Поскольку причины врожденных аномалий детей до сих пор не изучены, ребенок с такими отклонениями может появиться практически в любой семье, вне зависимости от образа жизни, места жительства, количества родов и здоровья родителей.
Причины, существенно увеличивающие вероятность уродств:
- Неблагоприятная наследственность. Внешне здоровые родители могут быть носителями различных генных мутаций, проявляющихся у потомства. На эти отклонения приходится 7-8% врожденных патологий.
- Спонтанные мутации — нарушения процесса оплодотворения, вызванные случайными, иногда неясными причинами.
- Перенесенные во время беременности TORCH-инфекции (токсоплазмоз, краснуха, герпес, цитомегаловирусная инфекция). Неблагоприятное влияние на развитие плода оказывает вирус гриппа.
- Возраст матери старше 35 лет. В организме женщины репродуктивная функция в этот период начинает угасать, и яйцеклетки «перезревают», становясь неполноценными. Их оплодотворение чревато генетическими аномалиями.
- Сопутствующие болезни обмена веществ, патологии сердца и легких у матери. Зачатие и развитие эмбриона происходит в неблагоприятных условиях. Мешает гестации необходимость постоянного приема жизненно важных лекарств.
- Внешние факторы — проживание в экологически неблагоприятной местности, работа с вредными веществами. Некоторые тератогенные (вызывающие уродства) соединения не выводятся из организма очень долго. К ним относятся формальдегид, бензол, фенол, диоксин, мышьяк.
- Прием препаратов, влияющих на развитие ребенка . Часто уродства возникают, если женщина принимает вещества, не рекомендованные во время беременности - успокаивающие, снотворные и даже некоторые обезболивающие средства.
- Курение, употребление спиртного и наркотиков. У таких женщин риск рождения ребенка с аномалиями развития лица повышен в несколько раз.
Пациенткам, входящим в эти группы риска, необходим тщательный УЗ-контроль на протяжении всей беременности. Но поскольку патологии могут возникнуть без явных причин, такое обследование нужно пройти каждой женщине. В клинике Диана имеется современный УЗ-аппарат, позволяющий досконально рассмотреть личико малыша.
Как формируются пороки лица и неба эмбриона
У двухнедельного эмбриона на месте будущего рта уже имеется первичная ротовая ямка, которая постепенно углубляется. К концу первого месяца эта область ограничивается пятью буграми - лобным, двумя верхнечелюстными и двумя нижнечелюстными. Из них впоследствии формируется лицо и челюстной аппарат. Это процесс заканчивается примерно к седьмой неделе. Нёбо формируется к 10-11 неделе.
Неблагоприятное воздействие на плод до 11-ти недель ведет к образованию врожденных дефектов.
Аномалии развития челюстно-лицевой области видны уже на первом УЗИ скрининге, проводимом в 11-14 недель. Однако некоторые патологии выявляются при УЗ-обследованиях на более поздних сроках
Тяжелые генетические патологии, сопровождающиеся патологиями челюстно-лицевой области ребенка
| Патология | Проявление | Сопровождающие патологии | Прогноз |
| Гипертелоризм | Г лаза находятся далеко от переносицы, как у животных | Сопровождает тяжелые наследственные патологии — синдромы Эдвардса, Ди Джоржи, Аперта, Нунан, Вольфа — Хиршхорна, кошачьего крика, Лойса-Дитца, Гурлера, Моркио. Дети страдают аномалиями развития органов и умственной отсталостью | Дети имеют серьезные проблемы с развитием и умирают в раннем возрасте |
| Синдром Меккеля | Выпирание мозговой ткани из полости черепа (энцефалоцеле) | Неправильное развитие почек, легких, мозга и конечностей | Дети умирают внутриутробно или в первые часы жизни |
| Краниостеноз | Ранее закрытие швов и родничков на голове ребенка. Неправильная форма черепа - плоская с одной стороны и вытянутая - с другой | Косоглазие, повышенное внутричерепное давление, судороги, эпилепсия умственная отсталость | При тяжёлой форме, регистрирующейся внутриутробно, дети остаются инвалидами |
| Голопроэнцефалия, | Отсутствие или недоразвитие носа в сочетании с близким расположением глаз и «волчьей пастью» | Мозг может быть не разделен на полушария или неправильно развит | Дети умирают в раннем возрасте или внутриутробно. |
| Микрофтальмия | Недоразвитие глаз | Слепота, судороги. У мальчиков могут наблюдаться патологии развития мочеполовой системы | Инвалидность |
| Синдром Тричера Коллинза | Неправильная форма черепа. Недоразвитие подбородка, рта и ушей | Глухота, судороги, пороки сердца | Дети часто умирают от сердечных патологий |
| Синдром Пьера- Робена | Недоразвитие нижней челюсти, расщелина неба | Катаракта, неправильное развитие органов, пороки сердца | Дети часто умирают или остаются инвалидами |
| Синдром Крузона | Неправильная форма черепа,волчья пасть, уменьшенная средняя часть лица | Нарушения зрения, судороги, пороки сердца | Может наблюдаться умственная отсталость. У больных родителей велик риск появления потомства, страдающего такой же патологией |
| Синдром Пьера Робена | Недоразвитие нижней челюсти, расщелина неба «волчья пасть» | Катаракта, слепота, патологии мочеполовой системы, сердца, неправильное развитие позвоночника, отсутствие конечностей | Дети остаются инвалидами и часто даже не могут самостоятельно передвигаться |
| Болезнь Дауна | Недоразвитие носовой кости | Пороки сердца, кривошея, неправильное развитие костей, глухота | Инвалидность из-за отклонений в умственном развитии |
| Синдром Шейтхауэра — Мари — Сентона) | Увеличение мозговой части черепа и уменьшение — лицевой | Неправильное развитие костей. Молочные зубы не сменяются постоянными до 30 лет | Интеллект не страдает, но наблюдаются проблемы с суставами и патологии ЛОР-органов |
| Синдром Шерешевского-Тёрнера | Недоразвитие нижней челюсти, низкое расположение ушей | Множественные патологии внутренних органов | Дети рано умирают от сопутствующих патологий |
| Премаксиллярная агенезия | Расщелина неба, распластанный нос, широко расставленные глаза | Недоразвитие головного мозга | Дети умирают сразу после рождения |
| Макростомия | Расщелина лица | Недоразвитие челюстей, расщелина неба, глухота, | Из-за плохого слуха и трудностей с приемом пищи возможна инвалидность |
Патологии челюстно-лицевой области, обнаруживаемые на УЗИ, которые можно устранить после рождения ребёнка
- Заячья губа - незаращение верхней губы - патология развития, устраняемая с помощью пластической операции. Не влияет на интеллект ребенка и не оставляет последствий.
- Волчья пасть - расщелина верхнего нёба. Изолированный дефект, не сопровождающемся другими патологиями, устраняют закрытием расщелины.
- Гемифациальная микросомия - недоразвитие одной половины лица. Интеллект не страдает, но ребенку понадобиться целый ряд пластических операций, по исправлению внешности.
- Косая расщелина лица - незаращение мягких тканей, идущее от угла рта к области уха. При современной технике проведения пластики дефект можно убрать, проведя несколько пластических операций.
Что делать если на УЗИ обнаружились аномалии лица или челюстей плода
Подозрение на тяжелую патологию всегда приводит родителей в шоковое состояние. Им приходится решать, стоит ли оставлять беременность.
Если у ребенка «заячья губа», записываться на аборт не стоит. В первый год жизни малыша прооперируют и он не будет отличаться от других детей. В остальных случаях, требующих проведения многоэтапных пластических операций, нужно посоветоваться с врачом-хирургом, каким будет успех таких вмешательств. Если женщина все-таки решилась сделать аборт, беременность лучше прервать на маленьком сроке медикаментозным способом.
Поскольку такие патологии могут быть как самостоятельными, так и являться симптомом тяжелых наследственных заболеваний, женщине назначаются дополнительные обследования - анализ околоплодных вод, крови из пуповины, тканей плаценты.
Если обследование показало, что ребенок родится с тяжелым наследственным недугом, родителям нужно решиться, стоит ли производить на свет больного малыша. На этот вопрос каждый отвечает сам, но прислушаться к мнению врачей в любом случае будет не лишним
Определение возраста плода человека по точкам окостенения верхней челюсти

The principal ossification centre in the developing maxilla is located in the body of the bone. It may be detected in fetuses of 65—70 mm body length. The second ossification centre is found in the connection area of the palatine process of maxilla with the horizontal plate of the palatine bone. A table showing the distance between the principal ossification centres is given as an aid to fetal age estimation.
библиографическое описание:
Определение возраста плода человека по точкам окостенения верхней челюсти / Фрейдин Л.И. // Судебно-медицинская экспертиза. — М., 1967. — №1. — С. 23-26.
код для вставки на форум:
Существуют различные взгляды на процесс образования центров (точек) окостенения в верхней челюсти плода человека.
Мы провели рентгенологическое исследование отпрепарированных костей верхней челюсти 80 плодов общей длиной начиная с 65 мм (10 недель) и новорожденных. При этом исходили из данных В.Г. Штефко, согласно которым для рентгенографического изучения сроков окостенения и «костного возраста» не обязательно исследовать весь костный скелет. При нормальном окостенении наблюдается определенная последовательность появления точек окостенения и их симметричность.
Длину плода измеряли от темени до пятки; возраст определяли по формуле Гаазе.
Оказалось, что процесс окостенения верхних челюстей рентгенологически выявляется впервые у плодов длиной 70 мм (10,5 недель), у которых заметны первичные участки костеобразования, в теле верхней челюсти. Они представляют собой главный островок окостенения как справа, так и слева. В области соединения небного отростка с горизонтальной пластинкой небной кости в участке большого небного отростка образуется второй очаг интенсивного обызвествления. Как первый, так и второй обнаруживаются рентгенологически одновременно у плодов длиной 70 мм. Значительно четче развиваются главный и второй центры окостенения у плода длиной 102 мм (13-я неделя) и 145 мм (14-я неделя).
Глазничные поверхности к моменту рождения обызвествляются незначительно, на что указывал и Пэттен. Процессы кальцификации параллельно срединно-небному шву даже у месячного ребенка еще не завершаются.
Окостенения альвеолярного и скулового отростков, стенок нижнеглазничного края хорошо различимы при рентгенографии со стороны передней поверхности челюсти. Альвеолярный отросток начинает кальцифицироваться у плода длиной 70 мм, а скуловой — у плода длиной 100 мм. Нижнеглазничное отверстие оформляется за счет костеобразования окружающих участков у плода длиной 160 мм (16-я неделя).
Данные, полученные при рентгенологическом исследовании верхней челюсти, представлены в таблице.
Оценка носовой кости в I триместре беременности: как, где, когда и зачем мы делаем
Московский областной НИИ акушерства и гинекологии, Москва.
Кафедра медицинской генетики РМАПО, Москва.

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Задача пренатального скрининга - выявление беременных женщин группы высокого риска по рождению детей с хромосомными болезнями и врожденными пороками развития с целью более детального анализа состояния плода с помощью специальных методов [1].
С конца прошлого века в алгоритм пренатального скрининга включен расчет индивидуального комбинированного риска, центральное место в котором занимают ультразвуковой и биохимический скрининг в I триместре (11-14 нед беременности). Были созданы компьютерные программы расчета риска, учитывающие возраст, ультразвуковой маркер I триместра (толщина воротникового пространства - ТВП) и биохимические маркеры крови (β-hCG и PAPP-A) беременной женщины [2].
За последние 10 лет данная система полностью оправдала себя и получила дальнейшее развитие, путем прибавления к расчету риска добавочных ультразвуковых маркеров (оценка носовой кости, венозного протока, трикуспидальной регургитации, некоторых маркерных врожденных пороков развития). Расширение протокола осмотра с оценкой новых ультразвуковых маркеров (оценка носовой кости, кровоток в венозном протоке и на трикуспидальном клапане) улучшает чувствительность комбинированного скрининга благодаря увеличению частоты обнаружения и уменьшению частоты ложноположительных результатов [3].
Однако их оценка требует соответствующего углубленного обучения врача УЗД и получение сертификата компетентности на проведение данного вида исследования, так как только после получения доступа на конкретный вид исследования программа расчета риска будет учитывать эти данные в своих расчетах 3.
Преимуществами проведения УЗИ в 11-14 нед помимо установки точного срока беременности являются: ранняя диагностика многих пороков развития плода, оценка маркеров хромосомных аномалий для выявления беременных высокого риска по хромосомным аномалиям у плода, при многоплодной беременности именно в ранний срок возможно установить хориальность, что является важнейшим фактором, определяющим исход многоплодной беременности, возможность выявить женщин группы высокого риска по развитию преэклампсии в поздние сроки беременности [3, 4].
Копчико-теменной размер плода (КТР) для проведения скрининга I триместра должен быть в пределах 45-84 мм. Для оценки носовой кости в I триместре беременности необходимо соблюдать строгие условия. Это адекватное увеличение (на снимке должны быть только голова и верхняя часть грудной клетки), среднесагиттальный скан (должны быть визуализированы эхогенный кончик носа, небный отросток верхней челюсти, диэнцефалон), нос представлен тремя "К" (кончик носа, кожа, кость). Кожные покровы и кости носа визуализируются в виде знака "равенства", нос параллелен датчику.
Такие правила, как размер плода, адекватное увеличение, среднесагиттальный скан идентичны таковым при измерении ТВП. Таким образом, при выведении корректного скана для измерения ТВП, что является обязательным при проведении УЗ-исследования в сроки 11-14 нед беременности, оценка носовой кости проводится в том же самом срезе, не требуя получения дополнительных изображений.
Если все критерии соблюдены, то на уровне носа плода должны быть видны три четко различимые линии: верхняя линия представляет собой кожу, книзу от нее визуализируется более толстая и более эхогенная, чем кожа носовая кость. Третья линия, визуализируемая кпереди от носовой кости и на более высоком уровне, чем кожа - это кончик носа (рис. 1).
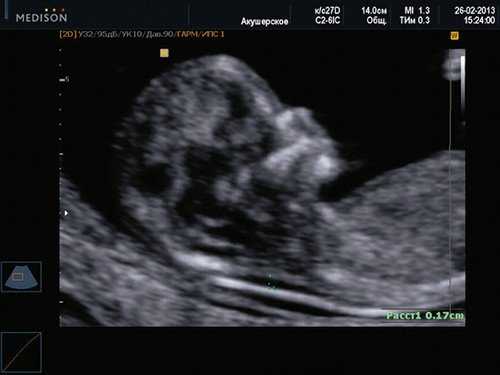
Рис. 1. Нормальная носовая кость.
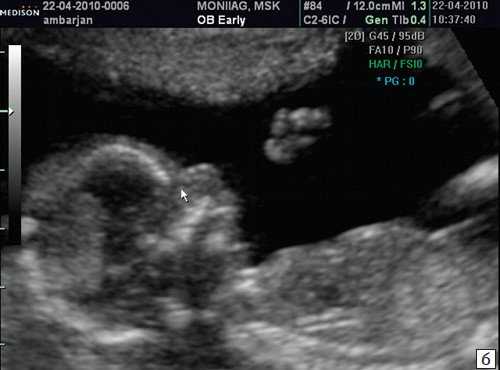
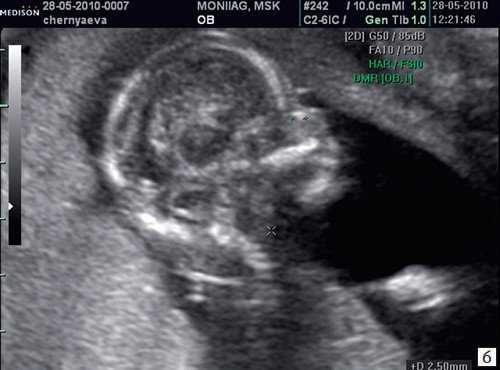
Считается, что носовая кость нормальна, когда она по своей структуре более эхогенна, чем надлежащая кожа и патологична, если она не видна (аплазия) (рис. 2) или ее длина меньше нормы (гипоплазия) (рис. 3). В случае одинаковой или меньшей эхогенности носовой кости чем кожи носовая кость считается патологической (рис. 4).
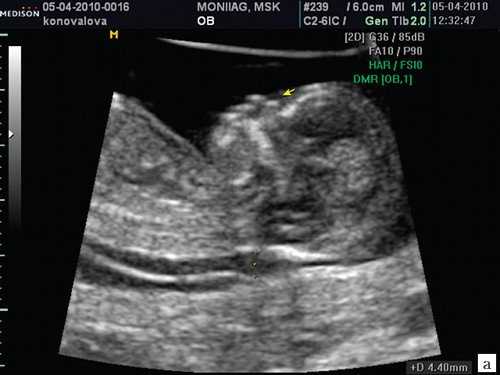
а) Стрелкой указана эхогенная кожа плода.
б) Стрелкой указано отсутствие носовой кости.
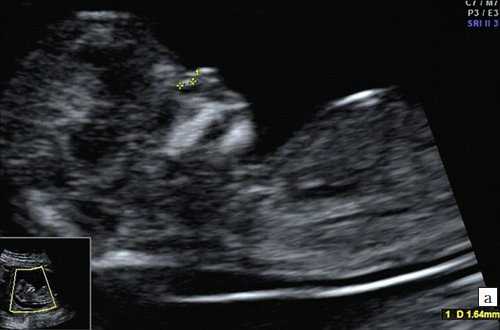
а) Носовая кость в 12 нед и 2 дня длиной 1,4 мм (меньше нижней границы нормы).
б) Носовая кость 2,1 мм в 14 нед у плода с синдромом Дауна.
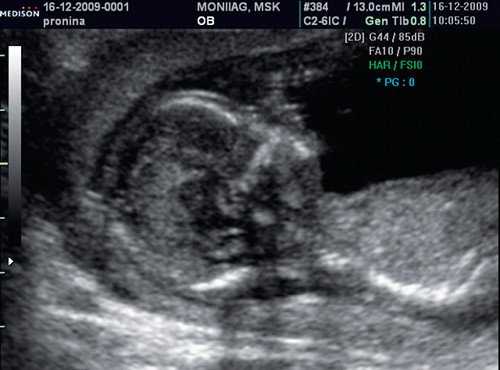
Рис. 4. Сниженная эхогенность носовой кости.
Итак, патологией носовой кости считается:
- отсутствие носовой кости (аплазия);
- изменение ее длины (гипоплазия);
- изменение ее эхогенности.
Учитывая то, что многие работы по изучению этого важного маркера были проведены на различных по составу группах населения, данные по частоте отсутствия носовой кости у разных авторов отличаются. Так, по усредненным данным по мультицентровым исследованиям FMF в 11-14 нед носовая кость отсутствует у эуплоидов (в случае нормального кариотипа) от 1 до 2,6% плодов [2, 5, 6], при хромосомных патологиях: у плодов с трисомией 21 - в 60%, с трисомией 18 - в 50%, у плодов с трисомией 13 - у 40% [3].
Эволюция развития оценки этого маркера и мнение специалистов на этот счет, пожалуй, одна из самых дискутабельных проблем, не до конца решенных в скрининге I триместра беременности. Большинство авторов считают оценку носовой кости в I триместре одной из самых сложных задач среди всех остальных маркеров. И это мнение не лишено оснований.
Безусловно, сторонники теории о том, что для каждой расы (азиаты, афро-американцы и т.д.) и популяции народов (буряты, калмыки, народы Северного Кавказа) должны существовать свои процентильные нормативы для каждого КТР правы. Однако проведение этих исследований возможно лишь тогда, когда в рамках безвыборочного скрининга на нормальных плодах будут проведены мультицентровые исследования с измерением носовой кости.
В программе расчета риска Astraia при оценке носовой кости есть 4 поля: норма, патология (аплазия/гипоплазия), четко не видна, оценить не удалось, т.е. для того, чтобы поставить диагноз "Гипоплазия носовой кости" нужно удостовериться, что она на самом деле меньше нормативных значений для данного срока беременности, а это можно сделать только путем ее измерения и сравнения с известным нормативом.
Метод оценки носовой кости только лишь "да/нет", когда предлагается только увидеть носовую кость и сравнить ее эхогенность с кожей весьма "аппаратозависим", т.е. очень вариабелен и зависит от технических настроек ультразвукового сканера. При получении "жесткого" изображения, характерного для некоторых ультразвуковых аппаратов со специфическими заводскими пресетами (настройками) для осмотра плода в I триместре, всегда эхогенность кожи будет сопоставима, т. е. одинакова с эхогенностью носовой кости. Таким образом, у врачей практического звена, не имеющих возможности работать на сканерах премиум класса, возникают объективные трудности с оценкой этого важного дополнительного диагностического маркера.
Как сторонники метода измерения носовой кости в 11-14 нед приведем данные по Московской области. Область является разнородной по населяющему ее национальному составу. В своей работе мы пользовались нормативными значениями длины носовой кости, опубликованными J. Sonek и соавт. в 2003 году [8], за нижнюю границу нормы принимая значение 5-го процентиля (таблица).
Экспертами окружных кабинетов Московской области проводилась оценка не только присутствия и отсутствия носовой кости, но и ее измерение у всех беременных женщин (около 150 тысяч обследованных за 3,5 года работы скрининга). Все 31 эксперт Московской области имеют действующий сертификат компетенции FMF как на ТВП, так и на оценку носовой кости. Проведенный анализ выявления патологии (аплазия/гипоплазия) носовой кости у плодов с хромосомной патологией показал, что из пренатально выявленных 266 случаев синдрома Дауна у плода в I триместре носовая кость была патологична в 248 случаях, что составляет 93,2%.
Это высокая частота патологии носовой кости при синдроме Дауна свидетельствует о правильно выбранном алгоритме оценки носовой кости от которого мы никогда не намерены отказываться, получая такие высокочувствительные результаты, особенно, что касается диагностики синдрома Дауна. В случаях выявления других хромасомных аномалий, частота выявления патологии носовой кости была сопоставима с данными литературы. При синдроме Эдвардса носовая кость патологична у 78 плодов, что составляет 71%, при синдроме Патау - у 24 (59%) плодов, при моносомии Х - в 24 (42%) случаях, при триплоидии - у 22 (49%) плодов.
Особо хотелось бы подчеркнуть, что в нашем исследовании было 10 беременных корейской национальности, попавших в группу риска по хромосомной патологии. У 4 из них была диагностирована патология носовой кости у плода. Можно было ожидать, что это этническая особенность, однако все данные плоды при пренатальном кариотипировании имели хромосомную патологию (трисомию 21). И, наоборот, у 6 плодов, имеющих нормальный кариотип как по длине, так и по эхогенности носовой кости были в пределах нормативных для данного срока значений.
В работах некоторых авторов установлено, что при трисомии 21 в I триместре беременности лишь у 25% плодов носовая кость отсутствовала, в более высокой частоте она была гипоплазирована (36%) [11].
Так как у нормальных плодов отсутствие носовой кости более характерно для срока 11 нед беременности, чем 13 нед, FMF дает практическую рекомендацию о том, что если в этот срок (11 - начало 12 нед) у плода отсутствует носовая кость при условии нормальных показателей других маркеров (ультразвуковых и биохимических) не стоит учитывать этот показатель при расчете индивидуального риска. В дальнейшем рекомендуется провести дополнительное ультразвуковое исследование через одну неделю. В том случае, если носовая кость останется патологична, необходимо учитывать этот факт при перерасчете величины индивидуального риска по хромосомным аномалиям [4].
Оценка носовой кости улучшает результаты комбинированного скрининга. Частота обнаружения патологии увеличивается с 90 до 93%. Частота ложноположительных результатов уменьшается с 3,0 до 2,5% [2, 3, 5, 6].
Таким образом, собственные данные позволяют нам рекомендовать оценивать носовую кость в сроки 11-14 нед по двум параметрам: эхогенность и длина, принимая за патологию носовой кости ее отсутствие, гипоплазию и снижение эхогенности.
Литература
- Баранов В.С., Кузнецова Т.В., Кащеева Т.К. и др. Современные алгоритмы и новые возможности пренатальной диагностики наследственных и врожденных заболеваний. Методические рекомендации. С.-Петербург, 2013. С. 23-46.
- Nicolaides K.H. Screening for fetal aneuploidies at 11-13 weeks//Prenatal diagnosis. 2011, 31: 7-15.
- Nicolaides K.H. Пер. с англ. Михайлова А., Некрасовой Е. Ультразвуковое исследование в 11-13+6 недель беременности. С.-Петербург, 2007. ИД "Петрополис", 142 с.
- Kagan K.O., Cicero S., Staboulidou I., Wright D., Nicolaides K.H. Fetal nasal bone in screening for trisomies 21, 18 and 13 and Turner syndrome at 11-13 weeks of gestation // Ultrasound Obstet Gynecol. 2009; 33: 259-264.
- Kagan K.O., Staboulidou I., Cruz J., Wright D., Nicoladides K.H. Two-stage first-trimester screening for trisomy 21 by ultrasound assessment and biochemical testing // Ultrasound Obstet Gynecol. 2010. V. 36. N 5. P. 542-547.
- Cicero S., Curcio P., Papageorghiou A., Sonek J., Nicolaides K. Absence of nasal bone in fetuses with trisomy 21 at 11-14 weeks of gestation: an observational study // Lancet 2001; 358:1665-1667.
- Sonek J.D., Mckenna D.,Webb D.,Croom C., Nicolaides K. Nasal bone length throughout gestation: normal ranges based on 3537 fetal ultrasound measurements // Ultrasound in Obstetrics & Gynecology. 2003. V. 21. N 2. P. 152-155.
- Kanellopoulos V., Katsetos C., Economides D.L. Examination of fetal nasal bone and repeatability of measurement in early pregnancy // Ultrasound Obstet Gynecol. 2003 Aug;22(2):131-4.
- Cicero S., Bindra R., Rembouskos G., Tripsanas C., Nicolaides K.H. Fetal nasal bone length in chromosomally normal and abnormal fetuses at 11-14 weeks of gestation // Matern Fetal Neonatal Med. 2002; 11: 400-402.
- Keeling J.W., Hansen B.F., Kjaer I. Pattern of malformations in the axial skeleton in human trisomy 21 fetuses // Am J Med Genet. 1997; 68: 466-471.
Читайте также: