Виды ангиоматозных невусов. Диагностика ангиоматозных невусов.
Добавил пользователь Евгений Кузнецов Обновлено: 01.02.2026
Сосудистые пороки представляют собой структурные аномалии сосудистой системы и могут состоять из капилляров, вен, лимфатических сосудов, артерий или их комбинаций. В таких очагах отсутствует пролиферация эндотелиальных клеток, и они в большинстве своем не регрессируют.Сосудистые пороки представляют собой врожденные образования с нормальным циклом эндотелиальных клеток и отсутствием избыточной пролиферации.
Эти структурные аномалии сосудистой системы могут формироваться капиллярами, венами, лимфатическими сосудами и артериями. К порокам сосудов могут приводить отклонения в развитии на стадии сетчатого сплетения. В пределах винных и «лососевых» пятен видны расширенные капилляры, иногда, особенно при рождении, никаких очевидных гистологических аномалий не наблюдается.
Широко принятая в настоящее время классификация этой группы заболеваний была создана Международным обществом изучения сосудистых аномалий (International Society for the Study of Vascular Anomalies - ISSVA) в 1992 г. и модифицирована в 1996 г. Классификация базируется на клинических, гистологических признаках и биологических свойствах и рассматривает такие новообразования либо как сосудистые опухоли (большей частью гемангиомы), либо как пороки развития сосудов.Их подразделяют на сосудистые пороки быстрого кровотока и сосудистые пороки медленного кровотока на основании реологических данных и морфологии сосудистых каналов.
- К первой группе относятся либо артериальные, либо артериально-венозные пороки: артериальный порок, артериовенозная фистула или артериальный венозный порок.
- Ко второй группе относятся пороки вен, лимфатических сосудов и капилляров.
- Имеются также сложные комбинированные сосудистые пороки артериальных, венозных, капиллярных и лимфатических структур. К ним относятся капиллярные лимфатические пороки, капиллярные венозные пороки, лимфатические венозные пороки и капиллярные артериовенозные лимфатические пороки. Кроме того, кожные сосудистые пороки могут быть частью системного поражения многих органов, сюда относятся так называемые синдромные сосудистые пороки.
Применять приведенную классификацию следует с осторожностью, поскольку у небольшого количества пациентов сосудистые пороки и гемангиомы сочетаются.
Некоторые типы сосудистых пороков, особенно венозных или артериовенозных, клинически очень похожи на детские гемангиомы. Они обычно присутствуют при рождении, но не имеют тенденции к спонтанному разрешению и растут, как правило, пропорционально росту ребенка. Среди всех различных форм сосудистых пороков наиболее важными для дерматолога являются так называемые винные и «лососевые» пятна.
Винные пятна
Известны таже как или «портвейновые» пятна, пламенеющий невус, naevus flammeus, port wine stain.
Винные пятна с точки зрения патологии представляют собой эктазию капилляров дермы, клинически они проявляются как стойкое пятно эритемы. Частота этого порока у новорожденных составляет от 0, 1 до 2%. Обычно такие пятна возникают при рождении и редко исчезают в течение жизни. Винные пятна почти всегда присутствуют при рождении. Их цвет колеблется от бледно- розового до темно-красного или багрового, а размер - от нескольких миллиметров до многих сантиметров в диаметре.
Чаще они локализуются на лице, обычно с довольно четкой границей по срединной линии. Как правило, занимаемая ими площадь остается неизменной по отношению к площади тела. Очаги на лице имеют тенденцию к постоянному потемнению в течение жизни, они приподнимаются над поверхностью кожи и утолщаются, а очаги на туловище и конечностях с годами блекнут.
«Лососевые» пятна
Известны такде как родовые пятна у новорожденных, укус аиста, поцелуй ангела, невус Унны, salmon patch, nevus Unna.
«Лососевые» пятна имеют такую же клиническую и гистологическую картину, как и винные пятна, однако более чем в половине случаев результат их развития резко отличается - они имеют тенденцию исчезать через 1 год после рождения. Этот порок наблюдается в неонатальном периоде у 20-60% детей всех рас.Обычно выглядят как тусклые розовато-красные участки неправильной формы, часто с мелкими линейными телеангиэктазиями.
Наиболее типичная локализация - задняя поверхность шеи, затем следуют надпереносье, лоб, верхние веки, кончик носа или верхней губы. Очаги на лице имеют тенденцию к быстрому исчезновению в течение года, хотя некоторые из них могут снова становиться видимыми. Очаги на шее более стойкие и примерно половина из них остаются видимыми у взрослых.
Синдром Стерджа-Вебера (Sturge-Weber Syndrome)
Известен таке как энцефалотригеминальный ангиоматоз.Врожденный симптомокомплекс, характеризующийся односторонней гемангиомой кожи лица в сочетании с лептоменингеальным ангиоматозом на той же стороне. В основе синдрома лежит дефект развития сосудов кожи, мозга и нередко глаз. Поражение кожи типа пламенеющего невуса наблюдается с рождения. Невус располагается обычно с одной стороны на коже лица в области первой и второй ветвей тройничного нерва. Размер гемангиомы может составлять несколько сантиметров, но чаще она имеет тенденцию распространяться на волосистую часть головы, шею, иногда даже на туловище. Нередко гемангиома захватывает лоб, веки глаза, нос, губы и слизистую оболочку носа и рта на пораженной стороне. В 40% случаев поражение лица может быть двусторонним, но и в этом случае одна половина поражена в значительно большей степени.
Неврологическая симптоматика проявляется чаще в раннем детском возрасте, в очень редких случаях лептоменингеальный ангиоматоз остается асимптомным в течение всей жизни. В 75-90% случаев он проявляется эпилепсией (чаще уже на 2-7-м месяце жизни), гемипарезами, олигофренией. Рентгенологически нередко выявляют кортикальную кальцификацию. С помощью компьютерной томографии после введения контрастных веществ и магнитного резонанса уточняют внутричерепную локализацию ангиоматоза. Поражение глаз отмечается в 30-60% случаев в виде ангиоматоза конъюнктивы, сосудистой оболочки глаза, глаукомы, что может привести к потере зрения. Диагноз ставят на основании характера поражения кожи и результатов неврологического обследования.
Cиндром Клиппеля-Треноне (Klippel-Trenaunay Syndrome)
Известен также как невус варикозный остеогипертрофический.Ангиовенозная мальформация конечностей относится к группе врожденных заболеваний и характеризуется поражением сосудов, питающих опорно-двигательный аппарат. Мальформация сосудов проявлялась в формировании артериовенозного шунтирования, которое предрасполагало к развитию костной ткани.Распространённость 1-9 / 1 000 000, аутосомно-доминантный тип наследования. В клинической картине можно наблюдать как одна из конечностей существенно длиннее симметричной, иногда разница в длине достигает 10 см. Манифестация может коснутся только одной кости или да же её определенной части.Процесс неудержимого роста костной ткани может происходить в любом возрасте, но чаще это случается в детстве или же в подростковом периоде. Другими клиническими признаками являются повышение локальной температуры, кожного невуса, расширения поверхностных вен, образования язвы и кровотечение из пораженных участков кожи. Таким образом, современная концепция данной врожденной аномалии исходит из атрериовенозной мальформации, которая и предполагает нарушение метаболизма костной ткани.
Синдром Кобба (Cobb Syndrome)
Известен также как кожно-менинго-спинальный ангиоматоз.Ассоциируется с поражением сосудов кожных покровов (венозные и артериовенозные аномалии), мышечные (артериовенозные аномалии), костные (артериовенозные аномалии), спинной мозг (артериовенозные аномалии). При синдроме может поражаться несколько сегментов. У 15% всех больных были отмечены признаки артериовенозной мальформации спинного мозга.Описаны признаки кровотечений из артериовенозных образований.Локализация отмечается самая разнообразная: грудная клетка, нижние конечности, сакральная область и другие локализации).
Синдром не имеет признаков наследственного пути передачи, отсутствуют доказательства повреждения хромосом. При таких синдромах как, спинная артериовенозная мальформация, установлена мутация гена CAMS 1-31; при венозной мальформации лица и головы установлена мутация гена CVMS 1-3.
Осложнения
- Тяжелые осложнения отмечаются в тех случаях, когда сосудистые пороки являются частью синдрома, включающего аномалии различных органов. Проявления осложнений зависят от того, какие органы поражаются, а также от самого сосудистого порока.
- Проблемы со зрением ассоциируются с винными пятнами, самая значительная из них - глаукома.
- Отек подлежащих мягких тканей и /или избыточный рост костной ткани иногда являются осложнениями при винных пятнах.
Сосудистые пороки часто имеют общие с гемангиомами клинические признаки. Ключевые пункты их диагностики: 1) анамнез очага, выявляющегося с рождения; 2) отсутствие какой-либо тенденции к спонтанному разрешению и 3) частое наличие в области очага других элементов, таких как винное пятно, эккринный ангиоматозный невус и ограниченная лимфангиома. В некоторых ситуациях могут помочь УЗИ, компьютерная томография и МРТ.
Винные пятна необходимо надежно отличать от «лососевых» из-за существенной разницы в прогнозе. Ключевыми моментами являются клинические проявления и течение.
Лечение артериальных, артериовенозных, венозных, лимфатических или сложных комбинированных пороков требует мультидисци- плинарного подхода. К главным направлениям лечения относятся склеротерапия, хирургическая резекция, эмболизация или комбинация различных методов.
Винные или стойкие «лососевые» пятна, особенно если они расположены на лице, оказывают сильное влияние на психологическое развитие ребенка. В прошлом испытано большое количество методов для лечения винных пятен - эксцизия и пересадка, татуировка, мягкое рентгеновское излучение, криотерапия и др. Все эти методы бьии лишь ограниченно эффективны или имели неприятные побочные действия, такие как рубцевание, изменения пигментации, поэтому от них постепенно отказались. Пока наиболее широко используются методы лазерной терапии.
Пульсирующие лазеры на красках были первыми, специально разработанными для селективного фототермолизиса кровеносных сосудов кожи. Лазер настраивают на длину волны 585 нм, длительность импульса составляет 450 мс, после настройки силы энергетических параметров начинают процедуру лечения и повторяют ее обычно с интервалом 8 нед. Энергетические параметры воздействия определяются при пробной процедуре с применением ряда различных показателей и осмотром пациента через 8 нед. Для нежной кожи следует применять самый низкий диапазон мощности. У большинства пациентов удовлетворительное осветление винного пятна произойдет после первых 4-10 сеансов лечения. Постепенно в ходе лечения осветление после каждого сеанса становится все меньше, а затем прогресса совсем не наблюдается. Для облегчения боли применяют местные анестезирующие вещества или общую анестезию.Полное очищение происходит лишь у небольшого числа пациентов, у большинства остальных пятно осветляется в различной степени. Количество побочных эффектов невелико. К ним относятся гиперпигментация и рубцевание.
Недавнее исследование показало, что лазер на калия титанилфосфате (КТФ) (длина волны 532 нм) с энергетическими параметрами от 18 до 24 Дж/см2 и длительностью импульса 9-14 мс может дольше осветлять винные пятна, устойчивые к действию пульсирующего лазера на красках.
КТФ-лазер также благоприятно действует на винные пятна у пациентов старшего возраста с более приподнятыми и узловатыми очагами.
Аргоновый лазер, который был первым лазером, с успехом применявшимся для лечения большого количества винных пятен, теперь используют лишь для тщательно отобранных взрослых пациентов с телеангиэктазиями, мелкими сосудистыми очагами или несколькими темными узловатыми винными пятнами, которые могут приводить к сильным деформациям. Лазер на парах меди по эффективности занимает среднюю позицию между пульсирующим лазером на красках и аргоновым лазером.
В различных клинических и гистологических ситуациях также применялись другие лазеры с различной длиной волны и разными энергетическими параметрами. В будущем основной тенденцией станет подбор индивидуальной лазерной терапии.
Веррукозный невус
Веррукозный невус - пигментное образование, представляющее собой возвышающееся над кожей бородавчатое разрастание. Веррукозный невус имеет бугристую поверхность, состоящую из отдельных долек (внешне напоминает цветную капусту); темную окраску. В отличие от меланомоопасных невусов, характеризуется медленным ростом, не склонен к изъязвлению и кровоточивости. Дифференцировать веррукозный невус от других новообразований кожи позволяет проведение дерматоскопии, биопсии и гистологического исследования. Удаление веррукозного невуса может производиться хирургическим путем, радиоволновым методом, с помощью электрокоагуляции, лазерной коагуляции, криодеструкции.
Общие сведения
Веррукозный невус (бородавчатый, кератотический, ихтиозиформный) — это доброкачественное образование, состоящее из папилломатозно-бородавчатых разрастаний. Он может быть в различной степени пигментирован или иметь телесный цвет. Располагаются такие невусы в разных участках тела или на лице, но чаще всего — на коже конечностей. Веррукозный невус является врожденным или возникает в раннем детстве. В дерматологии он причисляется к меланомонеопасным невусам папилломатозного типа. Может иметь локализованную (ограниченную) форму в виде единичного образования с четкими границами или системную форму - в виде тянущейся гирлянды.
Симптомы веррукозного невуса
Локализованная форма веррукозного невуса представляет собой выступающее над кожей новообразование величиной до 1 см, реже 2-4 см. Оно состоит из папилломатозных выростов кожи, плотно прилегающих друг к другу. Шероховатая и бугристая поверхность невуса делает его схожим с бородавкой. Таких образований может быть несколько в разных частях тела. В детстве наблюдается незначительный рост и увеличение количества невусов. Причем рост невуса отмечается больше в высоту, чем в диаметре. Во взрослом возрасте роста не происходит, а в у подростков увеличиваются только те невусы, которые имеют в своем составе апокриновые и потовые железы.
Системная форма веррукозного невуса чаще располагается на туловище по ходу сосудов и нервов и может иметь большую площадь. Характерно расположение невуса в пределах одной половины тела. Системный невус состоит из множества ороговевших папилломатозных образований, отдельные скопления которых могут быть разделены небольшим участком неизмененной кожи. Образования такого невуса обычно имеют коричневую окраску. Располагаясь линейно, они напоминают своим видом гирлянды.
Диагностика веррукозного невуса
Диагностика основана на визуальном изучении образования и данных анамнеза, свидетельствующих о его появлении в детском возрасте и отсутствии разрастания. Для подтверждения диагноза проводят биопсию и гистологическое исследование, которое выявляет неравномерность зернистого слоя эпидермиса, наличие гиперкератоза, папилломатоз и акантоз. Веррукозный невус дифференцируют от угревого невуса, бородавки обыкновенной, красного плоского лишая.
Лечение веррукозного невуса
Хирургическое иссечение веррукозного невуса применяют при больших размерах образования и в ситуациях, когда необходимо его тщательное гистологическое изучение. Радиоволновое удаление невуса менее травматично. Но при большой величине образования на оставшуюся после его удаления рану приходится накладывать швы.
Послойное лазерное удаление невуса дает хороший косметический эффект, является абсолютно стерильным и бескровным методом. Однако оно не дает возможности гистологического исследования удаленного материала, поскольку в процессе удаления происходит выпаривание тканей. Удаление локализованных форм может быть проведено методом электрокоагуляции.
В лечении системных веррукозных невусов, занимающих значительную площадь, используют мази с витаминами Е и А, компрессы с салициловым вазелином. Возможна криодеструкция образований, но при этом требуются повторные проведения процедуры. Удаление невусов обычно не проводят у детей младше 2-х лет.
Прогноз веррукозного невуса
Прогноз благоприятный. Веррукозный невус обычно не разрастается и не трансформируется в меланому кожи. Однако ситуация может измениться при постоянном травмировании невуса. Хроническое травмирование способно дать толчок к разрастанию невуса и стать причиной его инфицирования.
Бациллярный ангиоматоз ( Эпителоидный ангиоматоз )
Бациллярный ангиоматоз - это хроническое инфекционное заболевание, вызываемое бактериями-бартонеллами. Болезнь относят к оппортунистическим инвазиям, наиболее часто встречается среди ВИЧ-инфицированных лиц в стадии СПИДа. Основными проявлениями служат кожные изменения, характерны лихорадка, лимфаденопатия, в некоторых случаях - поражения внутренних органов. Диагностика основана на микроскопии, ПЦР-исследовании гистологических препаратов и выявлении антител к возбудителю. Лечение проводится с помощью этиотропных антибактериальных и симптоматических средств, иногда требуется хирургическое пособие.
МКБ-10
Бациллярный ангиоматоз (эпителиоидный ангиоматоз) относят к псевдонеопластическим бактериозам. Бартонеллы были названы в честь открывшего их в 1909 году перуанского ученого Бартона, но впервые описание клиники данной патологии у больного ВИЧ-инфекцией сделал американский врач Столер в 1983 году. Распространенность заболевания повсеместная, четкой сезонности не прослеживается. Нозология не имеет возрастных особенностей, при этом до 90% пациентов являются лицами мужского пола. Группами риска считаются люди с декомпенсацией иммунной системы из-за наличия СПИДа, длительного приема глюкокортикостероидов, химио- и лучевой терапии.
Причины
Возбудитель болезни - микроорганизм бартонелла. Большинство бартонеллезных инфекций человека вызываются тремя бактериями: B. henselae, B. quintana и B. bacilliformis. Возникновение бациллярного ангиоматоза связывают с инвазией первых двух видов. Бартонеллы обладают способностью усиливать пролиферацию эндотелия, рост сосудистых капилляров. Основным источником и резервуаром инфекции служат кошки, передача возбудителей между которыми происходит трансмиссивным путем с помощью кошачьих блох. Люди инфицируются контактным способом при укусах, оцарапывании больными кошками, при этом заражение может происходить и от человека к человеку через укусы платяных вшей.
Патогенез
На месте инвазии бартонелл не возникает первичного аффекта. Проникая через кожу и слизистые, возбудитель внедряется в эритроциты, поражая до 40-90% циркулирующих красных кровяных клеток, и капиллярные эндотелиоциты. Размножаясь на клеточной поверхности, бактерии запускают развитие обширного воспаления со скоплением нейтрофилов, эозинофилов и быстрым появлением некроза. Механизм неоангиогенеза сложен: в его основе лежит способность белков внешней мембраны бартонелл индуцировать снижение активности интерферона-1, стимулировать выработку ангиопоэтина-2 и размножение эпителиоцитов.
Бартонеллы с током крови и лимфы распространяются по организму, преимущественно оседая в лимфатических узлах, селезенке, костном мозге, коже, печени. Внедрение в эритроциты позволяет бактериям избегать иммунного ответа, поскольку они накапливаются в вакуолях клетки-хозяина, резистентны к белкам теплового шока, свободным радикалам и вырабатывают белок деформин, позволяющий им перестраивать цитоскелет эритроцитов. Благодаря этому формируется длительная персистенция бактерий в организме и бессимптомное носительство.
Классификация
Классификация бациллярного ангиоматоза базируется на степени инвазии бактерии в организм человека (кожная и висцеральная, или внекожная, форма). Главным образом встречается кожное проявление бактериоза, куда можно отнести и подкожную локализацию. Внекожные варианты в зависимости от пораженного органа можно условно разделить на следующие формы:
- Инфекция опорно-двигательного аппарата. Наиболее характерно поражение длинных трубчатых костей, также позвонков, ребер, пяточных и черепных костей. Костный мозг при этом виде бартонеллеза вовлекается реже.
- Инфекция респираторной системы. Ангиоматозные полипоидные поражения обнаруживаются на всем протяжении дыхательного тракта, могут послужить причиной формирования острой и хронической дыхательной недостаточности.
- Инфекция ЖКТ. Преимущественно вовлекается слизистая желудка и кишечника, описаны единичные случаи поражения полости рта. При экстраполостной локализации в мезентариальных лимфоузлах нередко происходит сдавление общего желчного протока.
- Инфекция ЦНС. Манифестирует эпилептическими припадками, симптомами поражения расположенных вблизи черепно-мозговых нервов. Для этого вида заболевания описываются случаи асептического менингита.
Симптомы бациллярного ангиоматоза
Инкубационный период заболевания составляет десятилетия, поскольку возбудитель является компонентом нормальной флоры человека и активируется только при глубоком истощении иммунитета. Начало заболевания постепенное, с умеренной лихорадки (37,5-38°C), слабости, снижения работоспособности, увеличения регионарных лимфоузлов. Затем появляются кожные высыпания любой локализации (кроме ладоней, подошв), беспорядочно расположенные, число их может достигать нескольких сотен, реже тысячи. Также элементов не бывает на слизистых носа и рта.
Сыпь сначала выглядит как небольшие плотные безболезненные бугорки красновато-фиолетового цвета, которые со временем разрастаются, приподнимаясь над плоскостью. При подкожном расположении очага покровы гиперемированы, узлы достигают нескольких сантиметров, могут сопровождаться гнойным отделяемым. Поражение костей характеризуется сильными болями, затруднениями при ходьбе, ручных манипуляциях, при вовлечении черепа - цефалгиями.
Наличие бациллярного ангиоматоза головного мозга может послужить причиной эпилепсии, геморрагических инсультов. Появление ангиоматозных образований в полости желудка, кишечника приводит к стойкой тошноте, изменению характера стула, осложняется массивными кровотечениями. Внеполостная локализация проявляется рвотой, изжогой, желтухой, сильными болями в животе. Произрастание ангиоматозных узлов в респираторном тракте может манифестировать клиникой одышки, сухого кашля и кровохарканья, осложниться острой дыхательной недостаточностью из-за обтурации просвета гортани.
Осложнения
Наиболее частыми осложнениями являются кровотечения различной локализации и интенсивности, хроническая анемия, массивная бактериемия, которая при бациллярном ангиоматозе может привести к возникновению инфекционного эндокардита, менингоэнцефалита. Часто, особенно среди пациентов со СПИДом, встречаются рецидивы болезни. Описаны единичные наблюдения спонтанного гемоперитонеума. При множественном поражении костей могут возникать деформации конечностей, контрактуры и инвалидизация пациентов.
Диагностика
Для установления диагноза бациллярного ангиоматоза требуется осмотр инфекциониста, по показаниям - других специалистов. Диагностическими средствами, необходимыми для верификации заболевания, служат следующие лабораторно-инструментальные методы:
- Объективный осмотр. При физикальном исследовании на коже пациента обнаруживаются папулы, красновато-фиолетовые сосудистые узелки, умеренно болезненные при надавливании. Поверхность образований легко травмируется и кровоточит, может быть эрозирована, гиперпигментирована до черного оттенка, иметь чешуйчатое шелушение. Регионарные лимфоузлы без признаков гнойного процесса, увеличены до 1-8 см. При висцеральном ангиоматозе может наблюдаться гепатоспленомегалия, симптомы дисфункции пораженного органа.
- Лабораторные исследования. В общеклиническом анализе крови - тромбоцитопения, ускорение СОЭ и анемия. Среди биохимических показателей выявляется увеличение активности лактатдегидрогеназы, АСТ, АЛТ, общего и непрямого билирубина, СРБ. Изменения в анализе мочи при выраженном гемолизе: уробилинурия, протеинурия, гемоглобинурия. В копрограмме при поражении кишечника обнаруживается большое количество эритроцитов, стеркобилина, становится положительным тест на скрытую кровь.
- Выявление инфекционных агентов. Гистологическая оценка биоптата пораженного кожного участка позволяет дифференцировать различные сосудистые образования с бациллярным ангиоматозом, обнаружить возбудителей. Использование метода ПЦР позволяет идентифицировать бартонелл, не прибегая к сложным и дорогостоящим культурологическим методикам. ИФА считается положительным при более чем четырехкратном увеличении титра антител, при этом существует перекрестная реактивность между видами бартонелл, кокциеллами и хламидиями.
- Инструментальные методики. Рентгенография органов грудной клетки позволяет выявить узелки в легких. Проведение бронхоскопии, ЭФГДС, ЭХО-КС показано пациентам для получения биоптатов и дифференциальной диагностики. На рентгенограмме костей при их поражении выявляются участки отграниченного остеолиза с периоститом. УЗИ органов брюшной полости, мягких тканей, лимфатических узлов, костей позволяет определить наличие висцеральной формы болезни. При поражении головного мозга рекомендовано проведение ЭЭГ, МРТ с контрастированием.
Дифференциальная диагностика проводится с саркомой Капоши, отличием которой является малигнизация клеток и отсутствие реакции на антибактериальную терапию, гемангиомами другой этиологии, споротрихозом, для которого характерно образование узлов со свищевыми отверстиями преимущественно на дистальных отделах конечностей, и другими глубокими микозами. Костно-суставной, легочный туберкулез подтверждается микроскопическими, культуральными, рентгенологическими методами. Наличие эндокардита, в первую очередь, связывают с бета-гемолитическим стрептококком группы А и образованием специфических вегетаций на клапанах, обнаруживаемых при эхокардиоскопии.
Лечение бациллярного ангиоматоза
Стационарное лечение показано при наличии поражений внутренних органов, а также при среднетяжелом и тяжелом течении болезни. Постельный режим рекомендован до устойчивых цифр нормальной температуры тела в течение 2-4 суток. Принципиальных диетических рекомендаций нет, однако, учитывая длительность антибактериального лечения, некоторые побочные эффекты препаратов, низкий иммунный статус больных, следует придерживаться здорового рациона с адекватной водной нагрузкой, исключив алкоголь, никотин, маринады, избыток приправ.
Препаратами выбора при этиотропном лечении считаются макролиды (эритромицин, азитромицин), тетрациклины (доксициклин) и рифампицин. При сочетании с ВИЧ-инфекцией прием антибиотиков рекомендуется до устойчивого уровня CD4 + -лимфоцитов более 200 кл/мкл в течение полугода. Хирургические лечебные методы показаны только в сочетании с антибактериальными, поскольку при иссечении ангиоматозного узла присутствует риск диссеминации возбудителя. К таким процедурам относят криодеструкцию, электродиссекцию и удаление образований с помощью скальпеля.
Прогноз и профилактика
Прогноз благоприятный, в случае своевременно начатого лечения выздоровление наступает в течение 4-12 недель, иногда наблюдается спонтанное разрешение очагов. При глубоком дефиците иммунитета вероятность летального исхода выше. Средств специфической профилактики (вакцин) в настоящее время не разработано. Неспецифическая профилактика заключается в ограничении контакта с дикими и домашними животными, соблюдении норм личной гигиены, регулярной диспансеризации при наличии ВИЧ-инфекции. Важным фактором является рациональная антибиотикотерапия больных кошек, борьба с кошачьими блохами, улучшение санитарно-гигиенических условий проживания населения.
3. Случай бациллярного ангиоматоза у ВИЧ-инфицированного пациента/ Сорокина М.Е.// Наука и здравоохранение. - 2013 - № 1.
Ангиома
Ангиома - это собирательное название сосудистых опухолей, исходящих из кровеносных или лимфатических сосудов. Ангиомы могут иметь поверхностную локализацию (на коже и слизистых оболочках), располагаться в мышцах, внутренних органах (сердце, легких, матке, печени, селезенке и др.), сопровождаясь кровотечениями различной интенсивности. Диагностика ангиом основывается на данных осмотра, рентгенологического исследования (ангиографии, лимфангиографии), УЗИ. Поверхностные ангиомы могут быть удалены путем криотерапии, электрокоагуляции, склеротерапии, рентгенотерапии; в других случаях требуется хирургическое вмешательство.
Термином «ангиома» в сосудистой хирургии объединяют различного рода аномалии кровеносных (гемангиомы) или лимфатических (лимфангиомы) сосудов. По мнению ряда исследователей, ангиома является промежуточным звеном между опухолью и пороком развития. Ангиомы могут локализоваться в различных тканях и органах, бывают одиночными и множественными (ангиоматоз).
Морфологическую основу ангиомы составляют расширенные кровеносные либо лимфатические сосуды. Размеры и форма ангиом варьируют в широких пределах; гемангиомы имеют красно-синий цвет, лимфангиомы бесцветные. Чаще ангиомы встречаются в детском возрасте, составляя до 70—80% всех врожденных новообразований у детей. Ангиомы склонны к прогрессированию, иногда чрезвычайно быстрому. От ангиомы следует отличать телеангиоэктазии - расширения кровеносных сосудов с наличием артерио-венозных аневризм. Ангиомы располагаются преимущественно на верхней половине туловища, включая голову и шею (до 80% случаев). Реже встречаются ангиомы глотки, легких, век и глазниц, печени, костей, наружных половых органов и пр.
Причины ангиом
В большинстве случаев ангиомы имеют врожденный характер. Считается, что источниками развития ангиом являются персистирующие фетальные анастомозы между артериями и венами. Увеличение ангиомы происходит за счет разрастания сосудов самой опухоли, которые прорастают и разрушают окружающие ткани, подобно росту злокачественных опухолей. Истинные причины возникновения врожденных ангиом не известны.
Иногда ангиомы возникают после травматических повреждений или сопровождают течение других заболеваний (например, цирроза печени или злокачественных новообразований внутренних органов).
Прежде всего, различают ангиомы кровеносных сосудов (гемангиомы) и ангиомы лимфатических сосудов (лимфангиомы). С гистологической точки зрения различают мономорфные и полиморфные ангиомы. Мономорфные ангиомы - истинные сосудистые образования, исходящие из того или иного элемента кровеносного сосуда (гемангиоэндотелиомы, гемангиоперицитомы, лейомиомы). Признаком полиморфной ангиомы служит сочетание различных элементов сосудистой стенки, возможен переход одного вида опухоли в другой.
Виды гемангиом
По типу строения различают простые, кавернозные, ветвистые, комбинированные и смешанные ангиомы.
- Простая (капиллярная, гипертрофическая) гемангиома представляет собой разрастание новообразованных капилляров, мелких артериальных и венозных сосудов. Капиллярные гемангиомы локализуются на коже или слизистых в виде пятна ярко-красного (артериальные ангиомы) или синюшно-багрового (венозные ангиомы) цвета. Размеры капиллярных гемангиом различны - от ограниченных до гигантских. При надавливании на сосудистую опухоль, ее цвет бледнеет. Капиллярная гемангиома крайне редко трансформируется в злокачественную гемангиоэндотелиому.
- Кавернозные (пещеристые) гемангиомы образованы широкими губчатыми полостями, заполненными кровью. Внешне такая ангиома представляет узел багрово-синюшной окраски, с бугристой поверхностью и мягко-эластической консистенцией. Пальпаторно или рентгенологически в толще ангиомы могут определяться ангиолиты или флеболиты - плотные, шаровидной формы обезыствленные тромбы. Кавернозные гемангиомы обычно имеют подкожное расположение. Для них типичен симптом температурной асимметрии - на ощупь сосудистая опухоль горячее окружающих тканей. При надавливании на опухоль, вследствие оттока крови, гемангиома спадается и бледнеет, а при натуживании - напрягается и увеличивается (так называемый, эректильный симптом, обусловленный притоком крови).
- Ветвистая (рацелюзная) гемангиома представлена сплетением расширенных, извилистых сосудистых стволов. Характерной особенностью данного вида ангиомы является определяемые над ней пульсация, дрожание и шумы, как над аневризмой. Встречается редко, в основном локализуется на конечностях, иногда на лице. Малейшая травматизация ангиомы может повлечь за собой угрожающее кровотечение.
- Комбинированные гемангиомы сочетают в себе поверхностное и подкожное расположение (простую и кавернозную ангиому). Клинические проявления зависят от преобладания того или иного компонента ангиомы. Гемангиомы смешанного строения исходят из сосудов и других тканей (гемлимфангиомы, ангиофибромы, ангионевромы и др.).
По форме выделяют следующие разновидности ангиом: звездчатая, плоская, узловая, серпигинозная. Обособленно в ряду сосудистых опухолей стоят старческие ангиомы, представляющие множественные мелкие округлые образования розово-красного цвета. Старческие ангиомы появляются после 40 лет.
Виды лимфангиом
Среди лимфангиом выделяют простые, кавернозные и кистозные сосудистые образования.
- К простым лимфангиомам относятся расширенные тканевые щели, выстланные эндотелием и заполненные лимфой. Данный тип ангиом развивается преимущественно в мышцах языка и губ и внешне представляет мягкую бесцветную опухоль.
- Кавернозные лимфангиомы - многокамерные полости, образованные лимфатическими сосудами, с толстыми стенками из мышечной и фиброзной ткани.
- Кистозные лимфангиомы растут по типу хилезных кист и могут достигать значительных размеров. Они встречаются в области шеи, в паху, в брыжейках кишок, забрюшинной клетчатке. Присоединение вторичной инфекции может вызывать образование свищей и длительную, истощающую больного, лимфорею.
Симптомы ангиом
Клинические проявления ангиомы зависят от типа сосудистой опухоли, ее локализации, размеров и особенностей течения. Гемангиомы обычно обнаруживаются вскоре после рождения ребенка или в первые месяцы его жизни. У новорожденных девочек ангиомы встречаются в 3-5 раз чаще, чем у мальчиков. У грудных детей может наблюдаться быстрый рост ангиом: так, за 3-4 месяца точечная гемангиома может увеличиться до нескольких сантиметров в диаметре, захватив значительную поверхность.
Сосудистые опухоли могут располагаться на любых участках тела; с учетом локализации различают ангиомы покровных тканей (кожи, подкожной клетчатки, слизистых оболочек полости рта и гениталий), опорно-двигательного аппарата (мышц и костей), внутренних органов (печени, легких и др.). Если наличие гемангиом покровных тканей сопровождается косметическим дефектом, то гемангиомы внутренних органов могут приводить к различного рода нарушениям таких важных функций, как дыхание, питание, зрение, мочеиспускание, дефекация.
Костные гемангиомы могут располагаться в позвоночнике, костях таза, черепа, длинных трубчатых костях конечностей. В костной ткани чаще встречаются множественные кавернозные ангиомы, рост которых может сопровождаться болями, деформацией скелета, патологическими переломами, корешковым синдром и т. д. Особую опасность представляют ангиомы мозга, которые могут приводить к эпилепсии или субарахноидальному кровоизлиянию.
В процессе роста может отмечаться изъязвление и воспаление ангиом с последующим развитием тромбозов и флебитов. Наиболее грозным осложнением служит кровотечение; при травматизации обширных и глубоких ангиом может потребоваться экстренное оперативное вмешательство для остановки кровотечения. В ряде случаев встречается самоизлечение ангиом, связанное со спонтанным тромбированием и запустеванием сосудов, питающих опухоль. При этом ангиома постепенно бледнеет либо полностью исчезает.
Ангиомы из лимфатических сосудов чаще обнаруживаются у детей первого года жизни. Местом их преимущественной локализации служит кожа и подкожная клетчатка. Лимфангиомы локализуются в местах скопления регионарных лимфатических узлов: на шее, языке, губах, щеках, в подмышечной и паховой области, средостении, забрюшинном пространстве, в области корня брыжейки. Они определяются в виде болезненной припухлости, иногда достигающей значительных размеров. В большинстве случаев рост лимфангиом медленный, из осложнений обычно встречается нагноение.
Диагностика поверхностных ангиом в типичных случаях не представляет затруднений и основывается на данных осмотра и пальпации сосудистого образования. Характерная окраска и способность к сокращению при надавливании являются характерными признаками ангиомы. При ангиомах сложных локализаций используется комплекс визуализирующих исследований:
- Рентгенография. Костные гемангиомы выявляются посредством рентгенографии трубчатых костей, позвоночника, ребер, костей таза, черепа. Для диагностики ангиом внутренних органов используют ангиографию сосудов головного мозга, почек, легких, лимфангиографию и т. д.
- УЗИ. Ультразвуковое исследование позволяет определить глубину распространения ангиомы, структуру и анатомо-топографические особенности расположения опухоли, измерить скорость кровотока в периферических сосудах и паренхиме гемангиомы.
- Прочие исследования. Ангиомы глотки выявляются в ходе осмотра отоларинголога. При подозрении на лимфангиому проводится диагностическая пункция, позволяющая получить из опухоли прозрачную желтоватую жидкость.
Дифференциальный диагноз лимфангиомы проводят с кистой шеи, спинномозговой грыжей, липомой, тератомой, лимфаденитом шеи.
Лечение ангиом
Абсолютными показаниями к неотложному лечению ангиом являются: быстрый рост опухоли, обширность поражения, локализация сосудистого образования в области головы и шеи, изъязвление или кровотечение, нарушении функционирования пораженного органа. Выжидательная тактика оправдана при признаках спонтанной регрессии сосудистой опухоли.
- Хирургическое лечение. Показано при глубоком расположении ангиомы. Хирургические методы лечения ангиом могут включать перевязку приводящих сосудов, прошивание сосудистой опухоли или ее полное иссечение в пределах здоровых тканей.
- Лучевая терапия. Применяется для лечения ангиом сложных анатомических локализаций (например, ангиом орбиты или ретробульбарного пространства) или простых гемангиом большой площади. При обширных ангиомах наружных покровов иногда эффективным оказывается гормональное лечение преднизолоном.
- Методы физической деструкции. В отношении точечных ангиом может использоваться электрокоагуляция, удаление лазером, криодеструкция.
- Склеротерапия. При небольших, но глубоко расположенных ангиомах применяется склерозирующая терапия - локальные инъекции 70% этилового спирта, вызывающие асептическое воспаление и рубцевание сосудистой опухоли.
- Эмболизация. Ангиомы внутренних органов после предварительной ангиографии могут быть подвергнуты эмболизации.
1. Сосудистые новообразования мягких тканей у детей / Н. А. Окунев, А. И. Окунева, О. А. Щекин [и др.]. - 2019.
2. Что нужно знать педиатру о младенческих гемангиомах/ Захарова И.Н. и др.// Медицинский совет. - 2016. - №16.
3. Синдромальная венозная мальформация - диссеминированный венозный ангиоматоз Бина/ Л.А. Хачатрян, И.С. Клецкая, Е.В. Орехова// Вопросы гематологии/онкологии и иммунопатологии в педиатрии.- 2019. - 18 (3).
Капиллярная мальформация (винное пятно, невус Унна и др.) - симптомы и лечение
Что такое капиллярная мальформация (винное пятно, невус Унна и др.)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сафина Динара Адхамовича, сосудистого хирурга со стажем в 14 лет.
Над статьей доктора Сафина Динара Адхамовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Капиллярная мальформация — это врождённый порок развития капилляров кожи, который возникает из-за случайной мутации, не связанной с наследственностью. Данный генетический дефект приводит к появлению избыточного количества сосудов в коже, иногда нарушает связь поражённой области с нервной системой . Причём диаметр избыточных сосудов больше, чем у нормальных капилляров.
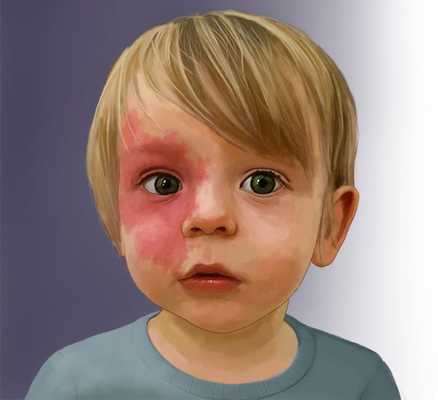
Капиллярная мальформация встречается у 0,3-0,5 % новорождённых, т. е. у 3-5 детей на 1000 новорождённых [2] [3] [4] . Одинаково часто возникает у мальчиков и девочек.
Понятие "капиллярная мальформация" включает в себя комплекс различных заболеваний и состояний. Всем им характерен порок развития капилляров кожи и их изменения. К таким заболеваниям относят "винное пятно" , капиллярную ангиодисплазию , невус Унна и др. [1] . По сути, данные изменения являются вариациями капиллярной мальформации.
По такому же принципу, из-за сходства с цветом красного вина, получило своё название и "винное пятно" — "portwine stain", или сокращённо PWS. Данный термин до сих пор используется в западной медицинской литературе, в том числе и в научной.
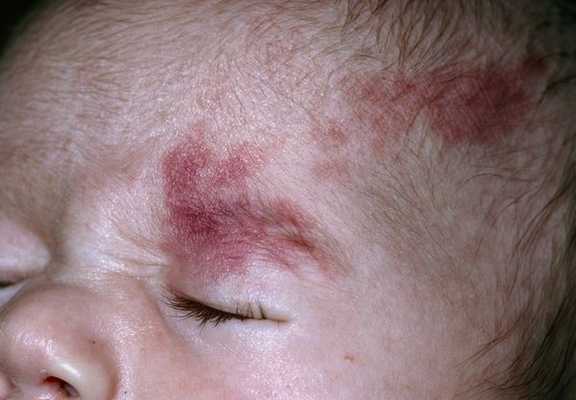
Термин "капиллярная ангиодисплазия" наиболее распространён в отечественной медицинской литературе. В переводе с древнегреческого языка он означает неправильное формирование сосудов. По сути, такой термин включает более широкий круг заболеваний, сопровождающихся различными патологиями капилляров.
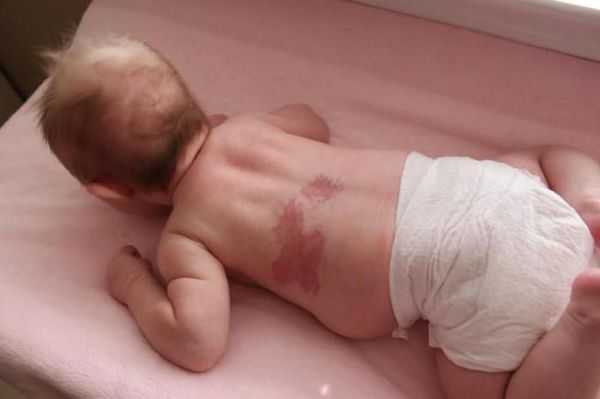
Невус Унна — это капиллярные пятна, возникающие на коже у новорождённых в области лба, между бровей, верхних век, носа, верхней губы и затылка. Данные пятна появляются из-за внутриутробного сдавления кожи между крестцом матери и костями черепа ребёнка. Капилляры за счёт длительного давления становятся более широкими и распластанными, но постепенно тонус капиллярной стенки нормализуется и цвет становится менее интенсивным.
Встречается невус Унна более чем у 50 % белокожих новорождённых детей [1] . Иначе его называют "поцелуем ангела", если пятна располагаются в области лба, век, носа, верхней губы, или "укусом аиста", если пятна располагаются в области затылка, а также лососевым и затухающим капиллярным пятном.
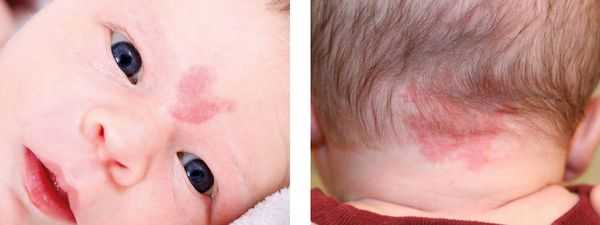
Пламенеющий невус — устаревшее название капиллярной мальформации. Данное название болезни появилось из-за ярко-красной окраски некоторых пятен, похожих на цвет пламени. Сейчас такой термин не используется.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы капиллярной мальформации
Для капиллярной мальформации характерно наличие пятна от бледно розового до фиолетового цвета. Располагается пятно на уровне кожи, иногда возвышается над ней в виде "булыжной мостовой".
Интенсивность цвета может меняться в течение дня, к примеру утром светлее, вечером темнее. Яркость пятна повышается при подъёме температуры тела или окружающей среды, во время физической нагрузки или кормления ребёнка. Но эти изменения носят обратимый характер: когда воздействие раздражающего фактора прекращается, пятно приобретает свой обычный цвет.
По размеру мальформация бывает разной: от небольшого пятнышка до обширного пятна, которое занимает половину лица, шеи, туловища, распространяется на руки и ноги. Причём это может быть как сплошное пятно, так и мозаичное, с участками здоровой непоражённой кожи.
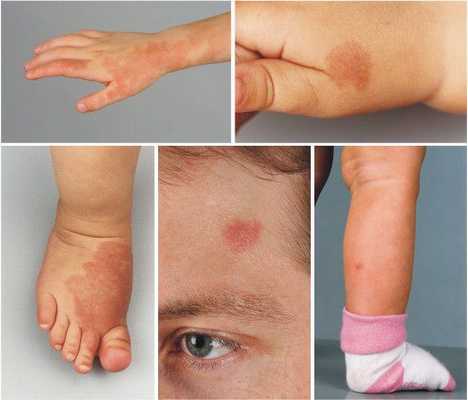
Наиболее частая локализация капиллярной мальформации — область лица и шеи [4] . Пятно может располагаться на любом участке лица и занимать различную площадь, переходя на волосистую часть головы, ушную раковину и слизистую оболочку рта.
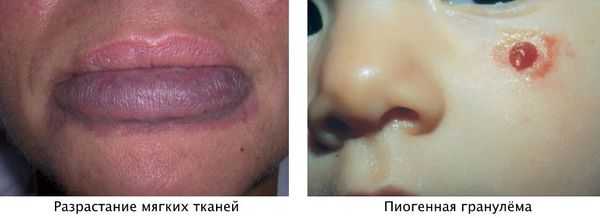
Для пятна на лице характерен интенсивный цвет. Для пятна на лице характерен интенсивный цвет. При этом у 55-70 % пациентов отмечается разрастание мягких тканей (чаще вовлекаются губы), у 22-45 % — разрастание костной ткани (чаще верхней челюсти) и у 18 % — локализованные поражения кожи на пятне, например пиогенные гранулёмы — мясистые сосудистые узелки [5] .
В ряде случаев при определённом расположении пятна на лице можно заподозрить синдром Штурге — Вебера. В этом случае помимо винного пятна могут наблюдаться неврологические расстройства, например судороги, очаговый неврологический дефицит и умственная отсталость [13] .

При расположении капиллярной мальформации на туловище или конечностях пятно, как правило, имеет бледно розовый цвет. С течением времени такая мальформация светлеет или наоборот темнеет до фиолетового цвета. Чаще такое происходит с пятнами на коже ног.
По мере взросления цвет и размер капиллярной мальформации медленно меняются. Как правило, с возрастом пятно темнеет, становится розовым или красным.

Поскольку капиллярная мальформация расположена в дерме и не имеет тенденцию к разрастанию, основной жалобой пациента будет стойкий косметический дефект, который может спровоцировать развитие депрессии и навязчивых состояний.
Патогенез капиллярной мальформации
Капиллярная мальформация — это врождённый порок развития сосудов. Появление данной патологии связано с возникновением случайной мутации в определённых генах [5] .
Такие генетические изменения не связаны с передачей по наследству. Эти мутации возникают на ранних этапах образования и развития эмбриона.
Некоторые причинные мутации уже выявлены [6] , но для ряда капиллярных мальформаций такие генетические изменения не определены. Например, у пациентов с невусом Унна специфические мутации не установлены. А для простых капиллярных мальформаций, в том числе и при синдроме Штурге — Вебера, выявлена случайная мутация в гене GNAQ, также возможны изменения в гене GNA11.
При сочетании капиллярной мальформации с другими патологиями наблюдаются изменения в других генах:
- при сочетании с артериовенозной мальформацией (АВМ) характерны изменения в гене RASA1 или EPHB4;
- при сочетании с микроцефалией — изменения в гене STAMBP;
- при сочетании с увеличением головного мозга и дефектом коры в виде мелких неглубоких извилин — изменения в гене PIC3CA.
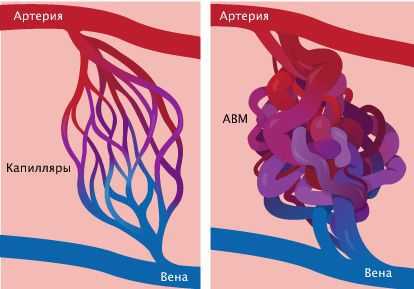
При врождённой геморрагической телеангиэктазии — синдроме множественных сосудистых мальформаций — в зависимости от типа определяются изменения в трёх генах:
- 1 тип — ENG;
- 2 тип — ACVRL1;
- 3 тип — SMAD4.
Нарушение закладки капилляров в дерме приводит к появлению расширенных сосудов. Выдвигались теории о том, что иннервация таких сосудов нарушается, особенно при расположении пятна на лице — в зоне иннервации тройничного нерва. Однако при расположении пятна на других участках тела признаки нарушения иннервации не наблюдаются.
Классификация и стадии развития капиллярной мальформации
Наиболее удобная классификация сосудистых аномалий создана Международным обществом по изучению сосудистых аномалий (ISSVA) [7] . Она постоянно дополняется новыми нозологиями и уточняется. Сейчас в этой классификации выделены следующие виды капиллярной мальформации:
- простая;
- сочетающаяся с другими видами сосудистых аномалий: капиллярно-венозная, капиллярно-лимфовенозная, капиллярно-артериовенозная;
- в составе синдромов, например синдрома Штурге — Вебера и синдрома Клиппеля — Треноне. Первый синдром сопровождается поражением кожи, глаз, нервной системы и внутренних органов. Характеризуется наличием капиллярной мальформации на коже лица, ангиомой сосудистой оболочки мозга и мягкой мозговой оболочки. Синдром Клиппеля — Треноне является редким врождённым заболеванием, при котором нарушается формирование кровеносных и лимфатических сосудов, кожи, мышц и костей. Сопровождается появлением винного пятна, пороками развития вен, разрастанием мягких тканей и костей.
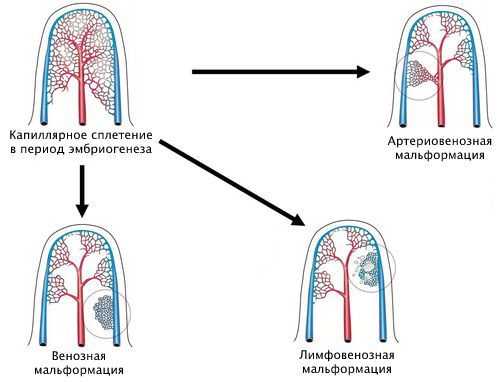
Хотя классификация ISSVA удобна в использовании, она не отображает всю полиморфность капиллярных мальформаций. Её следует дальше структурировать и дополнять.
Осложнения капиллярной мальформации
С возрастом цвет капиллярной мальформации может перейти к красным или бордово-фиолетовым тонам. Часто такое изменение совпадает с утолщением кожи в области пятна [4] [8] . Данный феномен можно объяснить постепенным увеличением диаметра капилляров, которое увеличивает застой крови в зоне пятна. Возникает патологический круг: увеличение диаметра и количества сосудов приводит к усилению кровотока, в свою очередь активный кровоток стимулирует появление новых капилляров. Постепенно участок поражённой кожи утолщается и деформируется.
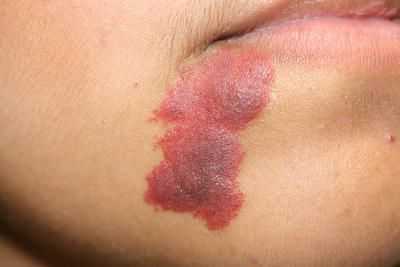
Активный кровоток в толще кожи приводит к появлению различных новообразований на поверхности капиллярной мальформации. Такие образования вынесены в отдельную группу — CEAN (cutaneous epithelioid angiomatous nodule), т. е. кожные эпителиоидные ангиоматозные узелки. Данная группа включает в себя редкие доброкачественные сосудистые новообразования, в состав которых входят гистиоциты — это эндотелиальные клетки, которые в основном находятся в дерме или под кожей. Такая группа опухолевидных образований впервые была описана итальяно-американским доктором J. Rosai в 1979 году [9] .
Кровотечение как осложнение не характерно для капиллярной мальформации из-за небольшого диаметра патологических сосудов. При порезе или другом повреждении кожи в области капиллярной мальформации не будет сильного кровотечения, оно остановится самостоятельно. Но следует помнить, что частое травмирование кожи, например при бритье, может спровоцировать появление кожных аденоматозных эпителиодных узелков на поверхности мальформации.
Диагностика капиллярной мальформации
Для постановки диагноза при простой капиллярной мальформации достаточно осмотра врача, который занимается лечением этой болезни. Проведения инструментальных или лабораторных исследований для такой формы патологии не требуется [5] . Но при сочетании мальформации с другими сосудистыми аномалиями или синдромами необходимо дополнительное обследование с участием команды врачей: педиатра, хирурга, ортопеда, генетика, онколога, специалиста лучевой диагностики, окулиста и дерматолога.
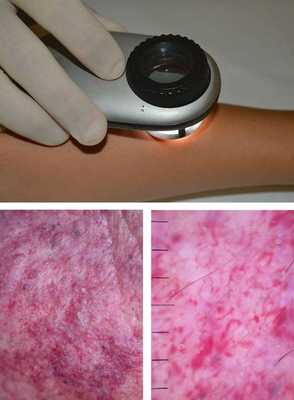
Одним из методов обследования, которые позволяют достоверно визуализировать капиллярную мальформацию, является дерматоскопия — визуальный осмотр кожи через прибор с большим увеличением.
МРТ позволяет определить наличие сосудистого компонента в мягких тканях. В случае простой капиллярной мальформации такие изменения незначительны, поэтому информативность такого исследования минимальная. Учитывая, что у детей младшего возраста это исследование проводится под наркозом или седацией, рутинно выполнять МРТ детям не рекомендуется. Показаниями к МРТ служат: сочетанные формы сосудистых мальформаций и синдромальные формы заболевания, например синдром Штурге — Вебера.
Проведение КТ или МСКТ (мультиспиральной КТ) обязательно при подозрении на распространение патологических процессов на костные структуры, которые сопровождаются их утолщением или деформацией. При сочетанных сосудистых аномалиях и подозрении на проникновение патологических сосудов в костные структуры следует проводить МСКТ с контрастированием. Без введения контраста КТ не информативна.
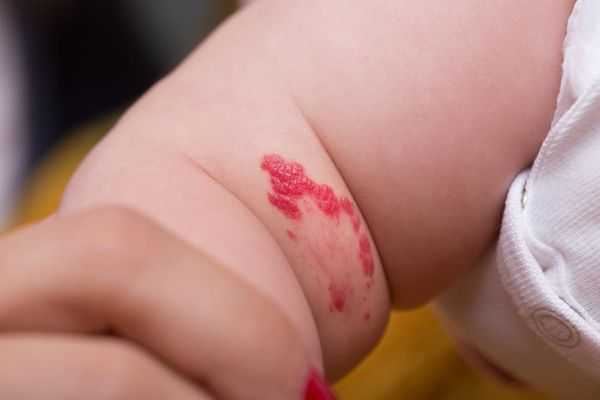
Чем отличается младенческая гемангиома от капиллярной мальформации?
Гемангиома — это доброкачественная сосудистая опухоль, которая развивается после рождения ребёнка, способна расти и постепенно исчезать. Тогда как капиллярная мальформация — это врождённая сосудистая аномалия, которая появляется уже при рождении. Для неё не характерен пролиферативный рост, отмечается постепенное изменение в цвете.
Иногда гемангиомы возникают при рождении, например врождённые или младенческие гемангиомы. Чтобы отличить их от капиллярной мальформации, ребёнка с сосудистой патологией нужно показать профильному специалисту.
Лечение капиллярной мальформации
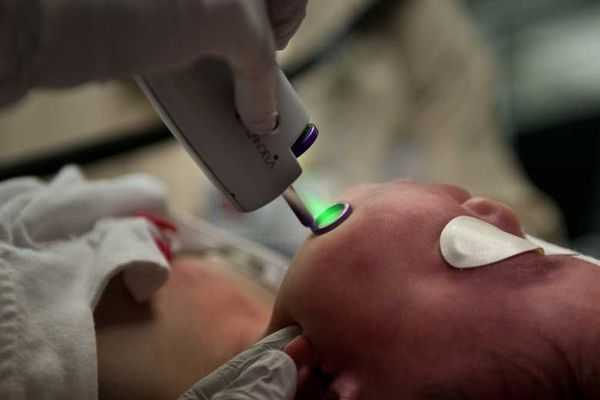
Лазерная терапия — основной метод лечения капиллярной мальформации. Она проводится только на селективных лазерах, так как их волны воздействуют исключительно на гемоглобин крови [2] [3] [4] [10] .
Лазерное излучение затрагивает верхние слой капилляров, при котором происходит резкий нагрев эритроцитов. В результате капилляр либо разрывается, либо резко сужается.
Лазерную терапию можно начинать в любом возрасте, но оптимальнее — с 1-го месяца жизни. Если лечение проводится под наркозом, лазерную обработку выполняют в среднем три раза в год, но не больше четырёх. Считается, что для успешной социализации в обществе нужно достичь максимального результата лечения до начала обучения в школе.
Лазерное лечение имеет свои осложнения : временные (обратимые) и постоянные (необратимые). Все они возникают из-за теплового воздействия лазерного излучения на ткани.
Отёк, покраснение и "синячки" относятся к временным осложнениям. Они свидетельствуют об эффективности проведённой процедуры и проходят, как правило, через 7-10 дней после лечения.
Необратимые изменения возникают при чрезмерном воздействии излучения на кожу. Полученный ожог может приводить к появлению рубца . Избежать этих осложнений можно при выборе грамотного специалиста и правильного лазера.
Другим аппаратным методом лечения является IPL — intensivepulselight, т. е. интенсивный импульсный свет. В отличие от лазера, IPL представляет широкополосный свет. По сути, это мощная лампа, для отсечения ненужных диапазонов которой используют специальные фильтры. Такая технология часто используется в косметологии для лечения кожных заболеваний, в том числе для лечения капиллярной мальформации.
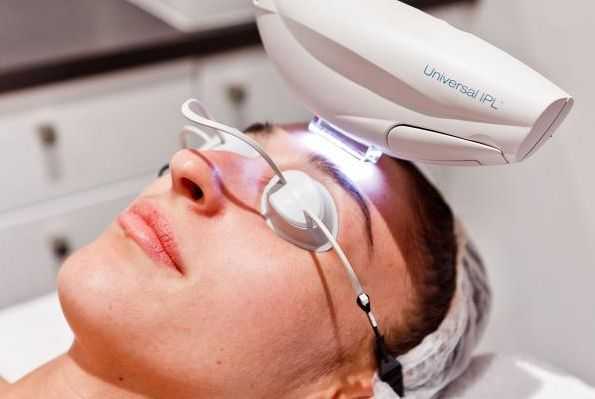
До появления лазерных технологий основным методом лечения винных пятен было хирургическое удаление изменённой кожи с пластической коррекцией образовавшегося дефекта. Проводились многочасовые травматичные операции, которые часто оставляли уродующие шрамы, причинявшие больший дискомфорт, чем само пятно.
Склерозирование — ведение лекарственного препарата (склерозанта) через укол — используется при лечении комбинированных мальформаций, например капиллярно-венозной. В лечении простых винных пятен этот метод не используется из-за отсутствия полости, в которую нужно ввести препарат.
Применение бета-адреноблокаторов в виде системной ( пропранолол , атенолол ) или местной терапии ( тимолол , арутимол ) в лечении капиллярной мальформации неэффективно, так как они не действуют на капиллярную ангиодисплазию.
Помимо прочего, сейчас проводятся экспериментальные работы по использованию препарата сиролимуса в качестве системной и местной терапии, но пока широкого применения этот метод не получил.
Прогноз. Профилактика
Как показывают исследования, лазер полностью осветляет только 10-15 % капиллярных мальформаций [11] . В остальных случаях или остаются заметные участки пятна, или лечение совсем не приносит результата. Причина кроется не только в особенностях капиллярной мальформации, но и в нюансах работы лазеров. Однако несмотря на такие цифры, проведённое лечение улучшает качество жизни пациентов [12] .
Специфической профилактики для предупреждения капиллярной мальформации нет. Это врождённый порок развития. У каждого такого пятна есть свои особенности: количество и распределение сосудов в толще кожи, диаметр просвета и преобладание одного типа сосудов над другим. Чтобы лечение было эффективным, врач должен учесть эти нюансы, так как вместе они создают особенности кровоснабжения внутри каждой мальформаций. Иногда доктору удаётся выявить "питающие" сосуды, которые стали причиной неэффективности лазерной коррекции.
Моноизлучение лазеров также имеет свои особенности — определённая длина волны лучше воздействует только на определённую цель. Оператор не может изменить длину волны, но может путём изменения мощности и ширины импульса обработать другие слои кожи. Как показывает опыт, сложнее устранить мелкие капилляры, расположенные у поверхности кожи.
Читайте также:
