Виды биоритмов при нейроциркуляторной дистонии. Нейроциркуляторные кризы
Добавил пользователь Валентин П. Обновлено: 21.01.2026
Нейроциркуляторная дистония (или как раньше называли вегето-сосудистая дистония) - это комплекс симптомов, возникающих при нарушении работы вегетативного отдела центральной нервной системы, а также нарушение регуляции периферических структур, что приводит к появлению тех или иных жалоб.
Биохимическое исследование крови - СТАНДАРТ (23) (комплекс): АЛТ; АСТ; ГГТ; ЩФ; ЛДГ; КК; Билирубин общий; Билирубин прямой; Креатинин; Мочевина; Мочевая кислота; Общий белок; Липидный обмен (триглицериды; холестерин общий; ХС ЛПВП; ХС ЛПНП; Индекс атерог
Консультация врача-кардиолога + ЭКГ
Прием (осмотр, консультация) врача-кардиолога первичный
Прием (осмотр, консультация) врача-кардиолога повторный
Прием (осмотр, консультация) врача-невролога первичный
Прием (осмотр, консультация) врача-невролога повторный
Установка суточного монитора, АД, ЭКГ, АД + ЭКГ
Электрокардиография с физической нагрузкой
Различают основные типы нейроциркуляторной дистонии:
- гипотонический тип (основные нарушения в этом случае связаны со снижением артериального давления);
- гипертонический тип (характерны изменения артериального давления со склонностью к повышению)
- кардиальный тип (сопровождается нарушениями в сердечной деятельности, учащение или урежение сердцебиения, а также неприятные ощущения в грудной клетке и др.)
- смешанный тип (когда сложно классифицировать изменения в организме, в этом случае характерно многообразие жалоб и симптомов).
Причины патологии
Если есть подозрения на НЦД, причины заболевания могут быть различными. Можно выделить следующие предрасполагающие факторы:
- наследственная предрасположенность;
- частые стрессы, особенно в подростковом возрасте;
- хронические патологии, поражающие эндокринные органы;
- малоподвижный образ жизни;
- гормональная перестройка (климакс, беременность, подростковый возраст).
Клиника заболевания
Наиболее часто в начале развития такой патологии, как нейроциркуляторная дистония, симптомы проявляются слабо и не указывают прямо на поражение вегетативной системы. Наиболее часто выделяют такие неспецифические симптомы как:
- головные боли;
- выраженная слабость;
- потливость;
- сонливость;
- шум в ушах и головокружение;
- паника без причины;
- обморочные состояния и ощущение приближающейся потери сознания,
- перепады настроения;
- тревожность;
- изменение работы сердца, проявляющееся урежением или учащением сердцебиения;
- скачки артериального давления и температуры.
- Нарушения сна
Возможно появление приступа нейроциркуляторной дистонии: симптомы будут включать резкую слабость, тошноту, гипотермию, головную боль, неприятные ощущения в животе, гипотензию, потливость и др.
У людей старше 50 лет часто более выражено протекает обострение нейроциркуляторной дистонии: симптомы будут более разнообразными и часто включают признаки имеющихся хронических заболеваний.
Диагностика ВСД
В связи с тем, что симптоматика заболевания весьма разнообразная, поставить точный диагноз сложно. Важно учесть все жалобы пациента, данные истории его болезни, а также данные объективного исследования, результаты дополнительных методов исследования.
Дополнительно могут быть назначены такие исследования как:
- Электроэнцефалография (ЭЭГ)
- Исследования сосудов головы и шеи;
- ЭКГ;
- Магнитно-резонансная томография и др.
В обследовании помимо невролога могут участвовать такие специалисты как офтальмолог, отоларинголог, кардиолог, эндокринолог, психотерапевт или психиатр и другие.
Методы лечения
Методы лечения нейроциркуляторной дистонии зависят от того, какими признаками проявляет себя заболевание. Специалисты НИАРМЕДИК, в первую очередь, проводят тщательное обследование, выявляют хронические патологии и провоцирующие факторы. Только затем назначаются препараты для нормализации работы сердца, успокоительные, витаминные комплексы. С успехом применяются немедикаментозные способы лечение. Назначение физиотерапевтических процедур, а также массажа, озонотерапии, иглорефлексотерапии, водных процедур способствует нормализации работы всего организма, снятию стрессового состояния. Для нормализации психоэмоционального состояния рекомендуются беседы с психотерапевтом, психологом.
Современные взгляды на лечение синдрома вегетативной дистонии у детей
Синдром вегетативной дистонии (СВД) является одним из самых частых заболеваний детского возраста. Известно, что на приеме у педиатра на долю СВД приходится 50-75% от числа пациентов с неинфекционной патологией.
Синдром вегетативной дистонии (СВД) является одним из самых частых заболеваний детского возраста. Известно, что на приеме у педиатра на долю СВД приходится 50-75% от числа пациентов с неинфекционной патологией. При этом у больных могут отмечаться изменения со стороны различных органов и систем, которые носят функциональный характер. Этим дистония принципиально отличается от других заболеваний, что не должно стать поводом для успокоения, так как возможен переход СВД в такие психосоматические заболевания у взрослых, как ишемическая болезнь сердца, гипертоническая болезнь, бронхиальная астма. Отсутствие адекватной терапии может привести к ухудшению в состоянии больного. В связи с этим необходим поиск новых эффективных методов лечения детей с СВД.
Обычно лечение больного с СВД проводится в течение длительного времени. При этом очень важно учитывать характер вегетативных нарушений (преобладание активности симпатического или парасимпатического отделов вегетативной нервной системы), тяжесть клинических проявлений, а также психоэмоциональные особенности личности ребенка. Предпочтение в лечении детей с СВД должно отдаваться немедикаментозным методам. Этого бывает достаточно при легком течении СВД. При тяжелом течении используется и медикаментозная терапия. Одновременно проводится лечение хронических очагов инфекции и сопутствующих заболеваний.
Терапию следует начинать с нормализации режима дня: очень важно, чтобы ночной сон составлял не менее 8-10 ч, а также чтобы ребенок гулял на свежем воздухе не менее 2-3 ч в день. При построении занятий целесообразно чередовать физические и умственные нагрузки. Необходимо устранить гиподинамию, ограничить просмотр телевизионных передач до 1 ч в день, а также работу за компьютером, которые должны быть дозированы с учетом возраста ребенка.
Занятия физкультурой. Дети с СВД должны заниматься утренней гимнастикой. Благоприятное влияние на пациентов оказывают плавание, катание на лыжах, коньках, дозированная ходьба, игра в настольный теннис, бадминтон. Не рекомендуются занятия групповыми видами спорта (футбол, баскетбол, волейбол), а также боксом, борьбой, кикбоксингом.
Питание. Ребенок с СВД должен получать полноценное питание с достаточным количеством минеральных веществ и витаминов. Детям с повышенной симпатоадреналовой активностью и лабильной артериальной гипертензией необходимо ограничить потребление поваренной соли, чая, кофе. Целесообразно исключить из рациона копчености, острые блюда, шоколад. Детям с повышенной парасимпатической активностью, артериальной гипотонией рекомендуется пища, содержащая достаточное количество жидкости, а также маринады, чай, кофе (лучше с молоком), шоколад и шоколадные конфеты, кефир, гречневая каша, горох. Детям с СВД целесообразно принимать мед на ночь в течение 2-3 мес, а также различные соки, настои, компоты из облепихи, калины, шиповника, рябины, моркови, брусники, черноплодной рябины, изюма, кураги.
Психотерапия. Важное место в лечении детей с СВД должно отводиться индивидуальной рациональной психотерапии, направленной на коррекцию внутренней картины болезни с переориентацией на немедикаментозные приемы саморегуляции. При этом очень важно, чтобы лечащий врач вызывал доверие не только у ребенка, но и у его родителей. Нередко можно видеть хороший терапевтический эффект, убедив больного лишь изменить образ жизни, характер питания, заняться физкультурой.
Водные процедуры. Обычно у детей с СВД эффективны следующие водные процедуры: плавание, циркулярный душ, сауна, лечебные ванны. Бальнеотерапия должна проводиться в зависимости от особенностей вегетативных нарушений. Для детей с повышенной симпатической активностью показаны ванны с добавлением седативных трав, при ваготонии — солевые хвойные, нарзанные, родоновые ванны, обливания, растирания холодной водой.
Физиотерапевтическое лечение. При СВД широко используются гальванизация по рефлекторно-сегментарной методике, парафин, озокерит на шейно-затылочную область. Выбор методики должен проводиться с учетом направленности исходного вегетативного тонуса. При ваготонии показаны электрофорез на воротниковую зону с 5% раствором хлористого кальция, 1% раствором кофеина или 1% раствором мезатона. При симпатикотонии используется электрофорез с 2% раствором эуфиллина, 2% раствором папаверина, 4% раствором сульфата магния.
Массаж. При ваготонии, особенно сочетающейся со снижением артериального давления, назначается общий массаж, а также массаж икроножных мышц, кистей рук и шейно-воротниковой зоны; при преобладании симпатического тонуса — массаж по зонам позвоночника и шейно-воротниковой области.
Медикаментозная терапия. При недостаточной эффективности описанных выше лечебно-оздоровительных мероприятий назначается медикаментозная терапия. Желательно начинать медикаментозное лечение с фитотерапии. Детям с повышенной возбудимостью, тревожностью рекомендуется назначать фитосборы, обладающие седативным действием: шалфей, боярышник, валериана, пустырник, зверобой (табл. 1). Курсы лечения обычно длительные — в течение 3-12 мес. Препараты необходимо чередовать через 2-4 нед (с двухнедельным перерывом между курсами).
Кроме настоек и экстрактов, из фитопрепаратов могут использоваться также различные виды чая. Из препаратов валерианы лучше всего зарекомендовал себя «валериановый чай»: 1 ст. ложку измельченного корня валерианы заварить с вечера одним стаканом крутого кипятка, накрыть блюдцем и на следующий день принять настой в 3-4 приема. Таким же образом готовится чай из пустырника, который обладает даже большими, чем валериана, успокаивающими свойствами. При острых невротических реакциях в качестве быстродействующего «огнетушителя» может использоваться «валериановый коктейль»: 5-15 мл настойки валерианы, т. е. 1 чайная, десертная или столовая ложка, пополам с водой. Менее убедителен седативный эффект таблетированного экстракта валерианы.
При недостаточном успокаивающем эффекте фитопрепаратов в лечении детей с СВД применяются анксиолитики и нейролептики (табл. 2).
Главной мишенью действия нейролептиков и анксиолитиков служат структуры лимбико-ретикулярного комплекса, в которых сосредоточены высшие вегетативные и эмоциональные центры. Тесная связь психических и вегетативных функций, осуществляемая лимбической системой, позволяет понять, почему эти препараты, снижая эмоциональную возбудимость, одновременно оказывают нормализующее влияние на вегетативно-висцеральные расстройства, сопровождающие СВД.
При назначении транквилизаторов необходимо учитывать характеристику психоэмоционального состояния больного и направленность вегетативной дисфункции (ваго- или симпатикотония). Детям с повышенным уровнем тревожности, нарушением сна показаны транквилизаторы с выраженным седативным эффектом: седуксен (Сибазон, Реланиум, Диазепам), Феназепам, Тазепам, Атаракс. При гипостеническом невротическом состоянии, артериальной гипотонии назначают препараты с умеренным активизирующим действием — «дневные транквилизаторы» (Грандаксин, медазепам), которые даются обычно в два приема — утром и днем. Важно учитывать, что при СВД по симпатикотоническому типу целесообразно использование Седуксена (1 таблетка — 0,005 г), Тазепама (1 таблетка — 0,01), Феназепама (1 таблетка — 0,5 и 1 мг). Детям с СВД по ваготоническому типу показаны Амизил (1 таблетка — 1 мг или 2 мг), при смешанном варианте СВД — Белласпон (1-3 таблетки в сутки), Рудотель (1 таблетка — 0,01 г), Грандаксин (1 таблетка — 0,05 г). Продолжительность назначений транквилизаторов — не более 4-6 нед, возможно проведение повторных курсов.
Нейролептики показаны детям с острой и хронической тревогой, при двигательном беспокойстве, наличии тиков, ипохондрии, страхов, а также при стойком болевом синдроме. Они снижают реакцию на внешние раздражители, обладают вегетотропным действием, рекомендуются к применению, когда транквилизаторы неэффективны. Чаще всего из этой группы препаратов используется Френолон в дозе 5-15 мг/сут, тиоридазин (Меллерил, Сонапакс) — детям дошкольного возраста в дозе от 10 до 20 мг/сут, школьного — по 20-30 мг/сут, а также Терален в дозе 5-15 мг/сут. Френолон и Сонапакс дают хороший эффект при кардиалгиях. Терален обладает еще и антигистаминным свойством.
При необходимости нейролептики можно сочетать с анксиолитиками.
Хорошо зарекомендовали себя препараты, улучшающие обменные процессы в ЦНС — нейрометаболические стимуляторы. Они показаны детям с выраженными проявлениями СВД. Нейрометаболические стимуляторы оказывают не только положительное влияние на обменные процессы и кровообращение мозга, но и стимулируют окислительно-восстановительные процессы, усиливают утилизацию глюкозы, улучшают энергетический потенциал организма, повышают устойчивость ткани мозга к гипоксии, способствуют улучшению памяти, облегчают процесс обучения. С этой целью можно назначить Ноотропил (0,4-0,6 мг/сут), Энцефабол (0,1-0,2 мг/сут), Аминалон (0,5-1 г/сут), Пантогам (0,5-0,75 г/сут), Фенибут (0,5-0,75 г/сут), глицин (0,2-0,3 г/сут). Наряду с этими препаратами используются глутаминовая кислота, Церебролизин по 1 мл внутримышечно (курс лечения — 10-15 инъекций). Лечение данными препаратами проводят 2-3 раза в год.
Детям с ваготонической направленностью СВД назначают растительные психостимуляторы, повышающие активность симпатической нервной системы. С этой целью можно воспользоваться кофеином, настойкой женьшеня, лимонника китайского, элеутерококка, родиолы розовой, заманихи, пантокрина. Все эти препараты назначают из расчета по 1-2 капли на 1 год жизни в первой половине дня: 2 раза в день за 30 мин до еды в течение 1-2 мес, чередуя их между собой (с перерывами по 2-3 нед).
При упорных головных болях, внутричерепной гипертензии показаны курсы Диакарба, мочегонных трав. Для улучшения микроциркуляции назначают Трентал, Кавинтон, Винкапан.
В настоящее время в лечении СВД стали использоваться препараты, в состав которых входят коферменты, микроэлементы и витамины в изолированном виде или в их сочетании: Коэнзим Q10, L-карнитин, Бетакаротин, кальция гипохлорит, кальция лактат, кальция фосфат, Магне В6, Мульти-табс и Мульти-табс с бета-каротином.
Важно учитывать, что при симпатикотонии предпочтение следует отдавать препаратам калия и витамину В1, в то время как при ваготонии — препаратам кальция, фосфора, витаминам В6, С.
Лечение артериальной гипертензии. При артериальной гипертензии показано назначение базисной терапии, включающей сосудистые и ноотропные препараты. С этой целью можно назначить Оксибрал (по 2,5 мл сиропа 3 раза в день), Винпоцетин (1 таблетка — 5 мг), Кавинтон (1 таблетка — 5 мг), Циннаризин (1 таблетка — 25 мг). При неэффективности лечения назначаются гипотензивные препараты. Важным в лечении больных с артериальной гипертензией является индивидуальный подбор препаратов для конкретного человека. При стабильной артериальной гипертензии и гиперкинетическом типе кровообращения (тахикардия, преимущественное повышение систолического артериального давления) показано назначение небольших доз β-блокаторов: атенолол — 0,7 мг/кг 1 раз в день, пропранолол (Обзидан, Индерал) — 0,5 мг/кг 3-4 раза в день. При гипокинетическом типе кровообращения (брадикардия, повышение преимущественно диастолического артериального давления) лечение начинают с назначения мочегонных препаратов (Гипотиазид, Триампур композитум). При отсутствии эффекта показано назначение ингибитора ангиотензинпревращающего фермента каптоприла (0,5 мг/кг 3 раза в сутки). В педиатрической практике часто используется пролонгированный препарат эналаприл (0,02 мг/кг 1 раз в день).
Купирование гипертонических кризов. Прежде всего необходимо создать максимально спокойную обстановку. С целью снижения артериального давления у ребенка с СВД можно назначить седативные препараты (Седуксен — 1 таблетка — 5 мг или 1-2 мл в/в), мочегонные средства (Фуросемид, Лазикс), препараты калия (Панангин — 2 таблетки), селективный β-адреноблокатор атенолол из расчета 0,7 мг/кг.
Лечение вегетативных пароксизмов довольно сложно, так как кризы обладают циркадностью и строго индивидуальны. Преобладание активности того или иного отдела вегетативной нервной системы во время криза может быть компенсаторным; подавляя этот отдел, можно усугубить, усилить криз. Важно не столько лечение самого криза, сколько комплексная и длительная терапия в межприступный период.
При симпатоадреналовых пароксизмах у детей используют транквилизаторы, седативные препараты, β-адреноблокаторы. Желательно после купирования криза назначить β-адреноблокатор еще на 4-5 дней, можно в сочетании с седативными лекарственными средствами. Если у пациента симпатоадреналовые кризы повторяются и выявлена связь между их возникновением и психоэмоциональным напряжением, то β-адреноблокатор может назначаться в небольшой дозе более продолжительное время. Необходимо устранить провоцирующий фактор и провести пациенту курс психотерапии. Детям с повторяющимися парасимпатическими кризами целесообразно провести длительный курс лечения (1-2 мес) одним из препаратов красавки. С этой целью можно использовать Белласпон, Беллатаминал и др. Обычно их назначают на ночь (1/2-1 таблетки) в зависимости от возраста. На этом фоне следует продолжать лечение СВД.
Если у ребенка возник вегетативный пароксизм, нужно определить особенности его течения (вагоинсулярный, симпатоадреналовый или смешанный), а затем с учетом этого оказать необходимую помощь (табл. 3).
В заключение следует сказать, что купирование вегетативных кризов у детей, как и лечение СВД, требует индивидуального подхода с подбором соответствующих методов и препаратов. Даже при адекватной терапии СВД необходим контроль эффективности терапии, так как могут наблюдаться парадоксальные реакции, поскольку ваготонии или симпатикотонии в чистом виде у детей практически не бывает. Сменяя один метод лечения другим, можно добиться положительного терапевтического эффекта в большинстве случаев.
Литература
Л. В. Царегородцева, кандидат медицинских наук, доцент
РГМУ, Москва
Нейроциркуляторная дистония
Данное состояние является одной из наиболее частых причин обращения к кардиологу и неврологу. В разном возрасте от трети до половины всех регистрируемых патологий сердечно-сосудистой системы - это именно нейроциркуляторная дистония. Замечено, что чаще всего она встречается в молодом и среднем возрасте, начиная с подросткового и до 45 лет. Есть и гендерные различия - у женщин заболевание регистрируется значительно чаще. Нейроциркуляторная дистония у детей чаще всего развивается в подростковом возрасте на фоне полового созревания, когда организм перестраивается, и все процессы регуляции, в том числе и функции сердечно-сосудистой системы, претерпевают значительные изменения. Важную роль играют и психоэмоциональные нагрузки, которые часто сопровождают пубертатный период.
Патогенез нейроциркуляторной дистонии
Суть нейроциркуляторной дистонии заключается в нарушении контроля сердечно-сосудистой системы со стороны нервной и эндокринной систем. Именно нейрогуморальный контроль обеспечивает гомеостаз за счет поддержания равновесия в симпатико-адреналовой, холинэргической, гистаминсеротониновой и прочих системах, регулирующих многочисленные процессы жизнедеятельности человеческого организма. При сбоях в сложной системе регуляции, которые могут быть вызваны самыми разными воздействиями, нарушается взаимодействие гипоталамо-гипофизарной системы и периферических эндокринных желез, меняется кислотно-основное состояние биологических сред, все виды метаболизма. Миокард очень чувствителен к этим изменениям, поэтому реагирует изменениями сократительной функции, тонус сосудов тоже меняется. Постепенно формируется стабильный ответ на действие различных факторов - симптомокомплекс нейроциркуляторной дистонии определенного типа, появляющийся в определенных обстоятельствах.
Типы нейроциркуляторной дистонии
Классификация нейроциркуляторной дистонии основана на ведущем симптоме заболевания. Выделяют 4 основных типа:
- Нейроциркуляторная дистония по кардиальному типу (на первый план выходит нарушение работы сердца).
- Нейроциркуляторная дистония по гипотоническому типу развивается при сдвиге равновесия в сторону парасимпатической нервной системы (ваготония). Основной симптом - снижение артериального давления (АД).
- Нейроциркуляторная дистония по гипертоническому типу - это преобладание симпатической нервной системы (АД повышается).
- Нейроциркуляторная дистония по смешанному типу (изменение артериального давления в ту или другую сторону сочетаются с нарушениями работы сердца).
В практической медицине используется классификация нейроциркуляторной дистонии по степени тяжести. Выделяют: легкую, среднюю и тяжелую степени.
Причины нейроциркуляторной дистонии
На сегодняшний день считается, что существует предрасположенность к развитию нейроциркуляторной дистонии, но для ее формирования необходимо воздействие определенных внешних факторов, перечень которых очень велик.
- Острые и хронические инфекции, сопровождающиеся интоксикацией и, как следствие, нарушением нейрогуморального равновесия.
- Гормональные перестройки, которые могут быть связаны с пубертатным периодом, беременностью, менструальным циклом и прочим.
- Стрессы и прочие психоэмоциональные нагрузки.
- Многие заболевания внутренних органов, нарушающие гомеостаз.
- Эндокринные заболевания (сахарный диабет, патология щитовидной железы, надпочечников).
- Заболевания нервной системы, травмы головы.
- Общее переутомление.
- Вредные привычки (алкоголь, табакокурение).
- Употребление большого количества кофеина.
- Хронические интоксикации в результате попадания в организм каких-либо вредных веществ (часто бывает на производстве).
- Пребывание в душных помещениях, на жаре, особенно под прямыми солнечными лучами.
Симптомы нейроциркуляторной дистонии
Клиническая картина нейроциркуляторной дистонии зависит от типа заболевания, но есть и общие симптомы, которые характерны для всех типов. Это неврозоподобное состояние, признаками которого являются внутреннее напряжение, тремор, потливость, тревога, чувство нехватки воздуха или ощущение «неполного дыхания», «комка в горле», а при хроническом течении - утомляемость, раздражительность, нарушение сна, снижение эмоционального тонуса и когнитивные расстройства, объединяемые в термин «астенический синдром». На фоне данного состояния появляются симптомы нарушения работы сердечно-сосудистой системы, которые у каждого типа дистонии свои. Главное отличие нейроциркуляторной дистонии от невроза заключается в наличии нарушений со стороны сердечно-сосудистой системы.
1. Нейроциркуляторная дистония по кардиальному типу сопровождается кардиалгией, перебоями в работе сердца, ощущениями сердцебиений, при физической активности появляется одышка. Боли в сердце могут быть колющими, ноющими, кратковременными или длительными. Изменения АД при этом не отмечаются или они незначительны. При осмотре выявляются тахикардия, в том числе пароксизмальная, дыхательная аритмия, на ЭКГ могут выявляться экстрасистолы, изменения вольтажа зубца Т в обе стороны.
2. Нейроциркуляторная дистония по гипотоническому типу характеризуется снижением систолического АД ниже 100 мм рт.ст., что сопровождается явлениями сосудистой недостаточности:
- зябкость кистей рук, стоп;
- потливость;
- гиперсаливация;
- головокружения вплоть до потери сознания;
- слабость, утомляемость, головные боли.
3. Нейроциркуляторная дистония по гипертоническому типу характеризуется периодическими подъемами систолического АД до 130-140/85-90 мм рт. ст. на фоне общих симптомов дистонии. В некоторых случаях повышение АД никак не сказывается на самочувствии. Если симптомы появляются, они соответствуют картине гипертонической болезни сердца (головные боли, тахикардия, ощущение пульсации сосудов головы или шеи), а также ослабляется перистальтика, расширяются зрачки.
4. Нейроциркуляторная дистония смешанного типа сочетает в себе синдром кардиалгии и изменение артериального давления в ту или другую сторону, что сопровождается характерными симптомами, описанными выше.
В зависимости от выраженности симптомов и условий их появления выделяют три степени тяжести нейроциркуляторной дистонии.
- При легкой степени симптомы выражены умеренно и возникают на фоне воздействия внешних факторов. Лечения легкая степень нейроциркуляторной дистонии не требует.
- При средней степени тяжести симптомы более выражены, они значительно снижают работоспособность и требуют проведения лечения.
- Тяжелая дистония характеризуется стойкими симптомами, которые значительно влияют на качество жизни и требуют постоянной медикаментозной терапии, иногда даже в условиях стационара.
Течение нейроциркуляторной дистонии может быть разным. Чаще всего на фоне полных или неполных ремиссий случаются вегетативные кризы, спровоцированные воздействием перечисленных причин. Вегетативные кризы могут протекать довольно тяжело, продолжаться до 2-3 часов и заканчиваться непроизвольными мочеиспусканием или дефекацией.
Симптомы кризов тоже зависят от типа нейроциркуляторной дистонии.
- Симпатоадреналовый криз: сильные головные боли, повышение АД, боли в сердце, онемение и похолодение конечностей, бледность, тахикардия, общее возбуждение. В некоторых случаях может отмечаться подъем температуры тела даже до фебрильных цифр.
- Вагоинсулярный криз: снижение АД и частоты пульса, чувство жара, тяжести в голове, нехватки воздуха, головокружение и слабость, тошнота, усиление перистальтики кишечника, сужение зрачков.
- Смешанные кризы: сочетание симптомов обоих видов криза или их чередование.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика нейроциркуляторной дистонии
Диагноз нейроциркуляторной дистонии может быть установлен на основании жалоб и данных осмотра. Обычно пациенты предъявляют характерные жалобы и довольно ярко описывают симптомы заболевания, особенно если речь идет о тяжелом течении заболевания с кризами. В то же время симптомы заболевания очень неспецифичны, поэтому могут быть приняты за проявления других состояний. И наоборот, под «маской» нейроциркуляторной дистонии могут скрываться серьезные патологии, требующие обстоятельного лечения. По этой причине так важно провести тщательное обследование пациента, обратившегося с жалобами на боли в области сердца, изменения артериального давления и невротические расстройства.
Важным критерием, позволяющим заподозрить именно нейроциркуляторную дистонию, является наличие сразу нескольких симптомов, появление которых четко связано с воздействием внешних факторов. Принимается во внимание наличие симптомов в течение как минимум 2 месяцев. При дистонии их интенсивность обычно не нарастает, хотя возможно и прогрессирование заболевания.
При осмотре врач (терапевт, кардиолог, невролог) оценивает частоту пульса и дыхания, их ритмичность, измеряет АД. Для определения состояния вегетативной нервной системы проводится проба на кожный дермографизм. Для этого по поверхности кожи проводится тупым предметом (например, ребром шпателя или тупым концом шариковой ручки). Спустя 10-20 секунд появляется линия, которая может быть красной (появляется раньше и держится дольше, возвышается над поверхностью кожи) или белой. Красный дермографизм характерен для преобладания парасимпатической системы, белый - для симпатической.
Обязательным пунктом обследования является электрокардиография (ЭКГ). Она может выявить различные нарушения ритма (зависит от типа заболевания), а также отрицательный зубец Т в двух и более отведениях. Чаще всего пациенты обращаются к врачу не во время криза, а в период ремиссии, то есть на момент обращения жалобы вполне могут отсутствовать. В этом случае для объективной диагностики проводятся пробы с нагрузкой, суть которых сводится к выполнению ЭКГ после каких-либо нагрузок.
- Проба с гипервентиляцией: пациенту выполняется ЭКГ, затем в течение 30-45 секунд он глубоко дышит, после чего вновь проводится электрокардиографическое исследование. Иногда время глубокого дыхания удлиняют, ориентируясь на появление головокружения. При нейроциркуляторной дистонии после гипервентиляции пульс учащается в 1,5-2 раза, появляется отрицательный зубец Т или увеличивается его амплитуда.
- Ортостатическая проба: пациенту выполняется ЭКГ в положении лежа, затем он встает, находится в вертикальном положении 10-15 минут, после чего регистрируется повторная ЭКГ. О наличии нейроциркуляторной дистонии свидетельствуют те же изменения, что и при пробе с гипервентиляцией.
- Лекарственная проба: после выполнения ЭКГ пациенту вводится один из β-адреноблокаторов или хлорид калия, и через 40-60 минут, когда препарат подействует, выполняется повторная ЭКГ. Лекарственная проба позволяет дифференцировать нейродистонию и заболевания, сопровождающиеся органическими изменениями (ишемическая болезнь сердца, кардиомиопатии, миокардиты). При органической патологии после введения препарата на ЭКГ появляется положительный зубец Т, а при дистонии - отрицательный.
Как лечить нейроциркуляторную дистонию?
Лечение нейроциркуляторной дистонии заключается в повышении адаптационных способностей организма к внешним воздействиям, для чего используются медикаментозные и немедикаментозные способы.
Очень хороший эффект оказывают закаливающие процедуры, тренирующие сосуды и сердечную мышцу, повышая их устойчивость к стрессам и прочим дестабилизирующим воздействиям. Здоровый образ жизни, дозированные физические нагрузки - еще один способ борьбы с нейроциркуляторной дистонией. Физиотерапевтические процедуры, к которым относится водолечение (души, ванны), электросон, массаж шейно-воротниковой зоны, лечебная физкультура, рефлексотерапия также способствуют нормализации работы сердечно-сосудистой системы и нейрогуморального контроля. Некоторым пациентам удалось избавиться от нейроциркуляторной дистонии, занимаясь йогой. Практики помогают достичь равновесия в психоэмоциональной сфере и тренируют организм, что является идеальным сочетанием для борьбы с дистонией.
Лечение нейроциркуляторной дистонии народными средствами
В домашних условиях можно приготовить сборы из лекарственных трав, которые оказывают благоприятное действие на организм в целом и сердечно-сосудистую систему в частности. Обычно из них готовят настои иотвары, которые употребляют внутрь курсами. Чаще всего в состав сборов входят трава пустырника, корень валерианы, плоды фенхеля, листья мяты перечной, цветы ромашки. Для получения лечебного эффекта настои нужно пить регулярно, 4-5 раз в день.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Нейроциркуляторная астения — симптомы и лечение «несуществующей болезни»

Нейроциркуляторная астения считается весьма спорным диагнозом. На сегодняшний день врачам не удалось прийти к единому мнению, существует ли данное заболевание. Некоторые специалисты отрицают наличие этого недуга, тогда как другие ставят именно такой диагноз.
Нейроциркуляторная астения представляет собой полиэтиологическое функциональное поражение сердечно-сосудистой системы. Развитие данной патологии обусловлено нарушениями нейроэндокринной регуляции. Для нее характерны многообразные дыхательные, неврологические, вегетативные, сердечно-сосудистые симптомы.
При этом болезнь имеет достаточно хороший прогноз. Она не провоцирует появления сердечной недостаточности или кардиомегалии. В процессе развития данного вида астении принято выделять периоды обострений и ремиссии. Однако при адекватной терапии удается полностью восстановить состояние здоровья пациента.
Провоцирующие факторы
В большинстве случаев к развитию нейроциркуляторной астении приводят психогенные факторы. Как правило, причины кроются в стрессовых ситуациях, ятрогении.
К физическим факторам можно отнести следующее:
- дефицит двигательной активности;
- повышение радиационного фона;
- хроническая усталость;
- чрезмерное употребление спиртных напитков.
К развитию нейроциркуляторной астении могут приводит инфекционные патологии. В большинстве случаев причины кроются в хронических заболеваниях органов дыхания, тонзиллите.
Появление данного недуга может быть следствием хронических интоксикаций организма, гиперинсоляции. Иногда заболевание развивается на фоне аборта, выкидыша, беременности. Однако в большинстве случаев провоцирующим фактором выступают эмоциональные стрессы.

Помимо этого, существуют предрасполагающие аспекты. К ним относят следующее:
- гормональные колебания;
- наследственные особенности организма и психики;
- неблагоприятные социально-экономические условия.
Виды нарушения
Нейроциркуляторная астения бывает трех видов:
- по гипотензивному типу;
- по гипертоническому типу;
- по кардиальному типу.
Так, для гипотензивной астении характерно снижение давления, тогда как при гипертензивной форме заболевания давление постоянно повышено. Кардиальный тип недуга характеризуется нарушениями в работе сердца.
Врачи отмечают, что наличие астении заставляет человеческий организм работать в усиленном режиме. Именно поэтому заболевание может привести к развитию инфаркта. Более половины пациентов, страдающих нейроциркуляторной астенией, имеют нарушения в работе желудка.
При этом 30 % людей сталкиваются с внезапными приступами рвоты, а 15 % - страдают спазмами пищевода.

Клиническая картина
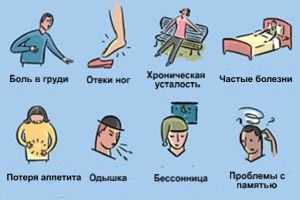
При развитии нейроциркуляторной астении чаще всего появляются такие симптомы:
- постоянное ощущение слабости;
- повышенная утомляемость;
- гиперестезия;
- нарушения сна.
У людей, страдающих нейроциркуляторной астенией, довольно часто возникают негативные реакции на жаркую погоду. Также могут наблюдаться проблемы с терморегуляцией, изменение тонуса сосудов, нарушение гемодинамики.
У 65 % пациентов возникают вегето-сосудистые кризы, которые сопровождаются такими проявлениями:
- сильная головная боль;
- онемение и тремор конечностей;
- ощущение страха;
- учащение сердечных сокращений;
- увеличение температуры;
- расширение зрачков.
Чтобы выявить заболевание, нужно исключить симптомы соматических патологий, изучить анамнез и реакции организма.
Провести необходимые исследования должен кардиолог или психотерапевт.
При этом очень важно выявить провоцирующие факторы и лечить не только саму нейроциркуляторную астению, но и состояния, которые привели к ее развитию.
Постановка диагноза
Чтобы поставить точный диагноз, очень важно своевременно обратиться к врачу. Для оценки общего состояния здоровья, обязательно потребуется консультация психотерапевта и кардиолога. Во время первичного осмотра специалист должен сделать следующее:

Чтобы выявить заболевание, очень важно провести комплексную диагностику. Она должна включать такие составляющие:
- электрокардиограмма;
- калиевая проба;
- ультразвуковое исследование;
- лабораторные анализы;
- фонокардиография;
- велоэргометрия;
- рентгенография.
Цели и методы терапии
Основная цель лечения - устранение всех факторов, которые провоцируют развитие данного недуга. Для этого нужно создать пациенту максимально комфортный режим, который защищен от всех стрессовых факторов.
Врач может выписать мягкие седативные препараты - Глицин, пустырник, валериану. Также возможно применение транквилизаторов и нейролептиков.
Если преобладает тонус определенного отдела вегетативной нервной системы, врач должен подобрать соответствующие средства. Так, для подавления чрезмерной активности симпатической системы, показано применение бета-адреноблокаторов. Чтобы подавить активность блуждающего нерва, возникает необходимость в применении препаратов беладонны.
При появлении опасных патологических процессов, которые приводят к нарушению основных функций жизнедеятельности, врач назначает блокаторы рецепторов НМДА. Однако их нужно применять под строгим контролем специалиста.
Также лечение включает следующие составляющие:
- массаж;
- физиопроцедуры для укрепления организма;
- лечебная физкультура;
- бальнеотерапия;
- электросон.
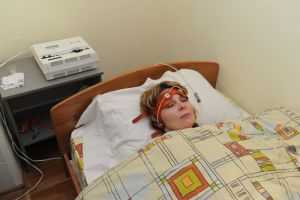
Обязательным компонентом лечения нейроциркуляторной астении является санаторно-курортное лечение. В его рамках можно применять все указанные методики.
При выраженных кардиалгиях, которые представляют собой болевые ощущения в районе сердца, врач может выписать аппликации с применением Меновазина, горчичников или перцового пластыря. Данная процедура помогает рефлекторно устранить болевой синдром.
Такой метод можно применять лишь в том случае, если по результатам исследований удалось исключить ишемическую болезнь и другие поражения сердца.
Основная опасность нейроциркуляторной астении заключается в высокой вероятности развития инфаркта миокарда. Особенную угрозу представляет состояние возбудимости и наличие хронической депрессии.
Даже такие события, как смена места работы или развод, могут спровоцировать серьезный стресс. К появлению и обострению недуга иногда приводят нарушения в работе желудке. В такой ситуации пациенты жалуются на рвоту или спазмы в области пищевода.
Как предупредить?
Чтобы не допустить возникновения заболевания, важно уделить внимание профилактическим мероприятиям. Так, людям, которые находятся в группе риска по развитию данной болезни, нужно часто и качественно отдыхать. Им нередко требуется менять вид деятельности или привычную обстановку.
Нейроциркуляторная астения считается весьма серьезным заболеванием, которое в сложных случаях даже может привести к развитию инфаркта миокарда.
Нейроциркуляторная дистония - функциональная патология, которая проявляется расстройствами в работе сердечнососудистой, дыхательной и нервной систем. Заболевание имеет хороший прогноз, особенно если начать его лечения на ранней стадии. Чаще всего дистония нейроциркуляторного типа развивается у молодых женщин.
- «Сердечные» симптомы - боль или дискомфорт в области сердца, покалывание, учащенное сердцебиение, ощущение сильной пульсации в области головы или в шейном отделе, утренняя отечность лица.
- Астенические симптомы - быстрая утомляемость, неспособность длительное время выполнять физические нагрузки, слабость, сонливость.
- Дыхательные симптомы - одышка, нагрузки, например, длительная ходьба, приводят к появлению сдавливающего комка в горле, человек ощущает невозможность полного вдоха, может развиться иррациональный страх удушья.
- Вегетативные симптомы - головокружение, предобморочное состояние, чернота в глазах, повышенное потоотделение. На этом фоне температура тела может незначительно подняться, или напротив - снизиться ниже нормы, конечности становятся холодными. Что характерно, такие вегетативные кризы при нейроциркуляторной дистонии возникают обычно в ночное время. Их продолжительность - до получаса, в редких случаях - 2-3 часа.
Виды нейроциркуляторной дистонии
Существуют различные классификации данного заболевания. Так, по этиологическим признакам дистония разделяется на:
- Эссенциальную - заболевание возникает вследствие наследственной предрасположенности к ней.
- Психогенную - фактором, спровоцировавшим болезнь, является сильный стресс, психологическая травма или длительное состояние чрезмерного эмоционального напряжения. Также к этой категории относят дистонию, возникшую вследствие гормонального сбоя в организме.
- Инфекционно-токсическую - регуляция тонуса сосудов нарушается после сильного отравления или приема определенных «тяжелых» лекарств.
- Профессиональную - возникшую вследствие длительных физических нагрузок.
Нейроциркуляторная дистония развивается по-разному, она может проявляться в легкой, средней или тяжелой форме. Важной является разделение пациентов с дистонией на гипотоническую и гипертоническую группы. У них проявление заболевания будет различным:
- Гипотоническая нейроциркуляторная дистония - пациенты астенического типа, с холодными конечностями, бледной кожей и слабостью в мышцах.
- Гипертоническая нейроциркуляторная дистония - пациенты с лишним весом, частыми сердечными и головными болями, повышением давления и учащением сердцебиения.
К какому врачу обратиться?
Несмотря на то, что данное заболевание не несет в себе прямой опасности жизни, оно существенно ухудшает ее качество. Поэтому если описанные выше симптомы вам знакомы, не откладывайте поход в больницу. Диагностика проблемы может быть затруднительной ввиду того, что ее симптомы нейроциркуляторной дистонии присущи и многим другим заболеваниям.
Начните с похода к кардиологу. Заподозрив дистонию нейроциркуляторного типа, он дополнительно направит вас на консультацию к невропатологу и эндокринологу. Опытный врач после диагностики назначит комплекс лечения, после которого нейроциркуляторная дистония проходит полностью или уходит в длительную ремиссию.
Диагностика заболевания
Суть диагностики нейроциркуляторной дистонии заключается в проведении аппаратных неинвазивных обследований, с целью исключения таких диагнозов, как ишемическая болезнь сердца, неврозы различной этиологии, гипертериоз, врожденные или приобретенные пороки сердца, воспаление в миокарде и т.д. Если эти диагнозы исключены, с большой долей вероятности можно говорить о том, что у пациента - нейроциркуляторная дистония.
Врач назначается следующие виды диагностики:
- Ультразвуковое обследование органов брюшной полости.
- Анализы крови - общие, развернутые, на гормоны.
- Холтер мониторирование.
- Электрокардиограмму.
- Ортостатическую пробу.
- ЭХО ЭКГ.
Лечение нейроциркуляторной дистонии
Бороться с заболеванием необходимо с определения его причины. В данном случае это может быть:
- Стресс - тогда пациент помимо медикаментозного лечения посещает психолога, ему может быть назначена миорелаксация, аутотренинги. Источник стресса по возможности должен быть устранен.
- Инфекции - определив, что нейроциркуляторную дистонию вызывает затяжной инфекционный процесс в организме, врач назначает соответствующее лечение для купирования инфекции.
- Гормональный сбой - после тщательной диагностики гормонального фона, пациенту назначается корректирующий курс препаратов, который вернет ему хорошее самочувствие и избавит от симптомов дистонии.
Терапевтический курс, как правило, включает в себя медикаментозную и физиотерапевтическую составляющую. Из лекарственных препаратов пациенту индивидуально подбираются антидепрессанты, транквилизаторы для снижения тревожности, составы для активизации кровообращения головного мозга. Чтобы снизить метеозависимость пациентов с дистонией и повысить сопротивляемость их организма внешним воздействиям, могут быть назначены препараты-адаптогены.
Из физиотерапевтических процедур отлично зарекомендовали себя в борьбе с нейроциркуляторной дистонией такие процедуры, как - электрофорез, массажи, обливания, грязевые ванны, углекислые или радоновые ванны.
Записаться на консультацию к кардиологу
Если нейроциркуляторная дистония снижает качество вашей жизни, или вы не знаете, с каким именно диагнозом связаны ваши недомогания, приглашаем на прием к лучшим кардиологам частного Многопрофильного Медицинского Центра «Клиника №1» в Москве. После диагностики будет поставлен точный диагноз, а это первый шаг к выздоровлению.
Записаться на платный прием к кардиологу можно по телефону или с помощью удобной онлайн формы, уточнив на сайте клиники цену и график работы наших специалистов.
Читайте также:
